Что такое гиперплазия вилочковой железы?
Частые простудные заболевания у детей различных возрастов вызваны пониженным иммунитетом. Защитные механизмы ослабевают, в результате чего в организм беспрепятственно проникают патогенные микроорганизмы.
Чаще всего такую несовершенную работу иммунной системы пытаются улучшить при помощи витаминных комплексов и здорового питания.
Однако, причина плохого самочувствия и недугов кроется в редкой аномалии – гиперплазии вилочковой железы.
Роль тимуса в организме
Формирование тимуса (вилочковой железы) у каждого человека происходит в первые 2-3 недели пренатального развития. Она считается одним из эндокринных органов и важной частью иммунитета.
У младенцев размеры этого органа, располагающегося в плевральной полости за грудиной, составляют около 5 см в длину при массе примерно 15 грамм. Вилочковая железа продолжает расти до пубертатного периода ребенка, и к 15 годам часто вдвое превышает свою первоначальную массу.
Но в ряде случаев диагностируют патологии органа – гипоплазию и гиперплазию тимуса. Что влечет за собой возникновение и развитие патологических процессов.
[attention type=yellow]В организме каждого человека вырабатываются В-лимфоциты и Т-лимфоциты. Первые необходимы для распознавания типа бактерий и микроорганизмов, вторые – для борьбы с возбудителями заболеваний.
[/attention]Но изначально Т-лимфоциты не способны помогать иммунитету, их нужно «научить». Тимус же и считается тем органом, который «обучает» клетки иммунной системы борьбе. Дети наиболее часто встречаются с незнакомыми вирусами и микроорганизмами.
Именно поэтому вилочковая железа у них отличается увеличенными размерами.
К двадцатилетнему возрасту тимус организму уже не так необходим, поэтому орган постепенно уменьшается в размерах. Клетки железы заменяются жировыми, а масса составляет не более 6-7 грамм. У людей в возрасте 65-70 лет орган, расположенный между плевральными полостями, распознать уже практически невозможно.
Что такое гиперплазия вилочковой железы
Чрезмерное разрастание тканей тимуса в медицине называется гиперплазия вилочковой железы (гипертрофия). Вилочковая железа внешне представляет собой 2 плотно прилегающие друг к другу доли и состоит из коркового и мозгового вещества. Гиперплазия характеризуется разрастанием клеток в этих субстанциях, образованием новых участков в тимусе.
Гиперплазия тимуса чаще всего диагностируется у детей на первом году жизни, так как в этот период орган иммунной системы работает наиболее активно. У взрослых гиперплазия вилочкой железы наблюдается крайне редко. Выявление характерных изменений в органе является тревожным сигналом и поводом для комплексного обследования.
Причины развития гиперплазии
Гиперплазия вилочковой железы (тимомегалия) у детей является генетическим отклонением и развивается по нескольким причинам:
- осложненная беременность или роды;
- внутриутробная инфекция.
У подростков и взрослых людей увеличенная вилочковая железа является следствием изменения стандартной структуры органа, которые наблюдаются при аутоиммунных патологиях – например, красной волчанке или злокачественной миастении. Кроме этого, выделяют следующие причины гиперплазии вилочковой железы у взрослых:
- рак зобного органа (тимома) или другие злокачественные и доброкачественные новообразования;
- опухоль кровеносных сосудов (гемангиома);
- эндокринные нарушения;
- анемия;
- ревматоидный артрит и заболевания суставов.
У подростков 13-14 лет тимомегалия может быть спровоцирована лимфатическим диатезом или дефицитом белка в рационе.
Внешние признаки тимомегалии
Тимомегалию у взрослых и детей можно выявить по характерным внешним признакам, среди которых наиболее часто встречается синюшный оттенок кожи, венозная сетка на грудной клетке, кашель, не поддающийся медикаментозному лечению и потливость. Примечательно, что эти признаки наиболее ярко выражены, когда пациент лежит, в положении полусидя, они уменьшаются.
У младенцев распознать нарушения в структуре тимуса значительно проще по колебаниям массы тела в разные стороны, в то время как взрослые списывают первые признаки на банальную усталость и стресс.
Симптомы
Все симптомы патологии вилочковой железы у взрослых можно разделить на 3 категории:
- Сдавливающая. В непосредственной близости от тимуса, который расположен в средостении, находятся крупные кровеносные сосуды, трахея и околосердечная сумка. При гиперплазии тимуса происходит разрастание тканей. Они оказывают давление на близлежащие органы, что вызывает приступы удушья, отеки лица, хриплый голос и боли в области сердца. При этом последний симптом свидетельствует о запущенной стадии патологии и возможном развитии тимомы зобной железы. В этом случае наблюдаются периодичные кровотечения из носа, сильные головные боли и сонливость.
- Злокачественная миастения (угнетение и слабость мышечных тканей). Первым проявлением миастении являются нарушения движения глаз (опущение века) и нарушение речи вследствие опущения уголка губ. Затем слабость появляется в остальных группах мышц – пациент быстро устает и с трудом выполняет элементарные действия. Также возникают сложности с глотательным и жевательным рефлексом ввиду поражения мышц гортани.
- Опухолевая интоксикация. Данный симптом свидетельствует о развитии злокачественной тимомы и характеризуется тошнотой, слабостью, повышением температуры и повышенной потливостью. Кожные покровы приобретают желтый оттенок, появляются первые болевые ощущения в костях.
Диагностика
Для выявления аномалии вилочковой железы медицина предлагает несколько эффективных способов:
- рентгенограмма;
- ультразвуковое исследование;
- клинический и общий анализ крови;
- гистологические исследования;
- магниторезонансная томография.
Наиболее часто для диагностики применяют рентген и УЗИ для визуальной оценки увеличенной вилочковой железы. Остальные способы являются вспомогательными, для более точного диагноза.
У взрослых гиперплазия протекает практически бессимптомно и находится на стадии инволюции, поэтому специальных обследований врачи обычно не назначают. Патология выявляется, как правило, случайно в ходе иных обследований.
У детей до 6 лет гиперплазию тимуса выявляют во время УЗИ сердечной мышцы. Превышение нормальных размеров органа не считается нарушением до 6 лет, поэтому мероприятий по коррекции тимуса не назначают.
Однако специалист дает подробные инструкции относительно рациона ребенка и режима.
Лечение
Терапия зависит от причин развития гиперплазии и симптомов патологии. Если у пациента диагностирована гипертрофия тимуса, но при этом заболевание не беспокоит, никаких процедур не назначают.
Пациенту необходимо только регулярно проходить обследование.
Вмешательство медиков требуется лишь при проявлении симптомов – апатии, мышечной слабости, быстрой утомляемости и брадикардии (нарушении синусного ритма).
Лечение осуществляется двумя путями – консервативным и хирургическим. При первом типе специалист назначает медикаментозные препараты, направленные на укрепление иммунной системы, а также диету с повышенным содержанием витамина C.
[attention type=red]Оперативное вмешательство проводится на усмотрение лечащего врача, и чаще всего показано в случае развития опухолей и миастении. Операция называется тимэктомия и заключается в удалении вилочковой железы. После хирургического вмешательства пациент вынужден в дальнейшем регулярно проходить обследования и наблюдаться у врача.
[/attention]В качестве профилактической меры требуется рентгенограмма грудины, особенно если у пациента в анамнезе имеются заболевания эндокринной системы. Гиперплазия вилочковой железы опасна в исключительных случаях, но во избежание неприятных последствий стоит пересмотреть рацион и проходить обследование хотя бы раз в год.
Источник: https://prolimfouzel.ru/timus/giperplaziia-vilochkovoj-zhelezy.html
Гиперплазия вилочковой железы – признаки заболевания и методы терапии
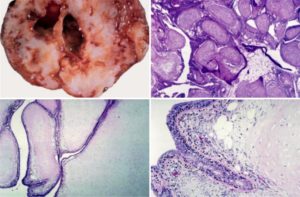
Вилочковая железа (или тимус) – это орган, напрямую влияющий на состояние иммунной системы.
Изначально его объем небольшой, но с развитием организма, тимус увеличивается в размерах и останавливает рост в период зрелости человека.
При этом к самым распространенным патологическим процессам, происходящим в вилочковой железе, нередко относятся случаи ее увеличения – гиперплазия вилочковой железы. Выявить наличие данного вида патологии, можно ориентируясь на показания общей симптоматики.
Как выявляют аномалию тимуса?
Основными методами диагностики являются:
- рентгенологическое и ультразвуковое исследование (визуализируется увеличенный орган);
- исследование крови (увеличение числа лимфоцитов, повышение уровня активных веществ, продуцируемых тимусом и другими эндокринными органами, которые им регулируются).
Консервативные и срочные мероприятия
Лечение зависит от причин гипертрофии загрудинной железы.
Увеличение тимуса без клинических проявлений не требует медикаментозной терапии. Проводится только динамическое наблюдение за пациентом.
При злокачественной миастении и опухолях показано оперативное вмешательство (тимэктомия), желательно на ранних сроках выявления болезни.
По показаниям проводится гормональная терапия зависимо от результатов лабораторных исследований.
Качество жизни
Дети с тимомегалией, как правило, перерастают это патологическое состояние, а размеры зобной железы приходят в норму самостоятельно.
У взрослых, когда гипертрофия тимуса чаще возникает при злокачественной миастении, опухолях, при своевременном лечении качество жизни не страдает.
Если диагноз установлен на поздних сроках заболевания, прогноз неблагоприятный. Беременность осложняет течение заболевания.
на тему
Источник: https://gormonexpert.ru/zhelezy-vnutrennej-sekrecii/vilochkovaya-zheleza/giperplaziya-2.html
Фиброзный тяж в легких: что это такое, виды, диагностика и лечение
Фиброз — болезнь, которая проявляется ускоренным синтезом коллагена и появлением соединительной ткани. Чаще фиброз наблюдается в молочной железе, печени, легких, предстательной железе. Причиной фиброза является хронический воспалительный процесс, таким образом, организм пытается изолировать очаг.
Виды и причины фиброза легких
Вследствие замещения здоровых клеток соединительной тканью, наблюдается снижение их эластичности. Это препятствует поступлению кислорода в кровеносную систему и затрудняет работу легких и сосудов. Стенки легочных пузырьков на вдохе перестают растягиваться, а при выдохе спадать.
Фиброз легких характеризуется быстрой заменой здоровых клеток на рубцовую ткань. При распространении патология затрагивает бронхи, лимфатические и кровеносные сосуды, иногда прилегающие органы.
По области поражения фиброз делят на следующие виды:
- односторонний , затрагивает одну из сторон органа,
- двусторонний , локально формируется на двух легких,
- очаговый , локализован на отдельном участке,
- тотальный или диффузный , захватывает все легкое.
Локальный фиброз – следствие разрастания рубцовой ткани в результате дистрофии или воспаления. В таком случае поражена небольшая область. Легочная ткань плотнее, а объем легкого меньше. Изменения не отражаются на газообмене. Человек может и не замечать болезнь.
При диффузном фиброзе орган становится плотным и меньше в размерах. Газообменный процесс нарушается. В области поражения много коллагеновых волокон, появляются микроцисты.
В зависимости от того как разрастается соединительная ткань выделяют:
- Пневмофиброз. Тяжистый линейный фиброз характеризуется распространением соединительной ткани рядом со здоровой,
- Пневмосклероз. Ткань замещена на большом участке, происходит уплотнение органа,
- Легочный цирроз. Поражение обширно захватывает бронхи и сосуды.
Патологический процесс необратим, врачи могут только снизить проявление симптомов, улучшив тем самым качество жизни пациента.
Специалисты выделяют следующие причины появления фиброза:
- Длительный контакт с пылью органического и неорганического происхождения. Опасны диоксид кремния, мрамор, известняк, магнезит, асбест, угольная пыль, зерновая пыль, помет. К примеру, вдыхание пыли асбеста на производстве более 10 лет способно спровоцировать необратимые процессы в легочной ткани, которые могут проявиться спустя 20-30 лет.
- Осложнения после туберкулеза, пневмонии, системной красной волчанки, ревматоидного артрита, склеродермии, саркоидоза.
- Медикаментозное лечение. У некоторых пациентов, которые получали лучевую терапию при лечении опухоли, затем диагностировали фиброз. Лекарства, которые влияют на легочную ткань: химиотерапевтические (метотрексат, цеклафосфамид), кардиологические (амиодарон, кордарон, анаприлин), антибиотики (макробид). Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема.
Иногда врачи не могут установить точную причину заболевания. Тогда болезнь классифицируют как идиопатический фиброз. Считается, что он возникает после повреждения эпителия альвеол, вследствие курения, вирусных инфекций, хронической аспирации, наследственной предрасположенности.
Признаки и диагностика болезни
Диагностировать патологию на начальном этапе довольно сложно, поскольку болезнь в этот период не имеет специфических симптомов или они не вызывают беспокойство у больного.
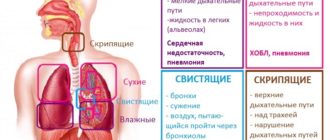
Яркие проявления болезни наблюдаются только у 20% пациентов. К первым признакам фиброза относят кашель и одышку. Кашель сухой, постепенно переходит на влажный и учащается.
Одышка отмечается сначала только во время физической нагрузки, при прогрессировании болезни наблюдается в состоянии покоя.
Признаками легочного фиброза считаются:
- незначительная гипертермия,
- развитие болезней легких,
- симптомы сердечной недостаточности,
- дыхание учащенное и поверхностное,
- пальцы и слизистая рта приобретают синюшность.
Последний симптом возникает на поздних стадиях болезни. При тяжелом течении болезнь может распространяться и на другие органы, чаще всего сердце. Может происходить утолщение пальцев, становится выпуклой ногтевая пластина. Увеличиваются вены на шее, и наблюдается отечность конечностей.
При отсутствии адекватной терапии патология может способствовать появлению эмфиземы легкого, сердечной недостаточности, легочной гипертонии, рака.
При постановке диагноза врач принимает во внимание клинические, лабораторные, рентгенологические данные. Для того чтоб понять насколько нарушена деятельность легких проводятся тесты, которые замеряют силу выдоха, насыщенность крови кислородом, и деятельность легких во время физической нагрузки.
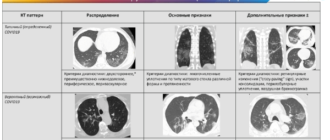
Для диагностики фиброза также используют рентгенологические методы:
- рентгенограмма необходима для визуализации легочного рисунка,
- компьютерная томография дает возможность увидеть очаговые, периферийные, субплевральные, сетевидные затемнения органа,
- эхокардиограмма нужна для подтверждения легочной гипертензии.
Может потребоваться биопсия органа, затронутого патологией. Бронхоскопия позволяет рассмотреть ткань легких, и определить процент поражения.
Лечение заболевания
Прежде всего, необходимо исключить провоцирующий фактор. Так, если причина заболевания – нахождение на вредном производстве, то необходимо сменить работу. При наличии воспалительных заболеваний дыхательной системы или патологическое разрастание рубцовой ткани во всем организме, проводится устранение первичной патологии.
Задача терапии – уменьшение симптомов болезни. Консервативное лечение дает результат только на первых этапах течения заболевания.
Назначается:
- прием медикаментов,
- кислородная терапия,
- дыхательная гимнастика,
- бессолевая диета.
При лекарственной терапии эффективны стероидные препараты, которые устраняют симптомы заболевания. Необходим курс бронхолитиков, муколитиков, глюкокортикостероидов.
Если к фиброзным тяжам в легких присоединился бронхит или пневмония, то требуется пропить курс антибиотиков. Для профилактики сердечной недостаточности пациент вынужден принимать сердечные гликозиды.
Для поддержания иммунитета назначается витаминотерапия.
Лекарственные препараты имеют побочные эффекты, поэтому должны назначаться врачом и приниматься строго в указанной дозировке.
Если консервативное лечение не приводит к облегчению состояния больного, то прибегают к хирургическому вмешательству. Возможно удаление не функционирующей области легкого. В крайнем случае, проводится трансплантация органа.
Избавиться от симптомов кашля поможет массаж. Он укрепляет мышцы, усиливает поступление крови и лимфы, способствует улучшению дренажной функции. При тяжелой стадии массаж противопоказан. Кислородная терапия увеличивает количество кислорода в крови, помогает уменьшить одышку и улучшить состояние в целом. Терапия может проводиться в домашних условиях.
Дыхательная гимнастика улучшает кровообращение, нормализует легочную вентиляцию, предотвращает застой крови. Упражнения делают на брюшное, грудное и полное дыхание. Полезны умеренные физические нагрузки. Врачи рекомендуют анаэробные нагрузки на свежем воздухе, например, бег, велоспорт или спортивную ходьбу.
Профилактика фиброза легких состоит из таких моментов, как:
- отказ от курения,
- применение индивидуальных средств защиты при работе в запыленных помещениях,
- своевременное лечение респираторных заболеваний,
- при приеме медикаментов, которые могут привести к развитию заболевания проводить периодический контроль состояния легких.
Фиброзные тяжи в легких – это рубцовые изменения, которые могут появиться в результате простуды с признаками пневмонии. Если не обнаружено других патологий в легких и нет проблем с дыханием, то лечение не требуется.
Загрузка…
Источник: https://prof-medstail.ru/bolezni-legkih/chto-takoe-fibroznyj-tyazh-v-legkih
Фиброз легких – что это такое, чем опасно заболевание, как его выявить и лечить?
Столкнувшись с диагнозом фиброз легких, что это за болезнь – большинство пациентов не имеет понятия. Данным термином обозначают патологию, которая сопровождается замещением легочной ткани фиброзной. Процесс приводит к нарушению дыхательной функции легких, что негативно отражается на всем организме.
Фиброз легких – что это такое?
Самые частые вопросы пациентов, впервые узнавших про фиброз легких: что это, опасно или нет, как проявляется? Фиброзом обозначают процесс замещения здоровой ткани внутренних органов фиброзной или рубцовой, как ее еще называют. По своей природе это соединительная ткань, которая способна к быстрому разрастанию. В результате спустя непродолжительное время она может поглотить весь орган, нарушая его нормальное функционирование.
При фиброзе легких отмечается выраженное снижение эластичности и растяжимости легочной ткани. В результате затрудняется процесс прохождения кислорода и углекислого газа через альвеолярные стенки. Нарушается газообмен: кровь плохо насыщается кислородом, концентрация углекислого газа в кровяном русле повышается, что приводит к хронической гипоксии.
Виды фиброза легких
Разобравшись с термином фиброз легких, что это за патология необходимо отметить возможные тины болезни. При возникновении патологии врачи всегда проводят комплексные диагностические мероприятия, которые направлены на установление причины заболевания. В зависимости от этого выделяют следующие типы болезни:
- Идиопатический легочный фиброз – диагноз выставляется, когда выявить конкретную причину невозможно.
- Интерстициальный легочный фиброз – выставляется при обнаружении фактора, спровоцировавшего патологию.
По объему поражения легочной ткани:
- линейный фиброз легких – поражаются небольшие участки ткани;
- очаговый – в патологический процесс вовлечен небольшой участок, которых может быть несколько;
- диффузный фиброз легких – повреждается большой объем органа.
Фиброз легких – причины
Причины фиброза легких напрямую связаны с воспалительным процессом на альвеолах, интерстициальных тканях. В большинстве случаев они являются пусковым механизмом для развития фиброза легких.
Среди возможных причин патологии специалисты выделяют:
- наследственность (наличие патологии легких у родных повышает риск развития фиброза);
- осложнения легочных заболеваний (асбестоз, альвеолит, саркоидоз);
- длительное вдыхание частиц органических веществ и минералов (работа на химпроизводстве);
- радиоактивное облучение грудной клетки;
- осложненное течение сахарного диабета, ревматоидного артрита, красной системной волчанки;
- курение.
В группу риска развития фиброза легочной ткани врачи входят:
- лица старше 50 лет;
- люди, проживающие рядом с промышленными предприятиями;
- курильщики;
- работники вредных производственных цехов.
Длительное отсутствие терапии приводит к быстрому прогрессированию болезни. Со временем риск развития опасных для жизни осложнений только увеличивается.
Как утверждают специалисты, легочный фиброз способен провоцировать следующие патологии:
Фиброз легких – симптомы
На ранних стадиях патологии признаки фиброза легких полностью отсутствуют. Однако в это время болезнь быстро прогрессирует. Одним из возможных признаков заболевания на этом этапе может быть одышка. Поначалу она появляется только после физической нагрузки (подъемы по лестнице, длительная ходьба), однако спустя непродолжительное время начинает сопровождать больного постоянно.
Про фиброз легких, что это за нарушение многие узнают только на этапе присоединения сухого кашля. В периодически откашливаемом из легких веществе присутствует слизь.
При подозрении на легочный фиброз симптомы могут быть следующие:
- постоянную боль в области грудной клетки;
- прослушиваемые хрипы при дыхании;
- цианоз губ (посинение);
- снижение массы тела;
- увеличение размеров фаланг пальцев;
- снижение работоспособности;
- повышенную утомляемость.
Фиброз легких – лечение
Услышав о возможном фиброзе легких, что это за патология, многие впадают в панику. Однако для того чтобы подтвердить предположения и установить, что обнаруженная болезнь легких – фиброз, врачи назначают комплексное обследование пациента.
Клиническая картина данного заболевания схожа с рядом других нарушений дыхательной системы, поэтому для дифференциальной диагностики назначаются:
- рентгенография грудной клетки;
- КТ легких;
- МРТ дыхательных путей;
- биопсия легкого;
- дыхательные функциональные тесты.
Только после выставления диагноза врачи приступают к лечению патологии. Сразу стоит отметить, что полностью исключить имеющиеся фиброзные изменения медикаментозно нельзя, поэтому старания врачей направлены на ограничение очага и предупреждение его распространения. Это именуется симптоматической терапией болезни.
Лечение фиброза легких требует индивидуального подхода. Врач, назначающий терапию, предварительно тщательно изучает анамнез пациента, выявляет хронические воспалительные процессы в организме. Только в таком случае удается добиться положительных результатов и остановить прогрессирование патологии.
В большинстве случаев врачи, рассказывая пациентам про фиброз легких, что это за болезнь придерживаются следующих клинических рекомендаций:
- лечение патологий, спровоцировавших фиброз;
- подавление очагов фиброзных разрастаний;
- проведение дыхательной гимнастики, направленной на улучшение дыхательной функции.
Фиброз легких – препараты
Лечение фиброза легочной ткани предполагает использование следующих групп лекарственных средств:
- Глюкокортикоиды системного действия – Преднизолон, Дексаметазон. Эти препараты помогают облегчить общее состояние пациента. Установлено, что лекарства данной группы способны затормаживать процесс замены легочной ткани соединительной.
- Цитостатики – Азатиоприн, Циклофосфамид. Эти препараты выполняют активную блокировку процесса клеточного деления и перерождения ткани в фиброзную.
Применять цитостатики необходимо с осторожностью и в строгом соответствии назначениям врача. Эти лекарства зачастую провоцируют побочные эффекты в виде:
- нарушения функции половых желез;
- угнетение гемопоэза;
- гепатотоксичность.
Фиброз легких – лечение народными средствами
Лечение фиброза легких народными средствами зачастую рассматривается как отличное дополнение к основному курсу терапии. Существует масса рецептов, облегчающих проявления и симптомы этой болезни. Чтобы не навредить своему организму, перед использованием народного средства необходимо проконсультироваться с лечащим врачом. Среди популярных рецептов при фиброзе следующие.
Отвар шиповника и девясила
Ингредиенты:
- ягоды шиповника – 50 г;
- девясил – 50 г;
- вода – 1 л.
Приготовление, применение
- Сырье смешивают, заливают водой.
- Ставят на медленный огонь.
- Доводят до кипения и кипятят 15 минут.
- Отвар переливают в термос и настаивают 3 часа.
- Принимают по 100 мл 3 раза в день на протяжении 1–2 месяцев.
Отвар анисового семени
Ингредиенты:
- анисовое семя – 1 ст. ложка;
- вода – 200 мл.
Приготовление, применение
- Сырье заливают холодной водой и ставят на огонь.
- Доводят до кипения и снимают с плиты.
- Принимают по половине стакана 1 раз в день.
Заболевание легких фиброз всегда сопровождается нарушением процесса дыхания. Это отрицательно сказывается на организме пациента, внутренних органах. Чтобы нормализовать дыхание, врачи рекомендуют регулярно выполнять дыхательную гимнастику. Упражнения подбираются индивидуально.
Для восстановления дыхания в острой фазе фиброза при одышке медики рекомендуют следующее:
- Вдохнуть как можно больше воздуха и задержать дыхание на 5 секунд. При этом необходимо сильно сжимать зубы, не раздувать щеки. Первую порцию воздуха выдыхают резко и с силой, затем постепенно выдыхают остальной воздух.
- Практиковать свободное дыхание при быстрой ходьбе и беге трусцой (не допуская утомляемости).
Для улучшения общего самочувствия врачи рекомендуют практиковать следующие типы дыхания:
- брюшное дыхание – при вдохе живот надувается, при выдохе сдувается;
- грудинное дыхание – в дыхательном акте задействована только грудная клетка, живот неподвижен;
- полное дыхание – вдох за счет мышц живота, выдох совершается грудной клеткой.
Диссипация легких при кистозном фиброзе
Фиброз легочной ткани при отсутствии поддерживающей терапии быстро распространяется. В результате замещения легочной ткани фиброзной наблюдается выраженное нарушение дыхания.
Одышка приобретает постоянный характер и зачастую выражена настолько, что пациент вынужден находиться на искусственной вентиляции.
Подобное не редкость, когда фиброз развивается диффузно, постепенно поражая весь орган.
Питание при фиброзе легких
Больные фиброзом легких нуждаются в особом питании. Для исключения проблем с пищеварением, которые могут усугубить течение болезни, врачи рекомендуют исключить состояния, при которых появляется чувство голода. Однако это не означает, что в рацион можно включать что угодно.
Среди разрешенных при фиброзе продуктов:
- перетертые каши (овсяная, гречневая, пшенная);
- бездрожжевые хлебобулочные изделия;
- овощи, богатые крахмалом (картофель, свекла, тыква);
- капуста;
- сухофрукты;
- нежирное мясо;
- морская рыба;
- молочные продукты (нежирные);
- растительные масла.
В период лечения фиброза легких необходимо отказаться от следующих продуктов:
- перловая каша;
- колбасы и копчености;
- консервы;
- полуфабрикаты;
- сдоба;
- жирные мясо и рыба;
- маргарин;
- сливочное масло.
Фиброз легких – продолжительность жизни
Люди с фиброзом легких имеют меньшую продолжительность жизни. Это во многом зависит от времени обнаружения патологии и правильности осуществления поддерживающей терапии.
Лицам с высоким риском летального исхода рекомендована трансплантация легких. С помощью данной операции удается увеличить продолжительность жизни пациентов на 5–10 лет.
Однако ее проведение не исключает возможного рецидива патологии, если патогенетический фактор не определен.
| Геморрагический васкулит – лечение современными методами Геморрагический васкулит, лечение которого длится долго, сопровождается поражением сосудов. Появляющиеся на туловище и конечностях высыпания являются первым признаком патологии. У детей часто наблюдаются боли в животе, что затрудняет диагностику. | Кистозный фиброз легких – как проявляется муковисцидоз? Кистозный фиброз легких относится к тем заболеваниям, которые передаются по наследству. Однако не всегда его признаки проявляются в раннем детстве. Врачи отмечают увеличение случаев муковисцидоза у взрослых пациентов, считающих себя абсолютно здоровыми. |
| Васкулиты – что это такое, как различают и лечат все формы заболеваний? Васкулиты – что это такое, как и почему развиваются заболевания данной группы, рассмотрим в нашей статье. Патология несет существенную угрозу для здоровья и жизни человека, и самые тяжелые последствия бывают при не вовремя начатом лечении. | Паренхиматозная желтуха – почему возникает и как ее распознать? Паренхиматозная желтуха всегда сопровождается пожелтением кожных покровов. Это первый симптом заболевания, который со временем может прогрессировать. Для точного определения причины требуется комплексное обследование пациента. |
Источник: https://womanadvice.ru/fibroz-legkih-chto-eto-takoe-chem-opasno-zabolevanie-kak-ego-vyyavit-i-lechit
Гиперплазия вилочковой железы у детей и у взрослых: причины увеличения тимуса
Эндокринолог высшей категории Анна Валерьевна
36304
Дата обновления: Март 2020
Гиперплазия вилочковой железы – увеличение объема и массы тимуса, которое может быть обусловлено как патологическими, так и физиологическими причинами. У детей это нормальная особенность развития иммунной системы.
У взрослых гиперплазия вилочковой железы может указывать на инфекционные или злокачественные заболевания. Первопричина выявляется с помощью данных физического осмотра, инструментальных и лабораторных методов, от нее зависит лечение.
В международной классификации болезней (МКБ-10) гиперплазия в области вилочковой железы обозначается кодом E32.0.
Что такое гиперплазия вилочковой железы?
Тимус – лимфоидный орган, где созревают и развиваются Т-клетки – подмножество лейкоцитов. Без Т-клеток тело не способно защитить себя от инфекций и эффективно бороться с аномальными клетками. В ходе старения тимус уменьшается в размерах. Ограниченная или нарушенная функция вилочковой железы может ухудшать работу иммунной системы.
Гиперплазия тимуса – это увеличение вилочковой железы
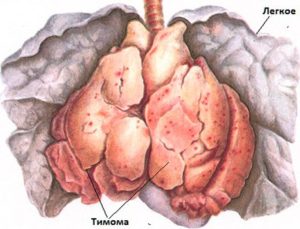
Злокачественная или доброкачественная гиперплазия лимфатического органа носит название “тимома”. Она анатомически относится к опухолям средостения – пространства между двумя легкими. Средостение ограничено спереди грудью, а сзади – грудными позвонками. Внутри располагаются сердце, пищевод и крупные кровеносные сосуды (аорта).
Злокачественная тимома относится к группе редких видов рака. Болезнь может возникать в любом возрасте. Согласно статистике, люди в возрасте от 60 до 70 лет чаще всего страдают от злокачественной тимомы. Наиболее часто опухоль выявляется случайно, при обследованиях по другим причинам.
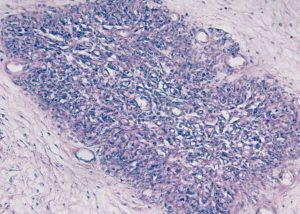
Чтобы провести различие между доброкачественной и злокачественной опухолью, назначается гистологическое исследование.
Тимомы являются наиболее частыми новообразованиями в средостении у взрослого населения. Ежегодно возникает 0,05 новых случаев на 100 000 человек.
[attention type=green]Опухоли вилочковой железы у взрослых представляют собой очень гетерогенную группу новообразований, происходящих из эпителиальных клеток тимуса.
[/attention]Средний возраст, когда у человека проявляется тимома, составляет 53 года, хотя они могут возникать в любом возрасте у обоих полов.
Причины
Основная причина увеличения тимуса – снижение концентрации гемоглобина в крови
В России каждый год у 1-2 человек на 500 000 выявляют тимому. Существуют специфические связи между гиперплазией вилочковой железы и другими заболеваниями. Тимома чаще встречается при анемии. Во время диагностики часто выявляют сопутствующее аутоиммунное заболевание – синдром Шёгрена: организм вырабатывает антитела против собственной слезной железы, что приводит к хроническому воспалению.
Очень редкой причиной тимомы является злокачественная дегенерация тимоцитов. Злокачественное заболевание имеет неблагоприятный курс развития.
В чем опасность?
1/3 пациентов с тимомой не имеют симптомов. У других больных развиваются только локальные осложнения, которые связаны с распространением опухоли на близлежащие структуры. Эти пациенты могут иметь кашель, боль в груди, синдром верхней полой вены, дисфагию и охриплость. Одна треть случаев болезни выявляется случайно при рентгенографических исследованиях.
Хотя развитие тимомы в детском возрасте встречается редко, маленькие дети чаще, чем взрослые, имеют симптомы. Было предложено несколько объяснений распространенности симптомов у детей:
- Меньшая грудная полость.
- Наиболее распространенное место для медиастинальных опухолей находится вблизи трахеи, что увеличивает риск развития дыхательных расстройств.
- Высокая вероятность развития инфекционного заболевания.
Классификация
По происхождению выделяют первичную (врожденную) и вторичную (приобретенную) гипертрофию вилочковой железы. Всемирная организация здравоохранения (ВОЗ) разработала патологическую классификацию, в которую выделяют злокачественную и доброкачественную тимому.
Выделяют 4 стадии злокачественной тимомы:
- I стадия: рак ограничен тимусом.
- II стадия: вовлечение жировой ткани или пространства легких.
- III стадия: вовлечение смежных органов.
- IVa стадия: вовлечение перикарда и плевры.
- IVb стадия: гематогенный или лимфоидный метастаз.
Традиционно гиперплазию вилочковой железы делят на 3 гистологических типа в соответствии с типом клеток, который преобладает в ткани: – лимфоцитарные, эпителиальные или лимфоэпителиальные.
Прогноз
Удаление тимомы на ранних стадиях дает благоприятный прогноз на выздоровление
Тимома может возникать на разных стадиях (I-IV, согласно классификации всемирной организации здравоохранения). Деление на конкретную стадию зависит от различных переменных, но особенно от врастания опухоли в соседние или отдаленные органы или лимфатические узлы. Критерии основаны на международных согласованных и общепринятых руководящих принципах.
Лечение тимомы – это прежде всего хирургическое удаление. Вся вилочковая железа, в том числе окружающая жировая ткань, удаляется. Важнейшей целью каждой операции является полное удаление всей опухолевой ткани. Удаление тимомы на ранней стадии в значительной степени улучшает долгосрочный прогноз. Однако прогноз зависит от конкретной стадии, то есть от размера и степени тимомы.
Если это продвинутая стадия гиперплазии тимуса, может потребоваться дополнительная химиотерапия (до или после операции). При метастазах на соседнюю или отдаленную ткань также рекомендуется химиотерапия.
Радиотерапия, однако, является весьма спорным методом лечения при всех стадиях тимомы и иногда не рекомендуется в качестве поддерживающей терапии. 5-летняя выживаемость после проведенной операции и химиотерапии составляет 55%.
10-летняя выживаемость составляет 24%.
После успешного лечения компьютерная томография грудной клетки должна выполняться ежегодно в течение первых 5 лет после операции и каждые 2 года в течение 10 лет для выявления рецидива. Если возникает рецидив, следует провести повторную операцию, поскольку она помогает улучшить прогноз заболевания.
Источник: https://limfouzel.ru/timus/giperplaziya-vilochkovoy-zhelezy/