Герпес 4 типа — что это, причины, как передается, диагностика,лечение
Герпес 4 типа – это вирусное заболевание, вызываемое вирусом герпеса 4 типа. Чаще это герпетическое заболевание называют по имени ученых, открывших вирус 4 типа – болезнь Эпштейна-Барра.
Соответственно и вирус герпеса четвертого типа называют в честь открывателей – вирус Эпштейна Барра.
При рассмотрении герпеса 4 типа очень важно отметить тяжелые осложнения, к которым он может привести. Именно этими осложнениями четвертый тип выделяется среди других разновидностей герпеса.
Герпес 4 типа – что это
Вирус герпеса четвертого типа – это гамма герпетический вирус (также называемый вирус Эпштейна Барра, ЭБВ, Эпштейн-Барр вирус, HHV4).
Этот вирус вызывает инфекционное заболевание – герпес 4 типа, который при определенных условиях переходит в следующие заболевания:
- инфекционный мононуклеоз,
- лимфому Беркитта,
- назофарингеальную карциному,
- лимфоэпителиому слюнных желез,
- герпетический гепатит.
Вирус Эпштейн-Барра относится к лимфотропным вирусам, поэтому одним из основных проявлений инфекции будет поражение лимфоидных тканей.
Также вирус обладает онкогенной активностью и при определенных условиях (снижение иммунитета, наличие ВИЧ) может стимулировать развитие злокачественных новообразований и лимфопролиферативных патологий.
Первичное заражение герпесом четвертого типа, как правило, наблюдается в детстве и протекает в виде инфекционного мононуклеоза. В дальнейшем, вирус пожизненно сохраняется в организме в лимфоидных и эпителиальных тканях.
[attention type=yellow]Вторичные заболевания, связанные с герпесом 4 вида, развиваются при реактивации вируса.
Внимание! Специфической особенностью вируса герпеса четвертого типа является то, что в отличии от других герпетических вирусов он вызывает не гибель, а пролиферацию (разрастание) пораженных клеток.
Именно эта особенность обуславливает высокую онкогенную активность герпеса четвертого типа.
Механизм распространения инфекции
Источником герпеса 4 типа является инфицированный человек или вирусоноситель.
Первичное инфицирование Эпштейн-Барр вирусом происходит преимущественно в раннем возрасте.
Чаще всего, первичный герпес у ребенка встречается до 3-4 года жизни и протекает в виде инфекционного мононуклеоза. Также заболевание может протекать бессимптомно или со стертой клинической картиной (симптомы ОРЗ, небольшое увеличение лимфатических узлов).
Справочно. К восемнадцати годам, вирусом Эпштейна Барра оказывается зараженным, практически, все население.
Такое широкое распространение вируса обуславливается его высокой контагиозностью (восприимчивость человека к герпесу 4 типа, как правило, стопроцентная) и возможностью заражения от здоровых вирусоносителей.
Заражение герпесом четвертого типа может осуществляться:
- воздушно-капельно (вирус выделяется в ОС (окружающая среда) со слизью и слюной при кашле, чихании);
- контактно-бытовым путем (при использовании общей посуды, игрушек);
- контактно (при поцелуях);
- половым путем;
- трансплацентарно (от матери к ребенку во время беременности);
- трансфузионно (при переливании крови или ее компонентов).
Важно. Следует отметить, что обычно дети заражаются от родственников во время поцелуев в нос, щеки (инфекционный мононуклеоз также называют «поцелуйной болезнью»). Также часто реализуется воздушно-капельный путь передачи.
Контактно-бытовые механизмы чаще всего реализуется при использовании общей посуды. Преимущественно, инфицирование происходит из-за привычки многих матерей пробовать температуру еды ребенка и потом кормить его с этой же ложечки.
Трансплацентарное заражение отмечается редко.
Формирование иммунного ответа после инфицирования может протекать бессимптомно, либо приводить к развитию симптомов инфекционного мононуклеоза (ИМ). Развитие ИМ сопровождается появлением умеренного лейкоцитоза, увеличением числа моноцитов, появлением атипичных мононуклеаров, увеличением активности печеночных аминотрансфераз.
После перенесенного ИМ формируется стойкий пожизненный иммунитет, повторные случаи заболевания не отмечаются. Однако, возможна реактивация вируса с другими клиническими проявлениями.
Важно. Повторная активация вируса чаще наблюдается у мужчин до сорока лет.
Пациенты старшего возраста болеют ЭПБ крайне редко. Исключение составляют ВИЧ инфицированные, у них реактивация вируса герпеса 4 типа может отмечаться в любом возрасте.
Патогенез развития герпеса 4 типа
Входные ворота инфекции – слизистая ротоглотки и дыхательных путей. После проникновения в эпителиальные клетки слизистой вирус мигрирует в лимфоидную ткань, где начинает активно размножаться.
Вирус герпеса 4 типа способен поражать Т- и В- лимфоцитарные клетки, NK-киллеры, макрофагальные и нейрофильные клетки, приводя к снижению иммунитета и способствуя развитию вторичных бактериальных, грибковых и протозойных инфекций.
Инфицирование лимфоцитов приводит к их мутациям и активной пролиферации, обуславливая онкогенную активность Эпштейн-Барр вируса.
В тяжелых случаях, герпесвирус может приводить к формированию некротических очагов в лимфоидной ткани, легких, почек, ЦНС.
Герпес 4 типа – симптомы
Симптомы обусловлены заболеванием, которое вызвал вирус Эпштейн-Барра.
Герпес 4 типа может провоцировать развитие:
- инфекционный мононуклеоз (герпес 4 типа у детей протекает именно в виде ИМ);
- лимфомы Беркитта;
- злокачественных опухолей носоглотки;
- лимфогранулематоза (болезни Ходжкина);
- посттрансплантационного лимфопролиферативного синдрома;
- В-клеточные лимфомы;
- волосистую лейкоплакию языка у ВИЧ- инфицированных;
- синдрома хронической усталости (редко);
- синдрома Алисы в Стране чудес;
- рассеянного склероза.
Симптомы инфекционного мононуклеоза
Вирус герпеса 4 типа у детей провоцирует развитие ИМ, который имеет и другие названия – болезнь Филатова, моноцитарная ангина, поцелуйная болезнь или железистая лихорадка.
Заболевание протекает циклически, сопровождаясь развитием лихорадочной и интоксикационной симптоматики, ангины (тонзиллита), увеличением размеров печени и селезенки (гепатоспленомегалия), а также появлением в крови лимфомоноцитоза и атипичных мононуклеаров.
Основными симптомами герпеса 4 типа у детей являются:
- тонзиллит (ангина);
- аденоидит (появляется заложенность носа, гнусавость голоса и храп);
- увеличение лимфоузлов (преимущественно подчелюстных, шейных затылочных, реже увеличиваются мезентериальные лимфоузлы);
- увеличение размеров печени и селезенки;
- резкая мышечная слабость;
- лихорадочная интоксикационная симптоматика (раздражительность, слабость, вялость, мышечные и суставные боли, тошнота, снижение аппетита).
При применении ампициллина может возникать ампициллиновая сыпь.
Также часто отмечаются боли в животе, связанные с увеличением печени и селезенки, либо с мезаденитом (воспалением мезентериальных лимфоузлов).
Симптомы лимфомы Беркитта
Лимфома Беркитта – это неходжкинская лимфома с высокими показателями злокачественной активности и тенденцией распространяться за пределы пораженных лимфоидных тканей (часто прорастает в ткани костного мозга).
Симптомы проявлений герпеса 6 типа у ребенка
Основной причиной развития лимфомы Беркитта является герпес 4 типа. Чаще всего заболевание развивается на фоне ВИЧ инфекции.
На территории России заболевание практически не встречается (заболевание регистрируют преимущественно в странах Центральной Африки).
Справочно. Основным проявлением заболевания является увеличение лимфоузлов, печени и селезенки, поражение толстой кишки с развитием кишечной непроходимости, желудочно-кишечные кровотечения, умеренно болезненный отек шеи и подчелюстной области, лихорадка, потеря массы тела и аппетита.
Рассеянный склероз
Это заболевание относят к аутоиммунным, сопровождающимся поражением миелиновой оболочки нервных волокон в головном и спинном мозге.
Рассеянный склероз не имеет отношения к старческому склерозу и деменции, и обозначает наличие множественных рубцов (бляшек) в тканях мозга из-за замены разрушенных тканей на соединительные волокна, неспособные выполнять функции нервной ткани.
Справочно. Заболевание чаще встречается у женщин в возрасте от 15 до 40 лет (чаще, в возрасте тридцати лет).
Заболевание обычно встречается у представителей европейской расы (у жителей Японии, Кореи и Китая рассеянный склероз, практически, не встречают).
Заболевание связано с местом проживания.
Точные причины развития рассеянного склероза не известны, заболевание связывают с:
- наличием генетической предрасположенности (семейные случаи рассеянного склероза);
- действием вируса герпеса 4 типа;
- влиянием радиации;
- чрезмерным воздействием ультрафиолетового излучения (привычка посещать солярии и часто загорать);
- дефицитом витамина Д;
- частыми стрессами;
- нарушениями питания;
- низким уровнем мочевой кислоты;
- курением и злоупотреблением спиртными напитками;
- воздействием на организм токсических веществ;
- иммунными нарушениями.
Основными симптомами рассеянного склероза являются:
- снижение мышечной силы;
- координационные нарушения;
- различные парезы (моно-, гемипарезы);
- тремор конечностей;
- паралич черепно-мозговых нервов (глазодвигательного, лицевого);
- появление горизонтального или вертикального нистагма;
- нарушение мышечной и кожной чувствительности;
- появление мигрирующих болей и чувства давления в конечностях;
- нарушения речи;
- мышечные спазмы.
Также характерно усиление выраженности симптомов после принятия горячей ванны.
Лимфогранулематоз (болезнь Ходжкина)
Лимфогранулематоз относится к злокачественным патологиям, поражающим лимфоидные ткани. Специфической особенностью заболевания является появление в пораженных лимфатических узлах гигантских клеток Рида-Березовского-Штернберга.
Мужчины болеют лимфогранулематозом чаще женщин. Пик заболеваемости приходится на период с 15 до 29 лет и на возраст после 55 лет.
Справочно. На долю болезни Ходжкина, согласно официальной мед. статистике, приходится около тридцати процентов всех злокачественных лимфом в мире.
Причинами развития лимфогранулематоза могут быть:
- генетическая предрасположенность;
- вирус герпеса 4 типа;
- воздействие химических веществ с канцерогенным эффектом.
Основными симптомами лимфогранулематоза являются:
- увеличение шейных и надключичных лимфоузлов (реже увеличиваются подмышечные узлы, узлы средостения, паховые). При этом, увеличенные лимфоузлы безболезненны, эластичны и не воспалены;
- упорный кашель и боли в груди из-за поражения лимфоузлов средостения и лимфатических тканей, расположенных в грудной клетке;
- ночная профузная потливость;
- потеря массы тела и снижение аппетита;
- общая слабость;
- периодическая лихорадка.
После приема спиртных напитков может отмечаться кожный зуд и боли в увеличенных лимфоузлах.
На поздних стадиях заболевания отмечают увеличение печени и селезенки, присоединение вторичных бактериальных, грибковых, протозойных инфекций.
Синдром Алисы в Стране чудес
Таким сказочным термином называют дезориентирующую неврологическую патологию, сопровождающуюся нарушением восприятия пациентом размеров своего тела.
Справочно. Синдром проявляется в виде макросоматогнозии (ощущения своего тела более крупным) или микросоматогнозии (ощущения своего тела более маленьким).
Также заболевание может проявляться в виде:
- мигренозных приступов – приступы дезориентации часто связаны с мигренозным приступом, при этом, мигрень может выступать как в качестве провоцирующего фактора, так и в качестве симптома;
- микропсии – ощущения, что все предметы становятся меньше;
- макропсии – ощущения, что все предметы становятся больше;
- временного искажения –пациентам кажется, что время проносится слишком стремительно или наоборот – «застывает»;
- искаженного восприятия звука – многие звуки кажутся пугающе громкими (часто сочетается с мигренозным приступом);
- потери или нарушения координации движений.
Также могут отмечаться нарушения сна, постоянная тревожность и беспокойство, нервозность, апатичность.
Справочно. Особенностью указанного синдрома является отсутствие повреждения глаз. Все изменения восприятия связаны только с поражением психики пациента.
Во время приступа пациенту может казаться, что его ноги больше 10 метров в длину, а голова размером с яблоко, что события вокруг остаются неизменными или, что прошли десятки лет за несколько минут.
Причинами развития синдрома Алисы в Стране чудес считают реактивацию вируса герпеса четвертого типа, тяжелые формы инфекционного мононуклеоза, опухоли головного мозга (особенно глиомы), тяжелые мигренозные приступы, эпилептические припадки, энцефалиты.
Диагностика
Диагностика герпеса 4 типа проводится методам ИФА и ПЦР.
Повышение только иммуноглобулинов М свидетельствует о первичном инфицировании. Если при герпесе 4 типа повышены только IgG – выставляется диагноз хронического носительства.
Повышение иммуноглобулинов М и G характерно для рецидива инфекции.
Герпес 4 типа – лечение
Лечение герпеса 4 типа зависит от основного заболевания.
При лечении болезни Ходжкина назначают химиотерапию и лучевую терапию. Лечение опухолей и волосатой лейкоплакии при ВИЧ связано в первую очередь с назначением антиретровирусной терапии.
Лечение герпеса 4 типа у детей (инфекционный мононуклеоз) зависит от тяжести состояния больного. Противогерпетическая терапия и иммуномодуляторы назначают только при среднетяжелом и тяжелом течении болезни. Также могут назначаться антибиотики и НПВС. Дополнительно, показано соблюдение постельного режима, обильное щелочное питье и соблюдение диеты №5 по Певзнеру.
Поэтому, как лечить герпес 4 типа должен решать исключительно лечащий врач.
Внимание! Самостоятельное лечение герпеса Эпштейн-Барра недопустимо и может нанести тяжелый вред здоровью пациента.
Источник: https://herpes.su/gerpes-4-tipa.html
Чем опасен вирус Эпштейна-Барр (герпес 4 типа): причины, симптомы и лечение
Существуют различные разновидности герпетической инфекции. Вирус Эпштейна-Барр (герпес 4 типа) отвечает за развитие разных заболеваний у человека (лимфомы Беркитта, инфекционного мононуклеоза и рака носоглотки). Данные микроорганизмы поражают преимущественно лимфатическую систему и при отсутствии лечения могут привести к опасным последствиям вплоть до летального исхода.
Вирус Эпштейна-Барр (герпес 4 типа) отвечает за развитие разных заболеваний у человека (лимфомы Беркитта, инфекционного мононуклеоза и рака носоглотки).
Вирус Эпштейна-Барр имеет следующие отличительные особенности:
- участвует в образовании опухолевых клеток;
- широко распространен среди детей и взрослых;
- годами может не вызывать симптомов заболевания;
- способен связываться с рецепторами B-лимфоцитов;
- вызывает неадекватный иммунный ответ;
- способен вызывать генетические аномалии.
Полностью избавиться от данных микроорганизмов практически невозможно. Они могут пожизненно оставаться в организме хозяина в латентном (спящем) состоянии.
Вирус Эпштейна-Барр участвует в образовании опухолевых клеток.
Симптомы
Признаки заражения вирусом Эпштейна-Барр определяются клинической формой инфекции. При первичном контакте с вирусом герпеса чаще всего развивается инфекционный мононуклеоз. Для него характерны следующие симптомы:
- слабость;
- недомогание;
- катаральные явления в виде насморка и заложенности носа;
- умеренное повышение температуры тела;
- озноб;
- потливость;
- боль в мышцах;
- головная боль;
- покраснение задней стенки глотки;
- боль во время глотания и при разговоре;
- налет на миндалинах.
В период разгара герпеса увеличиваются печень и селезенка. Общее состояние больных ухудшается. Практически всегда при мононуклеозе наблюдается увеличение лимфатических узлов (подробнее тут). Они становятся плотными и подвижными. Болезненность отсутствует или выражена слабо. Возможен отек окружающих тканей.
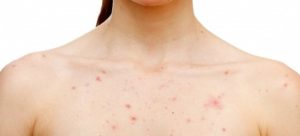
Герпес способствует развитию ангины. При ней воспаляются небные и глоточные миндалины. При нарушении состояния печени возможно развитие желтухи. У таких людей изменяется цвет кожных покровов и видимых слизистых. Возможно потемнение мочи и обесцвечивание кала. При герпесе 4 типа часто возникает интенсивный кожный зуд. Иногда при данной патологии появляется пятнисто-папулезная сыпь.
Герпес способствует развитию ангины. При ней воспаляются небные и глоточные миндалины.
Острый период герпеса продолжается 2-3 недели. При отсутствии лечения заболевание приобретает хроническое течение с частыми обострениями. Оно может затягиваться на год и более. Инкубационный (бессимптомный) период варьируется от 5 дней до полутора месяцев.
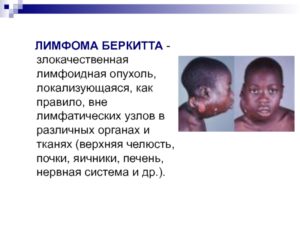
Герпес часто протекает в форме лимфомы Беркитта.
Это злокачественная патология, характеризующаяся поражением нервной системы, внутренних органов и костного мозга. Эндемической формой лимфомы чаще болеют мальчики 4-7 лет. Клиническая картина зависит от формы заболевания (классическая или абдоминальная).
Что еще почитать Проявления и лечение герпеса 3 типа
В первом случае в области челюсти появляется 1 или несколько злокачественных новообразований в виде узлов. Они быстро растут, приводя к деформации лица.
Признаком герпеса по типу лимфомы является выпадение зубов.
Признаками герпеса 4 типа по типу лимфомы являются:
- затруднение глотания;
- выпадение зубов;
- затруднение дыхания;
- патологические переломы конечностей;
- асимметрия лица;
- деформация конечностей;
- ограничение движений;
- раздражительность;
- повышение температуры тела;
- потливость;
- снижение массы тела;
- нарушение функций органов малого таза.
Наиболее тяжело протекает генерализованная форма вируса Эпштейна-Барр. При ней поражаются позвоночник и спинной мозг, что приводит к двигательным расстройствам (парезам, параличам) и нарушению чувствительности.
Абдоминальная форма герпеса по типу лимфомы проявляется болью в животе.
Абдоминальная форма герпеса по типу лимфомы проявляется болью в животе, желтушностью кожи, лихорадкой, вздутием живота и запором. Данные симптомы обусловлены поражением вирусом герпеса 4 типа внутренних органов (почек, печени, кишечника, поджелудочной железы).
В случае развития назофарингеальной карциномы (рака носоглотки) появляются следующие симптомы:
- гнусавость;
- слизистые выделения;
- носовые кровотечения;
- шум в ушах;
- зловонный запах изо рта или носа;
- наличие плотного образования;
- снижение слуха;
- боль;
- головная боль;
- нарушение речи.
В тяжелых случаях наблюдаются увеличение лимфатических узлов, зрительные расстройства, двигательные и чувствительные нарушения.
В случае развития назофарингеальной карциномы (рака носоглотки) появляются носовые кровотечения.
Пути заражения
Вирус передается следующими путями:
- контактно-бытовым;
- воздушно-капельным;
- алиментарным (пищевым);
- половым;
- вертикальным (от матери малышу);
- гемоконтактным (через кровь).
При инфекционном мононуклеозе главным является аэрозольный механизм инфицирования. Вирус герпеса присутствует в крови, слюне и секрете половых желез. Заражение возможно через посуду, руки, полотенца и во время поцелуев. Вирус проникает в клетки организма, оставаясь там на долгие годы.
Заразится вирусом герпеса можно гемоконтактным путем (через кровь).
Лечение вируса Эпштейна-Барр
Лечебная тактика определяется клинической формой герпеса. Главными задачами терапии являются:
- Предупреждение осложнений.
- Подавление активности вируса.
- Устранение симптомов.
- Восстановление функций органов.
Что еще почитать Проявления и лечение герпеса 3 типа
При лечении могут потребоваться госпитализация и консультация различных специалистов (инфекциониста, онколога, иммунолога).
При лечении могут потребоваться госпитализация и консультация различных специалистов (инфекциониста, онколога, иммунолога).
Медикаментозное лечение
При выявлении герпеса назначаются системные и местные лекарственные препараты. При инфекционном мононуклеозе применяются:
- местные антисептики (Мирамистин, Стопангин, Анти-Ангин, Гексорал, Хлоргексидин, Тантум Верде);
- жаропонижающие (Панадол);
- иммуномодуляторы;
- лекарства на основе интерферона;
- антибиотики (в случае присоединения бактериальной инфекции);
- эубиотики (Хилак Форте, Аципол);
- системные кортикостероиды (Преднизолон).
Специфическая этиотропная (противовирусная) терапия не проводится. При герпесе в виде лимфомы Беркитта назначаются противоопухолевые (Метотрексат-Эбеве, Цитарабин) и симптоматические лекарства. Часто используется Преднизолон Никомед. Дополнительно применяются интерфероны и иммуномодуляторы. При раке носоглотки на фоне герпеса назначаются химиопрепараты. Их сочетают с лучевой терапией.
При герпесе в качестве местного антисептика можно применять Тантум Верде.
Профилактика
Чтобы снизить риск развития инфекции, необходимо:
- повышать иммунитет;
- закаливаться;
- своевременно обследовать и лечить членов семьи;
- исключить тесный контакт с больными;
- обследовать доноров;
- не пользоваться чужими бритвами, полотенцами, посудой и платками;
- закаливаться;
- исключить стрессы;
- больше двигаться;
- отказаться от алкоголя и сигарет;
- исключить контакт с канцерогенами;
- пить поливитамины;
- исключить случайные половые связи.
Специфическая профилактика герпеса данного типа не разработана.
Чтобы снизить риск развития инфекции, необходимо отказаться от алкоголя и сигарет.
Особенности
Эта патология протекает по-разному у детей и взрослых.
У взрослых
Герпес по типу инфекционного мононуклеоза у взрослых характеризуется постепенным началом. Клиническая картина выражена слабее, нежели у детей. У взрослых практически всегда наблюдается период катаральных явлений. Высокая температура держится не более 2 недель. Местные симптомы в виде боли в горле и увеличения лимфатических узлов выражены слабее.
Что еще почитать Вирус герпеса 7 типа: симптомы и лечение
У детей
Вирус Эпштейна-Барр у ребенка вызывает сильный иммунный ответ в виде интоксикационного синдрома. Малыши грудного возраста редко болеют герпесом.
Малыши грудного возраста редко болеют герпесом.
Осложнения и последствия
Герпес 4 типа при несвоевременном лечении приводит к опасным осложнениям. Последствиями заболевания являются:
- образование опухоли в области челюсти;
- нарушение функции печени;
- нервно-психические расстройства;
- истощение организма;
- снижение слуха и зрения;
- невралгия тройничного нерва;
- дыхательная недостаточность;
- нарушение вкусовой чувствительности;
- парез и паралич мышц;
- деформация лица, рук и ног;
- судорожный синдром;
- воспаление оболочек и вещества головного мозга;
- синдром хронической усталости;
- галлюцинации;
- бред;
- нарушение функции сердца;
- повреждение селезенки;
- воспаление околоушных желез;
- панкреатит;
- воспаление яичек.
Носоглоточная карцинома в области носового прохода может давать метастазы. При этом поражаются другие органы. Герпес по типу инфекционного мононуклеоза часто осложняется бактериальной инфекцией.
Возможно сужение дыхательных путей на фоне воспаления миндалин. У детей часто развиваются гепатит и пневмония.
Редким осложнением мононуклеоза является снижение количества тромбоцитов, что проявляется склонностью человека к кровотечениям.
Не менее опасна первичная лимфома. Она может стать причиной лейкемии (рака спинного мозга), переломов и деформации конечностей. Данная патология часто развивается на поздней стадии ВИЧ, так как на фоне снижения иммунитета активируется возбудитель герпеса.
Источник: https://gerpes.expert/vidi/chem-opasen-dlya-cheloveka-gerpes-4-tipa-prichiny-simptomy-i-lechenie
Герпес при лимфоме
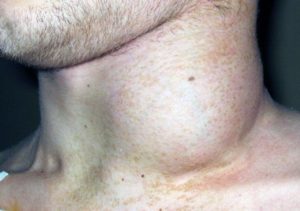
Герпес 4 типа имеет и другое название — вирус Эпштейна-Барр. Наиболее опасными осложнениями этого заболевания являются злокачественные новообразования; при инфицировании происходит поражение лимфатических узлов. Герпес данной разновидности представляет группу ДНК-содержащих онкогенных вирусов.
Герпес 4 типа имеет и другое название — вирус Эпштейна-Барр.
Лечение герпеса 4 типа
Своевременная терапия позволяет предотвратить развитие вируса, что достигается путем блокировки его активности. Чтобы предотвратить развитие опасных патологических состояний, проводится диагностика, на основании результатов анализов врач назначает схему лечения.
Как и любой вирус, герпетическая инфекция блокируется препаратами 2 групп: иммуностимулирующие, противовирусные.
Пока еще не разработана стандартная схема лечения при таком патологическом состоянии организма. Проводится комплексная терапия: назначают антиоксиданты, способствующие выведению токсинов; альфа-интерфероны.
Схема лечения может корректироваться в зависимости от степени поражения внутренних органов, состояния организма и иммунитета. При генерализованной форме болезни лечение проводят стационарно. Патологическое состояние в данном случае может сопровождаться поражением нервной системы, значит, необходимо наблюдение невропатолога.
[attention type=red]Терапия скрытой и легкой формы заболевания проводится амбулаторно. Если развилась вторичная инфекция бактериального характера, назначают антибиотики. При болях и покраснении слизистых в горле: полоскание и прием препаратов, которые помогут устранить эти симптомы. Если повысилась температура, необходимо принимать жаропонижающие средства.
[/attention]На время лечения при заражении герпесом 4 типа рекомендуется снизить физическую активность. Важно подкорректировать питание, что позволит уменьшить нагрузку на печень. Убирают жирную, сильносоленую, острую пищу. Важно пить много воды — больше 2 л в день (подробнее тут).
Синдром хронической усталости
Это патологическое состояние, которое возникает после перенесенной вирусной болезни. Поражение иммунной системы протекает в форме заболевания под названием синдром хронической усталости.
- плохое настроение;
- раздражительность;
- нервозность;
- головные боли;
- сонливость;
- нарушение сна;
- нарушение внимательности на фоне ухудшения памяти.
Чтобы устранить эти проявления, необходимо не только побороть вирус герпеса 4 типа, но и обеспечить здоровый сон, снизить физические нагрузки, наладить питание, а также исключить факторы стресса.
Инфекционный мононуклеоз
Это заболевание, при котором отмечается поражение зева, печени, лимфоузлов, селезенки. Внутренние органы увеличиваются в размерах.
При таком патологическом состоянии часто развивается бронхит или трахеит. Чувствуется сильная боль в горле.
Заболевание диагностируют по результатам анализа крови — отмечается повышенное содержание мононуклеаров. На коже могут появиться пузырьки, как при лабиальном герпесе.
Источник: https://gemoglobin.top/gerpes-pri-limfome/
«У меня лимфома»: 3 истории о поисках верного диагноза
15 сентября — Всемирный день осведомленности о лимфомах, задача которого — привлечь внимание к этим заболеваниям и распространить информацию. Разбираемся, что такое лимфома, кто более подвержен развитию этого вида рака, а также рассказываем истории людей, которые победили лимфому.
Группа заболеваний
Лимфома — онкологическое заболевание, поражающее лимфатическую систему. Болезнь считается редкой: в 2018 году в мире зарегистрировано около 590 тысяч новых случаев заболевания, что составляет всего 3,5% от общего количества новых случаев рака.
Лимфомы представляют собой целую группу заболеваний, среди которых выделяют две главные формы: лимфому Ходжкина и неходжкинские лимфомы (НХЛ). Лимфома Ходжкина изучена лучше других и хорошо поддается лечению — около 90% заболевших полностью выздоравливают. Но НХЛ встречаются чаще — на них приходится около 90% случаев.
Опухоль возникает из-за генетической мутации лимфоцитов: они начинают бесконтрольно делиться, дрейфуют к лимфоузлам и другим частям организма, где продолжают размножаться.
Среди многообразия видов лимфом существуют агрессивные, например, одна из наиболее часто встречающихся — диффузная В-крупноклеточная лимфома, и вялотекущие или индолентные разновидности, например, фолликулярная лимфома. В первой группе симптоматика развивается очень быстро — от дней до недель, потому что опухолевые клетки очень быстро делятся. Неагрессивные лимфомы начинаются исподволь и первое время протекают незаметно.
Причины и факторы риска
Причины появления лимфом пока остаются неизвестными, а значит, нет возможности предотвратить болезнь. Однако известны факторы, повышающие риск развития лимфом:
- Возраст. С возрастом вероятность заболеть раком увеличивается. Однако есть типы лимфом, которые развиваются, в основном, у молодых людей.
- Пол.
Лимфомой болеют чаще мужчины, но некоторые виды НХЛ больше распространены у женщин.
- НХЛ у близких родственников (родителя, ребенка, брата).
- Некоторые химические вещества и лекарства, физические факторы. К ним относятся, например, отдельные пестициды, препараты химиотерапии и лучевая терапия.
- Ослабленная иммунная система.
Так бывает при ВИЧ-инфекции, после трансплантации органов, при носительстве некоторых генетических мутаций, ответственных за первичный иммунодефицит (например, синдром Вискотта-Олдрича).
- Аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка).
- Некоторые инфекции, например, ВИЧ, вирус Эпштейна-Барр, вирус герпеса человека 8 типа, Helicobacter pylori.
- Некоторые виды грудных имплантов.
Симптомы
Лимфому можно обнаружить на ранней стадии. Для этого важно обращать внимание на симптомы, они характерны для обеих групп лимфом:
- Увеличение одного и более лимфоузла.
Чаще всего на шее, в подмышечной впадине, в паху. В большинстве случаев воспаленные лимфоузлы остаются безболезненными.
- Лихорадка.
- Постоянная усталость.
- Потливость по ночам.
- Необъяснимая потеря веса.
- Изнуряющий кожный зуд.
Как лечить?
В зависимости от вида и стадии лимфомы применяются химио-, лучевая, иммунная и таргетная терапии, трансплантация костного мозга. В большинстве случаев лечение комбинированное
Думала, что со мной такого произойти не может
Катя де Йонг, 42 года, домохозяйка, живет в Псковской области.
Диагноз: анапластическая крупноклеточная лимфома. Прошла 22 курса химиотерапии, перенесла трансплантацию костного мозга. В ремиссии с 2016 года.
В апреле 2013 года мы отдыхали в Египте, там у меня начала подниматься температура до 38,5C, знобило в жару. Появился болезненный шарик подмышкой. По страховке обратилась к доктору, он предположил инфекцию и назначил антибиотик в таблетках. Состояние ухудшалось, появились боли внутри тела. Антибиотик поменяли на внутривенный, но лучше не становилось.
Вернувшись в Россию, сразу обратилась в поликлинику по месту жительства. Опять предположили инфекцию, но по анализам все было чисто. А вот на рентгене легких нашли затемнения, заподозрили туберкулез и направили в тубдиспансер. Диагноз не подтвердился.
После УЗИ надключичных лимфоузлов меня прозвали «воздушный шоколад» — так много увеличенных лимфоузлов там оказалось. Мне выдали направление в онкологическую больницу в 70 км от дома.
[attention type=green]Я была уверена, что онкологический диагноз не подтвердится — он казался страшным и смертельным. Думала, что со мной такого произойти не может. К сожалению, пункция показала наличие атипичных клеток.
[/attention]Состояние ухудшалось с каждым днем, не болели только руки и ноги. Боль удавалось снимать только временно. Еда не усваивалась, таблетки и куски пищи проглотить уже не могла.
Врачи назначили день комиссии, чтобы решить вопрос с диагнозом и лечением. Это было в начале мая, доктор сказал, что впереди майские праздники, поэтому биопсию сделают только в середине месяца, потом дней 10 ждать результат. Если будут вопросы по результатам, материал придется отправлять в Санкт-Петербург для уточнения.
Я объяснила, что с каждым днем все хуже себя чувствую, попросила сразу в Петербург ответ отправить, чтобы ускорить процесс. Доктор ответил, что такой необходимости нет и квоту в Санкт-Петербург мне не дадут. Сказал, что у меня лимфома Ходжкина, они ее и сами лечить могут, направление в другую больницу мне не нужно.
Но это был неверный диагноз.
На семейном совете решили сменить врача и поехали самостоятельно в онкоцентр в Песочном. Там праздничных дней было немного, и вскоре мне сделали биопсию.
КТ легких и малого таза, МРТ брюшной полости и иммуногистохимическое исследование для уточнения вида опухоли сделали платно. Недели через три поставили диагноз, и в конце мая меня взяли на лечение в НМИЦ онкологии им. Н. Н.
Петрова. Очень благодарна грамотной работе врачей этого центра!
Лечилась я в общей сложности три года.
За это время познакомилась со многими пациентами и поняла, что очень часто из регионов России сложно попасть в федеральные клиники — трудно добиться направления от местной поликлиники, получить квоту на лечение из-за большой очереди.
Проблема в том, что болезнь ждать не собирается: лимфома может быть вялотекущей, а может быть очень агрессивной, как например, в моем случае. Обследования надо пройти в кратчайшие сроки и тогда станет понятно, где предпочтительней лечиться пациенту.
Разница между ближайшим и федеральным онкоцентрами не только в удаленности от дома, но иногда и в профессионализме врачей, наличии необходимого оборудования и препаратов.
[attention type=yellow]Людям, которые заподозрили у себя лимфому, я бы посоветовала меньше читать интернет и не примерять на себя чужие истории. Например, считается, что при лимфоме лимфоузлы не болят. В моем случае они были очень болезненны.
[/attention]Необходимо четко следовать рекомендациям врачей и прислушиваться к своему сердцу — желательно, чтобы оно было «холодным». И самое главное, — не дать стержню внутри сломаться. Из возможных вариантов необходимо выбрать цель «ВЫЖИТЬ» и любыми путями двигаться к ней.
На пути будут кочки и горы, важно подниматься, карабкаться и приближаться к цели.
Практически с самого начала я подозревала лимфому
Полина, 26 лет, фрилансер, живет в Северной Осетии.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии и 15 сеансов лучевой терапии. В ремиссии с 2016 года.
Моя лимфома началась по необычному сценарию. Первым звоночком были красноватые круглые уплотнения на голени обеих ног 1-2 см в диаметре. Их было немного — где-то 5-6.
Недели через две после появление этих уплотнений я нащупала на шее лимфоузел, небольшой, около сантиметра. Это меня очень смутило, так как у меня никогда не увеличивались лимфоузлы.
Также я стала чувствовать дискомфорт в грудной клетке, мне было сложно дышать, лежа на правом боку.
Тогда я подумала, что это межреберная невралгия, но позже оказалось, что это опухоль в 7 см сдавливала легкое. У меня не был ни ночной потливости, ни субфебрильной температуры, ни потери веса, несмотря на прогрессирующее заболевание.
В первую очередь я обратилась к терапевту, но не получила внятных объяснений. Врач лишь предположил, что это варикоз и направил к сосудистому хирургу. Тот, особо не вникая в суть дела, выписал свое лечения.
Я по своей инициативе сдала общий анализ крови, и там были отклонения — повышенные СОЭ и лейкоциты, пониженные лимфоциты, которые заставили меня сомневаться в варикозе. Изучая статьи в интернете, я поняла, что эти уплотнения на ногах называются узловатой эритемой, и лечит их дерматолог.
[attention type=red]Я обратилась к дерматологу, упомянув также об увеличенных лимфоузлах (к тому времени появилось еще несколько на шее и ключице), дерматолог также не вникал в мои жалобы и прописал свое лечение.
[/attention]Я продолжала искать информацию в интернете и выяснила, что увеличенные лимфоузлы могут быть от мононуклеоза, вызванного вирусом Эпштейна-Барр.
Кроме того, я сделала УЗИ брюшной полости — там тоже было множество увеличенных лимфоузлов. Я по своей инициативе сдала анализ на вирус Эпштейна-Барр, и он подтвердился.
Также прошла КТ: она показала все увеличенные лимфоузлы на шее, ключице, в грудной клетке, брюшной полости.
Со результатами всех обследований я пошла к инфекционисту в районную поликлинику. Но врач, пожилая женщина, всю жизнь проработавшая инфекционистом, ничего не знала о вирусе Эпштейна-Барр и о его связи с лимфомой. Тогда я обратилась к платному инфекционисту, и она заподозрила лимфому. От момента появления симптомов до постановки диагноза прошло примерно 5 месяцев.
Практически с самого начала я подозревала лимфому. У меня никогда в жизни не увеличивались никакие группы лимфоузлов. Врачи, к которым я обращалась, не слушали меня и говорили, что я слишком хорошо выгляжу для человека, у которого может быть рак, да и симптомов, по их мнению, у меня было недостаточно для постановки такого диагноза.
Я бы посоветовала воспринимать болезнь, как один из этапов жизни, не приятный, но который нужно прожить.
Конечно, находясь в моменте, я так не считала: переживала, что не смогу вернуться к прежней жизни, постоянно буду бояться рецидива, не смогу иметь детей после химиотерапии — у меня пока детей нет, но репродуктивная функция полностью восстановлена.
Много переживаний было связано с тем, как я буду переносить химию, но все прошло намного легче, чем я себе это представляла. Если бы можно было отмотать время назад, то я меньше бы переживала и накручивала себя.
Я не видела у себя симптомов рака
Екатерина, 22 года, студентка медицинского университета, живет в Санкт-Петербурге.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии, 18 сеансов лучевой терапии. В ремиссии с 2016 года.
[attention type=green]В 2013 году у меня были эпизоды аритмии неуточненного генеза. Кардиолог не мог найти причину. Позднее мы выяснили, что это опухоль длиной 9 см давила на перикард. Аритмия со временем прошла, но я начала терять в весе: было желание прийти в форму, но фактическая потеря веса превышала ожидаемую. Через 6-8 мес появилась усталость, началась аменорея, но вес вернулся.
[/attention]Я обратилась к гинекологу и эндокринологу. Гинеколог назначил УЗИ малого таза — там все было в норме. Эндокринолог велел проверить половые гормоны и гормоны щитовидной железы. Половые гормоны были не в норме, но доктор сказал, что это не его компетенция. Мне не пришло в голову начать свои поиски с терапевта.
Я практически не ходила к врачам, так как училась на 1 курсе в чужом городе. Гинеколог и эндокринолог от меня отмахнулись. Больше мне не к кому было пойти, и со временем я сама себя успокоила.
Я не видела у себя симптомов рака. Ежедневно проходила 10-12 км, продолжала следить за питанием: вес закономерно подрастал при погрешностях в еде. Усталость списывала недостаток витамина Д — я же все-таки в Петербурге живу.
Диагноз мне поставили в тубдиспансере в 2015 году. Плановая флюрография перед летней сессией показала затемнение в средостении. Фтизиатр дал слово разобраться: поставить диагноз за неделю и позволить мне выйти на сессию.
Уже тогда на рентгене было видно, что это не туберкулез. Доктор меня поддержал и слово свое сдержал. Я очень благодарна ему, так как успела вовремя закрыть сессию.
В дальнейшем я не брала академический отпуск и смогла остаться в своем университете во время лечения, которое продолжалось около полугода.
Если вы чувствуете в себе изменения, а вам говорят, что вы здоровы и это фантазия — не верьте. Ищите грамотного доктора с широким кругозором, читайте статьи на специальных сайтах для пациентов. Разберитесь в своей проблеме. Кто, если не вы?
Благодарим врача-гематолога Алексея Константиновича Титова за помощь в подготовке текста.
Татьяна Бобровицкая
Саша Васильева
Источник: https://media.nenaprasno.ru/articles/kolonki/u-menya-limfoma-3-istorii-o-poiskakh-vernogo-diagnoza/