Симптомы и описание гипертрофии межжелудочковой перегородки. Дмжп у плода 2 мм
Большое количество людей по всему миру живет с недиагностированной гипертрофией МЖП, и лишь при повышенных физических нагрузках о ее существовании становится известно.
Пока сердце может обеспечить нормальный приток крови к органам и системам, все протекает скрыто и человек не будет испытывать никаких болезненных симптомов или другого дискомфорта.
Но на некоторые симптомы все же стоит обратить внимание и обратиться к кардиологу при их проявлении. К таким симптомам относятся:
- загрудинная боль;
- одышка при увеличении физической нагрузки (например, подъем по лестнице);
- головокружение и обморочные состояния;
- повышенная утомляемость;
- тахиаритмия возникающая на короткие промежутки времени;
- шум в сердце при аускультации;
- затрудненное дыхание.
Важно помнить, что невыявленная гипертрофия МЖП может стать причиной внезапной смерти даже молодых и физически крепких людей. Поэтому нельзя пренебрегать диспансерным осмотром у терапевта и/или кардиолога.
Причины возникновения этой патологии кроются не только в неправильном образе жизни. Курение, злоупотребление алкоголем, избыточный вес – все это становится фактором, способствующим нарастанию грубой симптоматики и проявлению негативных процессов в организме с непредсказуемым течением.
А причиной развития утолщения МЖП медики называют генные мутации. В результате таких изменений на уровне генома человека сердечная мышца в некоторых областях становится аномально толстой.
Опасными становятся последствия развития такого отклонения.
Ведь дополнительными проблемами в подобных случаях будут уже и нарушения проводящей системы сердца, а также ослабление миокарда и связанное с этим уменьшение объема выброса крови при сердечных сокращениях.
Рекомендуем
Причины, симптомы и лечение гипертрофии левого предсердия
Врожденный порок сердца при дефекте межпредсердной перегородки
Врожденные пороки сердца (ВПС) – не такое уж редкое явление. Статистика сообщает, что в России ежегодно рождается от 0,8 до 1% младенцев с той или иной аномалий развития сердца и аорты. Но далеко не все пороки несут опасность для жизни.
Современная кардиохирургия способна спасти жизнь многим новорожденным даже с очень сложными ВПС. Дефект межпредсердной перегородки (ДМПП) – это порок сердца, с которым человек может дожить до пожилого возраста.
Но только тогда, когда дефект очень мал или при своевременно сделанной операции по его коррекции.
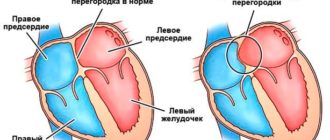
Анатомия порока
В здоровом сердце взрослого человека предсердия полностью изолированы друг от друга. Левое принимает кровь из легких, обогащенную кислородом и готовую к доставке ко всем органам.
В правом предсердии находится венозная кровь с очень небольшим содержанием кислорода.
[attention type=yellow]При ВПС ДМПП, когда между предсердиями есть патологическое отверстие, происходит перемещение крови из левого предсердия в правое.
[/attention]Чем грозит подобная аномалия? Правая часть сердца отвечает за перекачку крови в легкие, чтобы она насытилась кислородом. При забросе дополнительного количества крови происходит перегрузка легочных сосудов. Лишний объем крови может вызывать сердечную недостаточность и рост давления в легочной артерии (легочную гипертензию).
Виды ДМПП
Врожденный порок сердца в виде дефекта межпредсердной перегородки имеет несколько разновидностей. По величине отверстия различают:
- малое отверстие – дефект, который не наносит ущерба работе сердца и имеет бессимптомное течение;
- средний размер отверстия чаще выявляется у подростков и взрослых;
- большой порок имеет явные признаки и диагностируется сразу после рождения.
Дефект межпредсердной перегородки имеет следующую классификацию по характеру:
- первичный может достигать 5 см и возникает из-за недоразвития первичной предсердной перегородки;
- вторичный означает недоразвитость вторичной перегородки и обычно имеет отверстие в 1 – 2 см;
- перегородка полностью отсутствует, такой порок еще называют трехкамерным сердцем – 2 желудочка и одно общее предсердие.
По местоположению порок может быть:
- центральным;
- верхним;
- нижним;
- задним;
- передним.
Внутриутробный кровоток плода не затрагивает легкие, а идет только через сердце. Проход между предсердиями необходим для нормальной жизнедеятельности будущего ребенка. Это физиологическое отверстие называется овальное окно. После того, как у родившегося младенца устанавливается кровообращение через легкие, овальное окно закрывается. Его не относят к врожденным порокам сердца.
Изолированный ДМПП занимает по частоте второе место после ДМПЖ (дефекта межжелудочковой перегородки), а вот в сложных пороках его частота составляет до 50%. Еще одной его особенностью является то, что он в большинстве случаев идет в сопровождении других пороков развития. Это может быть заячья губа, врожденные дефекты почек или синдром Дауна.
Симптомы
Симптоматика ДМПП зависит от величины патологического отверстия и может развиваться почти сразу после рождения или не давать о себе знать до глубокой старости.
Что происходит при большом ДМПП?
У ребенка с таким пороком клиническая картина становится ясной через несколько дней после рождения. Из-за излишка крови в легочной артерии в легких начинается застой жидкости, вследствие чего происходит инфицирование и развивается пневмония. Внешне эти изменения проявляются следующими симптомами:
- затруднение дыхания в покое;
- бледная или синюшная кожа;
- учащенное сердцебиение;
- беспокойство.
Такие детки плохо едят и мало прибавляют в весе. Им необходимо делать глубокие вдохи, из-за чего они постоянно отрываются от еды и давятся грудным молоком.
Детям с большим ДМПП показана операция. Причем лучшим моментом для нее считается так называемый период стабилизации. После первых проявлений порока сосуды сужаются, и наступает временной промежуток, когда все симптомы легочной гипертензии проходят. Ребенок выглядит и чувствует себя здоровым.
При отказе от операции впоследствии начинается необратимое склерозирование сосудов. Чтобы компенсировать давление мышечные ткани камер сердца, сосудов и артериол уплотняются и теряют эластичность. Ребенка страдает от артериальной гипоксимии – снижения содержания кислорода в крови.
Средний и малый порок
Средний дефект межпредсердной перегородки проявляется в детстве. Его начальные симптомы схожи с признаками большого дефекта и выражаются в проявлениях сердечной недостаточности. Но при среднем пороке они менее выражены. Дети хуже растут и отстают в развитии от своих здоровых сверстников.
К 3 — 4 годам могут развиться следующие симптомы:
- частые носовые кровотечения;
- головокружения;
- синюшность кончиков пальцев и носа, ушей, губ;
- обмороки;
- полная непереносимость физической активности;
- сердечные боли;
- сердцебиение;
- затруднение дыхания в покое.
В дальнейшем к подростковому возрасту состояние будет усугубляться сбоями сердечного ритма, формированием пальцев с утолщением ногтевой фаланги (барабанные палочки). При обследовании у них вероятно обнаружение увеличения селезенки и печени, тахикардия, хрипы при дыхании, говорящие о застое.
Малый дефект межпредсердной перегородки не проявляет себя никакими признаками, особенно в раннем детстве. Совсем маленькие отверстия могут постепенно закрываться. Если этого не происходит, то будучи уже в подростковом возрасте или во взрослом состоянии человек может чувствовать слабость, одышку при физических нагрузках, быстро уставать.
Поздние проявления ДМПП
Дефект межпредсердной перегородки, если он не был прооперирован в раннем возрасте, дает серьезные осложнения и может представлять угрозу для жизни больного.
Самым распространенным осложнением является легочная гипертензия. Повышенное давление приводит к застою жидкости в легких. В редких случаях оно может вызвать синдром Эйзенменгера – органические изменения в легких.
Среди других осложнений чаще всего встречаются:
- сердечная недостаточность, особенно правого предсердия и желудочка;
- нарушения сердечного ритма;
- инсульт.
При не оперированном пороке продолжительность жизни снижается до 35 – 40 лет.
Причины
Точно установить причины происхождения врожденных пороков невозможно. Поэтому врачи говорят о факторах, которые повышают риск их развития. К одним из главных относится генетическая предрасположенность.
Вероятность развития аномалии многократно возрастает, если у ближайших родственников наблюдались ВПС.
Планируя беременность, таким семьям желательно пройти генетическую экспертизу, которая установит степень риска отклонения внутриутробного развития плода. К другим – внешним – факторам относят:
- вирусные заболевания (в частности, краснуху), перенесенные во время беременности;
- алкоголь во время беременности;
- прием во время вынашивания ребенка нестероидных противовоспалительных препаратов и некоторых других медикаментов.
Также причиной может служить сахарный диабет и фенилкетонурия у матери.
Диагностика
Если родители замечают у ребенка хотя бы один из указанных симптомов или видят, что он становится капризным, часто плачет и не хочет играть в другими детьми, им необходимо обратиться к педиатру.
Осмотр, анализ жалоб и сбор анамнеза позволит врачу принять решение о дальнейшем специальном обследовании ребенка. Первые признаки в виде шумов в сердце слышны при аускультации.
Последующие обследования:
- ультразвуковое исследование сердца (эхокардиография);
- рентген грудной клетки, когда видно характерное расширение отделов сердца;
- пульсоксиметрия устанавливает насколько кровь насыщена кислородом;
- введение в сердце специального катетера с контрастом, при помощи которого устанавливается состояние тканей и структур сердца;
- МРТ – послойный снимок сердца, является наиболее достоверным методом исследования.
Источник: https://probol.info/analizy/simptomy-i-opisanie-gipertrofii-mezhzheludochkovoj-peregorodki-dmzhp-u-ploda-2-mm.html
Что делать при выявленной гипертрофической кардиомиопатии
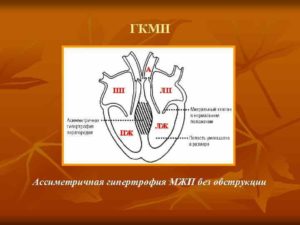
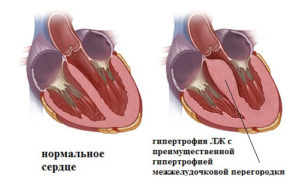
Гипертрофическая кардиомиопатия (ГКМП) – изолированное поражение (деформация) мышцы сердца, в частности, утолщение стенки желудочка (чаще левого). При этом сохраняется в норме объем его полости (реже – уменьшается), но значительно ухудшается диастолическая функция, то есть поступление крови в сердце. Отчего возникает аритмия. Заболевание имеет первичный характер.
Гипертрофическая кардиомиопатия вызывает поражение сердца
ГКМП – наследуемое сердечно-сосудистое заболевание. Встречается в 1 случае из 500, чаще среди трудоспособного населения. Однако возможны спонтанные мутации в пожилом возрасте (неклассическая болезнь Фабри) и раннее проявление у детей.
Причины патологии
Развитие болезни связано с аномальным расположением мышечных волокон, которое вызвано генными мутациями (изменение клеток, отвечающих за сократительные белки). Это аутосомно-доминантная патология, нередко ассиметричного проявления. В 60% случаев отмечается гипертрофия межжелудочковой перегородки (МЖП), реже – верхушки органа, иногда – средних сегментов.
На настоящий момент клинической медициной выделено более 400 возможных мутаций – причин среди генов:
- β-миозина, белка С, легких и тяжелых цепей β;
Гипертрофия межжелудочковой перегородки – достаточно частая патология
- тропонин Т, С, I;
- калиевых каналов;
- α-актина;
- протеинкиназы типа А;
- тайтин.
В первых двух группах деформации происходят чаще всего. Именно ген тропонина Т отвечает за момент начала проявлений заболевания (возраст человека), клинические признаки течения и срок жизни. Патология не имеет возрастных и половых предпочтений, долгое время может не давать о себе знать.
Гены здоровых родителей могут мутировать в процессе беременности или в дальнейшей жизни ребенка под влиянием негативных факторов: излучение, ионизация, инфекции, вредные привычки (курение, алкоголь, употребление иных ПАВ).
Курение и алкоголизм беременных могут провоцировать мутацию генов у ребенка
Классификация заболевания
Гипертрофические кардиомиопатии подразделяют по нескольким критериям. Все они отражены в таблице.
| По гемодинамике | |
| Необструктивная | Систолический градиент в норме |
| Обструктивная (субаортальный стеноз) | Присутствует (повышен) |
| По типу обструкции (градиент систолического давления) | |
| Базальная | ≥30 мм рт. ст. |
| Лабильная | Резкие и большие колебания |
| Латентная | |
| По стадиям обструкции | |
| I | |
| II | |
| III | |
| IV | >25 мм рт. ст. |
| По месту расположения | |
| Левого желудочка (ЛЖ) | Асимметричная (базальные отделы МЖП, вся МЖП, вся МЖП и свободная стенка ЛЖ, верхушка сердца с включением перегородки и ЛЖ) и симметричная (вся полость желудочка). |
| Правого желудочка (ПЖ) | Те же изменение правого желудочка (умеренные, средние, резкие). |
| По стадиям течения болезни | |
| Компенсаторная | Небольшая недостаточность клапана (20-25%), гипертрофия и дилатация предсердия. |
| Субкомпенсаторная | Значительная недостаточность (25-50%), застой крови, бивентрикулярная перегрузка, легочная гипертензия |
| Декомпенсаторная | Резкая непроходимость (возврат крови – 50-90%), тотальная сердечная недостаточность. |
Гипертрофическая обструктивная кардиомиопатия влияет на аорты, полость и стенки органа, митральный клапан. Нарушения работы этих элементов отражаются рядом признаков.
Кардиомиопатия может затрагивать разные зоны и участки сердца
Характерные симптомы
К общим клиническим признакам относят:
- Проявления сердечной недостаточности (90% случаев): одышка, повышенная утомляемость, ночные приступы асфиксии. боль в груди (давящая, сжимающая), которая не проходит после приема обезболивающих. Спровоцированы ростом систолического давления.
- Явные, ощутимые сбои в работе сердца (частое и избыточное или наоборот редкое сокращение, перебои. 70% случаев).
- Головокружения, обмороки и предобморочные состояния (синдром малого выброса. Частота 20-25%).
- Ишемия, вызванная кислородным голоданием из-за деформации сосудов, нарушенного кровообращения, постоянного напряжения в мышцах, стенках капилляров и желудочков.
- В 30% случаях внезапная смерть (потеря сознания более чем на час) – единственный признак протекающей болезни.
При этой патологии часто наблюдается головокружение и обмороки
Симптомы способны усиливаться при физической нагрузке, напряжении (момент дефекации), резкой смене положения на вертикальное (наклоны). Гипертрофическая кардиомиопатия имеет ряд рисков и осложнений.
Возможные осложнения
Худший из возможных прогнозов – внезапная сердечная смерть (1-6% в год, 60% из которых – в состоянии покоя). В 5-10% отмечается развитие систолической дисфункции желудочка. К осложнениям также относят инфекционный эндокардит и тромбоэмболии, инфаркт и инсульт.
Гипертрофия МЖП и обструкция выносящего тракта желудочка (35-50% случаев) опасны возникновением угрожающих жизни аритмий и артериальной гипотонии. Из-за увеличенной перегородки клапан поднимается к поверхности и в момент сокращения желудочков притягивается кровотоком, что мешает нормальной циркуляции последнего.
Это заболевание может вызвать проявления гипотонии, когда давление опускается на критически низкий уровень
Максимально подвержены ВСС (внезапной сердечной смерти) люди тяжелого труда и профессиональные спортсмены. К группе риска относятся люди, страдающие ожирением и другими заболеваниями, например, ишемией.
Диагностика заболевания
Для ГКМП при проведении диагностических процедур характерно уплотнение стенки одного или обоих желудочков от 1,5 см и более, нарушение диастолы. Кроме этого, встречается замена мышечной ткани на фиброзную, аномалии в сосудах и всем миокарде. Диагностика и лечение гипертрофической кардиомиопатии проводится в несколько этапов.
Первичный осмотр (доступен в домашних условиях):
- Изучение анамнеза: характер течения болезни, первое проявление, с чем связано усиление признаков, страдает ли в семье кто-то подобным, были ли зафиксированы случаи смерти.
- Визуальный осмотр кожи на наличие болезненной белизны или синюшности.
Врач на приеме должен обязательно прослушать пациента на предмет наличия систолических шумов в сердце
- Простукивание сердца (определение изменения величины), аускультация (определение систолических шумов), измерение давления.
Вторичный осмотр (в условиях стационара):
- Общий и химический анализ крови, мочи, кала, коагулограмма (изучение свертываемости и тромбов). Позволяют определить наличие смежных воспалений и общее состояние организма.
- Эхокардиография (ЭхоКГ). Выявляет шумы, при ГКМП отмечаются систолические шумы над аортой. Определяет пороки сердца, размеры полостей и толщину стенок (отмечается уменьшение полости желудочка в сочетании с уплотнением МЖП и стенки). При невозможности применения метода (например, ожирение пациента) проводится радионуклидная вентрикулография (введение контраста в кровь).
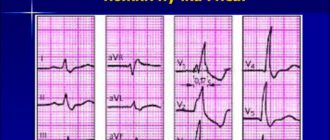
- Электрокардиография (ЭКГ). Показывает ритм сердца, электрическую проводимость и размеры желудочков.
Для постановки точного диагноза необходимо пройти ЭКГ
- Суточный мониторинг ЭКГ. Помогает отследить динамику болезни и эффективность лечения.
- Нагрузочные тесты – специально организованные лабораторные эксперименты на тренажерах по выявлению особенностей гипертрофии, выносливости организма. Помогают составить рекомендации для реабилитации.
- МРТ (магнитно-резонансная томография). Детально показывает состояние всех внутренних органов.
- Рентген. Определяет размеры сердца (при ГКМП – в норме или чуть увеличены) и наличие кровяных застоев. Дополнительно исключает иные воспаления и заболевания.
- Генное обследование. Выявляет мутированный ген, проводится с участием родственников больного.
Если после данного комплекса диагноз все еще неточен, то проводят биопсию (забор мышечной ткани) и катетеризацию (измерение давления изнутри через трубки).
В некоторых случаях необходима биопсия сердца
Учитывая тот факт, что до внезапной смерти может не быть иных проявлений, рекомендуется проходить плановые осмотры у кардиолога или кардиохирурга, терапевта. В 0,5% случаев в процессе выявляется рассматриваемая патология.
Методы лечения
Лечение гипертрофической кардиомиопатии бывает консервативным (медикаменты) и операционным. При благополучном и стабильном течении болезни без признаков сердечной недостаточности: регулярное наблюдение, исключение негативных факторов (неправильного питания, вредных привычек, переохлаждений, переутомлений физических и эмоциональных). Эти же рекомендации – общие для всех типов.
При выявленном риске ВСС (аритмии разного рода) – операционное внедрение имплантата (электрический прибор, отслеживающий биение сердца, который при ослаблении посылает импульс) При пониженной обструкции – двухкамерный электрокардиостимулятор, при желудочковой тахикардии – кардиовертер-дефибриллятор. К хирургическому лечению относится миоэктомия (удаление части перегородки изнутри), этаноловая абляция (введение шприцем без разреза грудной клетки спиртового раствора в перегородку, клетки умирают, МЖП уменьшается, кровоток восстанавливается).
Лечение предполагает использование целого комплекса препаратов
При прогрессирующем и сложном течении – комплекс медикаментозных препаратов. Учитывая специфику болезни, оно ведется в трех направлениях: устранение симптомов и профилактика развития вторичных патологий, недопущение ВСС, регуляция и поддержание нейрогуморальной системы:
- Препараты, восстанавливающие ритм. Для устранения желудочковой тахикардии и фибрилляции предсердий – Амиодарон или Дизопирамид. Дополняют ингибиторами, диуретиками. При более чем одном показателе риска ВСС – не назначают.
- Адреноблокаторы (Метопролол, Надолол, Пропранолол). Применяются при обструктивной или необструктивной форме. Эффективны в 30-60%. Подавляют деятельность симпатоадреналовой системы, что уменьшает потребность сердечной мышцы в кислороде. Устраняют симптомы и вызывают регресс гипертрофии. Примерная доза – 20 мг трижды в день, варьируется в зависимости от динамики давления, частоты сокращений и проявлений недостаточности. Для предотвращения тромбообразования назначают антикоакулянты.
Метопролол помогает снизить проявления гипетрофии
- Блокаторы кальциевых каналов (Верапамил, Дизопирамид). Подавляют гипертрофию и устраняют симптомы. По функциям схожи с предыдущей группой, эффективность подтвердили в 60-80% случаев. Опасны повышением градиента. Способ применения тот же. Под присмотром врача доза увеличивается.
Любое лечение проводится строго в условиях медицинского учреждения и под постоянным наблюдением.
Об особенностях гипертрофической кардиомиопатии и ее опасностях расскажет это видео:
Источник: https://serdcedoc.com/bolezni-serdtsa/gipertroficheskaya-kardiomiopatiya.html
Гипертрофия миокарда межжелудочковой перегородки что это такое

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Гипертрофия миокарда левого желудочка — это болезнь, которая означает, что увеличилась масса мышцы сердца. Часто она является следствием гипертонической болезни, поэтому проявляется практически у всех пациентов, которые болеют гипертонией. На начальном этапе так проявляется реакция организма на повышение давления. Так ли плохо увеличение массы миокарда?
- Причины и симптомы
- Диагностика и лечение
Если говорить о мышцах ног и рук, для них это утолщение в процессе повышенной нагрузки является вполне положительным явлением. С сердечной мышцей дело обстоит совсем иначе: сосуды, которые питают сердце, не могут расти также быстро, как мышечная масса.
По этой причине его питание страдает, особенно когда нагрузка на него повышается. Стоит учитывать и тот факт, что в сердце есть проводящая система, которая, можно выразиться, не растет. Из-за этого развиваются зоны аномальной активности и проводимости.
Следствие этому — многочисленные аритмии.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Очаговый некроз и ишемия развиваются из-за сбоя кровотока в капиллярах, который происходит из-за того, что размер волокон мышцы достигает критического уровня. Считается, что вес сердца в таком случае превышает норму в два раза.
Наблюдается следующая ситуация: по отношению к объему миокарда площадь поверхности капилляров уменьшается, но расстояние между капиллярами и мышечной клеткой возрастает. В связи с этим миокарду требуется кислорода больше, чем обычно, на 50 процентов.
Это значит, что любой дефицит в его подаче еще больше усугубляет положение.
Пациенты живут с таким состоянием сердца десятки лет. Поэтому, может казаться, что бояться нечего.
[attention type=red]Несмотря на это, стоит признать тот факт, что риск последствий и осложнений у тех, кто болен гипертрофией, гораздо выше по сравнению с теми, у кого такого диагноза нет.
[/attention]Поэтому, если особых неудобств не дает конкретно эта болезнь, то они запросто могут возникнуть из-за осложнений, возникающих в результате нее. Кроме гипертонии есть другие причины этого недуга. Рассмотрим их ниже.
Причины и симптомы
Гипертрофия может возникнуть из-за гипертонии почек. В этом случае часто поражается левый желудочек. Это можно считать профессиональным заболеванием спортсменов. Иногда у них может развиться и гипертрофия правого желудочка. Могут быть и другие причины развития заболевания. В зависимости от того, какой отдел сердца поражен гипертрофией, причины могут быть разными:
- ИБС;
- кардиомиопатия; гипертрофическая кардиомиопатия характеризуется тем, что желудочки сердца неестественно утолщаются, из-за чего сердце подвержено дополнительным нагрузкам; в основном это наследственное заболевание;
- избыточный вес, так как этот фактор стал все чаще проявляться у детей, это делает и их склонными к такой патологии сердца;
- стеноз митрального клапана или его недостаточность;
- аортальный стеноз;
- стресс;
- легочные заболевания; они снижают функционирование почек, что особенно сказывается на левом предсердии;
- врожденные пороки сердца; это когда сердце за девять месяцев беременности развивается не так, как надо; нарушение функционирования часто связано с митральным клапаном, клапаном легочной артерии и трехстворчатым клапаном;
- дефект межжелудочковой перегородки; из-за этого смешивается кровь двух отделов; в такой смешанной крови, которая поступает к тканям и органам, недостаточно кислорода; чтобы восстановить хорошее питание организма, два отдела сердца начинают работать более усиленно, а это дополнительная нагрузка.
Симптомы гипертрофии сердца зависят от того, какова причина, вызвавшая ее. Частый признак — нарушение сердечного ритма. Кроме того, может наблюдаться:
- затрудненное дыхание;
- боль в груди;
- повышенная утомляемость;
- трудности с выполнением физических упражнений;
- одышка;
- головокружение;
- обморок;
- отечность нижних конечностей.
Диагностика и лечение
Диагностировать это заболевание может только врач. Кроме разговора с пациентом, он назначит дополнительное обследование, которое может включать в себя эхокардиографию и ЭКГ. После обследования он назначит необходимые лекарственные препараты. Кроме этого, лечение включает в себя следующие действия:
- избавление от лишней массы тела. это помогает снизить артериальное давление;
- отказ от курения;
- уменьшение потребления соли, что также способствует снижению давления;
- увеличение физической нагрузки, но только после обсуждения с врачом;
- диета.
Да, сильно бояться гипертонии не стоит, но и легкомысленно относиться к этой болезни тоже нельзя. Если все держать под контролем, здоровье не будет давать сбой!
Источник: https://lechimsosudy.com/gipertrofija-miokarda-mezhzheludochkovoj/