Головокружение после операции акш
Заболевание, при котором мозг получает недостаточно крови, обогащенной столь необходимым ему кислородом и другими элементами, именуется ишемией или сосудисто-мозговой недостаточностью. Болезнь развивается в два этапа:
- сначала возникает транзиторная ишемическая атака, непродолжительный по времени перебой в движении крови по направлению к мозгу. Это может случиться из-за артериальной гипертензии, развившегося атеросклероза сосудов или вследствие недосыпания, регулярного переутомления и стресса;
- при длительных перебоях движения крови по сосудам развивается острая ишемия, усугубляющаяся некрозом тканей: гибнут клетки органа.
Шунтирование сосудов головного мозга считается непростым вмешательством в работу самого сложного органа в организме, но это оправданный риск, ведь необходимо остановить развитие заболевания и избежать необратимых последствий.
Если инфаркт уже случился, вероятность восстановления корректной работы мозга существенно снижается. Но отказываться от оперативного лечения не стоит, чтобы предотвратить дальнейшее ухудшение состояния больного.
Показания к проведению операции
Решение о радикальном вмешательстве в работу головного мозга принимается, когда:
- Есть реальная угроза жизни и здоровью: медикаменты не помогают предотвратить приступы и есть вероятность инфаркта.
- Внутренняя сонная артерия имеет атеросклеротические поражения, в мозгу образовались аневризмы или опухоли в основании черепа, не поддающиеся консервативным методам борьбы с заболеванием.
- Диагностика подтвердила окклюзию артерии, либо протяженный стеноз, а также нарушения кровоснабжения мозга.
- При развитии гидроцефалии.
Любое нарушение в функционировании кровотока мозга может послужить поводом к назначению операции. Если при первых симптомах заболевания врачи пытаются решить проблему медикаментозными методами, то при опасности инсульта или инфаркта оперативное вмешательство становится неминуемым.
При гидроцефалии операцию проводят при ее окклюзивной форме, которая препятствует сообщению сосудов.
Особенно важно вовремя устранить проблему, если недуг врожденный, так как при нарушении оттока ликвора ребенок может начать серьезно отставать в развитии, что с трудом корректируется в дальнейшем.
[attention type=yellow]Операцию новорожденным назначают только после того, как диагноз подтвердили результаты КТ и МРТ.
[/attention]Причиной развития гидроцефалии у людей зрелого возраста нередко является опухоль мозга, инфекция, полученная травма или прогрессирующая ишемия. В описанных случаях шунтирование дает высокие результаты, и у больного есть все шансы возвратиться к привычной жизни.
Основная задача врача, проводящего операцию, – обеспечить нормальное кровоснабжение участка, который испытывает нехватку кислорода и питательных веществ.
В зависимости от того, по какой причине появилось заболевание, степени поражения тканей и самочувствия больного врач выбирает один из двух вариантов реализации процедуры шунтирования:
- Врач использует в качестве донорского материала участок вены, либо артерии, изъятый из другого места. Именно этот отрезок и называют «шунтом». Обычно изымается отрезок лучевой артерии, расположенной на руке, или часть сосуда большой подкожной вены, находящейся на ноге. Изъятый отрезок вшивают выше или ниже части сосуда, где затруднено движение крови. Кровоток перенаправляется в обход затора. Один конец «отрезка» вшивается в сонную артерию на участке в области шеи, затем сосуд прокладывается по виску до отверстия, пропиленного в черепной коробке, и присоединяется к артерии, питающей мозг. Так поступают, если травмирован сосуд большого диаметра, по которому кровь движется с высокой скоростью.
- В качестве материала для шунта выбирают сосуд, изъятый из скальпа. Дальнейшая последовательность действий аналогична описанной выше: через выпиленное в скальпе отверстие сосуд сшивают с артерией. Способ подходит для случаев, когда поражен сосуд небольшого диаметра, а кровоток на данном отрезке протекает медленно.
Во время проведения шунтирования пациент пребывает под общим наркозом.
Лечение и уход
Пациенту назначается пожизненное лечение, которое заключается в приеме лекарств. Препараты принимают курсами, в перечень медикаментов, как правило, входят тиклопидин, ацетилсалициловая кислота и клопидогрель. Если пациент носит очки, необходимо использовать мягкие накладки на дужки, чтобы они не давили на донорскую артерию.
Хотя шунтирование головного мозга в большинстве случаев дает положительный результат, оно борется с последствиями заболевания, а не с его причинами. Поэтому для исключения рецидива необходимо соблюдать все предписания врача, а также вести здоровый образ жизни, избавившись от вредных привычек.
Источник: https://novosibmemorial.ru/golovokruzhenie-posle-operacii-aksh/
Правила реабилитации после шунтирования сосудов сердца
Для того чтобы снизить вероятность осложнений после операции по аортокоронарному шунтированию и повысить физическую и социальную активность, проводится кардиологическая реабилитация.
Она включает лечебное питание, режим дозированной нагрузки, профилактическое медикаментозное лечение и рекомендации по образу жизни пациентов.
Эти мероприятия проводятся в домашних условиях и в специализированных санаториях.
Так ли важна реабилитация после шунтирования сосудов сердца
После операции у больных снижаются проявления ишемической болезни сердца, но причина ее возникновения не исчезает. Состояние сосудистой стенки и уровень атерогенных жиров в крови не меняется. Это значит, что остается риск сужения других ветвей коронарных артерий и ухудшение самочувствия с возвратом прежних симптомов.
Для того, чтобы полностью вернуться к полноценной жизни и не испытывать тревогу по поводу риска развития сосудистых кризов, всем пациентам необходимо пройти полный курс восстановительного лечения. Это поможет сохранить нормальную функцию нового шунта и предотвратить его закрытие.
Рекомендуем прочитать о радиочастотной абляции сердца. Вы узнаете о показаниях и противопоказаниях к проведению операции, этапах РЧА, периоде восстановления, возможных осложнениях, стоимости.
А здесь подробнее об оперативном лечении мерцательной аритмии.
Цели реабилитации после шунтирования сосудов
Шунтирование сосудов сердца относится к серьезным хирургическим вмешательствам, поэтому реабилитационные мероприятия направлены на разные аспекты жизни пациентов. Основные задачи следующие:
- Аортокоронарное шунтированиене допустить осложнений операции, возобновить работу сердца в полном объеме;
- приспособить миокард к новым условиям кровообращения;
- стимулировать процессы восстановления поврежденных участков;
- закрепить результаты шунтирования;
- затормозить прогрессирование атеросклероза, ИБС, гипертонии;
- адаптировать пациента к психологическим, физическим нагрузкам;
- сформировать новые бытовые, социальные и трудовые навыки.
Цели реабилитации считаются достигнутыми, если человек может вернуться к образу жизни, который ведут здоровые люди, заботящиеся о своем организме.
Какая нужна реабилитация в первые дни после операции
После перевода больного из реанимационного отделения в обычную палату главным направлением восстановления является нормализация дыхания и профилактика застоя в легких.
С этой целью рекомендуется такое упражнение, как надувание резиновой игрушки (мяча, шарика).
Над областью легких легкими простукивающими движениями проводят вибромассаж. Как можно чаще нужно менять положение в постели, а после разрешения хирурга ложиться на бок.
Важно постепенно повышать двигательную активность. Для этого, в зависимости от самочувствия, пациентам советуют сидеть на стуле, затем ходить по палате, коридору. Незадолго до выписки все больные должны самостоятельно подниматься по лестнице и гулять на свежем воздухе.
После приезда домой: когда экстренно обратиться к врачу, плановые посещения
Обычно при выписке доктор назначает дату следующей плановой консультации (через 1 — 3 месяца) в лечебном учреждении, где было проведено хирургическое лечение.
При этом учитывается сложность и объем шунтирования, наличие у пациента патологии, которая может осложнить послеоперационный период.
В течение двух недель нужно посетить участкового врача для последующего профилактического наблюдения.
Если имеются признаки вероятных осложнений, то к кардиохирургу нужно обратиться немедленно. К ним относятся:
- признаки воспаления послеоперационного шва: покраснение, усиление боли, выделения;
- повышение температуры тела;
- нарастание слабости;
- затрудненное дыхание;
- внезапный рост массы тела, отеки;
- приступы тахикардии или перебоев в работе сердца;
- сильная боль в грудной клетке.
Жизнь после шунтирования сосудов сердца
Пациент должен понимать, что операция была сделана для того, чтобы постепенно нормализовать показатели кровообращения и обменных процессов. Это возможно только при условии внимания к своему состоянию и переходе на здоровый образ жизни: отказ от вредных привычек, расширение физической активности и правильное питание.
Диета для здорового сердца
Главным фактором нарушения кровообращения при ишемии миокарда является избыток холестерина в крови. Поэтому нужно исключить животные жиры, а добавить в рацион продукты, которые могут вывести его из организма и не допустить формирования атеросклеротических бляшек.
К запрещенным продуктам относятся:
- свинина, баранина, субпродукты (мозги, почки, легкие), утка;
- большинство колбасных изделий, мясные консервы, полуфабрикаты, готовый фарш;
- жирные сорта сыра, творога, сметаны и сливок;
- сливочное масло, маргарин, все покупные соусы;
- фастфуд, чипсы, снеки;
- кондитерские изделия, сладости, белый хлеб и сдоба, слоеное тесто;
- все жареные блюда.
В рационе должны преобладать овощи, лучше всего в виде салатов, свежая зелень, фрукты, рыбные блюда, морепродукты, отварное мясо говядины или курицы без жира.
Первые блюда лучше готовить вегетарианскими, а мясо или рыбу добавлять при подаче. Молочные продукты нужно выбирать пониженной жирности, свежие. Полезны кисломолочные напитки домашнего приготовления.
В качестве источника жира рекомендуется растительное масло. Его суточная норма – 2 столовые ложки.
Очень полезным компонентом диеты являются отруби из овса, гречки или пшеницы. Такая добавка к пище поможет нормализовать работу кишечника, вывести из организма избыточное количество сахара и холестерина. Их можно добавлять, начиная с чайной ложки, а затем увеличить до 30 г в день.
О том, какие продукты лучше кушать после операции на сердце, смотрите в этом видео:
Правила питания и водного баланса
Диетическое питание должно быть дробным – пища принимается небольшими порциями 5 — 6 раз в день. Между тремя основными приемами пищи нужны 2 или 3 перекуса. Для кулинарной обработки используется отваривание в воде, на пару, тушение и запекание без масла. При избыточной массе тела обязательно понижается калорийность, а раз в неделю рекомендуется разгрузочный день.
Готовка на пару
Важным правилом является ограничение поваренной соли. Блюда не разрешается солить при приготовлении, а вся норма соли (3 — 5 г) выдается на руки.
Жидкость также нужно принимать в умеренном количестве – 1 — 1,2 литра в день. В этот объем не включаются первое блюдо.
Кофе, крепкий чай, какао и шоколад не рекомендуются, так же, как и сладкие газированные напитки, энергетики. Абсолютный запрет накладывается на алкоголь.
Физические упражнения в послеоперационный период
Самым доступным видом тренировок после операции является ходьба. Она позволяет постепенно повышать уровень тренированности организма, ее легко дозировать, меняя продолжительность и темп.
При возможности это должны быть прогулки на свежем воздухе, с постепенным увеличением пройденного расстояния.
При этом важен контроль за частотой сердечных сокращений – не выше 100 — 110 ударов за минуту.
При отечности нижних конечностей рекомендуется компрессионный трикотаж или эластичные бинты на голени.
Могут быть использованы и специальные комплексы лечебной гимнастики, которые на первых порах не дают нагрузку на плечевой пояс. После полного заживления грудины можно заниматься плаванием, бегом, ездой на велосипеде, танцами. Не стоит выбирать виды спорта с нагрузкой на грудную клетку – баскетбол, теннис, поднятие тяжестей, подтягивания или отжимания.
Можно ли курить?
Под действием никотина происходят такие изменения в организме:
- повышается свертываемость крови, риск образования тромбов;
- коронарные сосуды спазмируются;
- снижается способность эритроцитов переносить кислород в ткани;
- в сердечной мышце нарушается проводимость электрических импульсов, возникает аритмия.
Влияние курения на прогрессирование ишемической болезни проявляется даже при минимальном количестве выкуренных сигарет, что приводит к необходимости полного отказа от этой вредной привычки. Если больной игнорирует эту рекомендацию, то успех операции может быть сведен к нулю.
Как пить препараты после операции по шунтированию сосудов сердца
После шунтирования продолжается медикаментозная терапия, которая направлена на такие аспекты:
- поддержание нормального уровня артериального давления и частоты сердечных сокращений;
- снижение уровня холестерина в крови;
- препятствие образованию тромбов;
- улучшение питания сердечной мышцы.
Все эти лекарственные препараты требуют периодического контроля при помощи анализов крови, электрокардиографического исследования, проб с физической нагрузкой. Поэтому их применение должно проводиться только по рекомендации лечащего врача. Недопустимо самопроизвольно сокращать или увеличивать курс приема.
Интимная жизнь: можно ли, как и с какого момента
Возврат к полноценным половым отношениям зависит от состояния пациента. Обычно противопоказаний к интимным контактам нет. В первые 10 — 14 дней после выписки нужно избегать чрезмерно интенсивных физических нагрузок и выбирать позы, при которых нет давления на грудную клетку.
После 3-х месяцев такие ограничения снимаются, и пациент может ориентироваться только на собственные желания и потребности.
Когда можно выходить на работу, есть ли ограничения
Если вид трудовой деятельности предполагает работу без физических нагрузок, то к ней можно вернуться через 30 — 45 дней после операции. Это касается офисных работников, лиц интеллектуального труда.
Остальным пациентам рекомендуется перейти на более легкие условия.
При отсутствии такой возможности нужно либо продлить период реабилитации, либо пройти экспертизу трудоспособности для определения группы инвалидности.
Восстановление в санатории: стоит ли ехать?
Самые лучшие результаты могут быть получены, если восстановление проходит в специализированных кардиологических санаториях. При этом больному назначается комплексное лечение и режим питания, физические нагрузки, которые не могут быть квалифицированно проведены самостоятельно.
Большими преимуществами является постоянное наблюдение врачей, воздействие природных факторов, психологическая поддержка. При санаторном лечении легче приобрести новые полезные навыки для жизни, отказаться от вредной пищи, курения, приема алкоголя. Для этого имеются специальные программы.
Шанс путешествовать после операции
Сесть за руль автомобиля разрешается через месяц после шунтирования при условии стойкого улучшения самочувствия.
Все дальние поездки, особенно перелеты, нужно согласовать с лечащим врачом. Они не рекомендуются в первые 2 — 3 месяца. Особенно это касается резкой смены климатических условий, часовых поясов, путешествий в высокогорные районы.
Перед длительной командировкой или отпуском желательно пройти кардиологическое обследование.
Инвалидность после шунтирования сосудов сердца
Направление на прохождение медицинской экспертизы выдает кардиолог по месту жительства. Врачебная комиссия анализирует документацию больного: выписку из отделения, результаты лабораторных и инструментальных исследований, а также проводит осмотр пациента, после чего может быть определена группа инвалидности.
Чаще всего после шунтирования сосудов пациенты получают временную инвалидность на один год, а затем она подтверждается повторно или снимается. В таких ограничениях трудовой деятельности нуждается примерно 7 — 9 процентов из всего числа прооперированных больных.
Рекомендуем прочитать о коронарографии сосудов сердца. Вы узнаете о показаниях и противопоказаниях к процедуре, подготовке и методике проведения, рекомендациях в восстановительном периоде.
А здесь подробнее о правилах жизни после установки кардиостимулятора.
Кто из пациентов может претендовать на оформление группы инвалидности
Первая группа определяется для больных, которые из-за частых приступов стенокардии и проявления сердечной недостаточности нуждаются в посторонней помощи.
Ишемическая болезнь с ежедневными приступами и недостаточность функционирования сердца 1 — 2 класса предполагают присвоение второй группы. Вторая и третья группы могут быть рабочими, но с ограничением нагрузок. Третья группа дается при умеренных нарушениях состояния сердечной мышцы, которые мешают выполнению обычной трудовой деятельности.
Таким образом, можно сделать вывод, что после операции по шунтированию сосудов сердца пациенты могут вернуться к полноценной жизни. Результат реабилитации будет зависеть от самого больного – насколько он сможет отказаться от вредных привычек и изменить образ жизни.
О реабилитационном периоде после аортокоронарного шунтирования смотрите в этом видео:
Источник: http://CardioBook.ru/reabilitaciya-posle-shuntirovaniya-sosudov-serdca/
Осложнения после акш
Операция аортокоронарного шунтирования существует уже более 40 (50) лет. С момента проведения первого АКШ техника его выполнения была существенно улучшена, у нее появилось несколько различных модификаций.
Также улучшилось оборудование, инструменты, шовные материалы и многое другое. В общем и целом можно заключить, что на сегодня это вмешательство достигло максимального уровня своей безопасности.
Но даже несмотря на это после АКШ нередко бывают осложнения – как ранние послеоперационные, так и отдаленные, как просто неприятные, так и чрезвычайно опасные.
Что же это за осложнения, и как их можно избежать?
Хотите снизить риск осложнений после коронарного шунтирования? Обязательно пройдите кардиореабилитацию в санатории. Самые эффективные оздоровительные методики, индивидуальные программы ведения и участие высококвалифицированных специалистов – в санатории «Барвиха». Подробности здесь и по тел. 8(925)642-52-86.
Кровотечение
Оно может возникнуть в пределах от нескольких часов до нескольких дней после АКШ. Это явление чаще всего обусловлено особенностями организма пациента, значительным снижением свертываемости крови под действием препаратов, повышением артериального давления в послеоперационном периоде, влиянием искусственного кровообращения на свойства крови во время операции и т.д.
Гипотетически оно также может быть связано либо с несовершенством операционной техники, либо с неправильным послеоперационным ведением пациента. То и другое практически невозможно, потому что это оперативное вмешательство очень серьезно, проводится в лучших клиниках и лучшими хирургами.
Иногда бывает, что это осложнение возникает спонтанно, несмотря на, казалось бы, идеальные условия проведения операции и последующего лечения.
Однако не стоит «заранее» бояться кровотечения: если пациент будет следовать всем рекомендациям доктора при подготовке к вмешательству и после него, это снизит риск неприятностей, притом не только того осложнения, которое сейчас описывается, но и многих других.
Тромбоз сосудов
Шунты, которые устанавливаются в сердце при АКШ, представляют собой аутоартерии или аутовены – собственные сосуды больного, взятые из других частей организма (вены обычно берут с нижних конечностей, артерии – с предплечья).
После того, как часть сосуда в конечности удаляют, кровообращение в ней может временно нарушиться. Кроме того, само вмешательство травмирует сосуды в месте операции. На этом фоне у человека может развиться тромбоз. Чаще всего он возникает в глубоких венах.
[attention type=red]На 3-4 день после операции пациент начинает жаловаться на отечность нижней конечности со стороны операции и боль. Тромбоз требует активного лечения.
[/attention]В большинстве случаев врачи могут предупредить развитие тромбоза сосудов профилактическим введением препаратов, улучшающих текучесть крови.
Нарушения сердечного ритма
Описание сути АКШ выглядит довольно просто: хирургам надо «всего лишь» вшить один конец шунта в аорту, а второй – в коронарный сосуд ниже места сужения… Однако исполнение этих манипуляций – весьма трудоемкая, многочасовая, «ювелирная» работа.
Организм пациента при этом получает огромный стресс, сходный с тем, что возникает при тяжелом ранении.
Хирурги делают все максимально аккуратно и бережно, однако состояние самого сердца и его проводящей системы, все же, могут пострадать от причин, не зависящих от мастерства врачей.
В результате в раннем послеоперационном периоде или позже у человека иногда возникают различные нарушения сердечного ритма. Они, в зависимости от вида и выраженности, могут потребовать самых разнообразных мер: от приема антиаритмических препаратов до электрической кардиоверсии.
Инфаркт миокарда
Это очень тяжелое и крайне нежелательное осложнение аортокоронарного шунтирования, которое, если оно возникает, обычно развивается в первые часы или дни после операции. Отчего же случается такой инфаркт? Ведь операция, напротив, улучшает кровоснабжение миокарда!
К большому сожалению, больные, идущие на АКШ, чаше всего имеют проблемы не только в одном (двух, трех и т.д.) сосудах, в которые устанавливаются шунты. Атеросклерозом всегда поражены и другие части коронарного русла.
Сразу после проведенного вмешательства, несмотря на комплексное лечение, круглосуточное мониторирование состояния человека и своевременную борьбу с «внеплановыми» симптомами, в организме больного творится хаос.
[attention type=green]Активизируются клетки, вызывающие воспалительную реакцию, формируется склонность к повышенной свертываемости крови… Все это предрасполагает к атеротромбозу (повреждение атеросклеротических бляшек и рост тромба) в тех коронарных сосудах, где этого «никак не ожидалось».
[/attention]Кроме того, из-за тех же механизмов возможно развитие тромбоза недавно установленных шунтов. Таким образом, из-за резкого нарушения кровотока в «старых» или «новых» сосудах сердца у человека может возникнуть инфаркт миокарда.
Иногда заболевание может развиться и во время операции по причине неполноценного снабжения миокарда кровью.
Последствия инфаркта миокарда для недавно оперированного сердца гораздо более тяжелы, чем для не оперированного.
По этой причине пациенту стоит не только рассчитывать на талант врачей, но и самостоятельно прикладывать усилия к снижению риска инфаркта: еще до операции регулярно принимать препараты по рекомендации доктора, бросить курить, контролировать давление, двигаться согласно установленному режиму и т.д.
Инсульт
Если он возникает, то в 38,3% это происходит в первые сутки после операции, а в 61,7% позже, в течение первой недели.
Развитие инсульта в большинстве случаев связано с неблагоприятным воздействием на организм человека интраоперационных условий.
Если во время операции у пациента поддерживалось слишком низкое артериальное давление, и мозг в недостаточной степени снабжался кровью, это могло привести к инсульту.
Исходное состояние больного также может стать причиной этого осложнения. У пациентов с атеросклерозом коронарных артерий всегда одновременно существует и атеросклероз мозговых сосудов. В этом случае операция может негативно повлиять на состояние последних, а описанные выше изменения в организме после АКШ – вызвать тромбоз мозговых артерий и инсульт.
Сужение шунтов
Это осложнение – пожалуй, самое частое из всех возможных. Оно относится к поздним и заключается в том, что у человека, перенесшего операцию, постепенно развивается атеросклероз и тромбоз шунтов.
У каждого пятого пациента после АКШ критическое сужение или даже закрытие шунтов происходит уже в течение года после операции, у большинства остальных – на протяжении ближайших 7-10 лет.
[attention type=yellow]Таким образом, «срок годности» этой тяжелой, сложной операции, требующей долгого восстановления, может составить менее 10 лет.
[/attention]Это осложнение – одно из немногих. Вероятность его развития большей частью зависит от самого пациента, притом не столько от текущего состояния его организма, сколько от поведения и правильности выполнения врачебных рекомендаций.
От чего зависит вероятность осложнений после АКШ?
В этой статье были перечислены не все возможные осложнения АКШ. Среди ранних также встречаются инфицирование операционной раны, медиастинит, несостоятельность швов и т.д., в числе поздних – перикардит, образование диастаза грудины и т.д. Однако наиболее частые ситуации были освещены выше.
Как вы можете видеть, возможных осложнений немало, и многие из них опасны для жизни. К большому сожалению, в некоторых случаях они приводят к гибели пациентов. По статистике операционная летальность при АКШ составляет порядка 3%.
Учитывая масштабность самого вмешательства, а также то, что на эту операцию отправляются люди с прогрессирующим тяжелым заболеванием сердца, можно заключить, что эти цифры не так высоки.
Тем не менее, никому не хотелось бы попасть в эти 3%…
Существуют факторы, которые увеличивают вероятность развития осложнений после коронарного шунтирования – как легких, так и серьезных. Принимая решение о том, отправить пациента на АКШ или нет, кардиолог всегда учитывает наличие этих факторов. Вот они:
Недавно перенесенная нестабильная стенокардия или инфаркт миокарда. Эти состояния указывают на то, что у пациента уже значительно повреждено сердце и его сосуды, а это предрасполагает к неблагоприятным исходам операции. Поражение ствола левой коронарной артерии, дисфункция левого желудочка.
Левый желудочек – это «главная» сердечная камера, от работы которой в основном и зависит функция сердца. При его поражении или ухудшении кровоснабжения риски операции всегда выше. Выраженная хроническая сердечная недостаточность.
[attention type=red]Наличие у пациента атеросклероза сонных артерий и периферических сосудов (артерий почек, нижних конечностей и т.д.). Женский пол.
[/attention]Дело в том, что у женщин атеросклероз и ишемическая болезнь сердца развиваются позже, а значит, на операцию поступают пациентки старшего возраста, имеющие большее количество сопутствующих заболеваний и худшее состояние здоровья в целом. Наличие хронических заболеваний легких. Сахарный диабет. Хроническая почечная недостаточность.
Снижение риска осложнений при помощи кардиореабилитации
Самое лучшее – это предупредить развитие ишемической болезни сердца, чтобы никогда не знать об операции АКШ и ее осложнениях.
Тем не менее, если в жизни человека сложилась такая ситуация, что ему необходима АКШ, не следует тратить время на переживания о былых временах.
Следует приложить все усилия к тому чтобы уменьшить риск развития осложнений и добиться наилучших результатов шунтирования.
Важно, чтобы к моменту проведения операции организм человека находился в оптимальном состоянии. Поэтому людям, которым предстоит АКШ, следует выполнять все советы доктора. Отказаться от вредных привычек, регулярно принимать назначенные препараты, вести правильный образ жизни и так далее.
Обязательно нужно заранее сообщить врачу о наличии сопутствующих заболеваний, аллергий и других проблем со здоровьем. Естественно, стоит очень внимательно подойти к выбору клиники, где будет проводиться шунтирование.
Все это уменьшит вероятность развития осложнений во время и сразу после операции.
Когда человек выпишется из стационара, это не будет означать, что отныне он полностью здоров. Ему по-прежнему надо будет принимать препараты, придерживаться диеты, заниматься физкультурой в рекомендованном режиме.
Кроме того, в период сразу после окончания стационарного лечения очень важно пройти кардиореабилитацию в санатории. Там больному будет предложен перечень восстановительных лечебных методик, коррекция терапии, обучение образу жизни после перенесенной АКШ.
В результате удастся добиться следующих эффектов.
Объективное улучшение состояния здоровья: восстановление нормальной работы миокарда и оптимального кровообращения, стабилизация артериального давления, нормализация уровня холестерина, заживление послеоперационной раны и т.д.
[attention type=green]Улучшение самочувствия и психологического состояния человека, появление уверенности в своих силах. Увеличение переносимости нагрузок, расширение физических возможностей. Снижение риска осложнений, в частности, самого коварного – сужения шунтов.
[/attention]Это позволит человеку вести полноценную жизнь и отменит необходимость проведения повторного коронарного шунтирования.
После перенесенной операции АКШ можно прожить несколько десятилетий, имея хорошее качество жизни. Главное – постоянно следить за своим здоровьем и выполнять врачебные рекомендации.
Санаторий «Барвиха» приглашает на кардиореабилитацию пациентов, перенесших коронарное шунтирование. Подробнее о программе реабилитации после АКШ читайте здесь. Записаться и задать интересующие вопросы можно по телефону 8(925)642-52-86.
Ещё статьи на эту тему:
Показания к аортокоронарному шунтированию (акш) Диета после акш сердца Продолжительность жизни после шунтирования сердца Восстановление после аортокоронарного шунтирования
Источник: https://medic-sovet.ru/2017/07/09/oslozhneniya-posle-aksh/
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
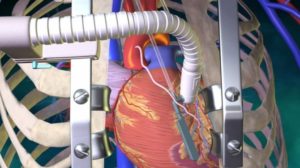
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков.
При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь.
К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки.
Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет.
Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты. Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента.
Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты.
Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний.
[attention type=yellow]Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз.
[/attention]Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская.
Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская.
Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука.
Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого.
Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа.
Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни.
Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно.
[attention type=red]С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече.
[/attention]У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
В обычном случае физические нагрузки не противопоказаны и полезны. Для лечащего врача и пациента важно убедиться в их безопасности. Главным методом для этого является проведение стресс-теста — пробы с физической нагрузкой (чаще всего стресс-эхокардиография). Эту пробу стоит провести по совету кардиолога через 3-4 недели после операции.
Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
- Важно помнить, что тренирует сердце только непрерывная нагрузка не менее 30 минут. Работа по дому, прогулки с ребенком сердце не тренируют.
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
- Если боль трудно переносимая, принимать обезболивающие (как правило, через 7-10 дней все пациенты уже отказываются от приема обезболивающих препаратов)
- Поднять сниженный гемоглобин. Для этого бывает часто нужен длительный прием препаратов железа.
- Убедиться в отсутствии признаков ишемии миокарда (с помощью нагрузочной пробы) и возобновить физическую активность.
- Быть в контакте с кардиологом для того, чтобы вовремя получить ответы на возникающие вопросы.
Секс после шунтирования. Половая жизнь после шунтирования
Не противопоказан. Скорее наоборот. Для сердца секс является одним из видов кардио-нагрузки. Если результат нагрузочной пробы хороший, то не должно быть никаких опасений. Некоторые исследования показали, что секс именно с женой наиболее безопасен для пациентов после перенесенного инфаркта миокарда.
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее.
Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления.
Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней.
Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина.
А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье.
Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию.
У сердечно-сосудистых хирургов совершенно другая специализация.
- Контроль артериального давления.
Для большинства наших пациентов норма артериального давления после операции — ниже 140/90 мм рт.ст. Но важно помнить, что эта норма – так называемые «офисные» цифры, т.е. давление, которое доктор измеряет на приеме в клинике.
Обычно дома при хорошо подобранных лекарствах, давление у наших пациентов не превышает 125/80 мм рт.ст., а по утрам верхнее (систолическое) давление часто не превышает 100-110 мм рт.ст. Очень важно помнить, что все препараты для снижения давления нужно принимать каждый день в одной и той же дозе.
Иначе никогда не удастся добиться стабильного эффекта и давление будет «прыгать».
- Частота пульса.
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы.
Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин.
Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
- Холестерин.
Причина ишемической болезни сердца — атеросклероз коронарных артерий. В основе формирования атеросклеротических бляшек лежит нарушение обмена холестерина. Таким образом, прием лекарств, влияющих на обмен холестерина — это единственный способ воздействовать на причину болезни, которая привела пациента на операционный стол.
После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
К сожалению, нередко наши пациенты слышат информацию о вреде сатинов. Это в корне неверно! Статины — единственная группа препаратов, позволяющая остановить процесс атеросклероза. Печальная статистика это только подтверждает. Если проводиться правильный регулярный контроль показателей холестеринового обмена и ферментов (АСТ, АЛТ, КФК), то прием статинов абсолютно безопасен!
- Ежегодная проверка.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год.
На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности. Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции.
[attention type=green]ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов.
[/attention]Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
- Тревожные симптомы.
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии.
Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь.
Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.
Подробнее
Подробнее
Задайте нам вопрос и мы в ближайшее время вам ответим
Источник: https://kardioklinika.ru/articles/esli-vam-postavili-diagnoz-ishemicheskaya-bolezn-serdca/pravila-zhizni-pacientov-posle-operacii-na-otkrytom-serdce-operacii-koronarnogo-shuntirovaniya