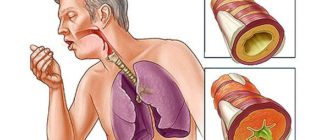
Затрудненное дыхание у ребенка – ребенок хрипит, но не кашляет

Любые отклонения в состоянии ребенка сильно беспокоят заботливых родителей.
Естественно, что тревогу вызывает состояние, когда ребенок хрипит, но не кашляет.
Это явление чаще всего не связано с патологиями и исчезает при устранении причин. В то же время не следует относиться к нему излишне спокойно.
Затрудненное дыхание может указывать на развитие серьезного заболевания. В любом случае данное проявление должно быть под контролем у врача.
По своей сути любые хрипы представляют собой посторонние звуки, возникающие при дыхании ребенка. Они вызываются появлением препятствий при прохождении воздушной массы по верхним дыхательным путям.
Чаще всего хрипы сопровождаются кашлевым рефлексом, когда организм пытается самостоятельно очистить проходы для воздуха.
Однако нередко они протекают без кашля или кашель появляется значительно позже.
Выделяются две основные этиологические категории возникновения такой аномалии:
- сужение просвета в дыхательных каналах при воспалении и бронхиальных спазмах;
- перекрытие каналов слизистой или гнойной массой, а также посторонними телами.
Причины хрипов могут скрываться в любом элементе системы дыхания – бронхах, трахее, легких. При этом они могут иметь патологический характер или физиологическую природу, не связанную с заболеваниями.
К наиболее распространенным провоцирующим хрипы причинам можно отнести следующие факторы:
- Заболевания респираторно-инфекционного типа, когда поражению подвергаются верхние пути, бронхи, альвеолы.
- Воспалительные процессы в носоглотке и на лимфатических узлах – фарингит, тонзиллит, ларингит.
- Бронхиальные спазмы и накопление выделений, вызываемые как заболеваниями дыхательных органов, так и проблемами в других системах – сердце, почках.
- Проникновение желудочного содержимого в носоглотку. Такое явление наиболее характерно для малышей в возрасте до 2-3 месяцев.
- Чужеродные тела – мелкие предметы (в т. ч. кусочки игрушек), твердые пищевые элементы.
- Аллергия. Наиболее распространенные аллергены – цветочная пыльца, пылевые частицы, лекарства, шерсть домашних животных, продукты (особенно цитрусовые плоды).
- Возрастной фактор, связанный с физиологическими процессами развития ребенка в возрасте 1-3 года.
- Чрезмерно сухой воздух.
- Раздражение слизистой оболочки в результате продолжительного вдыхания загрязненного воздуха, паров вредных веществ.
Хрип без кашля
Для правильной диагностики причин появления хрипов без кашля у ребенка важно провести их классификацию по характерным признакам.
Прежде всего они подразделяются по накоплению мокроты в дыхательных путях.
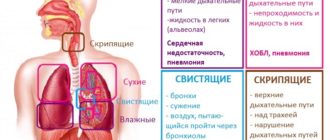
Сухая разновидность. Такие хрипы возникают без забивания каналов слизью. Они вызываются остаточными явлениями после завершения воспалительных реакций, мышечным спазмированием бронхиальных стенок и бронхиол, отечностью тканей.
По характеру звука сухие хрипы могут быть свистящими или жужжащими. В первом случае их провоцирует сужение канала, что особенно характерно для астматиков и аллергиков.
Жужжащие звуки обнаруживаются после воспалений в результате наличия перемычек нитеобразного вида.
Влажный тип. Он характеризуется накоплением в дыхательных каналах жидкой слизи. Воздушный поток, проходя через эту жидкость, оставляет в ней пузырьки, а массовое их лопание и образует хрип. Влажный тип аномалии проявляется чаще при вдохе. Интенсивность хрипа зависит от количества и размеров пузырьков.
По этому показателю выделяется 3 типа явления:
- Мелкопузырчатый хрип похож на реакцию после употребления сильно газированной воды. Его могут провоцировать такие заболевания, как легочный инфаркт, бронхиолит, бронхопневмония.
- Среднепузырчатый хрип выражается звуком, похожим на тот, который возникает при дутье в соломинку, погруженную в воду. Он может свидетельствовать о наличии бронхоэктаза, бронхита с гипертрофированной секрецией, первых признаках легочного отека и пневмонии.
- Крупнопузырчатый хрип получил и другое название – клокочущий хрип. Его порой можно различить даже на расстоянии. Развивается аномалия у детей с ослабленным кашлевым рефлексом и указывает на запущенную форму отечных явлений (в т. ч. отека легких).
Для оценки опасности хрипов важно выявить сопутствующие симптомы. По этому признаку выделяются такие варианты:
- Хрип может сопровождаться повышением температуры тела или протекать без нее. Обычно при нормальной причине данное явление обуславливается проникновением в дыхательные пути и носоглотку жидкостей из ЖКТ или чужеродных тел. Наиболее опасный вариант – развитие пневмонии без температуры. Появление хрипа в сопровождении температуры свидетельствует о наличии воспалительной реакции, инфекционном поражении.
- Насморк как сопровождающий симптом наблюдается без заложенности носа, в виде жидких назальных выделений. Он характерен для аллергических реакций и простудных проявлений.
- Общее самочувствие. Интенсивные хрипы способствуют ухудшению общего состояния ребенка, что обусловлено затрудненным дыханием и недостатком кислорода. Малыш становится вялым. Могут посинеть губы.
Осложнения
Хрип не является самостоятельной болезнью, но он становится симптомом серьезных нарушений в дыхательной системе.
Отсутствие лечения часто усугубляет ситуацию и ведет к развитию воспалительных процессов, например пневмонии.
Длительные хрипы у детей чреваты серьезными последствиями даже в случае механических причин их появления.
Затруднение дыхания вызывает кислородное голодание тканей, что ухудшает самочувствие ребенка, нарушает работу сердечно-сосудистой системы и головного мозга, замедляет физическое и умственное развитие. Значительное блокирование дыхательного просвета может привести к удушью и полному прекращению дыхания.
[attention type=yellow]Опасным осложнением не устраненных хрипов в течение продолжительного времени может стать развитие ложного крупа у малышей в возрасте до 3-4 лет.
[/attention]Эта патология представляет собой быстро прогрессирующий отек гортани и может порождаться длительным раздражением и воспалением слизистой оболочки. Ложный круп проявляется сильным хрипом, шумным дыханием и кашлем лающего характера. Во время приступа ребенок может задохнуться.
Диагностика
При появлении хрипов у ребенка необходимо обратиться к педиатру для выявления причин.
Врач ставит предварительный диагноз на основании анализа анамнеза и результатов осмотра.
Уточнить вывод позволяют лабораторные и инструментальные исследования.
Хрипы у ребенка не всегда явно прослушиваются, а потому важным первичным способом обследования становится аускультация, т. е. прослушивание грудной области с помощью специальных приборов – стетоскопа, фонендоскопа или стереостетофонендоскопа.
С помощью аускультации можно выявить такие параметры:
- наличие мелкопузырьковых хрипов влажного типа, которые не слышны ухом, с определением масштаба поражения и накопление экссудата в альвеолах;
- наличие сухих хрипов с различным характером звуков;
- локализация очага поражения и характер патологии;
- возникновение крепитации над воспалительным очагом.
Для более детального обследования аускультация проводится в разном положении пациента. Врач прослушивает его с передней, задней и боковой поверхности грудной клетки. Сухие хрипы лучше всего выявляются в лежачем положении, когда обеспечивается естественное сужение бронхов.
Для уточнения диагноза необходимы следующие мероприятия:
- Лабораторные исследования – общий анализ крови и мочи, биохимические методики, тесты на аллергическую реакцию.
- Инструментальные исследования – рентген легких и верхних дыхательных путей, УЗИ, бронхоскопия, ларингоскопия, фарингоскопия.
Лечение хрипов назначает педиатр после установления причин их появления. При непатологическом характере явления необходимо устранить провоцирующие факторы и принять профилактические меры.
Наиболее характерны такие мероприятия:
- Обеспечение оптимальных условий в помещении, где находится ребенок – влажность не менее 55 процентов, температура в пределах 19-22 ºС, полное отсутствие пыли и кухонных запахов. Необходимо регулярно проветривать комнату и проводить влажную уборку.
- Увеличение потребления жидкостей. Полезно давать теплый чай, морс, натуральные соки, компот, молоко, бульоны.
- Оптимизация питания за счет исключения аллергенов и преобладания фруктов и овощей. При грудном вскармливании ребенка следует обеспечить неаллергенную пищу матери.
- Очищение носоглотки за счет регулярных, полноценных высмаркиваний.
Медикаментозная терапия необходима при патологическом характере хрипов. В этом случае назначаются такие препараты:
- Муколитики для разжижения пробок в дыхательных каналах. Для детей подойдут такие средства, как Мукалтин, Амбробене, Бромгексин.
- Антибиотики и противовирусные лекарства при воспалительных процессах, простудах, ОРВИ, инфекционных поражениях (строго по назначению врача).
- Бета-адреномиметики в форме ингаляций для устранения спазматических явлений и расслабления стенозных мышц.
- Антигистамины при аллергических реакциях.
Один из самых действенных способов лечения хрипов у ребенка – ингаляции. Они рекомендуются начиная с двухлетнего возраста.
Наибольшую эффективность обеспечивают приборы для ингаляций – небулайзеры и аптечные, готовые растворы для них.
В домашних условиях предпочтение отдается паровым ингаляциям с использованием содовых и солевых растворов, настоев и отваров лекарственных растений, меда, эфирных масел.
Среди народных методов лечения особо выделяется питье теплого молока с добавлением меда, травяных отваров, имбирного чая. Активно используются такие лечебные процедуры, как компрессы, растирания, постановка горчичников.
Хрипы у детей, даже без сопровождения кашлем, могут быть опасны для здоровья и чреваты серьезными осложнениями. При появлении выраженных признаков необходимо обратиться к врачу для выявления причин и назначения лечения. Нередко хрипы являются признаком начальной стадии заболевания, и своевременное начало терапии не даст развиться болезни.
Источник: https://momjournal.ru/zdorove-rebenka/detskie-bolezni/rebenok-xripit-no-ne-kashlyaet.html
Что делать, если появились хрипы и кашель, а температуры нет

Хриплый кашель – симптом, который сопровождает более 10 разных респираторных болезней у детей и взрослых. Появление постороннего звука при дыхании свидетельствует о скоплении в ЛОР-органах мокроты или об отеке слизистых оболочек.
Лечение хрипов в горле при выдохе и кашля без температуры подразумевает прием спазмолитических, противовоспалительных и муколитических средств. Терапию начинают только после обследования у ЛОР-врача, выявления причин возникновения симптомов.
Почему появляется кашель с хрипом
Хрипы – посторонние шумы, возникающие в грудной клетке и носоглотке при вдохе или выдохе. По месту локализации их разделяют на три типа:
- бронхиальные;
- носоглоточные;
- легочные.
Хрипы при выдохе и кашель без температуры чаще всего являются признаками аллергического или хронического заболевания органов дыхания. Иногда посторонние звуки во время вдоха слышны даже без фонендоскопа. Их появление связано с закупоркой дыхательных путей по двум причинам:
- отек слизистых ЛОР-органов;
- скопление мокроты в бронхолегочной системе.
Если кашель и хрипы в носоглотке сопровождаются заложенностью носа, это указывает на синусит, ринорею, хронический или аллергический ринит.
К возможным причинам появления посторонних шумов в грудной клетке относят:
- бронхит;
- воспаление легких;
- ларингит;
- трахеобронхит;
- трахеит;
- аллергоз.
Кашель с хрипами у взрослого при нормальной температуре тела является признаком бронхиальной астмы.
Уменьшение диаметра бронхов вызывает шумы и кашлевые приступы, которые часто сопровождаются одышкой, сдавливанием груди и свистящим звуком.
Проявлением пневмонии у взрослых является посторонний шум, который локализуется в легких. Болезнь часто возникает на фоне вялотекущего бронхита, курения, хронического назофарингита и т.д.
Не всегда приступы кашля, сопровождающиеся хрипами, вызываются респираторными болезнями. Они появляются при онкологических и сердечно-сосудистых патологиях. Если заболевание не сопровождается чиханием, насморком, повышенной температурой и другими проявлениями простуды, нужно обследоваться у врача.
Хрипы в горле, одышка, слезотечение, насморк – основные проявления патологий аллергического происхождения. Симптомы аллергического бронхита у детей часто обостряются в ночное время. Это связано с раздражением органов дыхания аллергенами – домашней пылью, шерстью животных, парфюмерией и т.д.
Тревожные признаки
Выявить хрипы у грудничка очень сложно, поэтому родители не торопятся обращаться к педиатру. На появление ЛОР-заболеваний часто указывают сопутствующие симптомы:
- осипший голос;
- одышка;
- лающий кашель;
- свист в бронхах;
- отхаркивание мокроты;
- заложенность носа;
- частое чихание;
- затрудненное дыхание;
- учащенное сердцебиение.
Отек слизистой бронхов и легких приводит к дыхательной недостаточности, вялости, апатии. Новорожденный отказывается от еды, капризничает, плохо спит. Сиплый кашель у ребенка без температуры свидетельствует о закупорке дыхательных путей в результате отека слизистых оболочек.
Определить причину хрипов можно по характеру и локализации посторонних звуков:
- свист при выдохе и кашле – спазм бронхов;
- грудной хрип – обструкция (сужение) бронхов;
- влажный хриплый кашель – скопление в легких слизи.
При появлении симптомов нужно обращаться к специалисту, так как запоздалое лечение заболеваний нижних дыхательных путей часто вызывает опасные последствия – пневмонию, абсцесс легких, эмфизему, бронхоэктатическую болезнь и т.д.
Чем лечить хриплый кашель у ребенка и взрослого
Хрипы в легких без температуры с кашлем – неспецифические симптомы, которые сопровождают множество ЛОР-патологий. Прежде чем приступать к лечению, определяют причину возникновения проблемы. По результатам лабораторного и аппаратного обследования специалист оценивает функциональное состояние органов дыхания и назначает медикаментозную терапию.
При застое мокроты в легких прибегают к физиотерапевтическим процедурам (магнитотерапия, дренажный массаж) и дыхательной гимнастике. При отеке нижних дыхательных путей назначается ингаляционная терапия небулайзером. Аэрозольные ингаляторы применяются в лечении бронхоэктатической болезни, пневмонии, бронхита и комбинаций этих болезней.
Аптечные препараты
Хрипы у ребенка, сопровождающиеся кашлем, устраняют лекарствами симптоматического действия. Если болезнь была вызвана инфекцией, дополнительно назначают противовирусные или противомикробные средства.
Лечение хриплого кашля у взрослых и детей проводится такими препаратами:
- Противокашлевые (Кодтерпин, Седотуссин, Либексин) – угнетают кашлевой рефлекс за счет подавления активности рефлекторного центра в мозге или снижения чувствительности рецепторов в бронхах, гортани. Используются только при непродуктивном кашле, который не сопровождается отхаркиванием мокроты.
- Муколитические (Ацетал, Лазолван, АЦЦ) – уменьшают плотность и эластичность мокроты, за счет чего облегчается ее откашливание. Подходят для устранения хрипов и влажного кашля при бронхите, пневмонии, ларингите.
- Отхаркивающие (Проспан, Либексин Муко, Геделикс) – увеличивают концентрацию воды в мокроте, в связи с чем уменьшается ее вязкость. Назначаются при продуктивном кашле, сопровождающемся хрипами в бронхах.
- Антигистаминные (Цетрин, Клемастин, Зиртек) – устраняют отек в слизистой органов дыхания, уменьшают выраженность воспаления и зуда. Используются при аллергических заболеваниях, если ребенок хрипит, но не кашляет. Часто включаются в комплексную терапию инфекционных патологий для купирования аллергических проявлений.
- Антибиотики (Ампиокс, Аугментин, Азитромицин) – уничтожают вредную флору при бактериальном воспалении ЛОР-органов. Этими лекарствами лечат хронический бронхит, бактериальный трахеит, пневмонию, ларингит и т.д.
- Противовирусные (Ингавирин, Кагоцел, Амиксин) – увеличивают сопротивляемость организма вирусам, что приводит к уменьшению воспаления в дыхательной системе. Назначаются при гриппе, вирусной ангине, ларингите для уничтожения инфекции и устранения хриплого кашля.
Антибактериальная терапия составляется только врачом после определения возбудителя инфекции. Самостоятельное лечение бактериальных ЛОР-патологий чревато осложнениями.
Ингаляционная терапия
Дыхание с хрипами и кашель в большинстве случаев указывают на воспаление или скопление слизи в нижней дыхательной системе. Чтобы ускорить выздоровление, проводят ингаляционную терапию небулайзером. Он преобразует жидкости в аэрозоль, который легко проникает в бронхи, околоносовые пазухи, альвеолы и т.д.
Чтобы ликвидировать хрипы при дыхании у взрослого, используют:
- антибиотики – Флуимуцил-антибиотик, Диоксидин;
- антисептики – Хлорофиллипт, Мирамистин;
- иммуностимуляторы – Деринат, Интерферон;
- бронхорасширяющие средства – Сульфат магния, Вентолин Небулы, Итроп;
- муколитики и отхаркивающие лекарства – Пертуссин, Бромгексин, Лазолван;
- гормональные противовоспалительные препараты – Будесонид, Пульмикорт.
Для устранения воспалительных реакций в легких у детей используют Синупрет – гомеопатический препарат. Он содержит экстракты лекарственных растений, которые устраняют отечность и стимулируют заживление слизистых. Рекомендуется использовать лекарство при кашле и хрипах в носоглотке, вызванных синуситом, хроническим ринитом.
Лечебная гимнастика
При трудноотделяемой слизи прибегают к дыхательной гимнастике и лечебной физкультуре. Чтобы устранить кашель и хрипы в груди, необходимо обеспечить приток крови к легким. Отхаркивающие (дренажные) упражнения совершают вниз головой для эффективного откашливания слизи.
При лечении детей до года делают лечебный массаж, растирая спину и грудную клетку. Во время процедуры совершают легкие постукивания в области ребер. За счет этого ускоряется выведение слизи из дыхательных путей. Во время массажа голова ребенка должна находиться ниже груди. При бронхите процедуру совершают 1-2 раза в сутки.
Дыхательные упражнения активизируют железы в бронхах, в связи с чем в мокроте увеличивается концентрация воды. Чтобы ликвидировать хрипы и влажный кашель, необходимо:
- принять горизонтальное положение на полу;
- положить ладони на область диафрагмы;
- совершать неглубокие вдохи и выдохи.
На выдохе живот выпячивают, а на вдохе – втягивают. При хроническом бронхите упражнение повторяют не менее 30 раз в несколько подходов.
Народные методы
Народные средства, обладающие муколитическими свойствами, устраняют сухой кашель у ребенка, снимают воспаление и восстанавливают работу дыхательной системы.
Если кашель не проходит и не становится влажным на протяжении 7 дней, необходимо обратиться за консультацией к врачу.
Чтобы убрать хрипы и кашель, применяют:
- Компресс с капустным листом. Пару капустных листов разминают руками, чтобы они пустили сок. Смазывают медом и накладывают на грудную клетку и спину. Утепляют полиэтиленом и шерстяным платком, оставляя на 1.5-2 часа.
- Луковый сироп. 100 г сахара заливают 250 мл воды. Добавляют 1 измельченный лук и проваривают на огне 3-5 минут. Остуженный сироп принимают по ½-1 ст. л. 4-5 раз в день.
- Лимон с глицерином. В 1 лимоне делают несколько сквозных отверстий и варят в воде 3-5 минут. Выжимают сок и смешивают с 2-3 ст. л. глицерина. Переливают смесь в стакан, заполняя его до краев жидким медом. Тщательно перемешанное средство выпивают по 10 мл за полчаса до еды до 6 раз в день.
- Молоко с медом. 200 мл натурального молока подогревают и добавляют 1 ст. л. растопленного меда. Теплое питье употребляют трижды в день в течение 7-8 суток.
- Яичная микстура. В 200 мл молока добавляют 2 ч. л. сливочного масла и 15 мл меда. Взбитый желток 1 яйца и ¼ ч. л. соды отправляют в смесь, тщательно перемешивая ингредиенты. При хроническом трахеобронхите принимают по 100 мл не менее 2 раз в сутки.
Кашель без хрипов в легких устраняют травяным чаем с шалфеем, ромашкой и календулой. Такое средство быстро снимает воспаление, обеззараживает слизистую и ускоряет заживление тканей.
Профилактика
В 90% случаев хрипы в легких и кашлевые приступы возникают на фоне инфекционных и аллергических болезней. Чтобы их предотвратить, следует:
- совершать влажную уборку;
- регулярно проветривать комнаты;
- принимать иммуностимулирующие и витаминизированные средства;
- убрать из детской комнаты раздражители – мягкие игрушки, комнатные растения, ковры.
Профилактика кашля сводится к укреплению иммунитета и устранению аллергенов. Своевременное лечение респираторных болезней и витаминотерапия снижают риск возникновения неприятных симптомов.
Источник: https://kashelproch.ru/vidy/hripy-kashel-i-otsutstvie-temperatury
Хрипы при дыхании у ребенка: причины, лечение, профилактические меры

Болезни бронховой системы и сопутствующие хрипы лечат антибиотиками. Но этим лечение не ограничивается. Следует максимально приложить свои усилия для скорейшего выздоровления.
Помещение должно регулярно проветриваться, делать ежедневные влажные уборки, следить за влажностью помещения.
В период лечения обеспечить ребенку обильное питье, это могут быть компоты, чаи, морсы и различные отвары, которые ребенок будет пить с удовольствием. После сна делать дренажный массаж и дыхательную гимнастику.
На сегодняшний день, небулайзеры есть практически в каждом доме. Данные процедуры являются неотъемлемой частью при заболевании дыхательных путей. Измельченные частицы препарата проникают непосредственно вглубь бронхов, и значительно облегчает состояние больного.
Паровыми ингаляциями лучше не увлекаться, так как есть вероятность получить ожоги, что только усугубит период выздоровления. Если ребенок часто болеет бронхитами, воспалением легких или другими подобными заболеваниями, то лучше все-таки приобрести домашний небулайзер.
Медикаментозное лечение:
- муколитические препараты помогают разжижать мокроту, назначают их при вязких и трудно отделяющихся скоплениях в легких;
- отхаркивающие медикаменты помогают разжижать мокроту и вывести с организма;
- бронхолитики расширяют бронхи и восстанавливают дыхательные функции.
Народные средства:
- травяные чаи и настои – смешать измельченные листья алоэ (только взрослое, которому больше 3 лет), корочку свежего лимона и мед. Настаивать необходимо неделю, затем принимать по столовой ложке каждый день натощак. Употреблять до улучшения состояния;
- имбирь является хорошим средством от хрипов в легких. Необходимо натереть пряность и заваривать вместе с чаем, лимоном и медом;
- свойства горячего молока давно уже известны, поэтому является одним из самых эффективных. Добавлять можно мед или соду;
- калина – помогает практически при любых заболеваниях, сок ягод смешивают с медом или употребляют в целом виде.
Что бы обезопасить своего ребенка от болезней, необходимо минимизировать контакт с аллергенами, которые провоцируют отек. Не допускать переохлаждения, своевременно реагировать на простуду и соответственно лечить заболевания вирусного и инфекционного характера.
Темп, частота и типы дыхания
Если малыш часто дышит, но никаких хрипов и шумов при этом нет, то данное дыхание – это нормальный процесс. Если наблюдаются какие-либо отклонения, то ребенка следует показать врачу
В случае, если у вашего карапуза не заложен нос, и его организм функционирует нормально, то младенец делает два-три коротких легких вдоха, потом один глубокий, выдохи при этом остаются одинаково поверхностными. Такова специфика дыхания любого новорожденного. Ребенок часто и быстро дышит. В минуту для обеспечения организма кислородом малыш совершает около 40-60 вдохов-выдохов.
Количество дыхательных движений обычно считают по движениям грудной клетки малыша, находящего в покое. Нормы частоты дыхания приведены в списке:
- до третьей недели жизни – 40-60 вдохов-выдохов;
- от третьей недели жизни до трех месяцев – 40-45 вдохов-выдохов в минуту;
- от 4 месяца до полугода – 35-40;
- от полугода до 1 года – 30-36 вдохов-выдохов за минуту.
Чтобы данные выглядели более наглядно, укажем, что норма частоты дыхания взрослого человека – до 20 вдохов-выдохов за минуту, а в спящем состоянии показатель снижается еще на 5 единиц. Нормативы помогают педиатрам определить состояние здоровья.
В том случае, если частота дыхательных движений, сокращенно ЧДД, отклоняется от общепринятых позиций, можно говорить о заболевании дыхательной или иной системы в организме новорожденного.
Не пропустить начало заболевания могут и сами родители, периодически подсчитывая ЧДД в домашних условиях, как считает доктор Комаровский.
Каждая мамочка может самостоятельно проверить частоту и тип дыхания
В процессе жизнедеятельности младенец может дышать тремя разными способами, что физиологически предусмотрено природой, а именно:
- Грудным типом. Он предопределен характерными движениями груди и недостаточно вентилирует нижние отделы легких.
- Брюшным типом. При нем двигает диафрагма и брюшная стенка, а верхние отделы легких недостаточно вентилируются.
- Смешанным типом. Наиболее полноценный тип дыхания, вентилируются и верхние, и нижние отделы дыхательных путей.
Заболевания с симптомом хрипа и что делать
Если грудничок хрипит, у него появились сопли и кашель, повышается температура, малыш ведет себя вяло, отказывается от еды, то, вероятнее всего, диагноз прозвучит как “острое респираторно-вирусное заболевание”.
В этом случае принимать решение о необходимости и правильности лечения должен только врач.
Все, что требуется от вас, – это не заставлять ребенка есть, обеспечивать его обильным питьем и четко следовать всем рекомендациям доктора по поводу лечения хрипящего дитя.
[attention type=red]Если новорожденный хрипит достаточно сильно, кашляет “лающим” кашлем, сипит, когда дышит, и при вдохе у малыша втягиваются межреберные промежутки, при этом наблюдается высокая (выше 38,5 градусов) температура, то врачи, как правило, говорят о пневмонии. Если замечены подобные симптомы, необходимо вызывать педиатра для постановки правильного диагноза и назначения адекватного лечения. Часто бывает так, что кроху приходится госпитализировать.
[/attention]Если у ребенка охрип голос, малыш тяжело дышит, у него наблюдается повышенная температура, сильный сухой кашель и “свистит” в грудной клетке, при этом все перечисленные симптомы усугубляются ночью, то можно заподозрить у грудничка круп (затруднение дыхания, которое вызвано воспалением и сужением просвета верхних дыхательных путей). Когда начинается такой приступ, необходимо вызвать «Скорую помощь» или педиатра. В ожидание врачебной помощи нужно ребенку дать подышать увлажненным воздухом. Для этого можно использовать увлажнитель воздуха или набрать в ванную горячую воду, чтобы шел пар, и занести ребенка в ванную комнату на пару минут. После закапать носик сосудосужающими каплями и обеспечить приток прохладного свежего воздуха. Также можно дать малышу капли от аллергии, например, Фенистил.
У деток до года может проявиться такое заболевание, как бронхиолит. При этом воспаляются мелкие участки бронхов. В таком случае характерен сильный кашель, не стихающий в течение долгого времени (иногда несколько часов), затрудненное хриплое дыхание, присутствуют такие признаки простуды, как сопли и боли в горле, из-за чего малыш отказывается от еды, сильно раздражен и капризничает.
Если плохое самочувствие грудничка не проходит через несколько дней, то необходимо вызывать педиатра для осмотра. В случае подтверждения диагноза возможно потребуется госпитализация.
Если у грудничка остались хрипы после насморка, малыш храпит по ночам, его нос постоянно заложен, при этом кто-то из родных страдает астмой или аллергией – это может говорить о том, что у ребенка началась бронхиальная астма. Нужна консультация детского аллерголога и проведение необходимых обследований для дальнейшего лечения.
Также, когда малыш дышит ртом, у него есть насморк, он храпит во сне, страдает от частых простуд, прозрачных выделений из носа и отитов, плаксив и раздражителен, вероятно, что у него увеличились аденоиды или проявляется аллергия на какой-нибудь раздражитель. В таком случае исключительно педиатр сможет определить причину неудовлетворительного самочувствия ребенка, то есть определить: насморк это, аллергия или воспаление аденоидов. После постановки правильного диагноза врач сможет назначить адекватную терапию.
Ребенок во время болезни должен много пить, это уменьшит интоксикацию организма. А также дышать свежим и увлажненным воздухом. Доктор Комаровский постоянно делает на этом акцент.
[attention type=green]Он утверждает, что в острый период болезни (температура и сильное недомогание) необходимо обеспечить такие условия дома, а после наступления стойкого улучшения самочувствия (даже если еще есть кашель с мокротой, но температура упала, к ребенку вернулся аппетит и хорошее настроение) не забывать про прогулки на свежем воздухе.
[/attention]Нужно помнить, что охрипшего малыша можно выносить на 20-30 минут на улицу в безветренную солнечную погоду и обязательно правильно подобрать одежду, чтобы не перегреть или не переохладить ребенка.
Болит грудь хрипы кашля нет

Большинство не воспринимает простуду всерьез и часто пускает ее на самотек. Но когда возникает боль в груди при кашле, обычно возникают мысли о необходимости начала лечения. И не зря.
Ведь подобный симптом может служить признаком развития опасных болезней.
Поэтому очень важно вовремя определить причину появления дискомфорта и устранить ее.
Почему при кашле болит грудь: причины
Если кашель не всегда является признаком болезни, то болевые ощущения при нем практически в каждом случае считаются проявлением той или иной патологии. Существует множество всевозможных нарушений, способных повлиять на то, почему, когда кашляешь, болит грудная клетка.
Они могут заключаться в:
- кардиологических патологиях;
- респираторных заболеваниях;
- невралгических нарушениях;
- травмах.
Тем не менее иногда от кашля болит грудь и спина, что становится следствием переутомления дыхательной мускулатуры от частых кашлевых приступов.
Таким образом, дискомфорт обычно появляется вовремя или после кашля и указывает лишь на значительное увеличение нагрузки на определенные группы мышц, то есть «крепатуру».
Сердечно-сосудистые болезни
Достаточно много патологий сердца и сосудов сопутствуются сухим кашлем, поэтому их нередко поначалу путают с обычными простудами. Кашель и боли в грудной клетке типичны для:
- перикардита;
- инфаркта миокарда;
- стенокардии;
- миокардита.
Для них типичны одышка и усиления болезненности непосредственно вовремя или после физических нагрузок. Они традиционно протекают без температуры.
Если больной чувствует, что у него за грудиной горит, печет или ощущается тяжесть, это явные проявления приступа стенокардии. А иррадиация болей в левую сторону (руку, спину и пр.) свидетельствует об остром инфаркте миокарда. В обоих случаях нужна экстренная медицинская помощь.
Заболевания органов дыхания
Несмотря ни на что, именно вирусное или бактериальное поражение различных отделов дыхательной системы становится наиболее распространенной причиной того, что, когда кашляешь, болит грудная клетка. В зависимости от области поражения различают:
1
Плеврит – вялотекущий воспалительный процесс, затрагивающий выстилающие легкие участки плевры. Очень часто он является осложнением пневмонии и проявляется сухим кашлем, апатией, ознобом, субфебрильной температурой (около 37 или 37,5 °), трудностями при вдохе.
2
Пневмония – воспаление легких. При ней наблюдается высокая температура тела, сильный сухой или влажный кашель. Характер симптомов зависит от степени поражения легких.
3
Бронхит – воспалительный процесс в слизистой оболочке бронхов. Он может протекать в разных формах и сопровождаться обструкцией (сужением) дыхательных путей. Это существенно затрудняет дыхание и вызывает потребность в назначение специальных препаратов. Также нередко диагностируется хронический бронхит, при котором пациенты жалуются на то, что колит и давит за грудиной.
4
Рак легких – опасное онкологическое заболевание, во многих случаях становящееся следствием курения. Для него типична острая, колющая, опоясывающая боль при кашле. Она нередко отдает в шею, руку или живот.
5
Туберкулез – серьезная инфекционная болезнь, при которой от сильного кашля болит грудная клетка, а спровоцировать его начало способна малейшая физическая нагрузка.
6
Укорочение межплевральной связки, образованной соединением двух листков плевры у корня легкого и соединяющей его с диафрагмой. Подобное становится последствием воспаления данной связки, в результате чего ограничивается подвижность мышц, что и провоцирует возникновение дискомфорта.
[attention type=yellow]Источник: nasmorkam.net
Также корень проблемы может крыться в патологиях органов пищеварительной системы, в частности, пищевода или желудка.
Тем не менее чаще всего острая боль от кашля в груди наблюдается при простуде, например при бронхите или трахеите. Для них типичен дискомфорт в горле, лихорадка, слабость и т.д.
Невралгические патологии
Провоцировать болезненность в области груди способны и неврологические расстройства. Их появление обусловлено:
- переохлаждением;
- стрессом;
- длительным пребыванием в вынужденной неудобной позе;
- развитием остеохондроза;
- тяжелым физическим трудом.
Одной из самых распространенных патологий такого рода служит межреберная невралгия – сдавливание или раздражение нервов, расположенных в области ребер. Она сопровождается сильнейшими прострелами, поэтому иногда ее можно спутать с сердечным приступом.
Для нее типично формирование областей онемения или, наоборот, повышенной чувствительности кожи. А также иногда пациенты сетуют на то, что у них жжет в определенном участке между ребрами.
Травмы
Казалось бы, столь существенные повреждения сложно не заметить. Но иногда люди под влиянием стресса, эмоций или других факторов все же не придают должного значения получению ударов.
В результате этого ушибы, трещины или даже переломы ребер вовремя не диагностируются, что впоследствии дает о себе знать тем, что при кашле болит грудная клетка. При этом большинство движений, бег и даже ходьба доводят до боли и одышки.
Очень важно своевременно диагностировать механические повреждения, так как отсутствие правильного лечения способно привести к усугублению состояния и повреждению органов или мягких тканей, что чревато пневмотораксом.
?
Характер боли в груди во время кашля. Виды болевых ощущений
В зависимости от того, что вызвало нарушение состояния, при кашле болит в груди по-разному. Например, при травмах дискомфорт в основном появляется во время физических нагрузок и при вдохе.
Локализация болевых ощущений и их характер выступает важным диагностическим признаком, позволяющим определить природу имеющегося нарушения.
Боль в грудине посередине и кашель сухой
Неприятный, навязчивый, иногда лающий сухой кашель с болью в грудной клетке характерен для банальных простудных заболеваний, в частности трахеита, пневмонии, разных видов бронхита и т.д.
Это аргументируется тем, что при кашлевых приступах разражается воспаленная слизистая оболочка трахеи или бронхов, ведь мокрота на ранних стадиях продуцируется в незначительных количествах.
Кроме того, рефлекторные движения раздражают дыхательную мускулатуру, в результате чего появляется дискомфорт и в месте крепления диафрагмы, то есть в нижней части груди. Но и патологии сердца могут давать о себе знать аналогичным способом.
Кашель с болью в грудной клетке посередине
Если больно кашлять в грудине, в большинстве ситуаций это указывает на:
- укорочения межплевральной связки;
- присутствия инородного тела в дыхательных путях;
- онкологию.
При кашле боль справа в груди или слева
Подобная картина присуща:
1
Межреберной невралгии – заподозрить наличие патологии можно по наличию возможности занятия положения, в котором дискомфорт отсутствует. Также чтобы распознать ее необходимо осторожно подушечками пальцев надавливать на кожу по ходу межреберных промежутков. Это позволит точно установить область поражения.
2
Плевриту. При поражении листков плевры присутствует отдышка, а также отставание во время дыхательного движения больной половины.
3
Туберкулезу. Для него типично постоянное наличие кашля, причем в мокроте нередко отмечаются следы крови.
4
Заболеваниям сердечно-сосудистой системы. Заподозрить неладное с сердцем можно по чувству жжения с левой стороны груди, изменению частоты пульса в ту или иную сторону, одышке и появлению рефлекторного страха.
?
Боль в груди при кашле у ребенка
В большинстве случаев у детей причиной того, почему кашлять больно в грудине, являются ОРВИ, сопровождающиеся воспалением слизистой оболочки трахеи или бронхов.
В первом случае у ребенка будут наблюдаться острые болезненные ощущения при кашлевых приступах, которые можно сравнить с чувством царапанья.
Также дети часто дополнительно жалуются на то, что у них:
- першит в горле;
- присутствует насморк и заложенность носа;
- снижается аппетит;
- слабость.
?
Как снять боль в области груди при кашле? Первая помощь
Самостоятельно бороться с болевым синдромом не рекомендуется, поскольку медикаменты должны подбираться в точном соответствии с причинами его возникновения. Поэтому единственным случаем, когда допускается самостоятельное применение лекарств, это острый приступ стенокардии.
В таком случае врач еще ранее должен был проинформировать пациента о том, что следует делать в таких ситуациях и выписать рецепт на необходимые ему препараты.
?
Когда нужно обращаться за медицинской помощью?
Любой кашель даже небольшой, в особенности с болью в грудной клетке, сохраняющийся более 2 недель, является предлогом для обращения к специалисту.
Однозначным поводом для немедленного посещения врача считается жжение, чувство сдавленности, болевые ощущения с отдачей в спину, шею, нижнюю челюсть.
Также в срочном порядке посетить доктора нужно при:
- сохранении жара более 3 дней;
- когда болит грудь и кашель;
- появлении примесей крови в мокроте;
- сильном ухудшении общего состояния;
- возникновении затруднения дыхания;
- иррадиации болей в лопатку, левую руку или надключичную область.
?
Диагностика. К какому врачу обращаться?
Если больно кашлять, изначально следует обратиться к терапевту. Доктор проведет обследование и сможет предположить возможные причины нарушения состояния.
Для точной диагностики назначаются:
- клинический анализ крови;
- рентген легких;
- бактериологическое исследование мокроты или трехкратная проба (для выявления возбудителей туберкулеза);
- ЭКГ;
- биопсия тканей легких (при подозрении на рак).
На основании полученных данных можно с большей точностью установить источник кашля и болевых ощущений. В зависимости от полученных результатов терапевт может направить пациента к пульмонологу, кардиологу, хирургу-травматологу или невропатологу.
?
Лечение и профилактические меры
Терапия подбирается в зависимости от обнаруженных причин появления болезненности. Так, при простудных болезнях назначаются:
- жаропонижающие и противовоспалительные средства (Панадол, Нурофен, Имет, Нимесил и пр.);
- противовирусные препараты (Арбидол, Анаферон, Оциллококцинум, Изопринозин, Кагоцел, Лавомакс и т.д.);
- антибиотики пенициллиновой и тетрациклиновой группы (Амоксициллин, Докси-М, Оспамокс, Флемоксин, Доксибене, Юнидокс Солютаб, Ампиокс, Аугментин и др.) показаны исключительно при бактериальных инфекциях, например, при тяжелом бронхите или пневмонии;
- отхаркивающие и муколитические средства в таблетках, сиропе или в форме рассасывающихся пастилок: Лазолван, Амброксол, АЦЦ, Пектолван, Флюдитек, Гербион, Геделикс, Флавамед, сироп корня солодки, алтея и т.п.;
- народные средства.
При невралгии показан целый комплекс терапевтических мероприятий, включающий массаж, иглоукалывание, применение лекарств группы НПВС (Индометацин, Бутадион и т.д.). Конкретную схему лечения для каждого больного подбирает специалист, основываясь на особенностях течения патологии и индивидуальных особенностях человека.
Более серьезные заболевания, как-то кардиологические нарушения, туберкулез или онкология необходимо лечить строго в индивидуальном порядке под строгим контролем специалиста.
Поэтому очень часто такие больные госпитализируются на неопределенно долгий срок и нередко требуют хирургического вмешательства. [ads-pc-1][ads-mob-1]
Таким образом, уже стало абсолютно очевидно, может ли от кашля болеть грудная клетка.
[attention type=red]Также ясно, когда появление этого симптома требует неотложного визита к врачу, но что делать, чтобы избежать его появления?
[/attention]Безусловно, полностью защитить себя от развития всех перечисленных выше болезней невозможно. Тем не менее минимизировать риск их возникновения и значительно уменьшить тяжесть протекания можно.
Для этого следует:
- отказаться от вредных привычек, в особенности курения;
- ежедневно гулять на свежем воздухе вдалеке от проезжей части не менее 2 часов;
- соблюдать режим дня и спать около 7–8 часов;
- рационально питаться, обогащая свой рацион за счет увеличения потребления овощей и фруктов;
- избегать стрессов и нервных перенапряжений;
- регулярно занимайтесь дыхательной гимнастикой и пр.
?
Народные методы лечения
Средства народной медицины способны оказать лишь второстепенное действие при любых заболеваниях, при которых покалывает в груди. Они подбираются в зависимости от истоков возникновения дискомфорта.
Тем не менее самостоятельно начинать лечиться ими при отсутствии точного диагноза не стоит. Ведь подобные попытки при наличии серьезных патологий сердца, онкологии или туберкулезе способны привести к существенному ухудшению состояния.
Поэтому приведем лишь средства, способные помочь при кашле, вызванном простудой.
1
Ингаляции с эфирными маслами способствуют переходу сухого кашля во влажный. Выполняются с использованием парового ингалятора или при приеме ванны/душа.
При выборе первого способа в воду добавляют 2–3 капли масла чайного дерева, эвкалипта, перечной мяты и пр. Во втором случае потребуется большее количества эфирного масла. Его можно наносить на стены или непосредственно капать в воду.
2
Имбирный чай. В кружку горячей воды высыпают 1 чайную ложку измельченного имбиря и оставляют настаиваться. Для улучшения вкусовых свойства напитка в него можно добавить несколько палочек гвоздики, корицу и мед.
3
Классический черный чай с лимоном и медом. В заваренный черный или зеленый чай, обязательно остывший до 60 °С добавляют несколько ложек меда по вкусу и пару долек лимона.
Источник: https://veltain.ru/bolit-grud-hripy-kashlja-net/