Воспаление легких во время беременности: как распознать, что делать

Пневмония – достаточно часто встречаемое ныне заболевание. Им повсеместно страдают как взрослые, так и дети. Не являются исключением и беременные женщины. Важно, чтобы пневмония при беременности была определена своевременно: от этого может зависеть не только состояние женщины, но также и состояние плода.
Общая характеристика болезни
Воспаление легких обычно характеризуется поражением участка легочной ткани пациента, в основе которого лежит попадание микроорганизма-возбудителя в легкие больного.
Наиболее часто причиной возникновения воспаления легких у беременной женщины ныне признаны следующие бактерии:
- Пневмококк – Streptococcus pneumoniae – до 50 % случаев
- Гемофильная палочка – Haemofilus influenzae – до 20 % случаев
- Золотистый стафилококк – Staphylococcus aureus или Клебсиелла – Klebsiella pneumoniae – до 5 % случаев совокупно
Иногда пневмония у беременных может быть вызвана нехарактерными для нее, так называемыми атипичными микроорганизмами. К их числу относятся хламидии, микоплазмы или легионеллы.
Упомянутые выше бактерии и вещества, которые они вырабатывают, губительно действуют на организм плода. Последствия этого воздействия могут быть даже фатальны для будущего ребенка. На фоне токсического влияния продуктов жизнедеятельности возбудителя могут формироваться пороки развития.
Также очень вероятно распространение инфекции на плаценту – орган, через который осуществляется связь плода с матерью, его питание. Такое развитие событий может приводить к недостаточности плаценты, ее неспособности выполнить свою функцию.
Основные признаки заболевания
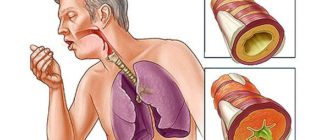
Первые симптомы, которыми характеризуется воспаление легких, носят общий характер. Последними являются кашель, затруднения при дыхании, боль в груди при дыхании, подъем температуры и потливость пациентки, а также состояние слабости и чрезмерной утомляемости.
Чтобы обнаружить воспаление легких у женщины вовремя, важно сконцентрировать внимание на том, были ли прежде у нее выявлены хронические болезни легких и насколько часто она переносит вирусную инфекцию респираторного характера.
Выслушивание легких при этом дает бронхиальное дыхание. Таким термином называется звук, который мог бы быть сымитирован путем дыхания через рот, когда он открыт на звуке «и».
Кроме того, при выслушивании легких отмечаются хрипы над пораженной областью.
В анализе крови можно увидеть увеличение количества белых кровяных клеток лейкоцитов. Такое состояние называется лейкоцитозом. Также обыкновенно отмечается повышение показателей скорости оседания эритроцитов.
[/attention]В крови появляется С-реактивный белок, в здоровом состоянии отсутствующий в организме. Беременной женщине в таком случае следует провести дополнительное исследование уровня альфа-фетопротеина в крови. Это вещество белковой природы, которое вырабатывает эмбрион.
Такое исследование поможет понять, как себя чувствует плод на фоне болезни матери.
Также проводятся инструментальные исследования, как то рентгенография грудной клетки
и ультразвуковое исследование, позволяющее увидеть симптомы поражения плода.
Иногда на фоне воспаления легких у женщины, ее будущий ребенок может заразиться инфекционным заболеванием или получить порок развития: всё это грозные последствия материнской болезни.
Базовые лечебные мероприятия
Лечение воспаления легких у беременной женщины должно включать в себя не только борьбу с собственно заболеванием, но и меры профилактики осложнений, связанных с организмом плода.
Для этого из назначений необходимо исключить эмбриотоксические антибактериальные препараты, которые могут нанести вред плоду.
К таким препаратам относятся антибиотики тетрациклинового ряда, а также стрептомицин, как наиболее часто применяемый из группы, и другие аминогликозиды.
Если применять эти препараты, то последствия могут быть очень тяжелы, вплоть до опухолей – тератом.
Вместе с антибиотиками, по возможности учитывая чувствительность микроорганизма-возбудителя к последним, следует назначать препараты, которые улучшают работу фетоплацентарного комплекса.
https://www.youtube.com/watch?v=l6zCvQeftAs
В этот комплекс входят все анатомические образования, способствующие нормальному росту и развитию плода в утробе матери: таких веществ, как фосфолипиды, например.
Если возникли осложнения
Если на фоне воспаления легких возникают осложнения течения беременности, лечение зависит от того, каков её срок.
В первые три месяца женщине назначается массивная антибактериальная терапия, а также дезинтоксицирующее лечение.
Это растворы, которые вводятся внутривенно и способствуют выведению токсических веществ из организма женщины. Кроме того, применяют противовоспалительные средства. Беременность при этом обычно прерывается.
[attention type=red]Если осложнения возникают в период последних шести месяцев беременности, массивно применяется антибактериальное лечение, исключая эмбриотоксические группы препаратов.
[/attention]Если при этом выявляется внутриутробная инфекция, поразившая плод, назначают обычно препараты иммуноглобулина человека внутривенно по 50 мл через день трехкратно, после чего 500 тысяч международных единиц интерверона-альфа- два по два раза в день в течение 10 дней. Завершаются лечение интравагинальными свечами с интерфероном дважды в неделю.
Если же осложнения случаются сразу после родоразрешения, лечение заключается главным образом в продолжении антибактериальной терапии, которая назначалась еще до родов и в повышении тонуса матки после родов. Для этого женщине назначается окситоцин внутримышечно 3 раза в день в течение 3 дней.
Важно помнить, что роды для пациенток с пневмонией опасны развитием недостаточности дыхания, кровотечениями и послеродовыми осложнениями. Поэтому следует постараться отсрочить момент родоразрешения до полного выздоровления женщины.
Предупреждение для женщины
Лечение воспаление легких во время беременности ОБЯЗАТЕЛЬНО! В настоящее время существует достаточно препаратов, которые МОЖНО применять при беременности без страшных для плода и матери последствий! Лечение проводится В СТАЦИОНАРЕ, а НЕ в домашних условиях!
Источник: http://jmedic.ru/pnevmoniya/vospalenie-legkih-pri-beremennosti.html
Чем опасен хронический или острый инфекционный бронхит во время беременности на 1, 2 и 3 триместре, как его лечить и будут ли осложнения потом

Кашель, боль в груди и повышение температуры тела – все это может быть симптоматическим проявлением на первый взгляд неопасного заболевания верхних дыхательных путей – бронхита. Однако в период беременности такие проявления несут опасность и риски для осложнений в будущем. Причины такого состояния, лечение и последствия – далее в статье.
Воспаление бронхов: риски, последствия, причины
Диффузно-воспалительное заболевание дыхательной системы в области бронхов, затрагивает как слизистую оболочку, так и всю плоскость стенки бронхов. Воспаление данного характера возникает в результате инфекции (самостоятельный), или несет изолированный процесс (первичный бронхит), является осложнением на фоне предыдущих хронических заболеваний, ОРВИ, ОРЗ.
Воспаление сопровождается повреждением слизистого эпителия бронхиального дерева, нарушает выделение секрета и двигательную функцию ресничек. Такие изменения несут за собой приступы постоянного кашля, в процессе которого легкие стараются избавиться от накопленной слизи, бактерий.
Бронхит: разновидности
Классификация бронхитов разнится по степени тяжести, клиническому течению или по области воспалительного процесса.
В частности, стоит помнить, что любое воспаление носоглотки, уха или горла провоцирует осложнение, особенно при ослабленном иммунитете.
Бронхит – это не самое тяжелое последствие, при несвоевременной помощи и устранении очага инфекции заболевание перерастает в обструктивный бронхит и далее в воспаление легких.
Инфекционный или вирусный
Инфекционная форма заболевания – последствия роста вирусов парагриппа, аденовирусов. Также часто провоцируют болезнь дыхательных путей такие факторы:
- вирус гриппа, кори, энтеровирусы;
- хламидии;
- смешанные вирусно-бактериальные инфекции;
- гемофильная палочка;
- стрептококки;
- респираторно-синцитиальный вирус.
Вирусный бронхит редко имеет бактериальную первопричину, всего 3% заболеваний диагностируются с такими основными причинами, как возбудитель коклюша, гемофильная палочка или пневмококки.
Осложнения заболевания
Опасное последствие бронхита любой формы и этиологии – это осложнения.
В ходе поражения верхних слоев стенок бронхов формируется гиперемия, сильный отек, выраженная инфильтрация подслизистого слоя, дистрофические перемены, отторжение эпителиальных клеток.
Кроме того, хроническая форма заболевания – также постоянный источник риска, особенно для женщины с ослабленным иммунитетом в период беременности.
Хронический
В зависимости от характера воспаления при диагностируемом бронхите беременной, терапевты различают:
- Катаральный хронический бронхит.
- Гнойный хронический бронхит.
По типу изменения функции дыхания, отмечают обструктивный и не обструктивный бронхит. При наличии любой формы хронического заболевания бронхов, отмечаются ремиссии и обострения течения болезни на протяжении всей жизни.
Острый
Острая форма – это заболевание, протекающее с острой симптоматикой, с высокой температурой, сухим кашлем и причины такого процесса могут быть неясными или установленными. Часто провоцируют острые заболевания бронхов:
- вирусного, бактериального, вирусно-бактериального происхождения;
- химические, физические факторы, аллергены;
- смешанные формы заболевания.
Чем опасен бронхит при беременности
Опасность бронхита в том, что его сложно лечить при неустановленной этиологии, а последствия самолечения – обострения состояния, перерождение в хронические формы.
Кроме того, не стоит исключать негативные последствия влияния высокой температуры на плод.
Застойные процессы в малом круге кровообращения провоцируют заболевания сердца, сосудов, что при беременности чревато кислородным голоданием и остановкой роста малыша.
Симптомы
Симптоматические проявления разнятся зависимости от формы заболевания. К примеру, острая форма протекает с высокой температурой, низким грудным кашлем и болью в области груди. Симптоматика в хронической форме у беременных – это:
- отдышка при малейшем движении;
- сухость во рту, желание пить воду даже ночью;
- кашель сухой, гортанный, без мокроты;
- усиление кашля при перепаде температур (с улицы в дом, или наоборот);
- головные боли;
- заложенность носа;
- отек горла, слизистое накопление на гладах;
- боль в горле, которая то проходит, то вновь проявляется.
Главные признаки, при которых стоит обратиться к врачу – это сухой гортанный кашель, который не утихает в ночное время, отмечается чаще, нежели раз в два часа.
Лечение
Форма лечения бронхита при беременности при несложной форме течения – амбулаторная. Однако если появляется температура, слабость, вялость и несвойственная сонливость в дневное время – это повод для госпитализации. Обезвоживание и воспаление легких – бронхопневмония – это опасное состояние для женщины на любом сроке вынашивания.
Антибактериальная терапия негативно воспринимается большинством беременных женщин. Это и понятно, ведь дисбактериоз, жидкий стул, колики в животе и другие неприятные спутники такой терапии – нежелательные проявления, от которых хочется себя оградить. Кроме того, многие беременные думают, что антибиотики наносят вред плоду.
Отчасти это так, поскольку антибиотики всасываются в кровь, достигают своего концентрата в плазме через несколько часов, воздействуют на плод, плаценту, почки и печень матери. Однако такие риски единичны.
В то время как пневмония – это реальная угроза для матери и смертельный риск для плода внутриутробно.
Поэтому если врач говорит о необходимости выпить таблетки или проколоть антибиотики, то таких советов стоит придерживаться.
При беременности применяются максимально безопасные антибиотики, которые не воздействую на малыша и плаценту, но способствуют уничтожению вируса в крови, предотвращают осложнения в будущем.
Таблетки
Таблетки антибиотиков или при болях в горле – это лечение только по рецепту врача.
Как правило, при присоединении вторичной инфекции на фоне ослабленного антибиотиками или гриппом организма, применяется болеутоляющие таблетки – Ибупрофен, Нурофен, при болях в горле – Фарингосепт, полоскание горла раствором Люголя, Хеппилором. Но, все препараты должен назначать исключительно терапевт, поскольку самолечение провоцирует риски для жизни плода.
Противовирусные препараты
Противовирусные препараты, как правило, назначаются на первых периодах развития заболевания, когда болезнь только развивается. К таким препаратам относятся Арбидол, Анаферон, Новирин. Однако на разных сроках имеются свои препараты, разрешенные и запрещенные к использованию.
Как долго лечится острый бронхит при беременности
Лечение легкой формы бронхита при беременности – 7 дней. До полного устранения симптоматики должно пройти не меньше 14 дней.
За это время организм адаптируется, настроится на восстановление, а сама женщина сумеет подобрать лучшие препараты для восстановления микрофлоры кишечника. Если же речь идет о хронической форме заболевания, то о полном восстановлении при беременности речи не идет.
[attention type=green]Как правило, гормональные всплески, ослабление, иммунитета и особенности местности проживания провоцирую периодические обострения заболевания.
[/attention]На фоне терапии стоит включить иммуномодуляторы, которые укрепят и поспособствуют снижению риска формирования воспаления легких. К наиболее эффективным средствам стоит отнести:
- Рибомунил;
- Бронхоммунил;
- Флавозид;
- Интерферон.
Терапевтический эффект виден не ранее чем через 3 недели после начал приема.
Последствия для беременности
Если беременная своевременно обратилась за помощью, прошла необходимый курс лечения в полном объеме, то никаких последствий для беременности нет. Плод развивается согласно сроку, а плацента активирует свои защитные функции, оберегая малыша от негативного воздействия вирусов.
Если же терапевтические методы были оказаны не в полном объеме, в течение лечения отмечались нарушения приема антибиотиков, то в результате женщина получит рецидив заболевания с осложнениями для сердца и почек ребенка.
Не стоит забывать, что организм в период вынашивания малыша также работает с увеличенной нагрузкой, а потому лишние вирусные заболевания, температуры – это тяжелое бремя.
Бронхит для беременной – это частое, но не опасное заболевание, которое не несет собой угрозу для жизни матери и ребенка. Однако чтобы минимизировать вероятность перерождения бронхита в воспаление легких, стоит применять все необходимые методы терапевтического воздействия, не заменяя их народными средствами лечения.
Источник: https://bestmama.guru/zabolevaniya/bronhit-pri-beremennosti-riski-i-lechenie.html
Бронхит при беременности: чем опасен, лечение 1 2 3 триместр, последствия

Острый бронхит при беременности не так опасен, как неприятен. Главное – правильное лечение.
Фотографии:
самочувствие у врача лекарства
При бронхите у доктора беременная
дискомфорт в днях платье
Несколько иначе обстоит дело в случае с хроническим бронхитом, особенно обструктивным.
Процесс развития болезни
Начинается все как обычная простуда, но процесс распространяется на слизистую бронхов. Она отекает, воспаляется, сужается просвет, начинается отделение мокроты.
Воспаление бронхов может быть вызвано:
- микроорганизмами (вирусами, бактериями);
- намного реже – аллергической реакцией.
При остром бронхите, который чаще других видов диагностируют при беременности, появляется кашель – организм пытается избавиться от инфекции. Вначале он сухой, спустя несколько дней начинает откашливаться слизь.
Может повышаться температура, это реакция на воспалительный процесс. Обычно показания термометра не бывают выше 38-38,5 градусов. Очень часто заложен нос, присутствуют признаки общего ухудшения самочувствия – повышенная утомляемость, слабость, потливость.
Особенные признаки бронхита, по которым можно отличить его от простуды, в том числе при беременности:
- сильный, «глубокий», навязчивый кашель;
- саднящие боли в районе грудной кости;
- постоянное чувство усталости;
- дыхание может быть затруднено, со «свистом»;
- большое количество мокроты.
Общее ухудшение самочувствия
Хуже, когда бронхит при беременности осложняется гнойными процессами. Так происходит, если запустить болезнь. Создается благоприятная среда для размножения бактерий, которые и вызывают нагноение.
Кашель – главный симптом заболевания. Плохо, если больную мучает сухой, постоянный, надсадный кашель, при этом мокрота не отделяется. Хорошо, если кашель «мокрый», с отделением слизи. Вначале ее немного, но при благоприятном течении количество увеличивается, мокрота светлеет, сам процесс откашливания проходит легче.
Диагностика бронхита во время беременности и определение, чем его лечить, проводятся врачом на основании жалоб пациентки и осмотра. Прослушивается дыхание, осматривается горло. Обычно этого достаточно для постановки диагноза.
[attention type=yellow]Дополнительные обследования при беременности понадобятся при затяжном заболевании, когда лечение не помогает дольше месяца. Возможно, потребуется изменить курс препаратов, исключить наличие других заболеваний.
[/attention]Выздоровление беременных может затягиваться из-за застоя мокроты, связанного с такими изменениями в организме:
- на 3 триместре беременности увеличившаяся матка оттесняет диафрагму, снижая ее подвижность, бронхит затягивается вследствие низкоэффективного кашля;
- под действием гормонов набухает слизистая, выстилающая бронхи.
Отдельно рассматривают хронический бронхит, который при беременности может стать опасным. Диагноз ставят, если как минимум два года подряд не меньше трех месяцев в году появляется периодический кашель. Происходит это в основном с утра, при похолодании, после физических нагрузок.
Причины развития хронического заболевания:
- частые простуды;
- низкий иммунитет;
- врожденная склонность;
- активное или пассивное курение;
- алкоголизм;
- загрязненная окружающая среда – газы, пыль, вредная работа.
Хронический бронхит при беременности может обостряться. Обострение развивается практически так же, как острая форма. Различают два типа хронического течения болезни. Необструктивный характеризуется отхаркиванием светлой мокроты малыми количествами.
Это говорит о том, что слизь выводится из организма. Спазмов в бронхах не бывает. Обычно при беременности лечения этого типа бронхита не требуется, ведется лишь наблюдение на 1, 2 и 3 триместрах. Также узнай всё про тромбофилию у беременных и лечение токсоплазмоза при беременности.
Второй тип, обструктивный, развивается из первого. Продолжительный воспалительный процесс провоцирует рост соединительной ткани – фиброз. Она сужает просвет, затрудняет дыхание, кашель становится непродуктивен.
Нужна консультация у врача
К сожалению, обструктивное течение необратимо. Специальные меры могут лишь приостановить этот процесс.
Методика лечения беременных
Нужно не только знать, чем лечить бронхит, но соблюдать общие рекомендации, особенно при беременности. Рекомендуется постельный режим. Для облегчения отхождения мокроты необходимо теплое питье в больших количествах. Оно же смягчает горло и бронхи, снижая дискомфорт.
В комнате должно быть не более 22 градусов тепла и не менее 19. Нужно часто проветривать ее, следить, чтобы воздух не был сухим. Нормальный уровень составляет около 70%, но лучше чуть выше, чем ниже.
Лекарства, которые назначают врачи от бронхита, могут различаться, в частности, многие из них запрещены на ранних сроках беременности.
| Показание к назначению | Разрешенные препараты | Запрещенные препараты |
| «Сухой» кашель | Амброксол – только со 2 триместра; спазмолитические противокашлевые средства: Эуфиллин, отвар алтея, лакричника | Кодеин, этилморфина гидрохлорид, йодсодержащие, аспирин; Амброксол (запрещен для лечения бронхита в 1 триместре беременности) |
| «Влажный» кашель | Отхаркивающие: Мукалтин, трава термопсиса, Синупрет; сироп ипекакуаны – с осторожностью, способен вызывать рвоту при токсикозе | |
| Затяжное течение, гной в мокроте | Антибиотики на основе амоксициллина, цефалоспоринов, пенициллина | Левомицетин, Бисептол, Стрептомицин, тетрациклиновые, сульфаниламиды, фторхинолоны |
Один из лучших при беременности вариантов того, как вылечить бронхит, – ингаляции. Для них используют отвары тех же отхаркивающих трав, хорошо помогает раствор соды. Добавляют антисептические вещества – эвкалиптовое, мятное масла.
Ускоряют выздоровление вспомогательные средства. Можно ставить банки, горчичники. Согревающие компрессы тоже дают хороший эффект. Помогают растирания.
Нелишним будет применение народных рецептов, согласованных с врачом. Возможно, это будет выходом при лечении бронхита в начале беременности, когда лекарства нежелательны, а в 3 триместре их уже принимают без опасений.
Эффективна отхаркивающая смесь. Необходимы:
- мед – одна часть;
- тертое яблоко – одна часть;
- молотый лук – две части.
Приготовление и применение.
- Смешать ингредиенты.
- Съедать по столовой ложке шесть или более раз на день.
Помогает отхаркивающая настойка. Ингредиенты:
Способ применения.
- Выскоблить внутри редьки «чашечку».
- Заполнить ее медом.
- Подождать несколько часов, чтобы мед растворился.
- Принимать трижды в день столовую ложку до еды.
Можно использовать компресс медово-мучной. Понадобятся:
- мед;
- мука – столько же, сколько меда.
Как использовать.
- Смешать мед с мукой.
- Приложить на спину.
- Обернуть теплым шарфом, платком.
- Держать по часу трижды в день.
Профилактические мероприятия
При беременности бронхит может быть опасен:
- приведением матки в тонус из-за сильного кашля (угроза выкидыша);
- внутриутробным инфицированием;
- гипоксией плода (особенно при обструктивной хронической форме);
- внутриутробными аномалиями развития.
Употребляйте только проверенные и безопасные для ребенка лекарства
Острое течение болезни очень редко приводит к таким последствиям. Важно вовремя начать лечение, не допуская перехода в затяжную или хроническую стадию. Это, а также присоединение гнойного процесса, повышает риск осложнений.
Но обычно после бронхита при беременности никаких последствий не остается. Сейчас используются проверенные, безопасные для малыша лекарства, включая антибиотики. Даже их назначают при крайней необходимости.
Легче всего при беременности предупредить бронхит, особенно в 1 триместре. Меры профилактики простые и общие для любых инфекционных заболеваний.
- Поменьше находиться в людных местах.
- Перед выходом на улицу смазывать внутри носа оксолиновой мазью.
- Если есть риск контакта с больным, надевать марлевую повязку.
Также узнай про лечение генитального герпеса у беременных и почему болит лобковая кость при беременности.
- Можно ли пить ромашку при беременности
- Чем лечить генитальный герпес во время беременности
- Лечение уреаплазмы при беременности
- Как лечить молочницу при беременности
- 5 причин не делать амниоцентез
- Аппендицит во время беременности
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник: https://sberemennost.ru/pregnancy/illness/bronhit-pri-beremennosti
Бронхит во время беременности

После простуды и ОРВИ бронхит является одним из наиболее частых заболеваний дыхательной системы. Он встречается в любое время года, особенно в разгар вирусных инфекций и в межсезонье, когда трудно предугадать перепады температуры. Бронхит при беременности встречается как острый, так и хронический бронхит.
Причины развития бронхита во время беременности
Возбудителями острого бронхита являются всевозможные вирусы и бактерии.
- Обычно это вирусы гриппа, парагриппа, кокковая инфекция, гемофильная палочка и пр.
- Реже это грибки, вдыхание агрессивных веществ, которые вызывают воспаление слизистой оболочки бронхов, и всевозможные аллергены.
- Провоцируют возникновение бронхита снижение иммунитета и переохлаждение.
Хронический бронхит также может обостряться в случае снижения иммунитета или простуды, поэтому женщине следует особо беречься во время беременности, например, тепло одеваться, избегать контакта с аллергенами и токсическими веществами, а также температурящими, чихающими и кашляющими людьми.
Характерные симптомы бронхита у беременной
Бронхит при простуде или ОРВИ. Начинается как обычная простуда:
- повышенная температура;
- потливость;
- насморк;
- общая слабость;
- сухой кашель.
Приблизительно со 2-3 дня кашель может усилиться, появляется мокрота (она прозрачная, белесоватая, с зелеными прожилками гноя и т. п.). По сравнению с обычным воспалением горла здесь кашель более интенсивный и длительный. Попутно могут наблюдаться:
- затруднение дыхания;
- одышка;
- боли за грудиной.
Хотя при остром бронхите одышка возникает редко, у беременных она наблюдается на последних сроках, так как плод уже достаточно крупный и «поджимает» диафрагму вверх, ограничивая ее амплитуду движений. Из-за этого мокрота удаляется хуже, чем обычно. Поэтому при беременности бронхит длится дольше, часто принимая затяжное течение.
Бронхит при воздействии химических веществ и аллергенов. Здесь воспаление слизистой оболочки возникает сразу, а степень выраженности симптомов будет обусловлена длительностью воздействия данного вещества на бронхи. При этом из-за выраженного отека слизистой оболочки:
- дыхание затруднено;
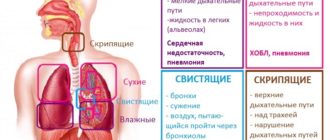
- могут появиться свистящие хрипы (это зависит от того, насколько сузился просвет бронхов).
В случае аллергии выраженное сужение бронхов и свистящие хрипы наблюдаются практически всегда.
По сравнению с бронхитом, встречающимся при простуде или ОРВИ, здесь в первые дни повышения температуры практически не наблюдается, но с присоединением инфекции возможна лихорадка, а также появление кашля со слизистой или слизисто-гнойной мокротой.
Обострение хронического бронхита. Обычно сопровождается:
- усилением кашля;
- нарастанием одышки.
Также могут наблюдаться:
- свистящие и влажные хрипы;
- повышенная слабость;
- потливость;
- выделение мокроты.
Опасность бронхита для плода
Обычно сам по себе бронхит угрозы для плода не представляет, но:
- В случае затяжного течения не исключено его инфицирование.
- Кроме этого, при выраженной степени одышки может появиться гипоксия плода.
- Однако наибольшую угрозу для будущего младенца несут лекарственные препараты, которые женщина иногда принимает во время беременности: ведь те надежные и эффективные средства, которые широко используются при бронхите в обычных ситуациях, могут быть противопоказаны в период беременности.
Сложность лечения бронхита при беременности
Во время беременности возникают следующие сложности при лечении:
- ограничение списка разрешенных лекарственных средств, особенно на ранних сроках;
- многие фитопрепараты также представляют собой опасность из-за угрозы выкидыша или тератогенного действия на плод;
- из-за ограниченности выбора разрешенных средств инфекция может распространиться по всему организму.
Лечение бронхита на разных сроках
К воздействию лекарственных веществ и фитопрепаратов плод наиболее чувствителен на раннем сроке беременности, а затем круг возможностей оказания помощи значительно расширяется.
Назначением конкретных препаратов должен заниматься исключительно врач, который подберет средства с учетом их безопасности для плода, степени тяжести и характера самого бронхита, а также особенностей общего самочувствия и наличия сопутствующих заболеваний женщины.
В целом, возможно назначение следующих групп препаратов:
- антибиотики;
- жаропонижающие;
- отхаркивающие;
- витамины;
- укрепляющие иммунитет;
- при сухом и надсадном кашле – противокашлевые средства.
В случае аллергического бронхита показан:
- расширяющий бронхи Сальбутамол;
- ингаляционные глюкокортикоидные средства;
- противоаллергические препараты.
Особенности лечения в первом триместре
Для лечения бронхита это самый сложный и ответственный триместр.
- Из антибактериальных средств предпочтение отдается защищенным аминопенициллинам.
- Для облегчения отхождения мокроты показаны ингаляции щелочной водой, например, с боржоми, и обильное питье – чай с малиной, молоко с медом и т. п.
- Также на данном этапе хорошо помогают местные согревающие процедуры: картофельная лепешка с медом на область грудной клетки, мешочек с нагретой солью. А вот парить ноги нежелательно.
- Из природных антибиотиков разрешается использовать лук и чеснок: их можно как употреблять внутрь, так и просто вдыхать их летучие вещества. Однако переусердствовать тоже нежелательно – вполне достаточно нескольких зубчиков чеснока в день.
Остальные средства назначает врач, выбирая те препараты, которые не будут иметь негативного воздействия на плод.
Лечение в середине срока беременности
Используются те же самые процедуры и препараты, что в первом триместре.
- Кроме этого, из антибиотиков чаще назначаются цефалоспорины и макролиды.
- Из отхаркивающих средств разрешено пользоваться Мукалтином, Амброксолом, который противопоказан на ранних сроках.
- Для снятия спазма при обструктивных формах бронхита уже можно использовать ипратропия бромид.
Последний триместр и лечение бронхита
Проводится такое же лечение, как и во втором триместре беременности. Однако здесь нужно помнить о том, что у беременных в этот период:
- резко усиливается кровообращение;
- возрастает нагрузка на сердце;
- увеличивается риск возникновения токсикозов (гестозов) второй половины беременности.
В связи с этим обстоятельством необходимо ограничивать количество жидкости, чтобы не возникли отеки. Какой объем жидкости следует употреблять при бронхите, скажет в каждом конкретном случае доктор.
Чем запрещено лечиться при беременности
При беременности для лечения бронхита категорически противопоказаны:
- доксициклин,
- сульфаниламиды,
- ко-тримазол,
- фторхинолоны.
Многие растительные препараты, которые традиционно используются при бронхите, кажутся безопасными. Но они могут нанести вред при беременности, например:
- повышают угрозу выкидыша – барбарис, любисток, рута, можжевельник, женьшень, ромашка, барвинок, калина, шалфей, чабрец, клевер;
- могут оказывать токсическое действие на плод – донник, чистотел, барвинок, софора;
- ухудшают плацентарное кровообращение, ограничивая обеспечение плода питательными веществами – шалфей, иссоп, зверобой;
- оказывают неблагоприятное воздействие на почки на поздних сроках беременности – аир, можжевельник, василек;
- способствуют повышению артериального давления в третьем триместре – солодка, чабрец, бессмертник;
- нарушают гормональный фон при беременности – ромашка, элеутерококк, женьшень, лимонник, мелисса, одуванчик.
Многие их этих растений оказывают негативное действие только при употреблении их в значительном количестве. Поэтому решить, в каких дозах применение тех или иных растений будет безопасным, может лишь врач.
Особенности диагностики
Диагноз «острый бронхит» или обострение хронического у беременных обычно ставят без проведения рентгенографии, а лишь основываясь на данных, полученных во время врачебного осмотра, истории болезни и жалоб пациентки. При этом для бронхита будут характерны:
- сначала сухой кашель, который через несколько дней сменяется влажным;
- в легких выслушиваются рассеянные разнокалиберные влажные и сухие свистящие хрипы;
- при перкуссии (простукивании) грудной клетки звук не изменяется,
- при проведении спирографии возможны уменьшение жизненной емкости легких, а также показателей выдоха (особенно это характерно для обструктивного бронхита);
- в анализах крови возможны признаки воспалительного характера или аллергии, например, ускорение СОЭ, эозинофилия.
В случае подозрения на острый бронхит обязательно исключают воспаление легких (пневмонию). Для нее характерны:
- наличие хрипов преимущественно в одном месте грудной клетки;
- феномен крепитации;
- укорочение перкуторного звука над определенным участком легких во время перкуссии.
Какие могут быть осложнения
Для матери:
- переход бронхита в затяжную форму;
- возникновение пневмонии;
- на фоне сниженного иммунитета – генерализация инфекции.
Для ребенка:
- при использовании запрещенных препаратов – повышение вероятности возникновения уродств и аномалий развития;
- в некоторых случаях – проникновение вирусной или бактериальной инфекции через плаценту;
- при возникновении дыхательной недостаточности у матери – явления гипоксии плода.
Меры профилактики
Профилактика возникновения острого бронхита или обострения хронического заключается в следующем:
- ограничить контакты с болеющими простудными заболеваниями людьми;
- избегать присутствия в закрытых и непроветриваемых помещениях, где люди кашляют и чихают;
- в период эпидемии гриппа или ОРВИ носить маску;
- не переохлаждаться;
- сбалансированно и полноценно питаться;
- ежедневно совершать прогулки на свежем воздухе;
- делать посильные физические упражнения, которые разрешены при беременности;
- в межсезонье одеваться в соответствии с погодой;
- в случае аллергии – избегать контакта с аллергенами;
- не курить и не вдыхать табачный дым.
Беременность – это особое состояние и исключительно важный период в жизни женщины, когда она несет ответственность не только за себя, но и за здоровье будущего ребенка.
Однако она не застрахована в это время от простудных заболеваний и бронхита.
Осознанный подход и тщательный выбор средств лечения согласно рекомендациям доктора позволят избежать многих серьезных осложнений как для самой беременной, так и для вынашиваемого ею плода.
Источник: http://ingalin.ru/bronxit/beremennosti.html
Лечение бронхита

Бронхит – это заболевание, при котором происходит воспаление слизистой оболочки бронхов.
Чаще всего оно вызывается вирусами, которые передаются от больного человека по воздуху, например при кашле или чихании; впоследствии к ним могут присоединяться бактерии (стрептококки, пневмококки, гемофильная палочка и др.). Бронхит нередко сочетается с трахеитом (воспалением слизистой трахеи), ларингитом (воспалением слизистой гортани).
Симптомы бронхита
Заболевание начинается с насморка, кашля. Нередко оно сопровождается чувством жжения или саднения за грудиной, слабостью, легким ознобом, повышением температуры до 37–38oС, болью в мышцах.
Кашель, основной признак бронхита, в начале заболевания сухой (без отделения мокроты).
Порой он усиливается до такой степени, что сопровождается упорной головной болью. Через 2–3 дня от начала болезни появляется небольшое количество вязкой мокроты, кашель становится менее мучительным, самочувствие улучшается.
При этом подкашливание может сохраняться на протяжении 1 месяца после выздоровления, так как в течение этого времени сохраняется повышенная чувствительность кашлевых рецепторов.
Что такое острый бронхит?
Острый бронхит – это воспаление слизистой оболочки бронхов, характеризующееся быстрым развитием заболевания, которое продолжается до 6 недель. Во время беременности в органах дыхания женщины происходят физиологические изменения, которые создают благоприятные условия для затяжного те-
чения острого бронхита.
Среди этих изменений – набухание слизистой оболочки бронхов, более высокое положение диафрагмы за счет давления на нее постепенно увеличивающейся маткой. Вследствие этого дышать становится тяжелее, ведь легкие будто зажаты снаружи, а просвет бронхов сужен.
В результате вирусы из верхних дыхательных путей (к ним относятся нос, носоглотка и ротоглотка) могут проникнуть ниже, в трахею и бронхи.
Если причиной острого бронхита становится инфекция, он протекает, как правило, легко. В первые 2–3 дня повышается температура тела до 37–380С, появляется сухой кашель. В следующие 2–3 дня с кашлем начинает отходить прозрачная мокрота, облегчается дыхание.
Еще через 7–10 дней кашель начинает стихать, самочувствие полностью нормализуется. Однако возможно присоединение бактериальной инфекции, что утяжеляет и удлиняет течение заболевания. Мокрота при этом мутнеет, приобретает желто-зеленый или зеленый цвет.
Кашель становится более мучительным, так как такую более вязкую мокроту сложнее откашлять. Возможен повторный подъем температуры тела. С бронхитом, который вызван бактериями, бороться сложнее: может потребоваться даже госпитализация в стационар.
Вопрос о методах лечения и том, где лечиться, решает только врач.
Бронхит при беременности
На течение беременности бронхит существенного влияния не оказывает, но при тяжелой форме заболевания в редких случаях возможно инфицирование плода, что может привести к прерыванию беременности.
Иногда бронхит приобретает затяжное течение и вызывает развитие пневмонии (воспаления легких), нарушение дыхания, что может привести к снижению поступления в кровь матери кислорода, а следовательно, и к недостаточности его у плода (такое состояние называют гипоксией).
Предупредить данные осложнения можно, своевременно обратившись к врачу, – заниматься самолечением недопустимо.
Врач диагностирует острый бронхит на основании осмотра. Симптомы бронхита очень похожи на проявления обычной ОРВИ (острой респираторной вирусной инфекции). Заподозрить, что развился именно бронхит, можно по тому, что кашель не связан с болями в горле, сопровождается саднением за грудиной, ощущением хрипов в груди.
[attention type=red]Различить ОРВИ и бронхит врач сможет после того, как прослушает дыхание в легких с помощью специального инструмента – стетоскопа. При этом доктор слышит хрипы, которые могут появляться и на вдохе, и на выдохе, а их количество уменьшается после откашливания.
[/attention]В клиническом анализе крови либо нет изменений, либо наблюдаются отклонения в виде повышения количества лейкоцитов, сдвига лейкоцитарной формулы и небольшого ускорения СОЭ (скорости оседания эритроцитов).
Лекарства
Терапия бронхита преследует две основные цели – справиться с интоксикацией и восстановить работу бронхов. Для этого рекомендуется частое теплое питье: чай с медом, молоко, компоты из сухофруктов.
Теплые напитки помогают смягчить саднение в горле и груди, облегчают отхождение мокроты с кашлем. Однако, помимо этих общих рекомендаций, требуется назначение медикаментов.
Среди них – отхаркивающие препараты, усиливающие и облегчающие выведение мокроты из бронхов; препараты, разжижающие мокроту, что облегчает ее отхождение. Какие лекарства и на каком сроке беременности можно применять?
Отхаркивающие препараты, усиливающие выведение мокроты:
- микстура на основе термопсиса применяется на любом сроке беременности;
- микстура из корня ипекакуаны используется на всех сроках беременности, но, так как она не только обладает отхаркивающим действием, но и раздражает слизистую желудка и вызывает тошноту, не рекомендуется применять ее при раннем токсикозе;
- СИНУПРЕТ разрешен с первого триместра беременности;
- ингаляции с эфирными маслами камфоры, чабреца, тимьяна (можно делать на любом сроке при отсутствии аллергии);
- щелочные ингаляции (применяются на любом сроке беременности).
Препараты, разжижающие мокроту (применяются во втором и третьем триместрах):
- БРОМГЕКСИН;
- АМБРОКСОЛ;
- МУКАЛТИН;
- ХИМОТРИПСИН (раствор для ингаляций).
Для подавления приступов сухого мучительного кашля во втором и третьем триместрах применяют слизистый отвар корня алтея (1 ст. ложку цветков алтея залить 1 стаканом кипятка, настоять в течение 2 часов; принимать отвар теплым по 1–2 ст. ложки 3 раза в день) и ГЛАУВЕНТ.
Приступы кашля необходимо подавлять, если он очень сильно беспокоит, мешает спать, возникает в сочетании с повышенным тонусом матки.
В любом случае показания для подавления кашля определяет только врач: если в бронхах имеется мокрота, препараты, подавляющие кашель, не дадут возможность вывести ее из дыхательных путей, что может привести к прогрессированию заболевания, вплоть до воспаления легких. Из этих же соображений нельзя одновременно принимать препараты для выведения мокроты и подавления кашля.
При лечении бронхита эффективно использовать ингаляции. Любые ингаляции имеют ряд противопоказаний, поэтому их следует делать, только посоветовавшись с врачом.
Паровые ингаляции действуют за счет пара, который вызывает прилив крови к слизистой оболочке верхних дыхательных путей. Прилив крови будет способствовать облегчению симптомов и ускорению выздоровления.
Из лекарственных веществ применяют чаще всего масляные растворы и отвары трав. Процедуры можно проводить при помощи специального устройства – ингалятора, продающегося в аптеках.
В качестве резервуара для растворов можно также использовать кастрюлю, глубокую тарелку и другие емкости. Продолжительность ингаляции составляет 5–10 минут.
Тепло-влажные ингаляции проводят в физиотерапевтических кабинетах с помощью специальных ингаляторов, которые не только подогревают лекарственный раствор, но и распыляют его.
[attention type=green]Лечебный эффект развивается не только за счет воздействия на слизистую оболочку бронхов, но и за счет разжижения мокроты.
[/attention]Для ингаляции используют растворы щелочей, солей, антибиотиков, минеральную воду, масляные растворы и отвары трав. Продолжительность процедуры – 5–10 минут.
Влажные ингаляции могут проводиться в домашних условиях аэрозолями комнатной температуры.
Эти аэрозоли создаются специальными аппаратами – небулайзерами, которые способны распылять растворы до частиц размером менее 5 мкм (ультразвуковые приборы) и 3–10 мкм (компрессорные).
Небулайзеры можно приобрести в аптеке или магазинах медицинской техники. В качестве распыляемых веществ применяют антибиотики, бронхолитики, отхаркивающие препараты. Процедура длится 10–15 минут.
Правила проведения ингаляций:
- Процедуры назначает только лечащий врач.
- Ингаляции проводятся в спокойной обстановке. Следует избегать разговоров, чтения, просмотра телевизора.
- Нельзя проводить процедуры раньше 1–1,5 часов после еды.
- После ингаляции следует отдохнуть 5–10 минут. Еще в течение часа не рекомендуется петь, а также употреблять еду и напитки. Это необходимо, так как лекарственные вещества продолжают свое действие даже после окончания ингаляции, а данные мероприятия могут уменьшить эффективность препаратов.
- При проведении ингаляций необходимо строго следовать рекомендациям врача.
В большинстве случаев острый бронхит удается ликвидировать без применения антибактериальных препаратов. Однако при его осложненном и затяжном течении, которое сопровождается развитием гнойных процессов, возникает необходимость применения антибиотиков.
В этом случае в первом триместре беременности назначают препараты пенициллинового ряда (ПЕНИЦИЛЛИН, АМПИЦИЛЛИН). Со второго триместра могут применяться полусинтетические пенициллины (АМПИЦИЛЛИН, ОКСАЦИЛЛИН, АМПИОКС, АМОКСИКЛАВ), цефалоспорины (ЦЕФАЛЕКСИН, ЦЕФАКЛОР, ЦЕФИКСИМ, КЕФЗОЛ).
Продолжительность антибактериальной терапии определяет врач; в среднем она составляет 7 дней.
Профилактика
Во время эпидемии гриппа и ОРВИ профилактические мероприятия заключаются в ограничении контактов беременной с окружающими, ношении одноразовых масок, применении ОКСОЛИНОВОЙ или ВИФЕРОНОВОЙ МАЗИ.
ОКСОЛИНОВОЙ МАЗЬЮ смазывают слизистую оболочку носа (оба носовых хода) 2 раза в день в период эпидемий или сразу после контакта с больным человеком.
Ее можно заменить мазью с ВИФЕРОНОМ, которая помимо противовирусного эффекта обладает и иммуностимулирующим действием, то есть повышает местные защитные реакции слизистой. Соблюдение этих правил поможет будущей маме избежать заболевания.
Источник фото: Shutterstock
Источник: https://www.9months.ru/zdorovieberem/4209/lechenie-bronhita