Боли после акш
Боли после акш – частая жалоба, с которой обращаются пациенты. Нельзя оставлять этот симптом без внимания. Согласно статистике около половины прооперированных сталкиваются с переходом боли после акш в хроническую форму и подчеркивают необходимость применения сильнодействующих обезболивающих препаратов.
Боли сразу после операции
Акш – операция, проводимая с рассечением грудной клетки. После установки шунта грудина скрепляется с использованием металлических скоб. На заживление кожного покрова уходит около 6 недель.
О полном восстановлении можно говорить через полгода после проведенной операции. В течение 4-6 месяцев могут наблюдаться боли после акш. Болевые ощущения могут иррадировать в руку. Врач прописывает обезболивающие препараты, которые необходимо принимать в соответствии с указанной дозировкой. Улучшить самочувствие помогают массаж и расслабляющие техники.
То, что после акш болит грудная клетка, является следствием хирургического разреза и наложения швов. Важно правильно обрабатывать рану прописанными антисептическими средствами, чтобы не допустить нагноения и инфицирования.
Боли после акш фиксируются одинаково часто у мужчин и у женщин. При этом отмечается, что жалобы чаще поступают от пациентов молодого возраста.
[/attention]Специалисты отмечают взаимосвязь между психологическим настроем пациента и возникновением послеоперационных болей. Тревожность повышает восприимчивость – чем спокойнее относится к операции пациент, тем меньше его беспокоят боли после нее.
При соблюдении всех рекомендаций специалиста боли в сердце после акш проходят через несколько дней.
8 (495) 320-21-03
Круглосуточно без выходных
Период домашнего восстановления
Незначительные боли не должны становится помехой для возвращения к привычному образу жизни. Если сильно болит грудина после акш, обязательно следует обращаться к врачу.
Однако в норме процесс реабилитации основан на постепенном ежедневном наращивании активности.
При этом необходимо отслеживать реакции организма – при появлении усталости, неприятных ощущений, одышки следует сделать перерыв и отдохнуть.
Ускорить процесс восстановления помогут следующие рекомендации:
- необходимо носить эластичные чулки, снимая их на ночь;
- в течение дня обязательны периоды отдыха, ночной сон должен быть долгим, не менее 8 часов;
- несмотря на то, что половая жизнь не противопоказана, следует внимательно относиться к своему самочувствию. До занятий сексом рекомендуется принять таблетку нитроглицерина. Если боли после акш все же беспокоят, следует прерваться.
Боли в груди после акш помогает уменьшить ношение специального корсета. Он защищает поверхность в месте разреза, уменьшает внутреннюю нагрузку.
Боли после акш часто появляются при кашле или смехе – в таких случаях бандаж также поможет. После операции применяют специальные модели повышенной жесткости.
Некоторые пациенты боятся откашливаться, считая, что это может причинить вред. Напротив, откашливание – важный процесс, необходимый для скорейшего восстановления.
К причинам, по которым сохраняются боли после акш, относится несоблюдение рекомендаций врача в послеоперационном периоде. Возвращение загрудинных болей, которые беспокоили до операции, происходит из-за курения, употребления спиртных напитков и пренебрежения другими предписаниями специалиста.
Прием медикаментов
Перечень лекарственных препаратов, которые необходимо принимать после операции, обширен. Необходимо знать, к каким побочным эффектам могут привести некоторые из них.
После акш назначаются антиагреганты. Они необходимы для предотвращения развития тромбоза: воздействуя на тромбоциты, они снижают их способность прикрепляться к стенкам артерий. К числу побочных эффектов приема антиагрегантов относятся головокружения и головные боли.
Головную боль может также спровоцировать прием блокаторов кальциевых каналов.
О возникновении побочных действий от выписанных препаратов необходимо сообщать врачу.
Возможные осложнения после акш
Возникшие боли после акш могут свидетельствовать о развитии осложнений.
Сосуды, которые берутся для создания нового пути для кровотока, располагаются в нижней конечности или предплечье. Изъятие сосуда может приводить к временному нарушению кровообращения. В результате вмешательства может развиться тромбоз глубоких вен.
Симптомами патологии становятся боли и отечность нижних конечностей, появляющиеся спустя несколько дней после операции. Контроль за динамикой позволит выявить нарушение на ранней стадии и устранить проблему без вреда для пациента.
Как правило, патология предупреждается профилактическим приемом лекарственных средств.
[attention type=red]Если сосуд взят из предплечья, то несколько дней могут беспокоить боли ноющие в груди и плечах после акш. Обо всех симптомах следует говорить врачу.
[/attention]Еще одно тяжелое последствие, которое может развиться, — инфаркт. Указывать на него могут сильные боли грудины после акш, давление, жжение, не проходящие после приема медикаментов.
Шунтирование – сложная операция. Процент летальных исходов после нее не большой, всего 3%. Однако осложнения могут развиться. К числу опасных последствий операции относятся: аритмии, повышение или понижение давления, боли после акш.
8 (495) 320-21-03
Круглосуточно без выходных
Необходимо учитывать наличие факторов, которые повышают риски развития осложнений:
- Стенокардия, инфаркт в анамнезе. Они говорят о том, что сердечная мышца и сосуды уже повреждены, поэтому период восстановления может протекать сложнее.
- Сердечная недостаточность хронической формы.
- Атеросклеротическое поражение сосудов.
- Статистика говорит о том, что осложнения чаще наблюдаются у женщин.
- Хронические легочные заболевания.
- Сахарный диабет.
- Почечная недостаточность.
Нужно понимать, что операция устраняет последствия атеросклероза, но не само заболевание. На сегодняшний день не существует возможностей полностью избавиться от атеросклероза. Бляшки продолжают образовываться и могут поражать шунт.
На нарушение кровотока будут указывать:
- резко возникшая боль в конечности, откуда был взят сосуд;
- побледнение, снижение температуры в конечности;
- если болит сердце после акш и приступ не купируется нитроглицерином.
В таких случаях необходимо экстренная медицинская помощь.
Связь с психическим состоянием
В периоде восстановления крайне важен психологический настрой пациента. Склонные к депрессии люди дольше остаются в больнице, медленнее восстанавливаются, более чувствительны к боли.
Как правило, признаки депрессии со временем проходят, однако если это состояние затянулось, необходимо лечение.
Возможно, потребуется прием антидепрессантов или консультации психотерапевта, однако они помогут улучшить эмоциональный фон и ускорят процесс выздоровления.
На развитие депрессии будут указывать:
- отсутствие энергии, постоянная усталость;
- отсутствие интереса к любимым ранее занятиям;
- ощущение безнадежности;
- отсутствие аппетита;
- суицидальные мысли.
Если после операции акш болит грудная клетка, помогут специальные дыхательные упражнения. Обучать им начинают пациента за 2 недели до операции.
Цели дыхательной гимнастики до операции следующие:
- улучшение кровообращения, что помогает сердцу справляться с нагрузками;
- перенаправление энергии, которая обычно у пациентов переходит в нервозность, тревожность.
После операции правильное дыхание способствует:
- предупреждению развития осложнений: эмболии, тромбозов, воспаления легких;
- улучшению кровообращения.
Если боли после акш не беспокоят, а ЭКГ не показывает отклонений, значит, период восстановления протекает нормально. Однако и в этом случае необходимо соблюдение диеты и отказ от чрезмерных физических нагрузок.
Экстренное обращение к специалисту требуется в следующих случаях:
- во время движения возникают щелчки в грудной клетке;
- появление признаков инфекции: повышение температуры и постоянные сильные боли;
- появление свищей в области шва или выделение жидкого экссудата;
- отечность не проходит или нарастает;
- гиперемия кожного покрова в области шва.
Самоконтроль динамики
В реабилитационном периоде необходимо четко отслеживать все изменения, происходящие в организме. Если сразу после операции все показатели снимаются в медицинском учреждении, то после выписки эта обязанность ложится на плечи пациента.
Ежедневно следует выполнять следующие действия:
- измерять вес;
- осматривать нижние конечности на предмет появления отечности;
- измерять температуру;
- оценивать состояние шва;
- фиксировать продолжительность прогулок пешком.
Все перечисленные показатели должны записываться в специальном блокноте.
Особые рекомендации
К быстрому износу шунтов может привести ряд состояний, которые требуют особого подхода в лечении. Это:
- высокое давление;
- сахарный диабет;
- курение;
- ожирение.
Артериальная гипертония требуется пожизненного лечения. Можно избежать развития послеоперационных осложнений, если поддерживать давление на постоянном уровне. Необходимо 2 раза в день измерять давление и использовать только те препараты, которые назначил врач. Нельзя отменять или изменять дозировку лекарств.
При сахарном диабете необходимо строго следовать диете: отказаться от углеводов, питаться по расписанию. Самостоятельно контролировать уровень глюкозы.
В обязательном порядке следует бросить курить. Никотиновая зависимость снижает шансы на выживаемость на 16%, повышает вероятность закупорки шунтов.
Лишний вес сопровождается одышкой, повышенным давлением, болями в суставах, потливостью, стенокардией. Все это осложняет период восстановления после акш.
Процесс восстановления после операции должен проходить под наблюдением профессионалов. Динамика всегда индивидуальна у каждого пациента, поэтому универсальных рекомендаций дать нельзя. Только регулярные осмотры позволят максимально быстро восстановиться и избежать осложнений.
8 (495) 320-21-03
Круглосуточно без выходных
Источник: https://cardiology24.ru/boli_posle_aksh/
Швы после операции на сердце

Операции на сердце — серьезное испытание для организма, которому необходимо аккумулировать максимум усилий в период восстановления. Корсет после шунтирования предназначен для фиксации послеоперационных швов.
С помощью создаваемого давления разгружается межреберная мускулатура. Давление на внутренние органы перераспределяется, что позволяет увеличить скорость заживления костей и мягких тканей, ускорить реабилитацию.
Необходимость послеопреационного бандажа
Заживление ран после полостной операции — длительный процесс, связанный с особенностями грудного отдела позвоночника.
Участие ребер в дыхании, соединение с диафрагмой обуславливает влияние на позвоночник, шейный отдел, поясницу и брюшную полость.
Бандаж необходим для временной фиксации грудной клетки, снижения боли во время дыхания.
[attention type=green]Неподвижные ткани быстрее заживают, происходит их рубцевание. Ослабевшие в послеоперационный период мышцы не могут поддерживать позвоночник, потому бандаж эффективно снимает с них часть нагрузки.
[/attention]После хирургического вмешательства важно удержать внутренние органы на месте, чтобы исключить расхождение швов и появление грыж.
Бандаж представляет собой жилет из плотного эластичного материала с фиксаторами на широких липучках, которые позволяют подогнать его под объем грудной клетки.
Корсет после шунтирования мужской снабжается поддерживающими лямками . В женских ортезах присутствуют вырез для груди, а липучки соединяются под ключицей, обеспечивая плотное прилегание.
Почему нужна фиксация после операции?
При аортокоронарном шунтировании грудина рассекается и скрепляется скобами. Кость, выдерживающая значительные нагрузки, подвижна. Она не срастается полностью, а только зарастает мягкими тканями на протяжении полугода.
Для заживления кожи понадобится несколько недель. Медицинский бандаж позволяет исключить послеоперационные риски:
- прорезания скоб;
- расхождения грудины;
- появлению сильного болевого синдрома.
Боль после операции сохраняется длительное время, иррадирует в руку. Бандаж, наряду с обезболивающими средствами, массажными методиками релаксации и легкими упражнениями, служит снижению болевого синдрома.
О том, как носить корсет после шунтирования, рассказывает кардиохирург. Некоторым пациентам рекомендуют надевать его на ночь, разрешается спать 2-3 месяца только на спине, чтобы избежать деформации грудной клетки.
Подвижность ребер снижается спустя три месяца, потому данный период является важным. Хирург определяет, сколько времени ходить в корсете по состоянию пациента с учетом возраста, активности, процесса рубцевания тканей.
Пациенты обычно не хотят долго носить корсет, поскольку он заметен под одеждой, особенно в летний период. Если работа является физической, то после длительного больничного, санаторного лечения, бандаж является ежедневной необходимостью.
Лечебную физкультуру начинают еще в стационаре с легких движений ногами, чтобы усилить отток венозной крови. Дыхательные упражнения нужны для расправления тканей легких, предотвращения застоя. На время гимнастики с применением шаров грудной корсет иногда снимается.
Кстати, сейчас вы можете получить бесплатно мои электронные книги и курсы, которые помогут вам улучшить ваше здоровье и самочувствие.
pomoshnik
Получите уроки курса по лечению остеохондроза БЕСПЛАТНО!
Источник: http://osteohondrosy.net/pravila-nosheniya-korseta-posle-shuntirovaniya.html
Жизнь после операции на сердце
Как правильно провести послеоперационный период, к чему быть готовым и чего опасаться.
Операция на сердце – это шанс на успешное продолжение нормальной полноценной жизни. Реализация этого шанса во многом зависит от правильно проведенного послеоперационного периода.
Пациенту и его близким первое время будет нелегко, но если все делать правильно, результат превзойдет все ожидания.
[attention type=yellow]Главный принцип – не делать резких движений: всю «до-операционную» активность придется восстанавливать спокойно и медленно.
[/attention]Перепады настроения после кардиохирургической операции на открытом сердце бывают практически у всех. Радостное возбуждение после выхода из наркоза часто сменяется депрессивным раздражением. Слабеет память, снижается концентрация внимания, появляется рассеянность. Переживать по этому поводу не нужно ни пациенту, ни его близким. Обычно эти симптомы проходят в течение месяца после операции.
Обычно из стационара выписывают через 7-14 дней после операции. Пациент должен помнить, что даже если все прошло успешно, для полного восстановления после операции ему потребуется от 2-3 месяцев до года. Заботиться о себе нужно начинать сразу за порогом больницы.
Известно немало случаев, когда пациента приходилось возвращать обратно на скорой уже через 3-6 часов после выписки. Если дорога домой занимает более часа – нужно обязательно останавливаться и выходить из машины.
Иначе возможны серьезные проблемы с кровообращением сосудов.
Дома надо постараться выстроить отношения таким образом, чтобы послеоперационный период прошел как можно мягче и для пациента, и для членов его семьи. Домашние должны относиться к больному с пониманием и прилагать усилия к его выздоровлению, но это не означает, что вся их жизнь с этого периода должна быть подчинена только ему. Со-зависимость не нужна ни самому пациенту, ни его близким.
Крайне необходимо, чтобы пациента после выписки постоянно наблюдал лечащий врач – семейный доктор, терапевт или кардиолог.
Непосредственно после операции аппетит скорее всего не очень хороший, а заживление физических и душевных ран требует хорошего питания. Поэтому не исключено, что в течение 2-4 недель доктора совсем не будут устанавливать ограничения в еде.
[attention type=red]Впрочем, уже через месяц начнутся серьезные запреты в питании – по жирам, холестерину, сахару, соли, калорийности. Желательно употребление пищи с высоким количеством легкоусваиваимых углеводов (овощи, фрукты, пророщенное зерно)и клетчатки.
[/attention]Для борьбы с анемией скорее всего придется употреблять в пищу продукты с высоким содержанием железа: шпинат, изюм, яблоки, умеренно — нежирное красное мясо.
- Много овощей и фруктов
- Каша, можно с отрубями, или мюсли и хлопья на завтрак
- Морская рыба как второе блюдо как минимум 2 раза в неделю
- Кисломолочный йогурт или сок вместо мороженного
- Только диетические заправки, оливковое масло и майонез для салатов
- Травяные и овощные пряности вместо соли
- Вес снижать до нормы, но не быстро. 1-2 сброшенных килограмма в месяц – это идеальный вариант
- Двигаться!
- Регулярно измерять сахар и холестерин
- Улыбаться жизни!
Неприятные ощущения в месте разреза после операции обязательно будут и пройдут только со временем. Когда швы заросли, для снятия дискомфорта можно использовать обезболивающие мази и увлажняющие лосьоны. Лучше всего, если до применения любых мазей, пациент посоветуется со своим хирургом. Если волнуют косметические последствия операции, то сразу после снятия швов желательно показаться пластическому хирургу.
При нормальном заживлении послеоперационных швов, через 2 недели после операции можно принять душ (не ванну, тем более не джакузи!). Но при этом: никаких дорогих шампуней и контрастной смены температуры воды.
Мыться простым мылом и промокаться (не вытираться, а именно промокаться чистым полотенцем). Лучше всего, чтобы первые после операции «водные процедуры» сопровождал кто-то из близких: мало ли что может случиться….
Нужно немедленно звонить своему хирургу при следующих симптомах:
- температуравыше 38°С
- сильная отечность и краснота швов, выделение жидкости из них
- сильные боли в месте операции
С первого дня после больницы можно попробовать спокойно пройтисьметров по ровной поверхности. Нужно остановиться – останавливайтесь! Гулять надо, когда удобно и когда позволяет погода. Но не сразу после еды! К концу первого месяца после операции вы уже можно не спеша пройти 1-2 километра.
В конце первой недели домашнего пребывания можно самостоятельно и медленно пройти 1-2 пролета вверх-вниз по лестнице. Начинайте носить легкие предметы – до 3-5 килограммов. Если с лестницей все прошло ок, можно постепенно(!) начинать думать о сексе
Не повредит легкая домашняя работа: вытирание пыли, накрывание на стол, мойка посуды или помощь домашним в приготовлении пищи.
Через полтора-два месяца швы должны полностью зажить, и тогда скорее всего кардиологи проведут функционально-нагрузочный тест, по результатам которого можно будет судить о приемлимой скорости увеличения двигательной и психологической активности. Постепенно можно начинать поднимать и двигать более тяжелые вещи, плавать, играть в теннис, выполнять нетяжелую (физически) работу в саду и(или) в офисе. Повторный тест проводится обычно через 3-4 месяца после операции.
Самое важное здесь – полное отсутствие самостоятельности. Лекарства все время находятся под рукой и принимаются только по назначению врача, а без его же назначения не отменяются.
Особое внимание – препаратам для предупреждения образования тромбов, например аспирину и лекарствам для нормализации артериального давления.
Не стоит забывать про препараты и биодобавки, снижающие уровень плохого холестерина.
Инструкции к лекарствам
Источник: http://s-storm.ru/shvy-posle-operacii-na-serdce/
Аорто-коронарное шунтирование сосудов сердца: показания, проведение, реабилитация

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Коронарные артерии – это сосуды, отходящие от аорты к сердцу и питающие сердечную мышцу.
В случае отложения на их внутренней стенке бляшек и клинически значимого перекрытия их просвета восстановить кровоток в миокарде можно с помощью операций стентирования или аортокоронарного шунтирования (АКШ).
В последнем случае к коронарным артериям во время операции подводится шунт (обходной путь), минуя зону закупорки артерии, благодаря чему нарушенный кровоток восстанавливается, и сердечная мышца получает достаточный объем крови.
В качестве шунта между коронарной артерией и аортой, как правило, используется внутренняя грудная или лучевая артерии, а также подкожная вена нижней конечности. Внутренняя грудная артерия считается наиболее физиологичным аутошунтом, причем изнашиваемость ее крайне низка, а функционирование в качестве шунта исчисляется десятилетиями.
Проведение подобной операции имеет следующие положительные моменты – увеличение продолжительности жизни у пациентов с ишемией миокарда, снижение риска развития инфаркта миокарда, улучшение качества жизни, повышение переносимости физических нагрузок, снижение необходимости использования нитроглицерина, который нередко очень плохо переносится пациентами. Про коронарное шунтирование львиная доля пациентов отзывается более, чем хорошо, так как их практически не беспокоят боли в груди, даже при значимой нагрузке; отпадает необходимость постоянного присутствия нитроглицерина в кармане; исчезают страхи возникновения инфаркта и смерти, а также другие психологические нюансы, характерные для лиц со стенокардией.
Показания для проведения операции
Показания для проведения АКШ выявляются не только по клиническим признакам (частота, продолжительность и интенсивность загрудинных болей, наличие перенесенных инфарктов миокарда или риск развития острого инфаркта, снижение сократительной функции левого желудочка по данным эхокардиоскопии), но и согласно результатам, полученным при проведении коронароангиографии (КАГ) – инвазивного метода диагностики с введением рентгеноконтрастного вещества в просвет коронарных артерий, наиболее точно показывающего место окклюзии артерии.
Основными показаниями, выявленными при коронарографии, являются следующие:
- Левая венечная артерия непроходима более, чем на 50% от ее просвета,
- Все коронарные артерии непроходимы более, чем на 70%,
- Стеноз (сужение) трех коронарных артерий, клинически проявляющиеся приступами стенокардии.
Клинические показания для проведения АКШ:
- Стабильная стенокардия 3-4 функциональных классов, плохо поддающаяся медикаментозной терапии (многократные в течение суток приступы загрудинных болей, не купирующиеся приемом нитратов короткого и/или продолжительного действия),
- Острый коронарный синдром, который может остановиться на этапе нестабильной стенокардии или развиться в острый инфаркт миокарда с подъемом или без подъема сегмента ST по ЭКГ (крупноочаговый или мелкоочаговый соответственно),
- Острый инфаркт миокарда не позднее 4-6-ти часов от начала некупирующегося болевого приступа,
- Сниженная переносимость физических нагрузок, выявленная при проведении проб с нагрузкой – тредмил-тест, велоэргометрия,
- Выраженная безболевая ишемия, выявленная при проведении суточного мониторирования АД и ЭКГ по Холтеру,
- Необходимость оперативного вмешательства у пациентов с пороками сердца и сопутствующей ишемией миокарда.
Противопоказания
К противопоказаниям для операции шунтирования относятся:
- Снижение сократительной функции левого желудочка, которая определяется по данным эхокардиоскопии как снижение фракции выброса (ФВ) менее 30-40%,
- Общее тяжелое состояние пациента, обусловленное терминальной почечной или печеночной недостаточностью, острым инсультом, заболеваниями легких, онкозаболеваниями,
- Диффузное поражение всех коронарных артерий (когда бляшки откладываются на протяжении всего сосуда, и подвести шунт становится невозможным, так как в артерии нет не пораженного участка),
- Тяжелая сердечная недостаточность.
Подготовка к операции
Операция шунтирования может быть выполнена в плановом или в экстренном порядке.
Если пациент поступает в сосудистое или кардиохирургическое отделение с острым инфарктом миокарда, ему сразу же после короткой предоперационной подготовки выполняется коронарография, которая может быть расширена до операции стентирования или шунтирования. В этом случае выполняются только самые необходимые анализы – определение группы крови и свертывающей системы крови, а также ЭКГ в динамике.
В случае планового поступления пациента с ишемией миокарда в стационар проводится полноценное обследование:
- ЭКГ,
- Эхокардиоскопия (УЗИ сердца),
- Рентгенография органов грудной клетки,
- Общеклинические анализы крови и мочи,
- Биохимическое исследование крови с определением свертывающей способности крови,
- Анализы на сифилис, вирусные гепатиты, ВИЧ-инфекцию,
- Коронароангиография.
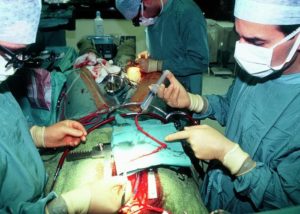
Как проводится операция?
После проведения предоперационной подготовки, включающей в себя внутривенное введение седативных препаратов и транквилизаторов (фенобарбитал, феназепам и др) для достижения лучшего эффекта от наркоза, пациента доставляют в операционную, где и будет проводиться операция в течение ближайших 4-6-ти часов.
Шунтирование всегда проводится под общим наркозом. Ранее оперативный доступ проводился с помощью стернотомии – рассечения грудины, в последнее время все чаще проводятся операции из мини-доступа в межреберном промежутке слева в проекции сердца.
результат шунтирования
В большинстве случаев во время операции сердце подключают к аппарату искусственного кровообращения (АИК), который в этот период времени осуществляет кровоток по организму вместо сердца. Также возможно проведение шунтирования на работающем сердце, без подключения АИК.
После пережатия аорты (как правило, на 60 минут) и подключения сердца к аппарату (в большинстве случаев на полтора часа) хирург выделяет сосуд, который будет являться шунтом и подводит его к пораженной коронарной артерии, подшивая другой конец к аорте. Таким образом, ток крови к коронарным артериям будет осуществляться из аорты, минуя участок, в котором располагается бляшка. Шунтов может быть несколько – от двух до пяти, в зависимости от количества пораженных артерий.
После того, как все шунты были подшиты в нужные места, на края грудинной кости накладываются скобы из металлической проволоки, ушиваются мягкие ткани и накладывается асептическая повязка.
Также выводятся дренажи, по которым вытекает геморрагическая (кровянистая) жидкость из полости перикарда. Через 7-10 дней, в зависимости от темпов заживания постоперационной раны, швы и повязка могут быть сняты.
В этот период выполняются ежедневные перевязки.
Сколько стоит операция шунтирования?
Операция АКШ относится к высокотехнологичным видам медицинской помощи, поэтому стоимость ее довольно высока.
В настоящее время такие операции проводятся по квотам, выделенным из средств регионального и федерального бюджета, если операция будет проведена в плановом порядке лицам с ИБС и стенокардией, а также бесплатно по полисам ОМС в случае, если операция проводится экстренно пациентам с острым инфарктом миокарда.
Для получения квоты пациенту должны быть выполнены методы обследования, подтверждающие необходимость оперативного вмешательства (ЭКГ, коронарография, УЗИ сердца и др), подкрепленные направлением лечащего врача кардиолога и кардиохирурга. Ожидание квоты может занять от нескольких недель до пары месяцев.
Если же пациент не намерен ожидать квоты и может себе позволить проведение операции по платным услугам, то он может обратиться в любую государственную (в России) или в частную (за границей) клинику, практикующие проведение таких операций.
Примерная стоимость шунтирования составляет от 45 тыс. руб. за само оперативное вмешательство без стоимости расходных материалов до 200 тыс. руб. со стоимостью материалов. При совместном протезировании клапанов сердца с шунтированием цена составляет соответственно от 120 до 500 тыс. руб.
в зависимости от количества клапанов и шунтов.
Осложнения
Послеоперационные осложнения могут развиться как со стороны сердца, так и других органов. В раннем послеоперационном периоде сердечные осложнения представлены острым периоперационным некрозом миокарда, который может развиться в острый инфаркт миокарда.
Факторы риска развития инфаркта заключаются в основном во времени функционирования аппарата искусственного кровообращения – чем дольше сердце не выполняет свою сократительную функцию во время операции, тем больше риск повреждения миокарда.
Постоперационный инфаркт развивается в 2-5% случаев.
Осложнения со стороны других органов и систем развиваются редко и определяются возрастом пациента, а также наличием хронических заболеваний.
[attention type=green]К осложнениям относятся острая сердечная недостаточность, инсульт, обострение бронхиальной астмы, декомпенсация сахарного диабета и др.
[/attention]Профилактикой возникновения таких состояний является полноценное обследование перед шунтированием и комплексная подготовка пациента к операции с коррекцией функции внутренних органов.
Образ жизни после операции
Послеоперационная рана начинает заживать уже через 7-10 дней суток после шунтирования. Грудина же, являясь костью, заживает гораздо позднее – через 5-6 месяцев после операции.
В раннем послеоперационном периоде с пациентом проводятся реабилитационные мероприятия.
К ним относятся:
- Диетическое питание,
- Дыхательная гимнастика – пациенту предлагается подобие воздушного шарика, надувая который, пациент расправляет легкие, что препятствует развитию венозного застоя в них,
- Физическая гимнастика, сначала лежа в постели, затем ходьба по коридору – в настоящее время пациентов стремятся как можно раньше активизировать, если это не противопоказано в силу общей тяжести состояния, для профилактики застоя крови в венах и тромбоэмболических осложнений.
В позднем постоперационном периоде (после выписки и в последующем) продолжается выполнение упражнений, рекомендованных врачом лечебной физкультуры (врач ЛФК), которые укрепляют и тренируют сердечную мышцу и сосуды.
Также пациенту для реабилитации необходимо следовать принципам здорового образа жизни, к которым относятся:
- Полный отказ от курения и употребления алкоголя,
- Соблюдение основ здорового питания – исключение жирной, жареной, острой, соленой пищи, большее употребление в пищу свежих овощей и фруктов, кисломолочных продуктов, нежирных сортов мяса и рыбы,
- Адекватная физическая нагрузка – ходьба, легкая утренняя гимнастика,
- Достижение целевого уровня артериального давления, осуществляемое с помощью гипотензивных препаратов.
Оформление инвалидности
После операции шунтирования сосудов сердца временная нетрудоспособность (по больничному листу) оформляется сроком до четырех месяцев. После этого пациенты направляются на МСЭ (медико-социальная экспертиза), в ходе которой решается о присвоении пациенту той или иной группы инвалидности.
III группа присваивается пациентам с неосложненным течением послеоперационного периода и с 1-2 классами (ФК) стенокардии, а также без сердечной недостаточности или с ней.
Допускается работа в сфере профессий, не несущих угрозы сердечной деятельности пациенту.
К запрещенным профессиям относятся – работа на высоте, с токсичными веществами, в полевых условиях, профессия водителя.
II группа присваивается пациентам с осложненным течением послеоперационного периода.
I группа присваивается лицам с тяжелой хронической сердечной недостаточностью, требующим ухода посторонних лиц.
Прогноз
Прогноз после операции шунтирования определяется рядом таких показателей, как:
- Длительность функционирования шунта. Самым долгосрочным считается использование внутренней грудной артерии, так как ее состоятельность определяется через пять лет после операции более чем у 90% пациентов. Такие же хорошие результаты отмечаются при использовании лучевой артерии. Большая подкожная вена обладает меньшей износоустойчивостью, и состоятельность анастомоза спустя 5 лет наблюдается менее чем у 60% пациентов.
- Риск развития инфаркта миокарда составляет всего 5% в первые пять лет после операции.
- Риск внезапной сердечной смерти снижается до 3% в первые 10 лет после операции.
- Улучшается переносимость физических нагрузок, снижается частота приступов стенокардии, а у большей части больных (около 60%) стенокардия не возвращается совсем.
- Статистика смертности – постоперационная летальность составляет 1-5%. К факторам риска относятся дооперационные (возраст, количество перенесенных инфарктов, зона ишемии миокарда, количество пораженных артерий, анатомические особенности коронарных артерий до вмешательства) и постоперационные (характер используемого шунта и время искусственного кровообращения).
Исходя из вышеизложенного, следует отметить, что операция АКШ – отличная альтернатива длительному медикаментозному лечению ИБС и стенокардии, так как достоверно позволяет снизить риск развития инфаркта миокарда и риск возникновения внезапной сердечной смерти, а также значительно улучшить качество жизни пациента. Таким образом, в большинстве случаев операции шунтирования прогноз благоприятный, а живут пациенты после шунтирования сосудов сердца более 10-ти лет.
: аортокоронарное шунтирование на работающем сердце
Источник: https://operaciya.info/serdce-sosudy/aksh-aortokoronarnoe-shuntirovanie/
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков.
При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь.
К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки.
Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет.
Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты. Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента.
Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты.
Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний.
[attention type=yellow]Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз.
[/attention]Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская.
Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская.
Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука.
Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого.
Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа.
Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни.
Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно.
[attention type=red]С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече.
[/attention]У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
В обычном случае физические нагрузки не противопоказаны и полезны. Для лечащего врача и пациента важно убедиться в их безопасности. Главным методом для этого является проведение стресс-теста — пробы с физической нагрузкой (чаще всего стресс-эхокардиография). Эту пробу стоит провести по совету кардиолога через 3-4 недели после операции.
Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
- Важно помнить, что тренирует сердце только непрерывная нагрузка не менее 30 минут. Работа по дому, прогулки с ребенком сердце не тренируют.
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
- Если боль трудно переносимая, принимать обезболивающие (как правило, через 7-10 дней все пациенты уже отказываются от приема обезболивающих препаратов)
- Поднять сниженный гемоглобин. Для этого бывает часто нужен длительный прием препаратов железа.
- Убедиться в отсутствии признаков ишемии миокарда (с помощью нагрузочной пробы) и возобновить физическую активность.
- Быть в контакте с кардиологом для того, чтобы вовремя получить ответы на возникающие вопросы.
Секс после шунтирования. Половая жизнь после шунтирования
Не противопоказан. Скорее наоборот. Для сердца секс является одним из видов кардио-нагрузки. Если результат нагрузочной пробы хороший, то не должно быть никаких опасений. Некоторые исследования показали, что секс именно с женой наиболее безопасен для пациентов после перенесенного инфаркта миокарда.
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее.
Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления.
Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней.
Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина.
А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье.
Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию.
У сердечно-сосудистых хирургов совершенно другая специализация.
- Контроль артериального давления.
Для большинства наших пациентов норма артериального давления после операции — ниже 140/90 мм рт.ст. Но важно помнить, что эта норма – так называемые «офисные» цифры, т.е. давление, которое доктор измеряет на приеме в клинике.
Обычно дома при хорошо подобранных лекарствах, давление у наших пациентов не превышает 125/80 мм рт.ст., а по утрам верхнее (систолическое) давление часто не превышает 100-110 мм рт.ст. Очень важно помнить, что все препараты для снижения давления нужно принимать каждый день в одной и той же дозе.
Иначе никогда не удастся добиться стабильного эффекта и давление будет «прыгать».
- Частота пульса.
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы.
Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин.
Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
- Холестерин.
Причина ишемической болезни сердца — атеросклероз коронарных артерий. В основе формирования атеросклеротических бляшек лежит нарушение обмена холестерина. Таким образом, прием лекарств, влияющих на обмен холестерина — это единственный способ воздействовать на причину болезни, которая привела пациента на операционный стол.
После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
К сожалению, нередко наши пациенты слышат информацию о вреде сатинов. Это в корне неверно! Статины — единственная группа препаратов, позволяющая остановить процесс атеросклероза. Печальная статистика это только подтверждает. Если проводиться правильный регулярный контроль показателей холестеринового обмена и ферментов (АСТ, АЛТ, КФК), то прием статинов абсолютно безопасен!
- Ежегодная проверка.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год.
На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности. Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции.
[attention type=green]ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов.
[/attention]Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
- Тревожные симптомы.
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии.
Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь.
Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.
Подробнее
Подробнее
Задайте нам вопрос и мы в ближайшее время вам ответим
Источник: https://kardioklinika.ru/articles/esli-vam-postavili-diagnoz-ishemicheskaya-bolezn-serdca/pravila-zhizni-pacientov-posle-operacii-na-otkrytom-serdce-operacii-koronarnogo-shuntirovaniya