Невропатия тройничного нерва — лечение, симптомы, причины, диагностика

Невропатия – это повышенная чувствительность нервных окончаний, приводящая к их быстрому истощению. При проведении различных стоматологических операций и процедур очень легко задеть нервы лица и повредить их.
Нередко нервные волокна ущемляются, растягиваются или разрываются при переломах или вывихах челюсти. Чаще всего поражается именно тройничный нерв, расположенный в височно-челюстной зоне.
В этом случае диагностируется невропатия тройничного нерва.
Невропатия или нейропатия тройничного нерва – это скорее последствие основной патологии, ее осложнение. Потому лечение требуется назначать в зависимости от причины, послужившей толчком к развитию невропатии.
Тройничный нерв. I. Глазной нерв II. Верхнечелюстной нерв III. Нижнечелюстной нерв
О заболевании
Причины происхождения болезни полностью не исследованы. Жгучая, ноющая либо приступообразная боль появляется локально в местах поражения нерва. Области называют триггерными точками.
При касании лица либо не болевом раздражении возникает ощущение, похожее на удар током. Атаки бывают единичными или возникают с различной частотой.
[attention type=yellow][/attention]Нестерпимая боль мешает вести обычный образ жизни, сосредоточиться на чем-либо. Больной замыкается в себе, замечает только свои ощущения. В период стойкой ремиссии чувство страха, связанное с болевыми атаками, сохраняется.
Причиной невропатии называют воспалительные процессы в нервных ветвях, которые связаны с переохлаждением либо передавливанием нервного волокна. Воспалительный процесс в нерве постепенно распространяется по всей зоне иннервации и передается в мозговые оболочки и соседние ткани.
Причины
Невропатия тройничного нерва может быть связана с различными состояниями. Невропатия может быть вызвана компрессией кровеносного сосуда на тройничный нерв, при его выходе из ствола мозга. Эта компрессия вызывает изнашивание или повреждение защитного покрытия вокруг нерва (миелиновой оболочки).
Симптомы невропатии тройничного нерва также могут возникнуть у пациентов с рассеянным склерозом, заболевания при котором возникает повреждение миелиновой оболочки тройничного нерва. Достаточно редко, симптомы невропатии могут быть обусловлены компрессией нерва опухолью или артериовенозной мальформацией.
Повреждение тройничного нерва (возможно, как результат челюстно-лицевой хирургии, инсульта или травмы лица) может также привести к нейропатической боли.
Идиопатическая разновидность
Нейропатии идиопатической природы свойственно онемение в лицевой зоне иннервации пораженного участка тройничного нерва.
Нарушение чувствительности кожи появляется спонтанно в виде покалывания, возникает чувство, словно «ползают мурашки». Могут неметь губы, щеки, подбородок, нижняя челюсть.
Приступ всегда односторонний. В 98% случаев поражается правая сторона лица. При отсутствии лечения происходит дегенеративное изменение в нижнечелюстной области, проявляющееся уплотнениями в мышечных волокнах. Постепенно дистрофия приводит к атрофии жевательных мышц.
Невропатия тройничного нерва – причины
Невропатия не делает разграничений по возрасту и полу, пострадать может каждый. Спровоцировать это неприятное явление могут как внешние, так и внутренние факторы. Иннервация тройничного нерва происходит при таких обстоятельствах и патологиях:
- некорректно проведенная установка протезов;
- грубое или сложное удаление зуба;
- переломы нижней челюсти или основания черепа;
- хирургические операции в области лица или челюсти;
- врачебная ошибка при проведении анестезии;
- некоторые инфекционные заболевания – например, вирус герпеса или опоясывающий лишай;
- наследственная предрасположенность;
- токсикоз при беременности, сложные, затяжные роды, гипоксия ребенка;
- аллергическая реакция на материал, из которого изготовлены пломбы, протезы или брекеты.
Невропатия может быть как острой, так и хронической. При хронической форме патологии симптомы проявляются не очень ярко, боли носят периодический характер, а частичное нарушение чувствительности кожных покровов, функций зубов и челюстей не доставляют пациенту большого дискомфорта.
При острой форме боли сильные и постоянные, часто отмечается полный паралич лицевых мышц, развитие шока. Нерв при невропатии может быть ущемлен фрагментами сломанной кости, надорван или разорван полностью. От степени поражений тройчатого нерва напрямую зависит симптоматика невропатии.
Лечение заболевания
В процессе диагностики пациента отправляют на консультацию к узким специалистам, чтобы исключить заболевания носоглотки, патологии мозга и сосудов, герпес, болезни зубов и десен. Лечение заключается в купировании болевых атак с помощью блокад «Карбамазепином» или «Финлепсином» по схеме, разработанной неврологом.
Рекомендуется прием антидепрессантов, обладающих обезболивающим действием. Длительное использование препарата приводит к неприятным побочным эффектам в виде головокружения, сонливости, диплопии и атаксии.
Стационарное лечение показано при ярко выраженном болевом синдроме. Пациенту назначают капельницы с никотиновой кислотой, антидепрессантами и ГАМК-ергическими средствами.
Комплексная терапия включает транскраниальную магнитную стимуляцию, иглоукалывание, точечную лазеропунктуру. Классические анальгетики не помогают, либо их действие кратковременно.
Как избавиться от проблемы?
Грамотное лечение невропатии лицевого нерва заключается в воздействии на причину ее возникновения:
- Устранение воспалительного процесса или инфекции.
- Восстановление после перелома с наложение шины или повязки. При этом важно, чтобы ущемленные волокна стали свободными.
- При некорректном протезировании следует извлечь протез и поставить его правильно.
- При аллергической реакции следует убрать контактный аллерген.
Симптоматическая терапия для всех видом невритов проводится одинаково. Больному назначают обезболивающие средства, витамины и вещества для поддержания иммунитета. Но только врач может рекомендовать наименования препаратов и их дозировки для каждого конкретного больного.
Для улучшения состояния при неврите лицевого нерва рекомендуется использование методов физиотерапевтического лечения. Хорошо помогает в этом случае физиотерапия, акупунктура, фонофорез и глюкокортикоиды, УЗ-терапия, диадинамический ток.
Препаратом выбора для лечения невропатии тройничного нерва является противосудорожное средство — карбамазепин. Практикуется такая помощь больным с данной патологией еще с 60-х годов прошлого века. Таблетки, в состав которых входит это действующее вещество, следует принимать регулярно, до 500−800 мг в сутки, и запивать большим количеством воды.
Если после регулярного применения средства боли не снижаются, то диагноз тригеминальной невропатии считается сомнительным, и больной нуждается в дополнительном обследовании. Дозировка подбирается индивидуально, обычно после 3−4 недель ее снижают до минимальной, но эффективной.
Прием карбамезепина осуществляется в то время, когда пациент испытывает самые выраженные неприятные ощущения. Чаще всего это отмечается по утрам, поэтому наибольшая дозировка рекомендуется для приема по утрам и перед сном.
[attention type=red]В некоторых случаях врач может порекомендовать использовать ректальные свечи с данным препаратом, что несколько улучшает его растворение в крови и снижает скорость выведения.
[/attention]Длительное использование карбамазепина в больших дозах приводят к развитию нежелательных реакций организма — нарушению координации, сонливости, тошноте. Иногда может возникать апластическая анемия.
Около 15% пациентов не отмечают выраженной эффективности препарата, в этом случае его заменяют дифенином или габапентином. Обычно он хорошо переносится больными и редко вызывает побочные эффекты.
Длительность приема и дозировку средства должен назначать только невролог. Резкая отмена средства нежелательна, поскольку на этом фоне может возникнуть обострение болевого синдрома.
Источник: https://neuro-orto.ru/bolezni/perifericheskaya-nervnaya-sistema/nevralgyya/nevropatiya-trojnichnogo-nerva.html
Нейропатия тройничного нерва: идиопатическая, симптомы и лечение
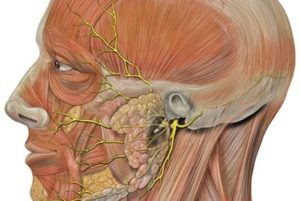
Нейропатия тройничного нерва проявляется в определенной части головы сильными атаками боли. Дискомфорт появляется спонтанно либо во время движения, употребления пищи, прикосновения пальцами к патологическому участку, во время гигиенических процедур. Приступы вызывают панические атаки.
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни. Сайт предоставляет справочную информацию.
Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания.
Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Нейропатия тройничного нерва
Причины происхождения болезни полностью не исследованы. Жгучая, ноющая либо приступообразная боль появляется локально в местах поражения нерва. Области называют триггерными точками.
При касании лица либо не болевом раздражении возникает ощущение, похожее на удар током. Атаки бывают единичными или возникают с различной частотой.
[attention type=yellow][/attention]Нестерпимая боль мешает вести обычный образ жизни, сосредоточиться на чем-либо. Больной замыкается в себе, замечает только свои ощущения. В период стойкой ремиссии чувство страха, связанное с болевыми атаками, сохраняется.
Причиной невропатии называют воспалительные процессы в нервных ветвях, которые связаны с переохлаждением либо передавливанием нервного волокна. Воспалительный процесс в нерве постепенно распространяется по всей зоне иннервации и передается в мозговые оболочки и соседние ткани.
Озонотерапия – средство лечения болезни
Озоновая терапия улучшает самочувствие за счет одновременного воздействия озоном на несколько звеньев пораженного участка. Ткани подпитываются кислородом, снижается интенсивность боевых проявлений.
Дополнительно оказывается противовоспалительное, иммуностимулирующее, антибактериальное и противовирусное действие.
Озонотерапия действует на такие симптомы невралгии:
- Регенерирует структуры нервных волокон, что приводит к улучшению двигательной активности;
- Повышает чувствительность онемевших участков и когнитивные функции;
- Активирует сегментные механизмы, контролирующие болевые импульсы;
- Восстанавливается работоспособность внутренних органов;
- Снижает интенсивность боли, улучшает кровообращение, уменьшаем спазмы.
Чаще назначают введение кислорода в акупунктурные точки либо капельницы с физраствором, насыщенным озоном. В остром периоде процедуры проводят ежедневно. По мере уменьшения приступов количество введений уменьшают до 2-3 раз в неделю.
Для наступления стойкой ремиссии достаточно 6-12 сеансов с повторением до 3 раз в год.
Озоновая терапия эффективна в сочетании медикаментозным лечением. Лекарственные средства используют в меньшей дозировке. Процедура ускоряет период выздоровления. Положительная динамика наблюдается после 2-3 сеансов.
Нейропатия
Нейропатия – поражение нервных волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина – пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
[attention type=green]Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
[/attention]Формы нейропатии:
- Хроническая сенсомоторная – для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная – форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа – формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая – вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная – одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная – это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма – тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная – редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая – встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная – развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии – сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение нервных волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях – отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови – если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
Травматические нейропатии – последствия сдавливания нервов в результате переломов костей, неправильного формирования рубцовой ткани, травмирования нерва растущим новообразованием.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
[attention type=yellow]Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат – монофиламент.
[/attention]Болевой синдром тестируют путем укалывания тыльной поверхности стоп, области концевой фаланги пальца. Для проверки температурной чувствительности используют инструмент типа тип-терма. Сухожильные рефлексы исследуют с применением классической схемы – сначала оценивают ахилловы, затем коленные.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные – объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции нервных волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
ЛФК, гимнастика при нейропатии
При полинейропатии, независимо от ее типа, формы, причин развития, эффективна гимнастика. Специальный ЛФК комплекс восстановит работу мышц, улучшит кровоснабжение нижних конечностей.
Рекомендуется вращать суставы, разгибать и сгибать ноги. Поначалу, если мышцы не в тонусе, больному потребуется помощь, со временем он будет справляться сам.
Полезен массаж конечностей – он восстановит кровоснабжение, запустит регенеративные процессы, простимулирует нервные волокна к работе. Обратитесь к мануальному терапевту, со временем действия можно будет выполнять и самостоятельно (то есть делать сеансы самомассажа).
Особенности питания при патологии
При обнаружении этого заболевания необходимо начать его лечение и скорректировать рацион питания, в зависимости от причины функционального нарушения ног.
Питание больного должно быть правильным, сбалансированным. Содержать необходимые микроэлементы, витамины, полезные жиры, углеводы и белки для поддержания всего организма в рабочем состоянии, и способность сопротивления этому заболеванию.
Стараться исключить из своего рациона еду, которая может нанести вред, и усугубить состояние этого заболевания. Например, это сильно острые, копчено-соленые или соленые блюда, разные консервы, майонез, кетчуп, магазинные соусы.
Ограничить до минимума потребление колбасных и кондитерских изделий. Не употреблять алкоголь, газированные напитки, не курить сигареты. Любая еда с красителями тоже должна быть исключена из питания.
Если причиной развития такой патологии стал сахарный диабет, то нужно подобрать специальную диету, снижающую уровень сахара в крови, и поддерживать его на нормальном уровне. При такой диете необходимо питаться часто и мелкими порциями. Рекомендовано не употреблять сладости и мучные продукты. Стараться не допускать чувство голода. Для его утоления лучше сделать перекус из легких продуктов.
Источник: https://FeedMed.ru/bolezni/nervnoj-sistemy/neyropatiya-troynichnogo-nerva.html
Невропатия тройничного нерва причины, симптомы, методы лечения и профилактики
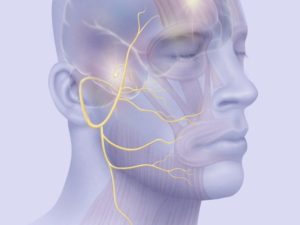
Невропатия тройничного нерва — неврологическое заболевание, характеризующееся приступами сильной боли, нарушением чувствительности лица, снижением функции жевательных мышц.
Оно может беспокоить человека в течение нескольких месяцев и даже лет. При появлении неприятных ощущений следует обратиться за помощью к неврологу.
Он поможет подобрать эффективный курс лечения для стойкого результата.
Симптомы невропатии тройничного нерва
На повреждение ветвей тройничного нерва могут указывать следующие симптомы:
- резкий болевой синдром, усиливающийся ночью;
- боль, отдающая в область глаз, уха, подбородка и волос;
- сильный спазм;
- невозможность опустить нижнюю челюсть;
- расстройство чувствительности;
- воспаление;
- онемение;
- отечность.
В начале заболевания болевые ощущения локализуются над глазами, в области бровей. Затем они распространяются на другие участки.
В холодное время года боль может усиливаться, человек жалуется на кратковременные приступы, которые усиливаются ночью и имеют простреливающий характер. Позже наблюдается спазм губ и лица. Пациента беспокоит боль во время движений, давление на уши, глаза и щеки.
Для патологии характерно длительное сохранение симптомов и обострения зимой и весной. Также их могут вызывать переутомления, частые стрессы и нервное перенапряжение.
Осложнения
Если не вылечить невропатию тройничного нерва, то она грозит постоянным интенсивным болевым синдромом, потерей чувствительности и атрофией мышц. Кроме того, могут развитья парезы, плексит и паралич, сопровождающиеся нарушением иннервации. Наиболее опасным осложнением считается поражение головного мозга и полный паралич, что приводит к инвалидности.
Профилактика невропатии тройничного нерва
Предотвратить развитие заболевания можно при соблюдении простых правил:
- исключить однообразные движения и монотонную работу;
- выполнять регулярно физические упражнения;
- сбалансированно питаться;
- своевременно лечить зубы;
- пить витаминные препараты и минеральные комплексы;
- не пренебрегать медицинскими осмотрами.
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Источник: https://cmrt.ru/zabolevaniya/pozvonochnika/nevropatiya-troynichnogo-nerva/
Нейропатия тройничного нерва
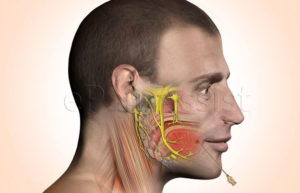
Нейропатия тройничного нерва — это поражение тригеминальной систе мы, которое характеризуется изменениями интерстициальной ткани, мие-линовой оболочки, осевых цилиндров и проявляется болью, парестезиями и расстройствами чувствительности в зонах иннервации его основных ветвей. Если в патологический процесс вовлекается нижнечелюстной нерв, наблюдается нарушение функции жевания.
Среди этиологических факторов нейропатии тройничного нерва выделяют следующие:
- инфекционные (при малярии, вирусном гепатите, сифи лисе, тонзиллите, синуситах);
- ятрогенные (как следствие деструктивной терапии);
- травматические;
- ишемические;
- интоксикационные.
Чаще всего определяется нейропатия отдельных ветвей тройничного нерва.
Нейропатия нижнего альвеолярного нерва возникает при инфекционных заболеваниях, диффузном остеомиелите, стоматологических манипуляциях (введение избыточной массы пломбировочного материала за верхушку зуба при лечении премоляров и моляров нижней челюсти, травматическое уда ление зубов, в особенности третьих нижних моляров, выполнение мандибу-лярной анестезии), токсического периодонтита.
Клиника
Ведущими симптомами являются боль и онемение в обла сти нижней челюсти, подбородка, десны и нижней губы.
При объективном исследовании наблюдается выпадение или снижение всех видов чувстви тельности в области десны нижней челюсти, нижней губы и подбородка на стороне поражения.
В острой стадии может наблюдаться мучительное све дение челюстей (тризм) в сочетании с парезом жевательных мышц.
[attention type=red]В стоматологической практике иногда бывает острая токсико-травматическая нейропатия нижнего альвеолярного нерва, подбородочного, возникающая в случае попадания пломбировочного материала в нижнече люстной канал во время лечения пульпита I и II премоляра на нижней че люсти.
[/attention]Во время пломбирования каналов у больного остро возникает очень интенсивная боль в обасти нижней челюсти с онемением нижней губы и подбородка.
В случае возникновения такой ситуации проводят неотложные мероприятия — декомпрессию канала: дексаметазон 8 мг + 5 мл 2,0 % раство ра эуфиллина + 20 мл 40 % раствора глюкозы внутривенно струйно. Одно временно назначают димедрол по 1 мл внутримышечно, фуросемид по 40 мг внутримышечно.
В дальнейшем используют средства, которые улучшают микрогемоциркуляцию (никотиновая кислота, пентоксифиллин), а также нейропротекторы (ноотропил, церебролизин, актовегин), десенсибилизи рующие препараты (димедрол, супрастин, диазолин).
Нейропатия щечного нерва
Причинами возникновения заболевания могут быть периостит, воспалительные заболевания зубов и десен, травматическое удаление зубов на нижней челюсти.
Нейропатия верхнего альвеолярного нерва
Причинами возникновения заболевания могут быть хронический пульпит и периодонтит, поражение нерва в случае сложного удаления зубов, синусит, хирургическое вмешательство при гайморите.
Проявляется болью и ощущением онемения в зубах верхней челюсти. Объективно наблюдается снижение или отсутствие чувствительности в области десны верхней челюсти, а также прилежащего участка слизистой обо лочки щеки. Электровозбудимость пульпы в соответствующих зубах верх ней челюсти снижена или отсутствует.
Если причиной заболевания является стеноз подглазного канала, то больные будут жаловаться на боль и онемение кожи в области иннервации подглазного нерва (крыло носа, участок над клыковой ямкой, верхняя губа).
Травматическая нейропатия. Этиология
Травматическая нейропатия чаще всего возникает в случае оперативных вмешательств на зубах (травматическое удаление зубов, вывод пломбировочного материала за вер хушку корня зуба, проведение анестезии с травмированием нервных ство лов, удаление кости или опухоли челюстей), а также в случаях хирургиче ских вмешательств на придаточных пазухах и подглазничном канале.
Поражение I ветви тройничного нерва, как правило, практически не наблюдается.
Чаще всего поражается III ветвь тройничного нерва, что связа но, по-видимому, с анатомическим расположением нижнего альвеолярного нерва, делающим его легко доступным при разнообразных травматических стоматологических манипуляциях.
В особенности это касается стоматологических вмешательств на третьих молярах. Причиной травматической невропатии нижнего альвеолярного нерва также может быть пломбирование ментального канала во время лечения пульпита 4 и 5 зубов нижней челюсти.
Объединенное поражение I и II ветвей тройничного нерва может возникать после воспалительных заболеваний головного мозга с развитием спаечного процесса или в случае синусита, когда в воспалительный процесс включаются одновременно верхнечелюстная и лобная пазухи.
Диагностика
Основным диагностическим критерием является возникновение болевого синдрома после вмешательств на зубочелюстной системе. Заболевание характеризуется клиническим полиморфизмом и значительной продолжительностью. Во время изменения погоды, стрессовых ситуаций и при наличии соматических заболеваний может возникать обострение болевого синдрома.
В случае возникновения рубцовых изменений в нервах или втягивания нерва в рубец мягких тканей (после огнестрельных ранений, в случае дефектов мягких и костных тканей после резекции челюстей) наблюдается постоянная ноющая боль невыраженной интенсивности со стойкими нарушениями чувствительности.
Ятрогенная нейропатия тройничного нерва
Эта нозологическая единица возникла в связи с тем, что лечение невралгии тройничного нерва в большинстве случаев начинали с проведения нейродеструктивных операций (спиртово-лидокаиновые блокады, нейроэкзерез, деструкция узла тройничного нерва). Вследствие этого у значительного числа больных наблюдались ятрогенные травматические или токсико-травматические нейропатии тройничного нерва. Чаще всего поражались верхне- и нижнечелюстной нервы.
Во многих пособиях по неврологии предлагается в случае невралгии тройничного нерва проводить спиртово-новокаиновые и спиртово-лидокаиновые блокады периферических его ветвей или узла — так называемая алкоголизация.
Обезболивающий эффект в этом случае достигается в среднем после второй-третьей процедуры, но объясняется он тем, что наступает онемение вследствие развития деструктивных изменений в стволе нерва.
[attention type=green]С течением времени развивается токсико-травматическая нейропатия, практически резистентная к лечению, поэтому больному необходимо проводить и дальше блокады, эффективность которых уменьшается пропорционально к их количеству.
[/attention]Таким образом, нейродеструктивные операции, которые проводятся при лечении невралгии, приводят к развитию токсико-травматической нейропатии. Этим и обусловлен характер болевого синдрома.
Лечение
В зависимости от причины развития нейропатии тройничного нерва и его отдельных веток используют антибиотики, нестероидные противовоспалительные средства (нимесулид, мелоксикам, диклофенак-натрий, ибупрофен в средних терапевтических дозах).
Для улучшения процессов миелинизации и обезболивающего действия применяют нейротрофические препараты витамины группы В (тиамин, рибофлавин, цианокобаламин) или их комплексные препараты (нейровитан, нейрорубин, нервиплекс), аскорбиновую кислоту.
С целью улучшения обратного аксонального транспорта и нейрометаболических процессов в пораженном нерве используют нейропротекторы (ноотропил, пирацетам, энцефабол, глутаминовую кислоту), нейтрофические средства (церебролизин), активаторы энергетических метаболиче ских процессов (рибоксин, милдронат, актовегин).
Обоснованным является назначение десенсибилизирующих препаратов (фенкарол, диазолин, цетрин, лоратидин) в лечении токсичных и инфекционно-аллергических нейропатии.
В случае продолжительного болевого синдрома назначают обезболивающие средства (анальгин, баралгин), антидепрессанты (ами-триптилин), седативные препараты и транквилизаторы (ноофен, феназе-пам, гидазепам).
Для улучшения регенераторных процессов в нерве целесообразно применять вазоактивные препараты: никотиновую кислоту, дипиридамол, трентал, реополиглюкин, реосорбилакт.
Составной частью терапии является физиотерапевтическое лечение: в острый период — УФО пораженной половины лица, УВЧ, диадинамические токи, фонофорез лидокаина, никотиновой кислоты. Проводят сеансы игло-рефлексотерапии.
При неэффективности консервативного лечения в условиях нейрохи рургического стационара проводят оперативные вмешательства на нервах.
Источник: https://viterramed.ru/departments/nevrologija/nevropatiya-trojnichnogo-nerva