Удаление невуса Ядассона у лиц молодого возраста
(1) Кафедра дерматовенерологии, лечебный факультет, Российский национальный исследовательский медицинский университет имени Н. И. Пирогова, Москва
(2) ООО “Компания Реднор”, Москва
Одним из доброкачественных образований кожи является себорейный невус Ядассона (NSJ) — гамартома,локализующаяся преимущественно на коже лица или волосистой части головы и одинаково часто встречающаяся у мужчин и женщин.
Плюрипотентные первичные эпителиальные клетки, входящие в структуру NSJ, являются благоприятной средой для развития на его фоне как доброкачественных, так и злокачественных опухолей. Для исключения неопластической трансформации целесообразно удалять NSJ сразу после полового созревания.
При невозможности хирургического вмешательства пациентам требуется постоянное динамическое наблюдение. В данной работе представлено два случая успешного удаления СО2-лазером NSJ у пациентов молодого возраста.
Ключевые слова: невус себорейный Ядассона, доброкачественные образования кожи, злокачественная трансформация невуса, удаление СО2-лазером
В 1895 г. немецкий дерматовенеролог Joseph Jadassohn впервые описал гамартому сальных желёз [1]. Невус сальных желёз Ядассона (син.
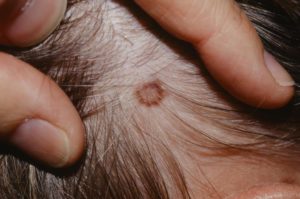
: Nevus sebaceous Jadassohn, NSJ, невус сальных желёз, себорейный невус) — врожденный органоидный невус, локализующийся преимущественно на коже лица или волосистой части головы и одинаково часто встречающийся у лиц обоего пола (рис. 1).
Развитие невуса обусловлено пролиферацией и мальформацией сальных желёз и является результатом дифференцировки плюрипотентных клеток в сторону зрелых сальных и апокриновых структур [2].
Клинически NSJ представлен бессимптомной солитарной слегка приподнятой над уровнем кожи бляшкой округлой или линейной формы размером до 10 см и имеет мелкие полушаровидные папулы розового, желтого или коричневого цвета с гладкой или папилломатозной поверхностью.
[/attention]Для NSJ характерны возрастные особенности, связанные с дифференцировкой сальных и потовых желёз [3]. У детей раннего возраста невус лишен волос, малозаметен и имеет гладкую или слабовыраженную сосочковую поверхность.
В период полового созревания NSJ становится более выпуклым, покрывается тесно прилегающими друг к другу папулами, цвет которых варьирует от светло-желтого до темно-коричневого. При гистологическом исследовании NSJ у пациентов старшего возраста можно обнаружить неправильное формирование эпидермиса и долек зрелых сально-волосяных фолликулов, большое количество различных эпителиальных структур (расширенные апокриновые железы, абортивные волосяные фолликулы) [4]. У лиц подросткового возраста встречаются скопления недифференцированных клеток, напоминающие очаги базалиомы [2].
Рис.1
Себорейный невус Ядассона на коже щеки у женщины 35 лет.
В данной работе описаны два клинических случая удаления невуса сальных желёз Ядассона с использованием СО2-лазера.
Описание клинических случаев
Случай 1
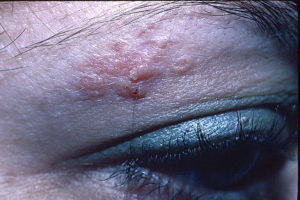
Пациент К., мужчина, 18 лет, обратился в клинику с жалобами на образование, локализованное на коже левой половины спинки носа (рис. 2).
Рис.2
Пациент К., 18 лет. Себорейный невус Ядассона с кожным рогом на коже спинки носа. Вид сбоку
Анамнез: образование было у пациента с рождения. В период полового созревания он стал отмечать его незначительный рост и скудное отделяемое светло-жёлтого цвета, появляющееся при надавливании.
Молодой человек неоднократно пытался самостоятельно выдавить и удалить раздражающее его образование. Год назад в центре образования появился вырост, который в течение последних 6 месяцев увеличился до 0,5 см (рис.
3).
Рис.3
Тот же пациент. Себорейный невус Ядассона с кожным рогом на коже спинки носа. Вид спереди
Status localis: кожный покров лица нормальной окраски, в Т-образной зоне наблюдается избыточное салоотделение, комедоны закрытого типа.
На коже левой половины спинки носа папулы, сливающиеся в продолговато-овальную бляшку размером 0,5 × 0,8 см светло-розового цвета, имеющую дольчатое строение и незначительно возвышающуюся над уровнем кожи. В центре образования расположен вырост цилиндрической формы 0,1 × 0,1 см в основании и 0,5 см высотой.
На верхушке выроста плотные слоистые роговые массы. При пальпации образование мягкое, безболезненное. Гистологическое исследование: выявлены папилломатозная эпидермальная гиперплазия и гиперплазия сальных желез. Клинический диагноз: D23.3, себорейный невус Ядассона,кожный рог.
С учётом локализации и небольшого размера образования было принято решение об удалении образования СО2-лазером под местной анестезией. Осмотр через 2 недели после удаления показал формирование нормотрофического рубца (рис. 4)
Рис.4
[attention type=red]Тот же пациент. Формирование нормотрофического рубца после удаления невуса Ядассона СО2-лазером
[/attention]Случай 2
Пациенка А., женщина, 30 лет, обратилась в клинику с целью эстетической коррекции образования на коже лба (рис. 5).Анамнез: образование было у пациентки с рождения.
В период полового созревания образование незначительноувеличилось в объеме, стало более выступающим надповерхностью кожи и приобрело более тёмный цвет.
За последние десять лет никаких изменений пациентка не отмечала.
Рис.5
Пациентка А., 30 лет. Себорейный невус Ядассона на коже лба.
Status localis: кожный покров лица нормальной окраски. На коже лба имеются папулы, сливающиеся в продолговато-овальную бляшку размером 1,7 × 1,1 см светло-коричневого цвета с бугристой поверхностью.
Образование характеризуется дольчатым строением и незначительно возвышается над уровнем кожи. При пальпации мягкое, безболезненное. Гистологическое исследование: выявлена субэпителиальная пролиферация сальных желез (рис.
6).
Рис.6
Фрагмент кожи с субэпителиальной пролиферацией сальных желёз. Окраска: гематоксилин-эозин; увеличение х40.
Клинический диагноз: D23.3, себорейный невус Ядассона. У пациентки под местной анестезией проведено удаление образования СО2-лазером. Осмотр через 2 недели после удаления показал формирование нормотрофического рубца (рис. 7).
Рис.7
Пациентка А., 30 лет. Формирование нормотрофического рубца после удаления СО2-лазером невуса Ядассона на коже лба
Обсуждение клинических случаев
Существуют разные мнения по поводу сроков и целесообразности удаления NSJ. До полового созревания NSJ, как правило, малозаметен. После полового созревания в NSJ происходит развитие вторичных доброкачественных новообразований с частотой 10–30% [5].
В литературе описаны различные доброкачественные опухоли, развившиеся в NSJ, из которых наиболее часто встречаются трихобластома и сирингоцистаденома [6]. Такая трансформация NSJ приносит пациентам дополнительный дискомфорт и требует эстетической коррекции. Развитие кожного рога на фоне NSJ — редкое явление [7, 8].
Точных статистических данных о частоте злокачественной трансформации NSJ нет. Редкость злокачественной трансформации отмечают отечественные исследователи [2] и некоторые зарубежные источники [9]. Другие авторы указывают на злокачественную трансформацию в 22% случаев [10], большинство из которых описаны у пациентов старше 50 лет [11, 12].
Доказано, что риск злокачественной трансформации увеличивается с возрастом [11]. Описаны случаи развития множественных новообразований в пределах одного и того же NSJ у лиц старше 50 лет [13]. Типичная локализация NSJ на коже лица и волосистой части головы также служит одним из факторов риска перерождения в злокачественный тип опухоли.
[attention type=green]Клеточная структура NSJ (плюрипотентные первичные эпителиальные клетки) служит благоприятной средой для развития на его фоне злокачественных новообразований [2, 4].
[/attention]Учитывая, что риск злокачественной трансформации существует, а наличие самого невуса сопровождается у пациентов проблемами эстетического характера, авторы считают целесообразным производить удаление NSJ у пациентов после полового созревания.
Выбор метода удаления у пациентов молодого возраста достаточно широкий: кюретаж, каутеризация, криотерапия, фотодинамическая терапия, лазерная аблация, хирургическое иссечение. Опыт успешного применения СО2-лазера с хорошим косметическим эффектом описан у детей [14]. Этот метод характеризуется высокой эффективностью, меньшим повреждением нормальных тканей и хорошим косметическим эффектом. У пациентов старше 50 лет удаление следует проводить радикальным хирургическим способом. В случае невозможности сделать это по каким-либо причинам показано постоянное динамическое наблюдение.
ВЫВОДЫ
Представленные клинические случаи демонстрируют хороший косметический эффект после удаления NSJ СО2-лазером. Данный метод может быть рекомендован как метод выбора удаления NSJ размером до 2–3 см2 у лиц молодого возраста.
Литература
1. Lantis S, Leyden J, Heaton C. Nevus sebaceous Jadassohn. Arch Dermatol 1968, 98: 117–23.
2. Молочков В. А., Марди Ш. К развитию базалиомы на фоне невуса сальных желёз Ядассона. Альманах клинической медицины. 2007; 15: 232–5.
3. Simi C, Rajalakshmi T, Correa M. Clinicopathologic analysis of 21 cases of nevus sebaceus: A retrospective study. Indian J Dermatol Venereol Leprol. 2008; 74 (6): 625–7.
4. Alessi E, Sala F. Nevus sebaceus. A clinicopathologic study of its evolution. Am J Dermatopathol. 1986; 8 (1): 27–31.
5. Liu Y, Valdebran M, Chen J, Elbendary A, Wu F, Xu M. Nevus sebaceous of Jadassohn with eight secondary tumors of follicular, sebaceous, and sweat gland differentiation. Am J Dermatopathol. 2016; 38 (11): 861–6.
6. Jaqueti G, Requena L, Sánchez Yus E. Trichoblastoma is the most common neoplasm developed in nevus sebaceus of Jadassohn. A clinicopathologic study of a series of 155 cases. Am J Dermatopathol. 2000; 22 (2): 108–18.
7. Pointdujour-Lim R, Marous MR, Satija CE, Douglass AM, Eagle RC, Shields CL. Cutaneous Horn of the Eyelid in 13 Cases. Ophthalmic Plastic and Reconstructive Surgery. 2017; 33 (4): 233–6.
[attention type=yellow]8. Arvas L, Livaoglu M, Karacal N, Sozen E, Kara B. Giant cutaneous horn with naevus sebaceous. J Plast Reconstr Aesthet Surg. 2007; 60 (11): 1268–9.
[/attention]9. Kamyab-Hesari K, Seirafi H, Jahan S, Aghzadeh N, Hejazi P, Azizpour A, et al. Nevus sebaceus: A clinicopathological study of 168 cases and review of the literature. Int J Dermatol. 2016; 55 (2): 193–200.
10. Westfried M, Mikhail GR. Multifocal Basal-Cell Carcinomas in a Nevus Sebaceus of Jadassohn. J Dermatol Surg Oncol. 1981; 7 (5): 420–2.
11. Idriss MH, Elston DM. Secondary neoplasms associated with nevus sebaceus of Jadassohn: A study of 707 cases. J Am Academ Dermatol. 2014; 70 (2): 332–7.
12. Jardim MML, Souza BC, Fraga RC. Rare desmoplastic trichilemmoma associated with sebaceous nevus. Anais Brasileiros de Dermatogia. 2017; 92 (6): 836–7.
13. Liu Y, Valdebran M, Chen J, Elberdary A, Wu F, Xu M. Nevus Sebaceous of Jadassohn wiht Eight Secondary Tumors of Follicular, Sebaceous, and Sweat Gland Differentiation. Am J Dermatopathol. 2016; 38 (11): 861–6.
14. Ashinoff R. Linear Nevus Sebaceus of Jadassohn Treated with the Carbon Dioxide Laser. Pediatr Dermatol. 1993; 10 (2):189–91.
ВЕСТНИК РГМУ | 3, 2018 | VESTNIKRGMU.RU
Источник: https://www.rednor.ru/articles/kosmetologiya/udalenie-nevusa-yadassona-u-lic-molodogo-vozrasta
Невус Ядассона: новообразование сальных желез
Невус Ядассона представляет собой новообразование на кожных покровах человека, возникающее при патологии сальных желез. Болезнь проявляется в виде опухоли на коже в тех местах на голове, где сальные железы видоизменяются под воздействием ряда факторов.
Это может происходить внутриутробно, при рождении или в течение нескольких лет после рождения малыша. Гистологическое исследование и специфическая морфологическая картина позволит установить диагноз и подобрать актуальный метод терапии.
Причины образования
Себорейные невусы одинаково часто наблюдаются у пациентов женского и мужского пола, развиваясь на фоне пролиферации, мальформации апокриновых желез, волосяных фолликул, эпидермальных клеток.
Образования на коже могут быть бежевыми или бледно-розовыми. Они не обрастают волосами и имеют доброкачественный характер, то есть не несут опасности для здоровья человека. Но при наличии ряда негативных факторов небольшая бляшка на голове может преобразоваться в опасную злокачественную опухоль.
Причины образования невуса Ядассона до конца не установлены официальной медициной, но существует перечень факторов, способствующих развитию патологии сальных желез:
- Бляшка на коже головы может переродиться в злокачественную опухоль при гиперплазии. Предварительно несколько бляшек на волосистой части головы или в районе лица человека сливаются в одно крупное образование от 2 мм и до 10 см в диаметре с ограниченной, бугристой поверхностью.
- Невусы появляются у тех людей, которые имеют генетическую предрасположенность к данному заболеванию. Дефектный ген передается ребенку от одного из родителей, повышая вероятность перерождения типичного невуса в опасное раковое образование.
- При длительном проявлении на кожных покровах розовых угрей. Такой симптом нельзя оставлять без внимания: человеку необходимо обратиться к дерматологу, дабы простые высыпания не спровоцировали озлокачествление себорейных бляшек.
- Патология чаще диагностируется у пациентов, страдающих хроническими системными заболеваниями. Особенно, воспалением ЖКТ, которое длительное время оставляется без адекватного лечения.
- Провоцируют невусы и факторы внешней среды: раздражители термического и химического характеров. Поэтому людям с предрасположенностью к данной болезни стоит избегать длительного пребывания под палящим солнцем летом и на открытом воздухе в зимний период времени, тщательно подбирать средства по уходу за волосами, кожей лица и шеи.
Сальные невусы могут спровоцировать аденому, располагающуюся на лице или части головы с волосяным покровом. Аденомы увеличиваются в размерах медленными темпами, разъедают кожу, оставляют глубокие дефекты, однако они хорошо поддаются лечению.
Своевременное обращение в медицинское учреждение повышает риски сохранить эстетику кожных покровов головы, и предотвратить рецидив заболевания.
Этапы развития болезни
Себорейный невус – заболевание, при котором сальные железы постепенно деформируются и утрачивают основные функции. Это приводит к появлению новообразований на кожных покровах, которые в народе называют родинкой жирности.
Бляшки могут сформироваться на коже еще во внутриутробном периоде развития плода, у младенца при рождении, а также детей старшего возраста.
Генетически невус редко передается от родителей детям, в большинстве случаев данное заболевание спорадическое. Болезнь развивается в три стадии, в зависимости от степени изменения функции сальных желез:
- Первая стадия характерна младенцам и детям первых лет жизни. Невус имеет бледно-розовый цвет, лишен волосяного покрова, гладкий, но имеет сосочки. Он наиболее хорошо поддается лечению, крайне редко рецидивирует после хирургического удаления.
- Вторая стадия характерна подросткам. Образования имеют вид шаровидных папул, тесно прилегающих одна к другой. Они желтоватые или светло-коричневые по цвету и визуально походят на бородавки.
- Третью стадию диагностируют в юношестве. Невус на данном этапе опасен для здоровья человека, так как в его толще может происходить малигнизация. Чем старше становится человек, тем более вероятно озлокачествление новообразования на коже головы. У каждого 4-го пациента специалист определяет гидраденому, базилому, сосочковую цистаденому. Чуть реже диагностируется плоскоклеточный рак, опухоли апокринных желез, инфундибуломы.
Важно! Разрастание железистой ткани сальных желез может нести опасность для жизни человека, поскольку нередко оно преобразуется в быстропрогрессирующую аденокарциному. При обширных поражениях кожи нарушается ее эпидермальное строение, повышается риск к рецидивам болезни после хирургического лечения.
При наличии подобной проблемы стоит пройти обследование, подобрать наиболее подходящий конкретному пациенту способ лечения. Это поможет снизить вероятность рецидива заболевания и образования раковых процессов на коже человека.
Симптомы патологии
Невус Ядассона не характеризуется системной симптоматикой. Новообразование появляется на коже волосистой части головы при внутриутробном развитии либо после рождения. Оно растет медленными темпами, уплотняется, постепенно возвышаясь над поверхностью кожи.
В итоге, себорея приобретает папилломатозный вид, а каждый 10-тый случай характеризуется неопластическими изменениями, выглядящими как узелки или язвы.
Медицине также известны случаи, когда заболевание сопровождалось следующими симптомами:
- зрительные аномалии;
- нарушения в работе ЦНС;
- патологии строения скелета.
Во время диагностики требуется дифференцировать невус с иными новообразованиями.
Методы диагностики
При невусе на голове потребуется собрать анамнез, уделив внимание времени появления образования. Врачу стоит уточнить у больного или его родственников, были ли подобные случаи у кого-либо в семье. Общий осмотр и лабораторная диагностика позволит поставить точный диагноз, дифференцировав обычный невус от рака кожи, аплазии дермы, солидарной мастоцитомы, сосочкового невуса.
Последнее заболевание отличается особо интенсивным розовым окрасом бляшек на коже, а мастоцитома характеризуется совершенно иным строением.
[attention type=red]Чтобы окончательно уточнить диагноз, определить глубину новообразования и охарактеризовать его особенности, осуществляется гистология. Предупредить развитие рака можно с помощью проверки на атипичность клеток.
[/attention]Также, при необходимости, стоит взять мазок, определяющий риск перерождения новообразования, но при этом нужно понимать: процедура сопровождается травмированием невуса, что повышает риски его перерождения в злокачественную опухоль.
Лечение невуса Ядассона
Лечение патологии осуществляется исключительно по рекомендациям профильного специалиста. Попытки лечить или удалить невус своими силами могут спровоцировать необратимые последствия: перерождение образования в злокачественную опухоль. Самый эффективный метод решения проблемы – хирургическое удаление невуса, однако оно показано исключительно в возрасте до полового созревания пациента.
Иссечение новообразования осуществляют под общим наркозом или анестезией местного типа по тоненькой полосе со здоровым эпителием. Если одна операция не позволяет полностью удалить опухоль сальных желез, ее иссекают поэтапно с минимальными перерывами между процедурами.
Проводить операцию необходимо исключительно в онкологических клиниках, а каждый удаленный участок эпителия важно отправить на гистологический анализ.
После удаления невуса на края раны нужно наложить шов. Но если размер образования чрезмерно большой или оно находится на лице, шее, груди, стоит воспользоваться пересадкой кожи. Шов закрывается стерильной повязкой. Перевязку и обработку антисептиком делают каждый день на протяжении 7-ми дневного периода после операции. После того, как рана заживет, швы снимаются.
Существуют иные виды удалений новообразований на кожных покровах головы:
- с использованием лазера;
- криодеструкция;
- электрокаутеризация.
Но данные способы лечения невуса не могут гарантировать пациенту полное выздоровление, поскольку они не исключают риск повторного роста кожного образования.
Подробности удаления невуса описаны в следующем видеоролике:
Вероятность малигнизации
Невус Ядассона в редких случаях может переродиться в злокачественную опухоль: базальноклеточный рак возникает в 15% случаев. Еще реже может развиться эпителиальная аденома доброкачественной этимологии. Возможно появления таких сопутствующих заболеваний, как блефарит или ринофима. Наиболее опасное осложнение невуса – базальноклеточный рак, возникающий у пациентов 40-ка лет и старше.
Малигнизация возникает вследствие травматизации кожного новообразования, поэтому пораженный болезнью участок кожи важно оберегать от механического повреждения, воздействия солнечного света, низких температур.
На заметку! Бляшки часто располагаются на коже в волосистой части головы, поэтому образование можно травмировать расческой при расчесывании волос.
Фото
Представим читателю фото невуса:
Заключение
Новообразование на коже лица либо волосяной части головы под названием невус Ядассона часто поражает новорожденных младенцев или детей в возрасте до полового созревания.
Так как опухоль доброкачественная, сама по себе она не несет опасности для здоровья и жизни человека, однако ее травматизация, гормональная перестройка в организме и другие факторы могут спровоцировать перерождение невуса в злокачественное новообразование. Поэтому специалисты рекомендуют удалять проблему до достижения ребенком периода полового созревания.
Источник: https://syponline.ru/nevus-yadassona-novoobrazovanie-salnyh-zhelez
Невус сальных желез (Ядассона) на голове и теле: симптомы, причины, лечение, прогноз
Невус Ядассона – аномалия развития участка кожи. Впервые заболевание было описано в 1985 году. В 70% случаев врожденное. При своевременной диагностике может быть успешно удалено без дальнейших последствий.
Что такое невус сальных желез
Невус сальных желез — доброкачественное опухолевое заболевание, которое развивается в результате патологических изменений формирования сальных желез и иных компонентов кожи. Патологические проявления заметны сразу после рождения или проявляются в первые годы жизни ребенка. У новорожденных диагностируется в роддоме.
Внешние проявления
Заболевание локализуется в основном на голове у новорожденного и по краям волосяного покрова. Может образовываться на веках, висках, за ушными раковинами.
Бляшка овальной, круглой, реже – линейной формы. Изначально имеет розоватый или светло-оранжевый цвет. Поверхность бархатистая с эластичной текстурой.
Со временем поверхность становится неровной, может покрываться трещинами и папилломами. Через повреждения могут проникать бактерии и инфекции, осложняя ситуацию лечения.
[attention type=green]Сам по себе невус не доставляет неприятных ощущений. Исключение составляют эстетичные проблемы, вызванные нездоровой пигментацией бляшки и проплешинами на волосистой части головы.
[/attention]В редких случаях невус Ядассона состоит из множественных распространенных бляшек, располагающихся как в области головы, так и на других участках кожи, причём некоторые из них имеют линейную конфигурацию.
Стадии заболевания
Развитие заболевания определяется тремя стадиями.
Начальная
Происходит патологическое разрастание сальных желез под воздействием определенных факторов. В патологический процесс вовлекаются апокринные железы и волосяные фолликулы. На начальной стадии заболевание не представляет опасности.
Зрелая
Начинаются проявления пигментно-сосочковой дистрофии кожи. Прогрессирование заболевания сопровождается увеличением сальных и апокринных желез, атрофированием волосяных фолликулов. Начинают происходить изменения, связанные с появлением папилловидных образований.
Опухолевой
Запускается опухолевый процесс, представляющий опасность для больного.
Возрастная дифференцировка потовых и сальных желез обуславливают трехстадийное течение заболевания. У детей раннего возраста невус лишен волос и становится менее заметным сразу после рождения, приобретая гладкую или нежную сосочковую поверхность.
В период полового созревания бляшка увеличивается и покрывается тесно прилегающими овальными или бородавчатыми папулами, цвет которых варьирует от желтого до коричневого.
В зрелом возрасте могут развиться доброкачественные и злокачественные опухоли придатков кожи.
Причины
В большинстве невус Ядассона проявляется у новорожденных, поэтому относится к категории врожденных. Точные причины заболевания до сих пор не ясны. Возможно влияние заболеваний матери, перенесенных во время первых двух триместров беременности, а также наследственного фактора.
Кожные аномалии у старших детей могут быть вызваны:
- болезнями желудочно-кишечного тракта;
- хроническим дерматозом;
- воздействием химических веществ;
- термическим влиянием.
Данные факторы лишь запускают патологический процесс, к которому имеется предрасположенность.
Может ли перерасти в рак
Невус сальных желез — опасное заболевание. Его структура может быть подвержена злокачественному перерождению клеток. В этом случае требуется немедленное оперативное вмешательство.
Риск перехода невуса в рак значительно повышается с возрастом.
Диагностика
Диагностика осуществляется путем визуального осмотра и взятия проб на гистологические исследования. Новорожденных осматривают сразу в роддоме. При сборе анамнеза исследуется наличие подобных проявлений у ближайших родственников ребенка.
Лабораторное исследование позволяет определить природу образования и выявить наличие признаков злокачественного образования. Необходима дифференциация заболевания от:
- кожной аплазии;
- солитарной мастоцитомы;
- ювенильной ксантогранулемы;
- сосочкового сирингоцистаденоматозного невуса.
Точная дифференциация позволит избежать неправильного диагноза и неточного маршрута лечения.
Лечение
Лечение проводится только после полных клинических исследований. Попытки самостоятельного удаления образования могут негативно сказаться на дальнейшем течение заболевания. Вероятность перерождения образования в злокачественное является показанием к оперативному удалению бляшки. Делать это желательно до пубертатного периода.
Самым эффективным методом удаления является хирургический. Другие типы удаления (лазер, криодеструкция, электрокаутеризация) может привести к повторному росту невусов.
Иссечение образования осуществляется на тонкой полосе со здоровой кожей. Если операция не может быть выполнена за 1 раз, выполняется пошаговое удаление поврежденной ткани. В этом случае разрывы между операциями должны быть минимизированы.
Часто место (голова, лицо) расположения бляшки усложняет хирургию. Все операции выполняются в клиниках, специализирующихся на лечении онкологических заболеваний. После каждого удаления вырезанные ткани отправляются для гистологического анализа.
После удаления бляшки на край раны накладывается шов. Если его размер большой и расположен на лице или в другом видимом месте, используется трансплантация кожи. Швы закрываются стерильной повязкой.
В течение 7 дней перевязки производятся ежедневно, рана обрабатывается антисептиками. В отдельных случаях может быть назначен прием антибиотиков. После полного заживления раны швы снимаются. Если используются рассасывающие нити, снимать швы не нужно.
Операция проводится под общим или местным наркозом. Тип анестезии выбирается врачом в зависимости от возраста пациента и характеристик опухоли: размера и местоположения.
Осложнения
Течение заболевание может быть бессистемным, но из-за возможных осложнений требует постоянного наблюдения дерматолога и онколога.
Дискомфорт могут причинять образования, находящиеся в постоянном контакте с головным убором или одеждой. При повреждении невуса может возникнуть опасность заражения или перерождения опухоли.
Диффузные формы заболевания встречаются редко.
[attention type=yellow]Они носят более тяжелые формы и характеризуются не только кожными поражениями, но и вовлечением центральной нервной, мочеполовой и сердечно-сосудистой системы, опорно-двигательного аппарата.
[/attention]При сходных формах заболевания существует характерная триада симптомов: наличие линейного невуса на коже, умственная отсталость различной степени тяжести и эпилепсия.
Прогноз
При обычном течении прогноз заболевания благоприятный. Транформация невуса в базальноклеточный рак кожи или другое злокачественное заболевание возможна в 10% случаев.
При злокачественном характере новообразования прогноз неблагоприятный. Риск интенсивного роста раковых клеток затрудняет возможность хирургического вмешательства. Назначаются лекарственные препараты, снижающие активность патологических клеток и поддерживающие состояние больного.
Профилактика
Факторы профилактики невуса Ядассона неизвестны. Специалисты рекомендуют удалять образования до возраста полового созревания. Своевременное удаление дает 100% положительный результат без рецидивов.
Невус Ядассона – серьезное заболевание, несмотря на бессимптомный характер. Требуется обязательное клиническое обследование и оперативное удаление. Самолечение исключено и опасно.
Источник: https://onkologia.ru/dobrokachestvennyie-opuholi/kozhniy-pokrov/nevus-salnyh-zhelez/
Сальный невус Ядассона: симптомы и опасность
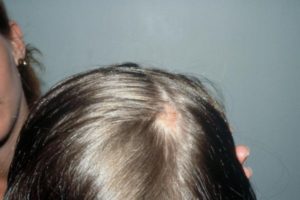
Невус Ядассона – доброкачественное новообразование кожи, вызванная ростом и мальформацией компонентов кожи, а именно: сальных и апокриновых желез, волосяных фолликулов, клеток эпителия и соединительно тканных элементов.
Почти в 70% случаев присутствует с рождения, в 30% — развивается в грудном и раннем детском возрасте.
Развивается невус Ядассона на волосистой части головы, коже лица, задней поверхности шеи и изредка на других частях тела.
Зависимости от пола или расы не наблюдается, наследственная предрасположенность не установлена, хоть и описаны случаи семейных заболеваний невусом сальных желез.
Фото 1. В большинстве случаев невус Ядассона — врожденный. Источник: Flickr (Derek Fox).
Симптомы невуса сальных желез
При отсутствии осложнений невус безболезнен, не вызывает зуда или иных ощущений. Представляет из себя бляшку мягко-эластичной консистенции округлой или овальной формы, слегка возвышается над уровнем кожи, гладкий или покрыт папулами, розового, песочного, коричневого или желтого цвета. Размеры варьируют от 0,5 до 9 см.
Причины развития
Во время эмбрионального развития в коже плода закладывается множество плюрипотентных (малодифференцированных) клеток, из которых во время развития образуются все элементы кожи.
По невыясненным причинам в процессе дифференцировки и дозревания плюрипотентных клеток происходит сбой, который приводит к избыточному образованию сальных желез, волосяных фолликулов и т.д.
В связи с их активным делением происходит локальное увеличение количества желез кожи, остальных элементов, сливающихся в единое образование – мальформацию.
Сальный невус у детей и новорожденных
Как уже указывалось, невус Ядассона имеет врожденный характер или развивается в первые 1,5 – 2 года жизни ребенка. До пубертатного периода он имеет несколько иную структуру, а именно лишен волосяных фолликулов, гладкий или с небольшими нежными сосочками.
Развиваться может как относительно медленно, так и довольно быстро, достигая в диаметре до 9 см.
В случае “нормального” течения невуса он, достигнув определенных размеров, прекращает увеличиваться и в течении жизни изменяется исключительно его структура в связи с гормональной перестройкой организма.
Фото 2. Невус Ядассона распологается на волосистой части головы, редко — на других частях тела. Источник: Flickr (Janniken20).
Основные стадии развития
Особенности развития невуса Ядассона связаны, в первую очередь, с его структурными компонентами, основу которых составляют сальные железы, претерпевающие значительные изменения в течении жизни.
При рождении и до начала полового созревания они развиты слабо, присутствуют в малом количестве и практически не выделяют секрет. В дальнейшем сальные железы значительно увеличиваются и начинают активно секретировать кожное сало.
- В детстве обладает гладкой поверхностью или покрыт нежными сосочками, лишен волосяных фолликулов.
- Во время полового созревания невус покрывается папулами желтого или коричневого цвета, которые тесно прилежат друг к другу. Изменения связаны с дифференцировкой сальных желез, проходящей в пубертатный период.
- У взрослых половозрелых людей невус Ядассона может приобретать самые различные формы в связи с частым развитием в его толще как доброкачественных, так и злокачественных новообразований. Возможно появление волосков, чешуек, очагов ороговения.
Может ли невус переродиться в злокачественный
Данная опухоль кожи развивается из малодифференцированных эмбриональных клеток, которые в том или ином количестве будут сохранятся в ней на протяжении жизни. Склонность плюрипотентных клеток к ускоренному делению и потенциальной дифференцировке в любые элементы кожи определяет высокий риск развития злокачественных патологий.
Невус Ядоссона может перерождаться в доброкачественные цист- и гидраденомы, кератоакантомы, а также в такие формы рака кожи, как плоскоклеточный, базалиомы, рак апокриновых желез. Нередко встречаются случаи развития сразу нескольких различных видов опухолей внутри подобного невуса.
! Ученый В. Левер выдвинул теорию о том, что развитие доброкачественных и злокачественных опухолей является не признаком малигнизации, а всего лишь одним из этапов развития невуса. Данную теорию подтверждает то, что базалиомы, развившиеся на фоне невуса Ядассона не дают метастазов и сохраняют небольшие размеры.
Возможные осложнения невуса Ядассона
Несмотря на занимательную теорию В. Левера, развитие злокачественных и, зачастую, смертельных видов рака кожи на фоне подобного невуса имеет место быть. Если базалиомы и не отличаются выраженной агрессивностью, то плоскоклеточный рак или рак апокриновых желез может привести к гибели пациента.
Крайне редко встречаются диффузные (распространенные) формы данного заболевания.
Они характеризуются не только поражением кожи, но и затрагиванием ЦНС, сердчено-сосудистой, опорно-двигательной, мочеполовой систем.
При подобных формах заболевания присутствует характерная триада симптомов: наличие линейного невуса Ядассона на коже, умственная отсталость различной степени выраженности и эпилепсия (могут быть как малые, так и большие припадки).
Источник: https://best-dermatolog.ru/rodinki/nevus-salnykh-zhelez-yadassona-125
Невус сальных желез (себорейный): как убрать на голове и что делать?
Невус сальных желез Ядассона или, как его еще называют, себорейный – опухолевидное новообразование, в первую очередь обусловленное в своей природе появления мальформацией сальных желез, как и иных элементов дермы. Чаще всего себорейный невус носит врожденную форму, реже приобретенную, проявляясь в детском, младенческом возрасте. Какие причины провоцируют появление, и какое лечение показано, мы рассмотрим в этой статье.
Важно помнить! Чаще всего сальный невус поражает волосяную часть головы или же лицо, реже другие части тела.
Клиника патологии
Невус Ядассона чаще всего поражает кожу головы – это узелковой формы новообразование, возникает в силу патологического роста тканей на стадии развития эмбриона. Новообразования – одиночные, ограниченные по своей форме и имеют овальную форму, линейную зону облысения, проявляясь восковидной бляшкой.
По своим клиническим проявлениям патология имеет такие признаки:
- Одиночная, имеющая четкое, круглое или же овальное очертание, бляшка, в большинстве своем присутствующая с самого рождения человека.
- Типичным местом локализации новообразования есть именно волосяная часть головы, реже – лицо и участки по телу. На лице появляются алопеции, проявляют себя бляшки вытянутой формы.
- Сама бляшка имеет определенный окрас – желтый или же желтовато-коричневый, ярко-оранжевый или же розоватый цвет. Поверхность – бархатистая либо же имеет бородавочную текстуру.
- С течением времени и под воздействием андрогенов новообразование может приподниматься над поверхностью дермы и становиться более грубым на ощупь.
Невус себорейный проходит несколько стадий в своем развитии:
- На первой стадии на кожных покровах ребенка появляются новообразования – симптомы проявляют себя появлением сосочков на дерме.
- Вторая стадия чаще всего проявляет себя в период полового созревания в виде шаровидных папул, прилегающих тесно одна к другой.
- Третья стадия – чаще всего она проявляет себя в юношеском возрасте в виде маленьких или же больших наростов, выступающих над кожными покровами.
Именно третья стадия – наиболее опасна и при отсутствии лечения может трансформироваться из доброкачественного в злокачественное новообразование.
На данный момент врачи не могут однозначно говорить, что провоцирует появление невуса сальных желез, но выделяют ряд факторов, которые могут привести к развитию данного заболевания.
Так, сопутствующими факторами, провоцирующими появление невуса, врачи называют следующие:
- Перерождение невуса в злокачественную опухоль провоцирует протекающая в организме гиперплазия. В этом случае очаги поражения могут в своих размерах достигать порядка 2-10 мм, иметь бугристую, хоть и ограниченную поверхность.
- Наследственность. Именно дефектный ген может передаться от одного из родителей и в будущем у ребенка провоцировать развитие невуса.
- Розовые угри. Их длительное проявление на теле и лице может стать причиной развития патологического новообразования и потому необходимо прежде всего пройти консультацию у дерматолога.
- Хронические формы системных заболеваний, в особенности поражающих ЖКТ.
- Внешние негативные факторы – холод и жара, химические внешние раздражители и действие канцерогенов.
Осложнения заболевания
В большинстве своем появление невуса будет протекать без характерных симптомов, и потому так важен контроль дерматолога во избежание негативных последствий и осложнений. Врачи отмечают тот факт, что в 15% случаев доброкачественное новообразование будет перерастать в раковое, реже – может развиваться доброкачественная форма аденомы.
При злокачественном новообразовании – прогнозы неблагоприятные и проводить оперативное удаление невозможно в силу высоких рисков распространения раковых клеток. В этом случае – исключительно поддерживающее лечение.
[attention type=red]При доброкачественном новообразовании – патология имеет благоприятные прогнозы, а лечение предусматривает проведение оперативного вмешательства. Главное в этом случае – своевременная, ранняя диагностика и принятие необходимых мер, в том числе и радикальное, хирургическое удаление новообразования.
[/attention]Важно! Невус сальных желез может поражать и близлежащие ткани, нервные окончания, зрение и костную ткань, даже ЦНС и мочеполовую систему, а в детском возрасте – это может вылиться в умственную отсталость, развитие эпилепсии.
Диагностика и лечение
Прежде всего, врач проводит осмотр и опрос пациента, собирая анамнез – когда появилось новообразование и были ли у родственников такие патологии. На основании первичного опроса и осмотра ставится предварительный диагноз, после чего пациент направляется на лабораторные анализы.
Лабораторные анализы позволят подтвердить или же опровергнуть такой диагноз как рак дермы или же сосочковый невус. В частности, последний отмечен интенсивным розовым окрасом, а сами новообразования имеют несколько иное строение. Чаще всего назначается проведение гистологии – она определяет глубину и особенности существующего новообразования.
Также берется мазок при помощи пункции – это позволит определить риск перерождения опухоли в злокачественную онкологию. По результатам полученных анализов врачи назначают курс лечения – это может быть как постоянное наблюдение у дерматолога, но чаще всего речь идет о более кардинальных методиках, таких как хирургическое вмешательство.
В силу того, что риски перерождения ткани невуса в злокачественную онкологию весьма высоки – врачи рекомендуют именно оперативное вмешательство в самом раннем возрасте до наступления у ребенка возраста полового созревания. Все дело в том, что более щадящие методики удаления невуса, например, использование криодеструкции, может дать положительный результат, но в будущем патология проявит себя повторно.
В этом случае врачи говорят о необходимости полного удаления путем иссечения новообразования в пределах его зоны роста и тонкой полосы существующих здоровых тканей.
Если же невозможно удалить новообразование за один раз, врачи проводят несколько оперативных вмешательств, поэтапно удаляя патологически разросшиеся ткани с соблюдением минимального промежутка времени. Как следствие – если невус расположен на голове или же лице и весьма большой по своим размерам, то оперативное вмешательство считается сложным.
Проводят оперативное удаление невуса в условиях стационара медицинских учреждений, профиль работы которых – это лечение онкологических заболеваний, с использованием местной или же общей анестезии – в зависимости от размера. После удаления новообразования – полученный материал отправляют на гистологию для подтверждения или же опровержения подозрений на рак.
Чаще всего врачи применяют для удаления невуса сальных желез обычный скальпель или же электронож. При обнаружении по результатам лабораторных анализов отправленной гистологии атипичных в организме клеток – проводится повторная диагностика, контроль за состоянием здоровья пациента и по необходимости профильное лечение.
В силу того, что первопричины развития невуса сальных желез до сих пор врачами не установлены как таковые – соответственно нет и мер профилактики, которые можно посоветовать для недопущения развития данной патологии.
[attention type=green]При своевременном выявлении новообразования и проведенного лечения – врачи дают самые благоприятные прогнозы. Как показывает статистика – у 10% может развиваться базалиома, реже рак. Соответственно – чем раньше будет удален невус, тем ниже риск развития патологических отклонений.
[/attention] Загрузка…Источник: https://doloypsoriaz.ru/rodinki/vidy-06/nevus-yadassona.html