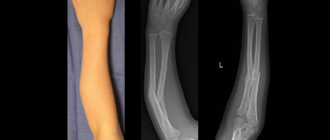
Всегда ли необходима операция
Такое заболевание, как острый аппендицит известно практически всем взрослым людям. Воспаление червеобразного отростка развиться может в любом возрасте, как у грудного малыша, так и у пожилого человека. В большинстве случаев аппендицит лечится только хирургическим путем, то есть проводится операция.
И многим пациентам становится заранее страшно и потому возникает вполне закономерный вопрос – действительно ли всегда нужно удалять воспаленный орган или есть иные методики лечения острой хирургической патологии? Чтобы понять, необходима ли аппендэктомия в каждом случае нужно, прежде всего, знать, что происходит, когда развивается острый аппендицит.
Какую роль в организме выполняет аппендикс
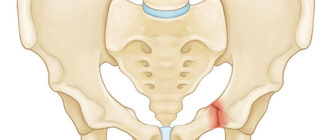
Аппендицит – это воспаление такого органа как червеобразный отросток или аппендикс. Этот орган считается рудиментарным, то есть потерявшим свое основное значение в процессе эволюции. Аппендикс прикрепляется к слепой кишке толстого кишечника, его размеры обычно составляют около 7 см, но имеются данные об отростке длиной в несколько сантиметров, а также размера более 20 см.
У большинства людей типичное расположение аппендикса, что и позволяет сразу заподозрить острый аппендицит по характерным клиническим признакам. Но также бывает, что червеобразный отросток спускается в тазовую область, отходит кзади или прирастает к другим органам. При этом воспалительная реакция может выдавать клинические признаки, сходные с другими патологиями брюшной полости.
Споры о том, необходим ли современному человеку этот червеобразный отросток, ведутся давно. Некоторые ученые даже считают, что можно и заранее удалить этот орган, не дожидаясь его острого воспаления путем проведения малоинвазивного эндоскопического вмешательства.
[attention type=yellow]Но все-таки большинство докторов склоняются к выводу, что аппендикс за счет находящейся в нем лимфоидной ткани можно считать определенным органом, отвечающим за иммунитет. Особое значение аппендикс как защитный орган имеет у детей и подростков до 16-18 лет.
[/attention]У взрослых людей червеобразный отросток является резервуаром, в котором находятся полезные для всего кишечника микроорганизмы, при необходимости они расселяются по другим органам. То есть заранее удалять нормально функционирующий аппендикс нет никакой необходимости.
Почему развивается воспаление аппендикса
Что вызывает острый аппендицит до конца не известно, точнее причины этого заболевания у каждого пациента отличаются друг от друга.
Под воздействием этих провоцирующих факторов происходит спазм мышечного слоя аппендикса, нарушается эвакуация находящегося в органе содержимого. А это создает определенные условия для повышения отечности и давления в органе.
Нарушается кровоснабжение и питание слизистого слоя, развивается вначале асептическое, а затем в большинстве случаев и гнойное воспаление стенок аппендикса.
Провоцируют острый аппендицит множество причин, к самым частым из них относят:
- Закупорку отверстия органа твердыми каловыми массами, инородным телом, паразитами.
- Бактериальные и вирусные инфекции, поражающие лимфатическую систему с которой воспаление переходит и на стенки аппендикса.
- Заболевания, нарушающие моторику кишечника и некоторые виды болезней сосудистой системы.
- Воспаление придатков у женщин.
Можно также выделить и группу факторов риска, при наличии которых вероятность развития воспаления возрастает. Это неправильное питание, то есть небольшое количество клетчатки в рационе. Также к провоцирующим болезнь факторам относят иммунодефицитные состояния, дисбактериоз, психоэмоциональные стрессы, переохлаждение организма, врожденные аномалии развития слепой кишки.
При остром воспалении стенок аппендикса вначале развивается катаральный процесс, то есть появляется отечность и гиперемия слизистого слоя. В это время можно и определить первые признаки заболевания, то есть боли в эпигастрии и околопупочной области.
Аппендицит с катаральным воспалением продолжается на протяжении 10 часов, дальше происходит переход в флегмонозную стадию, то есть начинается развитие гнойного процесса.
Именно на этой стадии больной обычно поступает в стационар, так как боли при этом становятся постоянными, возникают симптомы интоксикации и можно быстро определить типичную картину аппендицита.
Когда необходимо хирургическое вмешательство
Если на флегмонозной стадии диагноз воспаления червеобразного отростка не вызывает сомнений, то всегда практически сразу же проводится операция. Если на этой стадии не удалить воспаленный аппендикс, то возникают всевозможные осложнения.
То есть гнойный процесс продолжает развиваться, стенки органа расплавляются, возникает их некроз и как следствие этого содержимое органа выходит в брюшную полость и возникает перитонит. Это осложнение негативно отражается на общем самочувствии пациента и может стать причиной сепсиса, то есть заражения крови.
Операция при перитоните продолжается достаточно долго, после нее следует длительный восстановительный период. При перитоните возрастает и процент летальных исходов, особенно это касается пожилых пациентов и ослабленных больных.
У небольшого количества пациентов катаральная стадия не переходит во флегмонозную. То есть развивающееся воспаление самостоятельно стихает, проходят боли, восстанавливается общее самочувствие.
В этом случае операция может и не проводится, но хирург точно должен быть уверен в том, что наступило обратное развитие заболевание. Боли могут стихать и когда возникает некроз стенок аппендикса, то есть нервные волокна отмирают.
Поэтому этот вариант исчезновения или снижения клинической картины аппендицита также необходимо учитывать.
[attention type=red]Точно определить, нужно ли проводить хирургическое вмешательство можно только на основании анализов, наблюдения за больным, что осуществляют в медицинском учреждении. Поэтому больных с подозрением на воспаление червеобразного отростка всегда заранее отправляют в стационар. Если диагноз не подтверждается, то пациента выписывают домой.
[/attention]Практически в 40% случаев диагноз аппендицит вызывает сомнение, но так как патология может осложниться всевозможными серьезными нарушениями в организме, то проводится диагностическая операция. То есть вскрывается брюшная стенка и обследуются внутренние органы.
Часто при этом обнаруживается воспаление придатков у женщин, инфильтраты или абсцесс, решение о дальнейшем лечение принимается исходя из выявленных изменений. Если острого воспаления аппендикса не выявлено и не найдено другой острой патологии, вызывающей боли, то в большинстве случаев червеобразный отросток все-таки удаляется.
Заранее проведя аппендэктомию во время диагностической операции, хирург избавит человека от возможного воспаления аппендикса в будущем.
Как проводится операция
Любое хирургическое вмешательство у большинства людей вызывает панику, болеющему человеку страшно ложиться под нож и переносить наркоз. И потому многие пациенты интересуются, опасна ли операция по поводу удаления аппендицита, каких осложнений нужно ожидать и что можно предпринять, чтобы избежать хирургического лечения.
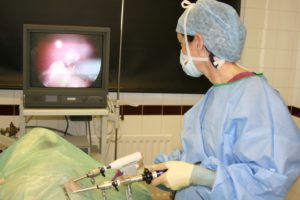
Аппендэктомия в большинстве случаев проводится по экстренным показаниям, это необходимо для уменьшения вероятности развития серьезных осложнений. Операция проводится двумя способами, то есть традиционным методом или при помощи эндоскопического оборудования.
- Классическое хирургическое вмешательство заключается в послойном разрезе брюшной стенки и в отсечении воспаленного аппендикса. Если нет других изменений в брюшной полости, то при обычном аппендиците время операции исчисляется одним часом. После такого вмешательства здоровье пациента быстро восстанавливается, рана затягивается и заживает на протяжении нескольких недель. Аппендэктомия – несложная манипуляция, которую проводят большинство студентов уже на последних курсах институток и потому бояться ее не стоит.
- Эндоскопия это новый малоинвазивный вид операции, при котором используются специальные приборы с оптикой, вводимые в брюшную полость через небольшой разрез. Отличается эндоскопическое вмешательство от традиционного наименьшим числом осложнений, коротким восстановительным периодом. Можно ли проводить эндоскопию при подозрении на аппендицит хирург в каждом конкретном случае решает индивидуально, ориентируясь на показания и противопоказания.
Не должен вызывать опасения и наркоз. При проведении операции по поводу удаления воспаленного аппендикса используется как местный, так и общий наркоз. Дозировка препаратов и их вид подбирается индивидуально, а период после наркоза осложняется чаще всего только рвотой и сонливостью.
Как правило, подобное ухудшение в самочувствии проходит за несколько часов. Многое в проведении аппендэктомии и в отсутствии осложнений зависит и от самого пациента.
Чтобы простой, острый аппендицит не вызвал ненужных осложнений нужно знать и соблюдать несколько правил, которые помогут быстро хирургу определить болезнь и провести несложную операцию.
Что необходимо соблюдать пациенту при подозрении на аппендицит
Острый аппендицит опасен, прежде всего, возможностью разрыва воспаленного органа с последующим развитием перитонита. При этом проводится совершенно иная операция и после нее следует длительный восстановительный период. При аппендиците есть риск и других осложнений для здоровья, чтобы избежать этого, нужно следовать несложным правилам.
- При возникновении характерных для аппендицита болей и других симптомов нужно в первые часы болезни проконсультироваться с врачом. Также можно вызвать и скорую помощь на дом. Своевременное проведение аппендэктомии — одно из условий отсутствия осложнений.
- При появлении болей в животе не нужно сразу прибегать к различным обезболивающим средствам, это смажет клиническую картину острого воспаления и врачу будет трудно выставить точный диагноз. Использовать обезболивающие или спазмолитические средства можно только по рекомендации хирурга.
- До того как вас осмотрит врач не нужно много пить и необходимо отказаться на время от пищи. Если будет проводиться операция, то на голодный желудок наркоз переносится легче.
Острое воспаление червеобразного отростка всегда необходимо лечить. Если вовремя не провести операцию, то возникает масса осложнений с неблагоприятным исходом для больного. Чем раньше от начала возникновения болей проведено хирургическое вмешательство, тем легче болеющим человеком переносится последующее восстановление.
Когда грыжу межпозвонкового диска надо оперировать
Источник: https://diagnostik-medcenter.ru/obsledovanie/vsegda-li-neobhodima-operatsiya.html
Нужна ли операция при камнях в желчном пузыре
Если выявляют камни в желчном пузыре операция проводится в большинстве случаев. Нужно ли удалять пораженный орган определяет врач, после оценки состояния желчного и степени наполненности его конкрементами. Избавиться от камней консервативными методами возможно только на начальной стадии, в остальных случаях резекция – дело времени.
Симптомы камненосительства
Сегодня желчнокаменная болезнь занимает лидирующие позиции среди хирургических болезней, опережая даже аппендицит. Согласно статистике, после 40 лет камни в желчном пузыре формируются у 20 % женщин и у 10 % мужчин. Основным и единственным методом избавления от камней медики называют холецистэктомию – операцию по удалению желчного пузыря.
Образование желчных камней редко обнаруживают на начальном этапе развития. Камни в желчном пузыре формируются очень медленно, в течение 5-10 лет. Появление камней не сопровождается клиническими проявлениями, признаки ЖКБ появляются только во время миграции образований по билиарному тракту.
Раздражение слизистой желчными камнями выдает:
- боль в правом подреберье, отдающая в поясницу, правую лопатку, ключицу;
- приступы тошноты, рвота;
- если камень вклинивается и перекрывает желчный проток, развивается желтуха с пожелтением кожи, осветлением кала и потемнением мочи.
К сожалению, больные часто обращаются к врачу с подобными симптомами. Ранняя диагностика появления камней в желчном пузыре – большая редкость. Чаще всего состояние, которое можно исправить диетой и медикаментами, обнаруживают случайно, при обследовании по поводу другого заболевания.
Нужна ли операция
Основная причина появления камней в желчном пузыре – нарушение обменных процессов. Сбой приводит к изменению состава желчи, ее застою и воспалению стенок ЖП. Результатом патологических изменений становятся камни. Они бывают разные по составу, форме, размеру. Все показатели учитываются при выборе терапии.
Для лечения камней могут применяться различные методики:
- Прием лекарственных средств, в составе которых есть желчные кислоты, назначают для растворения мелких холестериновых камней. Положительный эффект не гарантирован, но возможен после длительного медикаментозного курса на фоне коррекции питания.
- Контактное растворение камней – раствор вводят непосредственно в полость желчного пузыря.
- Крупные желчные камни дробят ударной волной или лазером. Но мелкие фрагменты редко выходят из пищеварительного тракта самостоятельно, поэтому их приходится дополнительно растворять медикаментами.
Стоимость удаления камней из желчного пузыря зависит от типа камней и вида процедуры
На начальном этапе, при билиарном сладже в желчном пузыре, достаточно изменений пищевых привычек и образа жизни. В дальнейшем диетотерапия помогает затормозить процесс образования камней в желчном пузыре, но вылечить болезнь с помощью диеты и медикаментов не получится.
Даже если камни были успешно выведены из желчного пузыря, рецидивы случаются в 100 % случаев. Эксперты утверждают, если патологический процесс запущен, остановить его невозможно. В большинстве случаев рекомендуется удалить пораженный орган с камнями, потому что даже операция по растворению камней с сохранением желчного пузыря не решит проблему – конкременты будут появляться снова и снова.
Хирургическое лечение
Холецистэктомия – это золотой стандарт лечения камней в желчном пузыре. Резекцию ЖП рекомендуется проводить в плановом порядке, когда есть возможность учесть все нюансы и качественно подготовить пациента к операции.
Запускать желчнокаменную болезнь опасно! Даже небольшие камни представляют угрозу для жизни и здоровья пациента.
Если крупные камни способны привести к пролежням, перфорации стенки пузыря, мелкие конкременты опасны по-своему. Они могут перемещаться по билиарному тракту, перекрывать желчный проток и вызывать развитие желтухи и других опасных осложнений.
Многие отказываются от хирургического лечения, предпочитают соблюдать диету и наблюдаться у гастроэнтеролога. Право на отказ от операции у больного есть, но такая тактика небезопасна.
Осложнения развиваются стремительно, и тогда по неотложным показаниям будет проводиться экстренная полостная операция по удалению желчного пузыря.
Поэтому хирургическое лечение важно начать вовремя, чтобы врачи смогли применить щадящие методики.
Показания и противопоказания к операции
Вопрос об оперативном вмешательстве решается после полного обследования пациента и выявления причин образования камней. Абсолютные показания к холецистэктомии:
- камни большого размера (более 2 см);
- конкременты заполняют более половины полости пузыря;
- образования имеют в составе много кальция, билирубина;
- частые приступы желчной колики;
- отсутствие эффекта от консервативного лечения в течение полугода.
Операбельное лечение рекомендуется для всех больных с камнями в желчном пузыре. Заболевание часто сочетается с другими патологиями, при которых необходима операция:
- воспаление слизистой ЖП – калькулезный холецистит;
- «отключенный» пузырь – дисфункция органа;
- деформация – перегиб, перекрут, удвоение ЖП и другие аномалии;
- диффузный полипоз, крупные пристеночные полипы;
- доброкачественные и злокачественные опухоли;
- холестероз – холестериновые отложения в стенке пузыря;
- атония ЖП.
Все эти состояния приводят к значительному ухудшению сократительной способности желчного пузыря, застою желчи, хроническому воспалению. Желчный пузырь постепенно утрачивает свои функции и становится резервуаром для образования камней.
Но операцию могут отложить по следующим причинам:
- обострение соматического заболевания;
- инфекционное заражение;
- воспалительные процессы во внутренних органах;
- истощение или выраженное ожирение.
Возраст старше 60 лет не является противопоказанием к проведению операции. Холецистэктомию не назначают пациентам:
- с декомпенсированной сердечной и дыхательной недостаточностью;
- тяжелым течением сахарного диабета;
- бронхиальной астмой;
- онкологией в анамнезе;
- нарушением свертываемости крови (гемофилией);
- серьезными эндокринными проблемами.
В случае неотложного состояния, когда под угрозой здоровье пациента, решение о хирургическом вмешательстве врачи принимают, взвешивая степень рисков для жизни больного.
Выбор операбельного лечения
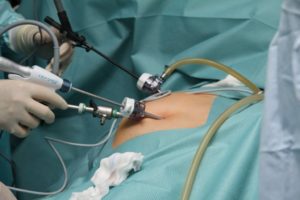
Удаление желчного пузыря с камнями проводят несколькими способами:
| Разновидность | Описание |
| Лапаротомия | Классическая полостная операция, для которой требуется большой разрез на брюшной стенке (15-30 см). Открытая холецистэктомия сопровождается высокой степенью травматизма и длительным восстановительным периодом (2-3 месяца). |
| Лапароскопия | Малоинвазивная методика, проводимая через 3-4 мини-прокола размером не более 1 см. Операция предполагает использование эндоскопического оборудования для выведения операционного поля на экран монитора. В боковые разрезы вводят инструменты для выполнения необходимых манипуляций. Благодаря минимальному травматизму, после лапароскопии пациенты восстанавливаются за неделю. |
| Минидоступ | Открытая операция с разрезом не более 7 см. Холецистэктомия из минидоступа считается более щадящей, чем традиционная полостная резекция. Применяется данная методика при невозможности проведения эндоскопической операции. |
| SILS | Однопортовая лапароскопия – новейший вид лапароскопической операции при камнях в желчном пузыре. Для доступа к пораженному ЖП хирургу достаточно двух сантиметрового разреза ниже пупка. В него вставляют порт с четырьмя отверстиями для нагнетания в брюшную полость теплого газа, введения лапароскопа и гибких манипуляторов. Восстановление после такой операции около 7 дней. |
Каким способом оперировать, зависит от размеров конкрементов, наличия осложнений и общего состояния пациента. Предпочтительнее проведение лапароскопических операций, но их применение невозможно, если выявлены:
- очаги гнойной инфекции;
- диафрагмальная грыжа;
- выраженный спаечный процесс.
Развитие тяжелых осложнений (эмпиемы, абсцесса печени, наличие свищей, билиарный панкреатит, перитонит) является показаниями к полостной операции. Иногда открытый доступ необходим, если во время лапароскопического вмешательства возникли трудности – внутреннее кровотечение, прокол желчного пузыря, повреждение сосудов, сфинктера и другие.
Сегодня опытные хирурги активно внедряют SILS-методику, после которой больной практически не чувствует боли. Если болезненность появляется, то ее легко снять обезболивающими из домашней аптечки. Процент выздоровления после таких операций приближен к 100 %.
Подготовка
Исход операции во многом зависит от подготовительного этапа. Он включает предоперационную диагностику, коррекцию питания, очищение кишечника и психологический настрой. После выбора способа удаления камней в желчном пузыре, врач проводит первичный осмотр и назначает необходимое обследование:
- лабораторное исследование крови и мочи;
- определение группы крови, резус-фактора, коагулограмма;
- электрокардиограмма, флюорография;
- УЗИ печени, желчного пузыря, органов брюшной полости;
- ФГС и колоноскопия (по показаниям).
При необходимости хирург назначает осмотр больного узкими специалистами – аллергологом, гастроэнтерологом, эндокринологом, онкологом, кардиологом. Предварительно больного консультирует анестезиолог по поводу предстоящего наркоза, дает рекомендации по правильной подготовке к общей анестезии.
О приеме лекарственных средств важно сообщить врачу заранее. При необходимости доктор посоветует на время отменить лечение, особенно это касается антикоагулянтов. За 3 дня до холецистэктомии нужно перейти на щадящее питание.
[attention type=green]Основная цель диеты – предупреждение газообразования в кишечнике. Из рациона советуют исключить сырые овощи, фрукты, бобовые, ржаной хлеб, и другие продукты, вызывающие брожение.
[/attention]Накануне удаления желчного пузыря проводят мероприятия по очищению кишечника – клизму.
Послеоперационный период
Желчный пузырь не является жизненно важным органом. После операции человек продолжает жить полноценной жизнью, изменения касаются только системы пищеварения. Поэтому послеоперационный период предусматривает строгое соблюдение диеты и режима питания. Это необходимо для адаптации желудочно-кишечного тракта переваривать пищу без участия желчного пузыря.
В первые дни после холецистэктомии пациенту не разрешается есть. Сразу после операции можно пить воду небольшими глотками, на следующий день некрепкий чай, отвар шиповника. Постепенно в рацион вводят кисломолочные продукты, каши на воде, вареное диетическое мясо, рыбу.
Возможные осложнения
Операционное вмешательство всегда сопряжено с риском негативных последствий. Сразу после операции может повыситься температура тела, появиться сильные боли в области удаленного ЖП. Такие симптомы указывают на воспаление или инфицирование операционной раны во время операции.
В ближайшие недели могут появиться следующие осложнения:
- нарушение микрофлоры кишечника;
- гастродуоденальный рефлюкс;
- дуоденит, гастрит, гепатит;
- избыточное газообразование, диарея;
- боли в животе.
Со временем возможно формирование вентральной грыжи, образование спаек, рубцов, камней в холедохе, холангита. Но самое частое осложнение – постхолецистэктомический синдром, который проявляется:
- болезненностью в желудке и правом подреберье;
- тошнотой, редко рвотой;
- отрыжкой воздухом;
- горечью во рту;
- налетом на языке.
Постхолецистэктомический синдром появляется при несоблюдении врачебных рекомендаций, нарушении питания, но чаще всего осложнение является следствием поздней операции, диагностических ошибок, повреждения сфинктера Одди во время операции, удлинения холедоха.
Реабилитация
Чтобы вернуться к привычному образу жизни без желчного пузыря, следует понимать, что соблюдение диеты, режима питания, отказ от вредных привычек – залог хорошего самочувствия. Для пищеварительной системы реабилитационный период продолжается около года, но даже после полной адаптации диета остается основой ежедневного питания.
В новых условиях тяжелая жирная пища создает большую нагрузку для системы пищеварения. Со временем правила не такие строгие, как в ранний послеоперационный период, но грубые нарушения диеты могут негативно отразиться на здоровье человека и спровоцировать рецидив желчекаменной болезни с локализацией в желчевыводящих путях.
Заключение
Несмотря на появление новых терапевтических разработок в области гастроэнтерологии, врачи и сегодня сходятся во мнении, что если появились камни в желчном пузыре операция должна проводиться обязательно.
Исключением является раннее обнаружение камней, когда лечение сводится к изменению питания и образа жизни.
В остальных случаях коварность заболевания заключается в большом риске развития опасных осложнений, промедление при которых опасно для жизни.
Источник: https://puzyr.info/nuzhna-li-operatsiya-pri-kamnyah-v-zhelchnom-puzyre/
Готовитесь к операции? Что нужно знать и о чем спрашивать?
Это не так! Отсутствие у пациента полного объема информации о хирургии, работе врачей, медсестер и о последствиях вмешательства в организм, изначально ограничивает возможности выбора той или иной медицинской помощи. Необходимо понимать, что делает врач и почему, чем он может помочь лично вам. Не бойтесь задавать вопросы!
Нужно принять решение
Вам предстоит операция? Вы не одиноки в этом! Более 15 миллионов человек ежегодно ложатся под нож хирурга. Большинство операций не являются критичными и проводятся по медицинским показаниям.
Это значит, что у вас есть время выбрать лучшее лечение и пообщаться с врачом, тем самым делая шаг к более безопасному хирургическому вмешательству.
Будьте активны, это залог качественного обслуживания!
Выбор врача одна из самых сложных задач. Можно обратиться к терапевту в больницу, он выдаст вам направление к хирургу. Не будет лишним и самостоятельное обращение в другую клинику за консультацией, например к хирургу, услугами которого уже пользовались ваши друзья и знакомые.
Перечисленные ниже вопросы помогут принять правильное решение, прежде чем вы попадете на операционный стол. Высокопрофессиональный врач всегда готов ответить на вопросы обратившегося к нему человека вне зависимости от его пола и возраста.
Если ответы на интересующие вопросы не понятны вам, попросите хирурга дать более простой ответ или пригласите на консультацию своего друга, который поможет найти общий язык.
Исследования показали, что пациенты, подробно информированные о своем лечении, остаются полностью удовлетворенными результатами проведенных операций.
Почему нужна операция?
Существует множество причин, по которым люди прибегают к пластическим операциям. Некоторые хирургические вмешательства способны облегчить или предотвратить боль. Другие уменьшают симптомы заболеваний и улучшают отдельные функции человеческого организма.
Есть те, что спасают жизнь и те, что находят источник боли. Ваш лечащий врач обязательно расскажет о целях пластических операций. Важно чтобы вы понимали, как планируемое хирургическое вмешательство поможет исправить имеющиеся проблемы.
Например, если что-то требует ампутации, то выясните, почему именно это нужно сделать.
Какие операции рекомендуются?
Попросите врача объяснить последовательность выполнения предстоящей операции, а лучше изучите фотографии, сделанные после проведенных хирургических вмешательств и статистические диаграммы их последствий.
Сколько способов проведения операции?
Большинство хирургических вмешательств оставляет на теле человека разрез огромного размера, хотя существуют и те, что оставляют едва заметный след.
Определенное операционное вмешательство требует от пациента нахождение в стационаре в течение нескольких дней. При операциях небольшой сложности можно отправиться домой в тот же день.
Обязательно спросите врача, почему он считает выбранный им способ более целесообразным.
Существуют ли альтернативные методы?
В некоторых случаях пластическая операция не является единственным решением проблем. Лекарственные средства, ультразвуковые процедуры, диеты и специальные упражнения могут помочь гораздо больше, чем хирургическое вмешательство. Следует узнать у врача об альтернативных методах лечения, их положительные и негативные последствиях. Все это поможет принять единственно верное решение.
Альтернативной хирургическому вмешательству может стать ожидание и постоянное наблюдение за ходом развития вашего недуга.
В результате чего врач сможет более точно проследить динамику улучшения или ухудшения вашего состояния. Если самочувствие ухудшается, то хирург может назначить операцию незамедлительно.
Если же становится лучше, то ставится вопрос о целесообразности проведения хирургического вмешательства вообще.
Сколько будет стоить операция?
Наличие медицинской страховки не всегда покрывает все расходы на обслуживание во время проведения операции. В большинстве случаев это зависит от выбора врача и больницы.
Дополнительную плату за работу врача и послеоперационное наблюдение можно узнать непосредственно у хирурга или медицинского персонала.
Перед проведением операции обратитесь в страховую компанию за разъяснением, какая часть расходов будет оплачена ими.
Каковы преимущества пластической операции?
При посещении врача обязательно спросите о длительности эффекта достигнутого в результате операции. Нередко полученные преимущества сохраняются лишь незначительное количество времени, и спустя определенный срок потребуется повторная операция. Существуют процедуры, в результате которых преимущества сохраняются всю жизнь.
Иногда пациенты ожидают слишком много от предстоящей операции и сильно разочаровываются ее результатами. Попросите врача порекомендовать специальную литературу, способную помочь разобраться в наиболее вероятных последствиях операции.
Каковы риски проведения операции?
Любое хирургическое вмешательство сопряжено с риском. Именно по этой причине следует серьезно отнестись к опасности осложнений после операции и побочным эффектам.
В ходе пластической операции могут возникнуть незапланированные события. Типичным осложнением хирургического вмешательства считается инфекция, кровотечение, реакция на анестезию и случайное повреждение органов.
Наличие хронических заболеваний увеличивает шансы на проявления побочных эффектов.
[attention type=yellow]Хирурги обязательно предупреждают своих пациентов о том, что после операции длительное время может сохраняться отечность и болезненность вокруг разреза.
[/attention]Пластическая операция, как и другие виды хирургического вмешательства неразрывно связана с болью. Спросите врача о том, как можно сделать ее минимальной и что будет делать медицинский персонал, чтобы помочь избавиться от нее. Возможность контролировать болезненность ощущений во время послеоперационного периода поможет скорейшему выздоровлению.
Можно ли не делать операцию?
Узнавая все больше о преимуществах и недостатках хирургического вмешательства, вы можете принять решение об отказе от операции. При этом необходимо выяснить у врача, к каким последствиям приведет ее отсутствие, например, ухудшению самочувствия, появлению боли или исчезновению проблемы.
Нужно ли мнение другого врача?
Консультация у второго специалиста один из самых лучших методов получения информации о необходимости проведения операции. При обращении к другому специалисту не забудьте взять свою медицинскую карту и результаты анализов, чтобы не пришлось их делать повторно.
В свою очередь многие страховые компании настаивают на получение консультации у нескольких хирургов перед проведением сложных операций. Отсутствие практики параллельной консультации у страхователя не лишает вас права обращения за расчетом стоимости планируемой операции.
Какая нужна анестезия?
Применение анестезии во время операции связано в первую очередь с уменьшение болевого эффекта у пациента. На консультации у пластического хирурга можно узнать под местным или общим наркозом будет проходить интересующая вас операция.
При местной анестезии немеет только определенная часть тела и на короткий промежуток времени. Например, посещая стоматолога, любые процедуры дантист проводит после укола новокаина. При этом теряется чувствительность десны в окрестностях только больного зуба.
Не все процедуры, проводимые под местной анестезией, являются безболезненными.
К региональному наркозу относится заморозка более значительного по площади участка тела, способная держаться несколько часов. В большинстве случаев пациент находится в сознании во время операции. Общий наркоз обеспечивает нейтрализацию все организма целиком. При таком методе анестезии вы будете спать во время операции и несколько часов после нее.
Для большинства пациентов анестезия совершенна безопасна. За проведение данной процедуры отвечает врач или медсестра анестезиолог. Оба они должны обладать высокой квалификацией и практическим опытом применения наркоза.
При положительном решении проведения операции обязательно встретьтесь со специалистом, который будет заниматься анестезией. Необходимо сообщить ему обо всех имеющихся противопоказаниях, аллергических реакциях, а также перечислить лекарственные препараты, которые вы принимаете.
К лекарственным средствам в данной ситуации относятся любые витамины и добавки, употребляемые по рецепту и без него.
Сколько времени уйдет на восстановление?
Лечащий врач должен сообщить о том, что нужно делать и чего нельзя делать в первые дни, недели и месяцы после операции. Следует выяснить продолжительность нахождения в больнице после хирургического вмешательства. А также узнать подробно о материалах и препаратах, которые понадобятся в процессе реабилитации дома. Все это поможет значительно ускорить восстановительный период.
Не менее важной является информация о сроках возврата к обычному ритму жизни, регулярным физическим упражнениям, выходу на работу. Не пренебрегайте советам хирурга, если хотите полностью восстановиться после операции.
Как проверить добросовестность хирурга?
Обратитесь в страховую компанию, чтобы узнать с какими хирургами и больницами они чаще всего сотрудничают. Попросите терапевта порекомендовать больницу, специализирующуюся на характерных патологиях. Исследования показывают, что шансы на благоприятный исход операции взаимосвязан с количеством проделанных подобных операций.
Какая квалификация у хирурга?
Желание пациента получать квалифицированную медицинскую помощь вполне объяснимо. Для решения подобной задачи и для контроля над уровнем профессионализма хирургов созданы региональные и федеральные объединения.
Основная их цель это объединение хирургов работающих в стране, способствование обязательному повышению их квалификации, а также проверке их знаний экзаменами.
Подобные объединения заботятся о своей репутации и с радостью поделятся информацией о практикующих пластических хирургах.
Каков опыт проведения операции у врача?
Наиболее эффективный способ снизить риски негативных последствий во время и после операции это найти хирурга, который специализируется на конкретном виде операций. Спросите у врача о его последних успехах и неудачах в хирургических вмешательствах такого рода.
В какой больнице будут оперировать?
Большинство хирургов работают сразу в нескольких больницах. Следует заранее узнать, в каком именно из этих центров будет проводиться операция и как часто подобные хирургические вмешательства проводятся там.
Исследования показали, что доля успешно проведенных операций выше в тех больницах, где общий объем хирургических вмешательств больше.
Если врач предлагает проводить процедуру в центре, где реже всего проводятся подобные мероприятия, то выясните причины.
Какое лечение будет назначено?
Сейчас многие операции проводятся в обычных поликлиниках в кабинетах врачей, а не в специализированных хирургических центрах и отделениях больниц. Такие пациенты возвращаются домой в тот же день.
Амбулаторное лечение считается менее дорогостоящим, так как нет необходимости оплачивать пребывание в больничной палате.
Необходимо выяснить у лечащего хирурга, какое лечение будет по показаниям назначено именно вам.
Как будут работать хирурги?
Практически исключена ошибка выбора части тела в процессе операции. Большинство хирургов в своей работе используют маркеры, которыми обозначают область хирургического вмешательства. Врач наносит специальные обозначения на кожу пациента непосредственно в день операции. Не стесняйтесь попросить об этом хирурга, так от этого зависит ваша безопасность.
Где еще можно найти информацию о пластических операциях?
Существуют региональные и федеральные ассоциации, объединяющие пациентов по характерным проблемам. Их контактную информацию можно найти в телефонном справочнике или в интернете. Также пациенты самостоятельно организуют группы и охотно предоставляют информацию о послеоперационном состоянии, альтернативных методах лечения, впечатлениях от тех или иных врачей и больниц.
Кроме этого можно обратиться в публичные библиотеки специализирующиеся на медицинской литературе. В большинстве медицинских центров созданы собственные библиотеки, и их пациенты могут в любое время подобрать для себя интересующий их материал, книгу или брошюру. А также получить консультации о выборе наиболее достоверного источника в интернете.
Источник: ahrq.gov
Источник: https://www.1nep.ru/plasty/articles/121893/
Преклонный возраст и хирургическое вмешательство: что надо знать?
Благодаря прогрессу хирургии сегодня открываются новые возможности успешного оперирования больных пожилого возраста. И если ранее пациент от 70 лет и выше считался очень «опасным» с точки зрения рисков хирургических операций, то в настоящее время свободно проводятся операции 80 и 90-летних.
В том случае, если хирургическая операция выбирается врачом, как единственно верный и целесообразный метод лечения, обязательно принимаются во внимание особенности физиологии людей преклонного возраста.
Вопрос переносимости операции в каждом случае требует индивидуального рассмотрения.
Специалисты, применяя инструментальные, клинические и лабораторные методы исследования, проводят тщательную оценку систем жизнеобеспечения организма, при необходимости консультируются с кардиологом, терапевтом, неврологом, анестезиологом и реаниматологом.
Согласно данным медицинской статистики, у 25% из числа прооперированных в пожилом возрасте пациентов отмечаются такие послеоперационные осложнения, как нарушения кровообращения, метаболические расстройства и токсические отравления. Они вызваны не столько заболеванием, сколько возрастными изменениями, происходящими в организме пожилых людей.
Безопасность хирургической операции во многом зависит от выбора адекватного метода обезболивания.
Операции в преклонном возрасте: чем опасен наркоз?
Бывают случаи, когда медикаментозное лечение не помогает и требуется экстренное хирургическое вмешательство. Возраст сам по себе не является категорическим критерием к противопоказанию операции. Однако наличие сопутствующих заболеваний может увеличить риск хирургической операции для здоровья и жизни пациента в возрасте 65 лет и старше.
Если противопоказания довольно серьезные, но операция необходима, пациенту могут предложить альтернативный щадящий метод – лапароскопию. Неоспоримыми достоинствами малоинвазивной хирургии являются быстрое заживление, восстановление организма и возможность исключить такой фактор риска, как глубокий наркоз.
При открытых полостных хирургических операциях обязательно применяется общая анестезия. Это чревато для пациентов пожилого возраста, так как в результате осложнения может возникнуть ПОКД (послеоперационная когнитивная дисфункция), которая затем обернется болезнью Альцгеймера или другой формой старческой деменции.
[attention type=red]ПОКД вызывается образованием бляшек бета-амилоидного белка в нервных клетках и наблюдается у 50% прооперированных под общим наркозом пожилых пациентов.
[/attention]И если у более молодых людей данные последствия обратимы и исчезают бесследно через 1-2 года, то у пожилых людей они могут вызвать старческое слабоумие, сопровождающееся потерей памяти и прочими психическими расстройствами.
Послеоперационный уход за больными преклонного возраста
Возможно вас заинтересуют услуги сиделки с проживанием или сиделки для лежачего больного.
Послеоперационный уход за больными направлен на решение двух основных задач:
- предупреждение осложнений;
- облегчение состояния пациента в период восстановления.
Людьми пожилого возраста операционные травмы переносятся сложно. Также ситуация усугубляется высокой чувствительностью к медицинским препаратам и склонностью пациентов к осложнениям.
Вследствие этого пожилые люди чаще страдают послеоперационными изменениями сердечно сосудистой системы, хроническим пневмосклерозом. Нередко возникают проблемы дыхательной системы – уменьшается жизненная емкость легких, возникает пневмония.
Поэтому в предоперационном периоде очень важно научить больного приемам простейшей дыхательной гимнастики, которая позволяет предотвратить застойные явления в легких.
Возникающие из-за низкого тонуса кишечника запоры необходимо свести к минимуму путем назначения соответствующей диеты. Если эта мера неэффективна, потребуется подключение сифонных клизм, активно стимулирующих сокращение мышц кишечника.
Еще одной особенностью организма пожилых людей является сложная адаптивность к изменению внешней температуры. Поэтому после операции необходимо обеспечить оптимальный температурный режим для пациента, который бы исключал чрезмерный перегрев или охлаждение.
При затрудненном мочеиспускании в результате гипертрофии предстательной железы (что у пожилых мужчин встречается довольно часто) и при повышении опасности тромбообразования рекомендуется физическая активность.
Прооперированному больному рекомендуется как можно скорее вставать, а сразу после операции – переворачиваться с боку на бок и выполнять дыхательную гимнастику.
Это ускорит послеоперационное восстановление, предотвратит возникновение осложнений и образование пролежней.
В особом уходе нуждаются и операционные раны. В преклонном возрасте отмечается снижение болевых симптомов, поэтому воспалительные и гнойные процессы в ранах могут протекать незаметно. Раны необходимо регулярно обрабатывать. Швы снимаются на 10-12 день после операции.
Татьяна Василевская
Источник: https://uhod-i-zabota.ru/artikles/advanced-age-and-surgery-what-you-need-to-know
Надо делать операцию
Иногда врач предоставляет пациенту самому решать: «Вы будете оперироваться или пока понаблюдаемся, полечимся пилюлями?».
Таким образом, на несчастного больного взваливают груз решения, от которого зависит его ближайшая жизнь. С одной стороны — если есть выбор, значит, еще не все потеряно.
Но иногда выжидательная консервативная тактика может привести к таким изменениям, когда ни одна операция уже не поможет.
Не упустить момент
Если доктор предоставляет выбор, то больной чаще выберет консервативное лечение, потому что «операция — это страшно». Но что страшнее в итоге — это еще вопрос.
Характерный пример — кровотечение из язвы двенадцатиперстной кишки. Хирург предлагает пациенту оперативно ушить язву, вместе с кровоточащим сосудом. Больной спрашивает: «Доктор, а без операции нельзя остановить?».
Ну что же, доктор честно отвечает, что можно. Действительно, подобные кровотечения во многих случаях лечатся консервативно, особенно если клиника хорошо оснащена эндоскопическим оборудованием.
[attention type=green]И здесь у нас первая проблема: если в клинике дорогая техника отсутствует (а в большинстве районных больниц так и есть), то эндоскопист максимум найдет язву и зарегистрирует кровотечение. Всё, на этом его функция закончена.
[/attention]Такая диагностика, сами понимаете, несовершенна: можно упустить из виду серьезные факторы, способные повлиять на решение о выборе тактики лечения.
Но допустим, оборудование не подвело, диагноз правильный и больного поместили в реанимационное отделение для проведения кровоостанавливающей терапии.
Опять же чаще всего такая терапия приводит к успеху и вопрос об оперативном вмешательстве не возникнет. Но иногда, несмотря на лечение, язва продолжает кровить, чуть-чуть, но постоянно.
При таком непрерывном кровоистечении происходят изменения в свертывающей системе крови, которая постепенно исчерпывает свой потенциал.
И тогда дальнейшая консервативная выжидательная терапия может привести к тому, что кровь вообще перестанет сворачиваться. Я видел кровотечения, когда пациент блюет полным ртом чистой, алой крови, за считанные минуты наполняя тазик. При таком кровотечении даже операция может оказаться бессильной, поскольку кровить будет из любых новых (операционных) ран.
На самом деле шанс остановки кровотечения, пока оно не стало массивным, достаточно высок. Но как предугадать — остановится или хлынет водопадом и в какой момент решаться уже оперировать? Можно брать дополнительные анализы, можно восполнять свертываемость введением свежезамороженной плазмы, но гарантий не даст никто.
Разобраться со страхами
Казалось бы, раз медикаментозное лечение ненадежно, значит, точно лучше оперироваться? Увы, риск, операционных осложнений никто не отменял, и об этом так же честно сообщают больному. При этом хорошо еще, если в больнице работает хирург которому не страшно доверить свое тело, а если он молод и неопытен?
Но риск неудачного вмешательства и осложнений — не единственное, что пугает пациентов. Например, распространенный страх — проснуться во время операции. Возможно ли такое? К сожалению, возможно. Однако сейчас каждая больница оснащена мониторами, контролирующими давление, пульс, ЭКГ, а некоторые даже мониторируют потенциалы с головного мозга, поэтому риск сведен к минимуму.
Другой страх — не проснуться. Да, так тоже бывает. Однако медицина не стоит на месте. Анестетики стали менее аллергенными и менее вредными для сердца.
Мониторы в постоянном режиме регистрируют все изменения в организме, и любые отклонения от нормы отзываются звонком.
А дыхательные аппараты теперь настолько умны, что сами подстраиваются под необходимые к данному конкретному пациенту требования.
[attention type=yellow]И я уважаю тех опытных хирургов, которые подойдут к пациенту и скажут: «Знаешь, Вася, давай не будем тянуть кота за хвост — нужно оперироваться». Сказал, как отрезал, и Василию остается лишь согласиться.
[/attention]С другой стороны, бывает так, что болезни сердца, легких резко усложняют задачу оперативного вмешательства. Вроде нужно резать — но перенесет ли? Тогда чаще больного не трогают и до последнего лечат консервативно.
А вообще, от пациента зависит больше, чем кажется на первый взгляд. Мы, реаниматологи, давно заметили, что если больной сильно желает жить, карабкается, хватается за любую возможность — он выживет! А если больной смирился, то в подавляющем большинстве случаев он загнется, и никакие усилия медиков не помогут.
И решиться уже на операцию
Не так давно я сам встал перед выбором.
В легком нашли образование, маленькое, округлое, с четкими краями. Опытный хирург посмотрел компьютерную томограмму и выдал мне — дрожащему:
— Ну что коллега, точно я не могу сейчас сказать, что там, ты это понимаешь и сам.
Самые точные диагнозы ставят патологоанатомы, а я лишь скажу, что это, скорее всего, такая-то болезнь.
Но, — выдохнул он, зажмурившись от сигаретного дыма, — но мы можем убрать это дело, а можем и понаблюдать: будет рост — будем оперировать, не будет роста — не будем. Живи дальше — наблюдайся. Мое состояние нетрудно представить…
И как вы думаете — что я в итоге ответил? — Доктор, только резать, уберите с меня эту хрень, не хочу я сидеть на пороховой бочке!
— Вот это правильно, — одобрил он, — сдавай анализы, потом пробежимся по кабинетам, потом под нож.
Вот так, только операция, только хардкор! Убрали с меня эту гадость, не буду писать какую, полгода потом химию принимал. Да, было тяжело, да, была слабость и депрессия. Но меня поддержали родные, и я сейчас живу и радуюсь жизни! Об операции мне напоминают только шрам и танталовые швы в легочной ткани на рентгенограмме. И я считаю, что сделал правильный выбор.
И меня удивляют люди, которым операция жизненно необходима, но они отказываются. Почему? При этом они занимают койки в стационаре в надежде непонятно на что.
Однажды поступил больной, еле живой от недоедания, из-за того, что у него не проходила пища в пищеводе, потому как ранее он сдуру выпил уксусную эссенцию и в результате спаечный процесс захватил весь пищевод.
[attention type=red]Когда стало сложно проглатывать твердую пищу, ему предложили бужирование (расширение пищевода металлической оливой, которая насильно проходит по трубке) — отказался. Подождали.
[/attention]Стала проходить только яичная смесь и вода.
Предложили сделать дырку в животе и наложить гастростому, чтобы питаться через нее, — отказался. Что остается делать врачу? Кормить через вену. Но это очень дорого и тяжело для самого организма. Лучшего питания, чем нормальный борщ с мясом, еще не придумали.
Желудочно-кишечный тракт — идеальный механизм по отбору всех необходимых питательных веществ, никакая внутривенная кормежка его не заменит. Поэтому хочешь жить — нужна операция. Но он отказывается, однако и умирать не хочет. А насильно мы заставить не можем…
Поймите, когда нет выбора — надо оперироваться. Если операция может принести облегчение, чего же вы ждете? Есть возможность убрать проблему — убирайте, есть возможность отрезать и натянуть проблему куда надо — натягивайте, есть возможность жить — живите! Остается только выбрать хирурга.
Владимир Шпинев
Фото thinkstockphotos.com
Источник: https://apteka.ru/info/articles/avtorskie-kolonki/nado-rezat/