Чем лечить вирус Коксаки или «вирусную пузырчатку»? Профилактические меры

Вирусная пузырчатка – это инфекция, начинающаяся лёгким недомоганием, позже на коже стоп, ягодиц, кистей, на слизистых оболочках ротовой полости – формируются пузырьки.
По величине они превосходят пузыри от ветрянки, наполнены прозрачной жидкостью, возможно, будут чесаться. При вскакивании во рту, процесс приёма пищи сопровождается болью.
При слабом иммунитете распространение пузырьков осуществляется на большую площадь тела. При лёгком прохождении болезни, симптоматика исчезает за семь или десять дней.
Общие сведения
Терапия – приём лекарственных препаратов, направленных на моделирующий ответ иммунитета. Местная обработка пузырьков антисептическими препаратами необходима для профилактических мероприятий бактериальных осложнений инфекции.
Причины инфицирования
Вирусную пузырчатку ладоней и подошв вызывают особая группировка вирусов – энтеровирусов, а именно – вирусов Коксаки, подвид А16 и энтеровирусов подвида 71. Проявление заболевания от первого вида микробов — пузыри покрывают исключительно ладони, проходит в лёгкой форме.
Энтеровирусы 71 подвида – причина очень заразной, вызывающей эпидемии болезни, осложняющейся дополнительно энтеровирусным менингитом (происходит воспалительный процесс оболочек головного мозга) и энцефалитом (воспалительные процессы самого мозга).
У взрослого населения вирусная пузырчатка возможна, преимущественно, в возрасте старше сорока лет; детский возраст — до десяти лет и те, кто в недавнем прошлом перенёс другую вирусную инфекцию.
Заразна ли?
Заражение происходит:
— воздушно-капельным путём, во время беседы с больным оппонентом;
— при трапезе из одной посуды с больным;
— после любого физического контактирования с заболевшим, когда на кожные покровы здорового индивида попадает жидкость из лишённого крышки пузырька;
— во время поцелуев;
— при попадании частиц испражнений заболевшего в пищевод здорового – при не соблюдении гигиены.
Вирус коварен тем, что заражение может быть не напрямую от заболевшего, но и от:
— личности, которая пребывает в инкубационной поре, длящейся трое — шесть суток;
— носителя вируса – человека с сильной иммункой, не болеющего и чувствующего себя превосходно, но выделяющего вирус с фекальными продуктами;
— перенёсшего данный вирус, в течение примерно трёх месяцев после того, как пузыри в ротовой полости или на конечностях сошли.
Огромный риск испытывают люди с низким иммунитетом и наследственной спецификой верхнего слоя кожи.
Болезни свойственно сезонное проявление: инфекция активна весной, летом и осенью, зной и холод губительно воздействуют на микроорганизмы, которые находятся в окружающей среде. Заражение происходит при посещении новых мест: море, природу, где проживают отличные от своего региона, энтеровирусы.
Иммунная система работает только против вызвавшего болезнь штамму вируса. Прочие подвиды энтеровируса по-прежнему могут быть провокаторами вирусной пузырчатки.
Проявление заболевания
Первичные сигналы начинает подавать организм, спустя три – шесть дней инкубации.
Они не специфичные:
— скорая утомляемость;
— сонливость;
— плохой аппетит и настрой;
— высокая температура тела;
— диарея;
— течение из носа;
— головная боль;
— кашель.
Длительность
Продолжаются они двенадцать – тридцать шесть часов. Позже выявляется симптоматика вирусной пузырчатки, которая предоставляет возможность постановки верного диагноза. На стопах, кистях, возможно на ягодицах, бёдрах и гениталиях образуются пузыри в виду овала или удлиненной конфигурации; с прозрачной жидкостью, в случае занесения бактерий, цветовая гамма пузырька изменяется на белёсый.
Ещё они болят и чешутся; вокруг очерчены красноватым ободком; после лопания образуются болезненные эрозии в поперечнике достигающие трёх миллиметров, окаймлённые красным ободком; позже язвы превращаются в корки, отваливающимися через пару – тройку дней, не образуя шрамов на коже.
Если заболевание дошло до рта, то любое попадание пищи или жидкость вызывает боль. Температура тела не стабильна, пузыри желтоватого оттенка с красноватым ободком вокруг.
Высыпания сопровождает галитоз. Помимо высыпаний в ротовой полости, у детей примечательны кашель, рвота, потом формируются пузырьки на конечностях — на подошвах, ладонях, боках стоп и кистей. При тяжёлой форме заболевания сыпь переходит на локтевые суставы, колени, промежность и ягодицы. Заболевание приводит к росту лимфатических узлов под челюстью и на шее.
Вирусная пузырчатка рта схожа с ангиной, по этой причине для точного диагностирования необходима консультация доктора — инфекциониста.
[attention type=yellow]Пять суток заболевшего мучает высокая температура при любом месте высыпания, позже она стабилизируется, сопровождаясь чувством облегчения. Весь период, от начала болезни до полного отпадания корок, насчитывает около десяти дней. Потом ещё три месяца вирус выходит с фекалиями из организма.
[/attention]При вирусной пузырчатке конечностей, спустя семь дней и более, у человека, возможно, будут отслаиваться ногтевые пластины. Через четырнадцать дней вырастают новенькие ноготочки.
Диагностику проводит инфекционист, который назначит сдачу анализов — серологические исследования крови, кала, ликвора. Итоговые результаты поступят спустя четырнадцать дней. Используется ещё цитология исследования жидкости, содержащейся в высыпаниях.
Лечение
Терапевтические действия консервативны:
— противовирусные препараты — «Виферон», «Циклоферон», «Лаферон»;
— подавляющие иммунную систему — два вида: глюкокортикостероиды («Преднизолон», «Дексаметазон») и цитостатики, подавляющие деление иммунных клеток («Азатиоприн», «Сандиммун», «Метотрексат»);
— жаропонижающие препараты — «Ибупрофен», «Нимесил», «Мефенаминовая кислота», «Парацетамол». «Аспирин» или ацетилсалициловую кислоту в качестве жаропонижающих препаратов использовать строго запрещено, в частности в детском возрасте до десяти лет;
— для устранения зуда необходимы антигистамины — «Цетрин», «Фенистил», «Диазолин».
Местную обработку кожной поверхности проводят антисептическими препаратами -«Хлоргексидин», «Мирамистин», «Метиленовый синий». Во рту лечат лекарствами — «Фортеза», «Орасепт». Проходят очищение крови.
Профилактические мероприятия
Для собственной безопасности не отправляйтесь на отдых заграницу после перенесённой в недалёком прошлом болезни. Обязательно соблюдение личной гигиены. Во время ухода за больным вирусной пузырчаткой, касаться его кожи с высыпаниями важно только в перчатках.
Источник: https://iplastica.ru/kosmetologia/nedostatki/kozhnie/infekcionnoe-zabolevanie-virusnaya-puzyrchatka-simptomy-i-lechenie.html
Энтеровирусная инфекция при беременности: признаки, лечение и последствия

Энтеровирусная инфекция – острое заболевание, причиной развития которого являются вирусы Коксаки и ЕСНО. Эти возбудители устойчивы к различным воздействиям, включая замораживание, обработку эфиром, 70% спиртом. Заражение энтеровирусной инфекцией при беременности – достаточно редкое явление.
Возбудитель нейтрализуется воздействием УФО, нагревания, обработкой поверхностей хлорсодержащими растворами. Чаще всего данное заболевание фиксируют у детей и молодых людей.
Путь передачи энтеровируса Коксаки при беременности, так же как возбудителей из группы ЕСНО, от человека к человеку. Выделяют следующие механизмы заражения:
- воздушно-капельный;
- контактно-бытовой;
- фекально-оральный.
Пик фиксирования заболеваний приходится на период август – октябрь.
Энтеровирус проникает в организм через слизистую рта, глотки, желудочно-кишечного тракта. Зачастую это сопровождается воспалительным процессом с локализацией в этом месте:
- энтеровирусной диареей;
- ринофарингитом;
- герпангиной.
После перенесения недуга у больного вырабатывается стойкий иммунитет к нему. Зачастую присутствуют перекрестные иммунные реакции с другими серотипами вируса.
Симптомы и признаки энтеровирусной инфекции у беременных
Клиническое течение заболевания зависит от типа инфекции. Инкубационный период может длиться вплоть до 10 дней, но чаще всего составляет 2-3 суток. Выделяют следующие признаки, характерные для всех энтеровирусных инфекций:
- Общеинтоксикационный синдром – лихорадочное состояние, слабость, ломота в суставах, головная боль, озноб, диарея, рвота.
- Катаральный синдром – першение в горле, конъюнктивит, ринит, фарингит, боль при глотании.
- Рецидивы – после практически полного излечения болезнь опять проявляется в полную силу.
Присутствуют следующие типовые формы течения энтеровирусной инфекции:
- Энтеровирусная диарея – может быть как самостоятельным заболеванием, так и сопровождать другие клинические формы. Характерная особенность – стул без патологических примесей. Испражнения до 10 раз в сутки.
- Острый катар верхних дыхательных путей. Часто вместо него ставят диагноз – ОРВИ. Оба эти заболевания проявляются одинаково. Отличие – более выраженная интоксикация и катаральный синдром.
- Трехдневная лихорадка – 72 часа высокой температуры и болевого синдрома, ломоты в суставах.
- Энтеровирусная или краснухоподобная экзантема. Вместе с общей интоксикацией, поражением верхних дыхательных путей на теле появляются красные высыпания. Как правило, это происходит на 1-3 день после начала болезни. Примерно через 4-5 суток они исчезают. Сложность состоит в том, что визуально они могут полностью соответствовать высыпаниям, появляющимся при скарлатине, краснухе, кори. Очень редко встречается петехиальная форма.
- Герпангина – в зеве образуются папулы, которые могут объединяться в эрозии диаметром до 7 мм. Начало течения характеризуется болью при глотании, першением в горле. На 4-7 сутки афты полностью заживают.
- Эпидемический геморрагический конъюнктивит. Одновременно с общей интоксикацией и наличием катаральной симптоматики фиксируют острое развитие конъюнктивита. Вначале он односторонний, но к 3 суткам болезнь переходит и на второй глаз. Общее самочувствие пациента практически нормальное. Конъюнктивит проходит примерно на 14 сутки после начала лечения.
- Эпидемическая миалгия. Характеризуется сильнейшей интоксикацией с температурой до 40°. Острые болевые приступы, продолжительность которых может достигать 48 часов.
Намного реже встречаются следуют клинические типы – серозный менингит, энцефалит, миелит, энтеровирусный перикардит, миокардит.
Для точной диагностики применяют вирусологические и серологические исследования.
Лечение энтеровирусной инфекции при беременности
Этиотропная терапия отсутствует, то есть, нет лекарственных препаратов, направленных на борьбу именно с определенной формой энтеровирусной инфекции.
Для лечения назначают симптоматические и общеукрепляющие медикаменты. Это касается и ситуаций, когда фиксируется энтеровирусная инфекция на 14 неделе беременности или в последнем триместре.
При необходимости назначают противосудорожную терапию, ноотропные препараты. Антибиотики выписывают для профилактики бактериального заражения.
Последствия энтеровирусной инфекции для мамы и плода
Установлено, что при правильном лечении энтеровирусов при беременности на 1, 2, 3, триместрах заражение плода отсутствует. Его фиксируют в ситуациях, когда заболевание у пациентки протекает в латентной форме. Именно с этим связывают проявление синдрома внезапной детской смерти.
В виде клещевого энцефалита энтеровирусная инфекция во 2 триместре беременности последствия имеет достаточно серьезные. Поэтому необходимо принимать максимальные меры, направленные на предотвращение укосов клещами. Лучше отказаться от прогулок в лесу, по траве в парковых зонах.
Источник: https://mirmam.pro/beremennost/problemy-beremennykh/opasna-li-enterovirusnaya-infektsiya-pri-beremenno
Опасен ли для беременных вирус Коксаки? Влияние на плод, методы лечения
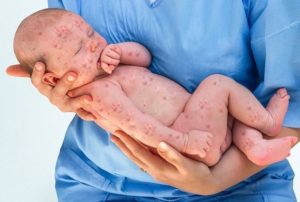
Как правило, вирус Коксаки не представляет серьезной опасности. Это обычная энтеровирусная инфекция. У взрослых людей она проходит быстро и не влияет на общее состояние здоровья.
Но есть особые предостережения для беременных женщин у медиков. В чем особенность вируса Коксаки? Опасен ли для беременных? И если да, то насколько?
Что такое вирус Коксаки?
Вирус Коксаки, дающий интенсивную зудящую сыпь, на самом деле распространен во всех водоемах по всему миру. Это заболевание давно известно и является преимущественно детской болезнью.
В основном заболевают дети от 3 до 9 лет, которые часто тянут в рот грязные игрушки. В нашей медицине это заболевание попросту называют синдромом «рука-нога-рот».
Название такое, поскольку сыпь возникает именно на этих участках тела.
Вызывает сыпь энтеровирус, который распространяется и воздушно-капельным путем, и контактно. Болезнь очень быстро распространяется, вызывая эпидемии. Вирус, попадая на слизистую рта, проникает в кровь, затем в кишечник. И размножается уже в кишечнике.
Коксаки — теплолюбивый вирус, поэтому очаги эпидемии обычно возникают в самые жаркие летние периоды. Любой контакт с личными вещами больного или его чихание рядом с вами уже является достаточным условием, чтобы заболеть.
Инкубационный период — около 6 дней. При повышенной влажности и жаркой погоде шансы заболеть сильно возрастают.
Симптомы инфекции
Спутать с другими инфекциями вирус Коксаки сложно. У него есть характерные признаки, которые можно определить и без участия врача.
Яркие признаки инфекции такие:
- сыпь преимущественно во рту, на ладонях и стопах;
- зуд;
- лихорадка;
- иногда боли в мышцах.
Все же в большинстве случаев никаких проявлений может и не быть. Эта кишечная инфекция, бывает, просто бессимптомно размножается в кишечнике, и человек, сам того не зная, является опасным переносчиком энтеровируса. Сыпь и покраснение — классические проявления заболевания, но бывают и другие формы.
Формы заболевания, вызываемого вирусом Коксаки
Заболевание, как мы говорили, может никак не проявляться и развиваться скрытно. Но, в зависимости от различных факторов, болезнь может проявляться в нескольких формах.
Перечислим их:
- Гриппоподобная форма. Протекает сравнительно легко. У больного незначительно повышается температура и симптомы напоминают легкое ОРЗ. Если ребенок или взрослый переболел этим синдромом, никаких непредвиденных осложнений не возникает.
- Экзантема энтеровирусная. Классическая форма, выражающаяся в сыпи. Обычно тяжелых последствий также не бывает.
- Плевродиния — синдром сопровождается сильной болью в мышечных тканях груди. Происходит воспаление этих мышц.
- Кишечная форма — протекает очень остро. Температура поднимается до 39–40 0C. У больного отмечается частая рвота, расстройство желудка. Обычно у детей данная форма протекает легче.
- Синдром с проявлением геморрагического конъюнктивита. Симптомы этой формы такие: резь в глазах, слезотечение, нагноение.
Скрытая форма наиболее опасна, так как инфекция остается в организме и никак не лечится, но последствия не заставляют себя ждать. И хоть болезнь на первый взгляд безобидна, тревогу вызывают серьезные осложнения, вплоть до поражения коры мозга. Но такие поражения крайне редко возникают.
Сам вирус имеет 2 вида:
- Коксаки А (24 подтипа);
- Коксаки B (6 подтипов).
Не так прост вирус Коксаки. Опасен ли для беременных набор таких симптомов, как сыпь, боль в грудных мышцах или рвота? Эти проявления не опасны, но отклонения могут возникнуть у несформировавшегося плода.
Вирус Коксаки как влияет на плод?
Это как раз тот вид заболевания, который опасен для будущего ребенка. Даже если сама женщина легко переносит вирус Коксаки, инфекция часто приводит к задержке развития плода или аномалиям. Вирус преодолевает плацентарный барьер. К чему это приводит? Вариантов патологий может быть несколько:
- Ребенок страдает внутриутробно от гидроцефалии и рождается с водянкой.
- Происходит замирание беременности и женский организм избавляется от плода. То есть происходит выкидыш.
- Плод в целом развивается нормально, но страдает сердце. Ребенок родится с серьезным пороком сердца.
- Возможны также пороки в мочеполовой системе.
Если человек болел этим синдромом, у него сформированы уже антитела. Но если женщина в первый раз встретилась с этим вирусом в период беременности, то защитить ни себя, ни ребенка ее иммунитет, ослабленный к тому же беременностью, в принципе не может. Поэтому последствия в таком случае наиболее серьезные.
Если женщина «подхватывает» вирус группы В, то выкидыша, скорей всего, не будет, но высок риск заражения ребенка прямо в процессе родов. Это тоже очень опасно для новорожденного организма. Весьма распространенным последствием такого заражения при родах или в первые часы после них являются тяжелые неврологические отклонения у ребенка.
В каком триместре беременности вирус наиболее опасен?
Итак, что мы знаем про вирус Коксаки? Опасен ли для беременных женщин и плода? Самым опасным периодом, конечно, считается 1 триместр, когда закладывается нервная трубка и основные внутренние органы. Что мы знаем про влияние вируса Коксаки при беременности? Последствия для плода и матери не оптимистичны. Вероятность выкидыша в первые 10–12 недель очень высока.
В это время категорически нельзя подвергаться опасности заражения. Нужно избегать загрязненных водоемов, общественных бассейнов. Беременная должна часто мыть руки и не есть овощи либо фрукты грязные, прямо с грядки.
Опасен вирус Коксаки и во втором триместре беременности. Отзывы уже переболевших женщин о таком опыте печальны. Нельзя оставлять это заболевание без внимания в любом триместре, но чем меньше срок, тем серьезнее последствия.
Осложнения у новорожденных
Мы описали вирус Коксаки, опасен ли для беременных, также обсудили. Теперь расскажем о последствиях заражения вирусом новорожденных.
Дети страдают от следующих осложнений:
- перикардит;
- печеночная недостаточность или врожденный гепатит;
- энцефаломиокардит;
- пневмония.
Заболевшие энцефаломиокардитом дети часто погибают. А если удается их спасти, то такие младенцы после перенесенного заболевания остаются инвалидами.
Даже если ребенок заразился от матери при родах, врачи рекомендуют продолжать грудное кормление. Ведь антитела матери передается малышу при вскармливании.
Лечение энтеровируса Коксаки при беременности
Первое, что надо сделать, если в доме кто-то болен данным синдромом — это изолировать его в отдельное помещение и дать личную посуду. Беременная женщина не должна контактировать с заболевшим. Ведь что такое вирус Коксаки? Это инфекция, которая способна проникнуть через плаценту и нанести существенный вред плоду. Чем лечить вирус Коксаки при беременности?
Обычно лечение симптоматическое. Больному даются всем известные жаропонижающие средства от температуры. Но так как большинство аптечных препаратов противопоказаны, когда женщина ждет ребенка, то ей дают интерферон небольшими дозами. Но до 14–15 недели даже его использовать запрещено.
У ребенка должен выработаться собственный интерферон. Искусственный препарат может вызвать выкидыш. Вообще, при беременности нельзя самостоятельно лечить инфекции. Нужно сразу же обращаться к врачу.
Профилактика инфицирования
Вирус Коксаки во время беременности, как сказано, очень опасен для плода. Как не допустить заражения? Во-первых, нужно тщательно мыть все фрукты и овощи. Не рекомендуется переохлаждаться. Запрещено купаться в реках со стоячей водой. Нужно почаще гулять на свежем чистом воздухе.
Если в доме есть старший ребенок, следите, чтобы он также постоянно мыл руки с мылом после улицы, а не просто споласкивал.
Все игрушки, приносимые с улицы, нужно дезинфицировать. Вирус долго может находиться в окружающей среде без носителя. Но если кто-то один заразился, болезнь быстро переходит ко всем членам семьи.
[attention type=red]Соблюдение этих простых правил поможет снизить риск заражения столь опасным энтеровирусом, как вирус Коксаки.
[/attention]Источник: https://FB.ru/article/352543/opasen-li-dlya-beremennyih-virus-koksaki-vliyanie-na-plod-metodyi-lecheniya
Инфекции при беременности: список опасных инфекций, их влияние на беременность и плод
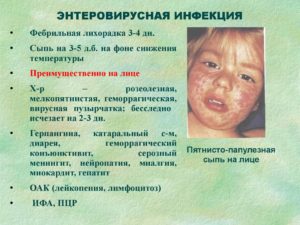
К сожалению, жизни и здоровью женщины ее ребенка угрожают опасные инфекции при беременности. Для предупреждения неприятностей врачи предлагают сдать анализы на этапе планирования зачатия или на ранних сроках развития плода. В этом посте рассматривается список скрытых инфекций, которые влияют на беременность отрицательно.
Гонорея
Во время беременности вызывает плачевные последствия бактериальная инфекция под названием Neisseria gonorrhoeae, возбудитель чаще переходит через половой контакт.
Симптомы острого или хронического заболевания могут проявиться через 3-7 дней или не возникать никогда. Болезнетворные бактерии ряда Гонококков прогрессируют на слизистых урогенитальной системы.
У женщин-носителей из половых органов идут гнойные или слизистые выделения, их беспокоит боль и жжение в уретре, акты мочеиспускания частые и болезненные. Ребенок заражается внутриутробно или при родах.
Известно, что влияние инфекций на плод выражается в таких диагнозах как офтальмия новорожденных (вызывает слепоту), вульвовагинит, отит и хориоамнионит. Не исключено появление гонококкового сепсиса, иногда развивается артрит и менингит.
Палочка Коха
Опасная патология обозначается как Mycobacterium tuberculosis и передается воздушно-пылевым способом. В группе риска беременные, перенесшие туберкулез ранее или женщины-носители микобактерий туберкулеза. Возбудитель опасен тем, что вызывает деструктивные процессы в тканях легких.
Хламидии
Считается, что в организме 40% всех представительниц женского пола находится возбудитель Chlamydia trachomatis. Наиболее распространенный диагноз — уретрит (воспаление в уретре), также бывают такие заболевания как пельвиоперитонит, бартолинит и сальпингит. Могут быть диагностированы эндометрит и эндоцервицит.
В запущенных случаях, когда уже развились спайки и непроходимость труб, возбудитель выступает причиной внематочной беременности и ранних выкидышей. Если женщину правильно не лечить, то у плода задерживается развитие или он умирает. Также среди осложнений конъюнктивит, пневмония и фарингит.
После болезни могут быть диагностированы бронхит, проктит, уретрит и вульвовагинит.
В-стрептококки
Бактерии, относящиеся к Стрептококкам из группы В, могут не вызывая недомоганий, существовать как представитель влагалищной микрофлоры. Замечено, что Streptococus agalactiae отрицательно влияет на беременность.
Против данной инфекции нет вакцин, иногда она не вызывает патологий, а в некоторых случаях провоцирует сложные состояния у женщин, например, фасцит, сепсис и инфекция в мочевыводящих путях, эндометрит. Также бывают последствия: эндокардит, менингит и абсцесс.
Стрептококковый возбудитель отражается на детях, вызывает мертворождение, менингит, нарушения дыхания, сепсис.
Бледная спирохета
Сегодня широко распространена Treponema pallidum — инфекция, передающиеся половым путем и представляющая опасность для ребенка.
Если беременность проходит без врачебного контроля, то вероятность появления бледной спирохеты (второе название бледная трепонема) у детей — 89%.
Возможно внутриутробное инфицирование ребенка через плаценту или при родах, что чревато врожденным сифилисом, который всегда влечет осложнения.
Трихомониаз
Поразительно, но диагноз Trichomonas vaginalis за год ставится 180 миллионам пациентов. Возбудитель относится к группе ЗППП, так как переходит к человеку при половом контакте.
Патология часто прогрессирует вкупе с грибами, гонококками, хламидиями и уреаплазмой. Заболевшие женщины страдают от эндоцервицита, вагинита, уретрита и вульвита.
Если ребенок получает бактерии при родах, то у него могут быть диагностированы уретрит, вульвовагинит.
Листерия
Врачи говорят, что грамположительные палочковые бактерии Листерии могут негативно действовать на детей, так как способны проникать через плаценту. Если обнаружен возбудитель Listeria monocytogenes, то чаще всего в организме ребенка возникают патологии.
Уреаплазма и микоплазма
У распространенных возбудителей Ureaplasma urealyticum и Mycoplasma hominis отсутствует клеточная стенка, потому их невозможно уничтожить, принимая антибиотики. Многие авторитетные источники предлагают рассматривать их отдельно от простейших, бактерий и вирусов.
У женщин с микоплазмой могут быть диагностированы эндоцервицит, вагинит и уретрит. Инфекция в острой форме часто является причиной задержек развития, реактивного уреаплазмоза, выкидыша и различных патологий плода.
Женщина, в организме которой прогрессирует уреаплазменная инфекция, замечает прозрачные выделения, боли в области живота, воспаление матки и труб.
Инфекции при беременности: для женщины и ребенка опасны гонорея, туберкулез, хламидии, В-стрептококки, бледная трепонема, трихомониаз, листерии, микоплазма, уреаплазма, токсоплазма, кандида, малярия, ветрянка, краснуха, гепатит, ЦМВ, ВИЧ, простой герпес, ОРВИ
Токсоплазмоз
Огромное количество женщин сталкивается с инфекцией Toxoplasma gondii, она опасна тем, что беспрепятственно попадает через плаценту к ребенку.
Печальными последствиями такого заражения является смерть плода внутриутробно или после рождения на свет.
Если ребенок выживает, врожденная патология переходит в сложные поражения нервной системы, отклонения в сетчатке и хориоидной части глаз. Будьте осторожны, данная инфекция от кошек может передаваться человеку.
Candida albicans
Иммунодефицит на фоне ВИЧ, лечение широко действующими антибиотиками, состояние сахарного диабета — могут быть почвой для развития патогенной грибковой среды Candida albicans. Из всех беременных, около 36% женщин имеют данный грибок, считается, что он не может вызвать пороков у ребенка, хотя он инфицируется при родах.
Малярия
Выраженный вред может нанести Plasmodium Falciparum в том случае, если организм еще не знаком с инфекцией и женщина забеременела впервые. Состояние больных тяжелое, часто приводящее к смерти.
Ветрянка
Тот, кто перенес заболевание в детском возрасте, получает природный иммунитет. У беременных инфекция может вызвать смерть. Также отметим, что вирус проникает через плаценту. Он провоцирует патологии или вызывает замершую беременность.
Краснуха
Как мы знаем в анализ на торч-инфекции входит краснуха, которая опасна тем, что 65% заболевших впервые рожающих женщин сталкиваются со сложнейшими расстройствами в развитии или смертью детей.
Вероятность негативных последствий для плода снижается по мере нарастания сроков: при инфицировании в первом триместре риск болезни плода равен 80%, заражение в 13-14 недель подразумевает риск 70%, 26 недель — 25%.
[attention type=green]Считается, что заражение женщин после 16 недели часто не отражается на детях, в редких случаях пропадает слух. Врожденная краснуха в первые недели может проявляться малой массой тела, увеличением селезенки и печени, патологиями костей, менингоэнцефалитом и лимфаденопатией.
[/attention]По мере роста диагностируют глухоту, сердечные дефекты, микроцефалию и умственную отсталость, глаукому и катаракту, сахарный диабет.
Гепатит
При гепатите сильно страдает печень и иные части организма. Самые часто встречающиеся — вирусы гепатита В, D, С. Известно, что разновидность вируса D прогрессирует вкупе с остальными, усугубляя их картину.
Носителем гепатита В можно являться, не имея симптомов, хроническая форма чревата обострениями, карциномой, циррозом.
Ученые мало знают по гепатит С у детей, но считается, что при этой патологии может иметь место увеличение, недостаточность или опухоли печени.
Цитомегаловирус
Как правило, от цитомегаловирусной инфекции страдает плод, так как в его развитии появляются отклонения. Часто диагноз врожденный ЦМВ сопряжен с потерей слуха.
Вероятность диагностирования церебрального паралича как следствия прогрессирования цитомегаловируса — около 7%. Кроме того, назовем и другие последствия: микроцефалия, увеличение селезенки, увеличение печени, хориоретинит, тромбоцитопения.
Порядка 10% всех детей рождаются с ЦМВ, но половина из них переживают особо тяжелое течение заболевания.
ВИЧ
Дети с ВИЧ-инфекцией — особенные, у них наблюдается характерная симптоматика с раннего возраста. У четвертой части пациентов инфицирование перерастает в СПИД. Печально, но у детей быстрее прогрессирует ВИЧ, нежели у взрослых. Благодаря современной медицине, часто удается минимизировать или совсем избежать заражения ребенка от мамы.
Простой герпес
Провокаторами заболевания являются вирусы простого герпеса первого и второго типа. Заболевание может развиваться скрыто. Вероятность передачи ребенку генитального и других видов герпеса при родах высокая.
Изредка вирус проникает через плацентарный барьер, преимущественно это происходит в 3 триместре. Первый вирус герпеса отличается тем, что идет без симптомов или в легкой форме без последствий.
Герпетическая инфекция второго типа — причина сложных неврологических патологий у ребенка, например, энцефалит.
ОРВИ
Под всем знакомым термином ОРВИ скрываются респираторные инфекции. Вирусы способны значительно осложнить вынашивание ребенка или вызвать отклонения развития. Особую опасность представляет грипп.
Когда вирус проникает в организм в первом триместре, развиваются грубые дефекты.
Интересно, что при заражении до 12-недельного срока существует 2 варианта событий — произойдет спектр нарушений, вызывающих смерть или все параметры беременности останутся в норме и ребенок вообще не пострадает.
Когда инфекция закрепляется в организме после 12-недельного срока, минимален риск проблем, но все же нельзя исключать, что повышается вероятность ранних родов, кислородного голодания, фетоплацентарной недостаточности. Многие женщины переносят ОРВИ, большинство из них не сталкиваются со сложностями и рожают здоровых детей.
Беременность и инфекции
Если вы планируете беременность, то сначала узнайте, какие анализы сдают на инфекции. Большинству мам назначают анализ крови для выявления инфекционных возбудителей из группы TORCH (сюда относят герпес, токсоплазмоз, краснуху, цитомегаловирус, другие обследования могут быть добавлены на усмотрение лечащего врача).
Также в обязательном порядке проводится диагностика инфекций, распространяемых половым способом (в эту категорию входят рассмотренные хламидиоз, микоплазмоз, гонорея, вирус папилломы и трихомониаз).
Кровь исследуют на предмет гепатита В, гепатита С, сифилиса и ВИЧ. Каждая беременная женщина сдает мочу и ряд мазков, что несет немало важной информации о состоянии здоровья. Немаловажно, что для рождения детей без патологий и сохранения собственного здоровья, вести здоровый образ жизни, вовремя лечиться и обследоваться должны оба партнера.
Кроме вышерассмотренных расстройств у беременных часто встречаются еще ряд проблем, которые могут отражаться на ребенке. Например, в организм проникают кишечные, почечные, ротавирусные, стафилококковые возбудители или бактериальная инфекция Гарднерелла.
Самолечение и применение народных средств недопустимо. Расшифровкой анализов и выбором медикаментов занимается исключительно лечащий врач. Желательно рассказывать ему обо всех недомоганиях, чтобы он смог адекватно оценить состояние организма.
Если вы будущая мама и вам назначена сдача анализов, то отнеситесь к этому делу максимально серьезно и ответственно.
Врачи прекрасно знают, чем грозит то или иное заболевание, поэтому стремятся как можно раньше обнаружить инфекцию в организме женщины, подобрать эффективное и безопасное лечение (свечи, таблетки, капельницы, инъекции), чтобы не спровоцировать осложнения у матери и плода. Если требуется ложитесь в клинику и покупайте дорогие препараты, на здоровье нельзя экономить.
Источник: https://mixfacts.ru/articles/infekcii-pri-beremennosti-spisok-opasnyh-infekcij-ih-vliyanie-na-beremennost-i-plod
Беременность: какие последствия может вызвать вирус коксаки
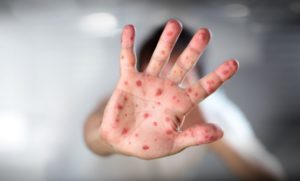
Существуют вирусные заболевания, которыми рано или поздно инфицируются 95% всех людей в мире. Энтеровирусы поражают в основном детей.
У взрослых они выявляются редко, потому что к этому времени человек уже приобретает к ним стойкий иммунитет. Материнское молоко надежно защищает грудных детей от возможного заражения.
В данной статье речь пойдет о том, может ли быть опасным вирус коксаки при беременности, какие осложнения он способен вызвать в период развития плода.
Особенности вируса
Коксаки – маленькие РНК вирусы из семейства «Picornavirales». Медики выяснили, что существует две группы подобных микроорганизмов:
- Группа «А» включает в себя 23 серотипа.
- Группа «В» насчитывает 6 серотипов.
Если заражение происходит во время беременности, для женщины оно не представляет опасности. Для плода угрозу несут только серотипы группы «В». Такие микроорганизмы способны спровоцировать у еще не родившегося малыша тяжелые осложнения.
Причины и пути заражения
Периоды вспышки инфекции приходятся на лето–осень, когда повышается влажность воздуха. Беременная может заразиться от родственников, у которых энтеровирусная инфекция протекает бессимптомно. Вирусы передаются при непосредственном контакте с носителем воздушно-капельным путем, попадают в организм вместе с пищей или водой, через предметы и одежду.
Заразить плод сложно. Его надежно защищает от влияний извне плацента. Но и она не может оградить будущего малыша от всех болезней. Существует три способа передачи вируса от матери плоду:
- Через родовые пути беременной женщины.
- Через плаценту при высокой концентрации вируса в крови матери.
- Через маточные трубы.
Важно помнить, что вирус Коксаки не всегда негативно влияет на развитие плода. Опасны только серотипы группы В.
Диагностика
При наличии типичных проявлений энтеровирусных инфекций беременным женщинам необходимо обращаться за медицинской помощью. Важно подтвердить диагноз и выявить серотип, который вызвал недомогание.
Для этого достаточно проведения двух лабораторных тестов:
- Серологическая диагностика: определение активности антител к вирусным клеткам, находящимся в крови. При положительной реакции выявляется титр активности антител более чем в четыре раза.
- ПЦР исследование смывов из носоглотки и кала.
Чтобы оценить общее состояние женщины, акушер-гинеколог назначит проведение анализа крови и мочи. При подозрениях на инфицирование внутренних органов составить полную картину запущенности процесса позволит МРТ, ЭКГ, УЗИ и рентгенография.
Частота заражения
Сегодня нет статистики, способной продемонстрировать, как часто происходит инфицирование плода. Поэтому сложно предсказать, завершится беременность благополучно или возникнут осложнения. Здесь также нужно учитывать, что не всегда приобретение вируса приводит к негативным последствиям.
Симптомы у беременной и новорожденного
Как выяснилось, заболеть вирусом Коксаки несложно, он чрезвычайно заразен. Первые признаки появляются на второй или десятый день после его проникновения в организм.
Начало болезни всегда острое: резко поднимается температура тела до 39 градусов, появляется сильная головная боль, по всему телу проходит ломота.
Такие симптомы говорят о том, что в клетках слизистых оболочек глотки, носа, тонкого кишечника скопились вирусные частицы. Они уже попали в кровоток и начали мигрировать по организму.
Через два дня на слизистой рта, внутренней поверхности щек, миндалинах появляются маленькие болезненные язвочки. Потом они образуются на ладонях, стопах, между пальцами ног. Кто болел ветрянкой, знает, как выглядит подобная сыпь.
Она быстро распространяется и захватывает новые участки: появляется на плечевом поясе и ягодицах больного человека. Высыпания не вызывают зуда, при классическом течении инфекции температура тела через три дня нормализуется.
Но недомогание на этом не проходит, начинаются понос, тошнота, рвота.
Подобная клиническая картина характерна для тяжелого течения энтеровирусной инфекции. Бывают случаи, когда у беременных женщин преобладают одни признаки и отсутствуют другие.
- Если заболевание проявляется в виде сыпи в ротовой полости и на миндалинах, диагностируется герпангина.
- Если вирус Коксаки вызывает лишь ломоту в суставах, ставится диагноз «эпидемическая миалгия».
- Когда вирусные частицы вместе с кровотоком пробираются в нервную систему и там оседают, происходит поражение оболочек головного мозга и развивается серозный менингит.
- Некоторые серовирусы Коксаки вызывают временный паралич мышц ног, тогда в клинике появляются симптомы полиомиелита.
- Если у беременной женщины возникают только кожные высыпания на теле, развивается энтеровирусная экзантема.
Новорожденный ребенок у кормящей мамы не болеет. В период вскармливания в грудном молоке имеются антитела, которые мешают болезнетворным микроорганизмам активно размножаться.
Когда кормление грудью отсутствует, угроза инфицирования сохраняется, младенец может легко заразиться.
Основные симптомы – понос, увеличенная печень, высокая температура тела (от 38 и выше), кардиограмма может показать поражение сердца, в самых тяжелых случаях развиваются менингиты.
В каком триместре беременности вирус представляет угрозу
из-за особенностей внутриутробного развития при нормальном течении беременности инфицирование будущего малыша от матери невозможно. произойти это может лишь тогда, когда у женщины снижены защитные силы организма, когда становится возможным повреждение оболочки плаценты.
- если заражение плода произошло в первом триместре беременности, возможен самопроизвольный выкидыш.
- возникновение осложнений во втором триместре связано с тем, какой серотип участвует в инфицировании. серотип а3 спровоцирует гибель плода, серотипы в3 и в4 способны вызвать кардиоваскулярные дефекты. заражение на ранних сроках серовирусом а9 приведет к развитию серьезных нарушений в работе жкт.
- в третьем триместре любая инфекция может привести к возникновению у плода пороков или спровоцировать мертворождение.
осложнения протекания беременности
возникнуть они могут тогда, когда женщина болеет описываемым заболеванием в первый раз. у иммунитета нет защитных антител, поэтому вирус беспрепятственно распространяется по организму и проникает через плаценту. подобные явления способны спровоцировать многоводье, плацентарную недостаточность, задержку развития плода.
как уже было сказано выше, для плода инфицирование на ранних сроках гестации представляет серьезную угрозу. чем меньше срок беременности, тем тяжелее будут последствия. патологии у плода могут быть разными, но чаще всего вирус коксаки приводит к рождению детей с пороками сердца, мочеполовой системы, гидроцефалии.
осложнения у новорожденных в зависимости от группы вируса
течение болезни во многом зависит от штамма и особенностей организма. интенсивность проявления клинической картины бывает умеренной или тяжелой с летальным исходом.
подобные осложнения способны спровоцировать следующие разновидности болезни:
- миокардит – редкая форма, которая может привести к поражению сердца. начинается всегда остро: у младенца наблюдаются понос, лихорадка, признаки острой сердечной недостаточности, увеличивается печень, изменяется сердечный ритм.
- асептический менингит нередко сопровождается энцефалитом, запускающим необратимые последствия. начинается с простого недомогания. затем появляются головные боли, лихорадка, ригидность мышц шеи. обострение длится неделю, после этого наступает явное облегчение. но оставлять без лечения подобные состояния нельзя.
- симптомы серозного менингита схожи с полиомиелитом: сильная головная боль, лихорадка, рвота, ломота во всех конечностях. в качестве осложнений могут возникнуть тяжелые желудочно-кишечные расстройства, пневмония, ателектазы легких.
- самая безобидная форма – герпетическая ангина. новорожденные ею болеют чаще, чем другие дети. во время заболевания на слизистой рта и миндалинах появляются красные высыпания, воспаляются шейные лимфоузлы. острый период длится пять дней, потом болезнь сдает позиции и отступает.
после перенесенного заболевания у ребенка вырабатывается иммунитет.
лечение
Лечить или не лечить энтеровирусные заболевания, решать врачу. Как правило, легкие формы не требуют госпитализации беременной женщины. Сократить сроки течения инфекции позволяют следующие рекомендации. Больной надлежит:
- Соблюдать постельный режим, пока недомогание не пройдет.
- Придерживаться ограничительного питания. Важно снизить нагрузку на организм, отказавшись от приема тяжелой пищи. Полезно исключить из рациона продукты, способные вызвать аллергию (шоколад, мед, цитрусовые, яйца). Если диагностируется герпетическая форма инфекции, пища должна употребляться в протертом виде.
- Увеличивать питьевой режим (если нет противопоказаний). Обильное питье способствует вымыванию инфекции. В день нужно выпивать около двух с половиной литров жидкости. Это могут быть чаи, ягодные морсы, фруктовые компоты.
- Строго соблюдать правила личной гигиены, постоянно проветривать жилье. Важно создать условия, при которых температура в комнате не будет превышать +20 градусов по Цельсию.
Сегодня не существует медикаментов, способных уничтожить вирус Коксаки в организме беременной женщины. Но взрослому человеку могут быть прописаны средства, купирующие симптоматику заболевания.
Это жаропонижающие препараты, витаминные комплексы, антигистаминные средства. Чаще всего врачи рекомендуют заменять синтетические лекарства фитопрепаратами.
Они помогают организму беременной женщины справиться с нагрузками, вызванными инфекцией, при этом не оказывают на будущего малыша негативного влияния.
Тяжелые формы Коксаки требуют подключения интерфероногенов, иммуноглобулинов, лейкоцитарного интерферона. Антибиотики в терапевтические схемы включаются только тогда, когда добавляются другие инфекции, поражающие внутренние органы беременной женщины.
Профилактика
Приведенный выше материал позволяет понять, насколько сложными могут быть последствия заражения энтеровирусными инфекциями. Если родные болеют, будущей маме стоит на время уехать из дома и поселиться там, где нет угрозы для заражения. Отсутствие контактов с инфицированными людьми – главная профилактика заболевания.
Минимизировать риск заражения можно, соблюдая следующие правила:
- Часто мыть руки, используя антибактериальные средства.
- Фрукты и овощи ошпаривать кипятком.
- Употреблять в пищу только свежеприготовленную еду, пить только кипяченую воду.
- Отказаться от употребления готовых блюд на улицах и в заведениях, в которых соответствие санитарным нормам ставится под сомнение.
- Повременить в период вынашивания ребенка с купанием в открытых водоемах, в общественных бассейнах, аквапарках.
- По возможности избегать пребывания в общественных местах, где наблюдается скопление большого количества людей.
- Вести активный образ жизни, соблюдать принципы здорового питания, укреплять иммунитет.
Предотвратить появление нежелательных осложнений можно, регулярно посещая гинеколога, ведущего беременность. В первом триместре важен постоянный мониторинг состояния здоровья.
В третьем триместре беременная женщина должна еще бережнее относиться к себе и малышу. Любые отклонения от нормы требуют записи на консультацию к профильному врачу.
Ранняя диагностика и правильное лечение способны минимизировать негативное воздействие на плод и предупредить развитие сложных патологий.
https://dermatologiya.su/virusnye/koksaki/virus-koksaki-pri-beremennosti
Источник: https://zen.yandex.ru/media/id/5ac6188977d0e6294fa5bef6/5acf1bb69e29a2ab30e67788