Осложнения после прививок у детей

Каждая прививка может вызвать собственный вариант осложнения. Но также имеются осложнения, общие для всех вакцин, которые могут развиваться у детей.
К таким относят следующие состояния: анафилактический шок, который развивается в течение суток после введения вакцины; аллергические реакции, вовлекающие весь организм – отек Квинке, синдром Стивена-Джонсона, синдром Лайела и т.д.
; сывороточная болезнь; энцефалит; энцефалопатия; менингит; неврит; полиневрит – синдром Гийена-Баррэ; судороги, которые развиваются на фоне невысокой температуры тела – менее 38,5oС, фиксирующиеся на протяжении года после проведенной вакцинации; паралич; нарушение чувствительности; вакцино-ассоциированный полиомиелит; миокардит; тромботическая тромбоцитопеническая пурпура; гипопластическая анемия; коллагенозы; уменьшение количества лейкоцитов в крови; абсцесс или язва в месте укола; лимфаденит – воспаление лимфатических протоков; остеит – воспаление костей; келоидный рубец; крик ребенка не менее 3 часов подряд; внезапная смерть. Данные осложнения могут развиваться после различных прививок
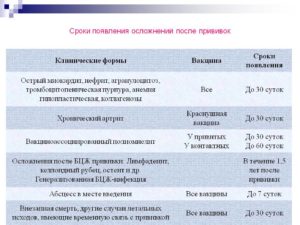
Все осложнения от вакцины АКДС принято подразделять на местные и системные.
осложнения АКДС и АДС-м и время их развития после вакцинации:
Значительное увеличение и уплотнение в месте инъекции
Местное 24 – 48 часов
Отек места инъекции больше 8 см в диаметре
Местное 24 – 48 часов
Местное 24 – 48 часов
Местное 24 – 48 часов
Крик непрерывный в течение 3 и более часов
Системное До двух суток
Повышение температуры тела выше 39,0oС
Системное До 72 часов
Судороги фебрильные (при температуре 38,0oС и выше)
Системное 24 – 72 часа
Судороги афебрильные (при нормальной температуре)
Системное 1 год после вакцинации
Системное До 24 часов
Системное До 7 суток
Системное До 48 часов
Системное До 48 часов
Системное До 72 часов
Тяжелые аллергические реакции (отек Квинке, крапивница и т.д.)
Системное До 72 часов
Снижение давления, мышечного тонуса
Системное До 72 часов
Системное До 72 часов
Менингит или энцефалит
Системное До 1 месяца
Системное До 1 месяца
Системное До 1 месяца
Уменьшение количества тромбоцитов
Системное До 1 месяца
Осложнения после прививки от гепатита В
Прививка от гепатита В может вызывать следующие осложнения, которые развиваются в указанные сроки:
Повышение температуры тела – до 3 суток.
Выраженная реакция в месте введения вакцины (боль, отек более 5 см, краснота более 8 см, уплотнение более 2 см) – до 2 суток.
Головные боли, раздражительность, плохой сон – до 3 суток.
Нарушения пищеварения – до 5 суток.
Насморк – до 3 суток.
Боли в мышцах и суставах – до 3 суток.
Анафилактический шок – до 1 суток.
Аллергии (отек Квинке, крапивница и т.д.) – до 3 суток.
Понижение давления, мышечного тонуса, потеря сознания – до 3 суток.
Артрит – с 5 дня в течение 1 месяца.
Судороги на фоне нормальной или повышенной температуры – до 3 суток.
Менингиты, энцефалиты, нарушения чувствительности – до 15 суток.
Полирадикулоневрит – до 1 месяца.
Осложнения после вакцинации от полиомиелита
Головная боль, раздражительность, расстройство сна
Повышение температуры тела
Расстройство пищеварения и нарушение аппетита
Сильная реакция в месте введения вакцины – боль, отек, краснота и уплотнение больших размеров
Вакцино-ассоциированный полиомиелит 3 – 40 сутки
Аллергические реакции (отёк Квинке, крапивница, синдром Стивенса-Джонсона или Лайела)
Вялый паралич 3 – 40 сутки
Осложнения после прививки БЦЖ
генерализованная БЦЖ-инфекция – через 2-18 месяцев;
остеомиелит – через 2-18 месяцев;
остеит – чере з 2-18 месяцев;
воспаление лимфатических протоков – через 2 – 6 месяцев.
Осложнения после прививки от ветрянки, кори, краснухи, комбинированной КПК и вакцины Приорикс Приорикс представляет собой один из вариантов комбинированной вакцины против кори, паротита и краснухи.
Прививки против данных инфекций вызывают практически одинаковые реакции и осложнения.
Так, подъем температуры может наблюдаться только на 4 – 15 день после вакцинации, а сильная местная реакция наблюдается в первые двое суток, и выражается в формировании сильного отека более 5 см, покраснения более 8 см, и уплотнения — более 2 см.
[attention type=yellow]Кроме того, прививки против ветрянки, кори, краснухи и комбинированная КПК способны вызывать следующие осложнения в соответствующие сроки:
[/attention]лимфаденопатия – с 4 по 30 сутки;
головная боль, раздражительность и расстройство сна – на 4 – 15 сутки;
неаллергическая сыпь – через 4 – 15 дней;
расстройство пищеварения – через 4 – 15 суток;
насморк – с 4 по 15 день;
боли в суставах и мышцах – с 4 по 15 день;
анафилактический шок – первые сутки после инъекции; аллергические реакции (например, отёк Квинке, крапивница, синдром Стивенса-Джонсона или Лайела) – до 3 суток;
сниженное давление и мышечный тонус, потеря сознания – до 3 суток; артрит – с 4 по 30 сутки;
судороги на фоне температуры – с 4 по 15 день;
менингит, энцефалит, нарушение чувствительности – с 4 по 42 сутки;
полирадикулоневрит – до 1 месяца;
свинка, воспаление яичек у мальчиков (орхит) – с 4 по 42 день;
уменьшение количества тромбоцитов – с 4 по 15 сутки.
Поствакцинальные осложнения
Поствакцинальные осложнения – различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и др.
) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и др.). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой.
Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Общие сведения
Поствакцинальные осложнения – патологические состояния, имеющие причинную связь с профилактической прививкой, нарушающие состояние здоровья и развитие ребенка.
Проведение профилактической вакцинации в педиатрии направлено на формирование протективного иммунитета, не позволяющего развиться инфекционному процессу при повторном контакте ребенка с патогенном.
Кроме индивидуального типоспецифического иммунитета, массовая вакцинация детей преследует цель создания коллективного (популяционного) иммунитета, призванного прекратить циркуляцию возбудителя и развитие эпидемий в обществе.
С этой целью в России принят Национальный календарь профилактических прививок, регламентирующий перечень, сроки и порядок проведения обязательной и дополнительной вакцинации детей от рождения и до совершеннолетия.
В некоторых случаях у ребенка возникает неожидаемый, патологический ответ организма на вакцинацию, который расценивается как поствакцинальное осложнение. Частота поствакцинальных осложнений сильно варьируется в зависимости от вида прививки, используемых вакцин и их реактогенности.
Согласно имеющимся в литературе данным, «лидером» по развитию поствакцинальных осложнений является прививка против коклюша, дифтерии и столбняка – частота осложнений составляет 0,2-0,6 случаев на 100 тыс. привитых.
При вакцинации против полиомиелита, против кори, против паротита нежелательные последствия наступают в 1 и менее случае на 1 млн. вакцинированных.
Причины поствакцинальных осложнений
Возникновение поствакцинальных осложнений может быть связано с реактогенностью препарата, индивидуальными особенностями организма ребенка, ятрогенными факторами (техническими погрешностями и ошибками при проведении иммунизации).
Реактогенные свойства той или иной вакцины, т. е способность при введении в организм вызывать поствакцинальные реакции и осложнения, зависят от ее компонентов (бактериальных токсинов, консервантов, стабилизаторов, растворителей, адъювантов, антибиотиков и др.
); иммунологической активности препарата; тропности вакцинных штаммов к тканям организма; возможного изменения (реверсии) свойств вакцинного штамма; контаминации (загрязнения) вакцины посторонними веществами.
Различные вакцины значительно отличаются по количеству и тяжести побочных реакций; наиболее ректогенными из них считаются БЦЖ и АКДС-вакцины, наименее «тяжелыми» — препараты для прививок против полиомиелита, против гепатита В, против паротита, против краснухи и др.
Индивидуальные особенности организма ребенка, обусловливающие частоту и тяжесть поствакцинальных осложнений, могут включать фоновую патологию, обостряющуюся в постпрививочном периоде; сенсибилизацию и изменение иммунной реактивности; генетическую предрасположенность к аллергическим реакциям, аутоиммунной патологии, судорожному синдрому и пр.
Как показывает практика, частой причиной поствакцинальных осложнений выступают ошибки медицинского персонала, нарушающего технику прививки.
К их числу может относиться подкожное (вместо внутрикожного) введение вакцины и наоборот, неправильное разведение и дозировка препарата, нарушение асептики и антисептики при проведении инъекции, ошибочное использование в качестве растворителей других лекарственных веществ и т. д.
Классификация поствакцинальных осложнений
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
- интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде;
- вакцинальные реакции;
- поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и др.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Источник: https://dou99.ru/privivki/oslozhneniya-posle-privivok-u-detej
Возможные осложнения и последствия после прививки БЦЖ: что считается нормальной реакцией а что нет

БЦЖ – это первая прививка, которая ставится ребенку.
Вакцинация проводится спустя всего несколько дней после появления малыша на свет. Благодаря этому удается защитить еще неокрепший организм от столь опасной болезни, как туберкулез.
В некоторых случаях после прививки БЦЖ отмечаются осложнения. Стоит разобраться, когда изменения в состоянии ребенка считаются нормой, а когда нужна помощь врача.
Сущность вакцины
БЦЖ – препарат, призванный предупредить развитие туберкулеза. В его составе содержится живой и “мертвый” штамм возбудителя заболевания. В организм вводится туберкулезная инфекция в ослабленной форме. За счет этого начинается синтез антител.
Таким образом риск заражения сводится к минимуму. Кроме того, создается защита к переходу болезни со скрытой формы в открытую.
Когда проводится иммунизация
Введение препаратов проводят неоднократно. Впервые иммунизация выполняется еще в роддоме, на 3-4 сутки после появления крохи на свет. Ревакцинация нужна в семилетнем возрасте, а также в 14 лет.
Иногда постановка прививки показана взрослым.
Ревакцинация людей в возрасте 20-35 лет однократно проводится в следующих случаях:
- отсутствуют документы, подтверждающие проведение иммунизации;
- происходит контакт с носителем инфекции;
- вакцинация ранее не проводилась.
Реакция организма на вакцину
В поствакцинальный период у детей в организме начинается интенсивная выработка антител. Введенный под кожу препарат, провоцирует специфическую аллергическую реакцию.
На месте укола в подкожных слоях скапливаются лимфоциты, вступающие в борьбу с возбудителем инфекции. За счет этого на кожных покровах появляется соответствующая реакция.
Какая реакция считается нормой
Иммунный ответ на вакцину считается нормой. Это указывает на активный синтез антител и создание мощного защитного барьера к инфекции.
При появлении следующих изменений повода для беспокойства нет:
- папула размером не превышает один сантиметр;
- ткани вокруг места укола выглядят здоровыми;
- на месте укола максимум через полгода образуется рубец;
- повышение температуры отмечается на протяжении не более трех дней и не сопровождается другими негативными изменениями.
Подобные симптомы расцениваются, как вариант нормы. При их появлении повода для беспокойства нет.
Процесс образования рубца
Спустя определенный период после постановки БЦЖ у новорожденных на месте укола отмечается появление пятнышка, со временем преобразующееся в уплотнение. Диаметр его не превышает один сантиметр.
Вскоре после этого на пораженной области появляется пузырек, наполненный жидкостью. Когда он лопается, то покрывается корочкой.
Только после ее отпадения на месте инъекции образовывается рубец. Его длина находится в пределах 3-10 миллиметров. Появившийся на коже шрам, указывает на эффективность вакцинации.
Возможные побочные эффекты
Побочное действие вакцины наблюдается очень редко.
У ребенка могут отмечаться следующие нежелательные изменения:
- повышенная температура тела;
- раздражительность;
- увеличение в размерах лимфатических узлов;
- понос;
- насморк;
- аллергия;
- общее ухудшение самочувствия;
- плаксивость;
- потеря аппетита;
- кашель;
- нарушения сна (чрезмерная сонливость, инсомния).
Как правило, подобная симптоматика в лечении не нуждается. Побочные эффекты самостоятельно исчезают спустя 2-3 суток после иммунизации.
Осложнения после прививки
Последствия вакцинации бывают достаточно серьезными. Рассматривать их, как вариант нормы, нельзя. Нужно сразу обращаться за помощью в медицинское учреждение. Врач подберет подходящую тактику терапии.
Возможные поствакцинальные осложнения у грудничка:
- Лимфаденит. Воспаление лимфоузлов отмечается с левой стороны в подмышечной области. Возникает воспалительный процесс при проникновении возбудителей болезни в региональные лимфатические узлы. Лимфаденит у малыша протекает в умеренной степени и сопровождается симптомами интоксикации. Не исключен гнойный процесс в лимфоузлах. Также возможно образование свищей. Необходимо хирургическое вмешательство. Пораженные лимфатические узлы иссекаются.
- Кожные реакции. Нагноение сильное, разливается за место введения вакцины. Папула наполнена гноем, может самостоятельно раскрыться, образуя мокнущую область большого размера. Отмечаются такие изменения, если младенец поражен первичным иммунодефицитом.
- Холодный абсцесс. Отличается от нормального инфильтрата. Появляется спустя месяц после БЦЖ. Его возникновение обусловлено несоблюдением правил вакцинации. Пораженная область не болит. Как правило, общее состояние не ухудшается. Негативные изменения возможны при самопроизвольном вскрытии холодного абсцесса и вытекании его содержимого.
- БЦЖ-остеомиелит. Считается самым опасным осложнением. Поражена оказывается костная система. Патологический процесс развивается постепенно, медленно. Первые симптомы наблюдаются спустя три месяца после вакцинации. Причиной развития болезни может быть некачественная вакцина. Также остеомиелит развивается при иммунодефиците.
- Келоидный рубец. Появляется при внутрикожном введении препарата. Окончательное формирование грубых рубцов наблюдается спустя год после вакцинации. При отсутствии должной терапии рубец увеличивается в размерах, провоцирует появление болевых ощущений, зуда. Применяются консервативные методы терапии. Ребенок находится под наблюдением фтизиатра, хирурга, педиатра.
- Изъязвления, превышающие в диаметре десять миллиметров. Указывают на повышенную чувствительность к компонентам введенного препарата. Опасность язв заключается в риске проникновения инфекции. Кроме того, компоненты БЦЖ могут не оказать должного эффекта.
- Генерализованная БЦЖ-инфекция. Отмечается очень редко. Защитные функции организма при этом отсутствуют полностью. Причина развития осложнения – иммунодефицитное состояние.
Что делать при повышении температуры
Иногда в поствакцинальный период у ребенка повышается температура. Незначительное изменение показателей термометра опасений не вызывает. Это нормальная реакция организма на введенный препарат. Помочь малышу можно с помощью жаропонижающих средств.
Если температура не снижается в течение трех суток – нужна помощь врача. Расценивать подобные изменения, как иммунный ответ на вакцину, нельзя. Вероятнее всего, в организм проникла инфекция, нуждающаяся в лечении.
Побочные действия и осложнения при вакцинации взрослых
Появление побочных эффектов в поствакцинальный период у взрослых наблюдается крайне редко. Как правило, на месте введения препарата отмечается появление инфильтрата. Возможно также воспаление лимфатических узлов и появление келоидного рубца.
Среди допустимых побочных эффектов выделяют следующие:
- покраснение пораженной области;
- скопление гноя на месте укола;
- незначительное повышение температуры.
Появление любых осложнений – повод для обращения к врачу.
Как предотвратить негативные изменения
Свести к минимуму риск развития осложнений удастся при соблюдении следующих рекомендаций:
- Исключить наличие противопоказаний. Пройти осмотр у педиатра, сдать анализы.
- На момент постановки прививки ребенок должен быть здоров.
- Избегать посещения людных мест за трое суток до вакцинации и столько же времени после нее.
- Не обрабатывать инфильтрат антисептическими средствами, мазями, растворами.
- Не мочить место прививки в течение суток.
- Не выдавливать самостоятельно гной и не сдирать образовавшуюся корочку. Папула должна вскрыться сама. Корочка отпадает также без вмешательства со стороны.
- Недопустимо заклеивать инфильтрат пластырем. Не стоит также накладывать марлевую повязку на пораженную область. Она должна быть открытой.
- Следить, чтобы место куда делается инъекция, было чистым. Недопустимо, чтобы на нем скапливались бактерии.
- Подобрать малышу мягкую, не сковывающую движения одежду во избежание повреждения папулы.
- Следить за состоянием малыша. Любые негативные изменения – повод для немедленного обращения в медицинское учреждение.
Частота развития осложнений
Развитие осложнений, по статистике, в процессе иммунизации младенцев отмечается крайне редко. Частота негативных изменений составляет 0,02%-0,004%. При ревакцинации нежелательные последствия отмечаются еще в меньшем числе случаев – 0,001%-0,0001%.
Причиной осложнений чаще всего выступает неправильная техника введения препарата, когда инъекция подкожная, а не внутрикожная.
Тяжелые последствия в виде распространения БЦЖ-инфекции отмечаются только у малышей с тяжелой формой иммунодефицита, больных СПИДом. При этих состояниях проведение процедуры противопоказано.
Иммунизация БЦЖ крайне важна. С ее помощью удается защитить малыша от развития туберкулеза. Переносится эта процедура легко.
Единственным ее негативным проявлением выступает инфильтрат.
[attention type=red]Побочные эффекты и осложнения в поствакцинальный период – редкость. Тем не менее нужно следить за состоянием ребенка. При ухудшении его состояния сразу следует обращаться в медицинское учреждение.
[/attention]ПредыдущаяСледующая
Источник: https://naprivivku.ru/posle-vakcinacii/oslozhnenija-posle-privivki-bczh.html
Противопоказания вакцинации и возможные осложнения после прививки
Вакцинация против опасных инфекций давно стала привычной процедурой. Ежегодно ученые выпускают все новые, более эффективные и безопасные, вакцины. Перечень медицинских показаний и хронических заболеваний, которые прежде служили вескими основаниями для медицинского отвода от вакцинации, становится все короче, а осложнения после прививок встречаются все реже.
Этому способствуют и регулярные клинические исследования, которые убедительно доказывают, что даже дети с некоторыми хроническими болезнями нормально переносят вакцинацию, при этом в их организме вырабатывается устойчивый иммунитет к опасным возбудителям.
Какие существуют противопоказания к прививкам
Однако противопоказания существуют, тем не менее, для каждой вакцины. Их перечень определен Минздравом РФ, подробно расписан в инструкциях по применению препаратов и во внутренних медицинских документах по вакцинопрофилактике.
По поводу пользы и возможности развития осложнения от вакцинации до сих пор не прекращаются споры между специалистами: иммунологами, педиатрами, вирусологами.
Большинство из разработанных вакцин предназначены для здоровых людей. Когда есть опасения, что прививка может ухудшить состояние здоровья, вполне разумно перенести ее введение до восстановления пациента.
Состояния, которые считаются противопоказаниями для вакцинации
- те, что увеличивают риск поствакцинальных осложнений;
- затрудняют определение причины заболевания при его появлении.
Противопоказания традиционно делятся на три основные группы
- при абсолютных (постоянных) противопоказаниях прививки не проводятся вообще;
- временные (относительные) – прививки переносятся на более поздний срок;
- ложные (неоправданные) противопоказания для проведения вакцинации.
Абсолютные противопоказания на практике встречаются крайне редко, не чаще 1% от всех случаев.
К абсолютным противопоказаниям врачи относят
- иммунодефицитное состояние;
- злокачественное новообразование;
- аллергия;
- t больше 40˚С после прививки;
- сильная местная отечность, покраснение больше 80 мм в диаметре;
- судороги, другие неврологические реакции.
Если прежде уже была тяжелая реакция организма на введение прививки, повторную вакцинацию от этого заболевания проводить нельзя.
Особой осторожности требует применение живой вакцины. К ней относятся:
- БЦЖ;
- вакцина против кори, краснухи, эпидемического паротита;
- прививка от полиомиелита противопоказания имеет достаточно серьезные.
Эти вакцины нельзя использовать для прививания ослабленных пациентов, их заменяют безопасными инактивированными вакцинами. В других ситуациях педиатр принимает решение перенести срок прививки в выздоровления ребенка.
Временные противопоказания к прививкам у детей
Основанием для временного отказа от вакцинации могут послужить ОРВИ, другие заболевания в острой форме или обострение хронической болезни. Прививки не стоит делать в течение 2-4 недель после болезни. Когда причиной медотвода оказалась острая вирусная или кишечная инфекция, прививку можно будет сделать сразу после того, как состояние ребенка нормализуется.
Особенно актуально это для сезонных прививок от гриппа: своевременная вакцинация позволит сформировать иммунитет к моменту массового заболевания населения и избавить малыша от ненужного риска.
Если внушает опасения сложная эпидемиологическая ситуация, прививки (от гриппа, например) можно делать и при ОРВИ – окончательное решение принимает врач.
Этим он берет на себя всю ответственность за возможные осложнения или нетипичные реакции на вакцинацию.
Основанием для временного отказа от прививания живыми вакцинами считаются переливание крови и введение иммуноглобулинов. Ученые разработали правила, предписывающие врачам давать отвод по медицинским показаниям от прививок от 6 недель до 3-х мес после применения иммуноглобулина.
После вакцинации не рекомендуется вводить иммуноглобулин в течение 2-х недель, чтобы не нарушить естественный процесс иммунизации организма.
Потребуется не менее 6 месяцев после лечения иммуносупрастивными препаратами, чтобы иммунитет ребенка восстановился до необходимого уровня. Только по истечении этого времени можно проводить вакцинацию.
Ложные противопоказания к прививкам
Термином «ложные противопоказания» врачи обозначают целый спектр состояний, которые нередко оказываются необоснованными причинами отказа от вакцинации.
В числе этих состояний:
- железодефицитная анемия;
- перинатальная энцефалопатия (этот термин означает поражение ЦНС плода в результате травмы или кислородного голодания);
- врожденные пороки (в том числе пороки сердца в стадии компенсации);
- дисбактериозы;
- стабильные неврологические состояния (синдром Дауна, ДЦП, акушерские парезы и параличи), которые не считаются противопоказаниями к прививке от гриппа и прочим инфекциям таким детям.
- склонность к аллергии, экзема, астма. Для большинства таких больных прививки еще более важны, чем для здоровых детей, поскольку инфекционные заболевания они переносят значительно тяжелее. Но в этом случае родителям лучше получить консультацию врача-аллерголога;
Современные вакцины можно использовать даже на фоне нескольких патологий. В целом же наличие противопоказаний не означает, после вакцинации обязательно будет осложнение. В таких ситуациях необходимо, чтобы состояние детей и необходимость проведения прививки оценивал узкий специалист.
Какие осложнения от прививок возможны у детей
Учитывая иммунобиологические свойства вакцин, нужно понимать, что их введение может вызвать определенные реакции со стороны иммунной системы. Даже самый опытный врач не сможет предугадать, как организм поведет себя в каждом конкретном случае.
По совокупности признаков такие реакции делятся на две основные категории:
- поствакцинальная реакция (ПВР);
- поствакцианальное осложнение (ПВО).
Поствакцинальные реакции не угрожают здоровью ребенка. Реакция организма на введение вакцины свидетельствует о том, что организм изучает «врага» и борется с чужеродным агентом.
Вреда ребенку эти реакции не приносят, длятся они недолго и обычно проходят самостоятельно.
Возможно образование уплотнений и красноты в месте инъекции, общее недомогание, небольшое повышение температуры тела – это наиболее типичная реакция на любые прививки.
Осложнения после прививки АКДС и некоторые другие вакцины порой вызывают реакцию организма, которая значительно выходит за пределы допустимых физиологических норм. Иногда это может повлечь различные нарушения здоровья, которые потребуют специализированной помощи.
Опасные осложнения после прививок
Среди наиболее частых и опасных осложнений – аллергические реакции в любых формах.
Среди них:
- сывороточная болезнь;
- анафилактический шок;
- отек Квинке.
Эти опасные состояния могут развиться в результате гиперчувствительности организма к одному из компонентов вакцины и требуют немедленных реанимационных мероприятий. К счастью, такие острые реакции организма как осложнения после прививки АКДС и полиомиелита (и некоторых других) встречаются крайне редко, но они все же порой случаются, и это должны учитывать и врачи, и родители.
Вторая группа осложнений – поражения головного мозга и периферической нервной системы.
Для их предупреждения необходимо перед вакцинацией сделать общие анализы мочи и крови, контролировать состояние ребенка. Если у малыша есть какая-либо неврологическая патология, обязательно проконсультируйтесь по поводу вакцинации с врачом-невропатологом, который наблюдал ребенка.
[attention type=green]По большому счету, использование разрешенных вакцин не гарантирует отсутствие побочных эффектов. По статистике ВОЗ, в 1 случае на 5 миллионов вакцинаций от кори развивается осложнение в форме коревого энцефалита.
[/attention]Вакциноассоциативный полиомиелит развивается в 1 случае на 1,5 миллиона вакцинаций и только при введении в организм живой вакцины.
Прививка БЦЖ осложнения в виде заражения туберкулезом дает в среднем один раз на 1 000 000 прививок.
Каждый случай осложнения от прививок регистрируется специалистами, тщательно изучается и анализируется. Это делается для того, чтобы выявить причину и избежать даже малейший риск повторения ситуации. Если у специалистов возникает подозрение на ненадлежащее качество вакцины, уничтожается вся партия.
Рекомендации педиатров
Чтобы свести к минимуму риск осложнений от прививок, нужно следовать рекомендациям педиатров:
- обязательно поставьте педиатра в известность, что ребенок перенес болезнь, куда-нибудь ездил, поменял место жительства, детский сад или школу;
- если у ребенка есть заболевания нервной системы, сердца, почек, это потребует получить консультацию узких специалистов; понадобится особая подготовка к прививке или использование ослабленных вакцин;
- обязательно скажите врачу, если предыдущая прививка сопровождалась необычной реакцией (особенно это касается вакцины АКДС);
- понаблюдайте за действиями медперсонала: медсестра обязана проверить срок годности, температуру хранения, соответствие партии вакцины на ампуле и на упаковке перед тем, как вскрыть ампулу;
- данные о вакцине вносятся в амбулаторную карту и в специальный прививочный журнал;
- в течение получаса после вакцинации не уходите из поликлиники. При развитии ранней аллергии это позволит медикам вовремя оказать необходимую помощь;
- если у ребенка склонность к аллергии, врач должен назначить курс антигистаминов: до прививки и в течение нескольких дней после нее.
Если состоянии здоровья ребенка внушает сомнение в целесообразности вакцинации, родители могут обратиться в один из центров иммунизации за платной услугой. Там для ребенка будет составлен индивидуальный график вакцинации с учетом особенностей его организма.
Когда родители твердо уверены, что прививка принесет больше вреда, чем пользы, они могут подписать официальный отказ от вакцинации. Обязать делать прививки вас никто не может, но родителям важно самим ответственно подойти к этому вопросу, чтобы защитить своего малыша от опасных инфекций и возможных осложнений здоровья.
Чтобы родители могли самостоятельно ориентироваться в сроках прививок и возможных противопоказаниях к ним, прикладываем перечень основных (постоянных и временных) противопоказаний к вакцинации, предусмотренный Минздравом РФ для Национального Прививочного Календаря.
| Наименование вакцины | Абсолютные противопоказания | Временные противопоказания | Сроки при временных противопокааниях |
| АКДС (по медицинским показаниям возможна замена на АДС-М вакцину) |
|
| 2-6 недель после перенесенного ОРВИ; при достижении ремиссии при хроническом заболевании. |
| БЦЖ |
|
| Вакцинацию проводят после полного выздоровления. Перед прививкой делают пробу Манту, вакцинируют только детей с отрицательной реакцией. |
| Вакцина от гепатита В |
|
| 2-6 недель после перенесенного ОРВИ; при достижении ремиссии при хроническом заболевании. |
| Живая вакцина от полиомиелита |
|
| 2-6 недель после перенесенного ОРВИ; при достижении ремиссии при хроническом заболевании. |
| Вакцина от кори, краснухи и эпидемического паротита |
|
| 2-6 недель после перенесенного ОРВИ; при достижении ремиссии при хроническом заболевании. Через 3-6 месяцев после завершения лечения |
Благодаря этому к нам заглядывают специалисты и дают ответы на наши вопросы!А еще, вы можете задать свой вопрос ниже. Такие как вы или специалисты дадут ответ.Спасибки ;-)Всем здоровых малышей!
Пс. Мальчиков это тоже касается! Просто девочек тут больше 
Gnomik.ru ©
Источник: https://www.gnomik.ru/articles/art-protivopokazaniya-vaktsinatsii-i-vozmozhnye-oslozhneniya-posle-privivki/
Поствакцинальные реакции и осложнения

Прививки для детей: к вопросу о безопасности
Нельзя забывать, что прививка является иммунобиологическим препаратом, который вводится в организм с целью формирования стойкой невосприимчивости к определенным, потенциально опасным инфекционным заболеваниям. Именно из-за своих свойств и назначения прививки способны вызывать определенные реакции со стороны организма. Вся совокупность таких реакций делится на две категории:
- Поствакцинальные реакции (ПВР).
- Поствакцинальные осложнения (ПВО).
Поствакцинальные реакции представляют собой различные изменения состояния ребенка, которые развиваются после введения вакцины и проходят самостоятельно в течение небольшого промежутка времени. Они не представляют собой угрозу и не приводят к стойкому нарушению здоровья.
Поствакцинальные осложнения – стойкие изменения в организме человека, которые произошли после введения прививки. В этом случае нарушения являются длительными, значительно выходят за рамки физиологической нормы и влекут за собой разнообразные нарушения здоровья человека. Рассмотрим подробнее возможные осложнения прививок.
К сожалению, ни одна из вакцин не является абсолютно безопасной. Все они обладают определенной степенью реактогенности, которая ограничена нормативной документацией на препараты.
Побочные явления, которые могут возникать при введении вакцин, весьма разнообразны. Факторы, способствующие возникновению побочных реакций и осложнений, можно разделить на 4 группы:
- игнорирование противопоказаний к применению;
- нарушение процедуры вакцинации;
- индивидуальные особенности состояния организма привитого;
- нарушение условий производства, правил транспортировки и хранения вакцин, плохое качество вакцинного препарата.
Но даже несмотря на возможные осложнения при введении вакцин современная медицина признает значительное преимущество их полезных свойств для снижения возможных последствий болезни по сравнению с возможным естественным заражением.
Относительный риск осложнений после вакцинаций и соответствующих инфекций
Риск осложнений после вакцинации в сотни и тысячи раз меньше, чем риск осложнений после перенесенных заболеваний. Так, например, если прививки против коклюша-дифтерии-столбняка могут вызвать энцефалопатию (поражение головного мозга) всего лишь в одном случае на 300 тыс.
привитых детей, то при естественном течении этой болезни риску подобного осложнения подвергается один ребенок на 1200 заболевших детей. При этом высок риск летальности у непривитых детей при этих болезнях: дифтерия – 1 к 20 заболевшим, столбняк – 2 к 10, коклюш – 1 к 800.
Вакцина против полиомиелита вызывает вялый паралич в менее чем одном случае на 160 тысяч привитых детей, в то время как риск летального исхода при заболевании — 5 – 10%.
Таким образом, защитные функции прививок многократно уменьшают возможность осложнений, которые можно получить в ходе естественного течения заболевания. Любая прививка в сотни раз безопаснее заболевания, от которого она защищает.
Частота развития неспецифических вакцинальных реакций
Наиболее часто после вакцинации возникают местные реакции, которые не имеют ничего общего с осложнениями. Местные реакции (боль, припухлость) на месте прививки не требуют специального лечения. Самый большой показатель развития местных реакций – у вакцины БЦЖ – 90-95%.
Примерно в 50% случаев возникают местные реакции на вакцину АКДС цельноклеточную, при этом всего лишь около 10% – на бесклеточную. Вакцина против гепатита В, которую самой первой вводят еще в роддоме, вызывает местные реакции менее чем у 5% детей. Она же способна вызвать повышение температуры выше 380 С г (от 1 до 6% случаев).
[attention type=yellow]Повышение температуры, раздражительность, недомогание относятся к неспецифическим системным реакциям на вакцины. Лишь цельноклеточная вакцина АКДС вызывает системные неспецифические вакцинальные реакции в 50% случаев. Для других вакцин этот показатель составляет менее 20%, во многих случаях (например, при прививке от гемофильной инфекции) – менее 10%.
[/attention]А возможность возникновения неспецифических системных реакций при приеме оральной вакцины против полиомиелита – менее 1%.
Ожидаемая частота развития серьезных НЯПИ
В настоящее время число нежелательных явлений (НЯ) тяжелой степени выраженности после прививок сведены к минимуму. Так, при прививке БЦЖ регистрируется 0,000019-0,000159% развития диссеминированного туберкулеза.
И даже при таких минимальных значениях причина этого осложнения не в самой вакцине, а в небрежности при вакцинации, врожденных иммунодефицитах. При прививке от кори энцефалит развивается не чаще, чем в 1 случае на 1 млн доз.
При вакцинации от пневмококковой инфекции вакцинами ПКВ7 и ПКВ13 не было выявлено редких и очень редких явлений тяжелой степени выраженности, хотя в мире уже введено свыше 600 млн доз этих вакцин.
В России официальный учет и контроль количества осложнений в результате вакцинации осуществляется только с 1998 года.
И надо отметить, что благодаря совершенствованию прививочных процедур и самих вакцин количество осложнений существенно сокращается.
По данным Роспотребнадзора, число зарегистрированных поствакцинальных осложнений уменьшилось с 323 случаев в январе-декабре 2013 года до 232 случаев за тот же период 2014 года (по всем прививкам совокупно).
Противопоказания по отдельным видам вакцин
Источник: https://yaprivit.ru/for-parents/postvaccinalye-reakcii-i-oslozhnenia/
Возможные осложнения после вакцинации

Вакцинация считается одним из самых эффективных методов профилактики опасных болезней.
Исследования подтверждают, что именно она помогла человечеству побороть некоторые смертельные инфекции, а также снизить процент осложнений, появляющихся вследствие перенесенных заболеваний.
Однако на вопрос, делать ли маленьким детям прививки, современные мамы всё чаще отвечают отрицательно. А те, кто соглашается на вакцинацию, испытывают массу переживаний.
К сожалению, опасения нынешних родителей не беспочвенны. С каждым годом все большее количество семей сталкиваются с различными осложнениями после введения вакцины.
При этом ни родители, ни медики не могут предугадать и предотвратить появление негативной реакции в детском организме. Разобраться в ситуации, сопоставить все возможные риски и предполагаемую пользу от прививок помогают специалисты.
Они подтверждают, что все существующие вакцины могут нести угрозу.
Распространенные причины нетипичной реакции организма на вакцину
Препараты могут быть опасными и стать причиной возможных осложнений у любого ребенка при:
- Несоблюдении производственного процесса, отсутствии контроля над качеством. В этом случае схожие побочные реакции можно отметить у всех пациентов, привитых вакциной одной и той же серии.
- Нарушении правил перевозки и хранения. Препараты для вакцинации должны постоянно находиться в определенном температурном режиме. В случае несоблюдения этого условия может произойти не только снижение эффективности вакцины, но и изменение её свойств, способное привести к серьезным осложнениям.
- Вакцинации без соблюдения техники её проведения. Ложно рассчитанная доза препарата или неправильное его введение вызывают осложнения, проявляющиеся острыми воспалительными или аллергическими реакциями, а также лимфаденитом, охватывающим всю лимфатическую систему.
Возможные осложнения от прививок, появляющиеся по вине медиков, могут не только доставлять неудобства детям и их мамам, но и приводить к необратимым последствиям. Но, к счастью, такие ситуации встречаются довольно редко. Их можно легко избежать, обратившись к квалифицированному врачу, заслужившему доверие пациентов.
Когда осложнения после вакцинации считаются безопасными?
Мамы должны понимать, что все вводимые детям прививки воспринимаются их организмом, как инородная смесь. Поэтому иногда негативные реакции возникают даже в случаях, когда манипуляция была произведена без каких-либо ошибок и нарушений.
Поскольку вакцинация — это внедрение ослабленных вирусов или их частичек, иммунная система распознает в ней потенциальную опасность. Чтобы побороть мнимую болезнь, тело вырабатывает защитные антитела. Именно они и становятся причиной возможных негативных реакций.
Осложнения после вакцинации, не представляющие опасности для детей:
- рост температуры тела, вплоть до 39,5 °С;
- гиперемия в месте введения иглы;
- слабость, сонливость;
- снижение аппетита;
- беспричинное беспокойство у грудничков.
Эти неприятные реакции обусловлены активизацией работы иммунной системы. Они совершенно безопасны и проходят самостоятельно без какого-либо лечения. Но для облегчения состояния разрешается давать ребенку препараты, устраняющие негативные симптомы (спазмолитики, жаропонижающие, антигистаминные).
Мамам не стоит переживать из-за легкого недомогания, появляющегося:
- в первые трое суток при введении неживой вакцины (против гриппа, столбняка, коклюша, гемофильной инфекции);
- с 5 по 14 день при использовании живых штаммов (от краснухи, туберкулеза, кори, паротита).
О всех возникших реакциях следует незамедлительно сообщать лечащему врачу. Это позволит не только предотвратить развитие возможных осложнений, но и выработать индивидуальную тактику для вакцинации ребенка в дальнейшем.
Плановая вакцинация и возможные осложнения после неё
Начиная с рождения, все дети получают определенный комплекс вакцин. Плановые манипуляции осуществляются по графику, учитывающему вес, возраст и состояние иммунной системы малыша. Однако в некоторых случаях возможны небольшие временные отклонения или вовсе отмена определенных вакцин.
График введения прививок и возможные реакции
- Сразу после рождения всем детям делают прививку от гепатита В, поражающего печень и считающегося одним из самых опасных. Вирус может существовать за пределами человеческого организма более недели, поэтому риск заразиться им непомерно велик. А вероятность развития осложнений после прививки от гепатита, наоборот, минимальна.
В месте укола возможно появление легкой гиперемии, реже — рост температуры. Повторно вакцина вводится по достижении 1 и 2 месяцев и, как правило, не доставляет хлопот ни детям, ни их родителям.
- Следующей в списке является БЦЖ. Первую вакцинацию делают в роддоме, плановая ревакцинация проводится в 7 и 14 лет.
Практика показывает, что прививка от туберкулеза — более проблемная и требует особого контроля. Она может спровоцировать боль, припухлость и гиперемию в области укола на протяжении 2-4 месяцев, но осложнений в виде повышенной температуры или слабости после неё, как правило, не возникает.
При появлении отека диаметром более 5 см следует незамедлительно показаться врачу. При повышенной чувствительности к препарату от повторной вакцинации лучше отказаться. В противном случае возможно появление более серьезных осложнений (сыпи, эритрем, абсцессов, язв, лимфаденита, а также БЦЖ-инфекций, иногда приводящих к летальному исходу).
- В 2 месяца малышам делают прививку от пневмококковой инфекции. Повторно вакцина вводится в 4,5 месяца и в 1 год и 3 месяца. Как правило, она не провоцирует серьезных осложнений. Среди возможных реакций можно отметить тошноту, понос, отечность, красноту, повышение температуры тела, слабость и нарушение сна.
- По достижении 3 месяцев дети получают самую опасную прививку — АКДС, направленную на борьбу со столбняком, дифтерией, коклюшем и полиомиелитом. Повторная доза вакцины вводится в 4,5 и 6 месяцев, ревакцинация — в полтора года. После манипуляции может появиться недомогание, сонливость и повышение температуры.
Помимо ухудшения самочувствия, АКДС иногда становится причиной инфекционно-токсического шока, нефроза, пневмонии, инфаркта миокарда, остановки сердца, энцефалопатии, судорог и паралича. Наряду с АКДС, ревакцинация от полиомиелита делается в 1 год и 8 мес, затем — в 14 лет.
- В 3 месяца дети получают ещё одну, менее опасную вакцину против гемофильной инфекции. Ревакцинация проводится в 4,5, 6 месяцев и 1,5 года. Осложнения после прививки проявляются исключительно в виде местных реакций: легкой болезненности, уплотнения на коже и повышенной температуры.
- В 1 год малышам рекомендована вакцинация от кори, краснухи и эпидемического паротита. Ревакцинация проводится после 6 лет. Осложнения от этой прививки появляются не сразу, на 5-6 день возможно повышение температуры, конъюнктивиты, риниты, отечность и высыпания.
- С 6 до 7 лет деткам делают АДС — прививку от столбняка.
Сразу после неё могут наблюдаться кратковременные и не опасные осложнения в виде общего недомогания, жара, аллергических реакций. Ревакцинация АДС осуществляется в 14 лет и, как правило, не вызывает никаких патологических реакций.
- В зависимости от региона проживания, детям от 6 месяцев и взрослым может быть рекомендована прививка от гриппа. Серьезных осложнений она не вызывает, но нередко является причиной отечности и болезненности в месте укола.
Чего опасаться?
Специалисты всего мира в один голос твердят: прививаемый ребенок должен быть не просто здоров! Он не должен иметь никаких противопоказаний к введению конкретной вакцины. Поэтому мамам не стоит торопиться подписывать разрешение на вакцинацию, просто измерив температуру малыша и убедившись в отсутствии простуды.
Некоторые вялотекущие хронические болезни, а также индивидуальные особенности могут стать основополагающей для развития осложнений. Так, детям, страдающим иммунодефицитом, заболеваниями ЦНС, а также имеющим прогрессирующие новообразования, делать прививки можно только после подробной консультации с врачом.
На что обратить особое внимание?
Перед проведением вакцинации нужно постараться предусмотреть все возможные осложнения. Мамам рекомендуется убедиться, что ребенок не ел продуктов, способных спровоцировать тошноту и диарею, а также не перемерзал и не утомлялся в последнее время. Особых событий или изменения режима в этот период лучше не планировать.
После вакцинации следует обеспечить ребенку полный покой и обильное питье. За местом укола нужно тщательно наблюдать, отслеживая любые изменения. В зависимости от особенностей конкретной вакцины, за ним необходимо ухаживать, согласно рекомендациям врача.
Похожие посты
Источник: https://mamsy.ru/blog/vozmozhnye-oslozhneniya-posle-vakcinacii/