Пиелонефрит: причины, симптомы, диагностика и лечение
Пиелонефритом называют воспаление мочевыделительной системы, которое может протекать в острой и хронической форме. По статистике, около 2/3 урологических больных страдают именно пиелонефритом.
Его опасность в том, что симптомы заболевания часто не выражены – его можно принять за цистит, простуду, радикулит и даже гастрит. Пиелонефрит может не проявляться годами, но, если его вовремя не обнаружить, он перетекает в хроническую форму.
Хронический пиелонефрит, лечение которого более долгое и трудоемкое, может дать серьезные осложнения. К ним относятся:
- Почечная недостаточность
- Гнойные заболевания почек
- Сепсис
Причины пиелонефрита
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей.
Главной причиной пиелонефрита является инфекция. К бактериям, ее вызывающим, относят:
- Кишечную палочку
- Протей
- Стафилококк
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей. Не всегда бактерии, попадая в мочевыделительную систему, вызывают болезнь. Она может развиться на фоне следующих факторов:
- Нерегулярного оттока мочи
- Недостаточного кровоснабжения почек
- Сниженного иммунитета
- Отсутствия личной гигиены
Попавшие в мочевой пузырь бактерии перемещаются в почку, где со временем развивается пиелонефрит. Он может быть как самостоятельным заболеванием, так и осложнением уже существующих патологий, таких как:
- Мочекаменная болезнь
- Аденома предстательной железы
- Заболевания женских половых органов
- Опухоль в мочеполовой системе
- Сахарный диабет
Заболеть пиелонефритом человек может в любом возрасте.
В группе риска:
- Дети до семи лет в силу анатомических особенностей развития
- Мужчины после 55 лет с аденомой предстательной железы
Также часто развивается пиелонефрит у женщин (симптомы и лечение у них отчаются от мужских) молодого возраста. По их короткой и широкой уретре микробы легко могут проникнуть в мочевой пузырь, а оттуда в почки, вызывая процесс воспаления.
Симптомы пиелонефрита
Симптомы заболевания зависят от формы болезни. Пиелонефрит в острой стадии проявляет себя:
- Высокой температурой
- Тошнотой и рвотой
- Частыми позывами к мочеиспусканию
- Потливостью
- Жаждой
- Тупой болью в пояснице
При хроническом пиелонефрите болезнью поражены обе почки, тогда как в острой стадии заболевание дает о себе знать только с одной стороны
Иногда болезни предшествует острый цистит, сопровождающийся частым и болезненным мочеиспусканием, болями в районе мочевого пузыря, появлением крови в моче.
[attention type=yellow]При обнаружении у себя перечисленных симптомов следует немедленно обратиться к врачу. Если терапию не начать вовремя, пиелонефрит может перейти в хроническую форму, и вылечить его будет очень трудно.
[/attention]Симптоматика хронического пиелонефрита выражена не так ярко, из-за чего болезнь часто принимается за обычную простуду, так как часто сопровождается следующими проявлениями:
- Повышенная температура
- Слабость в мышцах
- Головная боль
Помимо этих симптомов, могут быть и такие:
- Частое мочеиспускание
- Резкий, неприятный запах мочи
- Ноющая боль в пояснице
- Сухость во рту
- Отрыжка
- Отеки
- Бледность кожи
Эти симптомы не постоянны и часто больной не обращает на них внимания. Так может продолжаться несколько лет, а, между тем, воспаление будет постепенно распространяться на почки и близлежащие ткани. Основные отличия хронического пиелонефрита от острого:
- При хроническом пиелонефрите болезнью поражены обе почки, тогда как в острой стадии заболевание дает о себе знать только с одной стороны
- Хронический пиелонефрит имеет стадии ремиссии и обострения, во время которого симптомы проявляют себя так же ярко, как и при остром
Осложнения пиелонефрита
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный.
Если при острой стадии пиелонефрита полное выздоровление не наступает в течение трех месяцев, заболевание перетекает в хроническую форму. Пиелонефрит в запущенной стадии может дать следующие осложнения:
- Почечная недостаточность
- Паранефрит
- Сепсис
- Карбункул почки
Пиелонефрит, лечение которого не было проведено, переходит в терминальную стадию: больная почка полностью заполняется гноем и продуктами тканевого распада – наступает пионефроз. В данном случае потребуется удаление почки.
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный. Это заболевание больше характерно для пациентов старше 40 лет. У детей оно практически не встречается.
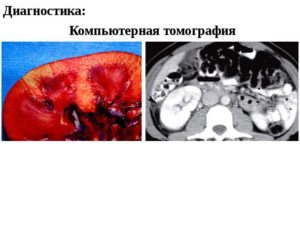
Диагностика
Обычно для опытного врача диагностировать пиелонефрит не составляет труда – это делается во время осмотра. Однако для более точного диагноза назначаются лабораторные исследования, включающие:
- Общий клинический анализ крови
- Общий клинический анализ мочи
Из инструментальных методов исследования назначаются: УЗИ почек и брюшной полости, компьютерная томография или рентген для выявления структурных изменений пораженных почек
Из инструментальных методов исследования назначаются:
- УЗИ почек и брюшной полости
- Компьютерная томография или рентген для выявления структурных изменений пораженных почек
Лечение пиелонефрита
Лечение пиелонефрита проводится комплексно. Терапия включат медикаментозные и физиотерапевтические методы.
Лечение пиелонефрита проводится комплексно. Терапия включат медикаментозные и физиотерапевтические методы. Только такой подход обеспечивает эффект и способствует скорейшему выздоровлению пациента.
При остром пиелонефрите назначаются антибиотики для скорейшей ликвидации воспалительного процесса в почке.
Частая смена препаратов – один из основных принципов успешного лечения, так как бактерии очень быстро становятся невосприимчивыми к тому или иному антибиотику. Кроме антибиотиков врач может назначить иммуномодуляторы для повышения сопротивляемости организма инфекции и предупреждения перехода заболевания в хроническую стадию. Для повышения иммунитета также используются поливитамины.
Лечение хронического пиелонефрита мало чем отличается от терапии острой стадии заболевания, но оно гораздо более длительное и трудное. Предусматриваются следующие основные мероприятия:
- Устранение причин, вызывающих затруднение оттока мочи или нарушение кровообращения в почке
- Медикаментозная терапия
- Повышение иммунитета организма
Цель терапии – добиться устойчивой ремиссии. Иногда для этого может потребоваться год. Первичный непрерывный курс антибиотиков длится 6-8 недель. Именно столько времени нужно, чтобы подавить воспалительный процесс в почке и предотвратить осложнения. Об успешности терапии говорят следующие признаки:
- Нормализуется отток мочи
- Анализ крови и мочи приходит в норму
- Температура тела держится стабильно 36,6
- Исчезают отеки
- Стабилизируется артериальное давление
Если цели лечения не были достигнуты и состояние больного не изменилось или стало хуже, требуется оперативное вмешательство. Как правило, операция проводится при обнаружении гнойного пиелонефрита или абсцесса. В зависимости от степени тяжести заболевания, назначаются следующие виды хирургического вмешательства:
- Удаление аденомы предстательной железы
- Выведение камней из почек и мочевых путей
- Нефрэктомия (операция по удалению почки)
- Пластика мочеиспускательного канала и т. д.
В связи с анатомическими особенностями мочевыводящей системы у женщин и у мужчин инфекция в организм попадает по-разному. Терапия тоже различается и имеет следующие особенности.
Лечение пиелонефрита у женщин
Терапия направлена на восстановление оттока мочи и уничтожение очага воспаления. Для этого врач назначает:
- Антибиотики
- Антибактериальные средства
- Уросептики
При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
В курс лечения включается и диета с высоким содержанием легких углеводов и кисломолочных продуктов, рекомендуется обильное питье. Курс терапии острого пиелонефрита рассчитан на 10-14 дней. При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
Лечение пиелонефрита у мужчин
Для предупреждения распространения инфекции назначается курс антибиотиков – перорально, инфузионно или внутривенно.
Кроме антибиотиков могут быть назначены спазмолитики. При необходимости проводится катетеризация мочевого пузыря (в условиях стационара). После выхода из острой фазы заболевания назначаются:
- Витамины группы В и аскорбиновая кислота
- Антиоксиданты – селен, токоферол
- Мочегонные препараты
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
В исключительных ситуациях прибегают к хирургическому вмешательству. При пиелонефрите проводятся следующие операции:
- Декапсуляция почки – удаление фиброзной капсулы почки
- Пиелостомия – создание свища на почечной лоханке для оттока мочи
- Нефропиелостомия – дренирование почечной лоханки через ткань почки
- Нефрэктомия – удаление почки (проводится при обширном гнойном поражении)
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
Если в течение года после ремиссии хотя бы раз был рецидив, диспансерный учет пациенту продлевают до трех лет и назначают регулярный контроль анализов.
Преимущества лечения в МЕДСИ
МЕДСИ – это сеть современных клиник, которые уже почти 25 лет успешно работают в частном российском здравоохранении.
Мы оказываем полный спектр медицинских услуг любой сложности. Кроме того, осуществляем комплексную диагностику и лечение в условиях современного стационара. Наша команда – это штат высококлассных специалистов, имеющих степень кандидата и доктора медицинских наук. Преимущества обращения к нам:
- Команда врачей международного уровня
- Комплексное решение конкретной проблемы
- Индивидуальный подход к каждому пациенту
Индивидуальный подход к каждому пациенту
Записаться на консультацию к специалисту можно любым удобным вам способом:
Источник: https://medsi.ru/articles/pielonefrit-simptomy-i-lechenie/
“Хронический пиелонефрит опаснее острого воспаления почек? Как его лечить?”
Почти у каждого третьего пожилого человека обнаруживаются изменения, свойственные хроническому пиелонефриту. При этом намного чаще заболевание диагностируется у женщин, начиная с детского и подросткового возраста, и заканчивая периодом менопаузы.
Стоит понимать, что хронический пиелонефрит редко дает выраженную симптоматику, характерную для заболевания почек. Поэтому диагностика затруднительна, а вот последствия довольно серьезны.
Хронический пиелонефрит: что это такое?
Пиелонефрит означает воспаление почечных лоханок. И, если острое воспаление нельзя не заметить — поднимается высокая температура, возникают сильные боли в пояснице, фиксируются выраженные изменения в моче — то хронический пиелонефрит чаще всего развивается исподволь.
При этом происходят структурные изменения в почечных канальцах и лоханках, которые усугубляются с течением времени. Только в трети случаев хронический пиелонефрит обусловлен неправильно пролеченным острым воспалением. Диагноз хронический пиелонефрит ставится при наличии характерных изменений в моче и симптомов на протяжении более 3 месяцев.
[attention type=red]Причина воспаления — неспецифическая патогенная микрофлора: протеи, стафилококки и стрептококки, кишечная палочка и др. Нередко высевается сразу несколько типов микробов.
[/attention]Патогенная микрофлора обладает уникальными шансами на выживаемость: она выработала устойчивость к антибиотикам, трудно идентифицируется при микроскопическом исследовании, способна длительное время оставаться незамеченной и активируется только после провоцирующего воздействия.
К факторам, активирующим воспалительный процесс в почках у женщин относятся:
- Врожденная патология — дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, уретроцеле;
- Приобретенные заболевания мочевыделительной системы — цистит/уретрит, почечнокаменная болезнь, нефроптоз и, собственно, недолеченный острый пиелонефрит;
- Гинекологическая патология — неспецифические вульвовагиниты (молочница, гарднереллез, размножение во влагалище кишечной палочки и т. Д.), половые инфекции (гонорея, трихоомониаз);
- Интимная сфера женщины — начало сексуальных контактов, активная половая жизнь, беременность и роды;
- Сопутствующие заболевания — сахарный диабет, хроническая патология жкт, ожирение;
- Иммунодефицит — частые заболевания ангиной, гриппом, бронхитом, отитом, гайморитом, не исключая вич;
- Элементарное переохлаждение — привычка мыть ноги в холодной воде, несоответствующая одежда в холодную погоду и т. Д.
Важно! Последние исследования показали зависимость развития хронического пиелонефрита с неадекватной иммунной реакцией. Сенсибилизация к собственным тканям активирует аутоиммунную атаку на собственные клетки почек.
При хроническом воспалении происходит постепенное перерождение почечных тканей. В зависимости от характера структурных изменений различают четыре стадии хронического пиелонефрита:
- I — атрофия слизистой канальцев и формирование инфильтратов в интерстициальной ткани почек;
- II — в канальцах и интерстициальной ткани образуются склеротические очаги, а почечные клубочки запустевают;
- III — атрофические и склеротические изменения масштабные, образуются крупные очаги соединительной ткани, почечные клубочки практически не функционируют;
- IV — отмирание большинства клубочков, практически вся почечная ткань замещена соединительной тканью.
Чем масштабнее необратимые изменения, тем тяжелее симптомы почечной недостаточности.
Хроническому пиелонефриту свойственно волнообразное течение. Периоды ухудшения состояния сменяются ремиссией и вызывают у пациентки ложное чувство полного выздоровления. Однако, чаще всего хроническое воспаление протекает стерто, без ярких обострений.
Симптомы хронического пиелонефрита у женщин при латентном течении болезни — это вялость, головная боль, быстрая утомляемость, потеря аппетита, периодические подъемы температуры до отметки 37.2-37,5ºС. В сравнении с острым воспалением, при хроническом пиелонефрите боли мало выраженные — слабый симптом Пастернацкого (болезненность при поколачивании по поясничной области).
Изменения в моче также не информативны: небольшое количество белка и лейкоцитов нередко связывают с циститом или поеданием соленой пищи.
Тем же объясняют и периодическое увеличение количества мочеиспусканий, незначительное повышение давления и анемию.
Изменяется и внешний вид больной: на бледной коже лица четко проступают темные круги под глазами (особенно по утрам), лицо одутловатое, часто отекают руки и ноги.
Обострение хронической формы
При рецидивирующем пиелонефрите на фоне скудной симптоматики — недомогание, небольшая гипертермия, слабые боли в пояснице, учащение мочеиспускания (особенно по ночам) — внезапно, после провоцирующего воздействия развивается картина острого пиелонефрита. Высокая температура до 40,0-42ºС, тяжелая интоксикация, сильнейшие поясничные боли тянущего или пульсирующего характера сопровождаются яркими изменениями в моче — протеинурией (белок в моче), лейкоцитурией, бактериурией и редко гематурией.
Прогрессирующее замещение почечной ткани соединительной приводит к снижению функции почек, вплоть до развития почечной недостаточности. Токсины и продукты распада поступают в кровь и отравляют весь организм.
При этом дальнейшее развитие хронического пиелонефрита может протекать по следующим сценариям:
- Мочевой синдром — на первый план в симптоматической картине выходят признаки нарушения мочеиспускания. Частые ночные подъемы в туалет связаны с неспособностью почек концентрировать мочу. Иногда при опорожнении мочевого пузыря возникают рези. Больная жалуется на тяжесть и частые болезненные ощущения в пояснице, отеки.
- Гипертоническая форма болезни — выраженная артериальная гипертония трудно поддается традиционной терапии гипотензивными препаратами. Часто пациентки жалуются на одышку, сердечную боль, головокружение и бессонницу, нередки гипертонические кризы.
- Анемический синдром — нарушение функционала почек приводит к стремительному разрушению эритроцитов в крови. При гипохромной анемии, обусловленной поражением почек, артериальное давление не достигает высоких отметок, мочеотделение скудное или периодически учащается.
- Азотэмический вариант течения — отсутствие болезненных симптомов приводит к тому, что заболевание диагностируется лишь при развитии хронической почечной недостаточности. Подтвердить диагноз помогают лабораторные исследования, выявляющие признаки уремии.
Отличия хронического пиелонефрита от острого воспаления
Острый и хронический пиелонефрит различается на всех уровнях: от характера структурных изменений до симптомов и лечения женщин. Чтобы точно диагностировать заболевание, необходимо знать характерные для хронического пиелонефрита признаки:
- Чаще поражаются обе почки;
- Хроническое воспаление приводит к необратимым изменениям в почечной ткани;
- Начало постепенное, растянутое во времени;
- Бессимптомное течение может продолжаться годами;
- Отсутствие ярко выраженных симптомов, на первом плане — интоксикация организма (головная боль, слабость и т. Д.);
- В период ремиссии или при латентном течении анализ мочи изменен незначительно: белок в общем анализе не более 1г/л, проба по зимницкому выявляет снижение уд. Веса менее 1018;
- Гипотензивные и антианемические препараты мало эффективны;
- Прием традиционных антибиотиков лишь уменьшает воспаление;
- Постепенное угасание почечных функций приводит к почечной недостаточности.
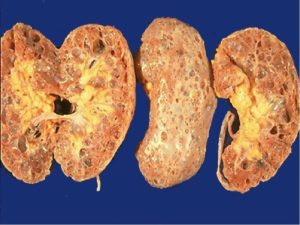
Зачастую хронический пиелонефрит диагностируется только при инструментальном исследовании. При визуализации (УЗИ, пиелография, КТ) почки, врач обнаруживает разнообразную картину: активные и затухающие очаги воспаления, соединительнотканные включения, деформацию почечных лоханок. На начальных этапах почка увеличена и выглядит бугристой за счет инфильтрации.
В дальнейшем, пораженный орган сморщивается, крупные включения соединительной ткани выступают над его поверхностью. При остром пиелонефрите инструментальная диагностика покажет однотипное воспаление.
Возможные осложнения: в чем опасность хронического пиелонефрита?
Отсутствие ярко выраженной симптоматики при хроническом пиелонефрите является причиной позднего обращения женщин к врачу. Антибиотики, эффективные при лечении острого пиелонефрита, лишь несколько уменьшат воспаление при хронической форме болезни.
Это обусловлено высокой резистентностью микрофлоры к обычным антибактериальным средствам.
Без адекватной терапии хроническая форма пиелонефрита приводит к развитию хронической почечной недостаточности: чуть медленнее при латентном течении и быстрее при частых обострениях.
Возможные последствия:
- пионефроз — гнойное расплавление почечной ткани;
- паранефрит — гнойный процесс распространяется на околопочечную клетчатку;
- некротический папиллит — некроз почечных сосочков — тяжелейшее состояние, сопровождающееся почечной коликой;
- сморщивание почки, «блуждающая» почка;
- острая почечная недостаточность;
- инсульт по геморрагическому или ишемическому типу;
- прогрессирующая сердечная недостаточность;
- уросепсис.
Все эти состояния несут серьезную угрозу для жизни женщины. Предотвратить их развитие можно лишь при комплексной терапии.
Заболевание во время беременности
Удвоенная нагрузка на почки беременной женщины располагает к возникновению воспаления. При этом влияние нарушения почечных функций у будущей матери может привести к выкидышу, замиранию беременности, формированию у плода аномалий развития, преждевременным родам и мертворождению. Врачи выделяют три степени риска, связанные с пиелонефритом:
- I — пиелонефрит впервые возник во время беременности, течение болезни без осложнений;
- II — хронический пиелонефрит был диагностирован до беременности;
- III — хронический пиелонефрит, протекающий с анемией, гипертонией.
Обострение болезни может случаться 2-3 раза за период вынашивания. При этом каждый раз женщина госпитализируется в обязательном порядке. I-II степень риска позволяет вынашивать беременность.
Карту беременной маркируют «хронический пиелонефрит», женщина чаще обычного графика (в зависимости от срока беременности) сдает анализы и проходит УЗИ.
Даже при малейших отклонениях будущая мать оформляется на стационарное лечение.
III степень риска — прямое показание к прерыванию беременности.
Пораженная фотка, фото
Только комплексный подход к лечению хронического пиелонефрита позволит предотвратить прогрессирование патологического процесса и избежать почечной недостаточности. Как лечить хронический пиелонефрит:
[attention type=green]В первую очередь следует избегать провоцирующих моментов (простуда, преохлаждение). Питание должно быть полноценным. Исключаются кофе, спиртное, газированные напитки, острые и соленые блюда, рыбные/мясные бульоны, маринады (содержат уксус). Диета основывается на овощах, молочных продуктах и блюдах из отварного мяса/рыбы.
[/attention]Не рекомендуются цитрусовые: вит. С раздражает почки. В период обострений и выраженных изменениях в анализах полностью исключается соль. При отсутствии гипертонии и отеков рекомендуется выпивать до 3 л воды, дабы уменьшить интоксикацию.
Для выбора эффективного препарата необходимо сделать посев мочи (лучше в период обострения, при ремиссии возбудитель может не обнаружиться) и провести тесты на чувствительность к антибиотикам.
С учетом результатов анализа назначаются наиболее эффективные препараты: Ципрофлоксацин, Левофлоксацин, Цефепим, Цефотаксим, Амоксициллин, Нефиграмон, Уросульфан.
Нитроксолин (5-НОК) хорошо переносится, однако мало эффективен, часто назначается беременным.
Фурадонин, фуразолидон, Фурамаг обладают выраженным токсическим действием и плохо переносятся. Эффективный при почечном воспалении препарат Палин противопоказан при беременности. Лечение хронического пиелонефрита продолжается не менее 1 года. Антибактериальные курсы продолжаются по 6-8 нед. и периодически повторяются.
При гипертоническом синдроме назначают гипотензивные препараты (Эналаприл и другие ингибиторы АПФ, а также комбинированные препараты с Гипотиазидом), и усиливающие их эффект спазмолитики (Но-шпа). При выявлении анемии назначают Ферроплекс, Ферровит форте и другие железосодержащие таблетки.
Также необходимо восполнять недостатке фолиевой кислоты, вит. А и Е, В12. Вит. С разрешен к приему вне периода обострения.
Для улучшения кровообращения в почках нефролог назначает антиагреганты (Курантил, Парсадил, Трентал). При выраженных симптомах интоксикации назначаются в/в вливания Регидрона, Глюкосолана.
[attention type=yellow]При наличии отеков одновременно назначают мочегонные препараты (Лазикс, Верошпирон). Уремия и тяжелая почечная недостаточность требует проведения гемодиализа.
[/attention]При полном отказе почки проводится нефрэктомия.
Медикаментозное лечение вяло текущего хронического процесса в почках усиливается физиотерапевтическими процедурами. Особенно эффективен электрофорез, УВЧ, модулированные (СМТ-терапия) и гальванические токи. Вне периода обострения рекомендуется санаторное лечение. Хлорид-натриевые ванны, минеральная вода и другие физиопроцедуры значительно улучшают состояние больных.
При латентном течении хронического пиелонефрита и комплексном лечении заболевания женщины не утрачивают качества жизни. Частые обострения, приводящие к почечной недостаточности, приводят к потере трудоспособности и представляют серьезную угрозу для жизни.
мочевыделительная система почки
Источник: https://zdorova-krasiva.com/hronicheskij-pielonefrit/
Осложнения хронического и острого пиелонефрита у взрослых, последствия для женщин
Острый пиелонефрит – потенциально опасная для жизни инфекция, которая часто приводит к почечным рубцам. Она нередко является следствием бактериальной инвазии из мочевыводящих путей или кровотока.
Своевременная диагностика и лечение оказывают значительное влияние на прогноз. В статье разберем, чем опасен пиелонефрит.
В международной классификации болезней 10-го пересмотра (МКБ-10) патология обозначается кодами N10-N16.
Осложнения, возникающие при пиелонефрите
Острый пиелонефрит часто развивается из восходящей инфекции, при которой микробы мигрируют из мочевого пузыря через мочеточник непосредственно в почечную лоханку. Возникшее острое воспаление также сопровождается тяжелым недомоганием, лихорадкой, ознобом, болью в боку или спине, а иногда и рвотой.
Если воспаление (особенно гнойное) в мочевом тракте приводит к постоянным тканевым изменениям фильтрующего органа или рецидивирует, это называется хроническим пиелонефритом. Если такая форма не лечится своевременно, возникает терминальная почечная недостаточность.
Причины развития осложнений
В подавляющем большинстве случаев осложнения пиелонефрита вызваны бактериями. Они достигают почек двумя способами: с кровью или по мочевому тракту. Патогены, которые колонизируют орган через пути выделительной системы, в основном происходят из толстой кишки. Они попадают в уретру из-за неправильной или недостаточной анальной гигиены, а также во время полового акта.
Камни и стенозы в почках (часто врожденные), опухоли или увеличение простаты благоприятствуют воспалению почечной лоханки, потому что они нарушают отток мочи. Это дает бактериям возможность размножаться в заблокированной моче и мигрировать через мочеточник в структуры парного органа. Общие причины возникновения осложнения острого пиелонефрита:
- повторное заражение Escherichia coli из толстой кишки во время полового акта или из-за неправильной гигиены;
- камни в почках, стриктуры мочевых путей, опухоль, увеличение матки у женщин (особенно на 6 месяце беременности) и предстательной железы у мужчин;
- возможная параплегия;
- использование катетера мочевого пузыря;
- ослабленная иммунная система;
- врожденные аномалии почек и мочевых путей;
- злоупотребление парацетамолом и другими обезболивающими средствами.
Хронический пиелонефрит возникает из-за постоянного раздражения почек и мочевых путей (например, катетером). Также он появляется при системных заболеваниях – подагре, артериальной гипертонии и сахарном диабете.
Опасности острой и хронической форм
Острый пиелонефрит увеличивает риск развития прогрессирующей почечной недостаточности. У пациентов появляются обширные инфекционные поражения, которые перерастают в уросепсис – отравление крови мочой.
Осложнения хронического пиелонефрита варьируются от увеличения количества суточной мочи до прогрессирующей почечной недостаточности. Иногда болезнь протекает бессимптомно; признаки появляются на последней стадии.
Виды осложнений
Осложнения пиелонефрита у взрослых зависят от разных факторов: длительности, скорости развития болезни, состояния здоровья и сопутствующих патологий. Перечень основных возможных последствий:
- гидронефроз;
- хроническая почечная недостаточность;
- нефросклероз;
- почечные кисты;
- карбункулез;
- папиллярный некроз;
- сепсис;
- вторичная артериальная гипертония.
У некоторых больных развивается синдром хронической усталости. Гипертония исчезает после полного выздоровления пациента.
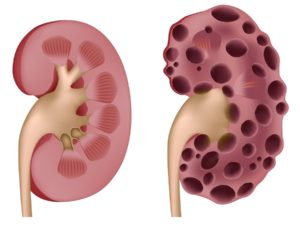
Гидронефроз
Гидронефроз – это стойкое расширение почечной чашечки и лоханки, которое вызвано нарушением оттока мочи. Почки фильтруют отходы из крови и выделяют их с мочой. Отсутствие мочеиспускания приводит в большинстве случаев к дилатации почек. Результатом является почечная недостаточность.
Существует множество причин развития гидронефроза, которые классифицируются в зависимости от места их возникновения. Наиболее распространенный этиологический фактор – мочекаменная болезнь; конкремент сужает мочеточник, что нарушает отток мочи. Сгустки крови или трещины в выводящем урину протоке также могут привести к гидронефрозу и вызвать боль в суставах.
Хроническая недостаточность почек
Хроническая почечная недостаточность – прогрессирующее и необратимое ухудшение деятельности почек в результате пиелонефрита.
Она приводит к потере клубочковой, гломерулярной и эндокринной почечной функции.
У пациента накапливаются в избыточном количестве продукты метаболизма – азот, электролиты и жидкость – и изменяется секреция гормонов – эритропоэтина, ренина, простагландинов и активной формы витамина D.
Группы риска – диабетики, гипертоники и родственники, страдающие заболеваниями почек. Если пиелонефрит обнаружен на ранней стадии, скорость, с которой прогрессирует повреждение, может быть уменьшена с помощью почечной заместительной терапии. К ней относится трансплантация почки, гемодиализ и перитонеальный диализ.
Сморщенная почка
Доброкачественный нефросклероз прогрессирует медленно. Симптомы часто появляются только при достижении терминальной почечной недостаточности. Признаки злокачественного перерождения тканей возникают, когда тяжелая гипертония повреждает почки, головной мозг и сердце. У больных наблюдается помутнение в глазах, мигрень, делирий, апатия, тошнота, рвота и кома.
Лечение происходит путем снижения уровня артериальной гипертензии.
Если замечена повышенная экскреция белка в моче (протеинурия), ингибитор АПФ или антагонист АТ1 рекомендуется в качестве лекарственного средства первого выбора.
При отсутствии протеинурии необходима стандартная антигипертензивная терапия, которую может перенести большинство пациентов. При стабильной функции почек следует понижать кровяное давление до значений ниже 140/90 мм рт. ст.
Почечные кисты
Почечная киста – заполненная жидкостью полость, располагающаяся в почке. Она может находиться внутри, но также и за пределами органа. Особой формой кисты является поликистозная болезнь почек (ПБП). В этом случае весь мочевыделительный орган покрыт доброкачественными новообразованиями.
ПБП передается аутосомно-доминантным путем; это означает, что предрасположенность к этой болезни лежит в генах. Наследование не зависит от пола и всегда происходит, как только хромосома с дефектным генетическим материалом передается человеку. Согласно статистике, заболевание развивается после рождения у грудничка.
Карбункул
Карбункул – глубокая и очень болезненная инфекция, атакующая несколько соседних волосяных фолликул. Кожа и подкожная клетчатка часто подвергаются поражению, в более редких случаях – почки. У пациентов воспаляются лимфатические сосуды (лимфангит). Обычно присутствуют лихорадка и другие распространенные симптомы: боль в почках и тяжелые расстройства мочеиспускания.
Некротический папиллит
Эмфизематозный пиелонефрит (ЭМП) – тяжелая некротическая инфекция почечной паренхимы. Клинический курс ЭМП может быть опасным для жизни, если его не диагностировать и не вылечить.
Большая часть информации о болезни была получена из отдельных медицинских отчетов. Причиной смертности является, прежде всего, септические осложнения.
До 95% пациентов с ЭМП имеют неконтролируемый сахарный диабет.
Бактериотоксический шок
Септический шок – патологическая реакция организма на обобщенную или локализованную инфекцию, которая может при пиелонефрите привести к фатальным последствиям. Воспаление брюшины (перитонит), поджелудочной железы (панкреатит), желчного пузыря (холецистит), желчных протоков (холангит) и осложненный пиелонефрит – наиболее распространенные причины развития сепсиса.
Бактериотоксический шок возникает, когда присутствуют симптомы синдрома системного воспалительного ответа, а систолическое артериальное давление ниже 90 мм рт. ст. в течение хотя бы одного часа, несмотря на достаточный объем жидкости.
На ранней стадии (гипердинамическая форма) значительно понижается периферическое сопротивление сосудов, как и разница в содержании кислорода между венозной и артериальной крови. Артериальное и центральное венозное давление нормальны или только слегка уменьшаются. Кожа теплая, сухая и имеет светло-желтый цвет.
В последующей фазе (гиподинамическая форма) кожа становится бледной, влажной и прохладной, кровяное давление падает, объем мочи уменьшается, а периферическое сопротивление и разница в содержании кислорода между венозной и артериальной кровью увеличиваются.
Артериальная гипертензия
Артериальная гипертония (АГ) – патологическое увеличение систолического артериального давления (аббревиатура: АД) выше 135 мм рт. ст. и диастолического – более 85 мм рт. ст.
Диагноз ставится на основе по меньшей мере двух измерений тонометром в разные дни. Гипертензия делится на легкую, умеренную и тяжелую форму. Различают также изолированную систолическую разновидность.
Повышенное артериальное давление является одним из важнейших факторов риска сердечно-сосудистых заболеваний.
Как пиелонефрит, так и почечная недостаточность могут вызывать вторичную гипертоническую болезнь. При одностороннем и двустороннем хроническом заболевании почек, независимо от патогенеза и этиологии, может возникать гипертония.
Сужение почечной артерии может привести к АГ. У 2/3 пациентов наблюдается артериосклеротический стеноз, у 1/3 – фиброзно-мышечная дисплазия. Исключение патологического состояния осуществляется путем дуплексной сонографии сосудов почек. В некоторых случаях может потребоваться КТ или МРТ.
Влияние пиелонефрита на беременность и лактацию
Пиелонефрит является распространенным осложнением во второй половине беременности. Увеличенная матка оказывает большее давление на мочевой путь. Повышенный уровень прогестерона приводит к уменьшению перистальтики кишечника и дилатации мочеточника. В результате моча не транспортируется так быстро, как требуется.
Кроме того, рН сдвигается во время вынашивания ребенка, и одновременно увеличивается содержание аминокислот, креатинина, глюкозы, лактозы. Эти факторы благоприятствуют быстрому размножению патогенов. У женщин с бессимптомной бактериурией наблюдается увеличение количества микроорганизмов во второй половине беременности, что угрожает жизни плода.
Роды могут осложняться не только калькулезным пиелонефритом, но и гестационным диабетом, циститом. Определять методы терапии должен квалифицированный гинеколог. Грудное вскармливание следует прекратить, если состояние матери усугубляется бактериальной инвазией. Многие антибиотики способны проникать в молоко и влиять на рост и развитие ребенка.
Профилактика осложнений
Важнейшей превентивной мерой против воспалительных заболеваний тазовых органов и мочеполового тракта (инфекции мочевого пузыря) является последовательная анальная гигиена.
Женщины должны всегда мыться после каждого использования туалета в направлении от влагалища до заднего прохода.
В противном случае кишечные микробы попадают в мочеполовую систему и мигрируют через короткую уретру в почечную лоханку или чашечки.
[attention type=red]Соет! Как женщины, так и мужчины должны принимать, по крайней мере, 2 литра жидкости в день на регулярной основе. Постоянная регидратация ускоряет базальный метаболизм, а также полностью очищает мочевыводящие пути.
[/attention]Патогены имеют меньший шанс осесть и размножиться в мочеиспускательном канале или мочевом пузыре.
Клюквенный сок, согласно недавним исследованиям, также может помочь женщинам предотвратить инфекции выводящих урину путей.
Показания к медикаментозной терапии и рекомендации по улучшению здоровья почек определит нефролог.
Вопреки распространенным заблуждениям, вакцинация против коклюша («Инфанриксом») не помогает от пиелонефрита. При обострении болезни у грудничка или ребенка до 6 лет нужно обращаться к детскому врачу (педиатру). При дистопии почек иногда требуется оперативное лечение.
В домашних условиях категорически запрещено заниматься самолечением грудного ребенка, взрослого или пожилого пациента. Неправильная терапия может усугубить исход болезни и вызвать дополнительные осложнения.
Источник: https://UroMir.ru/nefrologija/pielonefrit/oslozhnenija.html
Пиелонефрит. Причины, симптомы и лечение
Общий рейтинг статьи/Оценить статью [Всего : 1 Общая оценка статьи: 5]
Пиелонефрит – острое или хроническое воспалительное заболевание почек.
По статистике около 25-30% населения земного шара страдает этим недугом, либо уже перенесли болезнь. А если еще учесть, что хронический пиелонефрит умело маскируется под другие патологии, то масштабы его распространения просто поражают.
Давайте узнаем, почему страдают наши почки, а также разберем симптомы и методы лечения пиелонефрита.
Как развивается пиелонефрит
Пиелонефрит развивается в результате инфекционного воспаления. Процесс начинается в почечных чашках и лоханках, а затем переходит в почечную ткань. При этом ткань отекает, образуются маленькие гнойники. Они могут объединяться, с образованием более крупных резервуаров гноя. Почечные канальцы разрушаются.
Эти структуры не восстанавливаются и замещаются соединительной тканью, или рубцами. Естественно, почка в результате не может полноценно справляться со своими функциями. При своевременном лечении функции разрушенных нефронов (структурных единиц) выполняют те, которые “остались в живых”.
Но если процесс запустить, и большая часть почечной ткани погибнет, то неповрежденные нефроны могут не справиться с нагрузкой. Это приводит к почечной недостаточности.
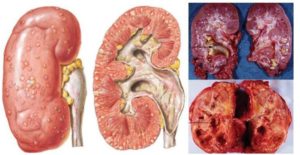
После замещения соединительной тканью, почка атрофируется и сморщивается. Сморщенная, уменьшенная в размере почка – один из признаков пиелонефрита. Осложнениями пиелонефрита являются:
- Острая почечная недостаточность
- Сепсис
- Бактериальный шок
- Гипертония
- Пионефроз (гнойное расплавление почки)
Пиелонефрит в большинстве случаев односторонний, то есть поражается одна почка. При этом выражена ассиметрия – здоровая почка отличается по структуре и функции от пораженной.
Диагностика пиелонефрита
Общий анализ мочи (или анализ по Нечипоренко) покажет признаки воспаления – увеличение количества лейкоцитов (3-4 в поле зрения) и наличие бактерий. Кровь в моче может появиться при нарушении почечной фильтрации.
Бактериологическое исследование мочи позволяет узнать какой именно микроорганизм стал причиной болезни. Также можно выяснить количество бактерий и их чувствительность к антибиотикам. Метод хорош своей точностью, но результаты исследования приходят только через 4-6 дней.
Общий анализ крови при пиелонефрите покажет увеличение СОЭ, сдвиг лейкоцитарной формулы влево и наличие анемии (при хроническом пиелонефрите).
Биохимический анализ крови сдается при наличии показаний – сопутствующих заболеваний или осложнений пиелонефрита. Также он позволяет узнать степень нарушения функции почек и печени.
УЗИ почек и мочевого пузыря покажет форму, размеры почек, а также структурные изменения этих органов.
Профилактика пиелонефрита
Учитывая неприятные симптомы болезни, а также возможные последствия, следует всерьез задуматься о ее профилактике. Чтобы не было потом мучительно больно, как говорится.
Профилактика включает:
- Полное опорожнение мочевого пузыря при мочеиспускании. По возможности, желание сходить в туалет нужно как можно быстрее реализовать.
- Достаточный питьевой режим. В день человек должен употреблять от 1,5 до 2,5 литров чистой воды.
- Коррекцию нарушений углеводного обмена. Проще говоря, при сахарном диабете нужно стремиться к его компенсации.
- Избегание переохлаждений. Одеваться по погоде, не плавать в ледяной проруби без соответствующей подготовки и прочие ограничения.
- Своевременное лечение заболеваний мочеполовой системы. Следует помнить, что патогенные микроорганизмы в почки могут попасть из любого очага инфекции. Поэтому наша задача – следить за здоровьем всего организма.
- Соблюдение личной гигиены. Как мы уже знаем, чаще всего возбудителем пиелонефрита является кишечная палочка, которая проникает в почки из наружных половых органов.
- Раннее обращение к врачу. При первых же симптомах, а не тогда, когда боль становится совсем невыносимой и не купируется обезболивающими. Вообще самовольно принимать какие-либо лекарства при боли в области почек не стоит. Во-первых, это смазывает клинику и врачу сложнее определиться с диагнозом. А во-вторых вы должны понимать, что диклофенак, анальгин, аспирин, мелоксикам и другие анальгетики всего лишь снимают симптом, но не лечат причину болезни.
Следите за здоровьем почек!
Источник: https://medsimple.com.ua/pielonefrit/