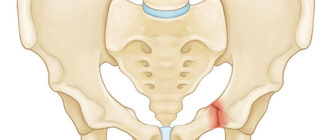
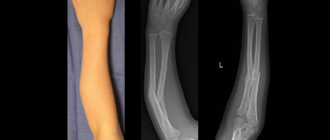
Перелом берцовой кости (малой и большеберцовой), их мыщелков
Опора всего человеческого тела приходится на ноги. Скелет ноги состоит из разных костей, повреждение которых нарушает нормальное передвижение человека. Берцовые кости являются главными структурами ноги, которые при чрезмерных нагрузках могут травмироваться.
Перелом берцовой кости (большей), так же как и перелом малоберцовой кости – явления достаточно частые. Обычно из 100 видов перелома, именно 10 % — переломы большеберцовой кости. Как правило, такие повреждения опасны. Травмы обычно фиксируются в центральной области кости, но бывают и ситуации, при которых отмечается травмирование мыщелков и межмыщелков бугорка берцовой кости.
Малоберцовая кость находится возле большеберцовой, на ее концах 2 головки, которые соединены между собой с помощью практически плоских суставов. За счет этого скольжение в области костной головки ограничено. Как проксимальная, так и дистальная головки кости содержать суставные поверхности, которые представлены узкими щелевидными пространствами.
Больше берцовая и малоберцовая кости между собой не сращены, малоберцовая кость несколько свободна в своих движениях. Но для прочности, между этими костями натянута фиброзная перепонка, которую еще называют межкостной мембраной. В отличие от большеберцовой, малоберцовая кость в формировании коленного сустава не участвует.
Классификация
Переломы большеберцовой и малоберцовой кости случаются также часто, как и травмы остальных костей. Однако между обоими фрагментам существует ряд отличий и причин, по которым происходит травма.
Переломы большеберцовой кости принято классифицировать:
- Стабильные, при которых перелом большой берцовой кости происходит без смещения, или оно не значительно. Как правило, такие травмы локализуются по оси и в процессе сращивания фрагменты не смещаются.
- Поперечные, при которых линия повреждения находится перпендикулярно оси.
- Переломы со смещением, характеризуются повреждением, при котором происходит нарушение костной оси и разъединение костных фрагментов. Как правило, такие переломы не срастаются самостоятельно, в результате требуется оперативное вмешательство.
- Косые, при которых линия травмирования находится пол косым углом. У пострадавшего в результате такого перелома отмечается прогрессирующая нестабильность. Часто происходит повреждение в сочетании с малоберцовой костью.
- Оскольчатые, при которых имеется 2 и больше обломков.
- Спиральный, винтовой, винтообразный переломы большеберцовой кости, при которых повреждение отмечается по спирали и т. д.
- Закрытые переломы, которые характеризуются целостностью кожных покровов и отсутствием видимого обломка и раны за пределами кожи. Часто травма локализирована, имеет выраженную припухлость, гематому. Если помощь своевременно не оказать, произойдет нарушение кровообращения в локализированной зоне, в результате которого клетки мышц погибнут. В тяжелых случаях требуется ампутация конечности.
- Открытые переломы, которые характеризуются наличием отрытой раны и обломков, выходящих за ее пределы. При открытых переломах часто возникает кровотечение, повреждение мышечной ткани, связок и сухожилий. Нередко развиваются осложнения и для того чтобы восстановиться, требуется много времени.
Также принято различать:
- внутрисуставные и внесуставные переломы большеберцовой кости;
- переломы головки малой берцовой кости без смещения;
- перелом бугристости большеберцовой кости;
- перелом диафиза большеберцовой кости;
- переломы дистального метаэпифиза большеберцовой кости;
- маршевые переломы, усталостные переломы, компрессионные переломы.
Переломы малоберцовой кости в большинстве классифицируют по тем же характеристикам, поэтому выделяют:
- Переломы малоберцовой кости со смещением и без такового.
- Переломы головки (шейки или тела) малоберцовой кости;
- Изолированные переломы диафиза малоберцовой кости;
- Переломы поперечные;
- Оскольчатые, или фрагментные;
- Спиралевидные переломы.
К общим характеристикам относят:
- Маршевые переломы.
- Переломы отрывные.
- Переломы нижней трети кости.
- Переломы верхней трети кости.
- Двойной перелом, при котором ломаются обе кости (случается часто).
- Образные переломы.
Код травмы по МКБ 10
Перелом большеберцовой кости код по МКБ 10 в сочетании с переломом малоберцовой кости (перелом голени с голеностопным суставом)
Перелом голени, включая голеностопный сустав (S82)
Такие повреждения, обычно множественные и опасны осложнениями. Наибольшую опасность представляют открытые переломы с многочисленными травмами и кровопотерей.
Большеберцовая костная ткань травмируется чаще, также часто происходит повреждение обеих сразу берцовых костей.
Большеберцовая кость, переломы которой случаются чаще, травмируется по следующим причинам:
- ДТП.
- Падение с высоты.
- Катастрофы техногенного характера.
- Производственные повреждения.
- Природные катаклизмы.
Как правило, повреждение большеберцовой кости при этим факторах не бывает единичным и сочетается со множественными другими травмами.
Перелом малоберцовой кости происходит в результате:
- Падения с высоты.
- Воздействия прямого таранящего удара по внешней части голени (при ДТП).
- «Свинчивающего» движения, в момент, когда голень плотно зафиксирована.
Чаще всего происходит травмирование эпифиза или шейки кости. Для примера часто используют модель с булавкой. При таранном ударе, булавка размыкается, в результате чего одна ее часть отходит в сторону, то же самое случается и при повреждении малоберцовой кости. Повреждение может быть в задней части или в верхней. Также повреждается и межкостная мембрана.
Признаки перелома берцовых костей схожи с травмами других костей конечностей.
- В обоих случаях возникает боль в локализированном месте.
- На ногу наступить практически невозможно, возникают сильные боли и дискомфорт.
- Сама голень распухшая, в пораженном месте образуется гематома.
- Возникает деформация конечности.
- Онемение ноги в нижней части, иногда синюшность кожи.
- Если перелом открыт – кровопотеря и повреждение тканей, которые находятся вблизи раны.
Часто выделяют дополнительные симптомы перелома малоберцовой кости:
- отек;
- кровотечение;
- при открытом переломе – выступающий обломок кости;
- при отрывном – свисающая конечность.
Первая помощь
Если возник перелом малой берцовой кости или перелом большой берцовой кости необходимо:
- Уменьшить выраженность боли, во избежание болевого шока у пострадавшего.
- В случае кровопотери, проконсультироваться со специалистом скорой помощи и попытаться остановить кровотечение. Для этого рану по краям обрабатывают антисептиком, место повреждения накрывают стерильной не тугой повязкой.
- После этого проводят иммобилизацию, с целью предотвращения дальнейшего смещения. Для этого поврежденную конечность необходимо приподнять и зафиксировать, если есть обувь, ее желательно снять. Травмированную ногу фиксируют и накладывают шину. С этой целью можно использовать любые предметы, которые есть под рукой (фанера, доска, палки). Важно шину накладывать таким образом, чтобы нижняя ее часть покрывала голеностоп, а верхняя достигала верхней части бедра.
После оказания первой помощи пострадавшему необходимо дождаться приезда скорой и по возможности отправится в травмпункт с ним. Это необходимо для того, чтобы засвидетельствовать о произошедшем и сообщить врачу, что было принято преждевременно, какие препараты использовали для обезболивания и т. д.
Диагностика
Диагностика и лечебная тактика при всех переломах берцовых костей следующая:
- Осмотр и опрос пострадавшего.
- Определение характера повреждения (нарушена ли суставная поверхность большеберцовой и малоберцовой кости, выявление края слома, определение закрытого или открытого перелома).
- Выполнение рентгенографии. Данный вид исследования проводят в двух проекциях, и благодаря снимку можно узнать, какая именно кость сломана – большая или малоберцовая, а также выявить количество повреждений кости и их локализацию.
При лечении переломов берцовых костей используют:
- Консервативную терапию
- Оперативное вмешательство.
Консервативное лечение перелома берцовых костей без смещения проводится по средствам болевой блокады и наложения гипсовой повязки. Гипс при этом должен зафиксировать колено, голень и стопу.
Если смещение было в незначительной степени, проводят местную закрытую репозицию, с использованием местной анестезии. Сроки иммобилизации при нормально расположенных обломках 1,5-4 месяца.
Если травма сложная, времени может понадобиться больше – 4-6 месяцев. Столько же времени, обычно, ходят в гипсе.
Что такое консолидация перелома
Консолидация (или сращивание) – процесс, при котором сращиваются поврежденные обломки кости. Консолидация проходит в 4 этапа:
- Первый этап – 3 дня – происходит множественное проникновение лейкоцитов к месту поражения и рассасывание омертвевших тканей.
- Второй этап – множественное размножение клеток костной системы, минерализация кости, заполнение хрящевой ткани.
- Третий этап – восстановление кровоснабжения в пораженном месте.
- Четвертый этап – срастание кости, создание надкостницы, пронизывание ее кровеносными сосудами.
С целью фиксации и иммобилизации используют тугой бандаж, ортез. Накладывают шину, которая зафиксирует ногу до момента полного сращивания обломков.
Что делать при переломе голени со смещением
Если произошел перелом голени со смещением, показано выполнить следующее:
- Обезболить локализацию повреждения с помощью обезболивающих средств.
- Провести скелетное вытяжение. Для этого пяточная кость фиксируется специальной спицей, которую закрепляют сбоку и подвешивают на нее груз. Благодаря этому растягиваются мышцы, и костные обломки не могут совместиться. В состоянии скелетного вытяжения выполняют репозицию, после чего пациенту дальше необходимо находится на вытяжении, до момента, когда не образуется нарост костной мозоли.
- Нарастание костной мозоли время от времени проверяют с помощью снимка, и если все идет хорошо, вытяжение снимают через 5-6 недель. Затем накладывается гипс, который фиксирует положение сопоставленных костей.
- Гипс носят в течение 2-4 месяцев, после этого, когда гипсовая лонгета будет снята, начинают восстановительный период.
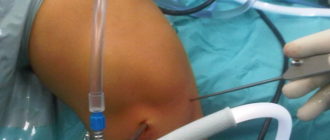
Оперативное лечение
Операцию перелома проксимального отдела большеберцовой кости, как и других отделов берцовых костей, проводят в несколько этапов:
1 этап – обезболивание сильнодействующими средствами для местной анестезии или общего наркоза.
2 этап – открытый остеосинтез. При переломах в эпиметафизе или проксимальном метаэпифизе большеберцовой кости остеосинтез необходимо проводить осторожно, уделяя внимание мягким тканям, поскольку от степени их повреждения зависит ход дальнейшего лечения. При переломах проксимального отдела большеберцовой кости используют также малоинвазивный закрытый остеосинтез.
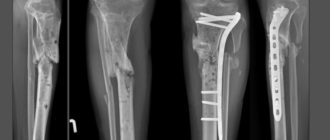
3 этап – фиксация костных обломков стержнями. Также могут использоваться шурупы, штифты, пластины, аппарат Илизарова.
Фиксация с использованием стержнев: его вводят в костный канал, предварительно сделав разрез на коже, так, чтобы один его конец находился за пределами канала. С помощью этого достигают надежной фиксации обломков кости. Дальше, когда кости срастутся, стержень вынимают.
Фиксация с использованием пластины: если пациент, который получил травму, пожилой человек, используют пластины. Их вводят через предварительно подготовленные отверстия, после чего прикручивают саморезами к костям. Благодаря этому фиксируется положение обломков до момента их полного сращивания.
[attention type=yellow]Фиксация с использованием саморезов: если произошло угловое травмирование продольной кости со смещением, костные обломки фиксируют с помощью саморезов. Как только обломки срастаются – саморезы удаляются.
[/attention]Источник: https://dpo57spb.ru/diagnostika/perelom-bertsovoj-kosti-maloj-i-bolshebertsovoj-ih-myshhelkov.html
Болезнь Шляттера (болезнь Осгуда-Шляттера, остеохондропатия бугристости большеберцовой кости)
Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена.
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- отек и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки;
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое;
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы).
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной.
Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях.
Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему противовоспалительных препапатов.
Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости.
Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
При запущенном состоянии болезни в пораженной конечности может развиться мышечная гипотрофия, что приведет и будет проявляться через незначительные ограничения в движениях коленного сустава.
Хоть многие врачи и утверждают, что болезнь Шляттера может самостоятельно пройти по истечении определенного промежутка времени, однако практика показывает совершенно обратное (за редкими исключениями). Потому в случае, если ребенок жалуется на постоянную боль в коленном суставе или у него появилась небольшая припухлость колена — необходимо незамедлительно обратиться к врачу.
Лечение заболевания
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то назначается лечение.
Консервативное лечение
Пациенты, имеющие болезнь Шляттера, обычно проходят амбулаторное консервативное лечение у хирурга, травматолога или ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав.
В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты.
[attention type=red]Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
[/attention]Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра.
После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
Хирургическое лечение
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении костных разрастаний, некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости, что позволяет достигнуть срастания отрывного перелома и полного восстановления функции коленного сустава.
После операции обязательно проводится курс физиотерапии и медикаментозного лечения. Заниматься спортом можно только через полгода после проведенной операции.
Диагностика заболевания
Диагностирование болезни Осгуда-Шляттера проводится врачом — специалистом (ортопедом). Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка.
- Связь симптомов с физическими нагрузками.
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы).
- Информация о медицинских проблемах в семье.
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре.
Чтобы поставить точный диагноз необходимо провести рентгенологическое исследование суставов пораженной конечности, при котором чаще всего выявляется некоторое увеличесние области бугристости большой берцовой кости и отделение от нее апофиза (отростка кости).
Рентгенологическое исследование так же позволяет определить стадию развития данного заболевания.
Для получения более полной информации врач может назначить и такие методы диагностики, как компьютерная термография, магнитно-резонансная томография и ультрасонография. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани.
[attention type=green]Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита).
[/attention]Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер.
Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Цены
- 05 Сен 2018 В Израиле спасли попавшую под машину девочку В Израиле спасли двухлетнюю девочку, серьезно пострадавшую в ДТП. Малышка с тяжелыми повреждениями легких неделю была подключена к аппарату искусственно…
- 07 мая 2018 Пересадка выращенной в лаборатории кости Проведена уникальная операция по пересадке, выращенной в лаборатории кости. Врачи получили возможность проводить трансплантации без рисков отторжения, с…
- 13 Июл 2017 Израильскими учеными разработан абсолютно новый способ терапии остеопороза Команда ученых — медиков из Иерусалимского университета в Израиле сделала очередное открытие. В следствие тщательных исследований остеопороза, ими было …
- 13 Июл 2017 Denosumab (Деносумаб) при лечении рака костей В далеком 1818 году Купер и Траверс выявили трудно преодолимую болезнь, и отнесли ее к группе сарком — наиболее часто встречаемой в типологии рака костн…
- 13 Июл 2017До сих пор все процедуры по удлинению ног включали в себя использование аппаратов Илизарова, который фиксирует конечность снаружи. И только недавно в Из…
- 16 мая 2018 Уникальная операция избавила пациента от горба Подросток, страдающий от искривления позвоночника, был успешно прооперирован нейрохирургами клиники Ихилов. Благодаря сложнейшему хирургическому вмешате…
- 18 Окт 2017 Врачи отделили голову от позвоночника, спасая 9-летнюю девочку В течение 12 часов команда медиков больниц Бейлинсон и Шнайдер боролась за жизнь 9-летней Тары Аамар, выполняя операцию беспрецедентной сложности. В мир…
- 13 Июл 2017 Дистанционное регулирование имплантатов при лечении сколиоза В Израиле будут введены новые стандарты спинальной хирургии. Это станет возможным благодаря инновационным имплантатам для эндопротезирования, которые ре…
- 13 Июл 2017На базе детской израильской больницы Дана-Дуэк (Тель-Авив) создан новый реабилитационный центр, решающий разносторонние задачи в отрасли детской и подро…
- 13 Июл 2017 Миниатюрные кардиомониторы можно ставить и малышам Разные мониторы и датчики часто используются в медицине. До сих пор их установка была возможна для взрослых пациентов. Они помогали правильно определить…
Все новости медицины Израиля (4 голоса, в среднем: 5 из 5)
Источник: https://israel-clinics.guru/diseases/bolezn_shl_attera_bolezn_osguda_shl_attera_osteohondropatija_bugristosti_bol_shebercovoj_kosti_/
Остеохондропатия бугристости большеберцовой кости
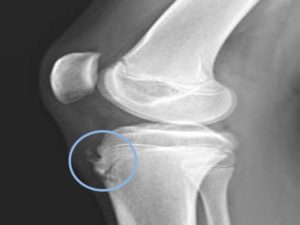
Остеохондропатия бугристости большеберцовой кости является одной из наиболее часто встречающихся остеохондропатий у детей. Заболевание впервые было описано Осгудом (R. В. Osgood) и Шлаттером (С. Schlatter) в 1903 г.
Болезнь Осгуда – Шлаттера встречается преимущественно у подростков в возрасте от 10 до 15-18 лет, активно занимающихся спортом, хореографией. В отличие от других видов остеохондропатий, при данной патологии наблюдается симметричное поражение бугристости большеберцовых костей, хотя возможен и односторонний процесс.
У некоторых больных наблюдается сочетание изменений в бугристости большеберцовой кости с изменениями в позвоночнике, характерными для остеохондропатий.
Клиническая картина остеохондропатии бугристости большеберцовой кости.
Заболевание, как правило, возникает без видимых причин, однако у многих пациентов развитию болезни Осгуда – Шлаттера предшествовали частые травмы.
У больных обычно появляются припухлость, отечность и утолщение мягких тканей в области бугристости большеберцовой кости, локальная болезненность при пальпации, сгибании конечности.
Температура и окраска кожи в области поражения не изменены.
Вначале боли носят периодический характер, однако затем становятся более стойкими, усиливаются при беге, ходьбе, приседании. Максимальная выраженность болевого синдрома наблюдается в положении стоя на коленях. В покое боли уменьшаются или проходят совсем.
Умеренная деформация переднепроксимальной части голени за счет припухлости в области бугристости большеберцовой кости лучше видна сбоку при согнутой в коленном суставе конечности. Бугристость имеет эластическую консистенцию или почти костную плотность, поверхность ее может быть сглажена.
Воспалительная активность, по данным лабораторного исследования крови, не выявляется.
Диагностика остеохондропатии бугристости большеберцовой кости.
Ранними рентгенологическими признаками болезни Осгуда – Шлаттера являются:
- изменение структуры бугристости большеберцовой кости – светлые участки чередуются с более темными и бесструктурными;
- изменение контуров бугристости большеберцовой кости за счет формирования краевой полости;
- фрагментация бугристости большеберцовой кости за счет наличия секвестроподобных теней, при этом костные фрагменты могут смещаться проксимально и несколько кпереди;
- деформация дистальной части бугристости большеберцовой кости (она приобретает округлую или каплевидную форму).
Дифференциальную диагностику проводят с остеомиелитом, инфрапателлярным бурситом, рецидивирующим подвывихом надколенника, хондромаляцией надколенника, опухолью хрящевой ткани и отрывным переломом бугристости большеберцовой кости.
Отрыву бугристости предшествует травма, при этом имеется линия перелома, а костный отломок сохраняет типичную костную структуру и значительно смещается кверху.
При остеомиелите первично поражается корковое и губчатое вещество большеберцовой кости.
Лечение остеохондропатии бугристости большеберцовой кости.
[attention type=yellow]В период обострения применяется временная иммобилизация конечностей с последующим ограничением сгибательных движений в коленных суставах.
[/attention]Щадящий режим сочетается с активным физиотерапевтическим лечением: назначается УВЧ-терапия, магнитолазеротерапия, парафиновые (озокеритовые) аппликации, бальнеолечение и др.
Хирургическое лечение применяется редко в связи с возможным повреждением ростковой зоны и ранним развитием синостоза.
Прогноз при болезни Осгуда – Шлаттера благоприятный, к концу периода роста ребенка, как правило, наблюдается полное восстановление костной структуры бугристости большеберцовой кости, однако иногда остается ее деформация.
Болезнь Легг-Кальве-Пертеса
Наблюдается у детей чаще в возрасте от 4—5 до 11—14 лет. Мальчики болеют в 3—4 раза чаще девочек. Болезнь начинается исподволь, как – будто беспричинно. Течет медленно. Появляются боли в суставе, хромота. Преимущественно процесс односторонний. Исключительно редко может наблюдаться двустороннее поражение.
I фаза — инициация – усиление интенсивности головки бедренной кости, уменьшение величины головки и ее уплощение, увеличение высоты рентгеновской суставной щели, вызывающее подвывих бедра кнаружи (В. С. Майкова-Строганова, Д. Г. Рохлин считают этот признак одним из ранних). Эти начальные признаки могут улавливаться лишь через несколько месяцев от начала заболевания.
II фаза — дегенеративно-продуктивной (сочетание некротических и восстановительных процессов) — эпифиз подвергается большей компрессии, состоит из нескольких плотных фрагментов, разделен бесструктурными участками, обусловленными рассасыванием некротической ткани и врастанием хрящевой ткани.
Эта фаза может длиться до 2—3 лет. Процесс может захватывать всю головку и даже шейку бедра, величина фрагментированного участка зависит от своевременного начала лечения (иммобилизация на 1—2 мес и затем дозированная нагрузка на конечность).
В благоприятных случаях некроз захватывает лишь наружный участок головки бедренной кости.
III — восстановительная фаза — рассасывание некротической ткани и восстановление костной структуры. На рентгенограммах почти всегда отмечается типичная деформация головки и шейки бедра. Головка принимает грибовидную форму.
Шейка укорачивается, шеечно-диафизарный угол уменьшается. Вертлужная впадина уплощается. Расширена рентгеновская суставная щель, сохраняется подвывих бедра кнаружи. По данным литературы наблюдается полное восстановление функции примерно в 20% случаев.
Однако чаще наблюдается функциональное ограничение конечности.
Рис.1 Аваскулярный некроз головки тазобедренного сустава
Болезнь Шойермана-Мау
Остеохондропатия грудного отдела позвоночника
Болезнь Осгут-Шляттера
Остеохондропатия бугристости большеберцовой кости
Это заболевание одновременно описали Осгуд и Шлаттер в 1903 году. Процесс локализуется в tuberositas tibia. По мнению С. А. Рейнберга, является одной из трех наиболее часто встречающихся остеохондропатии вместе с болезнью Легг-Кальве-Пертеса и второй болезнью Келера.
Характерный возраст 13—17 лет, юноши болеют чаше. Среди больных преобладают юноши, занимающиеся футболом. Болезнь начинается без видимой причины. Клинически проявляется припухлостью в области бугристости большеберцовой кости, отечностью мягких тканей.
При сгибании и разгибании голени усиливается боль.
Бугристость большеберцовой кости — образование эпифи-зарного происхождения. В возрасте 13—15 лет ядро окостенения продвигается в область хрящевого tuberos. tibia в виде хоботка.
[attention type=red]На боковой рентгенограмме этот хоботообразный вырост проксимального эпифиза большеберцовой кости отделен сзади от метафиза хрящевой прослойкой. В некоторых случаях ядра окостенения может отделяться хрящевой прослойкой от костного эпифиза.
[/attention]Или могут наблюдаться 3—4 ядра окостенения изолированно расположенных впереди метафиза, а хоботообразный отросток очень короткий. В 18—19 лет происходит слияние ядер окостенения с массивом большеберцовой кости.
Рентгенологическая картина остеохондропатии бугристости большеберцовой кости очень разнообразна. Структура хобото-образного отростка представлена чередующимися участками хрящевой и некротической ткани. Может наступать полная фрагментация всей бугристости, контуры изъедены как спереди, так и со стороны метафиза.
Хрящ в передних отделах бугристости утолщен, создает выпячивание мягких тканей, легко прощупывается. Утолщена хрящевая прослойка между бугристостью и метафизом, так что нижний конец хоботообразного отростка может приподниматься кпереди.
В течении процесса некротические участки рассасываются, происходит перестройка костной структуры и бугристость принимает нормальный костный рисунок. Четко не удается выделить сменяющие друг друга фазы процесса.
Остеохондропатия Осгуд — Шлаттера почти всегда заканчивается в рентгенологическом изображении полным восстановлением костной структуры. Рентгенологическое исследование имеет ограниченные возможности и без учета клинических данных диагноз может быть ошибочным, т. к.
некоторые варианты окостенения имитируют патологические изменения. Не всегда помогает сравнение с аналогичным участком здоровой конечности, т. к. картина окостенения с обеих сторон может быть различной.
[attention type=green]Лечение консервативное, симптоматическое, боли проходят через несколько месяцев, но в редких случаях сохраняются 1—1,5 года.
[/attention]Следует отметить, что некоторые авторы (Д. Г. Рохлин, Н. С. Дьяченко) относят болезнь Осгуд — Шлаттера к процессам травматического характера, а не к остеохондропатиям.
Болезнь Кальве (остеохондропатия тела одного позвонка)
Заболевание встречается редко, болеют дети. Поражаются один или несколько несмежных позвонков. Локализуется процесс чаще в грудном отделе.
Болезнь начинается постепенно, появляется боль в спине, больные щадят пораженный отдел позвоночника.
Иногда заболевание может протекать бессимптомно, а его признаки случайно обнаруживаются при рентгенологическом исследовании. Кифотическое искривление позвоночника как правило не наблюдается.
Источник: https://pionerskayagb.ru/lechenie-sustavov/osteohondropatiya-bugristosti-bolshebertsovoj-kosti
Остеохондропатия бугристости большеберцовой кости SportWiki энциклопедия
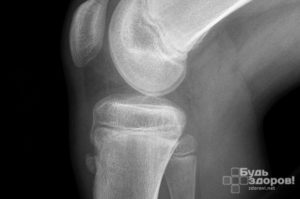
Большеберцовая бугористость в области колена у ребенка
Бугристость – это точка роста кости, место, где она соединяется с хрящами. У детей этот участок рыхлый, что позволяет кости расти в длину, поэтому он легко травмируется. Со временем в этой области развивается асептический некроз (частичное отмирание тканей).
В большинстве случаев наблюдается симметричное поражение костных тканей некоторых конечностей, хотя иногда изменения заметны только на одном суставе.
Заболевание наблюдается у 20% детей, серьезно занимающихся спортом. Но патология может возникнуть и вследствие бытовых травм, а порой и вовсе без внешних воздействий. При этом у мальчиков нарушение диагностируется гораздо чаще, чем у девочек.
Остеохондропатия бугристости большеберцовой кости (код по МКБ-10 – M92.5) приводит к нарушению питания ткани в результате сокращения четырехглавой мышцы. В подростковом возрасте наблюдается активный рост этого отдела кости, а постоянные травмы могут стать причиной отрывных переломов. После того как перелом зарастает, на его месте образуется нарост из костной ткани.
Остеохондропатия бугристости большеберцовой кости у детей
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуда-Шлаттера, встречается в основном в детском возрасте. Это связано с тем, что у детей присутствуют зоны роста в кости, которые позволяют костям удлиняться, а бугристость является зоной окостенения, и она у детей плохо прикреплена к основной части кости.
Болезнь проявляется у детей от 8 до 17 лет, связана обычно с травмой или физической нагрузкой. Рыхлая зона бугристости не выдерживает удара или постоянного давления и происходит ее разрушение. У взрослых бугристость полностью срастается с костью, а зона роста затягивается костной тканью, поэтому такое заболевание уже не возникает.
Как правило, остеохондропатия бугристости большеберцовой кости связана с нарушением кровообращения кости. Ребенок прыгает, бегает, нагрузка передается на незрелую бугристость, что приводит к нарушению ее питания. Недостаток питательных веществ приводит к некрозу костной ткани, то есть ее разрушению и разрыву, как следствие, возникает воспаление.
Признаки и течение заболевания
Место поражения голени
Распознать патологию можно по следующим симптомам:
- отечность пораженного участка;
- утолщения в мягких тканях;
- болевые ощущения во время пальпации;
- дискомфорт и боли при сгибании колена.
Остеохондропатия бугристости не вызывает повышения температуры тканей в области поражения или изменения их окраски.
В первое время неприятные ощущения наблюдаются только периодически, как правило – во время ходьбы, бега или приседаний. Особенно сильные болевые ощущения появляются, когда пациент находится в положении стоя на коленях. При обострениях наблюдаются изменения в переднепрокисмальной части голени, которые особенно хорошо видны, если нога согнута в колене.
На первой стадии заболевания начинается некроз костной ткани, причем анализ крови на предмет наличия в организме воспалительного процесса результатов не дает. Этот период может продолжаться до нескольких месяцев.
Без должного лечения заболевание переходит в следующую стадию, которая классифицируется как «компрессионный перелом». Пораженный участок кости при этом проседает, костные балки могут вклиниться друг в друга. Рентгеновский снимок не показывает структурного рисунка кости, а суставная щель может значительно увеличиться.
Следующий этап – фрагментация бугристости большеберцовых костей , которая может длиться от полугода до 2-3 лет. Омертвевшие участки кости рассасываются, их заменяет грануляционная ткань и остеокласты. Рентгенография показывает уменьшение высоты берцовой кости.
Завершается протекание болезни Осгуда-Шлаттера восстановлением костной ткани. При этом восстанавливается форма и структура кости. Стадия может длиться от нескольких месяцев до 1,5 лет. Однако без квалифицированного лечения кость может так и не вернуться к изначальному виду, тогда заболевание перерастет в деформирующий артроз.
Причины остеохондропатии бугристости большеберцовой кости
Болезнь Шляттера относится к заболеваниям невоспалительного генеза, протекающим в сопровождении некроза костной ткани. Данная патология наиболее часто развивается на одной ноге, хотя бывают случаи что и на обеих.
Обычно она наблюдается у детей и подростков в возрасте десяти-восемнадцати лет, когда кости находятся на стадии наиболее интенсивного роста. Гораздо чаще ее можно встретить у мальчиков. Болезнь зачастую развивается без видимой на то причины (в некоторых случаях удается проследить связь с ушибами и травмами).
Причинами развития заболевания зачастую становятся следующие факторы:
- прямые травмы: переломы и вывихи надколенника или голени, повреждение коленного сустава;
- постоянные микротравмы колена, связанные с занятиями спортом.
Получите цены Минздрава Израиля
Введите данныеи получите прайс на
Viber, WhatsApp или Telegram
Согласно медицинской статистике, болезнью Осгуда Шляттера страдает около 20% активно занимающихся спортом подростков и лишь 5% не имеющих к нему отношения.
В группу риска входят дети, которые занимаются следующими видами спорта:
- баскетболом;
- волейболом;
- хоккеем;
- футболом;
- спортивной гимнастикой;
- акробатикой;
- фигурным катанием;
- балетом;
- борьбой;
- тяжелой атлетикой.
Как следствие перегрузок, постоянных микротравм коленей, а также чрезмерного натяжения надколенных связок, происходящих во время сокращений четырехглавой мышцы бедра, наблюдается нарушение кровоснабжения в области кости большеберцовой, а точнее, в области ее бугристости. Оно сопровождается незначительными кровоизлияниями, разрывом волокон надколенных связок, асептическим воспалительным процессом в сумках, а также изменениями некротического характера бугристости большеберцовой кости.
Врачи выделяют 2 причины, почему может развиться болезнь Осгуда-Шлаттера – это травма колена, например, перелом большеберцовой кости, или вывих коленного сустава, либо постоянные тяжелые физические нагрузки, при которых происходят микротравмы бугристости большеберцовой кости.
В группу риска входят дети, которые профессионально занимаются баскетболом, футболом, волейболом, хоккеем, фигурным катанием, гимнастикой и балетом, в таком случае нагрузка на ноги очень большая. Но иногда заболевание возникает и у детей, которые никогда не занимались спортом профессионально, тогда патологию связывают обычно с травмой.
Методы лечения
Степени тяжести заболевания
Лечение остеохондропатии большеберцовой бугристости (болезни Осгуда-Шлаттера) возможно как в условиях стационара, так и амбулаторно. Назначается хирургом, травматологом или ортопедом. Как правило, рекомендуются следующие методы терапии:
- полное ограничение физических нагрузок;
- наложение гипсовой повязки или фиксирующей манжеты;
- физиотерапия: УВЧ или парафинотерапия.
Предлагаем ознакомиться: Как разработать ногу после перелома берцовой кости
Если наблюдается сильный болевой синдром, врач назначает обезболивающие средства.
В обязательном порядке назначается лечебная физкультура в качестве реабилитации. После того как основные симптомы заболевания будут устранены, специалист назначает восстанавливающие процедуры и санитарно-курортное лечение.
Даже при стойкой ремиссии больному придется отказаться от травмоопасных видов спорта.
Болезнь Осгуда-Шлаттера нередко дает осложнения в виде деформации суставов и гипертрофии мышц. Это заболевание может сопровождать пациента на протяжении всей жизни.
[attention type=yellow]В качестве профилактики остеохондропатии следует избегать травмирования области верхней части голени, чрезмерных нагрузок на ноги.
[/attention]При малейших симптомах и проявлениях болевого синдрома следует незамедлительно обратиться к специалисту и обследоваться на предмет начала болезни.
Симптомы остеохондропатии бугристости большеберцовой кости
Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена.
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- отек и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки;
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое;
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы).
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной.
Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях.
Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему противовоспалительных препапатов.
Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости.
Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
При запущенном состоянии болезни в пораженной конечности может развиться мышечная гипотрофия, что приведет и будет проявляться через незначительные ограничения в движениях коленного сустава.
Хоть многие врачи и утверждают, что болезнь Шляттера может самостоятельно пройти по истечении определенного промежутка времени, однако практика показывает совершенно обратное (за редкими исключениями). Потому в случае, если ребенок жалуется на постоянную боль в коленном суставе или у него появилась небольшая припухлость колена — необходимо незамедлительно обратиться к врачу.
Остеохондропатия большеберцовой кости сопровождается следующими симптомами:
- боль в области коленного сустава, которая усиливается со временем;
- спазм мышц в области бедра;
- припухлость в области коленного сустава;
- нарушение двигательной активности сочленения.
Заболевание начинается со слабых ноющих болей в пораженной области, которые проходят во время отдыха и появляются во время физических нагрузок.
Постепенно клинические проявления становятся более выраженными, боль становится режущей, беспокоит постоянно, особенно во время хождения.
Со временем формирует шишка на колене из костной ткани, она неудобств не приносит и не нарушает двигательную активность сочленения.
Прогноз и профилактика
При своевременной терапии прогноз остеохондропатии благоприятный, кость восстанавливается, но возможны такие негативные последствия, как боли при смене погоды и появление внешне заметной шишке на колене, которая боли не причиняет. Дети, которые перенесли остеохондропатию бугристости, более подвержены суставным патологиям в будущем.
Если заболевание не лечить, то сустав начинает разрушаться, что неизбежно приводит к остеоартрозу. Такое заболевание сопровождается постоянными болями в колене и постепенно может привести к инвалидности.
Чтобы избежать серьезных последствий, необходимо соблюдать следующие меры профилактики:
- ежегодно проходить осмотр ортопеда, чтобы вовремя выявить патологию;
- не допускать перенапряжения пораженной ноги, тренировки не должны быть слишком интенсивными;
- необходимо каждый день делать лечебную гимнастику, чтобы укреплять мышцы ног;
- после любой травмы колена нужно обязательно обращаться в травмпункт;
- пациент должен сбалансировано питаться, но нельзя допускать появления лишнего веса, чтобы не нагружать колено еще сильнее.
Чтобы избежать болезни Осгуда-Шлаттера, родителям необходимо контролировать физические нагрузки ребенка в период роста, они должны соответствовать возрасту ребенка и его физической подготовке.
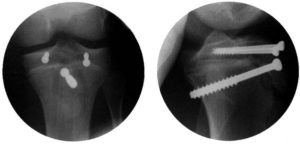
Отрыв бугристости большеберцовой кости
В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
Анамнез и жалобы
Отрыв бугристости большеберцовой кости происходит почти исключительно у мальчиков 12—17 лет.
Причиной обычно служит мгновенное мощное сокращение четырехглавой мышцы (например, при прыжке) или ее эксцентрическое сокращение при пассивном сгибании колена (например, при приземлении).
[attention type=red]Травма типична для командных видов спорта с большим количеством прыжков, таких как баскетбол, или контактных видов — например, для футбола.
[/attention]Характерны жалобы на отек верхней части голени и боль в переднем отделе коленного сустава. Невозможность разогнуть ногу в коленном суставе возникает далеко не всегда, но у всех больных в той или иной форме проявляется слабость коленного сустава. В момент травмы больные часто слышат треск.
Физикальное исследование
При пальпации передней поверхности голени отмечают локальную болезненность. При сопутствующей травме внутрисуставных структур в суставе скапливается выпот или кровь. Разгибание конечности в коленном суставе ограничено или невозможно.
Отрыв бугристости нередко сочетается с другими травмами, поэтому при осмотре коленного сустава нужно обращать особое внимание на болезненность при пальпации суставной щели или нестабильность сустава — эти симптомы указывают на разрыв мениска или разрыв внутрисуставных связок соответственно.
Лучевая диагностика
трыв бугристости большеберцовой кости хорошо виден на рентгенограмме в боковой проекции. Кроме того, выполняют рентгенограммы в прямой и косой проекциях.
Так как бугристость расположена снаружи от средней линии, перед рентгенографией для получения более четкого снимка рекомендуют слегка повернуть голень внутрь.
При подозрении на сопутствующее повреждение внутрисуставных структур выполняют МРТ.
Лечение
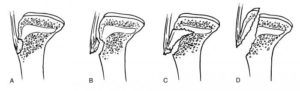
Для выбора лечения определяют тип отрыва по классификации Уотсона-Джонса в модификации Огдена. Всего выделено три типа отрывов, каждый из которых имеет два подтипа.
При I типе отрыв происходит ниже места слияния ядер окостенения большеберцовой кости и бугристости, при II типе линия отрыва проходит через зону слияния ядер, при III типе — переходит на сустав.
Подтипы характеризуют отсутствие (подтип А) и наличие (подтип В) смещения и раздробления.
Цели лечения — репозиция отломков, восстановление конгруэнтности суставных поверхностей и разгибания в коленном суставе.
Консервативное лечение
Для лечения переломов IA типа достаточно наложить цилиндрическую или длинную гипсовую повязку на разогнутую ногу на 4—6 нед. В некоторых случаях подобным образом можно добиться репозиции фрагментов при переломах IB и IIА типов.
Хирургическое лечение
Переломы IB и IIА типов, консервативное лечение которых неэффективно, а также большинство переломов IIВ и III типов подлежат открытой репозиции с металлоостеосинтезом.
Доступ обычно передний прямой или слегка отклоняющийся от средней линии, ткани рассекают в непосредственной близости или позади места прикрепления связки надколенника.
Из линии перелома удаляют все попавшие туда мягкие ткани или надкостницу, фрагменты приводят в правильное положение. Операцию удобно проводить под контролем рентгеноскопии. Фиксируют фрагменты канюлированными винтами или стягивающими проволочными элементами.
При переломах III типа надо обследовать больного на предмет сопутствующего разрыва суставных связок или мениска.
После операции на 4—6 нед накладывают гипсовую повязку, а затем начинают ЛФК с постепенным увеличением амплитуды движений в коленном суставе.
Упражнения на укрепление четырехглавой мышцы обычно начинают с 6-й недели или после полного восстановления подвижности сустава.
К повседневной активности больные могут возвратиться после того, как сила четырехглавой мышцы достигнет 85% от исходной. Возврат к полноценным спортивным занятиям обычно требует 3— 6 мес.
Осложнения и прогноз
Прогноз при отрывных переломах бугристости большеберцовой кости благоприятный, осложнения возникают редко. Переразгибание коленного сустава не встречается — вероятно, из-за того, что у большинства больных формирование скелета уже завершено или близко к завершению.
В качестве осложнений описаны утрата подвижности сустава, смещение надколенника и субфасциальный гипертензионный синдром.
Чтобы обеспечить правильное положение надколенника, необходимо стараться вернуть отломки в исходное анатомическое положение, используя в качестве ориентира здоровую конечность.
[attention type=green]Субфасциальный гипертензионный синдром возможен при повреждении небольших возвратных артерий, и его признаки надо тщательно отслеживать после операции. Восстановлению объема движений способствует раннее радикальное лечение. Несрастание фрагментов случается редко.
[/attention]Источник: https://sport-51.ru/article/physiology/6303-otryv-bugristosti-bolshebercovoy-kosti.html