Лекарство от цистита Фурадонин — как принимать?
Для борьбы с воспалением мочевого пузыря (циститом) часто назначается Фурадонин. Препарат является противомикробным средством. Его действие направлено на уничтожение бактерий, вызывающих цистит.
Фурадонин: состав, форма выпуска
Лекарство относится к средствам для системного применения.
Основное действующее вещество Фурадонина — это нитрофурантоин.
Вспомогательные вещества:
- Крахмал картофельный;
- Кальция стеарат;
- Полисорбат — 80.
Лекарство представлено в продаже в виде таблеток: по 50 или 100 мг. Форма таблеток плоская, цилиндрическая. Цвет: желтый или зеленовато — желтый.
Упаковывается по 10, 20, 30, 40 или 50 таблеток.
Выпускается также в виде суспензии в упаковке с мерным стаканчиком или ложечкой.
Фармакологические свойства
Препарат является производным нитрофурана.
- Является эффективным средством при инфекциях и воспалениях мочевого пузыря;
- Обладает антибактериальным действием;
- Оказывает воздействие на проницаемость мембраны бактерицидных клеток. Также нарушает синтез белка в них;
- При приеме лекарство хорошо всасывается из ЖКТ;
- Часть средства, достигающая системного кровотока, составляет 50%;
- Метаболизируется в печени и мышцах;
- Полностью выводится через почки;
- Не вызывает привыкания.
Показания к использованию
Применяется в следующих случаях:
- Как основное средство избавления от инфекций в мочевыводящих путях, таких как: цистит, уретрит, пиелит;
- Как профилактическое средство от воспалительных процессов в мочевыводящей системе;
- При проведении урологических операций или обследований.
Противопоказания и побочные эффекты
К противопоказаниям в применении лекарства относятся:
- Аллергические реакции либо индивидуальная непереносимость нитрофурантоина или нитрофуранов;
- Цирроз печени;
- Хронический гепатит;
- Тяжелые заболевания почек либо нарушение их функции;
- Хроническая сердечная недостаточность;
- Острая порфирия;
- Запрещено использовать препарат беременным женщинам или кормящим мамам;
- Возраст младше 6 лет.
Наличие противопоказаний или неправильная дозировка лекарства могут привести к проявлению побочных эффектов:
- Высыпания на коже;
- Озноб;
- Отек;
- Тошнота и рвота;
- Головокружение и головная боль;
- Астения;
- Одышка;
- Затрудненное дыхание, кашель;
- Сонливость;
- Лихорадка;
- Иногда боли в животе, диарея.
В случае проявления побочных эффектов следует отказаться от приема препарата, промыть желудок и обратиться к врачу.
Антибактериальный препарат при цистите
Лекарство используется для лечения различных форм цистита у пациентов различного возраста.
Перед тем как приступить к лечению, необходимо бактериологическое исследование состава мочи. Это поможет определить вид бактерии, которая привела к заболеванию. Также определяется степень воздействия антибактериального препарата.
Если пациент страдает от хронического цистита, то подобные обследования необходимо проводить при каждом обострении. Поскольку причиной заболевания может являться уже другой возбудитель.
Как пить фурадонин при цистите? Длительность лечения или поддерживающей терапии определяет лечащий врач.
Фурадонин при лечении мочеполовой системы: перечень заболеваний
Фурадонин является эффективным средством для лечения различных инфекций мочеполовой системы:
- Цистит;
- Пиелит;
- Пиелоцистит;
- Уретрит;
- Пиелонефрит.
Фурадонин — аналоги при цистите
К аналогам Фурадонина можно отнести:
- Фурагин;
- Фурамаг;
- Фурасол;
- Фуразидин.
Данные лекарственные средства имеют схожий механизм лечебного действия.
Инструкция по применению: как правильно пить
Как принимать Фурадонин при цистите? Таблетки рекомендуется употреблять после приема пищи. Таблетки следует обильно запивать водой или другой жидкостью.
Для взрослых:
- В случае, когда заболевание в начальной или несложной форме — принимать 50 мг Фурадонина четырежды в 24 часа. Период выздоровления составляет около 7 — 10 дней;
- Тяжелые или повторные формы заболевания — 100 мг 4 раза ежедневно в течение 1 недели;
- При длительной терапии для поддержания пациента — 50 либо 100 мг ежедневно по 1 разу;
- В качестве профилактики при урологических операциях либо обследованиях — 50 мг в день проведения процедуры четырежды. Затем такое же количество лекарства на протяжении 3 дней после операции или обследования.
Детям в возрасте от 6 лет:
- При несложных случаях заболевания — принимать 3 мг средства на каждый кг общего веса ребенка. Прием проводится четырежды в день на протяжении 7 — 8 дней;
- При поддерживающей терапии — 1 мг на каждый кг общего веса ребенка, единожды в день;
- Если ребенок весит менее 25 кг, то рекомендуется прием Фурадонина в виде суспензии;
- Перед применением суспензию необходимо взбалтывать во флаконе. Затем при желании можно смешивать содержимое с водой, молоком или соком.
Важно! Не рекомендуется сочетать препарат с алкоголем.
Фурагин или Фурадонин: что лучше при цистите?
И тот, и другой препарат принадлежит к одной группе лекарств (к нитрофуранам).
- Лекарства обладают схожими характеристиками, применяются при тех же заболеваниях;
- Практика и опыт врачей показывают, что эффективность обоих средств достаточно высокая;
- Ни одно из лекарственных средств не вызывает привыкания. Также схож механизм действия этих препаратов;
- Иногда использование Фурагина дает более сильный эффект.
Подобрать лучший вариант можно только с учетом особенностей пациента (например, аллергия или непереносимость каких-либо компонентов одного из аналогов).
Рекомендуем прочитать: антиандрогены — препараты для женщин при лечении гиперандрогении.
Спринцевание хлоргексидином в гинекологии: показания и противопоказания к использованию. Вся информация здесь.
Мазок на онкоцитологию шейки матки: venerolog-ginekolog.ru/gynecology/diseases/onkotsitologiya.html
Отзывы о препарате
«Хорошее средство от цистита. Только надо пить его курсом. А то мне стало лучше через 3 дня и я перестала принимать его. Потом пришлось начать сначала. Почти всегда есть в домашней аптечке. Хранится долго и цена приемлемая».
Людмила, 34 года
«Мне это лекарство впервые назначил врач. Результат отличный. Быстро помогает, особенно если вовремя начать лечение».
Марина Алексеевна, 52 года
«Давно использую Фурадонин. Мне он подходит, и с циститом справляется быстро. Иногда может быть легкая тошнота, но если пить много воды, то все нормально».
Татьяна, 27 лет
: таблетки Фурадонин при цистите — инструкция по применению.
Источник: https://venerolog-ginekolog.ru/gynecology/medicament/furadonin.html
Гинекологический мазок

Гинекологический мазок — это лабораторное исследование материала, взятого из женских половых органов. Обычно забор проводит доктор во время профилактического осмотра, также его назначают для диагностики многих болезней: молочницы и других нарушений микрофлоры, опухолей шейки матки, инфекций половых путей.
Какие виды мазков берет гинеколог
В медицинской практике широко используются два типа мазков:
- на микрофлору, его также называют общим или бактериологическим исследованием. Анализ позволяет оценить состояние микрофлоры в разных частях женских половых органов. Его рекомендуется сдавать не реже, чем раз в полгода. Забор материала рекомендуют проводить во время каждого профилактического визита к врачу.
- на цитологию, еще его называют исследованием на онкоцитологию, ПАП-тестом или мазком эндобрашем. Анализ диагностирует вероятность развития рака шейки матки. В профилактических целях его рекомендуют проходить ежегодно после 21 года или через 3 года после начала сексуальной жизни. Если несколько лет подряд тест был отрицательным, его можно сдавать реже — раз в 2–3 года.
Расшифровка этих анализов проводится лечащим гинекологом. Без участия врача нельзя точно установить наличие или отсутствие болезни. Ведь хороший результат в сочетании с общим неблагоприятным состоянием пациента говорит о скрытой болезни и, наоборот, некоторые отклонения могут быть вариантом нормы.
Показания
Анализ рекомендуют не только для профилактики, но и пациенткам, которые жалуются на:
- боль или неприятные ощущения в нижней части живота;
- зуд;
- неприятные или обильные выделения;
- кровотечения;
- другие нарушения в работе женских половых органов.
Кроме того, анализ проводят:
- для диагностики бесплодия;
- при планировании и во время беременности;
- для оценки эффективности лечения воспалительных или инфекционных заболеваний;
- после длительного приема антибиотиков, гормональных и некоторых других препаратов;
- при смене сексуального партнера или обнаружении у него ЗППП;
- перед некоторыми процедурами и операциями.
Что выявляет гинекологический мазок
Лабораторное исследование забранного материала устанавливает количество:
- лейкоцитов;
- эпителиальных клеток;
- полезных и неблагоприятных бактерий;
- возбудителей болезней, передающихся половым путем.
Расшифровка лечащим врачом мазка позволяет оценить степень чистоты влагалища и диагностировать бактериальный вагиноз. Кроме того, исследование выявляет грибковые заболевания, например, кандидоз, а также хламидиоз, гонорею и другие болезни, передающиеся половым путем.
Также анализ позволяет получить другие данные. Посев на флору определяет чувствительность возбудителя к различным антибиотикам.
Сильно повышенные лейкоциты в мазке являются маркером недиагностированных инфекционных или воспалительных заболеваний.
Также анализ обнаруживает эндокринные нарушения, например, отсутствие плоского эпителия в собранном материале свидетельствует о недостатке женских гормонов.
Что выявляет тест
В ходе исследования материала лаборант изучает форму, размер и расположение клеток эпителия, выявляет благоприятные и потенциально опасные клетки.
«Плохой» результат теста может указывать на высокую вероятность рака, предраковые состояния или наличие воспаления. Для более точной диагностики обычно назначают дополнительные исследования.
Расшифровку анализа на раковые клетки дает врач-лаборант.
В какие сроки будет готов результат гинекологического мазка
Результат мазка на цитологию пациент получает через 3 дня, а анализ микрофлоры занимает от 1 до 3 дней.
Как проводится процедура взятия мазка
Оба типа мазков гинеколог может взять во время обычного осмотра. Процедуры проходят без боли и дискомфорта, часто пациентка их просто не замечает.
Мазок на флору берется специальным одноразовым шпателем. Соскобы проводятся с трех зон: слизистой влагалища, канала шейки матки и уретры. Обычно для исследования врач делает забор в зонах, которые выглядят проблемными. Материал, собранный с каждой области, наносят на отдельное предметное стекло. Затем его отправляют в лабораторию.
Мазок на цитологию лучше сдавать в 4–5-й день менструального цикла, чтобы получить наиболее достоверные результаты. Но при необходимости анализ можно сдать и в другие дни, но не во время овуляции или менструации.
[attention type=yellow]Забор обычно проводят до гинекологического осмотра и любых других манипуляций. Такой мазок берется с помощью специального одноразового инструмента — эндобраша, — который представляет собой щеточку с длинной ручкой. В зависимости от показаний врач делает от 1 до 3 соскобов.
[/attention]В «Медицинском центре охраны здоровья» ПАП-тест проводят традиционным или современным жидкостным способом. Первый вариант предполагает нанесение взятого материала на стекло, его высушивание и последующее исследование. При жидкостном анализе эндобраш сразу помещают в раствор, из которого затем готовят препарат для исследования. Такой цитологический тест дает более достоверные результаты.
Как подготовиться к анализам
Перед проведением тестов рекомендуется:
- отказаться от использования тампонов, вагинальных средств, исключить половые акты и прием ванной за 1–2 дня;
- не мочиться за 2–3 часа до мазка;
- провести гигиенические процедуры накануне вечером.
Если вы регулярно принимаете медикаменты, проинформируйте об этом врача до того, как прийти на исследование.
Когда назначают мазки при беременности
Анализ на флору рекомендуют проводить на этапе планирования, а также при постановке на учет, на 30 неделе и непосредственно перед родами. В некоторых случаях анализ проводят чаще, например, справка о результатах мазка нужна перед госпитализацией.
Будущим мамам это исследование необходимо, потому что гормональные изменения в организме беременных часто снижают иммунитет, что провоцирует инфекции и воспаления.
Мазок позволит своевременно диагностировать проблему, начать лечение и родить здорового малыша.
ПАП-тест лучше сделать на этапе планирования. Если он не был проведен предварительно, анализ назначают во время беременности.
Источник: https://medvedev.ru/otdeleniya/ginekologiya/ginekologicheskiy-mazok/
Мазок у женщин на флору: норма (таблица), расшифровка, что значит
Несмотря на то, что лейкоциты в организме выполняют защитную функцию (их наличие в норме и активность определяют способность организма к сопротивляемости попавшим бактериям), обнаружение их большого количества в гинекологическом мазке на флору может свидетельствовать о наличии проблем.
Каждое посещение гинеколога в женской консультации должно предполагать обязательный забор материала из урогенитального тракта для проведения анализа (мазок на флору). Мазок у женщин берут при периодических осмотрах для профилактики, в период планирования и течения беременности, а также после родов, для контроля состояния женского организма.
Гинекологический мазок на флору необходим для определения количества лейкоцитов в мазке, а также наличия полезных и патогенных бактерий.
Повышенные лейкоциты в мазке на флору свидетельствуют о наличии воспалительного или инфекционного процесса, протекающего в организме.
Подготовка к сдаче мазка
Для максимальной достоверности результатов мазка на флору женщине необходимо подготовиться.
- Как подготовиться к мазку на флору:
- за 2 суток исключить половые контакты
- за 2 суток не делать спринцевание
- за 1 сутки исключить использование вагинальных свечей и кремов, а также прием таблеток
- за 2 часа до сдачи анализа исключить мочеиспускание
- подмываться можно только накануне вечером до анализа, теплой водой без мыла
- запрещается сдача мазка во время месячных
Накануне до проведения мазка на флору нельзя использовать спермицидные препараты и средства интимной гигиены с антибактериальным действием.
Помните, что нарушение этих правил, может привести к получению таких ложных результатов мазка на флору, как повышенные лейкоцитов при их норме, а также нормальное количество при их большом количестве.
Это затруднит диагностику протекающих в организме воспалительных процессов и может привести к неверному установлению диагноза и некорректному лечению.
Забор материалов для мазка на флору
При взятии материала для анализа на флору производится взятие мазка содержимого влагалища, шейки матки и мочеиспускательного канала. Сам забор выполняется строго одноразовыми стерильными инструментами:
- Инструменты для взятия мазка на флору:
- из уретры – цитощетка, ложка Фолькмана или бактериальная петля
- из влагалища – стерильный марлевый тампон
- из шейки матки – шпатель Эйра
Во время забора материала на мазок женщина размещается в гинекологическом кресле, а сам забор материала занимает пару минут и как правило безболезненный.Забранный материал размещают на предметные стекла, условно обозначенные символами:U – мазок из уретры, С – мазок шейки матки, V – мазок влагалища.
Далее предметные стекла отправляют в лабораторию, где их окрашивают и исследуют под микроскопом. В процессе анализа подсчитывается количество лейкоцитов, условно-патогенных и патогенных бактерий.
Расшифровка мазка на флору
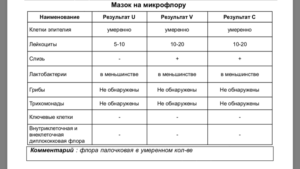
| Лейкоциты (L) | 0-15 |
| Эпителий (Эп) | менее 10 |
| Слизь | нет либо умеренно |
| Ключевые клетки | нет |
| Гонококки | нет |
| Трихомонады | нет |
| Кандиды | нет или единицы |
| Прочие | Грамположительные палочки, лактобациллы |
Лейкоциты в мазке у женщин в норме составляют 15 единиц в поле зрения. Однако для получения более детальной картины определяется число лейкоцитов из проб, взятых из влагалища, мочеиспускательного канала (уретры) и шейки матки.
Норма лейкоцитов в мочеиспускательном канале (уретре) – до 10 в поле зрения, во влагалище до 20 единиц, в шейке матки до 10 лейкоцитов.
Лейкоцитозом считается состояние, при котором лейкоциты в мазке повышены. Его который принято разделять на незначительный, умеренный и выраженный.Незначительный лейкоцитов в мазке это определение до 20 лейкоцитов.
[attention type=red]При отсутствии сопутствующих симптомов и показателей данный вид лейкоцитоза не считается опасным. Кстати физиологическое повышение лейкоцитов происходит во время беременности, при восстановлении организма после родов, а также непосредственно до наступления менструации.
[/attention]При более значительном повышении лейкоцитов в мазке, а также при наличии таких сопутствующих симптомов как, воспаление органов мочеполовой системы, зуд и жжение, отек половых органов, болезненное и частое мочеиспускание, творожные, кровянистые, гнойные выделения, неприятный запах выделений, нарушения менструального цикла, болезненные ощущения при половом акте требуется проведение ряда дополнительных анализов для назначения адекватного лечения.
Также могут наблюдаться температура тела, апатичность и утомляемость.
- Мазок на флору показывает:
- малое количество лактобацилл — дисбактериоз (дисбиоз) влагалища
- обнаружены грибки кандиды – кандидоз
- обнаружены трихомонады – трихомониаз
- выявлены гонококки – гонорея
Если обнаружено повышенное количество лейкоцитов (показатель в мазке повышен), врач назначает дополнительные анализы крови и выделений влагалища, шейки матки методами ПЦР-диагностики и ИФА (иммуноферментный анализ) чтобы обнаружить другие инфекции, передающиеся половым путем, а также бакпосев для определения чувствительности бактерий к видам антибиотиков при их обнаружении. Помимо этого назначают УЗИ органов малого таза. После получения результатов всех исследований назначается лечение.
Почему повышены лейкоциты в мазке
Основной причиной обнаружения большого количества лейкоцитов в мазке считается наличие инфекций.
Плохие (патогенные) бактерии могут попасть в женский организм как половым путем, при незащищенном половом акте, а также при бытовых контактах с переносчиком инфекций (ИППП – инфекций, передающихся половым путем).
Также причина повышенных лейкоцитов может состоять в наличии вирусов герпеса, папилломы, цитомегаловируса, ВИЧ.
Большое количество лейкоцитов в мазке не всегда означает наличие половой инфекции, это может быть следствием травмы половых органов при половом акте, после родов, при хронических и острых форм заболеваний почек, при сахарном диабете, а также при опухолях. В любом случае, при обнаружении повышенных лейкоцитов в мазке требуется дальнейшее обследование у лечащего врача.
- Инфекции, вызывающие повышение лейкоцитов при мазке:
- Гонококки – приводят к заболеванию гонорея
- Бледная спирохета (сифилис)
- Клебсиеллы (паховая гранулема)
- Хламидии (хламидиоз)
- Гарднереллы (гардереллез или бактериальный вагиноз)
- Палочка Коха (туберкулез)
- Грибы Candida albicans (молочница или кандидоз)
- Протозойная инфекция (трихомониаз)
- Микоплазмы и уреаплазмы (микоплазмоз и уреаплазмоз)
- Причины повышения лейкоцитов в мазке:
- Кольпит (воспаление во влагалище)
- Цервинит (воспаление шейки матки)
- Эндометрит (воспалены слизистые матки)
- Уретрит (воспаление мочеиспускательного канала)
- Цистит (заболевание почек)
- Андексит (воспалены придатки)
Отдельно стоит поговорить о таком понятии как дисбактериоз влагалища (гарднереллез). В норме во влагалище женщины 98% всех бактерий выступают полезные лактобациллы. И лишь 5% составляют другие микроорганизма, которые называются условно-патогенными.
Иммунитет и полезные бактерии контролируют и сдерживают рост количества условно-патогенных бактерий.
Однако на фоне протекающих заболеваний или при воспалении происходит нарушение этого соотношения полезных и вредных бактерий, количество вредных бактерий возрастает и возникает дисбактериоз.
- Причины дисбактериоза влагалища:
- Гормональные нарушения, прием гормонов
- Прием антибиотиков
- Заболевания почек
- Беременность и роды
- Снижение иммунитета
- Применение спермицидных препаратов
- Прием цитостатиков
- Плохая интимная гигиена
- Аллергические реакции на средства интимной гигиены
- Стрессы
- Анальный, оральный и вагинальный секс при одном половом акте
При устранении этих причин дисбактериоз влагалища довольно быстро проходит, а флора влагалища приходит в норму.
| 1 — полное отсутствие проблем (встречается редко) | Кислая средаПатогенных микробов нетКлеток крови нетПрисутствуют лактобактерии и палочки Дедерлайна |
| 2 — умеренные отклонения, у большинства % женщин | Кислая средакокки — единицылейкоциты – до 10эпителий – до 5 |
| 3 — воспаление, выделение, зуд | Щелочная средаПрисутствуют бактерии кокки и грибкиЛактобациллы пониженыЛейкоциты умеренно повышены |
| 4 — инфекционное заболевание | Щелочная средаОбильное количество патогенных бактерийЛактобактерии отсутствуютЛейкоциты сильно превышены |
Мазок при беременности
При нормальном течении беременности для контроля за состоянием организма будущей мамы мазок на флору берут минимум 3 раза:
- при постановке беременной женщины на учет
- на 30 неделе перед уходом в декретный отпуск
- на 36 неделе
Норма лейкоцитов в мазке при беременности вырастает до 20 единиц в поле зрения.
Это повышение связано с преобразованиями в женском организме.
Важно помнить, что ни в коем случае нельзя игнорировать повышенные лейкоциты в мазке у беременной, так как это может привести к осложнениям течения беременности, заражению плода и преждевременному прерыванию беременности.
Мазок после родов
При сдаче мазка на флору после родов также могут быть обнаружены повышенный уровень лейкоцитов, вплоть до 45 единиц. Это считает нормой при данном состоянии, так как организм перенес стресс и происходит восстановление тканей.
При отсутствии жалоб мазок на флору после родов назначается примерно на 40 день (до этой даты результаты могут быть недостоверными).
Исключение из этого правила делается если во время беременности происходило лечение заболевания, передающегося половым путем (ЗППП).
Лечение
Важно понимать, что при лечении ненормальных показателей мазка необходима направленная борьба с причиной повышенных лейкоцитов, а не только с приведением их количества к норме.
Свечи
Свечи (суппозитории) применяются в ходе лечения нарушений в женских половых органов.
| Противогрибковые (против молочницы) | Пимафуцин | 1 свеча на ночь, 6‒10 дней |
| Ливарол | 1 свеча на ночь, 6‒12 дней | |
| Противовоспалительные | Ревмоксикам | 1 свеча 2 раза в сутки, ректально, 5 дней |
| Диклоберл | 1 свеча 1 раз в сутки, ректально, 5 дней | |
| Антибактериальные | Гексикон | По 1-2 свече в сутки, 14 дней |
| Бетадин | По 1 свече в сутки, 7 дней | |
| Заживляющие | масло облепихи | по 1 свече в сутки, 7 дней |
| Вагикаль | по 1 свече в сутки, 8 дней | |
| Комплексные | Тержинан | 1 капсула интравагинально, 10 дней |
| Полижинакс | 1 капсула интравагинально, 10 дней | |
| Противомикробные | Флагил | 1 свеча в день, 10 дней |
| Трихопол | 1 таблетка в день, 10 дней |
Спринцевание
Для промывания и очищения половых областей назначается спринцевание с мирамистином, хлоргексидином, йоддицерином и растворов перманганата калия. Данная процедура предназначена для очищения и дезинфекции слизистых влагалища. Спринцевание выполняют 1-2 раза в сутки на протяжении 7 дней.
Спринцевание противопоказано для беременных женщин.
Обработка внешних половых органов
Для беременных женщин допускается обработка внешних половых органов антисептическими средствами (фурацилин, цитеал, хлоргексидин, бетадин) после душа.
Помимо этого существуют кремы, наносимые наружно (Макмирор, Колпотрофин, Ломексин).
Антибиотики
Для лечения инфекций, передаваемых половым путем применяют антибиотики.
| Рокситромицин | 150 мг 2 раза в день, 7 дней |
| Доксициклин | 100 мг 2 раза в день, 7 дней |
| Левофлоксацин | 500 мг 1 раз в день, 10 дней |
| Джозамицин | 500 мг 3 раза в день, 10 дней |
Иммуномодуляторы
Для укрепления иммунитета организма назначают также иммуномодуляторы.
Иммуномодуляторы при гинекологических заболеваниях:
| Циклоферон | 3‒4 таблетки в день |
| Виферон | 1 свеча 2 раза в день, 10 суток |
| Тималин (инъекции) | 1 укол 1 раз в день, 10 суток |
Народные средства
Гинекологические воспаления лежат также народными средствами. Среди них можно отметить такие как спринцевание растворами:
- с травами шалфея
- с йодом
- с солью и содой
- с чесноком
- с молочной сывороткой
Также существуют тампоны, содержащие смеси алоэ и меда. Однако применять данный вид средств нужно строго по рекомендации лечащего врача, чтобы не допустить осложнений.
При обнаружении инфекций, передающихся половым путем, лечение должно назначаться обоим партнерам, иначе возможно повторное инфицирование.
по теме
Это может быть полезным для Вас:
Источник: https://infolibrum.ru/analysis/gynecology/mazok-na-floru.html
Гинекологический мазок — Расшифровка и таблица нормы, мнение врачей
Последнее обновление — 12 октября 2017 в 15:29
Время на чтение: 6 мин
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала.
Гинекологический мазок, исследование и расшифровка которого проводится в лабораторных условиях, обладает высокой информативностью.
Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Какие мазки можно сдавать
Заболеваниями женской половой системы занимается специализированное направление в медицине — гинекология.
Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок или микроскопия проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц — прямой кишки.
[attention type=green]Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем представительницам женского пола, имеющим наследственные онкологические заболевания, лицам старше 21 года.
[/attention]Бактериологический метод исследования, бакпосев у женщин, рекомендуется при подозрении на течение воспалительного процесса, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР проводится в виде анализа на инфекции, передающиеся, в основном, половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры.
Эффективность и достоверность метода составляет 98%.
Как берут мазок у женщин
Техника проведения забора материала проводится обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории.
Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью.
У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельность применяются инструменты для осмотра с диаметром 25-30 мм, размером M, L.
Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
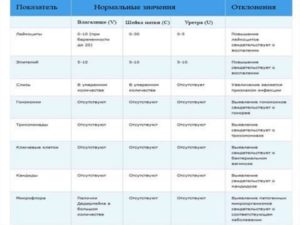
Мазок на микрофлору: расшифровка
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище — «V», шейка матки — «C» и уретра — «U».
Грамположительные палочки, «Гр.+» и отсутствие кокковой флоры. Результат — «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки — «Gn», влагалищные трихомонады — «Trich», дрожжи рода «Candida». Соответствуют заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Мазок на флору: норма у женщин
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
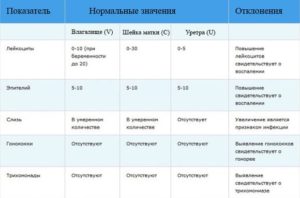
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище — 10, в шейке матки — 30, уретре — 5.
Эпителий. Умеренное количество эпителиальной ткани — норма. Большое количество указывает на возможное воспаление, а слишком низкое — на недостаточную выработку гормона эстрогена.
Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки — 5 мл.
Грамположительные палочки, «Гр.+». Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.-», грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Мазок на степень чистоты
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95-98% составляют Bacillus vaginalis или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности.
Патогенные и условно-патогенные микроорганизмы не способны выживать в таких условиях. Но под действием различных факторов, как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
- 1 степень чистоты влагалища в норме составляет рН 3,8-4,5. Среда — кислая. Лейкоциты и эпителиальные клетки — не более 10.
- 2 степень. Слабокислая среда: рН=4,5-5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида.
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5-7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
- На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или находятся в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Бактериологическое исследование
Разнообразие состава, помимо лактобактерии палочки Додерлейна, который являются неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности представителей микроорганизмов.
- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует.
- I класс. Количество бактерий не увеличивается или умеренный рост.
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллёза.
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза.
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания — аэробного вагинит.
Цитологическое исследование
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни.
Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным материалом для цитологического исследования является: цервикальный канал, влагалищная часть шейки матки.
Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.
- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки в эпителиальной ткани неизвестного происхождения. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98-99% имеют дисплазию 2-3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% — рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Пцр анализ
Высокой чувствительностью и достоверностью полученных данных отличается молекулярно-биологический метод ПЦР диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата.
Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений.
[attention type=yellow]Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.
[/attention] (2 5,00 из 5)Загрузка…
Источник: https://GemoParazit.ru/raznoe/ginekologicheskij-mazok
Фурадонин от молочницы:
Медикаментозное средство «Фурадонин» доказало свою эффективность при лечении вагинального кандидоза (молочницы). Этот препарат отличается бактерицидным, противомикробным и антибактериальным действием.
Он применяется в борьбе с всевозможными патологиями мочеполовой системы у женщин. Лекарство имеет широкий спектр действия, оказывая активное сопротивление грамотрицательным и грамположительным бактериям.
Состав и форма выпуска препарата
«Фурадонин» — лекарственный препарат, который относится к нитрофуранам и не является антибиотиком.
Международное наименование «Фурадонина» — «Nitrofurantoin», которое соответствует основному действующему веществу — нитрофурантоину. Медикаментозное средство относится к синтетическим препаратам противомикробного, бактерицидного и противобактериального действия. Кроме действующего вещества, в состав лекарственного препарата входят разные дополнительные компоненты, среди которых:
- картофельный крахмал;
- аэросил;
- стеарат кальция.
«Фурадонин» продается в аптеках без рецепта. Препарат выпускается в нескольких формах, что представлены в таблице:
| Суспензия для детей со специальной ложкой дозатором | 30 мг |
| Таблетки для взрослых | 50 мг |
| 100 мг |
Противопоказания
При хроническом протекании почечных заболеваний препарат противопоказан.
«Фурадонин» нельзя использовать в следующих случаях:
- аллергическая реакция на один из составляющих компонентов препарата;
- беременность;
- порфирия, олигурия;
- болезни почек и печени в острой стадии;
- детский возраст до 6-ти лет;
- хронический гепатит;
- сердечно-сосудистые патологии;
- цирроз печени;
- употребление алкоголя;
- заболевания нервной системы;
- период лактации;
- недостаточность глюкозо-6-фосфатдегидрогеназы.
Способ использования «Фурадонина» от молочницы и дозы
Для лечения вагинального кандидоза «Фурадонин» используется следующим образом:
- Таблетки принимают до еды.
- Один прием составляет от 50 мг до 100 мг, соответственно 1 или 2 таблетки, в зависимости от тяжести заболевания.
- Суточная доза препарата составляет от 200 мг до 400 мг, которая разделяется на 4 приема.
- Минимальный терапевтический курс составляет 7 дней, при необходимости и отсутствии противопоказаний продлевается еще на 3 дня.
- Если лечение проводится длительное время, нужно снизить дозу лекарственного средства.
Прием «Фурадонина» может вызвать побочные реакции начиная от неприятных симптомов разной степени тяжести и заканчивая серьезными заболеваниями.
Можно ли принимать препарат при беременности?
Медикамент не назначают беременным женщинам из-за его влияния на развитие плода.
Молочницу у беременных необходимо лечить, поскольку эта грибковая инфекция может негативно отразиться на развитии плода, но «Фурадонин» для этой цели не используют.
Это связано с побочными действиями, которые может вызвать лекарство, в частности, развитие гемолитической анемии у эмбриона. Это медикаментозное средство противопоказано для лечения беременных женщин как на ранних строках, так и на поздних.
Также его нельзя использовать в период лактации и во время грудного вскармливания.
Совместимость
Принимая «Фурадонин» при молочнице, следует знать, что это лекарственное средство иногда вступает в своеобразную реакцию или не сочетается с некоторыми медикаментозными препаратами. Несовместимость может проявится как в снижении действия «Фурадонина», так и в увеличении риска возникновения побочных эффектов.
При лечении молочницы «Фурадонин» нельзя использовать вместе с такими веществами:
- фторхинолонами;
- антацидами;
- налидиксовой кислотой;
- магнием трисиликатом.
Аналогичные препараты
Несмотря на отсутствие аналогов «Фурадонина», которые полностью совпадают по основному активному веществу, для лечения молочницы применяют лекарственные средства, которые имеют аналогичное действие.
К производным нитрофурана с антибактериальным действием относятся «Фурамаг», «Фурагин», «Фурасол», «Фуразидин». Для эффективной борьбы с молочницей используют и другие похожие противомикробные препараты.
Чаще всего назначают «Нитроксолин», «Канефрон», «Авексиму», «Нолицин», «Фурацилин», «Монурал», «Фуразолидон».
Источник: http://EtoGribok.ru/lekarstva/protivogribkovye/furadonin-pri-molochnitse.html