Аритмия и диабет: симптомы, причины, диагностика, лечение, профилактика
Что такое сахарный диабет (СД)? Это заболевание относится к группе эндокринных, заключается в нарушении усвоения глюкозы на клеточном уровне вследствие малого количества или отсутствия гормона инсулина, что влечет повышение уровня сахара в организме. Такие изменения влияют на работу всего организма: страдает нервная система, сосуды и сердце, нарушается липидный обмен и электролитный состав крови. Два опасных недуга усугубляют друг друга. Как это происходит?
Связь аритмии и сахарного диабета
Ученые всего мира, исследующие описываемую проблему, доказали, что аритмия и тахикардия — сопутствующие заболевания СД. Медицинская статистика свидетельствует: смертность от сердечных болезней, в частности, от аритмии, у больных СД составляет 65%.
Поражение миокарда при сахарном диабете с развитием нарушения ритма возникает как следствие повышенного уровня глюкозы в крови, прогрессирования атеросклероза
Наиболее распространенными осложнениями заболевания являются:
- ишемическая болезнь сердца (ИБС);
- инфаркт миокарда;
- различные виды аритмии;
- нарушение кровообращения мозга;
- ретинопатия — слабое снабжение сетчатки глаза питательными веществами и кислородом, вызывающее ухудшение зрения вплоть до слепоты;
- нетравматическая ампутация конечностей — результат нарушенного снабжения кровью сосудов ног, многое другое.
Разновидности аритмии при диабете
Изменения в работе сердца, вызванные диабетом, спровоцированы нарушением процесса обмена веществ и характеризуют патологию с разных сторон:
- Нарушается частота ритма сердца — удары, вызванные сокращением:
- синусовая тахиаритмия (тахикардия) — частое, по сравнению с нормой, сокращение сердечной мышцы;
- синусовая брадиаритмия (брадикардия) — редкий сердечный импульс, реже 60.
При сахарном диабете могут возникнуть комбинированные виды аритмии
- Меняется источник водителя ритма, вызывая различные виды патологии:
- экстрасистолия — преждевременные сокращения;
- внутрисердечные блокады — сокращения с опозданием.
Причины возникновения аритмии сердца при сахарном диабете
При избыточном уровне сахара в крови и нехватке инсулина образуются гликированные белки, вследствие чего у клеток миокарда возникает недостаток питательных веществ для выработки энергии.
Это приводит к использованию жиров и белков, а также накоплению токсичных соединений (кетоновых тел). Атеросклероз завершает свое дело пониженной проходимостью сосудов сердца.
Иннервация сердца также может нарушаться.
В результате мы имеем:
- уменьшение силы сокращений;
Прогрессирующий атеросклероз приводит к снижению кровотока по венечным артериям
- ухудшение проходимости и возбудимости сердечной мышцы;
- при нарушении обменных процессов происходят изменения электролитного состава крови;
- особенно опасно уменьшение калия и магния.
Симптомы нарушений в работе сердца при сахарном диабете
Отнюдь не все нарушения сердечного ритма приводят к патологии и требуют незамедлительной медицинской консультации. Физическая нагрузка, стресс, внезапная радость, испуг, не вовремя опорожненный кишечник или мочевой пузырь — далеко не неполный список причин сбоя сердечного ритма.
Требуют обратить на себя внимание и проконсультироваться с кардиологом следующие симптомы:
- одышка даже в состоянии покоя;
- учащенное, замедленное или хаотичное сердцебиение;
- ощущение трепетания или замирания за грудиной;
- головокружение и обморочные состояния.
Иногда болезнь себя никак не проявляет, обнаружить изменения частоты и регулярности сокращений в домашних условиях можно, только посчитав пульс.
Приступ (пароксизм) мерцания или тахикардии ощущается как внезапное учащение сердцебиения, которое в минуту достигает 200 ударов
Одним из осложнений сахарного диабета является диабетическая автономная нейропатия. Если человек болеет долго, вследствие повышенного содержания глюкозы поражаются нервы собственно сердца, что и вызывает недуг. Признаками такой патологии могут быть:
- тахикардия (синусовая), даже если фиксируется состояние покоя, 130 сокращений в минуту;
- при глубоком замедленном вдохе частота сердечных ударов становится ниже, отсутствие этого показателя может говорить о нарушении работы вегетативной нервной системы.
Такие показатели у диабетика требую консультации доктора и специального обследования нервной регуляции сердца, за которую отвечает вегетативная нервная система, состоящая из симпатических (учащают сердцебиение) и парасимпатических (делают импульсы редкими) нервов. Изменение работы этих волокон снижает чувствительность, что вызывает безболевое течение различного рода аритмий, ИБС и даже инфаркта миокарда. Отсутствие болевых ощущений приводит к ложному состоянию протекания СД.
Вследствие длительной болезни возможны:
- головокружение;
- летающие перед глазами «мушки»;
- потемнение в глазах;
- ощущения покачивания.
Головокружение признак аритмии сердца
Проявление таких симптомов часто проявляется, если менять положение тела.
Однако такие же симптомы, даже потеря сознания, сопровождают различные виды описываемой болезни:
Отличить один недуг от другого и провести правильную диагностику — задача для опытного специалиста, но только после тщательного обследования. При проявлении похожих показателей важно срочно обратиться к своему лечащему доктору.
Чем опасна аритмия при сахарном диабете?
Эта патология — опасное заболевание, которое может вызвать:
- полную остановку сердечных сокращений;
- закупорку сосудов тромбом;
- отек легких;
- инфаркт;
- инсульт.
Тяжелые формы аритмии могут привести к полной остановке сокращений, тромбоэмболической закупорке сосудов, острому нарушению гемодинамики – отеку легких, а также к инсульту и инфаркту
Аритмия, сопровождающаяся сахарным диабетом, может вызвать потерю сознания, спровоцированную незначительным выбросом крови и слабым питанием головного мозга. Аналогичная клиническая картина наблюдается при гипогликемии. Отличить один недуг от другого поможет срочное определение уровня сахара в крови.
Диагностика и способы лечения аритмии при диабете
Для диагностики заболевания назначают:
- ЭКГ;
- холтеровское суточное мониторирование — при приступообразной разновидности заболевания;
- нагрузочные ЭКГ-тесты (приседание, велоэргометр или тредмил, введение «Дипиридамола» или АТФ);
- электрофизиологическое исследование (чрезпищеводное, внутрисердечное).
С целью назначения правильного лечения необходимо выяснить не только кардиологический, но и диабетический статус пациента. После полного обследования врач определяет метод лечения:
- немедикаментозный — здоровый образ жизни (см. Профилактика);
- медикаментозный;
- кардиохирургический.
Для того, чтобы назначить терапию, нужно провести полную диагностику кардиологического и диабетического статуса пациента
Медикаментозный способ предусматривает использование различных лекарственных препаратов. При этом необходимо помнить:
- применение кортикостероидных гормонов противопоказано, так как они повышают уровень глюкозы;
- использование бета-адреноблокаторов, других лекарств, растворяющихся в сиропе, также бесполезно;
- назначение антитромботической терапии требует оценки риска кровотечений;
- антиаритмические средства можно назначать после понижения уровня сахара.
При любом течении болезни необходимо следить за уровнем сахара в крови и не допускать гипергликемии.
Если препараты от аритмии оказалось неэффективным, назначают следующие кардиохирургические методы:
- электроимпульсная терапия;
- прижигание отдельных участков миокарда радиоволнами;
- баллонная вазодилатация;
- аортокоронарное стентирование;
- аортокоронарное шунтирование;
- вживление кардиостимулятора;
- операция на открытом сердце.
Оперативное вмешательство может понадобиться для имплантации кардиовертера-дефибриллятора пациентам с ишемической кардиопатией, устойчивой желудочной тахикардией
Такие радикальные методы лечения назначаются только при тяжелых формах заболевания с потенциальной угрозой для жизни пациента. СД нарушает микроциркуляцию крови, что является причиной незаживающих и гноящихся ран. При любом хирургическом вмешательстве необходимо взвешенно относиться ко всем рискам.
Профилактика аритмии при диабете
Заболевание сахарным диабетом требует изменения образа жизни. Все сводится к тому, чтобы уровень сахара был в норме, которая составляет для диабетиков 5,5–6 ммоль/л натощак и 7,5–8 ммоль/л через 2 часа после еды. Для этого необходимо:
- регулярно измерять уровень АД и гликемические показатели;
- проводить мониторирование аритмии даже при ее отсутствии;
- сбалансировать питание при аритмии, пополнить меню продуктами, насыщенными витаминами и микроэлементами;
- убрать из рациона сладости, макаронные изделия, картофель — все, что содержит тяжелые углеводы;
- сократить количество потребляемой соли;
- не употреблять жирную, жареную пищу, копчености;
- ограничить употребление крепкого кофе, чая, энергетиков;
- нормализовать вес;
- следить за уровнем холестерина, регулярно сдавать анализ на липидный обмен;
- отказаться от вредных привычек: курения, приема алкоголя, наркотиков;
- разумные физические нагрузки;
- полноценный сон;
- избегать стрессов, скандалов, волнения, длительного напряжения;
- полезны ежедневные прогулки в лесу или парке;
- регулярное посещение врача и выполнение его рекомендаций;
- отказ от медицинских препаратов, которые не назначал врач.
Применяя все эти правила уже на ранних стадиях заболевания, можно надеяться на заметный положительный эффект.
Источник: https://roschip.ru/aritmiya/i-diabet.html
Гипертоническая аритмия
При повышенном артериальном давлении некоторые больные испытывают перебои в работе сердца. Подобное состояние врачами обозначается как гипертоническая аритмия, что это такое и может ли оно предоставлять опасность для человека стоит детально разобраться.
Эссенциальная гипертензия, или гипертония, встречается примерно в 45% лиц после 60 лет. Заболевание характеризуется постоянным протеканием и развитием различных сопутствующих клинических состояний.
Гипертоническая аритмия — одно из осложнений, которое встречается на начальных этапах развития основного заболевания, поскольку на тяжелых стадиях преобладают более выраженные патологии — инфаркт миокарда, стенокардия, сердечная недостаточность, реваскуляризация коронарных артерий.
В некоторых случаях гипертоническая аритмия может быть единственным признаком на фоне бессимптомного протекания основного заболевания.
Нарушение ритма сердца быстрее обращает на себя внимание, чем поднявшееся артериальное давление. Тем более, далеко не у всех пожилых людей есть тонометры, то есть аппараты, измеряющие артериальное давление. Именно поэтому не стоит игнорировать такой безобидный на первый взгляд симптом, как гипертоническую аритмию. Опасно ли само это состояние будет рассмотрено подробнее.
Описание гипертонической аритмии
Под аритмией следует понимать нарушение нормальной сердечной деятельности, которая выражается в регулярном синусовом ритме. Патогенез заболевания заключается как в нарушении проводимости электрического импульса, так и наличия органических нарушений в сердечной мышце. Последний вариант механизма развития наиболее характерен для гипертонической аритмии.
Гипертоническая болезнь является очень коварным заболеванием, поскольку в процессе своего развития затрагивает много разных так называемых органов-мишеней: почки, зрительный нерв, сосудистую систему головного мозга и сердца. Поэтому во время гипертонии наблюдается:
- изначально высокий сердечный выброс;
- поражение миокарда в результате реваскуляризации коронарных артерий.
В результате подобных процессов сердечная мышца какой-то промежуток времени компенсирует негативное влияние повышенного артериального давления. После израсходования ресурсов начинают появляться сбои работы сердца и гипертоническая аритмия в этом случае, можно сказать, “первая ласточка” дальнейших осложнений.
Появление гипертонической аритмии — неблагоприятный признак, который указывает на начальное развитие органических поражений сосудов и сердечной ткани.
Симптомы гипертонической аритмии
Во время аритмии происходит сбой работы нормальной деятельности сердца, выражающейся следующими признаками:
- частое или замедленное биение сердца;
- ощущение “остановки сердца” или “замирания сердца”;
- боль или покалывание в сердечной области;
- приступ перебоев возникает внезапно.
Признаки аритмии, как правило, сочетаются с симптомами поражения сердца при гипертонической болезни. Может быть не только повышение артериального давления, но и слабость, частая утомляемость, шум в ушах, мушки перед глазами. Одышка, отеки будут указывать на изначальную недостаточность левого желудочка.
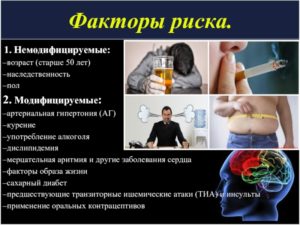
Причины гипертонической аритмии
Условно можно разделить на первичные и вторичные. К первичным относится — наличие гипертонического заболевания. Именно эта патология является корнем более позднего осложнения в виде гипертонической аритмии.
Вторичные причины представляют собой все факторы, которые способствуют развитию первопричины — гипертонии. Поэтому если хочется избавиться от аритмии, нужно проявить активность в плане устранения предрасполагающих условий, представляющие собой:
- вредные привычки в виде курения;
- пожилой возраст (у мужчин от 55 лет, а у женщин от 65 лет);
- расстройство липидного обмена;
- абдоминальное ожирение;
- увеличение в крови С-реактивного белка;
- генетическая предрасположенность.
В некоторых случаях, как вот с наследственностью и пожилым возрастом, сложно проводить какие-либо корректировки. Но при нарушении липидного обмена, обнаружении СРБ в крови и курении можно принять нужные меры по оздоровлению организма.
Существуют предрасполагающие факторы, способствующие возникновению и усложнению протекания гипертонической аритмии.
[attention type=yellow]К ним относятся психоэмоциональные стрессовые ситуации, недостаточная физическая активность, нехватка микроэлементов (кальция, магния), избыточное употребление соли и соленых продуктов.
[/attention]У некоторых женщин во время беременности усложняется гипертония аритмией, которая при соблюдении врачебных рекомендаций после родов обычно проходит.
Виды аритмий, возникающие при гипертонии
Может проявляться в различных формах, одни с которых более опасны своими осложнениями, чем другие. Представляем по возрастающей степени тяжести и выраженности клинической картины следующие аритмии, которые чаще всего возникают при гипертонии:
Синусовая тахикардия
При этой патологии наблюдается учащенное сердцебиение при сохранении синусового ритма. ЧСС составляет 90 раз и более в минуту.
При резком повышении артериального давления, что часто наблюдается при гипертоническом кризе, возникает приступ тахикардии, который в легких случаях самостоятельно проходит.
Если на фоне гипертонии развилась сердечная недостаточность, тогда синусовая аритмия может носить постоянный характер.
Экстрасистолия
Проявляется ощущением “перебоя” или как сильный удар за грудиной. На ЭКГ видна как преждевременное сокращение. Более безопасной является единичная экстрасистолия, которая в сложных случаях может становиться парной, полиморфной. При частом возникновении значительно ухудшает коронарный кровоток, который при гипертонии и так функционирует не на 100%.
Место возникновения экстрасистолии (в желудочках, предсердиях, атриовентрикулярном узле, синусовом узле) также играет роль в развитии клинической картины.
Наиболее опасны те гипертонические аритмии, развивающиеся в желудочках, поскольку тогда быстрее всего нарушается гемодинамика.
В основном при экстрасистолии прогноз благоприятный, если только не возникнут существенные органические поражения сердца.
Пароксизмальная тахикардия
Приступы учащенного сердцебиения с ЧСС от 150 до 280 раз в минуту. Характеризуются внезапным началом и завершением приступов. Может возникать в различных отделах сердца, поэтому выделяют предсердную, желудочковую и предсердно-желудочковую пароксизмальную тахикардию. Связана с нарушением проведения электрического импульса, в некоторых случаях отмечаются органические изменения миокарда.
На легких стадиях проявления проходит самостоятельно. Либо для купирования приступа стимулируют блуждающий нерв. Для этого массажными движениями растирается область каротидного синуса или делается резкий выдох. При недостаточной эффективности приведенных действий принимается анаприлин или вводится инъекционный изоптин. В тяжелых случаях может потребоваться электроимпульсное лечение.
Блокады сердечной деятельности
Представляют собой нарушение проводящей системы сердца, при которой развивается полная или частичная дисфункция отдельных частей органа. Нередко связаны с органическими нарушениями, происходящими в миокарде на фоне гипертонической болезни.
Сердечные блокады хорошо видны на электрокардиограмме. В зависимости от локализации причины расстройства выделяют полную атриовентрикулярную, синоаурикулярные, внутрипредсердные блокады. Наиболее опасный полный тип блокады, поскольку сердце начинает хаотично сокращаться, что негативно отражается на гемодинамике.
Мерцательная аритмия
Неблагоприятное нарушение ритма, сопровождающееся сокращением предсердий свыше 300 раз минуту, а желудочков — 200 раз минуту. При этом ЧСС может достигать 500 раз в минуту. Выделяют различные формы заболевания — пароксизмальную, персистирующую, длительно персистирующую и постоянную. Каждая из них может встречаться при гипертонической болезни.
Последние исследования показали, что мерцательная аритмия развивается у 5% людей после 60 лет.
[attention type=red]Именно эта категория населения входит в группу риска по гипертонии, поэтому эти две патологии в клинике часто сочетаются.
[/attention]Самой опасной является постоянная форма МА, которая склонна больше остальных переходить в фибрилляцию желудочков. Также патология повышает риск развития тромбоэмболии сосудов и инсульта.
Фибрилляция предсердий и желудочков
Жизненно опасное состояние, при котором развивается хаотическое, нерегулярное и очень частое сердечное сокращение. Предсердия и желудочки работают вразнобой, из-за чего сердце перестает выполнять свои функции. В результате весь организм начинает ощущать острую нехватку кислорода.
При гипертонии это осложнение наряду с инсультом одно из самых грозных. Развивается в основном на последних стадиях основного заболевания. Самостоятельное разрешение редко наступает, поэтому нужна скорая медицинская помощь.
Диагностика гипертонической аритмии
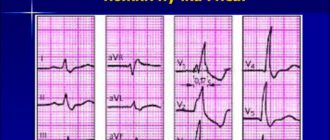
На первом месте стоит электрокардиография. С ее помощью в 90% случаев определяется любая форма аритмии. Особенно полезна тогда, когда пациент не предъявляет конкретных жалоб на нарушение ритма сердца. Расшифровка ЭКГ помогает определить синусовую тахикардии, блокады, мерцательную, пароксизмальную аритмию и фибрилляцию любой локализации.
Другими методами исследованиями можно уточнить состояние сердечно-сосудистой системы. К ним причисляется:
- Эхокардиография или УЗИ сердца
- Холтеровское мониторирование
- УЗИ щитовидной железы
- Липидный профиль
- Биохимия и общий анализ крови
К дополнительным методам диагностики относится чреспищеводное и внутрисердечное исследование, проводимое с помощью эхокардиографа или электрофизиологическим способом. Также при необходимости выполняют тест с физической нагрузкой, который обязательно должен назначаться в период отсутствия аритмии. Поэтому для постоянных форм нарушения ритма этот вариант диагностики не подходит.
Лечение и прогноз при гипертонической аритмии
Многое зависит от вида аритмии, поскольку одно дело назначать терапию при синусовой тахикардии, и совсем другое — при мерцании или фибрилляции желудочков. Поэтому после постановки диагноза выбирается наиболее подходящий способ лечения гипертонической аритмии
Медикаментозное лечение
Поскольку нарушение ритма развилось на фоне гипертонии, назначаются те препараты, которые направлены на предотвращение усугубления течения основного заболевания. Подобными лекарственными средствами считаются:
- ингибиторы АПФ;
- статины и сартаны;
- диуретические вещества;
- блокаторы бета-адренорецепторов и кальциевых каналов;
- антиаритмические препараты.
Перечисленные препараты принимаются длительное время, что позволяет достичь многопланового влияния на патологические процессы, протекающие в сердце и сосудах.
Назначаются не все препараты сразу, а выбираются наиболее подходящие комбинации из уже предложенных схем лечения аритмии при гипертоническое болезни.
Для этого посещается кардиолог, который дает необходимые рекомендации по приему лекарственных средств.
Хирургическое лечение
При аритмии, развившейся на фоне гипертонической болезни, редко когда назначается. Это связано с тем, что больной, как правило, находится в возрасте и в таких случаях небезопасно ложиться на стол.
Также множественные изменения в сердечно-сосудистой системе, связанные с гипертонией, приобрели значительного распространения, что во время одной операции практически невозможно решить.
Поэтому оперативное вмешательство может оказаться целесообразным при полных блокадах и некоторых видах пароксизмальной тахикардии. В других вариантах должна подбираться адекватная состоянию больного медикаментозная терапия.
Дыхательная гимнастика для лечения гипертонии и аритмии
Профилактика гипертонической аритмии
Может заключаться лишь в предупреждении усугубления течения гипертонической болезни, что поможет снизить вероятность развития тяжелых форм нарушений ритма сердца. Для этого первым делом должен быть подобран эффективный антигипертензивный препарат. Далее на фоне лечения гипертонической болезни рекомендуется:
- организовать рациональное питание с целью снижения холестерина в крови, для чего следует жирные мясные и молочные блюда заменить морепродуктами, фруктами, овощами, обезжиренными сортами мясомолочных продуктов;
- отказаться от вредных привычек (курения, употребления алкоголя и токсических веществ);
- повысить физическую активность, для чего следует выбрать соответствующий состоянию вид спорта (йога, пилатес или просто регулярная ходьба на свежем воздухе).
- избегать стрессовых ситуаций, которые способны как повысить артериальное давление, так и вызвать приступ аритмии, поэтому в случае эмоционального напряжения лучше заранее выпить успокаивающее средство.
Гипертония, аритмия и пр сердечные болезни — причины и суть
Источник: https://arrhythmia.center/gipertonicheskaya-aritmiya/
Диабет и аритмия

Разнообразные нарушения сердечного ритма нередко осложняют течение многих сердечно-сосудистых заболеваний, сочетающихся с сахарным диабетом 2 типа.
Опасность аритмий состоит в ухудшении гемодинамики, что обусловливает резкое ухудшение самочувствия, раннюю потерю трудоспособности и уменьшение продолжительности жизни.
А некоторые виды аритмий могут привести даже к смерти.
Аритмии сердца – это нарушения ритма сердечных сокращений по частоте, регулярности и источнику ритма.
Причины возникновения нарушения сердечного ритма
К развитию аритмий могут приводить:
* стресс (когда за счет повышенной активации симпатико-адреналовой системы увеличивается уровень норадреналина в крови);
* ишемическая болезнь сердца;
* токсические факторы (например, алкоголь, кокаин);
* передозировка лекарственных препаратов (например, производные дигиталиса, теофиллина и др.);
* врожденные аномалии развития (наличие дополнительных проводящих пучков);
* нарушение водно-электролитного обмена (особенно неблагоприятна гипокалиемия);
* патология щитовидной железы (связанная с нарушением функции: гипо- и гипертиреоз);
* воспалительные заболевания (например, перикардит или миокардиты) и опухоли сердца.
Классификация аритмий
В сердце существуют особые клетки, способные самостоятельно производить электрический импульс. Под влиянием электрического импульса и происходят сердечные сокращения. Клетки, которые производят импульс, в медицине называют водителем ритма.
В норме водителем ритма является синусовый узел, расположенный в стенке правого предсердия, поэтому нормальный по источнику происхождения сердечный ритм называют синусовым. Нормальная частота сердечных сокращений в состоянии покоя у взрослого человека составляет 60-90 ударов в минуту.
Синусовый узел находится под управлением вегетативной нервоной системы и очень четко реагирует на все потребности организма.
Если синусовый узел работает неправильно, возможны следующие варианты аритмий:
— частый регулярный синусовый ритм или “синусовая тахикардия”;
— редкий регулярный синусовый ритм или “синусовая брадикардия”;
— нерегулярный синусовый ритм или “синусовая аритмия”;
Следует отметить, что частый или редкий синусовый ритм могут быть проявлением нормы. Например, при физической или эмоциональной нагрузке сердце сокращается гораздо чаще, чем в спокойной обстановке. У спортсменов из-за высокой тренированности сердечно-сосудистой системы пульс в норме может быть редким – 35-40 ударов в минуту.
Помимо этого, на сердечный ритм влияют многие лекарственные вещества, которые могут вызывать его урежение или учащение.
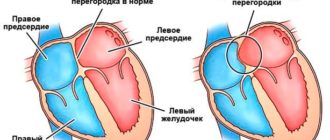
Водителем ритма могут быть также клетки, расположенные в предсердиях, предсердно-желудочковом узле или в желудочках. Например, медицинский термин “предсердный ритм” означает, что водитель ритма расположен в предсердиях, а не в синусовом узле.
Таким образом, аритмии бывают:
* вследствие нарушения частоты сердечных сокращений:
— тахикардия – частые сокращения сердца (более 90 ударов в минуту);
— брадикардия – редкие сокращения сердца (менее 60 ударов в минуту).
* вследствие изменения источника водителя ритма:
— предсердные аритмии (например, мерцательная аритмия);
* вследствие нарушения регулярности появления очередного сокращения:
— преждевременные сокращения (экстрасистолы);
[attention type=green]— запаздывающие сокращения (внутрисердечные блокады).
[/attention]Помимо этого, аритмии бывают органические (возникающие на фоне заболевания сердца) и функциональные (возникающие без наличия патологии сердца). Следует отметить, что некоторые виды нарушения сердечного ритма ассоциированы с высоким риском тяжелых осложнений, таких как внезапная остановка кровообращения, аритмогенный шок, отек легких, ишемический инсульт, инфаркт миокарда и тромбоэмболии.
Клиническая симптоматика аритмий
Симптомы аритмий зависят от частоты сердечных сокращений, изменения сердечного выброса, а также продолжительности нарушения ритма (короткие эпизоды или постоянно существующая аритмия).
При тяжелых нарушениях ритма сердца и брадикардии возникают головокружения, резкое снижение артериального давления, потеря сознания, даже задержка мочеиспускания. Тахиаритмии часто сопровождаются ощущением сердцебиения, перебоем в работе сердца.
А вот, например, мерцательная аритмия с нормальной частотой сердечных сокращений может протекать бессимптомно.
Пароксизмальная наджелудочковая тахикардия проявляется внезапно возникающими эпизодами сердцебиения, резкой слабостью, головокружением и одышкой.
К наиболее часто встречаемому виду нарушения сердечного ритма относится экстросистолия, протекающая либо бессимптомно, либо с выраженными перебоями в работе сердца.
Крайне тяжелые нарушения сократительной способности сердца возникают вследствие желудочковых аритмий, сопровождающихся признаками шока, потерей сознания и даже высоким риском летального исхода.
Методы исследования и диагностика аритмий
Основным методом обследования больных с нарушением сердечного ритма является электрокардиография (ЭКГ). При неясных случаях применяют суточное мониторирование ЭКГ по Холтеру, нагрузочные ЭКГ-тесты, чрезпищеводное электрофизиологическое исследование, внутрисердечное электрофизиологическое исследование.
При обследовании важную роль необходимо уделять диагностике ишемической болезни сердца, патологии щитовидной железы, а также выявлению факторов, способствующих возникновению аритмий.
Лечение аритмий
Необходимо сразу отметить, что метод лечения аритмий определяет только врач. Самолечение в данном случае не допустимо!
В первую очередь, для лечения аритмий необходимо воздействовать на основное заболевание, то есть на причину, вызывающую развитие аритмий. Помимо этого, следует отказаться от провоцирующих факторов (злоупотребление алкоголем, крепким чаем, кофе, чрезмерная физическая нагрузка).
Следует отметить, что далеко не все виды аритмий требуют назначения медикаментозного лечения (например, при предсердной экстрасистолии редко назначается лекарственные препараты).
[attention type=yellow]Выбор препарата для лечения нарушений сердечного ритма зависит от вида аритмии, общего состояния больного, а также сопутствующих заболеваний. В таблице 1 представлен выбор препаратов в зависимости от вида аритмий.
[/attention]Таблица 1. Выбор препарата для лечения различных аритмий
(В.Г.Кукес, А.К.Стародубцев)
Вид аритмии Препарат выбора
Синусовая тахикардия Бета-адреноблокаторы (пропранолол,окспренолол)
Синусовая брадикардия Сульфат атропина
Предсердная экстрасистолия Бета-адреноблокаторы без внутренней симпатомиметической
активности (пропранолол), блокаторы медленных кальциевых каналов
Желудочковая экстрасистолия Бета-адреноблокаторы без внутренней симпатомиметической
активности (пропранолол), амиодарон
Желудочковая экстрасистолия Лидокаин, тримекаин, новокаинамид
на фоне инфаркта миокарда
Предсердные пароксизмальные тахикардии Пропранолол, верапамил, дигоксин, соталол, аденозин,
Мерцательная аритмия Верапамил, амиодарон, бета-адреноблокаторы без внутренней
симпатомиметической активности (пропранолол), дигоксин
Трепетание предсердий Амиодарон, соталол, дигоксин
Желудочковые тахиаритмии на фоне Лидокаин, соталол. Для профилактики амиодарон,
инфаркта миокарда новокаинамид, дизопирамид, мексилетин
Антриовентрикулярные блокады Сульфат атропина, изадрин.
Имплантация искусственного водителя ритма
В отдельных случаях могут потребоваться немедикаментозные методы лечения (кардиоверсия, электрическая стимуляция сердца).
Кардиоверсия
Электроимпульсная терапия является одним из видов лечения нарушений сердечного ритма. Применяют несинхронизированный и синхронизированный разряд дефибриллятора.
Данную манипуляцию проводят под внутривенным наркозом с использованием препаратов короткого действия.
Наиболее грозное осложнение кардиоверсии – системная эмболизация, которая чаще встречается у пациентов, не принимающих антикоагулянтов, имеющих в анамнезе дилатационную кардиомиопатию, митральный стеноз или хроническую фибрилляцию предсердий.
Электрическая стимуляция сердца
В основе электрического воздействия на сердечную мышцу лежит эффект электрических импульсов определенной амплитуды, формы и продолжительности, которые заменяют естественные сигналы, отвечающие за ритм сердца. В ответ на электрический импульс возникает экстрасистолическое сокращение сердца. Электрическая стимуляция сердца может быть временной и постоянной.
Для временной электрической стимуляции сердца используют как внесердечные, так и сердечные электроды. Сердечный электрод чаще всего вводят пункционно через подключичную вену.
Постоянная электрическая стимуляция сердца проводится путем вживления электростимулятора с электродами. Постоянные кардиостимуляторы в зависимости от конкретной клинической картины могут работать в постоянном заданном режиме или в режиме «по потребности».
Итак, в настоящее время существует множество разнообразных методов лечения нарушений сердечного ритма, что позволяет подобрать каждому пациенту индивидуальную схему терапии. Работа сердца должна быть правильной!
Угрожающая жизни аритмия при диабете
Поражение миокарда при сахарном диабете с развитием нарушения ритма возникает как следствие повышенного уровня глюкозы в крови, прогрессирования атеросклероза.
Течение аритмии и скорость развития недостаточности функции сердца напрямую связаны со степенью компенсации болезни.
Для лечения необходимо вначале стабилизировать показатели углеводного обмена, затем назначают антиаритмические препараты.
Причины аритмии при сахарном диабете
Состояние сердечной мышцы при сахарном диабете характеризуют такие изменения:
- Из-за повышенного содержания глюкозы в крови в мышечном слое образуются белки аномальной структуры (гликированные).
- При дефиците инсулина внутри миокардиоцитов не хватает питательных веществ для образования энергии.
- В качестве энергетического источника используются жиры и белки. Это приводит к накоплению токсичных для клеток кетоновых тел.
- Прогрессирующий атеросклероз приводит к снижению кровотока по венечным артериям.
- При автономной нейропатии нарушается иннервация сердца.
Все это приводит к нарушению проводимости и возбудимости миокарда, развитию различных видов нарушения ритма, снижению силы сокращений. Кроме этого, патология гормонального обмена вызывает отклонения в электролитном составе крови, наиболее опасными из которых являются недостаток магния и калия.
Классификация аритмии при диабете
Для создания электрического импульса в миокарде есть специальные клетки синусового узла. В норме они являются водителем ритма. Под влиянием изменения обменных процессов у диабетиков возникают такие типы синусовой аритмии:
- тахикардия – частые, но ритмичные сокращения;
- брадикардия – частота пульса ниже 60 ударов за минуту;
- аритмия (нерегулярный ритм) синусового происхождения;
- экстрасистолия (внеочередное сокращение).
Синусовая тахикардия у пациента с СД
При изменении источника генерации сигналов развиваются мерцание и фибрилляция предсердий или желудочков. Замедление прохождения импульсов по миокарду вызывает различного вида блокады. При сахарном диабете могут возникнуть комбинированные виды аритмии.
Симптомы сбоев в работе сердца
Некоторые виды нарушений ритма могут себя не проявлять клинически и обнаруживаются при ЭКГ-диагностике. Признаки аритмии зависят от ее вида, частоты пульса, действия на кровообращение внутри сердца, выброса крови, питания головного мозга и почек. Наиболее характерны такие симптомы:
- перебои и замирание работы сердца (при экстрасистолии или синусовой аритмии);
- частое биение сердца при тахикардии;
- обморочные состояния, слабость и головокружение – признак брадикардии или недостаточности синусового узла.
Источник: https://med-perevozka.ru/simptomy/diabet-i-aritmiya.html
Угрожающая жизни аритмия при диабете

Поражение миокарда при сахарном диабете с развитием нарушения ритма возникает как следствие повышенного уровня глюкозы в крови, прогрессирования атеросклероза.
Течение аритмии и скорость развития недостаточности функции сердца напрямую связаны со степенью компенсации болезни.
Для лечения необходимо вначале стабилизировать показатели углеводного обмена, затем назначают антиаритмические препараты.
Симптомы сбоев в работе сердца
Некоторые виды нарушений ритма могут себя не проявлять клинически и обнаруживаются при ЭКГ-диагностике. Признаки аритмии зависят от ее вида, частоты пульса, действия на кровообращение внутри сердца, выброса крови, питания головного мозга и почек. Наиболее характерны такие симптомы:
- перебои и замирание работы сердца (при экстрасистолии или синусовой аритмии);
- частое биение сердца при тахикардии;
- обморочные состояния, слабость и головокружение – признак брадикардии или недостаточности синусового узла.
Приступ (пароксизм) мерцания или тахикардии ощущается как внезапное учащение сердцебиения, которое в минуту достигает 200 ударов. При постоянной форме мерцательной аритмии выраженных симптомов может не быть.
Почему при диабете 2 типа аритмия возникает чаще
Сахарный диабет 2 типа чаще всего развивается на фоне ожирения, артериальной гипертонии и атеросклеротических изменений сосудов. При наличии высокого уровня глюкозы в крови все эти нарушения прогрессируют.
Одним из факторов возникновения серьезных дистрофических процессов в миокарде является повышенный уровень инсулина. Это компенсаторная реакция на отсутствие чувствительности тканей к этому гормону.
Инсулин приводит к повышенному синтезу холестерина в печени, отложению жира в подкожной клетчатке, усиливает свертывающую способность крови. Поэтому у больных диабетом второго типа быстрее разрушаются стенки сосудов, и, как следствие, снижается кровообращение в сердечной мышце, нарушается ритм ее сокращений.
В чем опасность аритмии при диабете
Тяжелые формы аритмии могут привести к полной остановке сокращений, тромбоэмболической закупорке сосудов, острому нарушению гемодинамики – отеку легких, а также к инсульту и инфаркту.
Любая разновидность нарушения ритма потенциально опасна в плане развития некоординированного сокращения мышечных волокон – фибрилляции желудочков. Нарастают такие признаки:
- резкая слабость;
- нарушение сознания;
- непроизвольное опорожнение мочевого пузыря и кишечника;
- падает давление крови;
- перестает определяться пульс;
- начинаются судороги;
- останавливается дыхание и сердечные сокращения;
- возникает клиническая смерть.
Если у диабетика имеется нарушение проводимости импульсов в миокарде по типу полной блокады или асистолии, то возможным вариантом течения болезни могут быть приступы потери сознания, которые провоцируются низким выбросом крови и слабым питанием головного мозга. Их нужно отличать от симптомов гипогликемии, имеющих похожую клиническую картину.
Поэтому при обмороках у диабетика нужно срочно измерить уровень сахара в крови.
Диагностика неправильного ритма сердца
Для того, чтобы определить нарушение ритма проводится ЭКГ исследование, а в случае непостоянных или приступообразных аритмий показано мониторирование на протяжении суток. По показаниям назначается электрофизиологическое исследование через введение электродов в полость сердца или пищевод. При этом одновременно фиксируют показатели внутренней и наружной электрокардиографии.
Нагрузочные пробы для выявления скрытой аритмии могут быть таких разновидностей:
Велоэргометрия
Кардиограмму исследуют до и после проведенной нагрузки. Это позволяет судить о резервных возможностях миокарда и компенсации нарушений ритма.
Лечение аритмии при диабете
Для того, чтобы назначить терапию, нужно провести полную диагностику кардиологического и диабетического статуса пациента. Иногда, после адекватной медикаментозной терапии диабета и соблюдения ограничений в диете, восстанавливается нормальный ритм.
Медикаментозная терапия
В зависимости от вида аритмии могут быть назначены 4 класса блокаторов:
- натриевых каналов (Прокаинамид, Аймалин, Лидокаин, Этацизин);
- бета-рецепторов (Атенолол, Метопролол);
- калиевых каналов (Кордарон, Орнид);
- каналов кальция (Верапамил, Дилтиазем).
Антиаритмические препараты используют только при достижении компенсации гипергликемии. При этом оценивают не только содержание глюкозы в крови, но и холестерина, триглицеридов, соотношение липопротеинов низкой и высокой плотности, показатель гликированного гемоглобина и уровень артериального давления.
Кардиохирургические способы
При недостаточном эффекте от лечения лекарственными препаратами могут быть использованы более радикальные методы в случае тяжелых нарушений ритма с потенциальной угрозой для жизни пациентов. Применяются следующие способы:
- стимуляция электрическими импульсами через пищевод;
- имплантация искусственного источника ритма (кардиостимулятора) при низкой частоте пульса;
- установка кардиовертера при пароксизмальной тахикардии и фибрилляции;
- прижигание участков миокарда с аномальным источником ритма при помощи радиоволн;
- операции на открытом сердце.
Рекомендуем прочитать о формах мерцательной аритмии. Вы узнаете о факторах риска МА, клинических типах и последствиях МА, основных принципах лечения.
А здесь подробнее о лечении мерцательной аритмии.