Насколько опасна гипоплазия плаценты и поддаётся ли она лечению — Супермама

Будущая мама, которая ожидает малыша, во время беременности может столкнуться с различными диагнозами, которые могут ее по-настоящему напугать. Одним из них является гипоплазия плаценты.
Эта статья поможет будущим мамам разобраться в том, что это такое, каковы причины появления этой патологии и какими могут быть последствия.
Недостаточное развитие органа называется гипоплазией. Это состояние характеризуется снижением массы, диаметра и толщины. Также врачи нередко называют такую плаценту «тонкой», подчеркивая то, что при гипоплазии существенно изменяется и толщина плацентарной ткани.
Врачи выделяют несколько клинических вариантов данного состояния.
- Первичная гипоплазия. Связана с изначально нарушенным процессом имплантации оплодотворенной яйцеклетки к стенке матки вследствие определенных причин. В данной ситуации с самых первых дней беременности плацентарная ткань имеет небольшие размеры. Функционирование органа, как правило, нарушается.
- Вторичная гипоплазия. В этом случае изначальное формирование плацентарной ткани было правильным, а все изменения появились уже позднее. Неблагоприятные симптомы при вторичной гипоплазии проявляются, как правило, не на самых ранних сроках, а уже во второй половине беременности.
Ученые выделяют несколько групп причинных факторов, которые могут способствовать развитию гипоплазии плацентарной ткани. В каждом конкретном случае причины, которые способствуют появлению данной патологии, индивидуальны.
При первичной гипоплазии плаценты врачи говорят о возможном наличии генетических причин, которые также могут привести к различным заболеваниям и у плода. В некоторых случаях воздействие таких причин приводит к развитию сочетанных патологий. Так, помимо формирования гипоплазии плаценты могут развиться дефекты в строении пуповины, а также различные аномалии тела плода.
Женщинам, которые имеют отягощенный семейный анамнез по развитию генетических заболеваний, следует обязательно проконсультироваться с врачом-генетиком на предмет вероятности развития у них таких патологий во время беременности.
[attention type=yellow]Лучше это сделать еще на этапе подготовки к зачатию малыша. Также по необходимости может потребоваться сдача нескольких лабораторных генетических тестов.
[/attention]Эти факторы действуют обычно уже во время формирования плаценты. Нужно отметить, что плацентарная ткань довольно чувствительна к воздействию агрессивных факторов внешней среды. Если у будущей мамы есть какие-либо сопутствующие заболевания или резко ослаблен иммунитет, то воздействие внешних факторов на активно формирующуюся плаценту может быть крайне негативным.
К развитию гипоплазии могут привести и последствия различных перенесенных бактериальных, вирусных или грибковых инфекций.
Воспалительный процесс, которой развивается в организме беременной женщины вследствие инфицирования, влияет на формирование плацентарной ткани, приводя к возможному нарушению ее развития.
В этом случае, как правило, плацента начинает медленно развиваться, а ее полноценное функционирование нарушается.
Наличие артериальной гипертензии у беременной женщины является отягощающим фактором, который грозит развитию гипоплазии плаценты. Особенно неблагоприятно, если во время беременности у будущей мамы развивается гестоз. Течение беременности в этом случае существенно усугубляется возможным развитием многообразных неблагоприятных симптомов.
При гестозе и стойкой артериальной гипертензии (повышенном артериальном давлении) происходит повреждение стенок кровеносных сосудов.
Такое состояние в период формирования плаценты является очень опасным, так как влияет на скорость и интенсивность развития плацентарной ткани.
Слишком длительное повышение артериального давления крови также способствует тому, что плацента перестает выполнять свои функции.
К сосудистым патологиям, которые влияют на возможное формирование гипоплазии плаценты, также относятся:
- различные васкулиты;
- атеросклероз;
- аутоиммунные патологии, протекающие с сосудистым компонентом;
- врожденные аномалии развития соединительной ткани.
Выявить гипоплазию плаценты во время беременности позволяют современные ультразвуковые методы диагностики. Обычно при данной патологии УЗИ в течение беременности проводится несколько раз. Это позволяет врачам отслеживать, насколько сильно изменяется толщина плаценты в течение беременности.
Если врачам необходимо уточнить интенсивность маточно-плацентарного кровотока, то они назначают также и проведение допплерографии. С помощью этого метода также можно косвенно оценить, насколько хорошо в детский организм поступают питательные вещества и кислород. Допплерография, как и УЗИ, как правило, назначается в динамике.
В практике встречаются случаи, когда гипоплазия плаценты диагностируется только на 30-32 неделе беременности. Такая «находка» приводит к тому, что за будущей мамой проводится тщательное врачебное наблюдение.
При гипоплазии плаценты врачи должны обязательно оценивать общее состояние малыша, находящегося в материнской утробе. Для этого специалисты подсчитывают частоту сердечных сокращений и оценивают двигательную активность плода.
[attention type=red]Беременность, осложненная гипоплазией плаценты, может протекать с развитием различных неблагоприятных симптомов. Это состояние может привести к развитию фетоплацентарной недостаточности. При этой патологии нарушается маточно-плацентарный кровоток, что приводит к нарушению роста и развития плода.
[/attention]Нарушение течения внутриутробного развития плода может привести к тому, что в детском организме начинают формироваться различные аномалии. Если кислородный дефицит у ребенка выраженный, то это может привести даже к преждевременным родам.
Длительная внутриутробная гипоксия способствует тому, что у плода может развиться синдром задержки развития. Дети, которые медленнее развиваются, как правило, имеют меньший вес при рождении, а также могут иметь ряд врожденных патологий.
Осложнения, которые могут развиться при гипоплазии плаценты, во многом зависят от сопутствующих патологий, которые есть у беременной женщины.
Так, если недоразвитие плаценты сопровождается гестозом, то в таком случае у будущей мамы могут развиться патологии почек и кровеносных сосудов.
Гипоплазия плаценты также может способствовать различным нарушениям свертываемости крови. В этом случае высок риск развития тромботических осложнений. Крайне опасное осложнение — развитие тромбоза. В этом случае требуется срочное назначение лекарственной терапии.
В лечении гипоплазии плаценты применяются, как правило, средства, улучшающие маточно-плацентарный кровоток. При необходимости также назначаются препараты, оказывающие воздействие на свертываемость крови. Обычно сосудистые препараты назначаются длительно.
Оценить их эффективность можно посредством выполнения УЗИ, которые проводятся в динамике. Также важной целью терапии, проводимой при гипоплазии плаценты, является нормализация общего состояния плода.
[attention type=green]О том, что такое плацента и какие функции она выполняет, смотрите в следующем видео.
[/attention]Источник:
Патологии плаценты: обзор состояний, угрожающих беременности
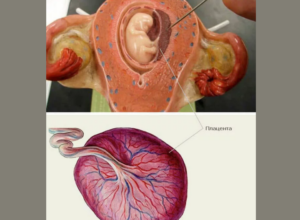
Плацента – это временный орган, образующийся в месте имплантации оплодотворенной яйцеклетки в матке и обеспечивающий поступление крови, а вместе с тем кислорода и питательных веществ в сосуды плода. Патологии плаценты при беременности могут заключаться в поражении ее тканей, включая нарушения формы, размера, строения слоев и клеток.
Нормальное строение плаценты
При морфологическом исследовании выделяют несколько составных плацентарных структур.
Вокруг плода расположена амниотическая оболочка. В месте, где она соприкасается с маткой, промежуточные клетки трофобласта (одного из слоев амниона) контактируют с глубоким слоем, образуемым плацентой. Здесь расположены децидуальные клетки, сосуды, между ними нити белка фибрина, нередки кровоизлияния. Эта мембрана предохраняет от смешивания кровь матери и плода.
Внешняя поверхность ее покрыта кубическим эпителием амниона, который нередко подвергается плоскоклеточной метаплазии (изменениям строения клеток, когда они приобретают черты плоского эпителия). Внутри расположено желеобразное содержимое, в котором от матери к плоду проходят 2 артерии и 1 вена.
Со стороны плода он представлен ворсинками синцитиотрофобласта, вокруг которых циркулирует материнская кровь. В процессе эмбрионального развития они становятся более разветвленными и многочисленными.
По мере приближения родов эти образования постепенно подвергаются кальцификации (уплотняются).
Со стороны матери плацентарный диск представлен клетками трофобласта и сосудами, в которых могут возникать процессы фибриноидного некроза с образованием кровоизлияний, а также атероза – уплотнения сосудистых стенок.
С поражением одной или нескольких из перечисленных частей связаны заболевания плаценты. Они разнообразны по происхождению и клиническим проявлениям. Важно вовремя распознать их и начать лечение.
Классификация
Общепринятая классификация разработана недостаточно. Обычно используются морфологические термины, указывающие разнообразные нарушения ее структуры:
- Нарушение размера и формы.
- Патология хорионической части.
- Патология паренхимы (толщи материнской части).
Согласно другой классификации, к патологии плаценты относятся ее гипер- и гипоплазия, а также инфаркт, хориоангиома и трофобластическая болезнь. При всех этих состояниях акушерская тактика может быть разной и зависит от угрозы жизни матери и степени кислородной недостаточности плода.
Изменения размера и формы
Патологические изменения хорошо заметны на УЗИ и после родов. Определяется масса органа и три его измерения. Существуют таблицы, по которым врач определяет соответствие этих показателей норме.
Форма
Нормальная плацента имеет округлую или яйцевидную форму. Ее небольшое изменение возможно в результате заболевания (крупная закупорка сосудов плаценты на ее периферии), частичной атрофии или зависит от места и способа имплантации яйцеклетки. Так, неправильная форма возникает:
- при нарушении строения маточной стенки (например, послеоперационный рубец);
- при плохой васкуляризации слизистой (например, после частых абортов);
- при нерегулярном увеличении внутренней поверхности матки во время беременности (например, вследствие подслизистой миомы).
В норме орган имеет дольчатое строение, каждая из таких долек контактирует с эндометрием и получает из него питательные вещества. В 2-8% случаев регистрируется двудольная плацента с равными или разными по размеру участками. Пуповина при этом входит в наибольшую по размеру долю.
«Детское место» имеет две поверхности – плодовую, покрытую светло-серым амнионом, и материнскую, разделенную на доли и хорошо снабженную сосудами. После родов ее тщательно осматривают, чтобы исключить их тромбоз. Кроме того, внимательно оценивают, весь ли послед отделился в 3-ем периоде родов.
Чем больше количество долек, тем выше вероятность послеродового кровотечения и плацентарного предлежания. Также более вероятна патология прикрепления плаценты, ее истинное или ложное приращение.
Источник: https://3rdom74.ru/pitanie/naskolko-opasna-gipoplaziya-platsenty-i-poddayotsya-li-ona-lecheniyu.html
Насколько опасна гипоплазия плаценты и поддаётся ли она лечению
К одной из опаснейших патологий беременности относится гипоплазия плаценты — её уменьшение, недоразвитие, несформированность. Это чревато для ребёнка самыми нежелательными последствиями. Ведь именно плацента — тот самый орган, который помогает ему выживать в утробе: питает его, снабжает дыханием, обеспечивает ему благоприятные условия для полноценного развития.
Если она не сможет нормально функционировать, малыш может погибнуть. Чтобы этого не случилось, нужны соответствующие и своевременные меры, как со стороны врачей, так и со стороны будущей мамы.
Причины
Чтобы обезопасить себя и своего ещё не рождённого ребёнка от данной патологии, молодая мама должна понимать, почему она возникает. Медики называют следующие причины гипоплазии плаценты:
- генетические отклонения плода приводят к первичной гипоплазии плаценты, которая не поддаётся лечению;
- нарушение плацентарного кровообращения;
- некоторые заболевания матери: поздний токсикоз, гипертония, атеросклероз, инфекции;
- образ жизни молодой женщины: приём наркотиков, курение, злоупотребление алкоголем во время беременности.
Вторичная гипоплазия плаценты при своевременном выявлении благополучно, успешно лечится. Но для этого женщина должна представлять, какие симптомы могут указывать на патологию.
Симптоматика
Самостоятельно распознать симптомы патологии женщина не сможет по той простой причине, что впервые выявляется гипоплазия плаценты на 20 неделе только на плановом УЗИ. К маркерам отклонения относятся:
- задержка в развитии плода: масса и рост ребёнка не соответствуют срокам беременности;
- ритм сердцебиения плода замедлен для его внутриутробного возраста;
- замедленный плацентарный кровоток.
Больше никаких симптомов гипоплазии нет. Так что приходится довольствоваться этими показателями. Выявляются они посредством различных диагностических методов.
Диагностика
Чтобы поставить точный диагноз, проводятся различные лабораторные исследования плода и плаценты. Гипоплазия диагностируется в результате:
- ультразвукового исследования (выявляется задержка внутриутробного развития плода);
- кардиотокографии (определяет частоту сердцебиения ребёнка);
- допплерометрии (устанавливает отклонения в плацентарном кровообращении);
- генетического скрининга для выявления хромосомных отклонений, которые провоцируют развитие первичной гипоплазии.
Только в сочетании все эти диагностические методы дают полноценную картину состояния плаценты на том или ином сроке беременности. Если есть подозрения на гипоплазию, начинают немедленное лечение. Чем раньше будет выявлена патология, тем больше шансов на благополучный исход событий.
Имейте в виду. Если будущая мама — миниатюрная женщина, то и плацента у неё будет таковой. При этом гипоплазия не ставится.
Размеры плаценты: норма
Когда говорят о гипоплазии плаценты? Есть показатели, которые являются нормой. Если скрининговые исследования показывают отклонения от этих цифр, проводится дополнительная диагностика для подтверждения или опровержения диагноза.
- 14 недель: толщина в среднем должна составлять 12-22 мм (средний показатель — 16 мм);
- 20 недель: 16-28 мм (в среднем — около 21 мм);
- 31 неделя: 24-40 мм (средняя норма — 31 мм);
- 38 неделя: 27-45 мм (в среднем — 34 мм).
И если гипоплазия плаценты 32 недели успешно лечится, так как мама успеет пролежать в больнице и выйдет на роды вполне здоровой и без патологий, то на 38 неделе курс терапии уже вряд ли успеют провести. Однако это тот самый срок, когда малыш может родиться вполне здоровым и полноценным. При таком диагнозе на данном сроке беременности в большинстве случаев проводится кесарево сечение.
Лечение
Обычно лечение гипоплазии плаценты при беременности проводится стационарно. В домашних условиях справиться с данной патологией не получится. Здесь большое значение имеет постоянный контроль врачей. Курс терапии предполагает:
- Назначение лекарств для нормализации плацентарного кровотока, от которого зависит функционирование и развитие данного органа.
- Лечение заболевания, которое стало первопричиной гипоплазии.
- Препараты для приведения в порядок сердцебиения младенца.
- Витаминотерапия.
- Полный покой, отсутствие волнений.
- Постоянный контроль за внутриутробными шевелениями плода, его активностью.
Конечно, стационарное лечение — не самый радужный вариант развития событий для любой беременной женщины. Поэтому многие интересуются, сколько лежат в больнице с гипоплазией плаценты, чтобы не задерживаться в казённых стенах.
Сроки будут зависеть от того, насколько истощён данный орган и как сильно запущена патология. Если отклонения легко поправимы, через 1-2 недели могут выписать домой. Но если всё происходит на последних неделях беременности, скорее всего, врач примет решение оставить роженицу под наблюдением врачей до самого рождения малыша.
Прогнозы
Чаще всего гипоплазия плаценты быстро пролечивается без осложнений и побочных эффектов. После восстановления нормальных размеров и функционирования данного органа на свет рождается здоровый, крепкий малыш без отклонений в развитии.
Но если патология была диагностирована на последних сроках беременности и ситуация становится критической, врач может посоветовать женщине досрочные роды путём кесарева сечения, чтобы не навредить ребёнку.
Но такое решение принимается при данной патологии очень редко.
Если была диагностирована первичная гипоплазия, лечение не проводится. Женщине предлагается искусственно прервать беременность.
[attention type=yellow]Если был поставлен диагноз гипоплазия плаценты при беременности, молодой маме не стоит впадать в панику преждевременно. Если она знает, что это такое, проинформирована об особенностях данной патологии, она предпримет все необходимые меры для того, чтобы помочь ребёнку дотянуть до того срока, когда он сможет родиться. При современном развитии медицины это вполне реально.
[/attention]Источник: https://vse-pro-detey.ru/gipoplaziya-placenty/
Гипоплазия плаценты — причины, симптомы, опасность, риски
Плацента – это особенный орган, который выполняет важную роль и объединяет будущую маму с ребенком. В процессе он подвергается нарушениям, одно из которых – гипоплазия плаценты. Причины, симптомы, опасности описаны в этой статье.
Что это за патология
Нарушение предоставляет собой маленькое детское место. Сопровождается уменьшением массы, диаметра, толщины органа.
Эти показатели не соответствуют срокам гестации. Существует 2 вида.
- Первичная. Развивается с момента имплантации оплодотворенного яйца. Сразу начинается неправильное формирование детского места. Влияет на маленький размер и сбои в функционировании плаценты.
- Вторичная. Возникает на разных сроках беременности. Характерным является отсутствие первичных отклонений.
Классификация разработана недостаточно. Обычно применяют названия:
- несоответствие размера, формы;
- гипоплазия хориона;
- нарушение паренхимы.
Учитывая другую классификацию, выделяют гипергипоплазию, инфаркт, хориоангиому, трофобластическую болезнь.
При таких состояниях применяют особую акушерскую практику. Ее выбор зависит от угрозы для жизни матери и дефицита кислорода у крохи.
Симптомы
Определить самостоятельно признаки опасного состояния невозможно. Выявить их можно только после 20 недели гестации. Обычно это обнаруживают на плановом осмотре с помощью УЗИ.
Характерные признаки:
Гипоплазия плаценты не влияет на самочувствие будущей мамы. Поэтому своевременно определит патологию можно только при прохождении плановых осмотров.
Гипоплазию могут диагностировать на разных сроках гестации.
В чем опасность
Будущей маме рекомендуют знать, чем опасна гипоплазия плаценты при беременности. Сбои функции, в первую очередь угрожают самочувствию плода. Когда возникает хроническая гипоксия, ребенок плохо развивается и растет.
В любой момент нарушение может перерасти в острую форму. В таких случаях могут диагностировать гибель плода из-за нехватки кислорода. Требуется экстренная операция и наблюдение специалиста.
Опасность состоит в этиологии осложнений:
- внутриутробная инфекция (может иметь массивное распространение, вызывает сепсис и инфекционно-токсический шок);
- гестоз приводит к эклампсии, поражению почек, головного мозга;
- артериальная гипертензия поражает сетчатку глаз, головной мозг, почки;
- тромбоз.
При обнаружении таких факторов понадобится дополнительная терапия. При своевременном устранении угрожающих проявлений, риск осложнений снижается.
Когда и какому врачу обратиться
Женщина должна знать, что делать, если появилась тонкая плацента при беременности. Ей необходимо встать на учет в женской консультации до 12 недели после зачатия.
Врач изучает анамнез, исключает генетическую предрасположенность к нарушениям, заводит обменную карту. Может понадобиться консультация генетика.
Поскольку состояние не имеет выраженной клинической картины, его обнаруживают на 20 недели при плановом УЗИ. Поэтому нельзя пропускать это обследование.
Если состояние опасно для здоровья будущей мамы и малыша, проводится госпитализация, экстренное оперативное вмешательство.
Срочная медицинская помощь нужна при обнаружении кровянистых выделений или кровотечения. Это может быть признаком выкидыша, преждевременных родов, отслойки детского места.
Высота плаценты на 32 неделе беременности. Насколько опасна гипоплазия плаценты и поддаётся ли она лечению
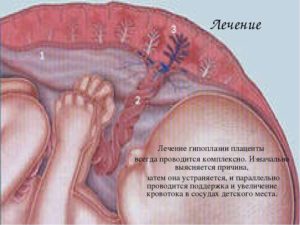
Самостоятельно распознать симптомы патологии женщина не сможет по той простой причине, что впервые выявляется гипоплазия плаценты на 20 неделе только на плановом УЗИ. К маркерам отклонения относятся:
- задержка в развитии плода: масса и рост ребёнка не соответствуют срокам беременности;
- ритм сердцебиения плода замедлен для его внутриутробного возраста;
- замедленный плацентарный кровоток.
Больше никаких симптомов гипоплазии нет. Так что приходится довольствоваться этими показателями. Выявляются они посредством различных диагностических методов.
Что такое гипоплазия плаценты?
«Гипоплазия» в переводе с древнегреческого языка означает «недоразвитие». Гипоплазия плаценты обозначает уменьшение ее массы, диаметра и толщины по сравнению со средними значениями для конкретного срока беременности.
В постановке такого диагноза во время беременности врачи ультразвуковой диагностики обычно опираются на толщину плаценты, а после родов плаценту отдают на изучение гистологам, которые изучат ее строение под микроскопом.
Гипоплазия плаценты бывает:
- Первичная. В этом случае с момента имплантации оплодотворенной яйцеклетки в матку по каким-то причинам формирование детского места сразу пошло неправильно. То есть в случае первичной гипоплазии с самого начала беременности плацента имеет малый размер и нарушение функций.
- Вторичная, при которой закладка и начальный период развития плаценты происходили правильно, а затем по ряду причин были нарушены.
В случае первичной гипоплазии чаще всего причиной являются генетические аномалии плода – явные или скрытые.
Часто такой порок развития плаценты ассоциируется с различными особенностями строения пуповины, пупочных сосудов и врожденными дефектами самого плода.
Этот вариант гипоплазии относительно редкий, однако в любом случае женщине рекомендуют консультацию генетика и расширенные генетические тесты.
[attention type=red][/attention]Причинами появления вторичного недоразвития плаценты могут быть различные внешние факторы.
Хотелось бы отметить, что при гипоплазии плаценты эти факторы воздействуют в основном на формирующуюся плаценту.
При действии аналогичных факторов на зрелую плаценту чаще всего возникает гиперплазия плаценты, кальциноз плаценты или преждевременное старение плаценты. Итак, воздействующими факторами могут быть:
- Инфекции. Различные инфекционные агенты: бактерии, вирусы, простейшие и грибы, воздействуя на плаценту, нарушают процессы деления клеток. Плацента отстает в развитии и плохо выполняет свои функции. Очень часто при инфекционном процессе можно также наблюдать многоводие, маловодие, косвенные признаки инфицирования плода.
- Гестоз или изолированная артериальная гипертония у матери. Эти заболевания протекают с обязательным поражением стенок сосудов. Артерии стенки матки и плаценты особенно чувствительны к высокому давлению, при этом нарушается кровоснабжение детского места.
- Другие поражения сосудов плаценты. Причиной поражения сосудов могут быть различные аутоиммунные процессы, коагулопатии, васкулиты, отравления тяжелыми металлами и ядами, атеросклероз, врожденные аномалии соединительной ткани и так далее.
Единственное ультразвуковое исследование не вправе устанавливать диагноз гипоплазии плаценты.
Необходимо повторение УЗИ в динамике, а также исследование функции самой плаценты: гормональные тесты, КТГ, биофизический профиль плода, допплерометрия.
Иногда плацента действительно по размерам отстает от средних норм, однако функция ее не нарушена и плод не страдает. В этом случае приходиться констатировать, что это вариант развития конкретной плаценты у конкретной беременной женщины.
Как и в случае с гиперплазией, недоразвитие плаценты отражается в основном на состоянии плода. Плохо сформированная плацента не в состоянии адекватно выполнять функции газообмена, питания и защиты малыша.
- Фетоплацентарная недостаточность, задержка роста плода, а в дальнейшем и острая гипоксия являются главными последствиями гипоплазии плаценты.
- Помимо внутриутробного гипоксии, можно наблюдать проявления причин, вызвавших недоразвитие плаценты: инфекции, гестоза, нарушений обмена веществ и так далее.
Сама по себе гипоплазия плаценты никак не тревожит женщину. Увидеть непосредственно состояние плаценты возможно только при ультразвуковом сканировании. Именно поэтому важно своевременно проходить УЗИ в положенные сроки.
При недостаточной функции плаценты страдает в основном плод. Из-за хронической внутриутробной гипоксии ребенок плохо растет и развивается, а в один критический момент гипоксия из хронической перерастает в острую. В этом случае плод может погибнуть в утробе от острой нехватки кислорода.
Для матери опасны в основном причины, вызвавшие недоразвитие плаценты.
- Внутриутробная инфекция грозит массивным распространением, сепсисом и инфекционно-токсическим шоком.
- Неконтролируемый гестоз опасен эклампсией, поражением почек и головного мозга.
- Артериальная гипертензия также поражает почки, сосуды сетчатки глаз, головной мозг.
- Нарушения свертываемости крови могут привести к тромбозам.
Назначать лечение такой серьезной патологии может только врач!
- В первую очередь лечение гипоплазии плаценты заключается в устранении ее причин: антибактериальная терапия, лечение гестоза и гипертонии, коррекция свертывающей системы крови и болезней обмена.
- Для поддержания адекватного кровотока в недоразвитой плаценте широко используются специальные группы препаратов: Курантил, Актовегин, Пентоксифиллин и другие. Эти лекарства улучшают микроциркуляцию в сосудах матки и плаценты, помогают формироваться новым сосудам, способствуют росту плаценты.
Иногда в этот список добавляют спазмолитики, препараты магния, витаминные комплексы и другие лекарства. Чаще всего лечение начинают в условиях стационара для возможности ежедневного наблюдения за состоянием плода. При хороших показателях профиля плода, женщину выписывают домой, где она продолжает назначенное лечение под присмотром врача женской консультации.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Тонкая плацента (гипоплазия) при беременности
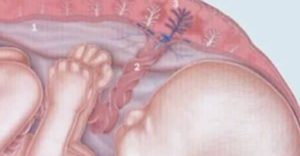
Каждая женщина, ожидающая ребенка, всегда пугается непонятных ей медицинских терминов и врачебных диагнозов. Так ли страшны многие диагнозы? Сегодня речь пойдет об осложнении беременности под названием гипоплазия плаценты.
Причины гипоплазии плаценты у беременной
В случае первичной гипоплазии чаще всего причиной являются генетические аномалии плода – явные или скрытые.
Часто такой порок развития плаценты ассоциируется с различными особенностями строения пуповины, пупочных сосудов и врожденными дефектами самого плода.
Этот вариант гипоплазии относительно редкий, однако в любом случае женщине рекомендуют консультацию генетика и расширенные генетические тесты.
[attention type=red][/attention]Причинами появления вторичного недоразвития плаценты могут быть различные внешние факторы.
Хотелось бы отметить, что при гипоплазии плаценты эти факторы воздействуют в основном на формирующуюся плаценту.
При действии аналогичных факторов на зрелую плаценту чаще всего возникает гиперплазия плаценты, кальциноз плаценты или преждевременное старение плаценты. Итак, воздействующими факторами могут быть:
- Инфекции. Различные инфекционные агенты: бактерии, вирусы, простейшие и грибы, воздействуя на плаценту, нарушают процессы деления клеток. Плацента отстает в развитии и плохо выполняет свои функции. Очень часто при инфекционном процессе можно также наблюдать многоводие, маловодие, косвенные признаки инфицирования плода.
- Гестоз или изолированная артериальная гипертония у матери. Эти заболевания протекают с обязательным поражением стенок сосудов. Артерии стенки матки и плаценты особенно чувствительны к высокому давлению, при этом нарушается кровоснабжение детского места.
- Другие поражения сосудов плаценты. Причиной поражения сосудов могут быть различные аутоиммунные процессы, коагулопатии, васкулиты, отравления тяжелыми металлами и ядами, атеросклероз, врожденные аномалии соединительной ткани и так далее.
Единственное ультразвуковое исследование не вправе устанавливать диагноз гипоплазии плаценты.
Необходимо повторение УЗИ в динамике, а также исследование функции самой плаценты: гормональные тесты, КТГ, биофизический профиль плода, допплерометрия.
Иногда плацента действительно по размерам отстает от средних норм, однако функция ее не нарушена и плод не страдает. В этом случае приходиться констатировать, что это вариант развития конкретной плаценты у конкретной беременной женщины.
Симптомы и диагностика гипоплазии плаценты
Как и в случае с гиперплазией, недоразвитие плаценты отражается в основном на состоянии плода. Плохо сформированная плацента не в состоянии адекватно выполнять функции газообмена, питания и защиты малыша.
- Фетоплацентарная недостаточность, задержка роста плода, а в дальнейшем и острая гипоксия являются главными последствиями гипоплазии плаценты.
- Помимо внутриутробного гипоксии, можно наблюдать проявления причин, вызвавших недоразвитие плаценты: инфекции, гестоза, нарушений обмена веществ и так далее.
Сама по себе гипоплазия плаценты никак не тревожит женщину. Увидеть непосредственно состояние плаценты возможно только при ультразвуковом сканировании. Именно поэтому важно своевременно проходить УЗИ в положенные сроки.
Тонкая плацента: чем грозит маме и малышу?
При недостаточной функции плаценты страдает в основном плод. Из-за хронической внутриутробной гипоксии ребенок плохо растет и развивается, а в один критический момент гипоксия из хронической перерастает в острую. В этом случае плод может погибнуть в утробе от острой нехватки кислорода.
Для матери опасны в основном причины, вызвавшие недоразвитие плаценты.
- Внутриутробная инфекция грозит массивным распространением, сепсисом и инфекционно-токсическим шоком.
- Неконтролируемый гестоз опасен эклампсией, поражением почек и головного мозга.
- Артериальная гипертензия также поражает почки, сосуды сетчатки глаз, головной мозг.
- Нарушения свертываемости крови могут привести к тромбозам.
Лечение гипоплазии плаценты при беременности
Назначать лечение такой серьезной патологии может только врач!
- В первую очередь лечение гипоплазии плаценты заключается в устранении ее причин: антибактериальная терапия, лечение гестоза и гипертонии, коррекция свертывающей системы крови и болезней обмена.
- Для поддержания адекватного кровотока в недоразвитой плаценте широко используются специальные группы препаратов: Курантил, Актовегин, Пентоксифиллин и другие. Эти лекарства улучшают микроциркуляцию в сосудах матки и плаценты, помогают формироваться новым сосудам, способствуют росту плаценты.
Иногда в этот список добавляют спазмолитики, препараты магния, витаминные комплексы и другие лекарства. Чаще всего лечение начинают в условиях стационара для возможности ежедневного наблюдения за состоянием плода. При хороших показателях профиля плода, женщину выписывают домой, где она продолжает назначенное лечение под присмотром врача женской консультации.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
:
Источник: https://mirmam.pro/beremennost/oslozhneniya-pri-beremennosti/gipoplaziya-pri-beremennosti
Гипоплазия плаценты у будущей мамы
Плацента это эмбриональный орган, который формируется только в период беременности и служит для доставки к плоду необходимое количество кислорода и питательных веществ. С ее помощью происходит поддержка жизнедеятельности малыша в утробе матери и благополучное его развитие.
Рост плаценты продолжается в период всей беременности до тридцать седьмой недели, после чего она может незначительно уменьшиться в своих размерах.
В это время ее диаметр будет составлять примерно 180 мм, а толщина стенок плаценты будет около 30 мм, тогда как весить эмбриональный орган будет в пределах 600 грамм.
Снабжение плода всем необходимым для развития происходит с помощью пуповины (состоит из одной вены и двух артерий), которая соединяет его и плаценту.
Помимо обеспечения ребенка необходимыми веществами плацента выполняет также защитную функцию, оберегая малыша от всевозможных вирусов, инфекций, бактерий.
Однако, как и любой другой орган человеческого организма, плацента подвергается различным повреждениям, которые несут опасность для внутриутробного развития ребенка. Одним из таких нарушений является гипоплазия (уменьшение) плаценты.
Виды и причины гипоплазии плаценты
Гипоплазия плаценты указывает на несоответствие толщины «детского места» сроку беременности. Во время гипоплазии размеры плаценты становятся меньше, чем должны быть. Это способствует замедлению развития плода, что в свою очередь может привести к серьезным осложнениям во время родов. В медицине различают такие виды гипоплазии плаценты:
Причиной появления первичной гипоплазии плаценты является наличие у плода генетических отклонений. Стоит отметить, что этот вид заболевания встречается довольно редко, он практически не изучен учеными и не поддается лечению.
[attention type=green]Вторичная гипоплазия явление более частой и происходит в результате недостаточного кровотока в сосудах эмбрионального органа, а также наличия у роженицы позднего токсикоза, атеросклероза или гипертонии, инфекционных заболеваний. Данный вид гипоплазии вполне излечим, если болезнь своевременно диагностировать.
[/attention]Стоит отметить, что в группу риска входят будущие мамы, которые в период беременности принимают наркотические средства, употребляют алкоголь или курят.
Симптомы и диагностика
При наличии тонкой плаценты уменьшается поступление к ребенку необходимых для его внутриутробной жизнедеятельности компонентов, последствием чего является явное замедление развития плода.
Во многих случаях болезнь протекает бессимптомно и обнаруживается только во время прохождения планового УЗИ.
Если результаты УЗИ показывают некоторые отклонения развития плода, то врачи назначают дополнительные исследования.
Основные симптомы заболевания:
- Замедленное развитие плода. Основой для такого заключения служит результаты ультразвукового исследования — УЗИ, во время которого будет обнаружено несоответствующая срокам масса плода и его рост.
- Уменьшение ритма сердцебиения ребенка. Обнаруживается методом кардиотокографии — КТГ.
- В плаценте значительно уменьшается уровень кровотока, для определения которого используют метод допплерометрии.
Если уменьшение размеров эмбрионального органа не сопровождается вышеперечисленными симптомами, то гипоплазия плаценты маловероятна.
Во время формирования плаценты могут происходить некоторые незначительные отклонения, которые никоим образом не влияют на внутриутробное развитие малыша.
Также следует учесть, что у рожениц с миниатюрным строением тела размер плаценты будет намного меньше, чем у будущих мам с крупным телосложением, поэтому ее развитие необходимо отслеживать в динамике.
Лечение тонкой плаценты
Основой успешного лечения гипоплазии плаценты является своевременное установление диагноза и обнаружение причины возникновения болезни.
После выяснения всех составляющих болезни роженице назначают лечение, которое должно проходить исключительно в стационаре.
В первую очередь врачи прописывают прием лекарственных препаратов, которые стабилизируют кровоток в плаценте, после чего концентрируются на лечении заболевания, являющегося причиной появления гипоплазии.
Также осуществляется ряд мероприятий для приведения в норму ритма сердцебиения ребенка и слежения за его активностью, шевелениями.
При значительно тощей плаценте и ухудшении состояния малыша, врачи могут принять решение провести беременной женщине экстренные роды методом кесарева сечения.
Однако стоит отметить, что до этого доходит крайне редко и при современных медикаментозных средствах и тщательном наблюдении плода лечение гипоплазии плаценты проходит весьма успешно, беременность протекает согласно срокам, роды проводятся без осложнений, а ребенок рождается абсолютно здоровым.
Источник: https://pregnant-club.ru/gipoplazija-placenty