Тромбоцитопения: причины, клиническая картина, характерные симптомы и лечение

Тромбоцитопения — что это такое, излечима ли болезнь и почему изменение состава крови считается патологией? Тромбоцитопенией называется состояние с характерным снижением количественных показателей тромбоцитов ниже 150х10 в 9 г/л, циркулирующих в периферической крови. Это приводит к повышенной кровоточивости, риску развития внутренних кровотечений и плохой свертываемости крови при травмировании сосудов.
Болезнь известна гематологам и как самостоятельное заболевание крови, и как признак иных серьезных патологий.
Тромбоцитопения
Первичная тромбоцитопения зависит от изменений в процессе кроветворения и продукции антител к собственным тромбоцитам. Вторичная –это патология, являющаяся следствием иных заболеваний, радиационного облучения, тяжелых токсических отравлений, алкоголизма.
Код первичной тромбоцитопении по МКБ10 — D69.1, вторичной — D69.5
Причины заболевания зависят от патологических процессов, происходящих в организме:
- Дефицит тромбоцитов в костном мозге. Наблюдается при апластической и мегабластной анемии, метастазировании злокачественных опухолей в тело красного мозга, остром и хроническом лейкозе, вирусной инвазии. Может стать следствием приема лекарств и курса лучевой терапии.
- Массивное кровотечение или повышенное разрушение тромбоцитов.
- Нарушение распределения тромбоцитов или их избыточное депонирование.
- Чрезмерная скорость разрушения кровяных бляшек и затухание компенсаторных механизмов.
- Аномалии развития костной системы.
Механика развития болезни идентична для всех случаев – снижается концентрация тромбоцитов, что провоцирует нарушения питания капиллярных стенок, а это приводит к их чрезмерной ломкости.
Результатом становится спонтанное или травматическое кровотечение из-за разрыва мелких сосудов. Поскольку количество тромбоцитов низкое, тромбоцитарная пробка внутри поврежденного сосуда не появляется, и это становится причиной массированного выхода крови за пределы сосуда в окружающие ткани.
Наибольшую опасность для больного представляет тот факт, что снижение тромбоцитов до 100х10 в 9 г/л протекает бессимптомно (при норме 180-320х10 в 9 г/л). Человек чувствует себя вполне комфортно, но при этом в его организме уже развиваются угрожающие жизни состояния, например, анемия.
Прогноз исхода заболевания определяется несколькими факторами:
- выраженностью клинической симптоматики и длительностью болезни;
- наличием осложнений;
- своевременностью и правильностью лечения;
- тяжестью основного заболевания.
Все пациенты, проходившие лечение от тромбоцитопении, должны в целях профилактики раз в 6 месяцев сдавать общий анализ крови.
Тромбоцитопения коварна внезапными рецидивами. На фоне полного благополучия возможно резкое падение тромбоцитов. В основном, это свойственно тромбоцитопении при заболеваниях крови.
Таким больным, помимо лабораторного контроля, требуется самоконтроль. Даже небольшая кровоточивость десен должна насторожить.
[attention type=yellow]В таком случае не нужно ждать планового обследования, необходимо сразу же обратиться на прием.
[/attention]В зависимости от причин развития тромбоцитопению подразделяют на несколько видов.
Группа заболеваний, причиной появления которых стала генетическая мутация:
- аномалия Мея – Хегглина;
- врожденная амегакариоцитарная тромбоцитопения;
- синдром Вискотта – Олдрича;
- TAR – синдром;
- синдром Бернара – Сулье.
Группа заболеваний кроветворящих органов с характерным изменением процесса продукции тромбоцитов красным костным мозгом:
- острый лейкоз;
- апластическая анемия;
- миелофиброз;
- миелодиспластический синдром;
- мегалобластная анемия.
Также продуктивная форма болезни может развиться как следствие метастазирования раковой опухоли (диагноз ставит и лечит онколог), приема цитостатических препаратов, повышенной чувствительности к медикаментам, воздействия радиации, злоупотребления спиртными напитками.
Приводит к усиленному разрушению тромбоцитов в селезенке, иногда в печени или лимфатических узлах:
- идиопатическая тромбоцитопеническая пурпура;
- посттрансфузионная тромбоцитопения;
- тромбоцитопения новорожденных;
- синдром Эванса – Фишера;
- лекарственная и вирусная тромбоцитопения.
Тромбоциты активируются в сосудистом русле, что запускает механизм свертывания крови, имеющий ярко выраженный симптоматический характер. Чем больше потребление тромбоцитов, тем больше организм стремится их произвести.
Если не устранить причину активации — истощатся компенсаторные возможности красного мозга:
- гемолитико-уремический синдром;
- тромботическая тромбоцитопеническая пурпура;
- синдром диссеминированного внутрисосудистого свертывания;
Развивается как следствие массивного кровотечения, при купировании которого больному переливали большой объем жидкости, плазмозаменителя, плазмы или эритроцитарной массы. Однако при этом был упущен момент необходимости компенсации потери тромбоцитов.
Их концентрация в крови снижается настолько, что экстренный выброс тромбоцитов из депо не помогает поддерживать адекватную работу системы свертываемости.
Следствие нарушения процесса депонирования тромбоцитов из-за спленомегалии. 90% тромбоцитов оседают в селезенке, что буквально «сбивает организм с толку». Регуляторные системы учитывают их общее количество, а не то, которое циркулирует в крови.
Совет врача
Многие задаются вопросом излечимости тромбоцитопении. Это зависит от причины. Если это инфекция, то при ее излечении все симптомы уходят. При патолгиях печени также возможно полное избавление от тромбоцитопении.
Если лейкоз, то при стабилизации состояния повышается содержание тромбоцитов, но будет насторженность в плане повторного падения. В случае врожденных генетических аномалий болезнь не может никуда деться, потому что организм работает неверно.
Но всегда есть поддерживающая терапия, позволяющая сохранить достойный уровень жизни.
Большой процент депонирования селезенкой приводит к компенсаторному увеличению их выработки, это бывает при:
- циррозе печени (лечит и консультирует гепатолог);
- системной красной волчанке;
- акоголизме;
- лимфоме или лейкозе;
- инфекционной инвазии: малярии, гепатите, туберкулезе и др.
У ребенка патология выражается в типичном симптоматическом комплексе, осложненном геморрагическим синдромом. Он развивается на фоне снижения количества тромбоцитов, обусловленного их быстрым разрушением или недостаточной выработкой.
Повышенная скорость разрушения тромбоцитов является следствием:
- иммунопатологических процессов, приводящих к гетероиммуной, трансиммуной и изоиммуной тромбоцитопении;
- вазопатии, синдрома Казабаха-Мерритта, синдрома системных воспалительных ответов, синдрома расстройств органов дыхательной системы, аспирационного синдрома, воспаления легких, лёгочной гипертензии, инфекционных инвазий, синдрома ДВС;
- тромбоцитопатий Вискотта-Олдрича, Швахмана-Дайемонда, Мея-Хегглина,
- передозировки некоторыми лекарствами, гипербилирубинемии, ацидоза, генерализованной формы вирусных инфекций, длительного парентерального питания;
- изолированного или генерализованного посттравматического тромбоза, наследственного дефицита антитромбина III и протеина С, антифосфолипидного синдрома у матери;
- переливания крови, гемосорбции, плазмафереза.
Частая причина снижения выработки тромбоцитов в детском организме – мегакариоцитарная гипоплазия, вызванная ТАR-синдромом, лейкозом, апластической анемией, нейробластомой, трисомией.
Новорожденные попадают в группу риска при снижении скорости тромбоцитопоэза у матери, преэклампсических состояний во время беременности, экстремально низком весе при рождении, антенатальной гемолитической болезни, дефиците выработки тромбоцитопоэтина и др.
Детская тромбоцитопения может развиться на фоне тяжелого удушья, инфекции, сепсиса, полицитемии, тиреотоксикоза. Лечением болезней у детей занимается врач педиатр.
[attention type=red]Для младенцев патология опасна бессимптомным повышением скорости разрушения тромбоцитов.
[/attention]Только 5-7% от общих случаев детской тромбоцитопении связаны с количественным снижением синтеза тромбоцитов.
Основная функция тромбоцитов – гемостаз, а значит, их недостаток становится причиной появления кровотечений различной интенсивности и локализации. Пока количественный показатель тромбоцитов превышает 50000 на один микролитр крови, клиническая симптоматика заболевания слабая. Но чем ниже количество этих кровяных телец, тем ярче проявляются признаки патологии.
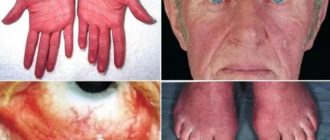
Симптомами тромбоцитопении являются следующие проявления:
- точечные кровоизлияния в слизистую или кожу (тромбоцитопеническая пурпура);
- внезапные, частые и обильные кровотечения из носа;
- кровоточивость десен (особенно при чистке зубов), длительное кровотечение при удалении зуба;
- кровотечения в ЖКТ;
- гематурия (наличие крови в моче);
- обильное и длительное менструальное кровотечение у женщин.
В каждом случае к клинической картине присоединяется симптоматика заболевания, ставшего причиной тромбоцитопении.
Лекарственную терапию применяют для купирования тромбоцитопений иммунного генеза, с характерной выработкой антитромбоцитарных антител и дальнейшим разрушением тромбоцитов в селезенке. С помощью медикаментозного лечения устраняют геморрагический синдром и непосредственную причину болезни.
Препараты, используемые в лечении тромбоцитопений:
- «Преднизолон» — применяется для купирования вторичных и иммунных патологий. Стабилизирует процесс выработки антител, предупреждает разрушение тромбоцитов.
- «Интраглобин» — позволяет организму получить донорские иммуноглобулины, подавляет продукцию антител.
- «Винкристин» — противоопухолевое средство, останавливающее процесс клеточного деления, что способствует уменьшению выработки антител к тромбоцитам.
- «Револейд» — снижает риск кровотечений, используется с целью лечения идиопатической формы заболевания.
- «Депо-Провера» — назначается женщинам при сильных менструальных кровотечениях из-за тромбоцитопении.
- «Этамзилат» — препарат выбора при тромбоцитопении любого генеза, кроме ДВС-синдрома. Способствует нормализации микроциркуляции крови и усиливает тромбообразование при травмах.
- Цианокобаламин (В12) — применяется при мегабластной анемии, способствует нормализации синтеза тромбоцитов и эритроцитов.
В качестве дополнительных способов лечения гематологи рассматривают:
- трансфузионную терапию;
- спленэктомию;
- пересадку костного мозга.
Лечение назначается врачом-гематологом на основании данных предварительного обследования больного.
У тромбоцитопении есть особенность — два пика заболеваемости: дети дошкольного возраста и взрослые люди в возрасте 40+. Если рассматривать гендерную сторону вопроса, то женщины болеют тромбоцитопенией в три раза чаще. Дети болеют достаточно редко, примерно 50 эпизодов на миллион.
Источник:
Тромбоцитопения: симптомы, причины, диагностика, лечение
Распространенной гематологической проблемой считается снижение в крови количества тромбоцитов, что вызывает развитие тромбоцитопении.
Заболевание является весьма опасным, поскольку приводит к нарушению свертываемости крови, что часто провоцирует кровотечения, кровоточивость слизистых оболочек или кровоизлияния во внутренние органы, что представляет опасность как для здоровья человека, так и для его жизни.
Часто данная болезнь является вторичной, то есть развивается на фоне других гематологических проблем, иногда она появляется самостоятельно.
Что такое тромбоцитопения?
Тромбоциты – это бесцветные маленькие клетки, которые выполняют жизненно важную функцию по свертываемости крови, а их недостаток в крови приводит к развитию болезни тромбоцитопении и ряду негативных последствий.
Образуются эти кровяные тельца в костном мозге и циркулируют в крови до 10 дней, после чего удаляются при помощи селезенки.
Развиваться недуг может как следствие других болезней, самостоятельно или может быть врожденным (появляется в результате попадания через плаценту аутоантител, которые были у матери, страдавшей данной болезнью).
Источник: https://kb11.ru/bolezni/trombotsitopeniya-prichiny-klinicheskaya-kartina-harakternye-simptomy-i-lechenie.html
Тромбоцитопения (низкий уровень тромбоцитов) — Руководство по теме — 2020
- Тромбоцитопения относится к аномально низкому уровню тромбоцитов в кровотоке.
- Тромбоциты важны для нормального свертывания крови.
- При тяжелой тромбоцитопении может возникать чрезмерное кровотечение.
- Тромбоцитопения возникает из-за уменьшения производства или увеличения разрушения тромбоцитов. Это также может произойти, когда селезенка увеличивает и связывает больше тромбоцитов, чем обычно.
- Гепарин-индуцированная тромбоцитопения (HIT) возникает из-за иммунной опосредованной гибели тромбоцитов, которая может возникать с более тонким гепарином крови и связанными с ним лекарствами.
- Другие лекарства, отпускаемые по рецепту, также могут вызвать тромбоцитопению в определенных случаях.
- Вирусные инфекции могут вызывать тромбоцитопению из-за их влияния на костный мозг, что приводит к снижению производства тромбоцитов.
- Для диагностики тромбоцитопении используется анализ крови. Он часто идентифицируется, когда анализы крови заказываются по другим причинам или во время рутинного скрининга.
- Признаки тромбоцитопении могут включать небольшие точечные кровоизлияния (петехии) или синяки, известные как пурпура.
- Лечение тромбоцитопении, при необходимости, состоит из переливаний тромбоцитов. Большинство пациентов с тромбоцитопенией не требуют регулярного переливания тромбоцитов. Если операция запланирована у пациента с количеством тромбоцитов менее 50 000, может потребоваться переливание крови
Тромбоциты (тромбоциты) являются важными элементами в крови, которые важны для свертывания крови (свертывание крови и предотвращение кровотечения).
Тромбоцитопения относится к наличию низкого количества тромбоцитов в крови по сравнению с нормальным диапазоном. Нормальное количество тромбоцитов составляет от 150 000 до 450 000 на микролитр (одна миллионная часть литра). Только около 2/3 тромбоцитов, высвобождаемых в кровоток, циркулируют в крови, а оставшаяся треть — в селезенке. Жизненный цикл тромбоцитов обычно составляет около 7-10 дней; поэтому старые постоянно заменяются новыми.
Изображение сгустка крови
Каковы симптомы тромбоцитопении (низкий уровень тромбоцитов)?
У большинства людей с тромбоцитопенией нет симптомов, непосредственно связанных с низкими тромбоцитами. Однако они могут проявлять симптомы, связанные с основной причиной тромбоцитопении.
При тяжелой тромбоцитопении (количество тромбоцитов менее 10 000 — 20 000) избыточное кровотечение может возникать, если лицо вырезано или повреждено. Спонтанное кровотечение также может произойти, когда количество тромбоцитов сильно уменьшено.
Признаки и симптомы кровотечения, связанные с тромбоцитопенией, могут включать:
- Легкое кровотечение или кровоподтеки
- Тонкие кровоизлияния в кожу или подкладку рта (петехии) или кровоподтеки (пурпура)
- Nosebleeds
- Кровоточащие десны
- Тяжелые менструальные периоды
- Кровь в стуле или моче
Другие признаки и симптомы, которые могут возникать у людей с тромбоцитопенией, могут включать:
- Увеличение селезенки (спленомегалии)
- Усталость
- Желтуха (пожелтение кожи и белых глаз)
Что вызывает тромбоцитопению (низкий уровень тромбоцитов)?
Причины тромбоцитопении можно разделить на три категории
- ухудшение производства,
- увеличение уничтожения или потребления и
- секвестрация селезенки.
Основные причины в каждой категории описаны ниже, хотя есть и другие менее распространенные причины низкого количества тромбоцитов, не упомянутые в этой статье.
1. Нарушение производства тромбоцитов
Низкое количество тромбоцитов из-за нарушения производства обычно связано с проблемами с костным мозгом. Некоторые из этих процессов также влияют на другие клетки крови (красный и белый), и их число может быть ненормальным.
Некоторые вирусные инфекции могут вызывать низкий уровень тромбоцитов, влияя на костный мозг, например,
- парвовирус,
- краснуха,
- эпидемический паротит,
- ветряная оспа (ветрянка),
- гепатит С,
- Вирус Эпштейна-Барра (EBV) и
- ВИЧ.
Апластическая анемия (агранулоцитоз) является терминологией для отказа костного мозга, приводящей к низкому количеству тромбоцитов, обычно связанным с анемией (с низким содержанием эритроцитов) и лейкопенией или лейкопенией (низкое количество белых клеток). Общие причины апластической анемии включают
- инфекции (парвовирус, ВИЧ);
- некоторые препараты (хлорамфеникол, золото, фенитоин (Dilantin), вальпроевая кислота (Depakene, Depakote, Depakote ER, Depacon);
- излучения; или
- врожденные расстройства (анемия Фанкони).
Многие химиотерапевтические препараты обычно вызывают токсичность костного мозга и тромбоцитопению.
Другие причины тромбоцитопении из-за нарушения производства костного мозга тромбоцитов включают
- тиазидные соединения;
- алкогольная токсичность от длительного употребления алкоголя;
- лейкемии и лимфомы,
- раки, вторгающиеся в костный мозг; а также
- дефицит витамина B12.
2. Увеличение разрушения тромбоцитов
Увеличение разрушения тромбоцитов может вызвать тромбоцитопению иммунологическими и неиммунологическими механизмами.
Иммунологические причины тромбоцитопении могут быть вызваны
- некоторые лекарства, например, сульфонамидные антибиотики, карбамазепин (Tegretol, Tegretol XR, Equetro, Carbatrol), дигоксин (ланоксин), хинин (Quinerva, Quinite, QM-260), хинидин (Quinaglute, Quinidex), ацетаминофен и рифампин;
- реакции переливания; а также
- ревматологические состояния (системная красная волчанка или СКВ).
Идиопатическая тромбоцитопеническая пурпура (ITP) представляет собой иммунологическую тромбоцитопению, в которой иммунная система ошибочно атакует циркулирующие тромбоциты (аутоиммунные). ИТП, как правило, хроническая (давняя) у взрослых и острая у детей.
Гепарин-индуцированная тромбоцитопения (HIT) представляет собой иммунное разрушение тромбоцитов, опосредованное использованием более тонкого гепарина и связанных с ним лекарств (низкомолекулярный гепарин, называемый эноксапарин (Lovenox)).
Неиммунологические процессы потребления тромбоцитов включают:
Тяжелые инфекции или сепсис, неправильная поверхность кровеносных сосудов (васкулит, искусственный сердечный клапан) или, реже, диссеминированная внутрисосудистая коагуляция или DIC (серьезное осложнение подавляющих инфекций, травм, ожогов или беременности).
Другими неиммунологическими причинами тромбоцитопении являются два других редких, но связанных с ними состояния, называемых гемолитическим уремическим синдромом (HUS) и тромботической тромбоцитопенической пурпурой (ТТП).
Это может быть результатом некоторых вирусных заболеваний, метастатических злокачественных опухолей, беременности или химиотерапии. Другими клиническими проявлениями этих состояний являются гемолитическая анемия, почечная недостаточность, путаница и лихорадка.
HUS обычно ассоциируется с инфекционной диареей у детей, вызванной бактериями escherichia coli (E. coli O157: H7).
HELLP является акронимом синдрома, наблюдаемого у беременных женщин, который вызывает гемолитическую анемию (разрывы клеток крови), повышенные ферменты печени и низкие тромбоциты.
Источник: https://ru.thehealthylifestyleexpo.com/thrombocytopenia-74859
Падение уровня тромбоцитов — тромбоцитопения: причины и лечение

Тромбоцитопения – это снижение содержания тромбоцитов в крови (менее 150 млн/л). Эти клетки используются для образования кровяных сгустков при повреждении тканей. При их дефиците возникают кровотечения (наружные и внутренние), появляются синяки и геморрагическая сыпь на коже.
Подробнее о причинах развития в разных возрастных периодах и методиках лечения повышенной кровоточивости узнайте из этой статьи.
Причины появления тромбоцитопении
Снижение уровня кровяных пластинок бывает первичным заболеванием или развивается на фоне других патологий. Причины тромбоцитопении у взрослых и детей могут быть сходными, но частота их встречаемости отличается у пациентов разного возраста.
У взрослых женщин и мужчин
Преимущественно обнаруживают приобретенные (вторичные) формы заболевания. В зависимости от механизмов их развития выделяют несколько подгрупп тромбоцитопении:
- при разведении крови – введение растворов, плазмы крови или эритроцитарной массы;
- задержка в селезенке или гемангиомах. Накопление в увеличенной селезенке встречается при лимфомах, портальной гипертензии при циррозе печени, алкоголизме, туберкулезе и саркоидозе, переохлаждении;
- повреждение при прохождении через протезированный клапан или аппарат для искусственного кровообращения;
- аллоиммунные – переливание несовместимой крови;
- аутоиммунные – антитела против своих тромбоцитов образуются при пурпуре, волчанке, гепатите, тиреоидите, ВИЧ-инфекции;
- гетероиммунные – на клетках фиксируются иммунные комплексы, состоящие из чужеродных белков и антител. Вызывают вирусы, медикаменты (транквилизаторы, антибиотики, сульфаниламиды, соли золота, висмута, гепарин, эстрогены, тиазидные мочегонные);
- низкое образование – лейкоз, миелосклероз, новообразования с метастазированием, угнетение функции костного мозга, недостаток фолиевой кислоты, железа, витамина В12, облучение, химиотерапия, апластическая анемия;
- потребления – диссеминированное внутрисосудистое свертывание, тромбофилия.
Рекомендуем прочитать статью о лимфатической системе человека. Из нее вы узнаете о функциях лимфатической системы, схеме движения лимфы, а также о заболеваниях лимфатической системы.
А здесь подробнее о применении Клопидогрела.
У новорожденных
Могут быть связаны с наследственными заболеваниями – Фанкони, Вискотта-Олдрича, аномалией Мея. В этом случае не только появляется дефицит клеток, но и отмечается их структурная неполноценность. Эти болезни обычно называют тромбоцитопатиями.
Если у плода на кровяных пластинках есть антигены, которых нет у матери, то в ее организме образуются на них антитела. Это иммуноглобулины G, они могут преодолевать плацентарный барьер, прикрепляться к клеткам ребенка и их разрушать. Такой процесс развивается уже на 20 неделе внутриутробного периода, поэтому новорожденный имеет существенный дефицит тромбоцитов.
У детей и подростков
В этих возрастных периодах могут впервые проявиться врожденные аномалии. Толчком для клинических симптомов могут послужить вирусные инфекции, вакцинация. Нередко и приобретенные тромбоцитопении возникают после перенесенного гриппа, мононуклеоза, краснухи, кори и ветряной оспы.
У детей часто диагностируют геморрагические диатезы, связанные с недостатком тромбоцитов, при аутоиммунном разрушении клеток. Их провоцируют васкулиты, диффузный гломерулонефрит, применение препаратов, повреждающих кровяные пластинки.
При беременности
Физиологическое уменьшение тромбоцитов (не менее 100 млн/л) бывает из-за увеличения объема циркулирующей крови и сокращения продолжительности жизни клеток при изменении гормонального фона. К числу факторов, которые могут привести к патологическому дефициту, относятся:
- гиповитаминоз;
- токсикоз второй половины беременности, эклампсия;
- вирусные инфекции;
- аллергические и аутоиммунные заболевания;
- отслоение плаценты;
- интоксикации, в том числе и побочные реакции при применении медикаментов.
Симптомы тромбоцитопении
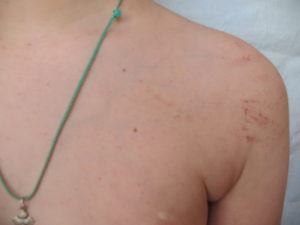
Как правило, подозрение о нарушении свертываемости возникает при частом и беспричинном появлении синяков на коже. Они могут быть вызваны легким ударом или незначительным сдавлением тканей, одеждой, инъекциями. Затем к ним присоединяется специфическая сыпь геморрагического характера – петехиальная.
Мелкоточечные петехии при тромбоцитопении
Ее расположением бывают конечности (чаще ноги), передняя поверхность туловища, лицо. Кровоизлияния охватывают и слизистые оболочки, возникают носовые и из десен кровотечения. На начальной стадии клиническая симптоматика может быть стертой, а болезнь диагностируют только по анализу крови.
На следующем этапе тромбоцитопении проявляются геморрагиями (кровоточивостью). У больных отмечаются:
- обильные менструации у женщин;
- длительные кровотечения при порезах, стоматологических процедурах (например, удаление зуба);
- кровоточивость десен при употреблении жесткой пищи.
Интенсивность зависит от уровня тромбоцитов в крови. Хотя диагноз ставится при снижении их до 150 млн/л, но ощутимые потери крови начинаются с 50 млн клеток в 1 л, а содержание 20 млн/л расценивается как критическое. Нужно учитывать, что при присоединении инфекций геморрагии возникают и при более высокой концентрации клеток.
Появление петехиальной сыпи на лице и конъюнктиве глаз считают неблагоприятным признаком, так как возрастает вероятность тяжелого осложнения – кровоизлияния в головной мозг.
В развернутой стадии болезни могут возникать спонтанные кровотечения из носа, матки, легких, почек, желудка и кишечника. После оперативных вмешательств отмечается длительная геморрагия. Обильное истечение крови и внутримозговая гематома бывают причиной смерти больных.
Смотрите на видео о симптомах, причинах и лечении тромбоцитопении:
Диагностика состояния
Самым первым методом выявления тромбоцитопении является клинический анализ крови. В нем обнаруживают дефицит клеток, оценивают зрелость остальных элементов. Это важно для определения причины заболевания. При подозрении на нарушение образования и созревания кровяных пластинок назначается пункция костного мозга.
Для того, чтобы исключить дефицит факторов свертывания, исследуют коагулограмму, а при признаках аутоиммунного характера болезни определяют антитела к тромбоцитам. В дополнение к этим методам рекомендуется УЗИ печени и селезенки, рентгенография органов грудной клетки, иммунологические анализы крови.
Лечение тромбоцитопении в зависимости от возраста
Врожденная патология подлежит медикаментозной терапии только при развитии геморрагического синдрома. При существенных кровотечениях требуется госпитализация и неотложная помощь:
- переливание тромбоцитарной массы;
- ангиопротекторы – Дицинон;
- ингибиторы фибринолиза – Транексам, аминокапроновая кислота.
Детям с дефицитом тромбоцитов запрещается использовать Аспирин для снижения температуры, нестероидные противовоспалительные препараты, им противопоказаны антикоагулянты. При аутоиммунных заболеваниях применяют глюкокортикоиды, вводят иммуноглобулин, цитостатики, назначают плазмаферез. Если консервативная терапия не дает результата, то проводится удаление селезенки.
Подростки с тромбоцитопенией должны учитывать, что им нельзя добавлять в пищу уксус, пить спиртные напитки, заниматься травмоопасным спортом. Рекомендуется дополнить рацион свежими овощами и фруктами, орехами. Медикаменты назначают обычно для курсового применения – Глюконат кальция, Этамзилат, Адроксон, Рибоксин, В12 и фолиевую кислоту.
Для локального гемостаза используют кровоостанавливающую губку, пленки с тромбином. При кровопотере необходимо переливание тромбоцитов, эритроцитов и плазмы.
У взрослых пациентов обычно применяют гормональную терапию при иммунных тромбоцитопениях. Ее проводят около месяца до тех пор, пока не прекратятся высыпания на коже, остановится кровотечение. Тромбоциты на фоне такого лечения повышаются уже к концу первой недели.
После достижения нужного эффекта дозировка постепенно уменьшается. Более безопасен в отношении побочных реакций внутривенный иммуноглобулин. Он действует быстрее, но его действие корочке, чем у гормонов.
Вместе с кортикостероидами назначают и цитостатические препараты – Винкристин, Циклофосфан. Курс длится не менее 3 месяцев, затем постепенно снижают дозировку гормонов. Если за три месяца не удалось остановить кровоточивость, геморрагии непрерывно возобновляются, то решается вопрос об удалении селезенки.
При отсутствии органа, который разрушает тромбоциты и является источником антитромбоцитарных антител, почти у 80% больных возможно выздоровление или длительный период ремиссии.
Показаниями к спленэктомии являются:
- продолжающееся кровотечение или его рецидив при снижении дозы гормонов;
- количество тромбоцитов меньше 10 млн/л;
- отсутствие положительной динамики при уровне клеток 30 млн/л на протяжении 10 — 12 недель.
Последствия для больного
Прогноз для выздоровления определяется причиной тромбоцитопении и степенью ее тяжести. При слабой выраженности геморрагического синдрома возможно достаточно хорошее самочувствие.
Наиболее частым осложнением является анемия. Тяжелые кровотечения представляют опасность, особенно при несвоевременном оказании помощи. Пациенты, которым требуется частое переливание крови, подвержены риску гепатита, ВИЧ-инфекции, шоковой реакции на гемотрансфузию.
Злокачественное течение тромбоцитопении, обильные кровотечения из внутренних органов, кровоизлияние в головной мозг нередко заканчиваются фатально.
Рекомендуем прочитать статью о протромбиновом времени. Из нее вы узнаете о факторах, влияющих на точность, показателях по Квику, подготовке к сдаче анализа.
А здесь подробнее о причинах того, что лопаются вены.
Тромбоцитопении возникают при разведении крови, нарушении распределения и разрушении тромбоцитов. Причиной бывают и аутоиммунные болезни, сниженное образование. У новорожденных выявляют генетические тромбоцитопатии и разрушение клеток антителами, полученными от матери.
[attention type=green]Для детей и подростков развитие патологии провоцируют вирусные инфекции, прием медикаментов. В период беременности возможна физиологическая тромбоцитопения. Заболевание проявляется повышенной кровоточивостью. Для лечения назначают кровоостанавливающие, гормональные препараты, цитостатики. При неэффективности удаляют селезенку.
[/attention]Источник: http://CardioBook.ru/trombocitopeniya-prichiny-i-lechenie/
Тромбоцитопения: что это такое? Причины возникновения у взрослых, диагностика и последствия тромбоцитопении

19 апреля 202018338Европейская клиника
Тромбоцитопения — это снижение количества тромбоцитов (кровяных пластинок) в крови, в результате чего нарушается формирование кровяного тромба, возникает повышенная кровоточивость, затрудняется остановка кровотечений.
Для чего нужны тромбоциты?
Тромбоциты (кровяные пластинки) — один из трех видов форменных элементов крови (два других вида — лейкоциты и эритроциты). Их часто называют клетками крови, но на самом деле они не являются таковыми, а представляют собой отшнуровавшиеся фрагменты мегакариоцитов — особой разновидности гигантских клеток, которые находятся в красном костном мозге.
Некоторые факты о тромбоцитах:
- Два основных свойства кровяных пластинок — способность к прилипанию и склеиванию. За счет этого тромбоциты формируют пробку, которая перекрывает просвет сосуда при его повреждении.
- Кроме того, тромбоциты выделяют активные вещества, которые принимают участие в процессе свертывания крови и последующем разрушении тромба.
- Нормальные размеры кровяных пластинок — 1–4 микрометра.
- В среднем тромбоцит живет 8 суток.
Нормальное содержание тромбоцитов в крови — 150–300*109 на литр. Тромбоцитопенией называют состояние, при котором этот показатель меньше.
Как выявляют тромбоцитопению?
Для определения количества тромбоцитов назначают общий анализ крови. В зависимости от степени снижения содержания кровяных пластинок, врач может установить степень тяжести тромбоцитопении:
- умеренная тромбоцитопения — 100–180*109 на литр;
- резкая тромбоцитопения — 60–80*109 на литр;
- выраженная тромбоцитопения — 20–30*109 на литр.
Существует много причин тромбоцитопении. Их можно разделить на две большие группы: врожденные и приобретенные. Врожденные тромбоцитопении возникают в результате наследственных заболеваний, сопровождающихся нарушением кроветворения. При этом нередко изменяется не только количество, но и строение, функции кровяных пластинок.
Причины приобретенной тромбоцитопении: разведение крови (переливание растворов после большой кровопотери), скопление тромбоцитов в одном месте (например, в увеличенной селезенке), повышенное потребление кровяных пластинок при свертывании крови, разрушение в результате действия токсинов, иммунных реакций и воздействия других факторов.
Тромбоцитопения может быть самостоятельным заболеванием — это идиопатическая тромбоцитопеническая пурпура, или болезнь Верльгофа, состояние, при котором организм вырабатывает антитела против собственных тромбоцитов. В остальных случаях тромбоцитопения является лишь одним из симптомов какого-либо другого заболевания.
Причины умеренной тромбоцитопении
- Систематическое злоупотребление алкоголем, алкоголизм. Алкоголь подавляет работу красного костного мозга и вызывает дефицит фолиевой кислоты, которая нужна для кроветворения.
- Беременность.
Во время беременности в организме женщины возникает много причин для развития тромбоцитопении (гормональная перестройка, разжижение крови, повышенная потребность в витаминах, аллергические реакции и пр.).
- Заболевания печени. В печени синтезируются некоторые вещества, принимающие участие в свертывании крови.
Когда их выработка уменьшается, развивается повышенная кровоточивость, организм потребляет повышенное количество тромбоцитов. Кроме того, кровяные пластинки скапливаются в увеличенной селезенке.
- Применение некоторых лекарств.
К тромбоцитопении могут приводить мочегонные препараты, нитроглицерин, анальгин, гепарин, витамин K, резерпин, антибиотики, цитостатики (противоопухолевые препараты).
- ДВС-синдром (диссеминированное внутрисосудистое свертывание).
Это состояние, при котором в мелких сосудах происходит свертывание крови и образование большого количества микротромбов — идет интенсивное расходование тромбоцитов и снижение их уровня в крови. ДВС-синдром может развиваться при различных патологиях, например, при инфекциях и интенсивных кровотечениях.
- Системная красная волчанка и системные васкулиты. Тромбоцитопения возникает в результате аутоиммунного процесса.
- Сердечная недостаточность. Состояние, при котором сердце не может полноценно обеспечить кровоснабжение органов.
Иногда при этом кровь застаивается в селезенке — она увеличивается, и в ней скапливаются тромбоциты. Также тромбоциты расходуются в результате роста тромбов в сосудах, где происходит застой крови (в частности, в венах нижних конечностей).
- Лучевая терапия. Излучение, которое уничтожает опухолевые клетки, одновременно может повредить ткань красного костного мозга, в результате чего нарушается образование эритроцитов, лейкоцитов, тромбоцитов.
Причины резкой тромбоцитопении:
- Системная красная волчанка.
- Тяжелый ДВС-синдром.
- Острые лейкозы. При лейкозах в красном костном мозге возникают злокачественные клетки, которые постепенно размножаются и вытесняют нормальную кроветворную ткань.
В итоге нарушается образование эритроцитов и тромбоцитов.
- Гемолитическая болезнь новорожденного. Развивается при несовместимости крови матери и плода (по группе крови AB0, резус-фактору).
В организме матери вырабатываются антитела против крови ребенка.
Причины выраженной тромбоцитопении:
- Острая лучевая болезнь. В том числе может развиваться после чрезмерных доз лучевой терапии.
- Передозировка цитостатиков. Эти препараты применяются для лечения злокачественных опухолей и некоторых других заболеваний.
- Тяжелое течение острого лейкоза.
Симптомы тромбоцитопении зависят от основного заболевания. Общие признаки:
- беспричинное появление синяков на коже;
- медленная остановка кровотечения после порезов;
- частые носовые кровотечения;
- повышенная кровоточивость слизистой оболочки рта — в слюне появляются примеси крови;
- люди с тромбоцитопенией имеют повышенный риск кровотечений во внутренних органах, кровоизлияний в головной мозг.
При появлении этих симптомов нужно посетить врача и сдать общий анализ крови. Если в нем будут обнаружены изменения, то терапевт направит вас к гематологу для дальнейшего обследования.
Умеренную и резкую тромбоцитопению зачастую можно лечить амбулаторно. Выраженная тромбоцитопения — опасное состояние, при котором больного немедленно помещают в палату интенсивной терапии.
Тактика лечения определяется основным заболеванием, которое привело к снижению количества тромбоцитов.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Тромбоцитопения при онкологических заболеваниях
Тромбоцитопения — распространенная проблема у онкологических больных. Чаще всего ее причиной становится химиотерапия. Вероятность развития тромбоцитопении зависит от типа химиопрепаратов, она наиболее высока при применении гемцитабина и препаратов платины (цисплатин, карбоплатин, оксалиплатин и др.).
Механизмы развития тромбоцитопении различаются у разных химиопрепаратов:
- Алкилирующие агенты (к которым также относят препараты платины) оказывают влияние на стволовые клетки, дающие начало не только тромбоцитам, но и эритроцитам, лейкоцитам.
- Циклофосфамид влияет на более поздние клетки-предшественники мегакариоцитов — гигантски клеток с большим ядром, от которых отшнуровываются тромбоциты.
- Бортезомиб нарушает отшнуровывание тромбоцитов от мегакариоцитов.
- Некоторые лекарственные препараты способствуют апоптозу (гибели) тромбоцитов[1].
Лучевая терапия также способна приводить к миелосупрессии — подавлению функции красного костного мозга и снижению уровня разных видов кровяных телец, в том числе тромбоцитов. Риск данного осложнения высок при облучении области таза.
При химиолучевой терапии — когда одновременно применяется лучевая терапия и химиотерапия — риск тромбоцитопении еще более высок[2].
Некоторые виды онкологических заболеваний могут сами стать причиной тромбоцитопении.
Например, при лимфоме и лейкемии опухолевые клетки поражают красный костный мозг и вытесняют его нормальную ткань. Редкие причины — поражение костей при раке простаты и молочной железы, злокачественные опухоли селезенки[3].
Когда у онкологического пациента снижается количество тромбоцитов в крови и повышается кровоточивость, врач должен учесть все возможные причины, в том числе вышеперечисленные в этой статье патологии, не связанные с онкологическим заболеванием, лучевой терапией и химиотерапией.
Как тромбоцитопения мешает лечению онкологических больных?
- При снижении уровня тромбоцитов ухудшается состояние пациента и возникают некоторые сложности с лечением:
- При снижении менее 100*109 на литр приходится с осторожностью проводить химиотерапию и лучевую терапию, так как тромбоцитопения может стать более серьезной, усиливается риск кровотечений.
- При снижении менее 50*109 на литр повышается риск серьезного кровотечения во время хирургического вмешательства.
- При снижении менее 10*109 на литр сильно повышается риск спонтанных кровотечений.
Как лечить тромбоцитопению у онкологических больных?
Стандартные методы борьбы с тромбоцитопенией при онкологических заболеваниях:
- Изменение программы терапии. Врач может изменить дозы препаратов, заменить их на другие, увеличить продолжительность перерывов между циклами химиотерапии, назначить вместо комбинации препаратов только один препарат.
- Переливание тромбоцитарной массы показано при снижении уровня тромбоцитов менее чем до 20*109/л, а если есть угроза сильного кровотечения, или пациенту предстоит курс химиотерапии — до 30*109/л и ниже.
Переливание тромбоцитарной массы приравнивается к хирургическому вмешательству. До, во время и после процедуры больного должен осмотреть врач-гемотрансфузиолог.
В ходе переливания состояние пациента контролирует медицинская сестра. Тромбоцитарную массу вводят через одноразовую стерильную систему, либо через центральный венозный катетер или инфузионную порт-систему.
Обычно переливают 1–2 дозы тромбоцитарной массы по 50–60 мл в течение 0,5–1 часа.
Как предотвратить кровотечения при тромбоцитопении: рекомендации для онкологического больного
- Пользуйтесь электрической бритвой, а не станком.
- Избегайте любых видов деятельности, во время которых вы можете получить травму.
- Используйте зубную щетку с мягкой щетиной.
- Если слизистая оболочка вашего рта кровоточит, прополощите рот несколько раз холодной водой.
- Нельзя сильно кашлять и сморкаться.
- Когда вы лежите, ваша голова должна находиться не ниже уровня сердца.
- Не используйте клизмы и ректальные свечи. Если вас беспокоят запоры, то перед применением слабительных нужно обязательно проконсультироваться с врачом.
- Нельзя принимать аспирин, ибупрофен, напроксен, препараты, снижающие свертываемость крови.
- Если началось носовое кровотечение, нужно сесть, наклонить голову вперед, поместить на нос кусочек льда или что-то холодное и зажать ноздри на 5 минут.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Список литературы:
- Managing Thrombocytopenia Associated With Cancer Chemotherapy [1]
- Low platelet count [2]
- Low Platelet Count or Thrombocytopenia [3]
Источник: https://www.euroonco.ru/symptoms-a-z/trombotsitopeniya