Хроническая болезнь почек или ХБП 1 2 3 4 5: стадии и степени хронической болезни, диагноз, классификация ХБП по СКФ, национальные рекомендации, эффективное лечение, Клиника реального удаления камней без операции
ХБП 1 2 3 4 5 степени или стадии это так называемая хроническая болезнь почек. которая является неизбежным и естественным исходом практически всех, за редким исключением, нефропатий пациента независимо от их природы, при которых функция почек больного снижается на протяжении ряда лет и даже десятилетий. Существуют различные стадии развития хронической болезни почек.
то есть хбп 1 2 3 4 и 5 степени. Помимо всего прочего есть также и национальные рекомендации медиков, когда у пациента была диагностирована хроническая болезнь почек. но какая бы степень или стадияХБП у Вас не была – 1 2 3 4 или 5. необходимо корректно поставить диагноз. важно выбрать лучшее лечение.
которое может быть сегодня как классическим, так и инновационным, а также комплексным.
Степени и стадии ХБП, когда поставлен диагноз: 1 2 3 4 5
Многие люди вообще не догадываются о том, что их почки больны, что у них хбп 1 2 или 3 4 и 5 степени или стадии. Хроническая болезнь почек неизвестна, так как меры профилактики и выявления ее в России просто не развиты.
В разных странах Мира в процессе так называемых скрининг-исследований десятков тысяч людей на предмет наличия хбп на основании показателей исследований мочи и функции почек было обнаружено, что примерно у каждого десятого обследуемого человека наблюдается то или иное поражение почек: у некоторых более легкое, у других дела обстоят значительно хуже, то есть более серьезное, что в конечном результате может потребовать замещающее работу почек лечение – диализ, либо вообще нежелательную процедуру пересадку почки.
По данным крупных популяционных регистров, распространённость хронической болезни почек или ХБП составляет действительно не менее 10%, достигая при всем при этом уже 20% и более у отдельных категорий лиц, среди которых пожилые люди, пациенты имеющие сахарный диабет 2 типа. Для сравнения: хроническая сердечная недостаточность встречается лишь у одного процента населения, бронхиальная астма у пяти процентов взрослого населения, сахарный диабет у семи или десяти процентов, а распространенная артериальная гипертензия у 20-25 процентов.
Хроническая болезнь почек, классификация хбп по скф
До недавнего времени общепринятая классификация хронической недостаточности почек ХПН или болезни почек ХБП вообще на практике отсутствовала.
Например, в России использовались так называемая классификации Ратнера, которая базировалась на уровнее креатинина, а также Тареева, которая принимала во внимание величину СКФ, а также урологов Рябова и Кучинского, которая носила название комплексная.
Но современный мир все-таки требует унификации подходов к диагностике, лечению и профилактике хронической болезни почек – ХБП; чтобы врач, независимо от его места работы и жительства, мог понимать своих коллег и говорить с ним на одном языке.
В настоящее время общее признание получила концепция хронической болезни почек ХБП, CKD – от английского chronic kidney disease, предложенная американскими нефрологами в 2002 году.
[/attention]Хроническая болезнь почек или сокращенно ХБП определяется как повреждение почек или снижение их функции в течение трёх месяцев или более независимо от диагноза, поставленного врачом.
Современные критерии ХБП, хроническая почечная болезнь и классификация хбп по скф
ХБП это повреждение почек в течение 3 месяцев и более, определяемое как структурные или функциональные нарушения, по данным лабораторно-инструментальным методам исследования конечно же с наличием или без снижения СКФ.
ХБП по СКФ – это скорость клубочковой фильтрации (СКФ) < 60 мл/мин/1.73 м2 в течение трех месяцев и более с наличием или без признаков повреждения почек.
В современной медицине сегодня можно использовать любой из этих двух критериев.
Хроническая болезнь почек, классификация и стадии ХБП
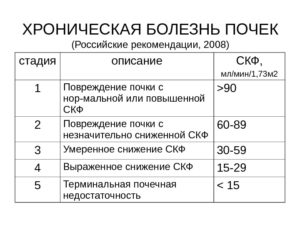
Хроническая болезнь почек делится на 5 стадий или также можно сказать, что имеет степени по величине СКФ. Показатель ХБП по СКФ на уровне 90 мл/мин принят как нижняя граница нормы для человека. Значение ХБП по СКФ < 60 мл/мин. используемое для диагностики хронической болезни почек выбрано ввиду соответствия гибели более 50 процентов нефронов пациента.
Классификация ХПБ по СКФ выглядит следующим образом:
- ХБП 1 стадии требует, чтобы было применено своевременное лечение и представляет собой повреждение почек с нормальной или повышенной СКФ 90 и более, эта стадия начало заболевания
- ХБП 2 стадии выглядит как повреждение почек пациента с лёгким снижением СКФ 60 – 89,
- ХБП 3 стадии это умеренное снижение СКФ 30 – 59,
- ХБП 4 стадии. когда есть выраженное снижение СКФ 15 – 29,
- ХБП 5 стадии характеризуется тем, что у больного диагностировано заболевание почечная недостаточность, то есть менее 15
Таким образом, термин сам термин почечная недостаточность употребляется медиками, когда речь идёт о терминальной стадии хронического заболевания почек.
Если признаков повреждения почек нет, а СКФ находится в диапазоне 60-89 мл/мин. то стадия ХБП врачом на практике не устанавливается. Данное состояние пациента оценивается лечащим врачом как снижение СКФ, что обязательно отражается в диагнозе.
Можно привести пример: Артериальная гипертензия, риск 4, а хроническая сердечная недостаточность ХПБ 2 ФК, 1 стадия, снижение СКФ (64 мл/мин, число, дата).
У пожилых лиц, то есть в возрасте от 60 лет и старше показатели СКФ как правило в пределах 60–89 мл/мин без инициирующих факторов риска ХБП расцениваются как возрастная норма, то есть хроническая почечная болезнь медициной устанавливается нормальным фактом.
Формулировка диагноза ХБП, диагноз хроническая почечная болезнь
Понятие Хроническая почечная недостаточность или болезнь подразумевало, что вначале в течение многих месяцев у пациента было хроническое почечное заболевание или болезнь, а потом уже развивалась так называемая хроническая почечная недостаточность. Причём, начальные стадии ХПН чаще всего действительно в силу их бессимптомности врачами на деле пропускались, пока не наступала уже терминальная стадия, когда срочно требовался гемодиализ или трансплантация самой почки больного.
Диагноз Хроническая болезнь почек ХБП, даже при отсутствии снижения СКФ, подразумевает неизбежное дальнейшее прогрессирование данного негативного процесса и призван привлечь к заболеванию внимание лечащего врача. Именно потенциальная возможность утраты функции почек сегодня является важнейшим моментом в понимании термина хроническая болезнь почек или ХБП 1 2 3 4 5 степени или стадии.
Таким образом, концепция ХБП расширяет старое понятие известное врачам как хроническая почечная недостаточность за счёт оценки начальных стадий заболеваний почек пациента, что позволяет раньше начать превентивные мероприятия и затормозить ухудшение почечных функций больного.
Хроническая болезнь почек как следует из названия ХБП может быть и обобщающим термином и самостоятельным диагнозом, поставленным врачом.
[attention type=red]Несмотря на многообразие этиологических факторов, сегодня большинство хронических заболеваний почек имеют на самом то деле единый механизм прогрессирования, а морфологические изменения в почках больного при почечной недостаточности однотипны и сводятся к преобладанию фибропластических процессов с замещением функционирующих нефронов соединительной тканью и так называемому сморщиванию почек.
[/attention]Наличие единого комплекса характерных симптомов и патофизиологических нарушений в организме больного, связанных общей причиной, то есть это на деле именно гибель нефронов, даёт формальные основания обозначить ХБП не только как просто синдром, осложняющий течение того и ли иного заболевания почек, но и как самостоятельную нозологическую форму, по аналогии с современным взглядами на хроническую сердечную недостаточность.
В 2007 году Всемирная организация здравоохранения ВОЗ существенно уточнила рубрику N18, так как ранее под этим кодом значилась Хроническая почечная недостаточность ХПН или ХБП.
В целях сохранения общепринятой структуры диагноза рекомендуется диагноз Хроническая болезнь почек или ХБП указывать после основного заболевания и тогда кодировка болезни устанавливается в соответствии с МКБ по основному заболеванию пациента.
Если этиология нарушения функции почек больного пока неизвестна, то основным диагнозом может выставляться именно Хроническая болезнь почек или ХБП 1 2 3 4 5 степени, которая кодируется рубрикой N18, где N18.1 — это и есть Хроническая болезнь почек, стадия 1; N18.2 — Хроническая болезнь почек, стадия 2 и так далее по списку до цифр 4 и 5 степени.
Диагноз хроническая болезнь почек, примеры формулировок клинического диагноза ХБП
- Хронический гломерулонефрит, мочевой синдром, фаза ремиссии, ХБП 2 стадия, 2 степени
- Сахарный диабет 2 типа, инсулинопотребный, тяжелое течение болезни у пациента, субкомпенсация, диабетическая нефропатия, ХБП 4 стадия, 4 степени.
- Артериальная гипертензия, риск 4, хроническая сердечная недостаточность 2 ФК, 1 стадия, снижение СКФ (64 мл/мин, число, дата).
- Хронический лекарственный или анальгетический тубулоинтерстициальный нефрит, ХБП 2 стадия, 2 степени.
- Хроническая болезнь почек, ХБП, неуточнённая, 3 стадия, 3 степени.
Источник: http://healthyorgans.ru/pochki-i-nefrologiya/kamni-v-pochkakh-mkb/740-khronicheskaya-bolezn-pochek-ili-khbp-1-2-3-4-5-stadii-i-stepeni-khronicheskoj-bolezni-diagnoz-klassifikatsiya-khbp-po-skf-natsionalnye-rekomendatsii-effektivnoe-lechenie-klinika-realnogo-udaleniya-kamnej-bez-operatsii
Современная классификация хронической болезни почек (ХБП) по стадиям
Классификация хронической болезни почек позволяет дифференцировать сложность заболевания. Для каждой ступени предусмотрено индивидуальное лечение. В большинстве случаев оно если не запускает обратный процесс, то хотя бы останавливает прогрессирование патологи.
На ранних стадиях ХПН не имеет ярких клинических проявлений, поэтому человек может долго не подозревает о своем заболевании. С течением времени гибель нефронов и искажение их функций провоцирует все более яркий симптомокомплекс неспецифического типа.
Этот процесс называется прогрессирующей хронической почечной недостаточностью.
Чтобы начать своевременное лечение и предотвратить развитие хронической почечной недостаточности, пациентам, которые принадлежат к группе риска, следует периодически проходить обследования. Только таким нехитрым способом можно узнать о ХБП 1 стадии и не допустить переход во вторую.
Современная классификация
Для современной классификации ХБП по стадиям предусмотрено пять ступеней. Каждая определяется сочетанием двух главных показателей.
Первым является скорость клубочковой фильтрации (СКФ) – методика, позволяющая дать оценку выделительной функции парного органа. Этот анализ еще называют пробой Реберга-Тареева. В процессе исследования определяется уровень мочевины в крови и моче. Полученные данные дают возможность судить о возможности фильтрующего органа очищать организм.
Если диагностика ХБП по СКФ показывает, что количество выделяемого креатинина с мочой недостаточное, а в крови оно сохраняется в избытке, то можно говорить о снижении фильтрующей функции очистительного органа.
При диагностике важно учитывать возраст пациента. Лица, достигшие 40 лет, претерпевают естественные изменения в парном органе.
[attention type=green]С этого периода отмечается снижение скорости клубочковой фильтрации на один процент каждые 12 месяцев.
[/attention]Вторым показателем, на который обращается внимание при определении стадии ХПБ, является симптомокомплекс или признаки почечных поражений, включающие в себя клиническую картину определенных заболеваний:
- сахарного диабета;
- артериальной гипертензии;
- хронического первичного или вторичного гломерулонефрита;
- хронического тубулоинтерстициального нефрита.
Во время диагностических мероприятий, проводимых в условиях лаборатории, часто определяется альбуминурия, протеинурия или уремия.
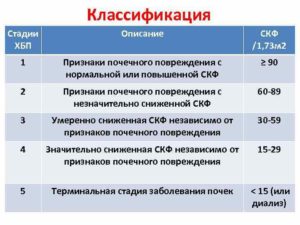
Разделение по стадиям в соответствии со скоростью клубочковой фильтрации
Несмотря на то, что классификация ХБП устанавливается по двум показателям, курирующая роль в определении стадии патологии отводится значению скорости клубочковой фильтрации.
В современной урологии выделяют пять ступеней, в которой первая определяется как начальные нарушения, а пятая является хронической почечной недостаточностью.
Для каждой стадии предусмотрена собственная формулировка и индивидуальная клиническая картина.
- G-1 – показатель составляет менее 90 мл/мин. На начальном этапе отмечаются первичные признаки нефропатии – нарушения функции почек, спровоцированные заболеваниями других органов, и не имеющие первичного происхождения (сахарный диабет, повышенное артериальное давление, гломерулонефрит). Лабораторные исследования могут определить повышенный уровень белка в моче. При ХБП 1 стадии важно определить причину, вызывающую поражение фильтрующего органа и устранить ее.
- G-2 – показатель колеблется в пределах от 60 до 90 мл/мин. На второй стадии скорость клубочковой фильтрации снижена, что говорит о прогрессирующих почечных нарушениях. При этом показатели креатинина в крови укладываются в пределы нормы. Снижение фильтрующей способности почек приводит обезвоживанию. Задержка в организме пациента фосфатов и взаимосвязь эндокринного аппарата провоцирует гиперпаратиреоз. У пациентов, имеющих сахарный диабет, нарушается синтез почечных гормонов. Из-за снижения количества вырабатываемого эритропоэтина формируется анемия.
- G-3 – показатель колеблется от 30 до 59 мл/мин, что говорит об умеренной ХБП. Более половины пациентов на этом этапе страдают от хронической артериальной гипертензии. Патология сопровождается симптомами: усиленная жажда, полиурия, изостенурия, никтурия. Лабораторные показатели крови говорят о повышении концентрации фосфатов и метаболических продуктов. Искажение функции обеих почек усугубляется плохим самочувствием пациента. У него появляется тошнота, снижается аппетит, имеется неприятное послевкусие во рту и прогрессирует анемия.
- G-4 – показатель находится в диапазоне от 15 до 30 мл/мин, что является признаком тяжелого состояния пациента. При ХБП 4 стадии присутствуют те же симптомы, с разницей лишь в их интенсивности проявления. Усугубляется положение пациента тем, что часто заболевание отражается на работе сердечной мышцы: формируется сердечная недостаточность, увеличение размеров левого желудочка. Человек не может заниматься физическим трудом и постоянно испытывает слабость.
- G-5 – показатель составляет менее 15 мл/мин. Данное состояние говорит о термальной стадии ХБП и развитии уремии. Пациент находится в тяжелом состоянии и нуждается в безотлагательном лечении. Пятая стадия ХБП характеризуется проявлением симптомов нарушений функциональности почти всех систем и органов. На этом этапе поможет только заместительная почечная терапия.
Важно, что диагноз ХБП и стадии устанавливаются в соответствии с показателями клубочковой фильтрации, а не на основании уровня креатинина в крови. Дело в том, что креатинин растет с того момента, когда СКФ достигает показателя, сниженного от нормы в два раза.
Стадии ХПН
Следует отличать такие понятия, как ХПН и ХБП. Хронической болезнью почек называется повреждение фильтрующего органа или патологические изменения в почках, происходящие в течение последних 3 месяцев.
Включая в себя 5 стадий, ХБП завершается ХПН. Хронической почечной недостаточностью называется прогрессирующий патологический процесс, в результате которого отмечается значительное ухудшение работы парного органа и его постепенная гибель.
Выделяют индивидуальные стадии ХПН.
- Стадия компенсации или первая – сопровождается нарушениями адаптивных способностей фильтрующего органа без дополнительного изменения гемостатических значений. У пациента нет серьезных жалоб на самочувствие за исключением утомляемости во время физической нагрузки, усиленной усталости к вечеру и сухости слизистой оболочки рта.
- Стадия субкомпенсации или вторая – сопровождается периодическим обнаружением азота в крови и хронической анемией, которые дополняются искажением изолированных функций парного органа. На этой стадии у пациента сохраняются признаки первых нарушений, но они имеют более выраженные проявления. Отличием первой стадии от второй становится значительное увеличение выделяемой мочи (до 2,5 литров в сутки).
- Стадия декомпенсации или третья – сопровождается сильными изменениями лабораторных показателей. В крови обнаруживаются азотистые соединения, мочевина, повышаются значения по креатинину. Помимо общей усталости, у пациента снижается аппетит, возникает тошнота и периодическая рвота. Во рту постоянно присутствует неприятный привкус и сухость. Мышцы начинают терять свою упругость, появляется тремор конечностей. Кожа сморщивается и приобретает желтый оттенок. Взаимосвязь функций организма приводит к снижению иммунной защиты. При простудных заболеваниях резко усугубляются проявления недостаточности почек.
- Стадия терминальная (конечная) или четвертая – не оставляет сомнений по поводу природы возникновения симптомов. У пациента нарушается электролитный состав крови, что приводит к постоянной интоксикации организма. Отмечаются такие симптомы, как одутловатость и пожелтение лица, вздутие живота и срыгивание, отсутствие аппетита, спутанность сознания, хроническая усталость и апатия.
Если не начать лечение на ранних стадиях почечной недостаточности, то в скором времени заболевание примет кульминационную точку. На последней ступени ХПН сопровождается неизбежным поражением органов и систем: сердца, кровообращения, легких, иммунитета, гормонального фона. Происходящие преобразования являются необратимыми.
Определить визуально, что у человека хроническая недостаточность почек или ХБП 5 стадии не составит труда. Из-за того, что почки не могут выводить продукты обмена, азотистые соединения выходят вместе с потом. От тела человека все время пахнет мочой и отмечается сильный запах аммиака изо рта.
Причины перехода ХБП в ХПН
В большинстве случаев нарушения функции выделительного органа не являются самостоятельными. Обычно патология спровоцирована не одним, а сразу несколькими факторами:
- стойкое повышение нормального уровня артериального давления;
- сахарный диабет;
- избыточная масса тела;
- нарушения липидного обмена;
- курение;
- злоупотребление алкоголем;
- инфекционно-воспалительные заболевания мочевыводящих путей, обструкция;
- аутоиммунные заболевания;
- наследственная предрасположенность;
- острая почечная недостаточность;
- инфекции организма;
- поражение выделительного органа приемом токсичных лекарственных средств;
- пожилой возраст.
Согласно статистическим данным, гломерулонефрит, диабетическая нефропатия и повышенное артериальное давление являются самыми распространенными причинами поражения парного органа и факторами, влияющими на прогрессирование патологии.
Схемы лечения по стадиям
Лечение при заболеваниях почек любой стадии надо проводить обязательно. Без поддерживающей терапии и диеты патология будет прогрессировать. Если на ранних ступенях (ХБП 1 и 2 степени) можно исправить ситуацию и создать максимально благоприятные условия существования для пациента, то с ХБП 3 стадии и позднее изменить что-либо будет практически невозможно.
Суть лечебных мероприятий сводится к обнаружению причины патологического процесса. В зависимости от ее происхождения пациенту назначаются соответствующие препараты.
Например, при повышении артериального давления рекомендуются медикаменты для его снижения. Если хроническая болезнь почек вызвана размножением микробной флоры, то применяются антибиотики.
Сахарный диабет, сопровождающий искажение работы парного органа, требует обязательного контроля уровня глюкозы в крови.
- На ранних стадиях ХБП (1-2) рекомендуется поддержание работы сердечно-сосудистой системы и прием препаратов, направленных на предотвращение рисков. Необходимо снижение физической активности, исключение вредных привычек и соблюдение строгой диеты.
- Третья стадия предполагает ведение постоянного контроля за функцией органа. Каждые три месяца пациенту необходимо проводить курс ИАПФ. При приеме других медикаментов важно контролировать их количественные показатели, так как для многих они должны быть снижены. Следует избегать использования нефротоксических средств, если это не предусмотрено по жизненным показаниям.
- На 4 стадии пациенту необходимо постоянное наблюдение у врача-нефролога. В соответствии с индивидуальными характеристиками организма и особенностями поднимается вопрос о проведении диализа или трансплантации.
- На 5 стадии помочь пациенту при помощи таблеток или народных средств не получится. Завершающая ступень хронической болезни почек предполагает проведение диализа несколько раз в течение недели или выполнение процедуры по пересадке донорской почки.
Знание классификации ХБП по стадиям дает возможность пациенту схематично оценить состояние собственного организма и предположить, что ждет его в дальнейшем. Почки являются жизненно важным органом, поэтому их функцию необходимо постоянно контролировать и поддерживать.
Источник: https://zdravpochka.ru/zabolevaniya/klassifikaciya-hbp-po-stadiyam-po-skf.html
Хроническая болезнь почек. Клинические рекомендации

- Альбуминурия;
- гематурия;
- гемодиализ;
- гемодиафильтрация;
- геморрагическая лихорадка с почечным синдромом;
- гломерулонефрит;
- диабетическая нефропатия;
- заместительная почечная терапия;
- кардиоренальный синдром;
- непрерывная почечная заместительная терапия;
- протеинурия;
- сердечная недостаточность;
- скорость клубочковой фильтрации;
- терминальная почечная недостаточность;
- хроническая болезнь почек;
- хроническая почечная недостаточность;
- хронический интерстициальный нефрит;
- хронический нефритический синдром;
- хронический нефритический синдром.
АВ — атриовентрикулярная (блокада, проводимость)
АД — артериальное давление
АДГ — антидиуретический гормон
АНЦА — антинейтрофильные цитоплазматические аутоантитела
АТ II — ангиотензин II
БКК — блокаторы кальциевых каналов
БРА — блокаторы рецепторов ангиотензина II
БЭН — белково-энергетическая недостаточность
ГБМ — гломерулярная базальная мембрана
ГД — гемодиализ
ГДФ — гемодиафильтрация
ГН — гломерулонефрит
ГРС — гепаторенальный синдром
ГУС — гемолитико-уремический синдром
ДИ — доверительный интервал
ЗПТ — заместительная почечная терапия
иАПФ — ингибиторы ангиотензинпревращающего фермента
ККОС — клубочково-канальцевая обратная связь
КОС — кислотно-основное состояние
КРС — кардиоренальный синдром
КРС —кардиоренальный синдром
КТ — компьютерная томография
КФ — клубочковая фильтрация
КФО — комплексное функциональное обследование почек
ММ — молекулярная масса
МО — мочевая обструкция
МТ — масса тела
ННА — ненаркотические анальгетики
НПВП — нестероидные противовоспалительные препараты
НПЗТ — непрерывная почечная заместительная терапия
НС — нефротический синдром
ОМ — объем мочи
ОПН — острая почечная недостаточность
ОПП — острое повреждение почек
ОПСС — общее периферическое сосудистое сопротивление
ОЦК — объем циркулирующей крови
ОЦП — объем циркулирующей плазмы
п/ж — подкожно-жировая (клетчатка)
ПД — перитонеальный диализ
ПОЛ — перекисное окисление липидов
ПЦР — полимеразная цепная реакция
РААС — ренин-ангиотензин-альдостероновая система
РКИ — рандомизированное клиническое исследование
РТ — рост
СВ — сердечный выброс
СД — сахарный диабет
СН — сердечная недостаточность
ХрТИНС — хронический тубулоинтерстициальный нефритический синдром
Термины и определения
Острое повреждение почек – патологическое состояние, характеризующееся быстрым развитием дисфункции почек в результате непосредственного острого воздействия ренальных и/или экстраренальных повреждающих факторов.
Скорость клубочковой фильтрации – это объем ультрафильтрата или первичной мочи, образующийся в почках за единицу времени. Величина СКФ определяется величиной почечного плазмотока, фильтрационного давления, фильтрационной поверхности и массы действующих нефронов. Используется, как интегральный показатель функционального состояния почек.
Хроническая болезнь почек – патологическое состояние, характеризующееся персистенцией признаков повреждения почек длительностью более 3-х месяцев подряд. в результате перманентного воздействия ренальных и/или экстраренальных повреждающих факторов.
1.1 Определение
Хроническая болезнь почек – патологическое состояние, характеризующееся персистенцией признаков повреждения почек длительностью более 3-х месяцев подряд. в результате перманентного воздействия ренальных и/или экстраренальных повреждающих факторов.
1.2 Этиология и патогенез
ХБП является наднозологическим понятием, рассматривается в рамках синдрома и отражает прогрессирующий характер хронических заболеваний почек, в основе которого лежат механизмы формирования нефросклероза. К настоящему времени выделены основные факторы риска ХБП, которые принято делить на предрасполагающие, инициирующие и факторы прогрессирования (табл. 1) [1-2].
Таблица 1. Основные факторы риска ХБП (K/DOQI, 2002, 2006)
| Факторы | Примеры |
| Предрасполагающие | Пожилой возраст. |
| Семейный анамнез. | |
| Инициирующие | Сахарный диабет |
| Артериальная гипертензия | |
| Иммунные заболевания | |
| Системные инфекции | |
| Инфекции мочевыводящих путей | |
| Мочекаменная болезнь | |
| Обструкция нижних мочевыводящих путей | |
| Нефротоксичные лекарственные препараты | |
| Прогрессирования | Артериальная гипертензия |
| Гипергликемия | |
| Дислипилемия | |
| Курение | |
| Протеинурия |
Спектр заболеваний, приводящих к развитию ХБП весьма широк:
- Заболевания клубочков (хронический гломерулонефрит), канальцев и интерстиция (хронический тублоинтерстициальный нефрит, в том числе пиело-нефрит);
- Диффузные болезни соединительной ткани (системная красная волчанка, системная склеродермия, узелковый полиартериит, гранулематоз Вегенера, геморрагический васкулит);
- Болезни обмена веществ (сахарный диабет, амилоидоз, подагра, гипероксалурия);
- Врожденные заболевания почек (поликистоз, гипоплазия почек, синдром Фанкони);
- Первичные поражения сосудов: АГ, стеноз почечных артерий;
- Обструктивные нефропатии: мочекаменная болезнь, опухоли мочеполовой системы;
- Лекарственные поражения почек (ненаркотические анальгетики, нестероидные противовоспалительные и другие препараты);
- Токсические нефропатии (свинцовая, кадмиевая, кремниевая, алкогольная).
Существенное влияние на развитие и прогрессирование хронических заболеваний почек может оказать целый ряд факторов: лекарственные препараты, алкоголь и курение, состояние окружающей среды, климат, характер и традиции питания, генетические особенности популяции, инфекции и др. Многие факторы развития дисфункции почек одновременно являются и «традиционными» сердечно-сосудистыми факторами риска: артериальная гипертония, сахарный диабет, дислипидемия, ожирение, метаболический синдром, табакокурение.
С другой стороны, результаты многочисленных исследований указывают на то, что так называемые кардиоваскулярные риски (анемия, хроническое воспаление, оксидативный стресс, активация ренин-ангиотензин-альдостероновой системы, стресс, гиперурикемия, натрийуретические факторы и др.), ассоциируются и с прогрессирующей дисфункцией почек.
К немодифицируемым факторам риска развития ХБП относят:
- пожилой возраст;
- мужской пол;
- исходно низкое число нефронов;
- расовые и этнические особенности;
- наследственные факторы (в том числе семейный анамнез по ХБП).
К модифицируемым факторам риска развития ХБП относят:
- Сахарный диабет;
- Артериальную гипертензию;
- Анемию;
- Альбуминурию/протеинурию;
- Метаболический ацидоз;
- Гиперпаратиреоз;
- Высокобелковую диету;
- Повышенное потребление натрия с пищей;
- Сердечно-сосудистые заболевания;
- Аутоиммунные болезни;
- Хроническое воспаление/системные инфекции;
- Инфекции и конкременты мочевых путей;
- Обструкцию мочевых путей;
- Лекарственную токсичность;
- Дислипопротендемию;
- Табакокурение;
- Ожирение/метаболический синдром;
- Гипергомоцистеинемию.
1.3. Эпидемиология
Распространенность ХБП сопоставима с такими социально значимыми заболеваниями, как гипертоническая болезнь и сахарный диабет (СД), а также ожирение и метаболический синдром.
Признаки повреждения почек и/или снижение скорости клубочковой фильтрации (СКФ) выявляют, как минимум, у каждого десятого представителя общей популяции. При этом сопоставимые цифры были получены как в индустриальных странах с высоким уровнем жизни, так и в развивающихся странах со средним и низким доходом населения (табл.
2). Результаты проведенных эпидемиологических исследований в России показали, что проблема ХБП для нашей страны является не менее острой.
[attention type=yellow]Таблица 2. Распространенность хронической болезни почек в мире по данным популяционных исследований.
[/attention]| Страна | Исследование | Распространенность ХБП | |
| 1–5-я стадии, % | 3–5-я стадии, % | ||
| США | NHANES, 1999–2006 | 15 | 8,1 |
| Нидерланды | PREVEND, 2005 | 17,6 | — |
| Испания | EPIRCE, 2005 | 12,7 | — |
| Китай | Beijing study, 2008 | 14 | 6,5 |
| Япония | Imai и соавт., 2007 | — | 18,7 |
| Австралия | AusDiab, 2008 | 13,4 | 7,7 |
| Конго | Kinshasa study, 2009 | 12,4 | 8 |
Признаки ХБП отмечаются более чем у 1/3 больных с хронической сердечной недостаточностью; снижение функции почек наблюдается у 36% лиц в возрасте старше 60 лет, у лиц трудоспособного возраста; снижение функции отмечается в 16% случаев, а при наличии сердечно-сосудистых заболеваний его частота возрастает до 26% [3-6]. Эти данные заставляют пересмотреть традиционное представление об относительной редкости болезней почек среди населения и требуют коренной перестройки системы оказания помощи этой категории больных.
По данным официальной статистики, почечная смертность относительно низка.
Это связано с развитием методов заместительной терапии [диализ и трансплантация почки (ТП)], а также с тем, что непосредственной причиной гибели пациентов с нарушенной функцией почек (на додиализном и диализном этапах лечения) являются сердечно-сосудистые осложнения.
Поэтому в официальных отчетах случаи смерти больных с нарушенной функцией почек учитываются как обусловленные сердечно-сосудистыми причинами, а роль заболевания почек как основного фактора сердечно-сосудистого риска игнорируется.
Снижение функции почек, по современным представлениям, является самостоятельной и важной причиной ускоренного развития патологических изменений сердечно-сосудистой системы.
Это обусловлено рядом метаболических и гемодинамических нарушений, которые развиваются у больных со сниженной СКФ, когда возникают и выходят на первый план нетрадиционные, «почечные» факторы сердечно-сосудистого риска: альбуминурия (АУ)/протеинурия (ПУ), системное воспаление, оксидативный стресс, анемия, гипергомоцистеинемия и др.[7].
Оказание помощи пациентам с ХБП требует высоких материальных затрат [8-12]. В первую очередь это касается проведения ЗПТ — диализа и ТП, которая жизненно необходима пациентам с терминальной почечной недостаточностью, развивающейся в исходе нефропатий различной природы.
По ориентировочным оценкам, во всем мире на программы диализа в начале 2000-х гг. ежегодно выделялось 70–75 млрд долл. США [13]. В США расходная часть бюджета системы Medicare, на-правляемая на обеспечение ЗПТ, достигает 5%, тогда как доля этих па-циентов составляет всего 0,7% от общего числа больных, охваченных данной системой [14].
[attention type=red]В России, по данным Регистра Российского диализного общества, в 2007 г. различные виды ЗПТ получали более 20 000 человек, ежегодный прирост числа этих больных в среднем составляет 10,5%. В нашей стране средний возраст больных, получающих ЗПТ, составляет 47 лет, т.е. в значительной мере страдает молодая, трудоспособная часть населения.
[/attention]На сегодняшний день, несмотря на определенный прогресс в развитии ЗПТ в России в течение последних 10 лет, обеспеченность населения РФ этими видами лечения остается в 2,5–7 раз ниже, чем в странах Евросоюза, в 12 раз ниже, чем в США [15].
В то же время возможности нефропротективной терапии, которая позволяет затормозить прогрессирование ХБП и стабилизировать функцию почек, а затраты на которую в 100 раз ниже, чем на ЗПТ, используются неэффективно.
Таким образом, быстрый рост в популяции числа больных со сниженной функцией почек — не узкоспециальная, а общемедицинская междисциплинарная проблема, имеющая серьезные социально-экономические последствия [16-19].
Она требует, с одной стороны, перестройки и усиления нефрологической службы — не только за счет открытия новых диализных центров и развития трансплантологии, но укрепления ее структур, направленных на проведение этиотропного, патогенетического и нефропротективного лечения с целью предотвращения терминальной почечной недостаточности (ТПН). С другой стороны, необходима всемерная интеграция нефрологии и первичного звена здравоохранения, а также других специальностей с целью проведения широких профилактических мероприятий, ранней диагностики ХБП, обеспечения преемственности лечения и эффективного использования имеющихся ресурсов.
Концепция ХБП, обеспечивающая унификацию подходов как к профилактике, так и к диагностике и лечению нефропатий разной природы, создает предпосылки для решения этих важных задач здравоохранения.
1.4. Кодирование по МКБ 10
Хроническая почечная недостаточность (N17):
N18.0 – Терминальная стадия поражения почек;
N18.8 – Другие проявления хронической почечной недостаточности;
N18.9 Хроническая почечная недостаточность неуточненная.
Уремическая невропатия+ (G63.8*)
Уремический перикардит+ (I32.8*)
1.5. Классификация
- Рекомендовано под ХБП понимать наличие любых маркеров, связанных с повреждением почек и персистирующих в течение более трех месяцев вне зависимости от нозологического диагноза.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1).
Источник: https://medi.ru/klinicheskie-rekomendatsii/khronicheskaya-bolezn-pochek_14013/
Скорость клубочковой фильтрации (СКФ): нормальный и низкий уровень, способы нормализации — KOD жизни
- Кафедра общественного здоровья Упсальского университета, Швеция
- Департамент медицины, Университет штата Колорадо, США
- Clinic of Nephrology and Rheumatology, University Hospital of Göttingen, Germany
- Департамент внутренней медицины, Университет в Буффало, США
- Кафедра внутренней медицины, Национального университета Чоннам, Ю.Корея
- и другие авторы.
Что такое скорость клубочковой фильтрации (СКВ)
Скорость клубочковой фильтрации (СКФ) – это количество крови, фильтруемой каждую минуту через крошечные фильтры в почках, называемые клубочками. Хотя это может показаться сложным, по сути, СКФ оценивает, насколько хорошо работают ваши почки. [Р]
Основной задачей наших почек является удаление отходов и избытка воды из крови. Этот избыток воды и отходы превращаются в мочу. Почки обрабатывают около 180 литров крови каждый день, чтобы произвести около 1,5 литра мочи. Когда скорость фильтрации уменьшается, что означает, что ваши почки работают хуже и это может означать, что у вас есть заболевание почек. [Р]
АНАТОМИЯ ПОЧЕК
СКФ зависит от многих факторов, таких как [Р]:
- Времени суток
- Рациона питания
- Физической нагрузки
- Возраста
- Беременности
- Ожирения
- Высокого уровня сахара в крови (гипергликемия)
- Приема антигипертензивных препаратов (используются для снижения высокого кровяного давления)
- Острых и хронических болезней почек
Анализ на скорость клубочковой фильтрации
Трудно непосредственно измерить скорость клубочковой фильтрации, поэтому ученые разработали формулу для косвенной оценки СКФ. Сегодня наиболее широко используется уравнение расчета СКФ, которое было разработано в 2000 году и модифицировано в 2009 году. Оно учитывает ваш возраст, пол, этническую принадлежность (расу), и ваш уровень креатинина. [р, р, р]
Креатинин – это конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и при возникновении травм мышц. Он выводится из крови с помощью почек, поэтому количество креатинина в крови – важный показатель эффективности работы почек.
Поскольку мышечная масса мало меняется изо дня в день, то показатели производства и утилизации креатинина довольно постоянны. При снижении скорости клубочковой фильтрации почек уровень креатинина в крови повышается. Высокий креатинин = нарушение функции почек. [р, р, р]
СХЕМА КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ ПОЧЕК
Многие лаборатории автоматически сообщают об уровне СКФ при сдаче анализа на содержание креатинина в крови. Контроль за значениями СКФчасто помогает в раннем выявлении нарушения работы почек, что важно для предотвращения дальнейшего повреждения почек.
Некоторые особенности анализа СКФ
Из-за что креатинин выпускается мышцами, то внешние или внутренние условия, которые влияют на мышцы также повлияют на СКФ.
Людям с заболеваниями мышц, ожирением, с ампутацией конечностей, или с параличом требуется альтернативные способы определения скорости клубочковой фильтрации.
Также более точный анализ нужен и для молодых людей (моложе 18 лет) и беременных женщин, так как у них происходит изменения в мышечной массе, что может привести к недооценке СКФ. [Р]
Для решения этой проблемы были разработаны новые формулы, связывающие СКФ с другим маркером функции почек – цистатином С. В отличие от креатинина, цистатин С можно найти практически во всех тканях нашего тела.
Многие исследования показали, что уровень цистатина С в крови – более точный показатель работы почек, чем уровень креатинина.
Кроме того, некоторые формулы включают в себя цистатин С и креатинин, и это самый точный на сегодняшний день анализ скорости клубочковой фильтрации. [р, р, р, р]
Наконец, есть специальные уравнения для расчета СКФ у детей, которые учитывают рост ребенка. [Р]
Нормальные значения скорости клубочковой фильтрации (СКФ)
Для получения расчетной скорости клубочковой фильтрации (СКФ) можно использовать множество различных уравнений. Кроме того, нормальный уровень СКФ будет различаться среди разных этнических групп. Некоторые лаборатории сообщат о двух группах – афро-американской и европеоидной расы.
Все уравнения расчета СКФ обеспечивают диапазон значений от 0 до около 140. Чем ниже значение, тем менее эффективно работают ваши почки.
Нормальной скоростью фильтрации у лиц молодого возраста считаются значения около 90 – 120 мл в минуту. [Р] Однако, в зависимости от лаборатории, нормальные результаты могут быть представлены как диапазон – более 90 или более 60 мл/мин /1.73м2. [Р]
СХЕМА РАБОТЫ КЛУБОЧКА ПОЧЕК ПО ФИЛЬТРАЦИИ КРОВИ И ФОРМИРОВАНИЮ МОЧИ
СКФ снижается с возрастом. У людей, кто старше 70 лет, значения скорости клубочковой фильтрации ниже 60 мл/мин/1,73 м2 могут считаться нормальными. [Р]
ИЗМЕНЕНИЕ СКФ (СКОРОСТИ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ) С ВОЗРАСТОМ
Высокий уровень скорости клубочковой фильтрации
Высокий уровень скорости клубочковой фильтрации обычно не вызывает беспокойства у врачей. Однако повышение значения СКФ может быть на начальном этапе развития диабета или при снижении содержания альбумина в крови.
Высокий уровень СКФ также обычно определяется во время беременности. [Р]
Низкий уровень скорости клубочковой фильтрации
Когда другие факторы (возраст, вес тела, раса) исключены, уменьшенная СКФ показывает на поврежденную функцию почек. Это может быть острое заболевание почек или хроническое заболевание, которое часто необратимо и постоянно прогрессирует.
Хроническая болезнь почек (ХБП), измеренная с помощью СКФ, имеет следующие стадии:
- Стадия 1: нормальная СКФ: > 90 мл/мин
- Стадия 2: слабая СКФ: от 60 до 89 мл/мин
- Стадия 3: умеренная ХБП, СКФ: 30-59 мл/мин (30-60% почек не затронуты)
- Стадия 4: тяжелая ХБП, СКФ: 15-29 мл/мин (15-30% почек не затронуты)
- Стадия 5: почечная недостаточность, СКФ < 15 мл/мин (менее 15% функции почек)
Однако, при значениях в пределах 60-89 мл/мин/1,73 м2, врачи будут рассматривать заболевания почек только в том случае, если есть дополнительные доказательства повреждения почек, такие как поликистоз почек (кисты в почках), протеинурия (белок в моче), или гематурия (кровь в моче). Если нет таких патологий, а СКФ более 60 мл/мин/1.73м2, то это считается нормальным состоянием. [Р]
СХЕМА УМЕНЬШЕНИЯ СКОРОСТИ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ (СКФ, GFR)
Значения СКФ, которые остаются ниже 60 мл/мин/1.73м2 в течение более 3-х месяцев – показатель хронической болезни почек. Если ваша скорость клубочковой фильтрации около 60 или ниже, то поговорите с вашим доктором как можно быстрее. Доктор может предложить более углубленное изучение почек (анализы крови, мочи, или УЗИ).
Помимо различных заболеваний почек (основная причина) могут быть и другие факторы, влияющие на скорость клубочковой фильтрации, такие как:
- Прием в пищу вареного мясо перед анализом [Р]. Это увеличивает уровень креатинина в крови.
- Короткий голод или период длительного голодания [Р]
- Бодибилдинг и прием добавок с креатином [Р]
- Другие факторы, которые могут увеличить креатинин в крови, такие как обезвоживание или массивная кровопотеря.
[Р]
- Прием НПВП (противовоспалительных средств) и ингибиторов АПФ (или блокаторов к рецепторам ангиотензина). [Р]
- Включение в питание чая из лимонника. [Р]
Факторы, увеличивающие риск развития хронической болезни почек
- Высокое кровяное давление [р, р]
- Сахарный диабет 1-го и 2-го типа [Р, Р]
- Болезни сердца [Р]
- Ожирение [Р]
- Курение [Р, Р]
- Семейная история болезни почек (генетика) [Р]
- Возраст (60 лет и выше) [Р]
- Предыдущие повреждения почек [Р]
- Низкий вес при рождении [р, р]
- Инфекции мочеполовой системы
- Увеличение уровня холестерина в крови (уровень ЛПВП ниже 40 мг/дл увеличивает риск болезни почек в 2 раза)
- Аутоиммунные заболевания (например, системная красная волчанка)
- Стафилококковые инфекции (ангины, фарингиты)
- Серповидно-клеточная анемия
- Синдром Гудпасчера
- Гепатит С
- Сердечная недостаточность
- ВИЧ
- Злокачественные опухоли (развитие паранеопластического нефрита)
- Затруднение оттока мочи
- Пузырномочеточниковый (или везикоуретральный) рефлюкс – заброс мочи из мочевого пузыря в мочеточник.
- Глистные инвазии
- Нарушения со стороны ЖКТ (запоры, дисбактериоз, синдром мальабсорбции).
- Туберкулез почек
- Пиелонефрит
- Поликистоз почек
Как увеличить скорость клубочковой фильтрации
Основные возможности по увеличению скорости клубочковой фильтрации (СКФ) лежат в лечении основного заболевания почек, которое привело к снижению этой скорости. Но вы можете использовать и дополнительные способы, чтобы увеличить свой уровень СКФ и сохранить здоровье почек.
Способы улучшения функционирования почек (увеличение уровня СКФ):
- Удерживать ваше кровяное давление в здоровом диапазоне (около 120/80) [р, р]
- Достичь и поддерживать здоровый вес тела [р, р] Рост уровня лептина при ожирении связан со снижением СКФ и развитием хронической болезни почек.
[Р]
- Практиковать диету, богатую фруктами и овощами [Р]
- Бросить курить или уменьшить количество выкуриваемых сигарет [р, р, р]
- Практиковать, по крайней мере, 30 минут физической нагрузки не менее 5 раз в неделю [р, р, р, р]
- Контролировать уровень глюкозы в крови и удерживать её в норме [р, р]
- Поддерживать уровень витамина D в нормальном диапазоне (получать достаточное количество солнечного облучения кожи) [Р, Р]
- Снизить общий окислительный стресс в организме [Р]
- Уменьшить общее воспаление в организме, особенно снизить значения С-реактивного белка, фактора некроза опухоли (ФНО-альфа), фибриногена, цитокина IL-6 и цитокина IL-1b. [Р]
- Снижать риски и скорость развития атеросклероза, из-за прямой взаимной зависимости между атеросклерозом и ухудшением СКФ при хронической болезни почек. [Р]
- Нормализовать микрофлору кишечника, которая при нарушении способна увеличить общее воспаление и снизить СКФ почек. [Р] Ключевой способ нормализации микрофлоры – соблюдение средиземноморской диеты.
СВЯЗЬ МЕЖДУ ЗАБОЛЕВАНИЕМ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ, НАРУШЕНИЯ МИКРОФЛОРЫ КИШЕЧНИКА И РАЗВИТИЯ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК. НОРМАЛИЗАЦИЯ РАБОТЫ ПОЧЕК С ПОМОЩЬЮ ДИЕТ (www.intechopen.com)
Информация на этом сайте не была оценена какой либо медицинской организацией. Мы не стремимся диагностировать и лечить любые болезни. Информация на сайте предоставляется только в образовательных целях. Вы должны проконсультироваться с врачом, прежде чем действовать исходя из полученной информации из этого сайта, особенно, если вы беременны, кормящая мать, принимаете лекарства, или имеете любое заболевание.
Оцените эту статью
Среднее 4.7 Всего (41)
Источник: https://kodelife.ru/skorost-klubochkovoj-filtracii-skf-normalnyj-i-nizkij-uroven-sposoby-normalizacii/