Действие инсулина: как работает гормон, и почему он так важен
Метаболизм, или обмен веществ – это сложный процесс, который контролируют многие биологически активные вещества, в том числе гормоны. В нашем подробном обзоре мы постараемся рассмотреть действие инсулина на организм человека. Где вырабатывается гормон, какие биологические эффекты он оказывает, и почему назначается при сахарном диабете?
Почему уколы жизненно необходимы диабетикам?
Общие сведения
Инсулин – пептидный гормон, который образуется в β-клетках поджелудочной железы (ПЖ).
Каждая его молекула состоит из двух аминокислотных последовательностей, связанных дисульфидными мостиками:
- А-цепь (21 аминокислотный остаток);
- B-цепь (30 аминокислотных остатков).
Строение полипептида. Для каждого биологического вида – свой инсулин, обладающий своими структурными особенностями и ролью в метаболизме углеводов. Максимальной схожестью к человеческому гормону обладает инсулин свиньи.
Инсулин воздействует на обмен углеводов. Основное действие – гипогликемическое; оно заключается в снижении концентрации глюкозы в крови. Стимулом для производства гормона является увеличение этого показателя.
Итак, для быстрой переработки углеводов и поддержания стабильной концентрации сахара в крови нужен инсулин: как действует этот гормон?
Он:
- повышает проницаемость клеточных мембран для глюкозы;
- повышает активность ключевых ферментов гликолиза;
- запускает процесс синтеза гликогена в мышцах и печени;
- подавляет работу ферментов, расщепляющих гликоген и жиры, а также регулирующих работу глюконеогенеза;
- усиливает синтез протеинов и жиров.
Механизм действия гормона
Образование и секреция
Чтобы точнее понять, что происходит под действием инсулина, разберемся в сложных процессах синтеза, секреции и регуляции выработки этого вещества. Выработка инсулина активно происходит в течение всего дня. В начале образуется предшественник гормона, который в результате ряда химических превращений обретает зрелость.
Его выделение из секреторных гранул происходит под влиянием повышения концентрации глюкозы в крови. Этот процесс осуществляется путем экзоцитоза — зрелая гранула сливается с клеточной мембраной, и ее содержимое буквально выдавливается наружу.
Как мы уже знаем, главным стимулятором высвобождения гормона является гипергликемия.
Дополнительно регуляцию его синтеза осуществляют:
- прием пищи;
- повышение концентрации некоторых аминокислот, особенно аргинина и лейцина;
- действие гормонов пищеварения (холецистокинина, ГИП, ГПП-1);
- увеличение уровня калия и кальция в крови;
- гиперлипидемия;
- действие парасимпатической ВНС.
Если вы съели что-то сладкое, уровень инсулина повышается
Контроль уровня сахара в крови
У здорового человека концентрация глюкозы в крови непостоянна и может колебаться от 2,7 до 8,3 ммоль/л.
Обратите внимание! Стандартные показатели глюкозы натощак находятся в пределах 3,30-5,50 ммоль/л. 5,2 ммоль/л – отлично!
На уровень вещества влияют две группы гормонов:
- гипогликемические – инсулин;
- гипергликемические – глюкагон, соматотропин, гормоны надпочечников.
Если уровень глюкозы повышается, активируется высвобождение инсулина, и моноуглевод быстро утилизируется. Гипогликемия снижает его секрецию, но не прекращает совсем. Критическое снижение сахара вызывает выброс в кровь контринсулиновых (гипергликемических) гормонов.
В каких случаях при диабете назначают инсулин?
Выяснив механизм действия инсулина на углеводный обмен, разберемся в показаниях для назначения этого гормона в виде инъекций.
Диабет – болезнь, хорошо знакомая многим. Эта хроническая патология развивается в результате абсолютной или относительной нехватки инсулина Простыми словами, гормон либо не вырабатывается в ПЖ, либо не взаимодействует с клетками-мишенями.
Конечным результатом конечного диабета становится стойкий синдром гипергликемии, что со временем приводит к тяжелым обменным нарушениям, а также повреждению многих систем организма, особенно кровеносной и нервной.
Одно из самых распространенных обменных нарушенийОбратите внимание! По последним статистическим данным, заболеваемость диабетом составляет 8,5% среди взрослого населения планеты. Ученые прогнозируют, что эти цифры будут только увеличиваться.[attention type=yellow]
Причиной СД-1 (инсулинзависимого) является генетические аномалии, влекущие за собой недостаточную выработку инсулина. Эта форма патологии чаще развивается в детском или юношеском возрасте. Для нее характерно тяжелое течение, и больные сразу переводятся на инсулинотерапию.
[/attention] Цель инсулинотерапии – восполнить нехватку собственного гипогликемического гормонаСД-2 обычно развивается во взрослом или пожилом возрасте.
На его формирование влияют как наследственная предрасположенность, так и внешние средовые факторы:
- гиподинамия;
- лишний вес (особенно так называемое абдоминальное ожирение);
- метаболический синдром;
- гипертензия;
- гиперхолестеринемия и др.
При СД-2 развивается инсулинорезистентность
Как правило, СД 2 типа можно успешно контролировать с помощью лечебной гипогликемической диеты, адекватных нагрузок и приема сахароснижающих препаратов. В некоторых случаях эти пациенты также переводятся на инсулинотерапию.
Показаниями для такого метода лечения являются:
- признаки дефицита гормона (потеря веса, кетоз);
- развитие острых осложнений СД;
- декомпенсация состояния на фоне стандартного лечения;
- необходимость оперативного вмешательства;
- тяжелые инфекции;
- обострение хронических патологий;
- тяжелые нарушения в работе внутренних органов, особенно печени и почек;
- период беременности и ГВ.
Препараты инсулина
11 января 1922 года учеными Бантингом и Бэстом была сделана первая в мире инъекция инсулина подростку, страдающему диабетом. Поразительные результаты такого лечения и полная компенсацию состояния юного пациента позволили подтвердить тот факт, что разработано эффективное, безопасное и доступное средство для борьбы с СД и его осложнениями.
Борец за здоровье
В дальнейшем широкое применение инсулина стимулировало создание многих разновидностей препарата, отличающихся временем высвобождения гормона.
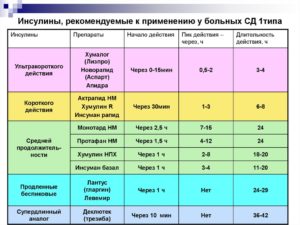
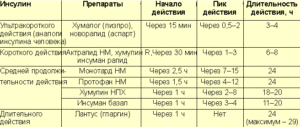
Их делят на:
- ультракороткие – инсулин очень быстрого действия;
- короткие, отличающиеся чуть более медленным высвобождением гормона;
- средние – инсулин средней продолжительности действия;
- продленные – инсулин пролонгированного действия.
Обратите внимание! До 1982 года в эндокринологии применялся свиной или бычий инсулин, который несколько отличается от человеческого, и поэтому часто вызывал аллергические реакции. Сегодня диабет лечится только с помощью инъекций генно-инженерного человеческого инсулина.
Вставка: Классификация инсулинов:
ТипДействующее веществоТорговые названияОсобенности действияНачалоПикПродолжительностьУльтракороткиеАспартНовоРапидЛизпроХумалог5-15 мин1-2 ч4-5 чГлулизинАпидраКороткиеИнсулин человеческийХумулин20-30 мин2-4 ч5-6 чАктрапид НМРегуларРапид ГТИнсуманБиоинсулин РСредниеИзофран-инсулинХумулин НПХ2 ч6-10 ч12-16 чПротафан НМБазалИнсуманИнсуран НПХПродленного действияДетемирЛевемир1-2 чОтсутствует24 чГларгинЛантус
Современные препараты удобны в применении
Инсулины длительного действия – названия Лантус и Левемир – были созданы в начале 2000-х годов. К сегодняшнему дню они активно вытесняют «средние» Протафан и Хумулин.
Являясь более усовершенствованными аналогами настоящего человеческого инсулина, они действуют более продолжительно и плавно. Одна инъекция позволяет успешно сымитировать естественную базальную секрецию гормона.
Сравните действие Протафана и ЛантусаОбратите внимание! Пролонгирование действия инсулина достигается за счет добавления различных компонентов – цинка, буферных смесей, протамина.
Инсулины ультракороткого действия также появились сравнительно недавно – в конце прошлого века. Их отличает быстрое развитие фармакологических эффектов: сахар начинает снижаться уже через 5-10 минут после инъекции
Сравните быстродействиеВажно! Если пациента придерживается низкоуглеводной диеты, для контроля гликемии ему лучше подходят инсулины короткого действия, поскольку ультракороткие препараты могут повысить у него риск гипогликемии.
Немного об инсулинотерапии
Подбор инсулинотерпаии для каждого пациента осуществляется индивидуально. Больному совместно с врачом следует добиться максимальной компенсации метаболизма углеводов.
Обсудите это с врачом
В целом инсулинотерапия должна имитировать физиологическую секрецию инсулина:
- Базальную, которая обеспечивает нормогликемию в межпищеварительный период и во время ночного отдыха. Ее скорость в среднем составляет 0,5-1 ЕД/ч, или 12-24 ЕД в сутки;
- Стимулированную (пищевую), соответствующую уровню простпрандиальной гликемии. При расчёте необходимой дозировки необходимо учитывать, что на 1 ХЕ (хлебную единицу) вырабатывается 1-1,5 ЕД инсулина.
К главным принципам инсулинотерапии относится:
- введение гормона в максимальном соответствии с физиологической секреции;
- правильное распределение инсулина в течение суток (2/3 до вечера, 1/3 – поздним вечером и ночью);
- комбинирование уколов пролонгированного и ультракороткого инсулина.
Преимуществами интенсифицированной терапии являются:
- имитация физиологических процессов в организме;
- более высокое качество жизни пациента и минимизация осложнений;
- легкость понимания общих принципов лечения больным и его родственниками.
Но существуют и недостатки:
- необходимость частого самоконтроля гликемии до 5-6 раз в день;
- необходимость обучения больного и его родственников;
- возможная склонность к гипогликемиям.
Школа диабета действует при поликлиниках
Причины неэффективности терапии
Несмотря на то, что гормон ПЖ является одним из патогенетических звеньев в лечении СД, бывает и так, что он не справляется со своей задачей. Почему инсулин не действует?
Среди вероятных причин:
- Несоблюдение условий хранения (слишком низкая или высокая температура, действие прямых солнечных лучей). Оптимальный температурный режим – 20-22° С.
- Использование просроченного препарата.
- Смешивание различных видов инсулина в одном шприце.
- Протирание кожи в месте введения спиртом (этанол может нейтрализовать действие гормона).
- Низкая дозировка.
- Несоблюдение временных промежутков между инъекциями.
Почему лекарство не помогает?
Гипергликемия на фоне лечения – это не нормально. Обязательно обратитесь к эндокринологу для коррекции плана терапии.
Нежелательные реакции со стороны организма
На фоне инсулинотерапии возможно появление нежелательных реакций.
Побочные действия инсулина могут быть следующими:
- гипогликемия;
- инсулинорезистентность;
- кожные аллергические проявления в месте введения (покраснение, зуд, отечность);
- редко – бронхоспазм, отек Квинке;
- атрофия ПЖК в месте введения;
- снижение четкости зрения;
- метеоризм;
- инсулиновый отек.
Инсулиновая липодистрофия
Любая из этих патологий требует оказания медицинской помощи.
Такким образом, уколы инсулина – это самый эффективный на сегодняшний день способ контроля гликемии у пациентов с СД-1 и иногда СД-2. Если пациент дисциплинирован и не забывает соблюдать рекомендации врача, это позволит ему поддерживать нормальный сахар крови, снизить риск развития осложнений и жить полноценной жизнью.
Можно ли вернуться от инсулина к таблеткам
Здравствуйте! У меня мама уже лет 15 болеет диабетом (2 тип). Три месяца назад ее состояние ухудшилось, сахара поднялись до 25-30. Тогда врачи назначили ей инсулин.
Сейчас все хорошо, сахар в порядке. Она очень хочет прекратить уколы и вернуться к таблеткам.
Так можно сделать?
Доброго дня! Вы должны понимать, что сахар сейчас в норме из-за уколов инсулина. Возвращение к таблеткам – вопрос индивидуальный. Зависит он и от длительности заболевания, и от ресурсов ПЖ.
Многим пациентам с СД-2 инсулинотерапия может быть отменена, если они будут соблюдать низкоуглеводную диету и заниматься физкультурой.
Как подтвердить диагноз
Доктор, подскажите! Неделю назад моей дочери (8 лет) поставили диагноз диабет и сразу начали колоть инсулин. Я в шоке! Можно ли так делать? Вдруг, это какая-то ошибка?
Дело в том, что мы с мужем сейчас очень много работаем, на готовку времени не хватает. Соответственно питаемся не очень здоровой едой.
Сначала я подумала, что она отравилась: стала вялой, сонливой, были позывы на рвоту. Пошли в поликлинику, и вот так нас «обрадовали».
Здравствуйте! Диабет – это заболевание, при котором снижается выработка гормона-инсулина. Главный его лабораторный признак – это гипергликемия, или высокий сахар в крови.
«Заработать» этот симптом при пищевом отравлении невозможно.
Если вы сомневаетесь в диагнозе дочери, пройдите обследование:
- сахар крови;
- ОАМ (особое внимание на сахар и ацетон);
- ГТТ;
- HbAC1.
С полученными результатами – к врачу, которому доверяете.
Уколы инсулина больные с СД-1 должны начать получать как можно раньше. Иначе возможно развитие таких тяжелых последствий, как кома и смерть.
Читать далее…
Источник: https://zen.yandex.ru/media/id/5a68dbee3c50f7a91ce49a0e/deistvie-insulina-kak-rabotaet-gormon-i-pochemu-on-tak-vajen-5a9002425f4967c50abdda69
Что делать, если инсулин не помогает: применение, рекомендации
Сахарный диабет представляет собой заболевание, которое характеризуется пониженной секрецией (или полным ее отсутствием) инсулина поджелудочной железой.
Чтобы компенсировать нехватку этого гормона в организме, врачами назначаются инъекции инсулина. Но у некоторых больных их применение не дает никаких результатов.
Так что делать, если не помогает инсулин? И что может повлиять на его эффективность?
Сроки годности и условия хранения
Причин, по которым инсулин не помогает диабетикам нормализовать уровень сахара в крови, много. И в первую очередь следует отметить, что, как и любые другие медикаменты, инсулин имеет сроки годности, по истечении которых его использование не только не дает положительных результатов, но и может сильно навредить здоровью.
При этом нужно сказать, что срок действия инсулина необходимо отсчитывать после вскрытия препарата. Более подробно о сроках годности каждого лекарственного средства пишется в аннотации, которая прилагается к каждому препарату.
Более того, даже если сроки годности находятся в норме, лекарство может быстро портиться, если больной не соблюдает правила его хранения. Инсулиносодержащие средства нужно ограждать от замерзания, перегрева и воздействия прямых солнечных лучей. Хранить их следует при комнатной температуре (20-22 градуса) и в темном месте.
Хранить подобные средства на нижних полках холодильника, как это делают многие больные, тоже нежелательно. Так как при охлаждении инсулин действует гораздо медленнее, поэтому после его введения уровень сахара в крови на протяжении долгого времени не возвращается в норму.
Особенности применения
Довольно часто диабетикам назначаются инъекции инсулина длительного действия в комплексе с инсулином короткого действия. Как правило, данные препараты набирают в один шприц и вводят одновременно.
Однако в этом случае очень важно следовать всем рекомендациям врача.
Зачастую именно самодеятельность больных, которые устанавливают для себя дозировки инсулина короткого и длительного действия, является одной из причин того, почему инъекции не помогают нормализовать сахар в крови.
Препараты продленного действия также могут утратить свои лечебные свойства, если их смешивать с лекарствами короткого действия. Под воздействием последних их эффективность подавляется, и постановка инъекции не дает никакого результата. По этой причине врачи не рекомендуют самостоятельно принимать решение о смешивании инсулинов различного действия.
Кроме того, если инсулин не помогает, необходимо также проанализировать процесс его введения. Многие люди совершают серьезные ошибки при постановке инъекций, из-за которых им так и не удается нормализовать свое состояние.
Область живота является наилучшей зоной постановки инъекций[attention type=red]
Так, например, многие люди не обращают внимания на наличие в шприце воздуха. А это очень важно. Его наличие приводит к уменьшению количества введенного гормона и, естественно, что на фоне этого процесс снижения сахара в крови тормозится.
[/attention]Не менее важным аспектом в постановке инъекций является выбор места введения препарата. Намного хуже он действует, если введение происходит в области бедер или кожной складки над ягодицами. Делать инъекции следует непосредственно в плечевую область или в живот. Эти зоны являются наиболее подходящими для введения инсулина.
Однако ставить инъекции в одну и ту же зону запрещается. Нужно уметь правильно комбинировать области введения препарата, так как от этого тоже зависит его эффективность. Специалисты определяют несколько алгоритмов введения инсулина. Первый – для каждого препарата своя зона.
Так, например, если пациент использует инсулин короткого действия, то осуществлять его введение следует под кожу на животе, так как именно здесь он обеспечивает наиболее быструю эффективность. Если же применяется инсулин длительного действия, его следует ставить в плечевую область и т.д.
Все это предварительно оговаривается с врачом.
Второй алгоритм заключается во введении препарата в одну и ту же зону на протяжении недели, после чего область постановки инъекции меняется. То есть сначала человек может ставить инъекции только в область правого плеча, а спустя неделю ему нужно сменить место введения препарата, например, на область левого бедра. Смена зоны внедрения инсулина должна осуществляться каждые 7 дней.
Как утверждают специалисты, именно такие правила постановки инъекций обеспечивают наибольшую их эффективность. Однако это далеко не все нюансы, которые нужно учитывать при применении инсулиносодержащих препаратов.
Если инъекции инсулина не дают положительного результата, нужно обязательно рассказать об этом лечащему врачу
Дополнительные рекомендации
У диабетиков довольно часто в подкожных слоях образуются жировики, которые не видны вооруженным взглядом. При этом больные даже и не подозревают об их наличии, воспринимая их как жировую ткань, куда они вводят инсулин. Естественно, что при таком раскладе действие препарата значительно замедляется, а иногда от его использования и вовсе не наблюдается никакого эффекта.
И как уже говорилось выше, от зоны введения лекарства также зависит очень многое. Но ранее не было указано то, что при постановке инъекций очень важно использовать абсолютно всю зону. Например, если лекарство вводится в бок, то зону нужно расширять до паховых складок.
Очень хорошим местом введения инсулина считается область между ребрами и пупком. Постановка в эту зону инъекции не только повышает эффективность препарата, но и не приводит к формированию подкожных болезненных уплотнений, которые возникают, например, при внедрении инсулина в ягодичную область.
Мероприятия, проводимые до введения препарата, тоже оказывают прямое воздействие на его эффективность. Многие люди область постановки инъекции обрабатывают спиртом, что категорически запрещается делать, так как спирт разрушает инсулин, и его эффективность значительно снижается.
Скорость и продолжительность действия инсулина[attention type=green]
Ввиду этого у многих диабетиков возникает вопрос о том, чем же обрабатывать кожные покровы. А ничем и не надо. Риски инфицирования при введении современного инсулина и шприцов, в которых они продаются, минимальны, поэтому дополнительная обработка кожи перед постановкой инъекции не требуется. В данном случае она может только навредить.
[/attention]И прежде чем вводить лекарство, нужно формировать кожную складку, зажимая ее пальцами и оттягивая немного вперед. В противном случае препарат может быть внедрен в мышцы, что негативным образом сказывается на его действии. При этом категорически не рекомендуется отпускать кожную складку, пока лекарство не будет введено полностью.
И самое главное, после того, как препарат будет введен в кожную складку, сразу же вынимать иглу не стоит. Нужно выждать около 5-10 секунд, чтобы активные компоненты внедрились в кровеносное русло.
Если вынуть иглу сразу же после того, как состав будет полностью введен, он будет выходить наружу через образовавшуюся на коже дырочку.
Естественно, что после этого организм не получит нужного количества инсулина, и уровень сахара в крови останется прежним.
Другие причины неэффективности инсулина
Кроме ошибок диабетиков при введении инсулина, существуют и другие факторы, которые могут спровоцировать снижение эффективности применяемых препаратов. К ним относятся:
- резистентность к инсулину;
- развитие синдрома Самоджи.
Чтобы понять, почему происходит снижение эффективности инсулина, необходимо более подробно рассмотреть эти состояния.
Резистентность к инсулину
Дозировка инсулина
Даже если пациент осуществляет правильную постановку инъекций, они могут не давать нужного результата. И причиной тому довольно часто является резистентность к применяемому препарату. Данное явление в медицине носит название «метаболический синдром».
Спровоцировать его развитие могут такие факторы:
- наличие избыточной массы тела;
- повышенный уровень холестерина в крови;
- частые скачки артериального давления (гипертония);
- патологии сердечно-сосудистой системы;
- поликистоз яичников (у женщин).
Если у больного наблюдается метаболический синдром и ему сделать инъекцию инсулина, то она не даст никакого результата. А все из-за того, что клетки организма при таком состоянии теряют способность реагировать на гормон.
В результате этого уровень глюкозы в крови значительно повышается, на что поджелудочная дает свою реакцию – она воспринимает высокий уровень глюкозы как дефицит инсулина в организме, начинает самостоятельно вырабатывать этот гормон, в итоге ее клетки быстро «изнашиваются», а количество инсулина в организме превышает норму. Все это приводит к общему ухудшению состояния больного.
Механизм развития резистентности к инсулину
Резистентность к инсулину, как правило, проявляется следующими симптомами:
- повышенным уровнем сахара в крови натощак;
- повышенным уровнем артериального давления;
- снижением уровня «хорошего» холестерина в крови и повышением «плохого»;
- резким увеличением массы тела;
- появлением белка в моче, что свидетельствует о развитии почечных патологий.
Довольно часто резистентность к инсулину приводит к проблемам со стороны сердечно-сосудистой системы. Тонус и эластичность сосудов снижаются, а на фоне повышения уровня плохого холестерина в крови увеличивается риск развития атеросклероза и образования тромбов.
И учитывая то, что резистентность к инсулину может привести к серьезным проблемам со здоровьем, отсутствие результата после введения лекарства должно насторожить больного и заставить его пройти дополнительное обследование, которое позволит подтвердить или опровергнуть развитие у него данного состояния. Если диагноз подтвердится, пациенту необходимо пройти комплексное лечение.
Синдром Самоджи
Синдром Самоджи развивается на фоне хронической передозировки инсулином. Возникает он в виде ответной реакции организма на систематические приступы повышения сахара в крови. Проявляется синдром Самоджи следующими симптомами:
- на протяжении суток наблюдаются резкие колебания уровня глюкозы в крови, причем то по направлению к верхним границам, по к нижним;
- частые приступы гипогликемии, которая может проявляться явными и скрытыми приступами;
- появление в моче кетоновых тел (выявляются при сдаче ОАМ);
- постоянное ощущение голода;
- увеличение массы тела;
- при повышении дозы инсулина состояние больного ухудшается;
- при простудных заболеваниях уровень сахара в крови нормализуется (данное явление обуславливается тем, что при проникновении вируса организм тратить намного больше энергии на его устранение).
Синдром Сомоджи может спровоцировать частое превышение дозировок инсулина
Большинство пациентов, когда наблюдают повышение уровня сахара в крови, начинают повышать дозировку используемого инсулина, не консультируясь при этом с лечащим врачом. Но делать это категорически запрещается.
Вместо того, чтобы увеличивать дозу вводимого инсулина, нужно обратить внимание на другие факторы, а именно на качество употребляемой пищи, умеренность физических нагрузок (при пассивном образе жизни затраты энергии минимальны, что и приводит к повышению сахара в крови), а также на наличие полноценного сна и отдыха.
Диабетикам, у которых наблюдается повышение уровня сахар в крови на протяжении длительного времени, вовсе не обязательно прибегать к помощи инсулиновых инъекций.
Дело все в том, что для каждого диабетика существуют свои нормы уровня глюкозы в крови, при которых он чувствует себя вполне нормально.
Применение инсулина в данном случае может привести к развитию синдрома Сомоджи и к необходимости прохождения дополнительного лечения.
При наличии подозрений на развитие синдрома Сомоджи нужно пройти полное обследование в поликлинике
Чтобы подтвердить наличие хронической передозировки инсулина в организме, больному нужно пройти ряд диагностических действий. Самым важным в этом деле является регулярный замер уровня сахара в крови.
[attention type=yellow]Причем не только в дневное время, но и в ночное. Анализы делаются через определенные промежутки времени.
[/attention]Первое исследование крови нужно проводить примерно в 9 часов вечера, все последующие измерения необходимо осуществлять каждые 3 часа.
При развитии синдрома Сомоджи резкое снижение сахара в крови наблюдается около 2-3 часов ночи. И нужно отметить, что именно в ночное время организм меньше растрачивает энергии, поэтому введенный в 8-9 часов вечера инсулин будет действовать намного эффективнее и дольше. Повышение уровня сахара в крови при синдроме Сомоджи наблюдается, как правило, около 6-7 часов утра.
При правильном подходе синдром Сомоджи легко поддается лечению. Главное, это строго следовать всем рекомендациям лечащего врача и не превышать дозировки инсулиносодержащих препаратов.
Правила расчета дозировки инсулина
Эффективность инсулина напрямую зависит от дозировки, в которой он используется. Если вводить его в недостаточном количестве, уровень сахара в крови останется неизменным. Если же превысить дозировку, то это может привести к развитию гипогликемии.
Поэтому очень важно при развитии сахарного диабета правильно рассчитать дозировку инсулина. При этом нужно учитывать следующие нюансы:
- Регулировка дозы инсулина ультракороткого действия. Довольно часто люди, которые не следят за своим питанием, сталкиваются с таким состоянием, как постпрандиальная гипергликемия. Наступает она в тех случаях, когда пациент перед приемом пищи ввел недостаточное количество инсулина и при этом употребил больше хлебных единиц, чем положено. В таких ситуациях требуется срочное введение инсулина в повышенной дозировке.
- Коррекция дозы инсулинов пролонгированного действия зависит от показателей уровня сахара в крови в утренние и вечерние часы.
- В случае, если у больного отмечается синдром Сомоджи, дозировка препаратов пролонгированного действия в утренние часы должна быть выше на 2 единицы, чем в вечерние часы.
- При наличии в моче кетоновых тел назначаются повышенные дозы инсулина ультракороткого действия.
При этом, как уже говорилось выше, учитывается питание пациента и его физическая активность на протяжении всего дня. Из-за необходимости учета всех этих факторов установить правильную дозировку инсулина, которая будет давать эффективность в лечении диабета, сможет только врач.
Последнее обновление: Апрель 18, 2018
Источник: https://sosudy.info/insulin-ne-pomogaet-chto-delat
Больным сахарным диабетом в разных регионах России стали выдавать инсулин отечественного производства вместо привычных европейских препаратов.
Диабетики первого типа бьют тревогу: замена оригинального инсулина на биоаналог без наблюдения врача может привести к тяжелой аллергии и развитию осложнений.
Больные поставлены перед выбором: решиться на бесконтрольный эксперимент над здоровьем или покупать инсулин за свой счет, тратя огромные деньги.
У части оригинальных инсулинов, таких как Лантус (международное непатентованное наименование – инсулин Гларгин), Хумалог (инсулин Лизпро), закончилась патентная защита.
У Новорапида (инсулин Аспарт) патентная защита заканчивается летом следующего года. Это значит, что любой фармпроизводитель вправе создавать свою версию – так называемый биосимиляр.
Полноценные клинические испытания биосимиляры не проходят.
Российская компания «Герофарм» уже производит биоаналоги Гларгина и Лизпро – Ринглар и Ринлиз. Летом «Герофарм» готов выпустить на рынок биоаналог Новорапида (инсулин Аспарт) – инсулин Ринасп.
Инсулиновая помпа
Проблема в том, что, в отличие от дженериков (аналогов препаратов, синтезируемых химическим путем), биосимиляр невозможно сделать полностью идентичным оригиналу.
[attention type=red]Это медицинская биотехнология – метод производства лекарства из живых клеток (бактерий, вирусов, грибов), где условия производства оказывают существенное влияние на эффективность препарата.
[/attention]Именно поэтому, считают ученые, «сокращенная процедура регистрации, принятая для дженериков, неприемлема для биосимиляров».
Однако региональные министерства и комитеты по здравоохранению закупают препараты по международному непатентованному наименованию, то есть уже сейчас инсулинозависимым пациентам может достаться не привычный оригинальный препарат, а новый биосимиляр. И если смотреть в закупках, то, например, в Саратовской области биосимиляр Гларгин производства Уфы уже вытеснил оригинальный Лантус.
Хумалога не будет?
В конце ноября в саратовское сообщество родителей детей, больных сахарным диабетом, обратился Алексей Пустовалов из Воронежа: его сыну перестали выписывать инсулин Хумалог. Говорили – на складе нет и в ближайшее время не появится.
– Запас Хумалога (это ультракороткий инсулин, который мы колем сыну «на еду») мы собирали по сообществам диабетиков по всей стране, – объясняет Алексей.
– Слава богу, люди в помощи не отказывают – теперь у нас сформирован запас на ближайшие полгода. Впрочем, это нас не спасёт.
Воронежские эндокринологи говорят, что после Нового года Хумалога больше не будет, станут закупать его биоаналог российского производства. Поэтому по совету врачей будем переводить сына на Новорапид.
В Карелии биоаналог Хумалога – инсулин Ринлиз российской компании «Герофарм» – больным сахарным диабетом выдают с октября этого года. Ольга Охотникова, чья девятилетняя дочь болеет сахарным диабетом уже пять лет, ведет «ВКонтакте» группу «ДИА Петрозаводск».
– В Карелии, видимо, решили поставить эксперимент: малышей переводят на российские инсулины, – говорит она. – В октябре детям стали выдавать Ринлиз. Родители отказываются. Предпочитают покупать оригинальные препараты за свой счет.
Ольга Охотникова с дочерью
В Саратовской области и Алтайском крае вместо Лантуса – инсулина продленного действия – родителям детей-диабетиков начали выдавать его биоаналог Гларгин, производства компании «УфаВИТА».
Я не хочу экспериментировать на ребенке
– Я, конечно, его брать не стала, – говорит Юлия Новохатняя из Алейска, Алтайского края. – Хотя в аптеке объясняли, что Лантус и Гларгин – это одно и то же. Стала звонить в крайздрав.
Там сказали: надо пройти врачебную экспертизу. Эндокринолог должен написать заключение, почему не подходит именно этот инсулин. А для этого его нужно попробовать, «может быть, подойдет».
Но я не хочу экспериментировать на ребенке.
В Саратовской области эндокринологи советуют отказываться от препарата отечественного производства, если в выписке из стационара указано не действующее вещество, а торговое наименование препарата.
Травма головы от смены инсулина
Татьяна Петрова из Саратова уверена, что переход с инсулина на инсулин должен происходить под контролем врача. Её сын заболел сахарным диабетом первого типа 13 лет назад.
С инсулином Новорапид удалось наладить хорошую компенсацию и избежать серьезных гипогликемий (низкого сахара в крови, чреватого потерями сознания и даже комой. – Прим. РС).
Единственный раз мальчик вынужденно сменил препарат, и это закончилось травмой.
Я зареклась – никаких экспериментов, лучше куплю за свои
– У моего ребенка есть особенность – у него инсулин «разворачивается» (начинает действовать. – Прим. РС) очень быстро, – объясняет Татьяна. – Он вводит препарат после того, как поест. Однажды в Саратове долгое время не было Новорапида. И нам посоветовали попробовать Хумалог. Отличительная особенность этого инсулина – он действует быстрее.
Мой ребенок подстраховался – выдержал паузу после того как поел, подколол инсулин. Стоит, нормально со мной разговаривает. И вдруг в один момент выгнулся назад дугой и рухнул на пол. Хумалог и после еды умудрился загнать его в тяжелую гипогликемию. Результат – травма головы и выбитый палец на правой руке.
С тех пор я зареклась – никаких экспериментов, лучше куплю за свои.
Татьяна Петрова
Татьяна уверена, что нельзя просто заменить оригинальный препарат на его биоаналог. С научными статьями в руках она доказывает, что биосимиляр по своему воздействию может здорово отличаться от оригинала.
– Собрать любую молекулу вещества не трудно, – говорит она. – Вопрос в степени очистки субстанции – сколько там останется белковых «хвостов», провоцирующих аллергию, и от того, какие будут применяться консерванты, которые тоже могут вызывать реакцию. Чем ниже степень очистки, тем дешевле производство.
– У меня вопрос: почему наши биоаналоги почти в два раза дешевле оригиналов? – задается вопросом Дина Доминова из Москвы, диабетик с 23-летним стажем. – На чем производители экономят и не выйдет ли эта экономия мне боком? Я имею право это знать.
[attention type=green]Никто из диабетиков в глаза не видел клинических исследований российских биоаналогов инсулинов, отмечает Дина. А без клинических испытаний невозможно прогнозировать, как будет работать биосимиляр.
[/attention]Инсулин – это не еда, это препарат, от которого зависят мои здоровье и жизнь
– Если по Хумалогу, Новорапиду, Апидре и другим оригинальным инсулинам результаты клинических испытаний есть в открытом доступе, то по биоаналогам, произведенным в России, их нет, – объясняет Дина Доминова. – Кроме того, у меня инсулиновая помпа. Исследования этих препаратов на помпе не проводились в принципе.
– Но какая разница, если это по сути один и тот же инсулин – Лизпро меняют на Лизпро, а Гларгин на Гларгин? Почему важен производитель?
– После введения санкций у нас в России есть продукты, которые называются «сыр» и «хлеб». Но похож ли этот «сыр» на нормальный сыр? Инсулин – это не еда, это препарат, от наличия и качества которого зависят мои здоровье и жизнь.
Расходные материалы к инсулиновой помпе
– Я, честно говоря, пока ничего не могу сказать о биосимилярах, – говорит детский эндокринолог, доктор медицинских наук Надежда Райгородская из Саратова. – Мы с ними не работали, информации и опыта применения у нас пока нет.
Но несколько лет назад была похожая ситуация с гормоном роста Ростан. До его появления мы назначали гормоны роста европейских производителей. Когда появился отечественный препарат, к нему было настороженное отношение.
Но его применение широко обсуждали, в клинических испытаниях участвовали и наши пациенты. Прошло несколько лет, прежде чем настороженность пропала, и пациенты стали применять его без опасений.
Он себя зарекомендовал как хороший препарат – дети от него растут, побочных эффектов мы не наблюдаем. Конечно, есть и те, кто хотел бы использовать европейские препараты. Но сейчас выписывают только Ростан.
История с гормоном роста – любимый аргумент сторонников импортозамещения в фармацевтике. Но диабетиков он убеждает не вполне.
Дина Доминова
– На дне диабета в Доме ученых в Москве выступала Валентина Петеркова (академик РАН, специалист по детскому диабету. – Прим. РС), – говорит Дина Доминова. – Она вежливо нам сказала, что мы такое уже проходили с гормоном роста, когда всех в нем нуждающихся переводили на отечественный препарат.
Много было возмущений, но тем не менее всех на него перевели. Была ли альтернатива, спросили мы. Нет, альтернативы не было. Импортные гормоны просто перестали завозить в Россию. Когда у тебя выбор – колоть хоть какой-то препарат или никакого, понятно, что ты выберешь хоть какой-нибудь.
Далее она сказала, что, если вы обнаружили у себя аллергию на биосимиляр, приезжайте к нам в Эндокринологический научный центр (ЭНЦ), будем разбираться. То есть, положим, ребенок или взрослый из Владивостока, с Сахалина, должен сначала получить направление, подождать очередь месяца три, прилететь в Москву и начать обследование.
А что делать эти три месяца, что ты ждешь очереди? Колоть препарат, на который у тебя аллергия? Или покупать за свои?
[attention type=yellow]О том, что должна быть свобода выбора препаратов, говорят все без исключения диабетики: и те, кто готов попробовать перейти на российские инсулины, и те, кого это пугает.
[/attention]– Для нас, диабетиков, важна компенсация, – говорит диабетик и инстаграм-блогер Нюра Шарикова.
– У кого-то может быть аллергия и на импортный инсулин (как биопрепарат, любой инсулин вызывает иммунную реакцию организма. – Прим. РС). У меня, например, на многие инсулины аллергия.
Так что я за то, чтобы мы пробовали, но только под присмотром врачей. И чтобы был выбор – остаться на своем препарате, если новый тебе не подошел.
В критической ситуации все средства хороши, лишь бы выжить
– То, что начали выпускать российские инсулины, – это хорошо, – говорит Татьяна Петрова. – На случай всеобъемлющих санкций или, не дай бог, войны, когда не до жиру, быть бы живу, отечественный препарат будет спасением.
В критической ситуации все средства хороши, лишь бы выжить.
А вот когда пациент месяцами или годами налаживал компенсацию, вычислил на своём инсулине все дозы, коэффициенты и паузы, опытным путём на каждый продукт, и тут получает другой инсулин, на котором всё нужно сначала начинать – радости мало.
Проблема в том, что система госзакупок уже практически закрыта для оригинальных инсулинов европейского или американского производства. В 2015 году в рамках «антикризисного плана» правительство РФ выпустило постановление №1289, которое гласит, что если в тендере участвуют два российских препарата отечественного производства, то препарат зарубежный к конкурсу уже не допускается.
Карельские родители уже покупают своим детям инсулин за свой счет. С проблемами сталкиваются даже в столице.
– В этом году в Москве очень плохо с Хумалогом, – объясняет Дина Доминова. – Весной, когда по рецептам я получить препарат не могла, я покупала его самостоятельно. Упаковка обошлась мне в 2700 рублей. На месяц таких упаковок мне нужно две. Так как у меня третья группа инвалидности, то мне положена пенсия – она составляет 5400 рублей.
Сумма только на диабет будет 25 тысяч рублей
Для того, чтобы добиваться хорошей компенсации, и соответственно как можно дольше жить без осложнений, Дина только на обслуживание диабета тратит 20 тысяч в месяц.
В эту сумму входят покупка тест-полосок, обслуживание непрерывного мониторинга глюкозы крови, покупка расходных материалов для инсулиновой помпы.
И хотя с 2019 года расходники к помпе должен оплачивать федеральный бюджет, далеко не все диабетики на помповой терапии стали получать её в начале года.
– Многим из нас первые расходники выдали только в ноябре, – говорит Дина. – Если к этому добавятся еще и инсулины, то сумма только на диабет будет 25 тысяч рублей. А ведь нужно еще проходить регулярное обследование – проверять глаза, почки.
[attention type=red]При всем моем уважении к бесплатной медицине, она находится на низком уровне. Стоимость консультации у простого доктора в ЭНЦ 2500 рублей. Чем выше у доктора звание, тем выше цена за прием. А потом, если появляются осложнения, то лечение тоже стоит денег.
[/attention]Сколько средств у меня уходит на то, чтобы поддерживать организм в сносном состоянии, я подсчитать затрудняюсь. Но выбора у меня нет.
В связи с политической обстановкой
Впрочем, впадают в панику далеко не все диабетики. В ноябре Нюра Шарикова, опубликовала в своем инстаграм-блоге @dia_status несколько постов на тему внедрения биоаналогов инсулинов, произведенных российскими компаниями.
Не сегодня-завтра объявят очередные санкции, и могут на вообще все зарубежные лекарства наложить запрет
«Российские инсулины производителей «Герофарм», «Медсинтез», «Фармстандарт» прошли успешные клинические испытания. Минздрав выдал на них регистрационные удостоверения, и они были внесены в государственный реестр лекарственных средств. Во многих регионах уже производится закупка российских инсулинов. Зачастую исключительно только их, без их зарубежных аналогов.
ВАЖНО ЗНАТЬ! Российские инсулины соответствуют стандартам GMP. Это означает, что препарат надлежащего качества (соответствует требованиям стандарта), соответствует аналогам и его можно применять. GMP – это серьезный стандарт. Паниковать рано, да и бесполезно: от паники никому никогда лучше не становилось. Сначала следует во всем разобраться», – написала она.
– Российский инсулин все равно будет, бороться против его появления бесполезно, да и не нужно, – объясняет она свою позицию. – Им будут обеспечивать диабетиков. И это хорошо. Хорошо, что есть компания «Герофарм», которая занимается научными разработками и производством инсулинов. Все знают, какая у нас сейчас политическая ситуация.
Не сегодня-завтра объявят очередные санкции, и могут – это вполне возможно – на вообще все зарубежные лекарства или же на какой-то компонент инсулина наложить запрет. И мы, диабетики, будем вынуждены или умирать, или переходить на быстро-быстро подготовленный, непроверенный препарат. Выбора у нас уже не будет.
Поэтому я за то, чтобы отечественный инсулин был, чтобы в любой ситуации мы были обеспечены лекарством.
Нюра Шарикова
По мнению блогера, ситуация вокруг отечественных инсулинов нагнетается из-за того, что фармакологические компании отказываются публиковать результаты клинических испытаний. Сейчас Нюра и несколько её друзей добиваются встречи с представителями компании «Герофарм» и ответа на вопрос по проведенным клиническим испытаниям. Пока «Герофарм» ответа не дает.
Источник: https://www.svoboda.org/a/30312792.html