Лимфома селезенки
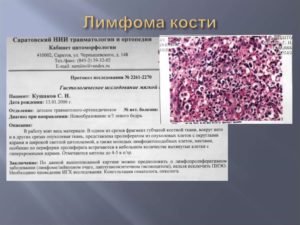
Поражение тканей и клеток лимфатической системы в медицине называется лимфомой. Заболевание носит злокачественный характер и относится к разряду вялотекущих. Лимфома с поражением селезенки считается редким явлением, по причине того, что этот лимфоидный орган, часто способен защитить себя от развития заболевания самостоятельно.
Классификация
Лимфома селезенки разделяется в соответствии с международной классификацией болезней десятого пересмотра (МКБ 10), при этом учитываются особенности развития болезни и симптоматика.
Основные виды:
- Заболевание Ходжкина или лимфогранулематоз. При лимфоме Ходжкина патология характеризуется довольно хорошим прогнозом на выздоровление. Главное отличие в данной классификации – это гигантские клетки Рид — Березовского — Штернберга;
- Неходжкинская лимфома(часто именуется, как лимфосаркома селезенки). Данный вид включает в себя ряд различных лимфоидных патологий, которые отличаются структурой злокачественных клеток; характеризуется быстрым распространением патологии по организму человека;
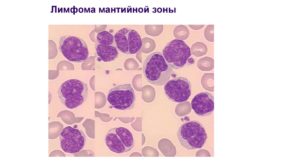
- Лимфома мантийной зоны селезенки. Это вид неходжкинских лимфом, но требует отдельного внимания, так как сопровождается быстрым ростом и развитием хромосомных мутаций;
- Плазмоцитома– самый редкий вид поражения, диагностируется в единичных случаях, характеризуется лимфоцитозом и сбоем в выработке белка.
Селезёнка редко выступает в качестве первичного органа поражения, чаще всего очаг болезни расположен в иной области организма. Вне зависимости от вида, процесс начала развития патологии сопровождается воспалением лимфоузлов, расположенных ближе всего к пораженному органу.
Клиническое стадирование
В медицине принято выделять несколько стадий лимфомы с поражением селезенки, которые зависят от степени развития патологии в организме:
- Первая стадия сопровождается болевым синдромом лимфатического узла при пальпации (характерно для поверхностного узла). Локализация в данном случае ограничена единичным увеличенным лимфоузлом.
- На второй стадии раковыми клетками поражаются несколько региональных лимфоузлов, болезнь может затрагивать узлы другой области организма, а также наблюдается частичное поражение близлежащих органов
- Третья стадия болезни характеризуется увеличением селезенки в размерах, поражением большей части других органов области, под удар попадают лимфатические узлы диафрагмы.
- При достижении 4 стадии патологии увеличенный орган можно почувствовать при пальпации, а раковое метастазирование достигает удаленных зон по всему организму.
Причины развития заболевания
Для понимания причин развития злокачественного заболевания селезенки, важно знать строение данного органа и его функции.
Самым уязвимым местом считается маргинальная зона – место, где соединяются лимфоидная и кровеносная части. Именно в этой зоне скапливается большая часть вредных микроорганизмов, с которыми данный защитный орган должен справляться самостоятельно.
В некоторых случаях поражению подлежит зона мантии, причины этого до сих пор не изучены полностью.
Принято выделять ряд инфекций и факторов, которые могут привести к развитию онкологических заболеваний:
- ВИЧ;
- вирус Эпштейна-Барр;
- генетическая предрасположенность;
- гепатит.
Специалисты за долгую историю изучения данной патологии не смогли прийти к единому мнению о причинах ее возникновения. В большинстве случаев – это влияние различных внешних факторов на ослабленный иммунитет.
Лимфома маргинальной зоны селезенки считается нечастым диагнозом, но при этом одним из самых сложных, со специфической симптоматикой. Не так давно было принято решение выделить ее, как отдельное заболевание из классификации неходжкинских патологий. Еще больше информации о лимфоме в статье: Лимфома как онкологическая патология лимфатической системы.
Симптомы заболевания
Большую сложность в своевременном диагностировании заболевания играет отсутствие явных симптомов. На ранних стадиях практически отсутствуют признаки. В редких случаях болезнь обнаруживается, если поступают жалобы на:
- слабость;
- утомляемость;
- потливость.
Чаще всего лимфому селезенки выявляют на более поздних стадиях, когда тревожные симптомы начинают доставлять дискомфорт. При появлении тяжести в левом подреберье, снижении аппетита и необоснованных скачков температуры незамедлительно нужно обратиться к врачу. Такие симптомы могут говорить и об иных заболеваниях желудочно-кишечного тракта.
О явной злокачественности патологии говорит наличие ряда симптомов в течение длительного времени (В-симптомы):
- ощущение тяжести в районе селезенки;
- постоянное чувство слабости;
- нестабильная температура тела;
- бессонница;
- беспричинная раздражительность;
- увеличение лимфоузлов;
- сбой в работе ЖКТ;
- быстрое насыщение минимальным количеством пищи и, как следствие, потеря веса;
- спленомегалия (характерный симптом поздних стадий болезни).
Явные проблемы с желудочно-кишечным трактом, вплоть до развития язвы желудка, может быть свидетельством лимфомы мантийной зоны селезенки.
Диагностика лимфомы селезенки
Диагностика сильно осложняется низкой злокачественностью болезни на ранних стадиях. Чаще всего обнаруживается при проведении обследований, направленных на поиск иного заболевания. Современная медицина все чаще советует проходить профилактические осмотры, которые позволяют на ранних стадиях обнаружить опасные патологии.
Для определения наличия или отсутствия лимфомы назначают следующие процедуры:
- Забор крови и проведение биохимического и общего анализа.
- Биопсия селезеночных тканей;
- Биопсия тканей лимфатических узлов;
- Компьютерная томография (КТ) брюшной полости, малого таза;
- Магнитно-резонансная томография (МРТ);
- Ультразвуковое исследование (УЗИ).
Очень важным является проведение КТ, которое позволяет выявить минимальные изменения в размерах лимфатических узлов и пресечь дальнейшее развитие патологии на ранних стадиях.
Лечение и прогноз
После проведения ряда инструментальных и лабораторных обследований, выявив гистологический характер болезни, врач сможет назначить необходимой лечение.
Встречаются случаи индолентной болезни, когда лечить лимфому селезенки радикальными методами не нужно, пациент регулярно наблюдается у гематолога (или онколога) и сдает анализы, для определения характера развития патологии.
Терапевтическое или радикальное лечение назначается в случаях обнаружения ряда особенностей заболевания:
- Аутоиммунные изменения;
- Снижение эритроцитов, тромбоцитов и лейкоцитов в крови;
- Усиление болевых ощущений;
- Рост интенсивности В-симптомов;
- Стабильное увеличение региональных лимфоузлов.
В современной медицинской практике проводят лекарственную терапию с помощью препарата Ритуксимаб. Важно, что, как и любое другое медикаментозное средство, прописывает его исключительно врач, чаще всего лечение проводится курсами с определенной дозировкой. В отдельных случаях назначается комплекс различных препаратов для проведения химиотерапии.
Если лекарственные методы не помогают справиться с прогрессирующим заболеванием, то прибегают к радикальным способам решения проблемы. Спленэктомия – медицинское обозначение хирургического удаления селезенки.
Несомненно, такое решение принимается в самых запущенных случаях, однако, как показывает практика, позволяет предотвратить распространение болезни по организму. Чаще всего назначается при тяжелых формах патологии.
[attention type=yellow]Прогнозировать развитие злокачественной патологии довольно сложно, многое зависит от стадии, на которой обнаружено заболевание. Если не поражены кровеносная система, костный мозг, то почти в 95% прогноз благоприятный.
[/attention]Нельзя медлить с проведением обследования, чтобы не допустить перехода в крупноклеточную форму лимфомы с поражением жизненно важных систем.
Источник: https://limfosistema.ru/bolezni-limfouzlov/rak/limfoma-s-porazheniem-selezenki
Лимфома маргинальной зоны: что такое, симптомы, причины возникновения, лечение, прогноз
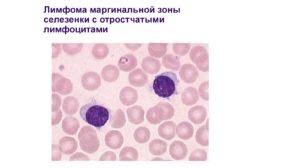
Патологический процесс, который является одной из разновидностей В-клеточной лимфомы неходжкинского типа, в медицине называется лимфомой маргинальной зоны. Это относительно редкое заболевание, которое длительное время протекает без проявления характерной клинической картины.
Первые признаки развития патологии появляются уже на поздних стадиях, что значительно затрудняет диагностику в начале течения процесса. Выбор тактики проведения терапевтических мероприятий основывается на таких показателях, как стадия онкозаболевания и степень его распространенности.
Что такое
Лимфома – это злокачественный патологический процесс, для которого характерно поражение лимфатической ткани, узлов и внутренних органов раковыми клетками.
Заболевание развивается быстрыми темпами, чему способствует движение атипичных лимфоцитов за счет лимфосистемы и кровотока.
Маргинальная зона представлена в виде области, где граничит белый и красный лимфоузлы, и располагается около маргинального синуса.
Экстрадональная
В формировании данной разновидности принимают участие несколько типов патологических клеток. Кроме того, что опухоль поражает лимфатические узлы, она также может распространяться на область желудка.
В пораженных тканях можно обнаружить большое количество инфильтратов, местом локализации которых становится слой эпителия, покрывающего орган. При этом ткани, расположенные вокруг очага поражения, отторгаются.
Фолликулярная
Опухоль имеет минимальный уровень злокачественности местом локализации в большинстве случаев становится поверхность лимфоузлов. Несмотря на то что процесс имеет низкую злокачественность, полное излечение диссеминированной формы возможно лишь в редких случаях.
Кроме того, что такая форма имеет общую для всех лимфом симптоматику, она может развиваться бессимптомно до завершающей стадии течения патологического процесса. В большинстве ситуаций обнаружить ее удается только тогда, когда поражается костный мозг.
Мантийная
Это патологический процесс, который локализуется в мантийной зоне лимфатического узла. Отличие данной формы в том, что она имеет высокую степень злокачественности и агрессивное развитие. Атипичными клетками прежде всего поражаются лимфоузлы, желудочно-кишечный тракт и селезенка.
Такая разновидность лимфомы часто выражается в инфильтративной форме, при которой происходит поражение всех слоев органа, в результате чего быстро происходит нарушение его функционирования.
Прогноз в этом случае будет неблагоприятный, так как обнаруживают болезнь уже на последнем этапе течения.
Из малых лимфоцитов
Сюда также относят лимфоидную лейкемию хронического характера. Оба эти заболевания имеют сходство в клиническом течении и происхождении. Отличаются между собой только степенью поражения сосудов системы кроветворения и вовлечения в процесс периферической крови.
При заболевании из малых лимфоцитов раковые клетки в составе кровяной жидкости отсутствуют. Во втором случае их обнаруживается большое количество, при этом отмечается их свободная циркуляция по кровотоку, что приводит к их скоплению в костном мозге, лимфатических узлах и других внутренних органах.
Из клеток зоны селезенки
Злокачественная опухоль имеет точную локализацию, на фоне чего происходит полное поражение органа. Патологический процесс уже на ранних этапах сопровождается характерной симптоматикой, проявляющейся в виде увеличенных размеров селезенки, которые без труда обнаруживаются во время пальпирования пораженного участка.
По мере прогрессирования происходит сдавливание опухолью кишечника и желудка, что приводит к нарушению их нормальной работы.
Лимфоплазмоцитарная
Опухолевое образование развивается медленными темпами. Поражению подвергаются не только узлы лимфатической системы, но и отдаленные жизненно важные органы.
Болезнь в редких случаях может проявляться сопутствующими симптомами в начале своего развития. Однако выявить онкологический процесс можно при проведении лабораторного исследования кровяной жидкости. О наличии заболевания будут свидетельствовать показатели гемоглобина и низкая скорость оседания эритроцитов.
Одним из наиболее характерных признаков являются высыпания на поверхности кожного покрова, которые распространяются по всему телу пациента.
Нодулярная В-клеточная
Местом локализации становятся лимфоузлы с распространением раковых клеток по всей территории. В большинстве случаев поражению подвергаются паховая область, подмышечные впадины и шея.
Стадии
Кроме того, что лимфома маргинальной зоны классифицируется на несколько форм, она также проходит 4 стадии в своем формировании.
Первая
Поражению может подвергаться один или несколько узлов, состоящих в оной региональной группе. При наличии подстадии IЕ уже охватывается и сам орган с максимальным поражением лимфоидной ткани, который расположен с той же стороны, что и узлы.
Вторая
Поражаются все региональные узлы, локализующиеся на одной стороне. Подстадия IIЕ характеризуется распространением ракового процесса на рядом расположенные ткани и органы.
Третья
Охватываются все структуры, расположенные с двух сторон по отношению к диафрагме. В этом случае различают три подстадии:
- 1 – нелокализованно поражаются экстралимфатические органы и ткани;
- 2 – опухоль распространяется на селезенку;
- 3 – поражается костный мозг.
Четвертая
На этом этапе отмечается отдаленное метастазирование, при котором наблюдается полное или частичное нарушение работы пораженных органов и систем.
Причины
До настоящего времени установить точные предрасполагающие факторы, способствующие развитию онкологического процесса, так и не удалось. Вероятность появления заболевания возрастает на фоне аутоиммунных патологий и хронического инфицирования организма.
К основным причинам, повышающим риск появления болезни, относят:
- синдром Шергена;
- наличие бактерии пилори;
- инфекции хронической формы;
- тиреоидит Хашимото;
- заболевания аутоиммунного характера.
Кроме того, выделяют несколько возбудителей, которые также могут выступать в качестве провокаторов формирования лимфомы маргинальной зоны. К ним относят боррелии, хламидию, кампилобактерии и вирус Эпштейна-Барра.
Симптомы
При наличии лимфомы неходжкинского типа в первую очередь проявляются неспецифические признаки:
- повышение температурного показателя;
- отсутствие аппетита;
- стремительная потеря в весе;
- быстрое насыщение;
- чрезмерное потоотделение.
Начало патологии сопровождается увеличением пораженного органа. При незначительном механическом воздействии можно почувствовать болезненные ощущения.
По мере прогрессирования происходит начинают увеличиваться лимфоузлы, которые также сопровождаются болезненностью и дискомфортом. После еды пациента может тошнить.
Третья степень характеризуется значительным увеличением органа в размере, в результате чего происходит сдавливание рядом расположенных тканей и систем.
На завершающей стадии клиническая картина становится ярко выраженной. Боли приобретают регулярный характер и не купируются обезболивающими медикаментозными средствами.
Диагностика
При подозрении на лимфому маргинальной зоны в первую очередь проводят анализ кровяной жидкости. Данная процедура необходима для оценки общего состояния больного и работы некоторых органов, например, печени или почек.
Чтобы поставить максимально точный диагноз, проводится гистологическое исследование фрагмента пораженной ткани, которую извлекают в ходе проведения биопсии. Основная задача такого метода заключается в точном подтверждении или опровержении наличия злокачественных клеток.
Также важно проведение дифференциальной диагностики, которая позволит исключить такие патологические процессы, как болезнь Ходжкина.
[attention type=red]При обнаружении неходжкинской лимфомы дальнейшее исследование продолжается. Для получения более полной картины могут быть назначены такие методы, как компьютерная и магниторезонансная томография, ультразвуковое исследование.
[/attention]На основании полученных результатов ставится окончательный диагноз с установлением стадии и типа онкологического процесса.
Лечение
Выбор тактики проведения терапевтических мероприятий также основывается на стадии заболевания и его форме.
Распространенные виды
Для этого типа патологических процессов могут применяться разнообразные методы терапии.
Аналогами пурина
Здесь специалисты отдают предпочтение Флударабину. Положительный результат наблюдается у 84 процентов пациентов. При одновременном использовании Митоксантрона данный показатель составляет 91%.
Алкилирующими агентами
На злокачественные клетки воздействуют Хлорамбуцилом и Циклофосфамидом. Их вводят в виде инъекции. Благодаря такому воздействию рост атипичных клеток прекращается в 75 процентах случаев.
Комбинированная химиотерапия
Благодаря такому лечению положительный эффект достигается в большинстве случаев. Кроме того, значительно снижается риск повторного появления заболевания. При таком лечении используются такие препараты, как Оксалиплатин, Лейковорин, 5-ФУ и Иринотекан.
Аллогенная трансплантация
Суть данного вмешательства заключается в пересадке костного мозга. После проведения хирургического вмешательства появляется возможность применения химиотерапии.
Паллиативная лучевая терапия
Относится к вспомогательным методам лечения лимфомы, когда заболевание не поддается излечению. Такая терапия позволяет значительно снизить выраженность клинической картины и облегчить жизнь больного.
Локализованные стадии
Если патология диагностируется на ранних этапах и характеризуется минимальными очагами поражения, то специалисты применяют два основных метода лечения.
Радиотерапия
На злокачественную опухоль воздействуют ионизирующим излучением. Продолжительность и доза облучения в каждом случае подбираются индивидуально и только специалистом.
В этом случае состояние опухоли просто постоянно контролируется врачами. Такая тактика возможна только в том случае, если область поражения имеет незначительные объемы и не проявляется соответствующими признаками.
Осложнения
При длительном отсутствии терапевтических мероприятий происходит рост опухоли, в результате чего начинают сдавливаться соседние органы, что снижает или прекращает и нормальное функционирование. Кроме того, заболевание отличается высокой агрессивностью, что может привести к метастазированию на отдаленные органы и системы.
Прогноз
При своевременном диагностировании онкологической болезни раннее лечение способствует достижению положительной динамики. Продолжительность жизни в течение 1 лет и более наблюдается в этом случае у 95 процентов больных.
При агрессивной форме патологии и отсутствии терапии прогноз неблагоприятный. Иногда наступает летальный исход.
Профилактика
Каких-либо специфических профилактических мер для предотвращения заболевания не существует. Нужно только внимательно относиться к своему здоровью и при малейших изменениях в организме обращаться за консультацией к специалистам.
Также рекомендуется регулярно сдавать кровь на анализ. Это позволит выявить наличие злокачественных болезней на более ранних сроках.
Лимфома маргинальной зоны при вовремя поставленном диагнозе поддается успешному достижению длительной ремиссии. Если лечение начато поздно, то прогнозы будут неблагоприятными.
Источник: https://onkologia.ru/onkogematologiya/limfoma-marginalnoy-zony/
Лимфома маргинальной зоны селезенки: прогноз, симптомы и лечение
Эндокринолог высшей категории Анна Валерьевна
43579
Дата обновления: Март 2020
Лимфома маргинальной зоны селезенки – редкая разновидность неходжкинской В-клеточной лимфомы, которая относится к классу вялотекущих новообразований.
Лимфома селезенки протекает бессимптомно и часто выявляется в ходе профилактических осмотров. Симптоматика проявляется уже на поздней стадии заболевания.
Выбор лечения зависит от степени распространенности и стадии злокачественного заболевания.
В чем суть заболевания?
Средний возраст выявления лимфомы составляет от 50 до 70 лет, больший процент заболеваний проявляется у мужчин
Лимфома из клеток маргинальной зоны – редкое заболевание белых кровяных клеток, называемых В-лимфоцитами.
Лимфомы маргинальной зоны можно условно подразделить на узловую, селезеночную и экстранодальную формы: узловые появляются из лимфатических узлов, а селезеночные – из селезенки. Экстранодальная лимфома маргинальной зоны является наиболее распространенной формой и возникает из так называемой связанной со слизистой оболочкой лимфоидной ткани.
Вышеперечисленные формы очень похожи по своему происхождению, но клиническая картина существенно отличается. Узловая лимфома обычно проявляется в виде отека лимфатических узлов в области шеи или паха.
Характерным признаком селезеночной лимфомы является увеличение селезенки, которое может сопровождаться болью, вздутием живота и потерей аппетита.
У пациентов могут возникать и неспецифические симптомы – дискомфорт в области живота, тошнота, изжога и потеря веса.
Лимфома из различных клеток маргинальной зоны встречается редко. Узловая и селезеночная лимфома составляет всего от 1 до 2% от всех неходжкинских лимфом. Экстранодальная форма более распространена – от 7 до 10%.
[attention type=green]Средний возраст выявления лимфомы составляет от 50 до 70 лет. Мужчины немного чаще заболевают, чем женщины.
[/attention]Распространенность заболевания несущественно различается в развитых странах, поэтому эпидемиологические данные не представляют ценной информации.
В международной классификации болезней 10-го пересмотра (МКБ-10) лимфома селезенки обозначается кодом C83.0.
Причины развития
Точная причина развития заболевания не установлена. Риск развития лимфомы селезенки в основном повышается за счет аутоиммунных заболеваний и хронических инфекций.
Основные факторы риска:
- аутоиммунные заболевания;
- тиреоидит Хашимото;
- лимфоэпителиальный сиаладенит (синдром Шегрена);
- хронические инфекции, в том числе ВИЧ-инфекция и гепатиты;
- заражение хеликобактер пилори
Другие возбудители, которые могут вызывать лимфому:
- кампилобактерии;
- хламидии;
- боррелии;
- вирус Эпштейна-Барра.
Терапия агрессивной лимфомы маргинальной зоны
Агрессивные неходжкинские лимфомы быстро распространяются в организме. Важнейшей процедурой в их лечении является химиотерапия – применение препаратов, подавляющих рост клеток. Цель химиотерапии – полностью уничтожить клетки лимфомы и таким образом вылечить пациента.
Антитела также используются в лечении лимфомы селезенки. Они специфически связываются с клетками лимфомы, что делает их узнаваемыми для собственных защитных клеток организма.
Агрессивные лимфомы не поддаются лечению только антителами, поэтому назначается в комбинации с химиотерапией.
Если после химиотерапии остаются части опухоли, проводится лучевая терапия с целью снижения риска рецидива заболевания.
Терапия вялотекущей лимфомы селезенки
Вводится исключительно внутривенно, в виде инфузий (капельниц), применение в период беременности и кормлении грудью запрещено
Важным методом лечения индолентной В-клеточной лимфомы из маргинальной зоны на ранних стадиях является лучевая терапия. Радиотерапия примерно в половине случаев помогает подавить рост опухоли.
Опыт показывает, что раннее лечение некоторых неходжкинских лимфом ухудшает качество жизни пациентов, не принося никакой пользы для выживания.
[attention type=yellow]Поэтому лечение часто начинается только тогда, когда появляются клинические симптомы.
[/attention]Лечение на поздних стадиях лимфосаркомы нацелено на то, чтобы замедлить течение болезни, бороться с симптомами, избегать осложнений.
Лечение состоит из химиотерапии, которая используется для уменьшения массы опухолевых клеток, как правило, в сочетании с терапией моноклональными антителами.
Наиболее распространенным антителом, используемым при низкосортной лимфоме, является Ритуксимаб. Другие препараты – кортизон – могут использоваться в качестве дополнения.
Новая разработка – так называемые «ингибиторы сигнального пути Wnt». Новая группа препаратов с высокой эффективностью подавляет рост опухолевых клеток. Пациентам при лимфоме маргинальной зоны назначают преимущественно ингибиторы тирозинкиназы Брутона.
Неходжкинская лимфома: что это такое, симптомы, лечение, причины
Лимфома — один из видов рака, который поражает лимфатическую систему. Лимфатическая система состоит из лимфатических узлов, которые объединены мелкими сосудами.
Специалисты разделяют данный вид рака на лимфомы Ходжкина и неходжкинскую лимфому (другое название Нон ходжкинская). Отличаются они по строению клеток.
Неходжкинская лимфома поддается лечению хуже, чем лимфомы Ходжкина, реакция на медикаментозное вмешательство непредсказуема.
Данное наименование группы заболеваний вошло в обиход с 1971 года ученым Бильротом.
Ведущие клиники в Израиле
Ассута
Израиль, Тель-Авив
Ихилов
Израиль, Тель-Авив
Хадасса
Израиль, Иерусалим
По статистике, прогноз жизни таков, что всего 25% больных излечиваются от данного недуга.
Но существуют несколько факторов, влияющих на исход заболевания. Этими факторами являются своевременное обращение в лечебное учреждение, правильная диагностика, квалифицированное лечение, возраст и даже пол больного.
[attention type=red]Так, согласно исследованиям, неходжкинской лимфомой женщины болеют значительно реже, чем мужчины. Также встречается чаще у пожилых и взрослых, нежели у детей.
[/attention]Но если болезнь обнаружена у детей (чаще старше 5 лет) или подростков, то НХЛ может спровоцировать новые заболевания в системе органов и часто это приводит к смерти.
Пересадка костного мозга
Трансплантация костного мозга (стволовых клеток) необходима после агрессивного воздействия лучевой и химиотерапии на злокачественные клетки лимфомы, на фоне чего произошло значительное нарушение функции системы кроветворения. Введение здоровых стволовых клеток костного мозга в организм больного способствует его восстановлению после проведенного лечения.
Для трансплантации может быть использован биоматериал самого пациента либо донора, совместимого с ним по иммунологическим факторам. После проведения процедуры в 80% случаев есть шансы добиться устойчивой продолжительной ремиссии даже у тяжелых больных.
Пересадка костного мозга относится к сложнейшим и дорогостоящим мероприятиям.
Процедура трансплантации похожа на обычное переливание крови — реципиенту вводится собственный или донорский костный мозг или стволовые клетки, забранные из периферической или пуповинной крови.
Все этапы — от подготовительного до реабилитационного — осуществляются под непрерывным контролем квалифицированного медицинского персонала.
Стоимость трансплантации костного мозга в Москве составляет от 1 млн руб., в Санкт-Петербурге и других городах России — от 2 млн и выше. Зарубежные медучреждения предлагают эту услугу за сумму от 100 тысяч долларов.
В какие клиники можно обратиться?
- Институт детской гематологии и трансплантологии им. Р. М. Горбачевой, г. Санкт-Петербург.
- Гематологический научный центр (ГНЦ) Минздрава РФ, Москва.
- Клиника «Ассута», г. Тель-Авив, Израиль.
- Клиника «Шарите», г. Берлин, Германия.
Причины НХЛ
За последние годы данный вид рака имеет тенденцию к нарастанию. Особенно часто данное заболевание встречается у людей старше 40 лет и занимает шестое место по смертности среди злокачественных болезней.
При таком раскладе, естественно, учеными делаются попытки изучить истинную причину болезни. Но на сегодняшний день достоверная причина до конца не установлена.
Исходя из наблюдений, изучений историй болезней пациентов, медики выделили некоторые причины возникновения неходжкинской лимфомы.Рассмотрим их:
- Наследственность. Как часто наблюдается во многих раковых заболеваниях, если кто-то в роду перенес рак, то риск болезни у следующего поколения высок. Также обстоит дело с неходжкинской лимфомой. Точных лабораторных исследований, доказывающих это, нет. Но есть статистические наблюдения, подтверждающие данный фактор.
- Пожилой возраст и ожирение. Часто болезнь возникает после 60 лет. Возможно, это связано с различной этиологией, приобретенной в силу возраста больного.
- Экология. Установлено, что в районах, где произошла техногенная катастрофа, люди часто подвергаются онкологическим заболеваниям, в том числе и лимфомам.
- Вирусные инфекции. Было доказано, что ВИЧ, вирус Эпштейна-Барра, тяжелые формы гепатита могут спровоцировать возникновение лимфомы, в силу того, что угнетают иммунитет человека
- Радиация. Если больной перенес рак, лечась лучевой терапией, риск возникновения лимфомы возрастает. Это связано с тем, что при лучевой терапии, здоровые клетки крови деформируются. Это может спровоцировать появление одного из видов лимфомы.
Этот список неокончателен. Ученые также изучают влияние вредных привычек, таких как курение, алкоголь, некоторых медикаментов, различного вида канцерогенов на кроветворение у человека.
Причины и разновидности опухолей лимфоидной ткани
крупные узлы человеческого тела, поражаемые лимфомой
Наш организм в процессе жизни постоянно встречается с множеством вредоносных факторов и воздействий, инородными агентами и микроорганизмами, защиту от которых обеспечивает лимфоидная ткань.
По всему организму рассеяна гигантская сеть лимфатических узлов, связанных тонкими сосудами и выполняющих роль своеобразных фильтров, улавливающих из лимфы все чужеродное и опасное.
Также лимфоузлы задерживают в себе и опухолевые клетки при раке различной локализации, тогда говорят о метастатическом их поражении.
Для выполнения барьерных функций и участия в иммунной защите лимфатические узлы снабжены целым комплексом зрелых и созревающих клеток лимфоидного ряда, которые сами могут стать источником злокачественной опухоли. При неблагоприятных условиях или наличии мутаций нарушается процесс дифференцировки (созревания) лимфоцитов, незрелые формы которых и составляют новообразование.
Лимфома всегда растет вне костного мозга, поражая лимфоузлы или внутренние органы – селезенку, желудок и кишечник, легкие, печень. По мере развития опухоли клетки ее могут выселяться за пределы первичной локализации, метастазируя подобно раку и попадая в другие органы и костный мозг (лейкемизация лимфомы).
рисунок: лимфома 4 стадии, метастазами поражены органы-мишени, показана лейкемизация лимфомы
Причинами лимфом и лимфосарком считаются:
- Вирусная инфекция (инфицирование вирусом Эпштейн-Барр, Т-лимфотропным вирусом, ВИЧ, вирусом гепатита С и др.).
- Иммунодефициты – врожденные или приобретенные на фоне ВИЧ-инфекции, после лучевой терапии или применения цитостатиков.
- Аутоиммунные заболевания – системная красная волчанка, ревматоидный артрит.
- Генетические аномалии – транслокации, когда гены перемещаются из одной хромосомы в другую, разрывы последовательностей ДНК и т. д., в результате чего нарушается клеточной деление и созревание лимфоцитов.
- Внешние канцерогенные факторы – поливинилхлориды, диоксин, некоторые гербициды.
Признаки болезни
Клиническая картина при неоджкинской лимфоме весьма яркая. В первую очередь страдает лимфоидная ткань. Данная группа лимфом проявляет себя в трех стадиях:
- Увеличение одного или многих лимфатических узлов. П преимущественно их увеличение наблюдается на шее, подмышках, паху. Нередко на ощупь они становятся болезненными.
- Лимфома поражает внутренние органы, Это явление носит название экстранодальная опухоль. Так, например, возникает лимфома желудка, центральной нервной системы, конъюнктивы и т.д. При этом наблюдается тошнота, рвота, падает зрение, усиливаются головные боли. Если лимфома поражает дыхательные пути, возникает хронический кашель, сопровождающийся болью в грудине.
- Человек резко теряет в весе, вплоть до анерексии, повышается температура до лихорадочного состояния.
Стадии неходжкинской лимфомы (НХЛ) с категориями
Стадии:
- I стадия имеет 2 подстадии: I: вовлечена одна область лимфатического узла (например, миндалина);
- IE: вовлечен один орган или область вне лимфатических узлов;
- II: вовлечено две или более областей лимфатических узлов, и оба находятся выше или ниже диафрагмы;
- III: вовлечены области лимфатических узлов выше и ниже диафрагмы (например, шея, грудь и живот);
- вовлечением одного или нескольких органов, которые не являются частью лимфатической области, а находятся в лимфатических узлах вблизи этих органов;
Категории:
- E — «E» означает экстранодальный и указывает на то, что лимфома распространяется на область или орган за пределами лимфатической системы
- S — «S» означает селезенку, и указывает на то, что лимфома находится в этом органе
- X — «X» означает «крупногабаритное заболевание». Это узловая масса, наибольший размер которой обычно составляет более 10 см или более треть диаметра грудной клетки при рентгенографии
Когда все диагностические и стадированные исследования завершены, врач оценит информацию, определит подтип НХЛ, определит, какие участки тела задействованы, и начнет обсуждать варианты лечения с пациентом.
Классификация заболевания
НХЛ имеет 4 степени развития и 3 типа течения болезни. От степени и типа заболевания зависят выбор метода лечения и прогноз. Рассмотрим их:
- Первая стадия наиболее легкая, так как болезнь пока себя никак не проявляет. Возможны лишь некоторые изменения в анализе крови. Возможны единичные увеличения лимфоузлов.
- Вторая стадия характеризуется первичными изменениями во внутренних органах, возможны опухоли в периферийных лимфоузлах.
- Третья стадия демонстрирует явные признаки болезни. Распространяется на обе стороны диафрагмы и брюшную полость.
- Четвертая стадия характерна поражением центральной нервной системы, костного мозга, и скелета. Этот этап неходжкинской лимфомы является самым тяжелым как для пациента, так и для специалистов при выборе методов лечения.
Лимфома неходжкинская подразделяется на три типа протекания. Их называют агрессивными, индолентными и высоко агрессивными. Именно когда клиническая картина яркая, с одновременным проявлением всех четырех, это указывает на агрессивный вид неходжкинской лимфомы. Индолентный вид протекает вяло и долго себя не проявляет.
Но при прогноз выживаемости при агрессивном виде значительно лучше чем при вялом течении. Крайне редко можно вылечить индолентный вид неходжкинской лимфомы. Высоко агрессивный вид характеризуется быстрым, неконтролируемым течением онкологического процесса.
Лимфомы неходжкинской формы подразделяются на B-клеточные и Т-клеточные.
В зависимости от того, каким типом болен пациент, можно делать прогнозы.
К В-клеточным относятся:
- Диффузная – относится к агрессивному виду, но шанс излечения высок. Локализуется в паховой, шейной и подмышечной зонах. К данной крупноклеточной лимфоме относятся Лимфома анапластическая крупноклеточная ALK-позитивная, анапластическая крупноклеточная лимфома ALK-негативная.
- Фолликулярная лимфома — является индолентным видом. Если лечение начато адекватно и вовремя, процент выживаемости составляет 60-70%.
- Мелкоклеточная — относится к индолентному виду. Лечение часто не приводит к положительному результату. В связи с медленным распространением, с этой болезнью можно жить до 10 лет.
- Лимфома из мантийных клеток — встречается у 6% больных. Является сложной формой.
- Лимфомы из клеток маргинальной зоны. Злокачественные клетки распространяются медленно. При адекватной терапии, можно достичь быстрой ремиссии.
- Медиастинальная лимфома — в основном встречаются у женщин. Наблюдается только у 2% больных. Прогноз на выздоровления составляет 50%.
- Лимфоплазмоцитарная лимфома характеризуется повышением вязкости крови, из-за чего происходят разрыв капилляров, образование тромбов в сосудах. Встречается только у 1% пациентов. Прогноз зависит от скорости течения болезни. Может достигать до 20 лет.
- Волосатоклеточный лейкоз – часто встречается у пожилых. Прогрессирует медленно. Лечение не всегда требуется.
- Лимфома Беркитта — имеет агрессивный характер. Чаще страдают мужчины до 30 лет. Применяется интенсивная химиотерапия. Но прогнозы пессимистичны, так как продолжительность жизни всего 2-3 года.
- Лимфома центральной нервной системы — поражает ЦНС. Прогноз выживаемости всего 30%.
- Лифоцитарная плазмоцитома — злокачественная опухоль образуется из клеток костного мозга и лимфоузлов.
Источник: https://alternativa-mc.ru/bolezni/nehodzhkinskie-limfomy.html