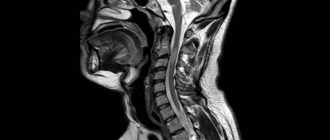
Шейный остеохондроз и нервы
Шейный остеохондроз и нервы тесно связаны между собой. Позвонки в данном отделе расположены плотно один к другому и при небольшом смещении могу сдавливать сосуды. Вследствие деформации дисков позвоночника может развиться радикулопатия.
Психологические травмы могут стать прямой причиной обострения остеохондроза. Данные поражения шейного отдела вызваны расстройствами нервов, которые связаны с заниженной самооценкой, постоянным напряжением.
Шейный остеохондроз и нервы: есть ли связь?
Шейный отдел – слабая, уязвимая часть позвоночного столба. Данная часть имеет особое строение, несет излишнюю нагрузку за счет слабого мышечного комплекс. Смещенные позвонки могут пережать нервы и сосуды.
Данный симптом остеохондроза опасен тем, что в отверстиях, расположенных в зоне поперечных отростков, проходят важнейшие для функционирования организма артерии. Они участвуют в снабжении мозга кровью. Пережатие нервов в данной зоне может привести к тяжелым последствиям для здоровья, поражению сразу нескольких систем организма.
Каждый из участков шейного отдела по разному подвержен остеохондрозу. Наиболее подвижные позвонки быстрее изнашиваются.
Из-за разрушающего воздействия на нервы у больного постепенно начинают проявляться корешковые симптомы. Среди них наблюдаются неприятные проявления в шейном отделе:
- слабость мышц;
- заметное нарушение чувствительности;
- боли;
- понижение или выпадение рефлексов.
Основные симптомы защемления
Защемление нерва в шейной области называют радикулопатией. Заболевание проявляется выраженной болью, которую легко отличить. Неприятное ощущение распространяется по всем близлежащим отделам, может отдавать в плечи, руки, лопатки.
Дополнительными проявлениями защемления при остеохондрозе может стать резкое онемение верхних конечностей.
По статистике заболеванием верхних отделов позвоночника чаще всего страдают мужчины и женщины в возрасте около 50 лет.
Проблемам подвержены люди, которые занимаются тяжелым трудом, в котором ведущую роль занимает физическая нагрузка – разнорабочие, спортсмены.
[attention type=yellow][attention type=green]Особую опасность возникновения защемленных шейных нервов при остеохондрозе представляет малоподвижный образ жизни.
[/attention][/attention]Симптомы, которые проявляются при радикулопатии, могут быть индивидуальными. Они зависят от того, какой из нервных корешков вовлечен.
Нервы при шейном остеохондрозе играют ключевую роль при проявлении первых признаков заболевания:
- Боль может возникать в разных участках отдела: от шеи до кисти руки.
- В любом месте, которое затрагивает нерв, ощущается тупое болезненное ощущение или онемение.
- Верхние конечности могут заметно слабеть.
- При определенных движениях боль в шейном отделе чаще всего усиливается. Если поднять руку и завести ее за голову, дискомфорт уменьшается за счет снижения давления на спинной мозг.
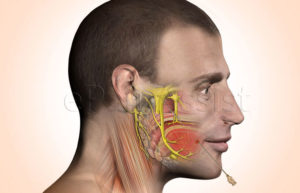
Тройничный нерв при шейном остеохондрозе
Тройничные нервы у человека располагаются справа и слева головы. Их главная задача – обеспечивать чувствительность всех участков лица. Нарушение работы называется невралгией и провоцирует нестерпимую боль в разных участках лица.
Часто возникновению невралгии при остеохондрозе предшествует фактор разрушения оболочки нерва, что приводит к оголению его окончаний и их дальнейшей реакции внезапной болью на любое воздействие на верхний отдел позвоночника. Из-за данной патологии к лицу невозможно прикоснуться без неприятных ощущений.
Среди причин возникновения невралгии тройничного нерва при шейном виде остеохондроза врачи выделяют целый комплекс проблем:
- расширения сосудов мозга;
- атеросклероза;
- инсультов;
- опухолей головного мозга или лицевой области;
- травмы отделов позвоночника;
- сотрясений;
- воспалений;
- бактериальных инфекций бронхов и трахей;
- повышенного внутричерепного давления в результате поражения шейного отдела позвоночника.
Тройничный нерв при остеохондрозе с защемлением имеет ярко выраженный признак в виде дискомфорта в шейной области. Больной может ощущать зубную боль, которая усиливается в процессе пережевывания еды, при перемерзании, во время разговора.
Неприятное ощущение может резко проявляться при прикосновении к области лица. Периодичность возникновения боли при остеохондрозе у каждого пациента разная. Иногда дискомфорт при остеохондрозе присутствует постоянно, захватывает большую часть лица, создавая чувство, что болит вся голова. Данная шейная невралгия сложнее поддается лечению.
Среди проявлений воспаления лицевого тройничного нерва можно наблюдать слюнотечение, слезоточивость, онемение или повышенную чувствительность тканей, отек, непроизвольное сокращение мышц лица.
При отсутствии грамотной терапии патология шейных нервов при остеохондрозе приводит к серьезным последствиям:
- неполный паралич лицевых мышц;
- слух и зрение могут ухудшиться;
- возникновение гематомы мозжечка;
- нарушение согласованности движений мышц в верхних отделах опорно-двигательной системы.
По причине частых и резких приступов боли в нервах у пациента с шейным остеохондрозом развивается угнетенное состояние, он испытывает постоянный стресс, худеет, поскольку не может стабильно питаться, страдает иммунитет.
Обязательно посмотрите это полезное видео о специальной гимнастике для лечения остеохондроза:
Обострение остеохондроза на нервной почве
Да, шейный остеохондроз от нервов может проявляться при стрессах.
Течение заболевания в шейном или плечевом отделе может усложняться и выходить на новые стадии. Если на этой почве у человека часто возникали головокружения, при прогрессировании патологии они могут вызвать обмороки.
Профилактика шейного остеохондроза
Профилактика остеохондроза в шейном участке позвоночника сводится к следующему:
- Специалисты рекомендуют с раннего детства не игнорировать консультации ортопеда еще со школьной скамьи, следить за тем, чтобы не допустить искривления позвоночного столба или искажения осанки.
- Большую роль играет укрепление шейных мышц, поддерживающих отдел позвоночника – мышечного корсета. Во избежание защемления нервов, нужно регулярно заниматься спортом, укреплять тело, держать его в тонусе.
- Полезное воздействие в качестве профилактики остеохондроза имеет и правильное питание, содержащее достаточное количество кальция и магния, витаминов.
Важно выполнять все рекомендации врачей по поддержанию здорового образа жизни, не носить и не поднимать тяжести, стараться избегать сидячего образа жизни.
При поражении шейного или плечевого отдела позвоночника остеохондрозом необходимо следить за весом, соблюдать режим сна и отдыха.
Если заболевание запустить, оно может привести к серьезным последствиям — грыже диска или протрузии, защемлению нервов.
Статья источник: //pozvonochnikpro.ru/osteohondroz/shejnyj/nervy.html
Источник: https://ipozvonochnik.ru/osteohondroz/shejnyj-osteohondroz-i-nervy
Невропатия тройничного нерва причины, симптомы, методы лечения и профилактики
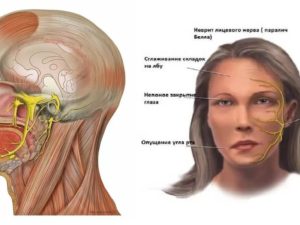
Невропатия тройничного нерва — неврологическое заболевание, характеризующееся приступами сильной боли, нарушением чувствительности лица, снижением функции жевательных мышц.
Оно может беспокоить человека в течение нескольких месяцев и даже лет. При появлении неприятных ощущений следует обратиться за помощью к неврологу.
Он поможет подобрать эффективный курс лечения для стойкого результата.
Симптомы невропатии тройничного нерва
На повреждение ветвей тройничного нерва могут указывать следующие симптомы:
- резкий болевой синдром, усиливающийся ночью;
- боль, отдающая в область глаз, уха, подбородка и волос;
- сильный спазм;
- невозможность опустить нижнюю челюсть;
- расстройство чувствительности;
- воспаление;
- онемение;
- отечность.
В начале заболевания болевые ощущения локализуются над глазами, в области бровей. Затем они распространяются на другие участки.
В холодное время года боль может усиливаться, человек жалуется на кратковременные приступы, которые усиливаются ночью и имеют простреливающий характер. Позже наблюдается спазм губ и лица. Пациента беспокоит боль во время движений, давление на уши, глаза и щеки.
Для патологии характерно длительное сохранение симптомов и обострения зимой и весной. Также их могут вызывать переутомления, частые стрессы и нервное перенапряжение.
Причины
Врачи делят причины развития патологии на 2 группы — первичные и вторичные. К первичным причинам относятся:
- повреждение нерва при растяжении или ударе;
- патологическое смещение тканей;
- передавливание нерва костными выступами и связками;
- сниженный иммунитет.
Во вторую группу входят такие причины:
- опухоли;
- проказа;
- изменение сосудов;
- атеросклероз;
- изнашивание миелиновой оболочки нерва;
- генетическая предрасположенность;
- родовые травмы;
- перенесенные косметические или стоматологические процедуры, хирургические операции;
- поражение токсинами, аллергенами или веществами аутоиммунной природы;
- вирусные и бактериальные инфекции;
- гнойно-септические заболевания;
- переохлаждение;
- воспаление в области носа и уха;
- герпесвирусные инфекции;
- кариес и пульпит;
- ношение зубных протезов;
- воспаление лимфатических узлов;
- поражение нервной системы;
- туберкулез;
- сифилис;
- паралич головного мозга.
В группу риска входят пациенты, у которых имеются стоматологические заболевания, наличие хронической инфекции в организме и невылеченные инфекционные болезни. Также поражение тройничного нерва может возникнуть у людей, работающих под кондиционерами, или на тяжелом производстве, где они часто подвергаются токсическому воздействию.
Для выявления невропатии тройничного нерва эффективно применять функциональные тесты и инструментальные методы. На наличие воспаления или аллергии указывает анализ крови. При подозрении на аутоиммунные нарушения назначают ревмопробы и иммунограмму.
Самыми информативными считаются рентгенография, компьютерная томография и МРТ. Они помогают обнаружить заболевания костной системы, последствия вывиха или перелома кости, состояние мягких тканей, хрящей и сухожилий.
Для диагностики невропатии тройничного нерва используют разные методы:
Для снижения возбуждения нервов врач назначает противосудорожные лекарства. Избавиться от боли помогут трициклические антидепрессанты. Нередко для лечения лицевого нерва используют нестероидные противовоспалительные препараты. В очаг воспаления при прогрессировании болезни могут вводить кортикостероидные препараты.
Улучшить процессы миелинизации и снять болевой синдром помогут нейротрофические лекарства и витамины группы B. При токсичных и инфекционных поражениях целесообразно применять десенсибилизирующие препараты. Если боль беспокоит человека долгое время, то ему назначают седативные препараты и транквилизаторы. Улучшить регенераторные процессы в нервы можно с помощью вазоактивных средств.
В сочетании с медикаментами полезно выполнять физиотерапевтические процедуры. Положительный эффект дает мануальная терапия, акупунктура, электрофорез, фонофорез, йога и ароматерапия. Во время терапии рекомендуется придерживаться лечебной диеты и пить витамины.
Для ускорения протекания окислительно-восстановительных процессов и нормализации метаболических процессов назначают в двойной дозировке витамин С.
Он также оказывает положительное действие на работу нервной системы в целом, снимает воспалительный процесс и боль, нормализует проводимость тканей.
[attention type=red]Полезно при невропатии тройничного нерва рекомендуется делать легкий массаж. В первую очередь следует поглаживающими движениями разогреть кожный покров. Затем интенсивно растирать кожу до покраснения.
[/attention]Если консервативное лечение не устраняет боль или вызывает побочные действия, то потребуется оперативное вмешательство. Для блокирования боли проводят ризотомию. В амбулаторных условиях эффективным направлением хирургического лечения считается радиочастотная абляция.
Для лечения невропатии тройничного нерва в сети клиник ЦМРТ применяют такие методы:
Осложнения
Если не вылечить невропатию тройничного нерва, то она грозит постоянным интенсивным болевым синдромом, потерей чувствительности и атрофией мышц. Кроме того, могут развитья парезы, плексит и паралич, сопровождающиеся нарушением иннервации. Наиболее опасным осложнением считается поражение головного мозга и полный паралич, что приводит к инвалидности.
Профилактика невропатии тройничного нерва
Предотвратить развитие заболевания можно при соблюдении простых правил:
- исключить однообразные движения и монотонную работу;
- выполнять регулярно физические упражнения;
- сбалансированно питаться;
- своевременно лечить зубы;
- пить витаминные препараты и минеральные комплексы;
- не пренебрегать медицинскими осмотрами.
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Источник: https://cmrt.ru/zabolevaniya/pozvonochnika/nevropatiya-troynichnogo-nerva/
Невралгия и невропатия шейного отдела позвоночника
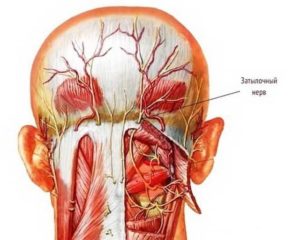
Боль в шее имеет свои специфические особенности, отводящие ей особое место среди прочих болезненных симптомов спины. Во-первых, она очень привязана к движениям и способна обостряться до такой степени, что движения делаются почти невозможными.
Во-вторых, цервикалгия имеет яркие невропатические, а иногда миелопатические и церебральные проявления. Острую боль в шее называют также радикулопатией, так как она возникает, когда происходит защемление нерва в шейном отделе позвоночника.
Просторечия «защемило шейный позвонок» или «защемление шейного позвонка» искажают саму суть патологии: острая цервикалгия на самом деле порождается защемлением не позвонка, а нервов.
Иннервация шейного отдела
Спинномозговые нервы образованы парами корешков, выходящих из спинного мозга по обе стороны позвонка через отверстия, образованные боковыми суставными отростками позвонков.
Хотя всего шейных позвонков семь, из шейного отдела выходят восемь пар нервов: первый и восьмой нервы находятся в переходных зонах — краниовертебральном переходе (между атлантом и костями черепа) и шейно-грудном (между позвонками С7 и Т1).
Поражение первого спинномозгового нерва может вызвать судорожный спазм нижней косой мышцы и характерное подёргивание головы.
Передние ветви четырех спинномозговых нервов образуют шейное нервное сплетение, проходящее между глубокими мышцами (лопаточной, лестничной и ременной) и грудино-ключично-сосцевидной мышцей (ГКСМ). Нервное шейное сплетение состоит из двигательных мышечных, кожных и диафрагмальных нервов. Оно соединено с подъязычным и добавочным нервом.
- Благодаря мышечным нервам, возможны движения шеи и языка, подъем лопатки, жевание и мимика.
- Кожные нервы образованы малым затылочным нервом, продолжающим С2 — С3, большим ушным (С3), надключичным (СЗ — С4) и поперечным.
- Диафрагмальные нервы (продолжают чаще нерв С4, реже С3) иннервируют верхнее и среднее средостение, перикард, плевру, диафрагму и часть брюшины.
Нетрудно представить, сколь разнообразна может быть картина при защемлении ветвей шейного сплетения:
- Например, защемление нерва в шейном отделе, иннервирующего ГКСМ, приводит к кривошее.
- Раздражение нерва, проходящего через подъязычную мышцу, может вызвать трудности при глотании, нарушение речи.
- Ущемление диафрагмального нерва проявляется болью в груди, патологическим неправильным дыханием, одышкой и икотой.
- Поражение затылочного нерва может привести к приступообразным болям в затылке, нарушению чувствительности, мурашкам, онемению.
- Аналогичные симптомы, но в околоушной, боковой нижней области лица, на передних и боковых поверхностях шеи и в области ключицы дают соответственно нарушенная иннервация со стороны большого ушного, шейного и надключичного кожных нервов.
Поражение нескольких нервов шейного сплетения, например, из-за травмы или опухоли, может вызвать тонические судороги мышц шеи и диафрагмы и симптомы миастении: наклон головы назад и в сторону, запрокидывание назад или свисание вперед.
Нижние четыре пары нервов С5, С6, С7 и С8 иннервируют плечелопаточную область и верхние конечности.
Острая невралгия и невропатия
В первой фазе заболевания наблюдаются:
- симптомы цервикалгии с иррадиацией в области, иннервируемые передними спинномозговыми ветвями, с которыми связан ущемленный нерв;
- тонический синдром при ущемлении глубоких мышечных нервов с последствиями, описанными выше (наклоны головы, судорожная мимика; парадоксальное дыхание и т. д);
- парестезию (онемение, покалывание, ощущения жжения, ползающих мурашек) при раздражении поверхностных кожных нервов шеи.
Постоянное воспаление ущемленного нерва приводит к дегенеративно-дистрофическим изменениям в нем, разрушению миелиновых оболочек и гибели нерва.
Это необратимая фаза ущемления, с тяжелыми проявлениями невропатии:
- полная потеря чувствительности иннервируемых зон (в этой фазе иррадиирующая цервикалгия исчезает);
- мышечный паралич (мышцы атрофированы, голова свисает в ту или иную сторону) — такая картина наблюдается при гибели мышечных нервов;
- онемение (при атрофии подъязычного нерва);
- невозможность глубокого брюшного дыхания (при атрофии диафрагмального нерва) и др. симптомы.
Почему происходит защемление в шейном отделе позвоночника
Вызвать защемление нервов в шейном отделе могут разнообразные патологии:
- Врожденные пороки развития шейного отдела (чаще всего наблюдаются шейные ребра и аномалии в первых двух шейных позвонках).
- Родовые травмы из-за неправильного положения плода в утробе, тяжелых родов и иных причин (врожденные вывихи, подвывихи, кривошея, синдром короткой шеи и др.).
- Унковертебральный артроз, при котором происходит сужение отверстия, в поперечных боковых отростках позвонков.
- Межпозвоночная грыжа шейного отдела заднебоковой направленности.
- Стеноз позвоночного канала.
- Смещение позвонков (спондилолистез).
- Воспалительные паравертебральные процессы.
Коснемся наиболее частых патологий, рассмотрим их симптомы и лечение.
Детские врожденные подвывихи
Подвывихи разных типов из-за блокировки первых двух позвонков, либо их повреждений могут стать причиной сильной боли в шее у новорожденного, его постоянном плаче, плохом сне.
Шея ребенка часто отклонена в сторону, направленную от смещения, движения в определенных направлениях блокируются. Также бывает кривошея у новорожденных из-за нарушения иннервации ГКСМ.
Повышенный тонус мышцы с одной стороны приводит к подвывиху.
Лечение:
- фиксация шейного отдела воротником Шанца;
- вытяжение марлевой повязкой или петлей Глиссона;
- вправление при помощи мягкой мануальной терапией под местной анестезией;
- массаж;
- нейротропные препараты (нейровитан, триметабол);
- лечебная гимнастика.
Унковертебральный артроз
Это самая частая причина защемления нерва в шейном отделе при позднем артрозе, когда начинается образование остеофитов на месте разрушенных дегенеративным дистрофическим процессом хрящей. Разрастания появляются повсюду, в том числе и на поверхности боковых отростков позвонков, сужая отверстия в них.
Симптомы при этом:
- острая боль при малейших движениях в шее с признаками цервикобрахиалгии (отдающая в руку шейная боль);
- онемение боковых нижних поверхностей лица;
- ишемия нерва может сочетаться с ишемией позвоночной артерии и сопровождаться сильными прострелами в голове, головокружениями, перепадами давления и другими признаками.
Как лечить ущемление нерва при унковертебральном артрозе
При диагностике используется:
- рентгенография; КТ или МРТ (для исследования состояния нервов и сосудов предпочтительнее МРТ);
- ангиография;
- электронейромиография.
Лечение заключается:
- в купировании приступа радикулопатии НПВС (нимесил, мовалис, индометацин и др. препараты);
- устранении рефлекторного болевого синдрома при помощи миорелаксантов (мидокалм, сирлалуд);
- мануальной терапии;
- массаже;
- использовании полужестких корсетов во время приступов;
- постоянном пользовании ортопедическими подушками.
При критической стадии унковертебрального артроза (сильное сужение боковых отверстий) показана хирургическая операция — резекция боковых отростков.
Межпозвоночная грыжа
Даже небольшая по размеру грыжа может вызвать ущемление нерва в шейном отделе. При этом возникают похожие симптомы, что и при унковертебральном артрозе. Однако грыжа еще опасна тем, что может вызвать компрессию спинного мозга.
- Определить грыжу позволяет симптом натяжение Нери: усиление боли при попытке достать подбородком грудь.
- Боль при грыже часто отдает прострелами в лопатки, плечо и руки (типичный болевой симптом при локализации патологии в последних трех позвонках — наиболее частой по статистике).
- Если грыжа ущемляет не только нерв, но и спинной мозг, то возникают симптомы миелопатии верхних спинномозговых сегментов: потеря чувствительности всех четырех конечностей; исчезновение суставных рефлексов; мышечная слабость и другие явления.
Что делать, когда мучают боли при грыже
Проводится следующая терапия:
- обезболивание при помощи НПВС;
- при сильных болях — новокаиновая блокада или эпидуральная анестезия;
- специальная ЛФК на растяжение шейного отдела, в том числе и с элементами ПИРМ;
- аппаратная тракция шейного отдела;
- массаж;
- электрофорез лазерная, магнитная терапия и другие физиотерапевтические методы.
При миелопатии рекомендовано хирургическое удаление грыжи.
Сегодня проводятся в основном малоинвазивные операции через небольшие отверстия в коже, наносящие минимальный ущерб, но после них, к сожалению, возможны рецидивы.
Стеноз позвоночного канала
Сужение канала может произойти по многим причинам:
- врожденные пороки позвонков и позвоночника;
- спондилёз (сращение позвонков);
- болезнь Бехтерева;
- травмы позвоночника;
- спондилолистез;
- опухоли и т. д.
Стеноз позвоночного канала приводит к сужению эпидурального пространства, ишемии нервов, повреждению миелиновых нервных оболочек, спайке оболочек, фиброзу и эпидуриту спинного мозга.
Симптомы стеноза шейного позвоночного канала:
- цервикобрахиалгия;
- периодическое возникновение симптома ватных ног;
- паралич конечностей.
Лечение:
- противоболевая и противоотечная терапия при помощи НПВС и ГКС;
- эпидуральная анестезия;
- новокаиновые блокады;
- физиотерапия;
- хирургические методы (ламинэктомия, фиксация остистых отростков и т. д.)
Воспалительные паравертебральные заболевания
К этим патологиям можно отнести спондилит (ревматоидной, туберкулезной природы, болезнь Бехтерева), в также миозит шеи.
Спондилит разных видов дает свои специфические симптомы, но общие из них —
- деформации позвонков;
- поражения мягких тканей (мышц, сухожилий, позвонковых связок);
- мышечные и суставные контрактуры;
- спазмы в мышцах;
- рубцевание, оссификация, спайки.
Все эти разрушительные процессы затрагивают и нервы, поэтому их ущемление или воспаление при спондилите бывает часто и причиняет немало страданий.
Вылечить спондилит трудно, так как терапия вызывающих его заболеваний очень непроста:
- Проводится антибактериальное, санаторное, поддерживающее лечение.
- Терапия туберкулезного спондилита осложняется абсцессами, пролежнями, нарушениями стабильности позвоночника.
- При болезни Бехтерева на первое место выступают борьба с собственным иммунитетом и с угрозой полной неподвижности шейного отдела, для чего привлекают ЛФК, мануальную терапию, физиотерапию и др. методы.
Миозит шеи может приключиться из-за обычного сквозняка, слишком долгого шейного напряжения, ушиба, гнойного воспалительного процесса. При этом также возможно ущемление нерва и сильные боли при повороте или наклоне шеи. Хронический миозит ведет к мышечной атрофии.
Лечение: НПВС, антибиотики, лечебная гимнастика.
ЛФК при защемлении нервов
Упражнения при защемлении нерва в шее должны быть направлены на его освобождение. С этой целью производят растяжение длинных и лестничных мышц шеи. Упражнения следует выполнять медленно, с постепенным увеличением натяжения.
Для лучшего эффекта практикуют методику ПИРМ, при которой в спазмированных мышцах шеи создаются разнонаправленные усилия. Постизометрическая релаксация эффективно снимает цервикалгию уже через несколько дней после занятий ЛФК.
Загрузка…
Источник: https://ZaSpiny.ru/dorsopatiya/zasemleniem-nerva-v-see.html
Шейный остеохондроз и нервы: связь, особенности и лечение
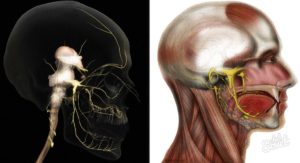
ОстеохондрозШейный
Шейный остеохондроз и нервы тесно связаны между собой. Позвонки в данном отделе расположены плотно один к другому и при небольшом смещении могу сдавливать сосуды. Вследствие деформации дисков позвоночника может развиться радикулопатия.
Связь нервной системы и остеохондроза
Шейный отдел – слабая, уязвимая часть позвоночного столба. Данная часть имеет особое строение, несет излишнюю нагрузку за счет слабого мышечного комплекс. Смещенные позвонки могут пережать нервы и сосуды.
Данный симптом остеохондроза опасен тем, что в отверстиях, расположенных в зоне поперечных отростков, проходят важнейшие для функционирования организма артерии. Они участвуют в снабжении мозга кровью. Пережатие нервов в данной зоне может привести к тяжелым последствиям для здоровья, поражению сразу нескольких систем организма.
Каждый из участков шейного отдела по разному подвержен остеохондрозу. Наиболее подвижные позвонки быстрее изнашиваются.
Из-за разрушающего воздействия на нервы у больного постепенно начинают проявляться корешковые симптомы. Среди них наблюдаются неприятные проявления в шейном отделе:
- слабость мышц;
- заметное нарушение чувствительности;
- боли;
- понижение или выпадение рефлексов.
Симптомы защемления
Защемление нерва в шейной области называют радикулопатией. Заболевание проявляется выраженной болью, которую легко отличить. Неприятное ощущение распространяется по всем близлежащим отделам, может отдавать в плечи, руки, лопатки.
Дополнительными проявлениями защемления при остеохондрозе может стать резкое онемение верхних конечностей.
По статистике заболеванием верхних отделов позвоночника чаще всего страдают мужчины и женщины в возрасте около 50 лет.
Проблемам подвержены люди, которые занимаются тяжелым трудом, в котором ведущую роль занимает физическая нагрузка – разнорабочие, спортсмены.
[attention type=yellow][attention type=green]Особую опасность возникновения защемленных шейных нервов при остеохондрозе представляет малоподвижный образ жизни.
[/attention][/attention]Симптомы, которые проявляются при радикулопатии, могут быть индивидуальными. Они зависят от того, какой из нервных корешков вовлечен.
Нервы при шейном остеохондрозе играют ключевую роль при проявлении первых признаков заболевания:
- Боль может возникать в разных участках отдела: от шеи до кисти руки.
- В любом месте, которое затрагивает нерв, ощущается тупое болезненное ощущение или онемение.
- Верхние конечности могут заметно слабеть.
- При определенных движениях боль в шейном отделе чаще всего усиливается. Если поднять руку и завести ее за голову, дискомфорт уменьшается за счет снижения давления на спинной мозг.
Может ли пострадать тройничный нерв при шейном остеохондрозе
Тройничные нервы у человека располагаются справа и слева головы. Их главная задача – обеспечивать чувствительность всех участков лица. Нарушение работы называется невралгией и провоцирует нестерпимую боль в разных участках лица.
Часто возникновению невралгии при остеохондрозе предшествует фактор разрушения оболочки нерва, что приводит к оголению его окончаний и их дальнейшей реакции внезапной болью на любое воздействие на верхний отдел позвоночника. Из-за данной патологии к лицу невозможно прикоснуться без неприятных ощущений.
Среди причин возникновения невралгии тройничного нерва при шейном виде остеохондроза врачи выделяют целый комплекс проблем:
- расширения сосудов мозга;
- атеросклероза;
- инсультов;
- опухолей головного мозга или лицевой области;
- травмы отделов позвоночника;
- сотрясений;
- воспалений;
- бактериальных инфекций бронхов и трахей;
- повышенного внутричерепного давления в результате поражения шейного отдела позвоночника.
Тройничный нерв при остеохондрозе с защемлением имеет ярковыраженный признак в виде дискомфорта в шейной области. Больной может ощущать зубную боль, которая усиливается в процессе пережевывания еды, при перемерзании, во время разговора.
Неприятное ощущение может резко проявляться при прикосновении к области лица. Периодичность возникновения боли при остеохондрозе у каждого пациента разная. Иногда дискомфорт при остеохондрозе присутствует постоянно, захватывает большую часть лица, создавая чувство, что болит вся голова. Данная шейная невралгия сложнее поддается лечению.
Среди проявлений воспаления лицевого тройничного нерва можно наблюдать слюнотечение, слезоточивость, онемение или повышенную чувствительность тканей, отек, непроизвольное сокращение мышц лица.
При отсутствии грамотной терапии патология шейных нервов при остеохондрозе приводит к серьезным последствиям:
- неполный паралич лицевых мышц;
- слух и зрение могут ухудшиться;
- возникновение гематомы мозжечка;
- нарушение согласованности движений мышц в верхних отделах опорно-двигательной системы.
По причине частых и резких приступов боли в нервах у пациента с шейным остеохондрозом развивается угнетенное состояние, он испытывает постоянный стресс, худеет, поскольку не может стабильно питаться, страдает иммунитет.
Может ли обостряться остеохондроз на нервной почве
Шейный остеохондроз от нервов может проявляться при стрессах.
Течение заболевания в шейном или плечевом отделе может усложняться и выходить на новые стадии. Если на этой почве у человека часто возникали головокружения, при прогрессировании патологии они могут вызвать обмороки.
Психологические травмы могут стать прямой причиной обострения остеохондроза. Данные поражения шейного отдела вызваны расстройствами нервов, которые связаны с заниженной самооценкой, постоянным напряжением.
Профилактика остеохондроза в шейном участке позвоночника:
- Специалисты рекомендуют с раннего детства не игнорировать консультации ортопеда еще со школьной скамьи, следить за тем, чтобы не допустить искривления позвоночного столба или искажения осанки.
- Большую роль играет укрепление шейных мышц, поддерживающих отдел позвоночника – мышечного корсета. Во избежание защемления нервов, нужно регулярно заниматься спортом, укреплять тело, держать его в тонусе.
- Полезное воздействие в качестве профилактики остеохондроза имеет и правильное питание, содержащее достаточное количество кальция и магния, витаминов.
Важно выполнять все рекомендации врачей по поддержанию здорового образа жизни, не носить и не поднимать тяжести, стараться избегать сидячего образа жизни.
При поражении шейного или плечевого отдела позвоночника остеохондрозом необходимо следить за весом, соблюдать режим сна и отдыха.
Если заболевание запустить, оно может привести к серьезным последствиям — грыже диска или протрузии, защемлению нервов.
Статья проверена редакцией Ссылка на основную публикацию
статьи:
(2 5,00 из 5)
Источник: https://pozvonochnikpro.ru/osteohondroz/shejnyj/nervy.html
Симптомы воспаления тройничного нерва от шейного остеохондроза —
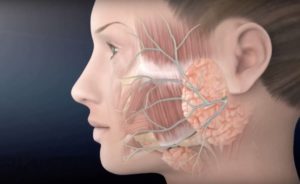
При защемлении затылочного нерва развивается невралгия шейного отдела, симптомы которой проявляются сильными болевыми ощущениями, распространяющимися от затылка до плеч. Часто их путают с головными болями и мигренью.
Запущенная форма заболевания может привести к потере чувствительности, онемению и атрофии мышц. Чтобы этого не допустить, нужно хорошо знать причины и признаки нарушения функционирования нервов в области шеи.
Почему возникает
Невралгия шейного одела – ущемление нервных корешков шейного сегмента позвоночника в результате нарушения и уплощения структуры межпозвоночного диска.
Заболевание может быть первичным и вторичным. Идиопатическое (первичное) развитие невралгии характеризуется внезапным проявлением признаков болезни без видимых причин; вторичная (симптоматическая) невропатия является следствием каких-либо заболеваний или опухолевидных процессов. В неврологии различаются две формы течения заболевания, от распознавания которых зависит эффективность терапии:
- Дизестетическая – нарушение малых нервных волокон и возникновение поверхностной боли;
- Трункальная – защемление спинномозговых нервов и паралич рук.
Шейный отдел – самая подвижная часть позвоночного столба, а масса и размер самих позвонков меньше, чем в поясничном отделе. В то время как нагрузка на позвонки шеи приходится значительная. К наиболее частым и основным причинам развития неврологических изменений в области шеи относятся:
- Спазмы мышц, возникающие вследствие недостатка двигательной активности;
- Разрушение и нарушение правильного обмена веществ тканей позвоночника и осложнения остеохондроза шеи, сопровождающиеся возникновением грыжи и протрузий;
- Травматические повреждения (отрывы мышц, переломы дужек и тел шейных позвонков), осложняющиеся вовлечением нерва и развитием опухолей в области затылка и шеи;
- Чрезмерное переохлаждение организма.
Шейная невралгия может возникнуть и в результате косвенных осложнений имеющихся хронических заболеваний. Такие причины проявляются реже и считаются вторичными. Среди них:
- Воспалительные процессы центральной нервной системы;
- Менингококковая и энцефалитная инфекции;
- Вирусные заболевания;
- Сахарный диабет 1 и 2 типа;
- Туберкулезные поражения позвонков в шейной области и позвоночника (спондилит);
- Отложение солей, приводящее к суставным заболеваниям (артритам, подагре и другим);
- Аутоиммунные нарушения;
- Периферические сосудистые заболевания;
- Полинейропатия, вызванная осложнением диабета;
- Частые стрессы и сильные эмоциональные проявления.
Дополнительным фактором, осложняющим клиническую картину шейной невропатии, является поражение периферической и центральной нервной системы.
Как проявляется
Основным признаком патологии является болевой синдром, проявляющийся в области шейного нерва, распространяющийся в ближайшие отделы позвонков шеи и часто носящий необычный характер:
- Неожиданное проявление, спровоцированное поворотом головы или касанием около затылочных нервов;
- Различная локализация: на начальном этапе – в нижней части шеи, затылке, за ушами; позднее – в глазной области;
- Одностороннее или реже двустороннее поражение нервных окончаний;
- Острые болезненные ощущения, напоминающие удар молнией или электрическим током, характеризующиеся внезапным появлением и исчезновением;
- Повышенная светочувствительность, проявляющаяся болью внутри глазного яблока;
- Неприятные ощущения при соприкосновении с кожей головы.
Часто данные симптомы путают с проявлениями мигрени, остеохондроза и отита, различить которые поможет медицинское консультирование и диагностика.
Выражением головной боли является также синдром позвоночной артерии, или так называемая шейная мигрень – патология, вызывающая нарушение кровообращения заднебоковых отделов мозга и характеризующаяся следующими симптомами:
- Краниалгия – односторонняя головная боль, носящая ноющий и постоянный характер и распространяющаяся от затылка ко лбу;
- Болезненность кожных покровов головы, проявляющаяся при легких прикосновениях или при расчесывании волос;
- Кохлеовестибулярные изменения: головокружение, ушным звоном, лёгкой потерей слуха, нарушение равновесия;
- Зрительные расстройства: мелькание мушек, потемнение и двоением в глазах;
- Неврастенические проявления: раздражительность, эмоциональная неустойчивость, бессонница;
- Вегетативные изменения: жар, озноб, холодность рук;
- Скачки кровяного давления.
При описании синдромальных симптомов невралгии шейного отдела выделяют патогенетические проявления болезни:
- Цервикалгия — ноющая шейная боль, максимально выражающаяся при движении головой, приступах смеха и кашля;
- Цервикокраниалгия — сосредоточение боли в шее и затылке;
- Цервикобрахиалгия — болезненные проявления в плече и предплечье, шее;
- Синдром нижней косой мышцы — ноющая односторонняя боль в шейно-затылочной части, усиливающаяся поворотом головы;
- Реберно-лопаточно синдром — болевые приступы в шее и верхнем углу лопатки, отдающие в плечо и грудину. Боль усиливается при заведении кисти за спину.
При первых проявлениях невралгии шейного отдела, многочисленные симптомы которой описаны выше, следует обязательно обратиться в медицинское учреждение для установления правильного диагноза и назначения терапии. Самостоятельное лечение в данном случае исключается, так как может привести к серьезным осложнениям и даже летальному исходу.
Диагностика и лечение
Диагностика невралгии шейного отдела позвоночника включает в себя данные анамнеза, анализ клинических признаков и аппаратные исследования (рентген, компьютерная томография, МРТ).
Лечение назначается врачом – неврологом и зависит от тяжести поражений нервных тканей и причин, вызвавших патологию.
В первую очередь необходимо снять синдром боли, а затем приступать к восстановлению двигательных способностей шеи. С этой целью назначают следующее медикаментозное лечение:
- Местное обезболивание новокаином или лидокаином;
- Антидепрессанты (амитриптилин);
- Средства против эпилептического синдрома (габапентин);
- Нестероидные противовоспалительные препараты.
Главные условия в период обострения болезни – соблюдение режима и длительное лежание на твердой ровной поверхности. Для снятия воспаления и усиления кровотока пораженной области прикладывают разогревающие компрессы и растирания шеи.
Двигательные функции хорошо восстанавливает физиотерапевтическое лечение, иглоукалывание, массаж, лечебно-физкультурный комплекс.
При тяжелом течении или неэффективной терапии невралгии шейного отдела прибегают к оперативному вмешательству. В результате хирургической операции удаляются сдавливающие нерв ткани.
Лечить шейную невралгию можно и с помощью народных методов. Прибегать к ним стоит только после обязательной консультации у врача.
Нетрадиционные методики рекомендуется использовать в качестве дополнения к основному лечению медикаментами.
Источник: http://gotshkaf.ru/simptomy-osteohondroza/simptomy-vospaleniya-trojnichnogo-nerva-ot-shejnogo-osteohondroza