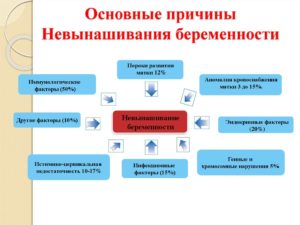
Основные причины невынашивания беременности

Несмотря на возможности современных репродуктивных технологий и вспомогательной терапии при беременности, все больше семейных пар сталкиваются с неутешительным диагнозом «бесплодие».
Причем если у одних женщин проблема кроется в зачатии, то другие легко и благополучно беременеют, но при этом не могут доносить плод до положенного срока.
В некоторых случаях выкидыш или преждевременные роды являются трагической случайностью, но иногда речь идет о более серьезном недуге – хроническом невынашивании беременности.
Что это за патология и какими факторами она обусловлена? Является ли установленный диагноз «приговором» для семейной пары или мечта иметь собственного ребенка вполне осуществима, несмотря на неутешительный анамнез? Небольшая акушерская справка поможет разобраться в столь деликатном вопросе.
Что такое невынашивание беременности? Основные понятия
Диагноз «бесплодие» — это общая характеристика репродуктивной проблемы, при которой женщина, живущая полноценной половой жизнью без использования контрацептивов, не может зачать и выносить ребенка.
Однако зачатие является проблемным моментом далеко не всегда – многие пациентки по различным, порой никак не связанным причинам теряют долгожданную беременность на ранних или поздних сроках.
В случае, если самопроизвольное прерывание произошло на сроке до 37 недель, говорят о невынашивании беременности.
[attention type=yellow]Не всегда невынашивание ассоциируется с потерей малыша – согласно статистике ВОЗ, крохи, появившиеся на свет на 22-37 гестационных неделях, при отсутствии глубоких врожденных патологий успешно выхаживаются, а само родоразрешение в этом случае считается преждевременными родами. Однако до 22 недели такой исход невозможен – настолько маленький плод еще не способен существовать вне материнского организма, а потому в таких ситуациях речь идет о раннем или позднем выкидыше.
[/attention]Единичные случаи невынашивания беременности, особенно на ранних сроках, встречаются довольно часто и не настолько усложняют репродуктивный анамнез пациентки, хотя и требуют скрупулезной диагностики причин и последствий отклонения.
Однако если ситуация повторяется 2 или более раз, особенно на одном и том же сроке, стоит задуматься о наличии хронического недуга, который стал причиной привычного невынашивания.
Такая патология считается более удручающей, поскольку с каждым прерыванием вероятность на успех существенно снижается.
Основные причины выкидышей и преждевременных родов
В результате чего желанная беременность может неожиданно прерваться выкидышем или преждевременными родами? Для удобства диагностики репродуктологи условно разделили все возможные причины на 3 большие группы – женские, мужские и комбинированные факторы. Давайте рассмотрим каждую из них более детально.
Патологии женского организма, приводящие к невынашиванию беременности
- Инфекционные процессы. Инфекции различной локализации являются наиболее частыми причинами, повлекшими за собой прерывание беременности. Особенно тяжело организм будущей матери реагирует на хронические недуги, не выявленные и не пролеченные до зачатия.
Лидирующие позиции в неутешительной статистике беременных занимают хламидиоз, папилломавирус, генитальный герпес, цитомегаловирус и другие ИППП. Впрочем, не всегда виной служит половая инфекция – иногда даже банальный грипп может влиять на состояние плодного яйца, вызывая невынашивание.
Поэтому будущая мама должна тщательно следить за своим здоровьем и стараться избегать контактов с инфекционными больными, особенно на ранних сроках, когда плод очень уязвим.
- Гормональный дисбаланс. Гормональная система женского организма – сложная и крайне шаткая структура, которая претерпевает огромный стресс во время беременности.
Любая, даже незначительная дисфункция эндокринных органов на протяжении 9 месяцев может стать причиной невынашивания плода. Среди эндокринных факторов наиболее часто фигурирует недостаток гормонов щитовидной железы, высокое содержание пролактина или мужских гормонов, сахарный диабет и поликистоз яичников.
- Анатомические проблемы. Изменения в строении и функциях органов малого таза не может не сказаться на течении беременности. В таких ситуациях невынашивание может быть вызвано наличием опухолей любой этиологии, проблемами с яичниками, отклонениями в структуре матки, аномалиями репродуктивных органов и другими причинами, связанными с физической невозможностью матери успешно доносить кроху.
- Несостоятельность эндометрия. Площадкой для прикрепления плодного яйца служат ткани эндометрия, выстилающие внутреннюю поверхность матки.
Если эта ткань по каким-либо причинам не в состоянии удержать плодное яйцо (например, недостаточная толщина, клеточные дефекты или неготовность к имплантации), ему просто-напросто не за что «зацепиться», поэтому беременность прерывается.
Как правило, такое невынашивание диагностируется в первом триместре на фоне воспалительных процессов в половых органах, повреждения эндометрия во время хирургических манипуляций, включая аборты и вакуум-аспирации, гормональной патологии или гипоплазии.
- Генетика. К сожалению, даже абсолютно здоровые родители не застрахованы от генетических аномалий, которые могут проявиться у плода. Если такие отклонения крайне серьезны или вовсе несовместимы с жизнью, женский организм включает «защитные механизмы», самостоятельно избавляясь от несостоявшейся беременности еще в первые 10-12 недель после зачатия.
- Аутоиммунные процессы. Как ни крути, ребенок наследует 50% генетического материала от отца, а потому для организма матери является наполовину чужеродным. Чтобы иммунная система женщины нормально реагировала на протекающую беременность, в норме у женщины снижается иммунитет.
Если же этого не происходит, беременность может закончиться разовым или хроническим невынашиванием на фоне иммунологических проблем.
- Образ жизни. Если беременная имеет вредные привычки, и уж тем более сохраняет их после зачатия, неудивительно, что риск выкидыша в этом случае возрастает в разы.
Помимо курения и употребления алкоголя, на состоянии плода сказываются любые лекарственные препараты, а также неправильное питание, богатое жирными, жареными, солеными продуктами.
- Внешние причины. Организм беременной особенно восприимчив к факторам окружающей среды: любой негатив может сказаться на развитии малыша в утробе, вызвав вероятные осложнения, среди которых и невынашивание беременности. Возможными причинами в таком случае могут стать неблагоприятные трудовые условия (высокая температура в помещении, отсутствие притока кислорода, тяжелое физическое напряжение и т.д.) и химические вещества, с которыми приходится контактировать будущей матери. Кроме того, успех беременности напрямую зависит от психологической обстановки, которая окружает женщину «в положении»: чем меньше стрессов и нервных расстройств, тем выше вероятность избежать невынашивания.
Мужской фактор
Несмотря на расхожее мнение, существуют не только женские, но и исключительно мужские причины, повлекшие за собой невынашивание беременности. Правда, в отличие от женщин, найти проблему у представителей сильного пола не так просто – спермограмма, как и УЗИ, не всегда демонстрирует клиническую картину на 100%. Тем не менее, список возможных причин не так уж и мал:
- Инфекции. Не имеет значения, у кого из партнеров обнаружилась инфекция, передающаяся половым путем – она так или иначе скажется на самочувствии и состоянии карапуза в утробе матери. Поэтому и мужчинам, и женщинам нужно быть одинаково бдительными при вступлении в интимную связь, а также регулярно сдавать анализы для исключения возможного ИППП.
- Генетические аномалии. Хромосомные мутации могут передаваться по мужской или женской линии, а могут быть случайным стечением обстоятельств. Поэтому при невынашивании беременности обследоваться у генетика должны оба партнера – так вероятность предсказать, а значит, и снизить риски куда выше.
- Вредные привычки и окружающая среда. Безусловно, курение, употребление алкоголя и наркотических вещества негативно сказывается на состоянии семени и, соответственно, на жизнеспособности плода. То же самое можно сказать о постоянных стрессах, воздействии химических факторов и неблагоприятных условиях труда – мужчины, равно как и женщины, достаточно чувствительны к разрушающему внешнему воздействию. Даже если такая беременность наступает, она, как правило, не длится долго – невынашивание в этом случае диагностируется в первом триместре.
Комбинированные причины
Среди всевозможных причин, вызывающих невынашивание беременности, комбинированные, или сочетанные, занимают особое место, поскольку затрагивают сразу обоих родителей. К таким ситуациям относятся:
- Резус-конфликт. Если у матери отрицательный резус-фактор, а кроха наследует от отца положительный, возникает резус-конфликт, при котором плод просто-напросто отторгается организмом матери. Чтобы это предотвратить, достаточно своевременно провести специальную терапию, минимизирующую острую иммунологическую реакцию.
- Гистосовместимость партнеров. Если женские аллели генов на определенном этапе полностью совпадают с аллелями партнера, зачатие происходит, но при этом эмбрион не может благополучно имплантироваться в эндометрий, и к концу первого триместра беременность заканчивается выкидышем.
- Репродуктивные патологии невыясненного генеза. Отсутствие конкретного диагноза говорит о том, что и мужчина, и женщина в паре абсолютно здоровы, но при этом у них не получается стать родителями. Лечить такое невынашивание крайне сложно, поскольку его причины неясны, а значит, неясен и требуемый курс терапии. Но даже такую ситуацию нельзя считать абсолютно безнадежной – квалифицированная и своевременная помощь может сыграть ключевую роль в успешном деторождении у такой пары.
Профилактика невынашивания
Репродуктивное здоровье пары – хрупкая система, баланс которой может нарушиться от малейшего отклонения, выявленного у женщины или ее партнера.
Поэтому, чтобы предотвратить невынашивание, следует тщательно готовиться к зачатию, особенно если в семейном анамнезе уже присутствуют случаи выкидышей или преждевременных родов.
Совместная консультация генетика, репродуктолога, а также лабораторные исследования помогут снизить вероятность неблагоприятного исхода и спустя 9 долгожданных месяцев испытать радость родительства, главное – приложить максимум усилий и ответственно подходить к беременности и рождению крохи!
Похожие посты
Источник: https://mamsy.ru/blog/osnovnye-prichiny-nevynashivaniya-beremennosti/
Невынашивание беременности: что это такое?
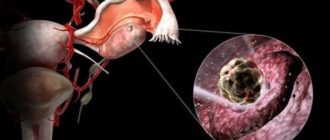
Под невынашиванием подразумевают самопроизвольное прерывание беременности в период до полных 37 недель. От общего числа диагностированных беременностей смертность плода возникает в 15 – 20% случаев.
Данная статистика является большой акушерско – гинекологической проблемой и нередко ведет к серьезным психологическим последствиям для всей семьи.
О возможных причинах невынашиваемых беременностей, о диагностике, лечении и профилактике таких патологий подробно рассмотрено в статье.
— генетические аномалии плода
Самопроизвольные выкидыши, возникающие вследствие генетических нарушений, изучены медициной достаточно глубоко. В структуре причинно – следственных связей данный фактор составляет до 5% от всех иных. В первом триместре процент выкидышей в 40 – 60% случаев происходит по причине аномалий хромосом зародыша.
https://www.youtube.com/watch?v=644C5tBqAtQ
Самый распространенный тип хромосомного отклонения – аутосомная трисомия, когда в клетках содержится повышенное число гомологичных хромосом.
Хромосомная или генная мутация ведет к нежизнеспособности эмбриона и его нарушенное развитие внутри околоплодных вод.
Также довольно часто встречаются признаки триплоидии или тетраплоидии, характеризующиеся развитием в клетке вместо двух хромосом трех или четырех.
Все это приводит к тому, что уже на сроке 3 – 5 недель беременность замирает на этапе имплантации и скоротечно прерывается.
— инфекционные заболевания матери
В результате попадания инфекции в организм матери через плаценту зараза также проникает к плоду через кровь. Женщина при этом может не подозревать о наличии у нее микроорганизмов, либо испытывать характерные для заболевания симптомы. Проходя сквозь плаценту, возбудитель провоцирует плацентит с соответствующими гистопатологическими изменениями.
Справка! В организм плода могут иметь доступ различные бактерии (грамотрицательные и грамположительные кокки, листерии, трепонемы и микобактерии), вирусы и простейшие по типу плазмодии и токсоплазмы.
Влияние инфекции, тяжесть поражения на плод зависит от способности его дать иммунный ответ. Также во многом патологические изменения в теле эмбриона зависят от продолжительности болезни матери и состояния ее защитных механизмов организма.
В связи со многими инфекциями меняется влагалищная микрофлора. В результате этого анаэробные условно-патогенные бактерии качественно и количественно меняют состав микрофлоры влагалища и шейки матки. Увеличивается интенсивность колонизации микроорганизмов и повышается частота их выделения.
— эндокринные причины
Эндокринные факторы влияют на самопроизвольное прерывание беременности в 17 – 23% случаев. К ним относят:
- Неполноценность лютеиновой фазы. Полноценная трансформация и качественная подготовка эндометрия к оплодотворению яйцеклетки происходит только при достаточном уровне эстрогенов и прогестерона. Лютеиновая фаза нарушается при повышенном уровне пролактина и смещении срока овуляции. На фоне этого нарушается рост и полноценное созревание фолликулов и образуется патологическое желтое тело.
- Повышенный уровень надпочечниковых и яичниковых андрогенов. Возникает низкое предлежание плаценты, что ведет к неполноценному развитию эмбриона и угасание его функций.
- Риск невынашивания плода часто наблюдается у женщин, страдающих заболеванием щитовидной железы.
- При сахарном диабете выносить ребенка очень сложно.
— аутоиммунные причины
Аутоиммунные факторы занимают 40 – 50% случаев от всех недоношенных беременностей. Чужеродный агент в идеале должен быть распознан за счет иммунного ответа в организме матери. Данную роль на себя берут антитела HLA, которые делят на два вида:
- Антигены А, В и С. Их роль сводится к распознаванию трансформированных клеток.
- Антигены DR, DP, DQ. В процессе иммунного ответа обеспечивают взаимодействие между макрофагами и Т-лимфоцитами.
Важно! При нарушении взаимодействия одного из этих видов антигенов возникает сдвиг в развитии эмбриона. Зародыш не может полноценно существовать в околоплодных путях матери и начинается его отторжение.
— патологии женских половых органов
Женские половые органы могут иметь врожденную или приобретенную патологию. К врожденным порокам развития относят нарушение в работе маточных протоков, аномалии и ветвления маточных артерий. Приобретенными являются синдром Ашермана, эндометриоз и миома матки.
Во всех этих ситуациях прерывание беременности происходит из-за нарушения процесса имплантации плодного яйца. При этом часто возникает тесное расположение внутренних половых органов, что влечет к повышенной возбудимости инфантильной матки. Угроза выкидышей в таких случаях может наблюдаться на различных сроках.
— истмико-цервикальная недостаточность
Является наиболее частой причиной перинатальных потерь на втором триместре беременности (около 13 – 20% случаев). Характеризуется патологическим укорачиванием шейки матки с неминуемым ее раскрытием, что и ведет к потере ребенка.
Как правило, истмико-цервикальная недостаточность присутствует у тех женщин, которые прежде делали аборты или имели разрывы в предыдущих родах. Шейка матки при этих процессах сильно повреждается и неполноценно выполняет отведенную ей функцию.
Матка также может иметь врожденный порок развития и не справляться с повышенной нагрузкой во время вынашивания ребенка, например, при многоводии, крупном плоде или многоплодной беременностью.
— резус-конфликт
При отсутствии у матери резуса, организм реагирует на его вторжение, распознает как чужеродный белок и вырабатывает соответствующие антитела.
Данная реакция призвана защитить внутреннюю среду матери от проникновения чужеродного генетического материала.
При отрицательном резусе при беременности антитела начинают контактировать с резус — антигеном в эритроцитах, непосредственно на поверхности плода. Клетки крови при этом разрушаются и их продукты распада преобразуются в токсический билирубин.
[attention type=red]Сниженное количество эритроцитов вызывает анемию, а билирубин говорит о своем воздействии за счет вызванной желтухи.
[/attention]При этом моча и кожа становятся желтого цвета, просвет пуповинной и печеночных вен сужается, повышается давление в системе портальной вены.
Вследствие этого нарушается обмен веществ и синтез белка в печени. Плод не может полноценно развиваться в таких условиях и вскоре погибает.
— другие причины
К иным распространенным причинам невынашивания беременности можно отнести:
- Социальные факторы. Тяжелые условия труда во время беременности, работа в ночные и внеурочные смены.
- Стрессовые ситуации на работе и дома.
- Наличие пагубных привычек после зачатия (курение, алкоголь).
- Отягощенный анамнез. Сюда можно отнести прошлые неудачные беременности, бесплодие, лечение ЭКО, кесарево сечение или проведение операций на органах малого таза.
- Возрастные причины. Угрозам невынашивания плода подвержены девушки младше 16 лет и женщины старше 35 лет.
Классификация невынашивания беременности
В зависимости от сроков гестации выделяют следующую классификацию невынашивания беременности:
- самопроизвольное прерывание (до 28 недель);
- преждевременные роды (на сроке от 28 до 37 недель).
Самопроизвольное прерывание делят на три класса:
- Раннее. С момента зачатия до 12 недель. Данная патология проявляется в 85% из всех случаев.
- Позднее. На 13 – 21 недели после зачатия.
- Самопроизвольное прерывание на 22 – 27 неделе беременности.
Диагностика
Внимание! Врач для диагностирования возможного невынашивания плода изначально опрашивает пациентку на наличие определенной симптоматики.
Характерными клиническими признаками являются тянущие боли в нижнем отделе живота и кровянистые выделения из половых органов.
При непостоянстве данных симптомов можно говорить о кратковременном тонусе матке, а при их цикличности и постоянстве – об угрозе невынашивания плода.
Женщине требуется пройти комплексное обследование:
- Сдать анализы крови. Кровь следует предоставить обоим родителям, чтобы определить хромосомные аномалии, а также гормональные и иммунологические сдвиги.
- Пройти тест на хромосомные аномалии абортированных тканей. При выкидыше берутся остатки генетического материала, и ведется исследование на причинно-следственные факторы случившейся патологии.
- Ультразвуковое исследование матки и гистероскопия. Полость матки поддается целостному обследованию за счет введения в ее область видеокамеры.
- Гистеросальпингография. Особое исследование матки, основанное на введении в нее контрастных веществ. С помощью этого метода удается выявить многие маточные заболевания.
- Биопсия внутреннего слоя матки (эндометрия). Гормональное обследование небольшого кусочка ткани, взятого из слизистой оболочки матки.
Лечение женщине в зависимости от причин невынашивания плода назначает врач. В случае неполноценной лютеиновой фазы назначаются седативные препараты на растительной основе, гормональные (Дюфастон, хорионический гонадотропин) и спазмолитические средства по типу Но-шпы. На фоне сенсибилизации к прогестерону прописывают Дюфастон, глюкокортикоиды и иммунноглобулиновые препараты.
Плацентарную недостаточность лечат Пирацетамом, Актовегином и Инфезолом. При риске преждевременного излития околоплодных вод или при присутствии в организме инфекционных возбудителей применяются токолитические средства, антибиотики, антигрибковые и бактериальные лекарства.
При малейшей угрозе невынашивания беременности женщине прописывается строгий покой.
Врач в зависимости от анализов пациентки назначает ей лечение по схеме такими препаратами, как сульфат магния, сульфат гексопреналина и сальбутамола, фенотерол, Индометацин, Нифедипин, Капронат оксипрогестерона. Для расслабления матки применяют немедикаментозные процедуры по типу маточной электрорелаксации и иглорефлексотерапии.
В случае непереносимости каких-то лекарственных препаратов, при наличии аллергических заболеваний и гестозах беременности делается плазмаферез в количестве не более 3 сеансов.
Его суть сводится к удалению из циркулирующего объема крови некоторого количества плазмы и замены ее реологическими и белковыми растворами. Процедура направлена на удаление части токсинов и антигенов.
В результате этого заметно улучшается микроциркуляция и свертываемость крови.
Профилактика
В качестве профилактической работы проводится следующее:
- Постановка на учет каждой женщины детородного возраста и выявление среди них пациенток, входящих в группу риска.
- Своевременное обследование супружеской пары (задолго до планируемой беременности), а также рациональная подготовка к столь ответственному решению.
- Контроль специальных служб за эпидемиологической обстановкой и предотвращение инфекционных осложнений. Проведение адекватной антибактериальной, иммунной и противовоспалительной работы.
- Своевременное диагностирование таких патологий, как шеечная недостаточность. До 24 недель беременности проводится ультразвуковое исследование при помощи трансвагинального датчика. При многоплодии данная процедура полагается до 26 или 27 недель беременности.
- Профилактика плацентарной недостаточности с самых первых недель после зачатия.
- При выявлении патологии и невозможности избежать печальных последствий, специалистам нужно проводить полное информирование женщины на счет альтернативных методов оплодотворения и рождения ребенка.
Для того чтобы беременность прошла легко, без нарушений и не закончилась невынашиванием, нужно основательно подходить к этому процессу еще задолго до зачатия.
Будущая мать, желательно вместе с супругом, должны пройти все необходимые обследования и руководствоваться предписаниями специалистов.
При высоком риске патологии важно взвесить все «за» и «против» и принять адекватное решение на счет иных методов зачатия.
Специально для beremennost.net – Елена Кичак
Источник: https://beremennost.net/nevynashivanie-beremennosti
Невынашивание беременности

Проблема невынашивание беременности остается одной из наиболее актуальных проблем в акушерстве, так как влечет за собой не только снижение рождаемости, но и оказывает отрицательное влияние на репродуктивное здоровье женщины.
Частота самопроизвольных выкидышей, к сожалению, составляет от 15 до 20% от всех желанных беременностей.
По данным Коллегии Минздрава РФ, 80% выкидышей происходит в первом триместре, 20% из них происходит во втором и третьем. В РФ прерывается каждая пятая желанная беременность, что приводит не только к медицинским, но и демографическим потерям.
По данным зарубежных исследователей занимающихся иммунологией репродукции, если в многократные ранние потери беременности вовлечены иммунные механизмы, то шанс доносить беременность без терапии после трех выкидышей составляет 30%, после четырех – 25%, после пяти – 5%.
К основным причинам гибели эмбриона, кроме анатомических, эндокринных и инфекционных, относятся генетические и иммунные.
https://www.youtube.com/watch?v=cEKJkQetQ0k
Невынашивание беременности – это самопроизвольное прерывание беременности в сроки зачатия до 37 недель, считая с первого дня последней менструации.
Прерывание беременности от зачатия до 22 недель называют самопроизвольным абортом (выкидышем), с 22 недель – преждевременными родами.
Многие исследователи полагают, что раннее невынашивание беременности (в сроке 1-2 недели) являются вариантом естественного отбора, так как при цитогенетическом исследовании хориона при случайных выкидышах находят до 80% эмбрионов с хромосомными аномалиями.
[attention type=green]Привычное невынашивание беременности – самопроизвольное прерывание беременности два и более раз. В ряде стран привычным невынашиванием является прерывание беременности более 3 раз, но в России рекомендуется проводить полноценное обследование при нарушении беременности уже дважды.
[/attention]Невынашивание беременности – это полиэтиологичное заболевание, которое связано с одной стороны с причинами этого состояния, с другой – с нарушениями, обусловленными неоднократным прерыванием функции репродуктивной системы (гормональный стресс, внутриматочные вмешательства и ряд других факторов).
Генетические причины невынашивания беременности
Как минимум, 50% диагностированных беременностей, самопроизвольно прерывающихся в первом триместре, сочетаются с хромосомными мутациями!
Хромосомные аномалии часто обнаруживаются при спорадических выкидышах и гораздо реже – при привычных. При повторной неразвивающейся беременности измененный хромосомный набор эмбриона может быть обусловлен аномальным кариотипом родителей, встречающимся у 7% супружеских пар.
Родословная семьи с хромосомными аберрациями.
В таких случаях необходимо обращать внимание на особенности семейного анамнеза – наличие в семье врожденных аномалий, обследование супругов (сдача анализа на кариотип).
При наличии в анамнезе прерываний беременности в ранние сроки, мертворождений неясного генеза, пороков развития плода, неудач в наступлении беременности после использования вспомогательных репродуктивных технологий, в случае, если супругам больше 35 лет, рекомендовано медико-генетическое обследование супружеской пары до наступления беременности. Генетическое консультирование включает изучение родословной семьи и анализ полученных данных, определение кариотипов супругов и оценку антигенов системы HLA.
Эндокринные причины невынашивания беременности
Эндокринные нарушения в структуре причин привычного выкидыша составляют 8–20%. Наиболее значимыми из них являются: гиперандрогения, недостаточность лютеиновой фазы (НЛФ), дисфункция щитовидной железы, сахарный диабет.
1) Самая частая известная причина – недостаточность лютеиновой фазы (НЛФ). Заключается она в недостаточном влиянии прогестерона на эндометрий. Для нормальной имплантации необходим определенный уровень прогестерона, а также совпадение «окна овуляции» с «окном рецептивности эндометрия».
Т.е. во время овуляции эндометрий должен быть готов к имплантации, которая произойдет в ближайшее время.
[attention type=yellow]Если эти процессы не совмещаются во времени, это является причиной либо бесплодия, либо невынашивания беременности. Регулируется «окно рецептивности» гормонами (прогестероном). Считается, что прогестерон играет ключевую роль в процессе имплантации и развитии нормальной беременности.
[/attention]Недостаточный уровень прогестерона может привести к бесплодию или привычному невынашиванию беременности. Клинически снижение уровня прогестерона выражается в укорочении лютеиновой фазы (менее 11 дней) и подтверждается гистологически (по результатам исследования соскоба эндометрия).
Желтое тело, образующееся в яичнике после овуляции, продуцирует прогестерон.
Считается, что одной из причин невынашивания беременности и неполноценности второй фазы цикла является хронический эндометрит, который верифицирован у 70% пациенток с невынашиванием.
2) Известно, что 21–32% невынашивания беременности обусловлены гиперандрогенией. Патологическое состояние организма, обусловленное избыточной продукцией андрогенов, синтезирующихся в надпочечниках и яичниках (адреногенитальный синдром, поликистоз яичников, гиперандрогения смешанного генеза).
Среди женщин с явлениями гирсутизма (повышенного оволосения) в 6 раз чаще наблюдаются ранние самопроизвольные выкидыши, в 10 раз – неразвивающиеся беременности (НБ).
Повышение уровня андрогенов приводит, с одной стороны, к гибели зародыша непосредственно, а с другой стороны – к плацентарной недостаточности.
3) Гормоны щитовидной железы также играют определенную роль в развитии беременности, поэтому нарушение ее функции, как в сторону повышения, так и снижения, может оказать существенное влияние на течение беременности. Системные эндокринные нарушения в организме женщины такие, как сахарный диабет и дисфункция щитовидной железы, безусловно, связаны с проблемой невынашивания беременности.
Однако при адекватной терапии сахарный диабет и дисфункция щитовидной железы не являются факторами риска привычного невынашивания беременности!
Обследование на заболевания щитовидной железы и скрытый сахарный диабет (выявляемый при проведении теста на толерантность к глюкозе) не могут быть рекомендованы как рутинные методы обследования для женщин, у которых отсутствуют симптомы данных эндокринопатий.
Иммунные причины невынашивания беременности
- Система HLA
Каждый человек обладает индивидуальным набором HLA – антигенов, которые играют жизненно важную роль, определяя возможность и выраженность иммунного ответа на любое воздействие.
Антигены HLA представляют собой гликопротеиды (комплекс белков и углеводов), состав каждого из которых кодируется соответствующим HLA-геном 6-й хромосомы. Иначе говоря, индивидуальное сочетание HLA-антигенов у конкретного человека определяется индивидуальным сочетанием HLA-генов.
Аллоантигенами являются любые антигены другого индивида. Плацента и эмбрион также наполовину состоят из отцовского, чужого генетического материала.
[attention type=red]Считается, что большинство случаев невынашивания беременности, особенно в 1 триместре, связано с тем, что нарушено восприятие плода организмом матери, то есть дефектами данной системы HLA.
[/attention]У супружеских пар, имеющих 2 или 3 общих аллеля системы HLA класса диагностируется II риск невынашивания беременности достоверно больше, чем у пар, не имеющих идентичных аллелей по HLA.
Большое число совпадающих у супругов антигенов HLA приводит к тому, что организм матери не распознаёт эмбрион как плод, а воспринимает его как измененную (мутированную, раковую) клетку собственного организма, против которой начинает работать иммунная система. Основной принцип терапии заключается в иммунокоррекции.
Так наследуется от каждого из родителей блок HLA-генов.
- Снижение продукции аллоантител к отцовским лейкоцитам – одна из причин невынашивания беременности. Однако механизмы до настоящего времени полноценно неизучены.
Нарушения в свертывающей системе крови (тромбофилические и коагулопатические нарушения)
При физиологически протекающей беременности в системе гемостаза (свертывания крови) происходят изменения, определенные самой природой, направленные на нормальное функционирование плаценты и плода, а также предполагающие остановку кровотечения после отделения плаценты.
Уровень тромбоцитов при нормальной беременности остается неизменным, хотя количество факторов свертывания крови ближе к концу беременности увеличивается в 1,5- 2 раза.
При нарушении баланса в системе свертывания крови вероятность вынашивания беременности резко снижается. К подобным состояниям относится так называемый антифосфолипидный синдром.
Антифосфолипидный синдром (АФС) – аутоимммунная дисфункция, связанная с невынашиванием беременности. Известно, что АФС может вызвать невынашивание в любом триместре беременности. Фосфолипиды — основные компоненты клеточных мембран, в том числе клеток плаценты. Антитела к фосфолипидам – это разнообразная группа иммуноглобулинов, взаимодействующих со многими фосфолипидами клеточной мембраны.
Самый известный фосфолипид – кардиолипин. Антитела к фосфолипидам обнаруживаются при многих патологических состояниях. Они способны повреждать клетки эндотелия и мембрану тромбоцитов, ингибировать синтез простациклинов и нарушать активацию протеина С. Результатом является повышение адгезии тромбоцитов и относительное увеличение уровня тромбоксана, что в целом повышает частоту тромбозов.
Микротромбозы в сосудах формирующейся плаценты нарушают ее функцию, что ведет к плацентарной недостаточности и в ряде случаев заканчивается гибелью эмбриона/плода.
Для диагностики наличия данного синдрома необходимо:
- оценить анамнестические данные (наличие одной или более смертей морфологически нормального плода старше 10 недель беременности; три и более неясных причин спонтанных выкидышей до 10 недель беременности и ряд других);
- наличие антикардиолипиновых антител IgG и IgM в среднем или высоком титре 2 и более раз подряд;
- волчаночный антикоагулянт, присутствующий в плазме 2 или более раз подряд;
- изменения показателя гликопротеина-2.
Анатомические причины невынашивания беременности
Около 15% женщин с невынашиванием беременности имеют аномалии анатомического строения матки, как основную причину. Для имплантации, как известно, необходимо адекватное пространство в матке и нормальное кровоснабжение.
Размер полости матки в норме между передней и задней стенкой составляет всего 5-10 мм. Однако, этого расстояния достаточно для того, чтобы произошло прикрепление и развитие эмбриона.
К анатомическим причинам невынашивания беременности относятся:
- аномалии развития матки (внутриматочная перегородка, однорогая матка, двурогая матка, удвоение матки и ряд других);
- нарушение анатомии матки за счет внутриматочных синехий (синдром Ашермана);
- наличие в матке полипов эндометрия, миомы матки или аденомиоза, нарушающих строение и анатомию полости матки;
- истмико-цервикальная недостаточность.
Инфекционные причины невынашивания беременности
Исследования ученых последних лет показали, что у женщин с привычным невынашиванием бактериально-вирусная колонизация эндометрия встречается достоверно чаще, чем у женщин с нормальным акушерским анамнезом. Так, вне беременности диагноз хронического эндометрита гистологически верифицируется у 73% больных, в 87% наблюдается персистенция условно — патогенных микроорганизмов в эндометрии.
Доказано неблагоприятное влияние на течение беременности персистирующей патогенной и условно–патогенной флоры типа хламидий, уреаплазмы, микоплазмы, вируса простого герпеса, цитомегаловируса, токсоплазмы и др!
Инфекционные заболевания беременных оказывают неблагоприятное влияние на плод или в результате непосредственного воздействия на него возбудителя, вызывая первичную фетопатию, или вследствие поражения плаценты, индуцируя плацентарную недостаточность и вторичную фетопатию.
[attention type=green]Диагноз хронического эндомерита устанавливается только при микробиологическом исследовании эндометрия в сочетании с гистероскопией и биопсией эндометрия.
[/attention]Проведение антибактериальной терапии, подобранной индивидуально, помогает нормализовать иммунологические процессы в эндометрии, создать благоприятные условия для последующей имплантации и предотвратить инфекционное поражение эмбриона.
Отцовские причины невынашивания беременности
Отцовские причины невынашивания беременности играют меньшую роль, чем материнские, за исключением хромосомной патологии. Однако, при привычном невынашивании значительно более часто встречаются нарушения в спермограммах – от воспалительного процесса до нарушения строения сперматозоидов.
При обследовани супружской пары по поводу невынашивания беременности необходимо провести обследования по всем направлениям, выявить причину и провести адекватную коррекцию.
До проведения обследования и без соответствующей подготовки, особенно, при привычном невынашивании, планирование беременности не рекомендуется.
Высококвалифицированные клиники Москвы обладают большим спектром диагностических возможностей. Грамотное обследование женщины и мужчины в соответствии со стандартами позволит подготовить женщину к беременности и снизить вероятности невынашивания. В Университетской группе клиник «Я здорова» возможно пройти все соответствующие обследования и получить соответствующие рекомендации.
Источник: https://www.ya-zdorova.ru/miscarriage/
Привычное невынашивание беременности причины, методы диагностики и лечения

Привычное невынашивание беременности – состояние, когда у женщины наступали 2 и более беременности, но заканчивались самопроизвольным прерыванием на сроке до 20 недель. В такой ситуации очень важно найти и устранить причину.
Причины привычного невынашивания беременности
Хромосомные нарушение эмбриона, плода
Причиной наиболее частых хромосомных нарушений является неправильный набор хромосом с несовместимым дальнейшим развитием эмбриона (плода). Как правило, это возникает при неправильном расхождении хромосом в половых клетках.
Причиной хромосомных нарушений могут быть:
- поздний репродуктивный возраст пары;
- определенные токсические воздействия на организм родителей в период зачатия и на раннем этапе развития эмбриона;
- лучевая нагрузка на организм родителей.
Следующими важными причинами привычного невынашивания являются гормональные нарушения.
Важный фактор при этом НЛФ (недостаточность лютеиновой фазы), который означает дефицит прогестерона – главного гормона для правильного развития беременности.
Это состояние возникает в следствии избытка мужских половых гормонов в организме женщины (андрогенов), а также при нарушении работы щитовидной железы.
Еще одной из причин невынашивания является – хронический эндометрит. Возникает при попадании возбудителя на слизистую оболочку полости матки, что провоцируют возникновение хронического воспалительного процесса. Это приводит к нарушению закладки ворсин хориона – будущей плаценты, условий процесса питания плода.
Иммунологические нарушения при привычном невынашивании беременности
В следствии аутоиммунных процессов парадоксальным является то, что собственная иммунная система воспринимает клетки эндометрия, как чужие и возникает аутоиммунный эндометрит.
Процессы имплантации происходят во ІІ фазу менструального цикла, когда снижается активность иммунной системы. При иммунологических нарушениях изменяется активность NK- клеток (CD56) в эндометрии, которая запускает иммунную систему на отторжения эмбриона (плода).
[attention type=yellow]Аутоиммунным состоянием, неблагоприятным для правильного диалога между организмом матери и плода, является антифосфолипидный синдром (АФС). АФС – это состояние, которое характеризуется выработкой клеток иммунной системы, которые атакуют внутреннюю стенку сосудов, и приводят к нарушению процессов кровоснабжения плода.
[/attention]Материнский организм с момента имплантации должен получить правильный сигнал от эмбриона, который характеризуется выделением хорионического гонадотропина (ХГЧ) в кровь матери, и обеспечивает перестройку ее организма для вынашивания. В некоторых случаях – это не происходит вследствие атаки клетками иммунной системы ХГЧ. Генетически обусловленне формы тромбофилии— нарушение процессов свертываемости крови:
- дефицит антитромбина III;
- мутация фактора V свертывания крови (Лейденовская мутация);
- дефицит протеина С;
- дефицит протеина S;
- мутации MTHFR;
- гипергомоцистеинемия.
При мутации MTHFR происходит нарушение метаболизма гомоцистеина, который повреждает стенки сосудов, делая их поверхность «рыхлой». На поврежденную стенку наслаивается холестерин и кальций, образовывая атеросклеротические бляшки и сгустки. Повышенное количество гомоцистеина называется гипергомоцистеинемия.
Также под влиянием генетических мутаций активизируются процессы свертывания крови, которые приводят к нарушению правильного питания и развития плода.
Привычное невынашивании беременности при анатомическом нарушении строения матки
Существуют врожденные, а также приобретенные анатомические дефекты
При врожденных анатомических дефектах происходит:
- полное удвоение матки;
- двурогая, седловидная, однорогая матка;
- частичная или полная внутриматочная перегородка.
При приобретенных анатомических дефектах происходит:
- внутриматочные синехии – спайки;
- синдром Ашермана ( тонкий эндометрий с низкой чувствительностью к воздействию половых гормонов);
- узлы деформирующие полость матки;
- истмико-цервикальная недостаточность (ИЦН) – укорочение шейки матки;
- рубцовые деформации шейки матки после определенных методов вмешательства.
При анатомической патологии матки чаще отмечают поздние прерывания беременности, однако при имплантации на внутриматочной перегородке или вблизи миоматозного узла могут быть и ранние прерывания беременности.
Исследования с помощью которых можно выявлять причины привычного невынашивания беременности
- Исследование на TORCH- инфекции Ig M, G;
- Гормональные исследования в том числе работы щитовидной железы;
- 3D ультразвуковое исследование органов малого таза;
- Обследования на АФС (антифосфолипидный синдром);
- Кариотипирование семейной пары;
- Обследование на полиморфизм генов тромбофилии и фолатного цикла, определение уровня гомоцистеина;
- Иммунологическое исследование;
- Диагностическая гистероскопия + исследование маркеров хронического эндометрита (CD 138) и естественных киллеров NK-клеток (CD56).
Источник: https://zen.yandex.ru/media/id/5e358e8b69f2b8411bd6d5f3/5e35a9f45b4a3e23cf823fa9