Гигрома у детей — симптомы, диагностика и лечение — Орто гуру

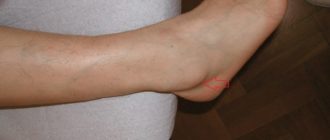
Гигрома у ребенка на ноге – это доброкачественное новообразование диаметром 0,5- 3см, имеет неправильную форму и плотную консистенцию. Патогенез заболевания – скопление в синовиальной сумке сустава желеобразного вещества. Случаи перехода опухоли в злокачественную форму не зафиксированы.
Причины и классификация
Чаще киста на ноге диагностируется у детей 6-10 лет, точные причины развития болезни не установлены, но предрасполагающими факторами являются:
- Травмы сухожилий и суставов;
- Чрезмерные нагрузки на нижние конечности;
- Неправильно подобранная обувь;
- Внутрисуставные гематомы;
- Генетическая предрасположенность;
- Оперативные вмешательства.
Гигрома у ребенка способна развиваться беспричинно, на начальных стадиях заболевание прогрессирует бессимптомно, визуально не диагностируется.
По локализации новообразование разделяют на несколько видов:
- Гигрома коленного сустава;
- Ганглий стопы;
- Киста подколенной ямки.
По особенностям строения образования разделяют на изолированные (стенки кисты не соединены с суставной капсулой) и с соустьем (в опухоли определяется соединительный канал, по которому протекает синовий).
Симптоматика гигромы
Гигрома у детей способна прогрессировать в течение длительного времени – от 1-2 месяцев до нескольких лет.
Визуально диагностируется на кожных покровах ноги как небольшое уплотнение, постепенно увеличивающееся в размерах. По мере роста опухоли на ноге возникает дискомфорт или болезненные ощущения во время движения.
[attention type=yellow]Это связано с ограничением подвижности сустава и давления образования на нервные окончания.
[/attention]Первоначально образование на ноге безболезненно при пальпации, подвижно, но по мере прогрессирования появляются следующие важные изменения:
- Разрастание гигромы до 6 см в диаметре;
- Образование на ноге гладкое и эластичное при пальпации;
- При движении боль тупого характера, иррадиирует в рядом расположенные ткани. Чаще проявляется после физических нагрузок (подвижных игр, спортивных тренировок);
- Кожные покровы над кистой утолщены, гиперемированы при появлении воспалительного процесса.
Кожа над кистой свободно смещается, во время физических нагрузок на ноги гигрома у детей заметно увеличена в размерах, при ограничении движения возвращается к первоначальному виду.
В зависимости от локализации кисты выделяют следующие симптомы:
- Гигрома на стопе у ребенка развивается в области голеностопа или на фаланговых костях с тыльной стороны, поэтому вызывает чувство дискомфорта при движении. Близкое расположение образования к нервным окончаниям провоцирует развитие острого болевого синдрома: малыш отказывается носить тесную обувь, отмечается хромота. При постоянном травмировании стопы возрасте риск развития воспалительного процесса и прогрессированию заболевания;
- Гигрома коленного сустава у детей характеризуется появлением шаровидного уплотнения на коленной чашечке. Ребенок рост кисты не замечает, ощущает дискомфорт только при чрезмерных физических нагрузках или падении на коленку. Существует риск развития инфекционных процессов в коленном суставе;
- Гигрома подколенной ямки у ребенка в медицине носит название «киста Беккера». Располагается опухоль с небольшим смещением в верхней части подколенной ямки, быстро прогрессирует. Малыш жалуется на ограничение подвижности в коленном суставе, онемение конечности, судороги, боль в ноге.
Чем ближе расположена гигрома к сосудистым соединениям и нервным окончаниям, тем раньше проявляется симптоматика заболевания.
Диагностика
После обращения пациента осуществляется сбор анамнеза и производится визуальный осмотр ноги, на которой опухоль пальпируется (определяется подвижность, болезненность, плотность). При постановке диагноза заболевание необходимо дифференцировать с абсцессом, аневризмой или злокачественной опухолью.
В качестве дополнительных методов диагностики используется:
- Рентгенологическое обследование. Фото гигромы на ноге у ребенка, выполненное на рентгене, является малоинформативным для врача на ранних стадиях заболевания. Назначается обследование при запущенных формах болезни, когда происходит оссификация тканей;
- УЗИ кисты и рядом расположенных мягких тканей позволяет определить глубину и размеры полости опухоли, наличие в ее стенках кровеносных сосудов или нервных окончаний;
- Пункция доброкачественного новообразования на ноге проводится с целью изучения состава содержимого опухоли и выявления признаков воспалительного процесса.
Прогрессирующая гигрома стопы способна привести к нарушению развития ребенка в раннем возрасте, поэтому выбор метода лечения заболевания проводят с учетом возраста и стадии развития опухоли.
Лечение
В 60% случаев лечение гигромы, протекающей бессимптомно, не требуется. Заболевание проходит самостоятельно. Чаще медицинская помощь необходима при гигроме под коленом у ребенка.
Консервативные методы лечения:
- Пункция: извлечение содержимого опухоли при помощи пункционной иглы, и введение в полость кисти склерозирующего раствора (этиловый спирт или Доксициклин). Для предотвращения рецидива заболевания на ногу накладывают тугую повязку;
- Медикаментозная терапия: применение глюкокортикоидных препаратов и нестероидных противовоспалительных средств для снижения отечности и предотвращения прогрессирования опухоли на ноге;
- Назначение мазей при небольших размерах гигромы (до 2 см в диаметре): гель Траумель, Липомикс или линимент Вишневского.
В качестве дополнительных средств лечения назначается массаж для нормализации кровообращения и оттока жидкости из опухоли или физиотерапевтические процедуры. Не рекомендуется проводить лечение гигромы у детей путем механического раздавливания опухоли. Процедура болезненна и требует применения анальгезирующих средств. После проведения такого вида лечения высок риск рецидива заболевания.
- Операция по удалению гигромы у детей проводится при неэффективности консервативных методов лечения и прогрессировании опухоли до больших размеров: хирург рассекает кожный покров и ниже лежащие ткани, извлекает капсулу с содержимым, ушивает разрез.
- Если киста на ноге не доставляет ребенку дискомфорта, то врачи, в том числе доктор Комаровский, рекомендуют ограничить физические нагрузки и отслеживать динамику роста гигромы в течение 2-3 лет.
- В качестве народных средств лечения после консультации с врачом допустимо применять следующие рецепты:
- Чайный гриб измельчить, разложить по марлевой ткани. Положить готовый компресс на гигрому на ноге и закрепить, оставив его на ночь. Курс лечения длится до полного выздоровления;
- Подготовить медную пластину, незначительно превышающую гигрому по размерам, и прокалить ее на огне с последующим промыванием в солевом растворе. Обработанную пластину приложить к опухоли на ноге, зафиксировать тканью и оставить на 3 дня. По истечении времени ее необходимо снять и повторно обработать, продолжить курс лечения до исчезновения опухоли.
Запрещается самостоятельно прокалывать гигрому у детей и удалять ее содержимое. Повреждение стенок капсулы и отсутствие стерильных условий при проведении процедуры спровоцирует развитие воспалительных процессов.
Своевременное лечение и диагностика гарантируют благоприятный исход патологии и восстановление полноценного функционирования опорно-двигательного аппарата.
Как лечить гигрому на ноге у ребенка
Гигрома, или синовиальная киста — это плотная, но эластичная на ощупь «шишка» на суставе, заполненная вязкой жидкостью. Гигрома у ребенка на ноге чаще всего появляется над коленом или в подколенной ямке (киста Бейкера), реже на голени или стопе. Обычно ее находят у детей младшего школьного возраста (6-10 лет).
Размер кисты под или над коленом либо на голени редко превышает три сантиметра, и сама по себе не опасна. Однако большая припухлость сковывает движения конечности, сдавливает кровеносные сосуды и соседние нервные корешки и может лопнуть, поэтому, заметив шишку у малыша, нужно немедленно обратиться к педиатру.
Причины
Синовиальная киста возникает, когда в суставе происходят болезненные изменения.
В одном случае фрагмент синовиальной оболочки сустава выпячивается сквозь микроразрыв суставной сумки, и вскоре полость заполняется жидкостью.
Во втором — ее оболочку и содержимое формируют измененные клетки соединительной ткани — однако киста никогда не перерождается в злокачественную опухоль. Среди причин, которые провоцируют гигрому, выделяют:
- однократную травму — вывих, ушиб, растяжения, разрывы и надрывы связок;
- длительные чрезмерные нагрузки на сустав (у непоседливых малышей и при занятиях спортом);
- неудобную обувь;
- малоподвижный образ жизни (слабые, нетренированные связки легко травмируются);
- врожденные патологии суставов, связок и сухожилий.
Кисты чаще появляются у детей, чьи родители или другие кровные родственники тоже страдали от этой патологии. Ее могут вызвать и некоторые наследственные аутоиммунные заболевания, например ревматоидный артрит и болезнь Бехтерева.
Симптомы и диагностика
Маленькие гигромы, особенно кисты Бейкера, родители находят у своих детей случайно, нащупав в подколенной ямке или на щиколотке округлое уплотнение. Киста на колене более заметна, но так похожа на шишку от ушиба, что ни малыш, ни его мама не обращают на нее внимания. Однако если тщательнее обследовать припухлость, то кисту легко отличить от других опухолей:
- на ощупь она плотная, но эластичная;
- она неподвижна, но кожа над ней сдвигается свободно;
- кожа над кистой не изменена;
- вначале она не болит, но если на нее нажать, ребенок почувствует боль или неприятное ощущение.
Некоторые гигромы растут медленно, другие увеличиваются в размерах за одну-две недели, воспаляются или лопаются. В подколенной ямке много нервных окончаний и кровеносных сосудов, и ребенок жалуется на боль при ходьбе, «мурашки» или онемение. Если киста лопнула и ее содержимое вытекло в сустав, ткани вокруг нее воспаляются, а кожа над гигромой краснеет и шелушится.
Врач расспросит пациента и его маму, когда появилось образование, с чем, по их мнению, оно может быть связано, на что жалуется малыш. После осмотра ему назначат дополнительные обследования — УЗИ, рентген, МРТ, а при необходимости кисту проколют тонкой иглой и возьмут на анализ жидкость из ее полости.
Методы лечения гигромы у ребенка
Небольшие шишки у детей и подростков иногда рассасываются сами собой. Однако опухоль на ноге у малыша может оказаться не кистой, а симптомом более опасной болезни, поэтому не стоит рисковать и самостоятельно ставить ребенку диагноз.
Безоперационные методы
К методам лечения гигромы без операции в первую очередь относят медикаментозную и физиотерапию. Консервативными способами воздействия на нее также считаются раздавливание, пункция (прокол) и выпаривание капсулы лазером.
- Самый простой и безболезненный способ лечения — компрессы с мазью Вишневского или раствором Димексида. Мазь на марлевой повязке или отрезок бинта, смоченный в разбавленном 1:5 Димексиде накладывают на сустав в области гигромы, сверху кладут пергамент или целлофан и укутывают шарфом. Компрессы с мазью Вишневского делают на ночь, а с Димексидом — два раза в день, утром и вечером.
- Если началось воспаление, пациенту назначат НПВП (Ибупрофен, Индометацин, Диклофенак) в таблетках, уколах или в виде мазей.
- Размягчить капсулу, вернуть подвижность суставу, снять боль и воспаление помогают физиопроцедуры: УВЧ (облучение кварцевой лампой), ультразвуковая и магнитотерапия, электрофорез, обертывания с парафином и озокеритом. Эти процедуры проводят в поликлинике, курс лечения — 8-10 дней.
Читать еще: Гигрома голеностопа
Важно начать лечить кисту на первой стадии заболевания, пока она еще маленькая и мягкая. Когда капсула уплотнится, ее уже не удастся убрать консервативными методами, то есть без хирургического вмешательства.
Удаление
Существует несколько методов избавиться от кистозного образования: пункция, раздавливание, выпаривание лазером и хирургическое удаление.
Как именно будут удалять гигрому, зависит от ее локализации, величины и других факторов (сколько лет пациенту, есть ли воспаление или риск того, что капсула лопнет и т.д.).
У маленьких детей кисту над коленным суставом или под ним удаляют под общим наркозом, а на голени — под общим или местным.
- Пункция. Кисту прокалывают толстой иглой и вытягивают ее содержимое, а в полость вводят противовоспалительные или другие лекарства (например, препарат для склеивания ее стенок).
- При раздавливании «шарик» энергично вминают (вправляют) в сустав. Иногда отверстие, через которое выбухает гигрома, со временем закрывается, но если при вдавливании киста лопнет, в суставе может начаться нагноение.
- Выпаривание лазером. Его делают после пункции — сначала из кисты выкачивают содержимое, а потом через иглу вводят в нее тончайший световод и полностью выпаривают оболочку кисты.
- Во время оперативного вмешательства шишку удаляют обычным или лазерным скальпелем вместе с окружающими ее измененными тканями. В современных клиниках операцию делают щадящим эндоскопическим методом, через несколько небольших проколов.
Источник: https://nevroartromed.ru/travmy/gigroma-u-detej-simptomy-diagnostika-i-lechenie.html
Гигрома у ребенка (ФОТО): лечение и удаление у детей, советы Комаровского
Ревматолог высшей категории Олег Валентинович
23294
Дата обновления: Март 2020
К числу доброкачественных новообразований, которые не перерождаются в раковую опухоль, относится гигрома у ребенка. Заподозрить ее развитие можно по характерной для патологии симптоматике. Родители должны обратить внимание на жалобы малыша и показать его специалисту. При подозрении на опухоль следует записываться на прием к педиатру, который перенаправит больного к хирургу.
Причины и опасность заболевания
Новообразование может развиться при однообразных нагрузках на сустав – например, при регулярном времяпрепровождении за компьютером образуется гигрома на запястье
Даже опытный специалист не всегда может точно определить истинную причину образования гигромы у ребенка. Ему удается лишь выяснить фактор, который поспособствовал изменению клеток, относящихся к суставам.
Чаще всего у детей гигромы образуются в местах, на которые оказываются интенсивные нагрузки в течение длительного времени. Речь идет о коленных, лучезапястных и голеностопных суставах.
К развитию патологии могут привести следующие неблагоприятные факторы:
- Наследственная предрасположенность.
- Повреждение сустава.
- Интенсивные физические нагрузки, которые отличаются хроническим характером.
- Чрезмерная подвижность ребенка.
- Сидячий образ жизни.
Данному заболеванию подвержены дети, которое проводят много времени за компьютером. Они рискуют столкнуться с гигромой в области запястья. Без лечения болезнь приведет к развитию туннельного синдрома и снижению чувствительности пальцев.
Гигрома у детей не представляет собой серьезной опасности. Все потому, что она не способна переродиться в злокачественную опухоль. Но все равно родителям приходится задумываться о ее удалении у ребенка. Новообразование со временем будет доставлять пациенту явный дискомфорт и мешать его привычной жизнедеятельности. Также весомое значение имеет психологический фактор.
Если игнорировать развитие новообразования, то оно продолжит разрастаться. В конечном итоге гигрома может лопнуть, а ее содержимое распространится по соседним тканям под кожей, чего допускать нельзя.
Клиническая картина
Новообразование болит при надавливании
Гигромы у ребенка легко распознать по признакам, которые имеет данное заболевание. Нужно понимать, что период прогрессирования может занимать от пары месяцев до нескольких лет. За это время симптоматика патологии будет постепенно нарастать, что даст возможность родителям и врачу заподозрить у ребенка опухоль в области сустава.
По мере развития гигромы ребенок начинает жаловаться на боли в месте поражения. Также можно заметить на его теле уплотнение, которое хорошо прощупывается.
На начальных стадиях развития заболевания пациента не беспокоит болевой синдром. Он не возникает даже во время пальпации опухоли. Следующие изменения проявляются по мере ее разрастания:
- Увеличение размера гигромы до 6 см в диаметре.
- Появление боли тупого характера, которая может перемещаться в соседние зоны.
- Утолщение кожного покрова, который находится над кистой.
- Затрудненное движение пораженным суставом.
Клинические симптомы заболевания проявляются у пациента в зависимости от расположения доброкачественного новообразования. Ребенка могут побеспокоить следующие признаки недомогания:
- На стопе. Опухоль вырастает в зоне расположения фаланговых костей или голеностопа. По этой причине у больного возникают трудности с передвижением, так как он испытывает из-за нее сильный дискомфорт. По вине близкого расположения кисты к нервным окончаниям может наблюдаться обострение болевого синдрома. Если стопа будет постоянно перегружаться и травмироваться, то это в конечном итоге приведет к воспалению и активному прогрессированию патологии.
- Возле коленного сустава. Патология сопровождается развитием уплотнения, которое имеет шаровидную форму. Его можно заметить непосредственно на коленной чашечке. Ребенок не замечает рост новообразования. Дискомфорт ощущается лишь во время удара коленки или интенсивных физических нагрузках на нижние конечности.
- Возле подколенной ямки. Опухоль в этом случае отличается незначительным смещением сверху подколенной ямки. Киста стремительно прогрессирует, из-за чего ребенок начинает испытывать боли в месте поражения, онемение ноги и судороги.
Похожая симптоматика наблюдается при гигроме на верхних конечностях.
Диагностика патологии
Определить у ребенка гигрому может детский врач. Если он сомневается в своем диагнозе, то перенаправит больного к узкопрофильному специалисту, который занимается подобными патологиями. В обоих случаях потребуется проведение диагностических мероприятий, которые позволяют подтвердить правильность предполагаемого диагноза.
Опытный специалист может выявить гигрому у ребенка уже после пальпации проблемной зоны. Инструментальная диагностика позволяет ему более детально ознакомиться с картиной заболевания и подобрать эффективный метод терапии в зависимости от показаний.
Проще всего диагностировать доброкачественное новообразование, которое отличается выраженным характером. Особенно это касается гигром, которые хорошо выделяются под кожей.
Чтобы точно удостовериться в том, что у ребенка гигрома, а не другое новообразование, потребуется проведение таких методов исследования:
- Ультразвуковое исследование мягких тканей и самой опухоли.
- Рентгенография.
- Пункция опухоли и гистологическое исследование.
Данные методы диагностики дают возможность визуально изучить гигрому и исследовать ее содержимое.
Лечение гигромы у детей
Терапия подбирается исходя из того, где расположено уплотнение, возраста пациента и других факторов
Доброкачественные новообразования у детей обязательно нужно лечить, о чем неоднократно говорил известный врач в области педиатрии Комаровский. Вариант ее терапии напрямую зависит от локализации и размера опухоли.
Консервативная терапия
Консервативное лечение предлагается детям, у которых гигрома достигает незначительных размеров. При таких обстоятельствах удастся избежать операции.
Если киста не доставляет неудобств и не болит, то есть шансы на ее благополучное рассасывание. Для этого достаточно использовать препараты местного действия, которые способствуют замедлению разрастания гигромы.
Вариант лечения доброкачественного новообразования подбирается на основе показаний, которые выявлены у ребенка. Также учитывается локализация кисты и возраст пациента.
Часто бывает, что гигрома растет из-за интенсивных физических нагрузок, которые оказываются на больной сустав. В этом случае справиться с проблемой позволяет ослабление постоянного давления на пораженное место.
Если нет потребности в хирургическом удалении гигромы, то ребенку будет достаточно пройти курс лечения медикаментозными средствами. При таком заболевании актуальны местные препараты, которыми обрабатывают зону поражения.
Если гигрома не превышает в объеме 3 см, то устранить ее помогут мази. Предпочтение следует отдавать местным препаратам, которые обладают противовоспалительным, обезболивающим и обеззараживающим действием.
[attention type=red]Врач должен предупредить родителей пациента о том, что консервативная терапия не дает гарантию отсутствия рецидива болезни. В 80% случаев гигрома появляется вновь.
[/attention]В отдельных случаях медики рекомендуют соглашаться на медикаментозную терапию, которая сочетается с пункцией. Так называется лечебная процедура, которая позволяет удалять содержимое опухоли при помощи эндоскопа и иглы. По завершению сеанса терапии требуется обработать ткани антисептиком и антибактериальным средством для предупреждения их заражения инфекцией.
Хирургическое лечение
Самым эффективным методом лечения является радикальное удаление гигромы. На данный момент предлагается три основных варианта устранения доброкачественного новообразования у детей:
- Пункция.
- Хирургическое иссечение.
- Эндоскопическое удаление.
Самым доступным методом радикального лечения является хирургическое иссечение гигромы. Такой вариант терапии назначается при наличии у ребенка соответствующих показаний:
- Большой размер новообразования.
- Стремительный рост кисты.
- Косметический дискомфорт.
- Боли при прикосновении к кисте.
- Отсутствие признаков уменьшения опухоли в течение 2 лет.
- Ограниченная подвижность гигромы.
- Рецидив патологии.
- Развитие воспаления.
Наиболее безболезненной считается пункция. При ее проведении из гигромы удаляется жидкость. Сама капсула при этом практически не повреждается. Внутрь пустой полости вводятся средства, которые относятся к группе склерозирующих и противовоспалительных. К сожалению, данный вариант лечения не дает такой выраженный эффект, как операция.
Современным методом удаления гигромы у пациента младшей возрастной группы является эндоскопическая терапия. С его помощью удается устранить опухоль. Для этого потребуется сделать небольшой разрез на коже, при котором не травмируются соседние ткани, не пораженные патологией.
В момент хирургического иссечения новообразование удаляется вместе с его содержимым. Этот метод лечения дает отличный результат, если врач не совершает ошибок в момент операции.
Радикальная терапия осуществляется преимущественно под общей анестезией. Врачи могут предложить местный наркоз, если ребенку уже исполнилось 10 лет. Оперативное вмешательство по времени занимает не более 30 минут. После на протяжении пары часов пациент должен находиться под постоянным наблюдением специалиста.
Лечение народными средствами
Приготовленную мазь следует использовать только теплой
Не все родители приветствуют традиционные методы лечения. Некоторые их них пытаются вылечить своего ребенка при помощи народных средств, приготовленных из натуральных компонентов.
Специалисты допускают использование нетрадиционных средств при лечении гигромы. Но их список обязательно должен с ними согласовываться. Врачу следует убедиться в безопасности и целесообразности применения народного метода и только после этого включать его в курс терапии.
Гигрому можно попытаться частично вылечить при помощи таких нетрадиционных средств, которые предлагаются народной медициной:
- Капустный сок. Для его приготовления потребуется кочан свежей капусты. Овощ необходимо перекрутить при помощи мясорубки, чтобы из нее получилась кашица. Массу тщательно выжимают через марлю для получения сока. Его рекомендуется пить перед основными приемами пищи по 1/3 стакана. Такого курса лечения следует придерживаться в течение месяца.
- Чайный гриб. Эффективное средство в борьбе с доброкачественными новообразованиями. Натуральный продукт необходимо прикладывать к пораженному месту, в данном случае, к области локализации гигромы. Дополнительно гриб фиксируют при помощи бинта. Регулярное применение народного средства позволяет ускорить процесс рассасывания опухоли.
- Капустно-медовая смесь. Она обладает выраженным противоопухолевым эффектом. Чтобы ускорить выздоровление, необходимо прикладывать к гигроме капустный лист, на который предварительно была нанесена порция натурального меда. Готовый компресс выдерживают на суставе на протяжении целой ночи.
- Мед и алоэ. На основе этих компонентов можно приготовить действенное средство против гигромы, разрешенное детям. Продукты необходимо смешивать между собой в равных пропорциях. В общую смесь также следует добавить немного ржаной муки. В конечном итоге должна получиться масса, напоминающая по консистенции и внешнему виду тесто. Из нее формируют небольшую лепешку, которую прикладывают к больному месту на целую ночь. Зафиксировать народное средство лучше всего целлофаном и теплой тканью, например, шерстяным платком.
- Медная пластина. Как ни странно, но при лечении гигромы у маленьких детей помогает данное изделие. Потребуется пластина, диаметр которой равняется 2-3 см. Ее следует прикладывать к доброкачественной опухоли и фиксировать при помощи обычного бинта. Снимать компресс можно только через 3 дня. Использованную пластину прижигают огнем, тщательно промывают и снова прикладывают к гигроме на такой же срок.
Перечисленные выше народные рецепты были проверены временем. Они безопасны для здоровья ребенка и при этом позволяют получить хороший результат. Только нужно помнить о том, что положительный эффект нетрадиционного лечения достигается лишь при его комбинировании с современными методами терапии.
Профилактика
Приветствуются занятия спортом, но без чрезмерных нагрузок на суставы
Профилактические мероприятия направлены на предупреждение поражения суставов. Но их соблюдение не гарантирует того, что у ребенка никогда не появится гигрома.
Снизить вероятность развития заболевания до минимального значения позволяют следующие методы профилактики:
- Необходимо избегать травмирования сухожилий и суставов. То же касается тканей, которые располагаются над ними.
- Не стоит вести пассивный образ жизни.
- Следует исключить повышенные нагрузки на конечности.
- Рекомендуется регулярно надевать эластичную повязку, которая предупреждает травмирование суставов во время занятий спортом.
- Следует выбирать максимально комфортную и удобную одежду, а также обувь.
- Нужно своевременно заниматься лечением патологических процессов, которые при активном прогрессировании приводят к развитию доброкачественных опухолей в области суставов на нижних и верхних конечностях.
- Время от времени стоит проходить курс приема хондропротекторов. Не лишними будут витаминные комплексы и препараты, обогащенные кальцием.
Родителям следует регулярно водить ребенка к врачу. Своевременная диагностика позволяет выявить развитие гигромы на ранних стадиях.
Консервативная терапия уменьшает вероятность рецидива болезни до 80%. Пункция снижает ее до 30%. Наиболее благоприятный прогноз имеет хирургическое удаление, после которого наблюдается повторное развитие патологии лишь в 5% случаев.
Наибольшую потребность в профилактике имеют дети, которые уже проходили терапию, направленную на устранение гигромы. В их случае она помогает предупредить рецидив болезни. Профилактические мероприятия также способствуют предотвращению появления других проблем с суставами, которые нередко встречаются у пациентов младшей возрастной группы.
Источник: https://sustavy.guru/zabolevaniya/gigroma/gigroma-u-rebenka/
Подошвенная бородавка: как избавиться на стопе, фото и лечение
› Бородавки › Подошвенная бородавка
Подошвенная бородавка или шипица – одна из самых неприятных разновидностей кожных наростов. Располагается такое образование на опорной части стопы или пальцах ног. Состоит из разросшихся эпителиальных клеток и имеет глубокий корень, уходящий в глубину дермы.
Шипицы не представляют особой опасности в плане онкогенности, но бывают крайне болезненными и вызывают существенный дискомфорт при ходьбе. Такие наросты тяжело поддаются лечению, отличаются склонностью к рецидивам. Как избавиться от подошвенной бородавки, какие методы считаются самыми эффективными и безопасными? Узнаете об этом из нашей статьи.
Почему появляются шипицы?
Бородавки на стопе – это доброкачественные новообразования вирусной природы. Причиной их появления является инфицирование ВПЧ (вирусом папилломы).
Возбудитель передается от человека к человеку контактным путем, либо попадает на кожу при соприкосновении с зараженной поверхностью. Он прекрасно чувствует себя в теплой и влажной среде, где может сохраняться долгое время.
Риск заражения особенно высок в общественных местах – банях, саунах, тренажерных залах, бассейне. Вирус легко проникает в организм через небольшие ссадины или царапины на коже.
Сильная иммунная система подавляет размножение вируса и переводит его в латентное состояние. Но как только защитные силы организма ослабевают, возбудитель активизируется и начинает быстро размножаться.
Провоцирующими факторами, ослабляющими иммунную защиту, становятся недавно перенесенные заболевания, стрессы, нарушение норм личной гигиены.
Формированию подошвенных бородавок способствуют следующие факторы:
- чрезмерная потливость ног;
- ношение тесной, неудобной обуви;
- микротравмы кожного покрова (ссадины, царапины, ранки, потертости);
- частый контакт с водой и моющими средствами, провоцирующими сухость кожи;
- хронические заболевания, связанные с нарушением кровообращения в нижних конечностях (сахарный диабет, атеросклероз, варикозная болезнь);
- деформации стопы (плоскостопие, артрит мелких суставов, остеоартроз);
- постоянное образование мозолей, натоптышей.
Столкнуться с подошвенными бородавками можно, если надеть обувь зараженного человека или посетить педикюрный салон, в котором инструменты плохо дезинфицируют.
Подошвенная бородавка у ребенка часто формируется после посещения бассейна, летнего лагеря, общественной душевой, где малыш может по ошибке надеть чужую обувь, походить босиком по грязной поверхности, либо воспользоваться личными вещами носителя инфекции (полотенцем, мочалкой и пр.).
Родители должны как можно раньше приучить малыша к соблюдению норм личной гигиены и объяснить, почему нельзя пользоваться чужими вещами.
Как выглядит подошвенная бородавка
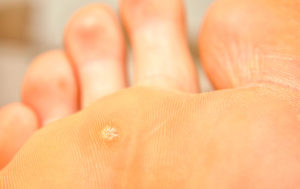
Инкубационный период, в течение которого происходит размножение вируса папилломы, довольно длительный – от 1,5 до 4 месяцев. Сначала возбудитель поражает базальный слой эпидермиса, затем распространяется вверх, что ведет к формированию характерных наростов на коже.
Изначально бородавка на стопе у ребенка или взрослого выглядит как глянцевидная бляшка округлой формы и небольшого диаметра (до 2 см). Вскоре ее поверхность становится шероховатой, покрывается плотным роговым слоем, приподнимается над поверхностью кожи. Цвет шипицы меняется от телесного, до желтовато – серого.
В центре новообразования появляется углубление в форме кратера. При внимательном рассмотрении на поверхности бородавки заметны черные точки. Это тромбированные капилляры, выходящие на поверхность. Наличие данного признака позволяет отличить подошвенную бородавку от мозолей или натоптышей.
Фото подошвенной бородавки дает полное представление о том, как выглядит это образование на коже.
[attention type=green]Излюбленное место локализации шипиц – область стопы, подвергающаяся наибольшему давлению. Корень новообразования уходит в глубину дермы, раздражает нервные окончания, поэтому такие бородавки вызывают болезненные ощущения при ходьбе. Наросты на подошвах бывают одиночными и множественными.
[/attention]Обычно на стопе сначала появляется крупная материнская бородавка. Если вирус проявляет высокую активность, то вскоре рядом с ней формируются дочерние образования небольших размеров.
Иногда шипица исчезает самостоятельно, но чаще постоянное травмирование ведет к ее разрастанию и появлению сильных болей из-за постоянного давления обуви.
Как избавиться от бородавок на стопе, если такие образования болят и причиняют сильный дискомфорт? В первую очередь необходимо обратиться к дерматологу для обследования и лечения.
Справиться с подошвенными бородавками не так просто, поскольку они глубоко прорастают в дерму. Чтобы избежать повторного появления шипицы, необходимо полностью удалить корень новообразования.
Сделать это можно разными способами – медикаментозными и хирургическими.
Подошвенные бородавки: лечение
Существует несколько методов борьбы с подошвенными бородавками. В домашних условиях для лечения бородавок на стопе можно применять аптечные средства. Схему терапии должен подобрать врач, так как положительного эффекта можно добиться только при правильном и грамотном подходе.
Медикаментозная терапия
Для лечения подошвенных бородавок в домашних условиях используют самые разные методы – от деструкции агрессивными химическими веществами (кислотами, щелочами) до замораживания патологических тканей специальными средствами. Чтобы исключить рецидивы необходимо не просто удалить нарост, но и подавить активность вируса.
Основу комплексного лечения составляют следующие группы препаратов:
- Противовирусные и иммуномодулирующие средства. Хорошим терапевтическим эффектом обладает крем Фторурацил (5%), который активирует местный иммунитет и угнетает размножение вируса. Его нужно наносить дважды в сутки под повязку. С этой же целью используют крем Имиквимод (стимулирующий выработку интерферона), гель Панавир, Виферон, Оксолиновую мазь.
- Кератолитические средства. Препараты на основе салициловой или трихлоруксусной кислоты предназначены для размягчения и отшелушивания грубого рогового слоя бородавки. Удаление отмерших чешуек позволяет добраться до основания бородавки и облегчить проникновение прижигающих или некротизирующих растворов к ее корню. Только так можно избежать повторного появления новых образований и навсегда избавиться от шипиц. Популярные кератолитики – салициловая мазь, раствор Колломак, пластырь Салипод.
- Некротизирующие препараты. Для борьбы с подошвенными бородавками рекомендуют купить в аптеке растворы на основе кислот или щелочей с мумифицирующим действием (Суперчистотел, Ферезол, Веррукацид, Солкодерм). Проникая в структуру новообразования, агрессивные вещества выжигают зараженные ткани, в результате чего бородавка подвергается некрозу и отмирает. При использовании таких препаратов следует соблюдать меры предосторожности, иначе можно получить химический ожог здоровой кожи. Лечение подошвенной бородавки у ребенка некротическими средствами допускается только после консультации с дерматологом.
- Криопрепараты. Принцип действия таких средств основан на замораживании тканей бородавки. Под влиянием сверхнизких температур жидкость внутри патологических клеток замерзает и разрывает их изнутри. В результате бородавка отмирает в течение 7- 10 дней. Лучшие средства с замораживающим эффектом – Криофарма и Вартнер Крио. Выпускают их в аэрозольных баллончиках, снабженных специальным аппликатором для нанесения.
Приступать к процедурам следует после консультации с дерматологом. Только специалист может правильно оценить ситуацию и посоветовать, как избавиться от подошвенной бородавки в домашних условиях. Самолечение часто приводит к кратковременному эффекту и повторным рецидивам, так как остановить распространение вируса не удается.
Подошвенные бородавки у ребенка
Лечение бородавок на стопе у ребенка проводят щадящими методами. Кожа у детей нежная и тонкая, поэтому агрессивные средства могут спровоцировать раздражение или ожог. Лучше всего применять препараты с кератолитическим действием, которые размягчают и отшелушивают роговые чешуйки. Этот способ лечения не быстрый – для удаления бородавки понадобится 2-3 недели.
Начинать применение кератолитиков необходимо на начальных стадиях формирования новообразования. В этом случае удается избежать повторного появления нароста. Если шипица проросла глубоко, придется прибегать к аппаратным методам лечения, которые обеспечивают необходимый результат и гарантируют отсутствие рецидивов.
Если подошвенная бородавка не причиняет особого беспокойства можно обрабатывать ее народными средствами – раствором уксусной кислоты, соком лимона, чесночной настойкой. Кислая среда действует на вирус губительно, останавливает его размножение и предотвращает разрастание наростов.
Электрокоагуляция
Суть метода заключается в прижигании тканей нароста высокочастотным электрическим током. Процедура проходит с применением местной анестезии, так как сопровождается болезненными ощущениями. Этот вариант подходит лишь для удаления некрупных шипиц, с неглубоким прорастанием в глубину дермы. Если прижигать крупные образования, не исключен риск формирования рубцов и повторных рецидивов.
Реабилитационный период после электрокоагуляции занимает довольно продолжительное время, требует обработки ранки антисептическими растворами, исключающими инфицирование. В процессе восстановления пациент ограничен в передвижениях, так как нагрузки на стопу вызывают болезненные ощущения.
Криодеструкция
Это один из самых популярных и доступных методов борьбы с подошвенными бородавками. Процедура занимает всего несколько минут и заключается в обработке новообразования жидким азотом.
Сверхнизкая температура обеспечивает моментальное вымораживающее действие.
Замерзшая жидкость разрывает клетки патологического новообразования изнутри – в результате бородавка подвергается некрозу и отмирает в течение 10дней.
Во время сеанса врач прижимает аппликатор с хладагентом к новообразованию на несколько секунд, предварительно обеспечив защиту окружающих здоровых тканей. Об эффективности процедуры говорит побледнение кожи в зоне обработки.
[attention type=yellow]Вскоре на месте бородавки образуется волдырь, который нельзя трогать или прокалывать. Рекомендуется закрыть его пластырем, чтобы избежать травмирования. Через несколько дней волдырь подсохнет, на его месте образуется корочка.
[/attention]После того, как она отпадет, на месте бородавки остается обновленная, здоровая кожа.
Выполнение процедуры следует доверять только опытному специалисту. Превышение времени экспозиции вызывает повреждение глубоких тканей, с последующим формированием рубца, а слишком поверхностное воздействие не уничтожает корень бородавки, что приведет к появлению новых наростов.
Удаление лазером
Современная процедура дает наилучший эстетический результат, позволяет контролировать глубину воздействия, исключает риск осложнений.
Лазерное излучение послойно выпаривает ткани бородавки, одновременно коагулируя кровеносные сосуды и обеззараживания операционное поле.
Такое воздействие исключает риск кровотечений, инфицирования, гарантирует отсутствие рецидивов, так как предотвращает распространение вирусных частиц. Для удаления бородавок применяют разные типы лазера – эрбиевый, кислотный или импульсный.
Лазерная процедура – безопасная, эффективная и безболезненная, не требующая длительного восстановительного периода. На месте удаленной бородавки остается небольшая ранка, которую заклеивают пластырем. После процедуры пациент может сразу отправляться домой и вести привычный образ жизни. Реабилитационный период очень короткий – полное заживление занимает всего несколько дней.
Удаление радионожом
Суть новейшей методики заключается в использовании радиоволнового излучения, которое позволяет удалять подошвенные бородавки самым быстрым и безопасным способом. Мощное тепловое излучение выжигает нарост без непосредственного контакта с окружающими тканями.
Жидкость в клетках новообразования моментально испаряется, что вызывает разрушение бородавки. При этом здоровая кожа не повреждается, по ходу процедуры врач регулирует глубину и продолжительность воздействия.
Одновременно радиоволны высокой частоты обеззараживают операционное поле и прижигают кровеносные сосуды, что исключает риск развития кровотечений.
Какой метод борьбы с подошвенными бородавками выбрать, пациент решает совместно с лечащим врачом. Перед назначением процедуры дерматолог выясняет возможные противопоказания.
Список ограничений к применению любых аппаратных методов:
- воспалительные процессы на коже в области обработки;
- сахарный диабет;
- инфекционные, респираторные заболевания (ОРВИ, ОРЗ);
- гипертония;
- обострение герпесвирусной инфекции;
- беременность.
Вопрос о применении аппаратных методов в отношении ребенка обсуждается с врачом. Некоторые процедуры имеют возрастные ограничения, поэтому следует заранее выяснить все нюансы предлагаемых методик и убедиться в отсутствии вреда для здоровья малыша.
Мы не даем советов покупать волшебные средства в интернете, обратитесь к опытному врачу если у вас есть проблемы
Источник: https://moyakoga.ru/podoshvennaya-borodavka/
Методы удаления подошвенных бородавок у детей
Подошвенная бородавка относится к доброкачественному новообразованию. Оно появляется из-за обострения инфекции, вызываемой вирусом папилломы человека (ВПЧ). Возбудитель находится в организме человека практически с самого рождения. При определённых обстоятельствах вирусная инфекция обостряется и появляются наросты на ступнях и других частях тела.
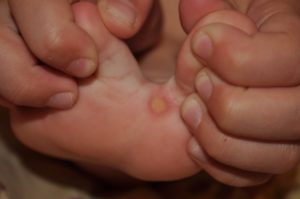
Как выглядит подошвенная бородавка на ноге ребенка?
Новообразование этого типа легко спутать с сухой мозолью или шпорой. Оно может находиться на пятке, пальце или любом другом участке стопы. Чтобы поставить точный диагноз, необходимо обратиться к дерматологу. Врач осмотрит ногу ребёнка и назначит дополнительную диагностику.
Основным способом обследования является дерматоскопия. Под многократным увеличением лаборант рассматривает новообразование. ПЦР-исследование подтверждает вирусную природу кожного нароста и облегчает постановку точного диагноза.
Внешне подошвенные бородавки у детей напоминают твердые и глубокие ороговевшие папулы, не имеющие кожного рисунка. Чаще всего новообразования возникают в местах наибольшего давления во время ходьбы.
[attention type=red]При появлении подошвенных бородавок нужно незамедлительно обратиться за помощью к дерматологу.
[/attention]Даже если болезненные ощущения отсутствуют, врач должен осмотреть ногу ребенка, чтобы установить причины возникновения кожных наростов.
Что способствует появлению бородавок на подошве у ребенка?
Вирус папилломы человека
Чаще всего подошвенная бородавка возникает на фоне поражения вирусом папилломы человека. Основной способ заражения – через поврежденные кожные покровы. Дети любят ходить босяком, а папилломавирус отличается устойчивостью в окружающей среде.
Первый контакт с ВПЧ может происходить еще в роддоме, но новообразование возникает не сразу, а под действием определенных предрасполагающих факторов. К ним относятся:
- привычка ребенка ходить босиком, особенно в общественных местах;
- травматизация кожи ног;
- снижение активности иммунной системы;
- использование неудобной обуви, которая способствует образованию мозолей и натоптышей.
Папилломавирус отличается высокой устойчивостью во внешней среде. После попадания в организм через поврежденные кожные покровы он подавляет детский иммунитет, вызывает образование кожных наростов. Места локализации подошвенных бородавок могут быть самыми разными, но чаще всего они появляются под подушечками пальцев и на пятках.
Особенности лечения подошвенной бородавки у ребенка
Чтобы выбрать эффективный и безопасный метод лечения, необходимо провести врачебный осмотр и диагностику. Подобные новообразования могут располагаться глубоко в тканях, вызывая сильную боль во время ходьбы. Другие симптомы обычно отсутствуют.
Не стоит откладывать лечение, особенно при выраженной болезненности. Ребенок может щадить больную ступню, ограничивая движения конечности. Это чревато нарушением осанки, болями в спине, комплексом неполноценности.
Цели лечения подошвенных бородавок:
- избавление от новообразования;
- подавление активности ВПЧ противовирусными средствами местного и общего действия;
- профилактика рецидива болезни.
Врачебная тактика зависит от количества и типа кожных наростов. Обычно бородавка одна, что позволяет легко ее удалить. Достаточно одного-двух сеансов лазерной терапии или других способов хирургического вмешательства, чтобы решить проблему.
Для подавления активности ВПЧ используют лекарственные средства на основе виферона. Они поддерживают тонус иммунной системы и не дают вирусу размножаться.
Местное лечение предполагает применение средств с кислотами, которые разрушают верхние ороговевшие слои. К таким методам относятся пластыри «Салипод» на основе салициловой кислоты. Их накладывают на распаренные стопы.
Обратите внимание! Активный состав не должен соприкасаться со здоровой кожей. В противном случае не избежать раздражения.
Методы хирургического лечения
Криодеструкция
Распространенные варианты хирургического лечения бородавок на стопе:
- криодеструкция (разрушение тканей новообразования с помощью жидкого азота);
- лазерный метод удаления (послойное выпаривание ороговевших тканей с использованием лазерного оборудования);
- электрокоагуляция (прижигание подошвенной бородавки высокочастотным током);
- хирургическое иссечение патологических тканей.
После удаления бородавки рекомендуется провести гистологию. Это позволит исключить риск озлокачествления тканей. В большинстве клиник специалисты отдают предпочтение малоинвазивным методам удаления, которые не оставляют на коже рубцов и не требуют продолжительной реабилитации.
Важно проводить хирургическое лечение в проверенных клиниках. При выборе врача следует отдать предпочтение опытному дерматологу, который владеет современными методиками лечения.
Глубокое расположение подошвенной бородавки не всегда позволяет проводить электрокоагуляцию. Из-за сложности контролирования глубины воздействия жидкого азота на ткани криодеструкция повышает риск рецидива.
Бородавки большого размера иссекают с помощью скальпеля. Процедура проводится под местным обезболиванием и часто сопровождается образованием рубцов.
Удаление бородавок на подошве можно проводить с помощью радионожа. Этот метод предполагает одновременное избавление от кожного нароста и прижигание кровеносных сосудов. Так удаётся избежать кровотечения.
Лучший косметический результат дает применение лазера. С его помощью можно быстро и безболезненно удалить подошвенные бородавки ребенку. Заживление тканей наступает через несколько дней после процедуры. При этом отсутствует риск появления воспаления и инфекционных осложнений, потому что лазер послойно выпаривает ткани, запаивает сосуды и оказывает противовоспалительное действие.
Несмотря на высокую эффективность хирургических методов, вылечить болезнь полностью невозможно. Вирус папилломы так и останется жить в человеческом организме. Но при устранении влияния предрасполагающих факторов риск обострения инфекции снижается.
Лечение в домашних условиях
Вывести бородавки на подошве в домашних условиях возможно, но при этом рекомендуется использовать мази, гели, кремы. Народные рецепты рекомендуется применять лишь в качестве дополнения к традиционным формам лечения и только после согласования с лечащим врачом.
Наличие бородавок у ребенка не предполагает его госпитализацию. Даже если врач выбирает хирургические методы лечения, они проводятся амбулаторно. После процедуры родители забирают ребенка домой, предварительно получив на руки рекомендации по уходу и профилактике осложнений.
Будьте осторожны с агрессивными составами, способными не только удалить кожные выросты, но и сжечь окружающие ткани. Не используйте препараты на основе кислот без разрешения врача. Результат такого лечения может быть непредсказуемым. Только дерматолог знает, что делать при подошвенных бородавках и как от них избавиться с минимальным повреждением кожи.