Показания к резекции молочной железы, последствия и реабилитация
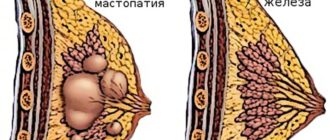
В отличие от процедуры полного удаления, резекция молочной железы – это щадящая операция. Она позволяет избавить пациентку от патологических тканей, сохранив при этом форму груди. Решение о возможности удаления только части органа принимается после детального обследования.
Что такое секторальная резекция
Во время хирургической операции удаляется пораженный участок пирамидальной формы (сектор). Основание “фигуры” ориентировано вглубь больного органа, тогда как вершина направлена к соску. Размер удаляемого участка не должен превышать 1/8 общего объема железы, если проводится обычная секторальная резекция, или 1/2 объема, если это радикальная секторальная резекция.
Разрез проходит по здоровым тканям, причем между пораженным участком и здоровым сохраняют расстояние не менее 10 мм. Это особенно необходимо, когда оперативное вмешательство нужно для удаления раковой опухоли. Видимые размеры злокачественного новообразования могут отличаться от реальных. Границы патологии определяются после гистологических исследований.
Точная разметка участка, подлежащего операции, совершается на основании снимков УЗИ, сделанных во время предварительного обследования. Тщательно выполненная процедура позволяет максимально сохранить эстетический внешний вид грудной железы.
Показания к вмешательству
Секторальную резекцию делают для удаления таких доброкачественных новообразований:
- выраженных, с четкой формой уплотнений при узловой мастопатии;
- цистоаденопапиллом, сопровождающихся прозрачными или кровянистыми выделениями из соска;
- фиброаденом (если консервативное лечение не останавливает рост новообразования);
- множественных липобластом или жировых образований больших размеров;
- гранулематозных уплотнений, которые не рассасываются самостоятельно и требуется радикальное вмешательство.
Все новообразования причиняют дискомфорт, могут мешать выполнению основной функции органа. Они приводят к деформации грудных желез и с течением времени перерождаются в злокачественные образования.
Показанием к хирургическому вмешательству может послужить хронический воспалительный процесс, вызвавший локальное нагноение. В результате разрушения тканей вокруг гнойного очага образуется капсула, удалить которую можно только оперативным путем.
Секторальную резекцию назначают и при злокачественных образованиях. Она показана на ранних стадиях рака молочной железы, если у опухоли небольшие размеры (2,5–3 см). В этом случае одним из условий проведения операции является локализация образования в верхнем наружном квадранте. Важно, чтобы был достаточный размер железы и подкожной клетчатки для удаления околоопухолевых тканей.
Преимущества
Главной отличительной особенностью метода секторальной резекции является его малая травматичность. Он не несет угрозу жизни пациентки.
Устраняются косметические дефекты, ликвидируются патологические образования с минимальными изменениями внешнего вида грудной железы.
[attention type=yellow]Операция позволяет удалять только пораженный участок с небольшим количеством здоровой ткани, не затрагивая основную часть органа.
[/attention]Еще одним достоинством такой операции является возможность изменения площади удаляемой ткани. В этом может возникнуть необходимость, если в процессе резекции было установлено, что новообразование носит злокачественный характер. Тогда потребуется удалить большее количество здоровых прилегающих тканей, чтобы исключить возможность рецидива.
Подготовка
Она должна быть детальной и разносторонней. От готовности организма к операции зависят ее успех и скорость восстановления. Обследование начинают с флюорографии и электрокардиограммы. Эндокринолог должен направить на УЗИ щитовидной железы, маммолог – на УЗИ грудных желез. Женщинам после 45 лет потребуется рентгенологическая маммография.
Нужно сделать следующие исследования:
- протромбиновый комплекс (анализ крови на свертываемость с указанием протромбинового индекса и МНО, уровней фибриногена и гепарина);
- гормональный анализ (пролактин, эстрадиол, тестостерон, тиреотропный гормон);
- общий развернутый и биохимический анализы крови.
Необходимо определить группу крови и резус-фактор, даже если такое исследование уже проводилось ранее. Обязательно нужно пройти тест на ВИЧ-инфекцию. При наличии в крови маркеров сифилиса или вируса гепатита операция будет отложена. Понадобится пройти курс лечения у специалистов с повторной сдачей анализов.
Заблаговременно (за 3 недели до операции) требуется отказаться от употребления любых алкогольсодержащих напитков и курения. Присутствие канцерогенов и токсинов в крови может негативно повлиять на ход операции и вызвать непредвиденные осложнения. Кроме того, вредные вещества тормозят восстановление.
После консультации со специалистом, возможно, временно потребуется сменить противозачаточные средства. Нужно отказаться от гормональных препаратов. Если пациентка постоянно принимает медикаменты, разжижающие кровь, за несколько дней до резекции надо ограничить или прекратить их прием. Это нужно, чтобы избежать кровотечений во время операции.
За 2 дня до резекции надо пересмотреть рацион, исключив тяжелые белковые и жареные блюда. Количество употребляемой жидкости тоже следует уменьшить. Кофе и крепкий чай следует заменить соками и негазированной водой. Последний прием пищи в день проведения операции должен быть не позднее чем за 6 часов. Рекомендуется очистить кишечник непосредственно перед хирургическим вмешательством.
Ход выполнения операции
Операция предполагает местное или общее обезболивание. Вид наркоза зависит от степени и вида заболевания, предпочтений пациентки и опыта хирурга. Длительность операции – от 30 минут до 1 часа, если не возникает осложнений.
На продолжительность вмешательства влияют глубина расположения, размер и характер новообразования. Перед введением анестезирующих препаратов (Лидокаина, Новокаина) оперирующий врач производит разметку поля.
Для этого используется раствор бриллиантового зеленого.
По намеченным линиям делаются надрезы. Их форма – дугообразная, что позволяет минимизировать косметический дефект. Полуовальная конфигурация надрезов способствует быстрому заживлению. Эпидермис подрезается в направлении от периферии к соску, затем по линиям делают разрез тканей железы.
[attention type=red]Разрез должен проходить не менее чем в 3 см от образования. Если причина вмешательства – гнойное воспаление, разрез делают ближе к краю пораженных тканей. При помощи инструментов отделяют и фиксируют фасцию грудной мышцы, одновременно контролируют положение новообразования, не допуская его смещения.
[/attention]Патологические ткани с участком здоровых удаляют, после чего принимают меры для остановки кровотечения. Рана обрабатывается антисептическими средствами, это помогает избежать начала гнилостных процессов. Операционное поле прикрывают салфеткой, а образцы извлеченного биологического материала отправляются на гистологический анализ. После него принимается решение о дальнейшем течении операции.
Если исследование показало удовлетворительные результаты, рану зашивают. В противном случае может последовать полное удаление железы и некоторых близко расположенных лимфоузлов. При удалении папилломы сначала вводится контрастное вещество. Обнаружив пораженный участок протока, врач делает разрез, перевязывает молочный сосуд у соска и в основании протока, удаляет патологическое образование.
Рану зашивают послойно, предварительно установив герметичный дренаж. Он необходим для оттока содержимого раны, которое образуется еще несколько часов после операции. В случае необходимости дренажная система используется для промывки обеззараживающими растворами (Хлорфиллипт, Фурацилин). Сверху накладывают стерильную повязку.
Противопоказания к проведению
Секторальную резекцию не проводят в период беременности и лактации. Она недопустима при сахарном диабете любой степени тяжести. Нельзя делать операцию при следующих патологических состояниях:
- имеются злокачественные опухоли в других частях тела;
- размер образования в грудной железе превышает 3 см;
- патология локализована в околососковой области;
- образование быстро растет, имеется множество узлов;
- организм инфицирован и заболевание в стадии обострения;
- диагностирован ревматизм.
Противопоказана операция при 3-й и 4-й стадиях рака, наличии метастаз. Иногда препятствием к проведению вмешательства становится недостаточный размер железы.
Осложнения и последствия
При соблюдении техники резекции и отсутствии отклонений во время операции происходит полное восстановление без осложнений и тяжелых последствий. В некоторых случаях могут наблюдаться:
- образование серомы (из-за повреждения лимфатических сосудов, которые медленно тромбируются);
- воспаление с нагноением (если рана была инфицирована) и резким повышением температуры;
- возникновение гематомы (когда упущен поврежденный сосуд или разошелся шов);
- отечность;
- общий упадок сил, снижение жизненного тонуса.
Одним из последствий хирургического вмешательства может стать развитие уплотнения. Если оно не уменьшается с течением времени и отличается болезненностью, это свидетельствует о рецидиве заболевания или неправильном рубцевании. В случае если уплотнение сопровождается покраснением и припухлостью, омертвевшие ткани требуют немедленного удаления.
Когда во время операции удаляют лимфоузлы, это может привести к отеку не только железы. Отекает рука, теряется чувствительность. Лимфостаз устраняется специальной гимнастикой и массажем, которые должен рекомендовать лечащий врач.
Реабилитация
Восстановление длится не менее 2 недель, во время которых пациентка должна находиться под наблюдением специалистов. Пребывание в стационаре необходимо в первые несколько дней. В течение первой недели послеоперационного периода понадобится принимать антибиотики, которые подбираются индивидуально. Дренаж снимают на 2–3-и сутки, если экссудат перестает отделяться.
В первые трое суток возможно повышение температуры и боль. В зависимости от состояния пациентке назначают обезболивающие и жаропонижающие препараты, которые можно продолжить принимать дома.
После резекции нужна ежедневная перевязка с осмотром прооперированного участка. Смену повязки делают после выписки в условиях поликлиники до полного заживления раны.
Если нет осложнений, швы снимают через 7–10 дней после операции.
После выписки из стационара нужно соблюдать все рекомендации врача. Для полного и быстроного выздоровления необходимо:
- соблюдать правила личной гигиены, при купании использовать только детское мыло, кожу в месте операции не растягивать и не массировать;
- включать в рацион достаточное количество сырых овощей и фруктов, богатых витамином С (зелень, отвар шиповника, смородину, зеленые яблоки, болгарский перец);
- исключить употребление копченостей и солений, продуктов, содержащих много животных жиров, отдав предпочтение молочным продуктам и нежирным сортам мяса;
- использовать щадящие технологии приготовления блюд;
- носить поддерживающее грудь белье из натуральных тканей, которое надежно фиксирует и не сдавливает железу.
Допустимо удаление волос из подмышечной впадины только с помощью электробритвы, чтобы не повредить шов. Нельзя использовать согревающие компрессы для обезболивания. Исключено применение средств народной медицины для стимулирования процессов регенерации тканей. Это может вызвать тяжелые последствия.
Для функционального восстановления и возврата чувствительности рекомендуется начать выполнять гимнастические упражнения сразу после снятия швов. Нагрузку следует увеличивать постепенно. Регулярно нужно совершать прогулки на свежем воздухе.
После резекции груди рекомендуется обследование железы не менее 2 раз в год в течение нескольких лет. Нужно постоянно внимательно следить за ее состоянием, отмечая любые неприятные ощущения, о которых следует извещать лечащего врача.
Отзывы
“Сильно беспокоили неприятные ощущения в левой грудной железе. УЗИ показало уплотнение. После сдачи анализов определили фиброаденому.
Побоявшись, что она перерастет в злокачественную опухоль, по совету маммолога решилась на секторальную резекцию железы. Операция проходила под местным наркозом, после которого в больнице провела еще неделю.
Обошлось без осложнений, теперь об операции напоминают только швы”.
Ольга, 30 лет, Воронеж
“Неправильно подобранные гормональные препараты привели к тому, что правая грудь стала больше левой из-за образовавшейся аденомы (это хорошо стало видно на фото). Изменившийся внешний вид врач рекомендовал откорректировать при помощи резекции. После общего наркоза восстановление прошло успешно. Грудь вернулась к нормальным размерам”.
Светлана, 28 лет, Дмитров
Источник: https://mammolog.guru/zabolevaniya-grudi/onkologiya/rezekciya-molochnoj-zhelezy.html
Что представляет собой операция по удалению рака молочной железы?

В настоящее время операция по удалению рака молочной железы является одним из основных методов лечения этого злокачественного новообразования. Во всем мире это самое распространенное онкологическое заболевание среди женщин. В общей популяции уступает только раку легких.
Операции при раке молочной железы позволяют удалить из организма колонию атипических (неправильных) клеток. Это спасает организм от развития метастазов опухоли, увеличивает продолжительность и качество жизни.
В зависимости от количества удаляемой вместе с опухолью здоровой ткани операции подразделяются:
- Органосохраняющие. Осуществляется полное удаление опухоли в пределах здоровой ткани. По возможности достигается наилучший косметический эффект.
- Радикальные. Производится полное или частичное удаление молочной железы.
Операции, сохраняющие целостность органа
Лампэктомия выполняется относительно быстро по сравнению с другими методами. Делается небольшой дугообразный разрез длиной в несколько сантиметров. Часто для этого используется электрический скальпель. Это позволяет уменьшить кровопотерю во время лечения и добиться лучшего косметического эффекта в дальнейшем.
Затем удаляется собственно опухоль с небольшим участком окружающей ее здоровой ткани. В результате удается сохранить молочную железу. Это очень важно, особенно для женщин молодого возраста. К недостаткам относится возможная послеоперационная деформация и изменение объема железы. Возможен рецидив злокачественного новообразования.
Секторальная резекция молочной железы является одной из распространенных органосохраняющих операций. Иногда ее называют операцией по Блохину. Выполняется чаще под общим наркозом. Применяют местное обезболивание Новокаином или Лидокаином. Операция выполняется при опухолях небольших размеров, затрагивающих небольшую часть железы. Удаляется приблизительно от 1/8 до 1/6 ее объема.
Субтотальная резекция с лимфаденэктомией. В процессе этой операции удаляют 1/3 или даже половину молочной железы. Одновременно с иссечением опухолевой и железистой тканей часто удаляют малую грудную мышцу и лимфатические узлы (подключичные, подлопаточные).
[attention type=green]Криомаммотомия является одним из новейших методов лечения пациенток с диагнозом рак молочной железы.
[/attention]Сначала делается небольшой разрез. Затем непосредственно к опухолевым клеткам подводится специальный зонд.Температура наконечника зонда составляет около -100-120°C. Опухоль быстро замерзает и превращается в ледяной шарик, примерзший к криозонду. Эта конструкция легко удаляется через небольшой разрез через грудь.
Данная процедура выполняется в редких случаях при маленьком размере опухоли и отсутствии метастазов.
Радикальные операции
Мастэктомия по Холстеду выполняется под общим наркозом. После обеспечения хирургического доступа путем разреза кожи и подкожной жировой клетчатки удаляют железистую ткань. Затем удаляют большую и малую грудную мышцы на той же стороне. Обязательно производят удаление подлопаточной клетчатки, в которой часто обнаруживают мелкие метастатические очаги.
Удаляется подмышечная клетчатка позади грудных мышц на всех 3 уровнях.
Мастэктомия по Урбану сходна с вышеописанной методикой. Это удаление молочной железы в полном объеме. В дополнение к этому удаляются лимфатические узлы, расположенные по бокам от грудины. Грудина — это плоская кость, расположенная в центре грудной клетки спереди.
Мастэктомия по Пэйти является модифицированным вариантом классической мастэктомии. Выполняется полное удаление железистой ткани молочной железы, малой грудной мышцы. Отличительной особенностью операции является то, что сохраняются большая грудная мышца и жировая клетчатка.
Модифицированная мастэктомия по Маддену отличается от предыдущих вариантов тем, что после удаления собственно молочной железы сохраняются подлежащие грудные мышцы. Удаляется грудная фасция, подмышечная, межмышечная и подлопаточная клетчатки. Одновременно нивелируется опасность дальнейшего развития метастазов в лимфатических узлах, расположенных в клетчатке.
Ампутация молочной железы представляет собой операцию по удалению самой железы с полным сохранением нижележащих тканей.
Основные показания к удалению молочной железы
Опухоль должна хорошо визуализироваться на снимках, выполненных с помощью компьютерного томографа или рентгеновского аппарата. Особое внимание уделяется пациенткам, у которых опухоль обнаружена в нескольких местах одновременно, например, в разных долях 1 железы. В этом случае 1 из радикальных операций считается приоритетной.
Если после проведенной лампэктомии повторно возникает опухоль, то рекомендуется радикальная мастэктомия. Радикальное вмешательство рекомендуется женщинам, у которых имеются противопоказания к проведению сопутствующего лампэктомии курса химиотерапии.
У пациенток с очень маленькой грудью нецелесообразны органосохраняющие операции.
Это связано с тем, что после удаления опухолевого очага часто происходит значительная деформация молочной железы с изменением ее объема. Для многих женщин это является неприемлемым с косметической точки зрения.
В некоторых случаях мастэктомия, независимо от варианта, сочетается с лучевой терапией. Это необходимо при поражении метастазами большого количества лимфатических узлов, при большом размере опухоли (более 5 см в диаметре). При наличии множественных раковых очагов в железистой ткани в послеоперационном периоде проводится курс лучевой терапии.
Специальным исследованием в лаборатории удаленного материала по краям иссеченной ткани иногда обнаруживают раковые клетки. Это является показанием к послеоперационной лучевой терапии.
Как проходит операция
Оперативное вмешательство по удалению рака молочной железы в среднем длится 1,5-2 часа. Операция, за исключением малоинвазивных, выполняется под общим наркозом. Больную предварительно укладывают на операционный стол. Руку на стороне поражения отводят от туловища перпендикулярно и укладывают на подставку.
Первоначально разрез делается по всей окружности железы в форме полуовала. Затем врач отделяет кожу от подкожной жировой клетчатки. Часто производят рассечение и последующее удаление грудных мышц. Затем при необходимости отводят определенные мышцы в сторону. Это позволяет удалить пораженные раком лимфатические узлы, которые располагаются, например, в подмышечной впадине или под ключицей.
Каждый удаляемый лимфоузел в обязательном порядке отправляют на исследование. После извлечения запланированного объема тканей обязательно подводится дренаж, который позволит в раннем послеоперационном периоде вытекать образующейся жидкости.
[attention type=yellow]Дренаж чаще всего представляет собой небольшую резиновую трубочку. На заключительном этапе операции необходимо остановить кровотечение в операционной ране, если таковое имеется. Затем хирург зашивает операционную рану.
[/attention]Иногда во время операции приходится удалять значительные участки кожи вместе с железистой тканью. Это в ряде случаев затрудняет процесс сшивания краев раны на заключительном этапе операции. Хирург для обеспечения нормального заживления раны применяет специальные послабляющие разрезы. Они делаются неглубоко в коже по бокам от операционной раны.
В настоящее время разработаны техники выполнения операций с максимальным сохранением кожного покрова.
В независимости от того, какой из типов операций применялся, пациентки часто жалуются на потерю чувствительности в области раны и вокруг нее.
Это обусловлено пересечением чувствительных нервов, расположенных в коже, скальпелем хирурга. Данный симптом связан как с малоинвазивной, так и радикальной мастэктомией.
Со временем чувствительность почти всегда восстанавливается. Другим неприятным последствием операции может стать чрезмерная чувствительность или покалывание в области вмешательства. Это также связано с раздражением нервных окончаний во время операции. Неприятные ощущения через некоторое время проходят.
Выбор конкретного вида операции осуществляет хирург-маммолог после тщательного обследования. Необходимо установить точное расположение опухоли, ее размеры и с помощью лабораторных методов окончательно подтвердить диагноз. Каким образом определить наличие опухоли и определить ее тип описано здесь.
При радикальных методах обязательной является госпитализация в стационар онкологического профиля или в специализированное отделение. Пациентка с учетом предоперационной подготовки, непосредственно операции и послеоперационного периода находится в больнице около 2-3 недель.
Если в дополнение к основной операции по удалению РМЖ проводится пластическая реконструктивная операция, то срок пребывания в больнице увеличивается. При выполнении малоинвазивных вмешательств (например, лампэктомии) срок пребывания в стационаре может быть сокращен по усмотрению лечащего врача. В дальнейшем необходимо амбулаторное наблюдение.
[attention type=red]Манипуляции на молочной железе, особенно ее полное удаление, является сильным стрессом для женщины. Необходимо проведение тщательного обследования, установление точного диагноза и по возможности выполнение максимально щадящего варианта. Сегодня доступны многочисленные способы протезирования молочных желез после мастэктомии.
[/attention]ЖДЕМ ВАШИХ КОММЕНТАРИЕВ! Дополнительно статья обсуждается на нашем сайте pro-rak.ruИсточник: https://zen.yandex.ru/media/id/5d5e593e6f5f6f00af926f56/5da9b5434e057700aef62d8c
Рецидив рака молочной железы в послеоперационном рубце: прогноз РМЖ и шансы после, сколько живут
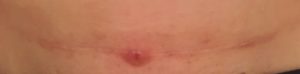
Рецидив рака молочной железы представляет собой онкологическую патологию. Она повторно появляется через некоторое время после завершения лечения первичного ракового образования. В основном рецидивное новообразование появляется на 3-5 год.
Причины и виды рецидива
В большинстве случаев к вторичному развитию онкологического образования приводит отсутствие способности определения и удаления всех недоброкачественных клеток, которые попали через кровь или лимфу в соседние ткани. Выделяют ряд факторов, влияющих на развитие рецидива. К ним относят:
- позднее диагностирование первичной опухоли;
- агрессивное проявление первоначального рака;
- большие параметры онкологического образования;
- повреждение лимфоузлов;
- высокий уровень злокачественности раковых клеток;
- наличие определенных онкологических генов в первичном образовании;
- нарушение гормонального фона у пациентки;
- высокое атомное значение злокачественных клеток.
В основном рецидив рака молочной железы подразделяют на виды в зависимости от локализации опухоли. Он бывает:
- Локальный – онкология образуется в месте первичного рака или рядом с рубцом от мастэктомии.
- Отдаленный рецидив происходит в органах и областях, которые не относятся к молочным железам.
- Местный рецидив (на участке ранее проведенного оперативного вмешательства);
- Регионарные метастазы (рецидивная опухоль в регионарных лимфоузлах);
- Метастатическая опухоль (диагностирование рецидивирующей онкологии на участках за пределами молочной железы).
Рецидив местного вида может развиваться после лампэктомии и облучения. В этой ситуации внутри груди образуется вторичная онкология. Но при выявлении уплотнений важно не отчаиваться. Возможно это не раковое новообразование, а ткань жира, разрушенная в ходе лечения, лигатурная гранулема, рубцовая ткань.
После лечения с помощью мастэктомии может развиться местный рецидив в коже груди, в районе мягких тканей и на участке реконструированной молочной железы. Возобновление недоброкачественных опухолей бывают в 6-9% случаев и, вероятность их возникновения увеличивается через два года после оперирования. Более 68% рецидивирующих образований возникают вблизи послеоперационного рубца.
Если наряду с мастэктомией совершалась реконструктивная операция для восстановления формы груди, то в таком случае образуется припухлость и отечность (жировой некроз). Эти проявления с раковой патологией не связаны.
к оглавлению ↑
Признаки рецидива
По окончанию лечения онкологии молочной железы рекомендуется не пропускать плановые диагностические осмотры и проводить регулярную самостоятельную пальпацию. Подозрительные признаки – повод скорейшего обращения к лечащему врачу. К первоначальным признакам развития рецидивирующей опухоли груди относят:
- изменение очертаний и формы груди;
- покраснение или изменение цвета кожных покровов на груди;
- выделения из соска бесцветной, зеленоватой или кровянистой жидкости;
- зуд и жжение в груди;
- образование на соске трещин;
- определение способом пальпации безболезненного уплотнения;
- шелушение кожи на груди;
- западание кожи и формирование морщинистой поверхности на месте опухоли;
- увеличенные лимфоузлы;
- головная боль и неврологические патологии;
- болезненность или трансформирование органов, пораженных метастазами;
- ухудшение общего состояния, отсутствие аппетита;
- снижение веса и бледность всех кожных покровов.
Зависимо от локализации повторного онкологического образования выделяют соответствующие признаки рецидивирующего рака молочной железы. Основные симптомы местного рецидивирующего рака молочной железы:
- появление новообразования в груди;
- появления уплотнения неправильной формы в районе молочной железы;
- натяжение кожного покрова или образование втяжений на участке лампэктомии;
- воспаление и покраснение кожи;
- уплотнение, вдавливание соска и другие отклонения.
Рецидивирующие признаки после мастэктомии:
- образование на кожном покрове и в подкожном слое узелков, не сопровождающихся болью;
- появление утолщений вдоль операционного рубца.
При регионарном рецидиве раковое образование возникает вторично в лимфатических узлах в районе подмышечной впадины или ключицы. Основные характеристики регионарного рецидива:
- уплотненные и увеличенные лимфатические узлы;
- отечность руки;
- наличие постоянных болевых ощущений по всей руке или в районе плеча;
- снижение чувствительности в руке.
При метастатическом рецидиве происходит поражение раковым образованием отдаленных частей тела. Основными характерными признаками метастатического рецидива являются:
- наличие боли в груди или костях;
- постоянное присутствие сухого кашля;
- ухудшение или отсутствие аппетита;
- затрудненное дыхание;
- сильная боль в голове;
- присутствие тошноты и рвоты;
- снижение веса;
- повышение температуры тела;
- озноб.
Знание основных признаков всех видов рецидива позволит быстрее выявить патологию и приступить к скорейшему лечению.
к оглавлению ↑
Диагностирование рецидива и методы лечения
Проведение своевременной маммографии и самостоятельного обследования помогают диагностировать развитие рецидива на раннем этапе. При проявлении первых признаков следует незамедлительно обратиться к лечащему врачу.
При подозрениях на рецидивирующий рак молочной железы проводятся:
- УЗИ;
- повторная маммография;
- биопсия;
- исследование на выявление онкологических маркеров.
После данных анализов проводятся исследования на выявление ракового образования и развитие метастаз. Если требуется, проводится магнитно-резонансная и компьютерная томография. При выявлении рецидивов рака молочной железы назначается рентген грудного отдела, маммография соседней груди, денситометрия. Только после окончательного диагностирования врач приступает к лечению.
Перед лечением рецидивирующего образования онколог рассматривает определенные факторы:
- локализацию метастазов и их распространение;
- характеристику рецидива;
- длительность промежутка между окончанием лечения первичного онкологического образования и выявлением возобновляющейся опухоли;
- методы, используемые для борьбы с первичной опухолью;
- эффективность гормональной терапии и химиотерапии при первичном раковом образовании;
- возраст и общее самочувствие пациента.
Рецидив рака молочной железы хорошо реагирует на лечение, но полного излечения добиться затруднительно. При местном развитии рецидивирующего образования правильные лечебные мероприятия позволят продлить жизнь пациента. Обычно применяется гормонотерапия и химиотерапия. Применяемый препарат и схема лечения зависит от стадии развития болезни.
Также способ лечения возвращающейся опухоли зависит от способа лечения первоначального ракового образования. Если применялась лампэктомия, то для борьбы с рецидивом используется мастэктомия.
При первичном применении мастэктомии, для лечения рецидивирующей болезни используют лучевое воздействие.
Терапия гормонами и химиотерапия применяется после лучевого воздействия или хирургического вмешательства.
При рецидивирующей онкологии в органах, не связанных с молочной железой, (кости, легкие и мозг) применяется системная терапия. Для снижения некоторых признаков применяется лучевое воздействие и оперативное вмешательство.
На заключительных этапах рецидивирующего рака системная терапия дает возможность улучшить качество жизни, и пациент может прожить 1-2 года.
Совместно с химиотерапией или отдельно может назначаться иммунотерапия. Ее применяют в лечении больных, онкологические клетки которых содержат большое содержание белка HER2/neu.
[attention type=green]Иммунотерапия также назначается при отсутствии эффективности гормонального лечения и химиотерапии. После хирургического лечения или лучевой терапии онколог определяет риск дальнейшего проявления онкологии.
[/attention]В отдельных случаях рекомендуется применение Тамоксифена или химиотерапии.
к оглавлению ↑
Прогнозирование
Прогнозы после рецидива рака молочной железы и его лечения делаются на основании ноттингемского прогностического индекса, показателей компьютерных программ и теста Oncotype DX.
Ноттингемский прогностический индекс представляет собой шкалу и применяется после операции для прогнозирования дальнейшего развития рака. В прогнозировании используются три показателя:
- величина ракового образования;
- количество патологических лимфоузлов;
- степень онкологии.
Специалисты в некоторых случаях используют для прогноза специальные компьютерные программы в онлайн-режиме. Результативное значение выражается в виде процента выживаемости после установления диагноза. Программы способны оценить пользу от терапии и оперативного вмешательства.
Oncotype DX – анализ образца ткани рака молочной железы для определения его генетического состава. С помощью теста определяется вероятность рецидива и его признаков. Программа определяет подходящий способ лечения для каждого отдельно взятого случая.
Рецидив рака молочной железы предупреждается с помощью комплексного лечебного воздействия на первичное образование. Для раннего обнаружения вторичной патологии профилактические осмотры проводятся ежеквартально на протяжении 2 лет, а затем реже.
Сколько человек сможет жить после рецидива рака груди сказать сложно. Ни один анализ и тест не может дать точный прогноз. При обнаружении отдельных метастазов прогноз значительно ухудшается.
Дайте нам об этом знать — поставьте оценку (2 votes, average: 3,00 5)
Загрузка…
Источник: https://ginekologii.ru/mammologiya/rak-grudi/recidiv-rmzh-posle-mastektomii.html
Возможные осложнения после мастэктомии. Лечение и профилактика
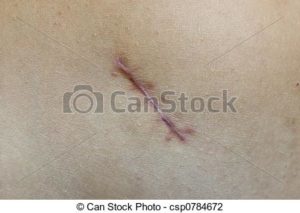
Операция по удалению груди, в результате возникновения онкологического заболевания молочных желез, это трудное испытание для женского организма.
Для полноценной реабилитации после мастэктомии необходимы физические и психологические старания от больной. Весомую роль представляют в этом комплексе лечебные упражнения.
Результат операции
Если первые послеоперационные дни проходят без осложнений, тогда женщину на второй или третий день отпускают домой с дренажными трубками в груди. Убирают их примерно через неделю во время контрольного визита к врачу.
Медработник должен научить, как грамотно обращаться с дренажем и расскажет правила, которые позволят поддерживать гигиену тела. Восстановление молочной железы после мастэктомии длится продолжительно – до 6 дней.
После удаления молочной железы самыми сложными и болезненными считаются первые пару дней. Необходимо принимать болеутоляющие препараты, но исключительно те, что назначил врач. Спустя несколько дней боль потихоньку проходит. После операции подниматься необходимо спокойно, без резких движений, не поднимать руки над головой и не поднимать тяжести.
Реабилитационный период занимает примерно четыре недели. Систематически необходимо будет приходить на перевязки, а также аспирацию появляющейся под кожей жидкости после удаления дренажных трубок. Если жидкость скапливается и не рассасывается, тогда ее нужно удалять с помощью аспирационной иглы.
За это время на основании результатов анализов, биопсии и обследований назначается предстоящий курс терапии – химиотерапия, гормональная, лучевая терапия или смешанное лечение. Принудительно никто не заставляет больную принимать химиопрепараты или делать облучение.
Полное физическое восстановление после мастэктомии, если нет ухудшений, может быть после полутора-двух месяцев.
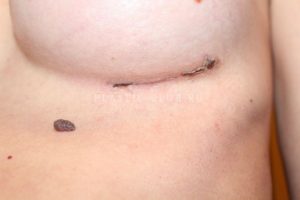
Сколько заживает шов?
Особое внимание после операции на груди нужно уделить швам. Их обрабатывают йодом, а после десяти дней, если нет осложнений, их снимают. Заживают они по-разному, одним не доставляют хлопот, а другие вынуждены обращаться к доктору повторно. Повторные швы накладывают после мастэктомии, если место зашивания отекает, тянет, расходится и не заживает.
Быстрое затягивание ран зависит от хода операции, локализации опухоли и степени ее развития, квалификации хирурга и следование его рекомендаций.
Если шов не затягивается нужно носить особое белье, делать перевязки, избегать переохлаждения и перегрева, обрабатывать рану антисептиками, противовоспалительными и заживляющими мазями.
Какие могут быть осложнения?
Последствия, которые встречаются при мастэктомии:
- Ранние последствия.
- Поздние последствия.
Накопление лимфы в ране
Накопление лимфы считается частым явлением. Операция включает в себя рассечение участков молочной железы, которые содержат лимфатические сосуды. Для удаления ненужной жидкости ставят систему дренажей и при продолжительном лимфотечении требуется постоянно выполнять пункции жидкости.
Кровотечения
Замечаются при появлении нарушения свертываемости крови. Если перевязывание повреждённого участка и применение кровеостанавливающих растворов и препаратов не дают результатов, то назначают повторную операцию для остановки кровотечения.
Для профилактики кровотечения из послеоперационной раны в первые сутки после операции может быть назначено переливание свежезамороженной плазмы, аминокапроновой кислоты и введение транексана, как внутримышечно, так и внутривенно.
Появление инфекции
Источниками бактерий, вызывающих воспалительный процесс, выступает кожа пациентки. Это часто встречается на практике и для предупреждения важно провести терапию из антибиотиков до начала операции и после неё.
Покраснение
Покраснение считается воспалительным процессом. Оно длится на протяжении нескольких месяцев. Как правило, оно проходит после местных перевязок.
Шишка
Шишки чаще всего являются процессом заживления. До полу года они становятся более плотными, а потом наоборот.
Температура
На протяжении пяти дней после операции, температура является нормальным явлением. Более длительный характер жара свидетельствует о наличии осложнений, таких как: наличие дренажа, возникновение воспалительного процесса и вирусной инфекции.
Рожистое воспаление
Рожистое воспаление – это инфекционная болезнь, которая возникает после проведения мастэктомии вследствие нарушения лимфообращения. Вызывают данное заболевание стрептококки, которые попадают в очаг нарушения трофики тканей.
Рожа, как и большинство инфекционных заболеваний, начинается внезапно и имеет рецидивирующий характер.
Рожистое воспаление руки требует немедленного лечения антибиотиками, так как оно может осложниться язвой, кровотечением или абсцессом.
Образование келоидных рубцов
Что делать с ними? Как можно убрать?Образование келоидных рубцов – это разрастание соединительной ткани, которое появляется в месте повреждения кожи после операции.
Для лечения рубцов применяют гели и мази на основе силикона, они позволяют шраму рассосаться.
Также можно рассмотреть вариант возможности шлифовки рубцов. Выбор этого метода нужно обязательно обсудить с доктором.
Ограничение подвижности плечевого сустава
Ограничение подвижности плечевого сустава развивается в результате возникновения рубцов в этой области и застоя лимфы в сосудах.
Фантомные боли
Время от времени пациенткам кажется, что болит удалённая грудь. Это вызывает чувство тревоги и опасения, болевые ощущения снимаются путём применения лекарственных препаратов и массажа.
Лимфостаз
Его образование связано прежде всего с тем, что при удалении молочной железы удаляются и близко расположенные лимфатические сосуды, так как они могут стать источником раковых клеток. Многие женщины после мастэктомии жалуются на отечность в руке со стороны удаления железы.
Отеки сопровождаются болью, отдающей в плечо, чувством тяжести и ограничением подвижности руки. Опасность лимфостаза заключается в нарушении содержания тканей конечности.
Искривление позвоночника
Увеличивается нагрузка на здоровую сторону, это может привести к нарушению осанки. Чтобы избежать данных последствий, больной важно делать особые упражнения, направленные на коррекцию осанки, носить специальные корсеты или бандажи.
Боли под лопаткой
Лопатка может болеть в связи с лимфостазом. В лечении используется:
- лечебная гимнастика;
- бинтование;
- специальный лечебный массаж.
Фото
Далее на фото вы сможете увидеть, как выглядят осложнения после операции на груди у женщин.
Профилактика осложнений
Большинство осложнений после проведения мастэктомии считаются неизбежными. Но их важно своевременно обнаружить:
- Для профилактики кровотечения используют специальный электроинструмент, который останавливает кровотечение из мелких сосудов.
- Для профилактики инфекций используется обработка кожи специальным дезинфицирующим средством.
- Для предупреждения появления лимфостаза необходимо соблюдать назначенные меры профилактики. Необходимо предотвратить возможность занесения инфекции.
- При любом подозрении на возникновение рожистых воспалений необходимо побывать у врача, для того чтобы начать необходимую терапию.
- При возникновении уплотнений, припухлостей молочной железы или руки, нужно немедленно посетить врача.
- Диета, особое питание.
- Занятие лечебной гимнастикой и правильный уход за грудью.
- Ни в коем случае не использовать поврежденную руку для забора крови, измерения артериального давления, а также инъекций.
Мастэктомия является эффективным способом лечения. Для того, чтобы спасти свою жизнь, женщине необходимо решиться на такой шаг. В основном, прогноз после мастэктомии довольно благоприятный. Благоприятным он считается тогда, когда его выявляют на ранней стадии. А также при грамотном лечении.
В свое время удаление опухоли и курс терапии могут сохранить нормальную жизнь пациенту на длительный срок. Данная болезнь прогрессирует без лечения, что ведет к инвалидности и смертельному исходу.
Женщина, которая узнала о своей болезни, должна настраивать себя на хороший исход, ведь это помогает в противостоянии с болезнью.
[attention type=yellow]По статистике благоприятный исход на первой стадии составляет около 99,9%, а на второй стадии – 80% выздоровления.
[/attention]Хотите первыми узнавать о выходе новых статей или вам просто привычнее читать во ВКонтакте, то присоединяйтесь в нашу группу «Секреты красоты» и будьте в курсе всех новостей в индустрии красоты.
Подписаться!
Источник: https://beautyexpert.pro/hirurgiya/mastektomiya/kakie-mogut-byt-posledstviya.html