Воспаление плаценты
Эта статья находится в категории Гинекология
Воспаление плаценты, получившее также более короткое наименование плацентит, может иметь различное месторасположение. Если воспаление плаценты локализовано в пространствах между ворсинками, то говорят о такой болезни, как интервиллезит; когда поражены непосредственно ворсины, речь идет о виллузите.
Если воспалительный процесс затронул базальную децидуальную пластинку, рассматривают базальный децидут, а когда воспаление плаценты локализуется в структурах хориальной пластинки, диагностируется плацентарный хориоамниотит. Также различают воспалительные процессы в пупочном канатике и воспаление плодных оболочек.
Первое заболевание получило название фуникулит, тогда как второе называется париетальный амниохориодецидуит.
Причины воспаления плаценты
Воспаление плаценты вызывается рядом причин. Это может быть жизнедеятельность микроорганизмов, таких как бактерии, вирусы, простейшие. Протеолитические ферменты микония также могут вызывать плацентит. Влияет на состояние плаценты и кислотность среды околоплодных вод, и изменения рН данной жидкости также способно привести к воспалительному процессу.
Воспаление плаценты, которую в совокупности с плодовыми оболочками именуют также последом, может приводить к поражению инфекцией вынашиваемого плода и к патологиям последующих беременностей.
Однако следует помнить, что далеко не всегда поражение инфекцией последа приводит к заражению плода, также как и не каждый раз при заражении плода инфекция переходит и на плаценту.
[attention type=yellow]Наиболее часто наблюдается инфекционное заражение структур плаценты при несвоевременном отхождении вод и продолжительном безводном периоде. В этом случае говорят о восходящем пути поражения инфекцией. Гораздо реже наблюдаются случаи заражения плаценты посредством крови матери через кровеносную сеть слоев эндометрия, так называемое гематогенное инфицирование.
[/attention]Главным признаком возникновения воспалительного процесса в последе является проникновение в его ткани избыточного количества лейкоцитов, которые попадают в плаценту из крови женщины или из крови ребенка, смотря по тому, где локализован очаг инфекции.
Также к признакам плацентита относят нарушения кровообращения плаценты и изменения структуры, нормальных свойств и функций клеток данного органа.
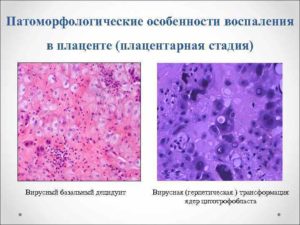
Протекание воспаления плаценты
При поражении вирусами наблюдается в основном лимфоцитарная инфильтрация, сопровождаемая патологическими нарушениями функций клеток эндометрия, изменениями клеток плаценты, синтезирующих стероидные и белковые гормоны, а также изменение клеток водного клеточного слоя, покрывающего плаценту и переходящего на пуповину. Примером может служить образование огромных гиперхромных клеток под воздействием некоторых разновидностей острых респираторных инфекций, таких как аденовирусная инфекция. Также можно привести в пример цитамегалию – вирусную болезнь, для которой характерно появление больших цитомегалических клеток с характерными включениями внутри тканей плаценты. Простой герпес и ветряная оспа, которую мы знаем под именем ветрянка, приводят к возникновению в тканях небольших участков некроза, а также к появлению включений разного рода внутри ядер.
Гноеродная бактериальная инфекция характеризуется серозно-гнойным или гнойным воспалительным процессом, приводящим в ряде случаев к острому абсцессу или флегмоне. Ели воспаление плаценты вызвано жизнедеятельностью микроорганизма Listeria monocytogenes говорят о листериозе.
При этом заболевании в строме ворсинок плаценты накапливаются инфильтраты в виде лейкоцитов и наблюдается характерный отек структур плаценты, поражение сосудов (чаще артерий) плаценты, восполение стенок сосудов (вен) с последующим образованием тромба, и иногда непосредственно листериома с малым количеством листерий.
Если поражение плаценты произошло в следствии заражения туберкулезом, в структурах ее обнаруживаются очаги омертвевшей ткани, называемые казеозным некрозом, уплотнения и бугры, в которых присутствуют эпителиоидные и гигантские клетки. Туберкулезом поражается чаще всего базальная пластинка.
Режим невидимки позволяет смотреть горячие онлайн-шоу лучших моделей, скрывая от них своё присутствие в чат-комнате. Русский эро чат с видео трансляциями и просто хорошее настроение. Не медлите и добавляйте бесплатный порно чат в закладки, чтобы всего один клик отделял Вас от истинного наслаждения.
Если плацентарные структуры поражены сифилисом, резко увеличивается ее масса, что вызвано патологической отечностью плаценты и большим размером котиледонов. При лабораторных анализах тканей плаценты отчетливо выявляется отек ворсинковой стромы и появление рубцеватых образований в ней.
Также наблюдается патология сосудов плаценты, их сужение вплоть до полного закрытия. Ткани плаценты часто оказываются пораженными некрозом.
Но так как данные симптомы характерны не только для сифилиса, подтвердить заболевание может только обнаружение в анализе бледной трепонемы, провоцирующей сифилис.
Вы можете:
Почитать форум о гинекологии.
Ознакомиться с нашими ценами на гинекологические услуги.
Задать свой вопрос на форуме
19.07.2014, Оксана
[attention type=red]Доброго времени суток)))Подскажите пожалуйста, каким образом подготовиться к следующей беременности в нашем случае:Мне 29, мужу 41.В 2013 г , май — беременность, анэмбриония, чистка.Через три цикла (октябрь 2013г) сдали все анализы (вич, гепатит — оба), в том числе и на скрытые инфекции (с моей стороны) все хорошо, сказали можно беременеть.
[/attention]В 2014 г — в январе узнаю, что беременна, срок 5 недель. Встаю на учет в 12 недель. Все анализы в норме, отклонений нет. Первый скрининг (февраль 2014г) — все хорошо, плод развивается.На 20ой неделе увозят с кровотечением с работы (конкретно перенервничала, довели до слез) в стационар. Врач при обследовании сказала, что если буду лежать и думать только о хорошем, то выношу.
В итоге, с 25 марта по 4 апреля лежу на сохранении, 4 апреля меня выписывают, т.к. анализы в норме, живот мягкий, но мажущие выделения остались. Малыш шевелится.4 апреля вечером дома начались схваткообразные боли, сразу же на скорой в стационар. Малыш как-будто замер в одном положении. Поставили укол и капельницу. 5 апреля, утром, родила на 20 неделе, мальчика весом 240 гр, и опять чистка.
На гистологию было предъявлено: плацента 12*10*1,5, пуповина 11, парацент, оболочки серые прозрачные (может быть что-то неправильно написано, списываю с направления). В итоге результат — париетальный гнойно — некротический амниохориодецидуит, интервиллузит, базальный децидуит.
Что делать дальше — не знаю, какие нужно еще анализы сдавать, что дополнительно проверить, для того, чтобы выносить беременность и родить малыша????? Очень надеюсь на Ваш ответ.
Заранее благодарю)))
Посмотреть ответы (1) Прокомментировать
Источник: http://www.norma-med.ru/articles/vospalenie-placenti.html
Гнойный хориодецидуит плаценты что это

Результаты
Как видно из табл. 1, морфологически подтвержденные воспалительные изменения в последах достоверно чаще встречались у женщин с преждевременными родами, чем у родивших в срок: 77,8 % и 36,3 % соответственно (р
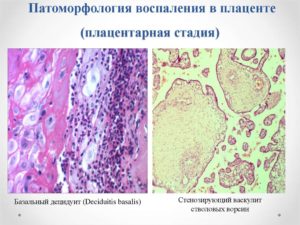
Для обозначения воспалительных изменений в экстраплацентарных оболочках применяются следующие термины: париетальный амнионит, хорионит, хориоамнионит, хориодецидуит, децидуит — воспаление соответствующих частей оболочек и мембранит — воспаление всех частей.
В плаценте различают: плацентарный амнионит, хорионит, хориоамнионит; интервиллезит — воспаление межворсинчатого пространства — субхориальный (локализуется под хориальной пластинкой) или субхорионит базальный (локализуется над базальной пластинкой); виллузит (виллит) — воспаление ворсины. Воспаление в пуповине обозначают терминами: фуникулит (фунизит) — воспаление в пределах вартонова студня, омфаловаскулит — в процесс вовлечены все сосуды.
По характеру воспаление в последе может быть экссудативным, некротическим и продуктивным, по течению — острым и хроническим. Причины его многообразны, чаще оно вызывается микроорганизмами, реже — вирусами, грибами, простейшими и паразитами.
Пути проникновения инфекции: восходящий, гематогенный и нисходящий.
При восходящем пути инфицирования в последе наблюдаются: плацентарный и париетальный амнионит, хорионит, фуникулит (так называемый амниотический тип воспаления).
Гематогенный путь инфицирования сопровождается виллузитом, субхориальным интервиллезитом, базальным децидуитом и омфаловаскулитами (паренхиматозный тип воспаления).
Хронический интервиллезит
При поражении ворсин инфильтраты могут распространяться в межворсинчатое пространство вследствие изъязвления трофобласта. Однако инфильтраты в межворсинчатом пространстве наблюдаются и при отсутствии виллита, в таких случаях говорят о хроническом интервиллезите.
В инфильтратах содержатся моноциты, лимфоциты, гистиоциты, могут встречаться ПЯЛ (это клетки материнского происхождения), имеются также значительные перивиллезные и интравиллезные отложения фибриноида. Могут встречаться васкулиты в ворсинах и в интервиллезном пространстве.
В некоторых случаях хронический интервиллезит способен быть причиной смерти плода или новорожденного, сочетается со ЗВУР плода. Этиология неизвестна. Предполагаются иммунологические факторы. Описан при СД, гипертензии, преэклампсии, СКВ.
Фуникулит (фунизит)
Почти всегда сочетается с ОХА. Изолированный фуникулит может наблюдаться в выпавшем и сдавленном сегменте пуповины, в этом случае может быть только эозинофилия или эозинофилия в сочетании с ПЯЛ. Причины и значение эозинофилов в инфильтрате неизвестны.
Подострый некротический фуникулит характеризуется беловато-желтоватыми очажками некроза вокруг пуповинных сосудов на поперечном разрезе пуповины. Такие очажки характерны для сифилиса, ВПГ-2 и кандидозной инфекции, однако этиологический агент некротического фуникулита во многих случаях неизвестен.
Склерозирующий (подострый) фуникулит характеризуется ригидностью пуповины, при этом отмечаются склероз и воспалительные инфильтраты вокруг сосудов. Этиология также во многих случаях неизвестна.
Децидуит
Острый децидуит часто сочетается с ОХА и характеризуется выраженной лимфоидноклеточной инфильтрацией с большим количеством ПЯЛ и очагами некрозов. У матери могут быть признаки локализованной (эндометрит) или генерализованной инфекции.
Хронический децидуит характеризуется лимфоплазмоцитарными инфильтратами, сочетается со специфическими виллитами. Очень маленькие лимфоидноклеточные очажки в decidua basalis выявляются практически во всех плацентах. Большинство авторов считают их физиологическим явлением.
В таких случаях диагноз децидуита не ставится.
Патология последа при некоторых инфекциях приведена ниже.
Вирусные инфекции
При цитомегаловирусной инфекции (ЦМВИ) плода плацента поражена всегда, отмечаются видимые инфарктоподобные очаги некротического и пролиферативного виллита и интервиллезит, незрелые, отечные ворсины, увеличение КГ-клеток, некротические очажки в строме, сосудах ворсин и трофобласте, свободный и фагоцитированный гемосидерин.
Обнаруживаются лимфоплазмоцитарные некротические васкулиты в пуповине, внутриядерные (иногда цито-плазматические) включения в КГ-клетках, трофобласте, эндотелии (они лучше выявляются при специфической иммунопероксидазной реакции). Изредка имеются многоядерные гигантские клетки.
Описаны кальцификаты в строме и БМ ворсин; фиброз амниона и стромы ворсин.
Для вируса простого герпеса-2 (ВПГ-2) наиболее характерен острый хориоамнионит (в амниотическом эпителии могут быть внутриядерные включения); наблюдаются также: подострый некротический или очаговый фуникулит; лимфоцитарный виллит с некрозами стромы; муральный фибриноид и эндотелиальные некрозы больших плодовых сосудов; характерные включения в КГ-клетках, трофобласте, эндотелии; выявление герпетического антигена имуннопероксидазным методом при отсутствии включений; инфаркты материнской пластинки.
Источник: https://UziMaster.ru/gnojnyj-horiodeciduit-placenty-chto-jeto/
Почему развивается хориоамнионит во время беременности и в родах, чем опасно это состояние?
Если у беременной ближе к сроку родов вдруг ухудшилось самочувствие, повысилась температура, и такие симптомы появились после излития вод, когда на несколько часов прекратились схватки, это может говорить о развитии хориоамнионита. Заболевание это достаточно часто встречаемое. Его регистрируют у четырех-пяти из ста женщин, доносивших беременность до 36-40 недель, а при преждевременных родах – в 67% случаев.
Что такое хориоамнионит? Этим термином называется воспаление оболочек и жидкости (околоплодных вод), окутывающих плод. Его причины – бактерии, проникающие из наружных половых органов или из маточных труб беременной женщины, реже – занесенные в матку с током крови из воспаленных внутренних органов.
Хориоамнионит вызывает преждевременные роды, воспаление стенки матки, к которой прилегали инфицированные оболочки.
Он может стать причиной послеродового кровотечения и вызвать тяжелые инфекции внутренних органов новорожденного. Лечение заболевания – введение антибиотиков и родоразрешение.
Если хориоамнионит диагностирован в родах, врачи будут стимулировать естественную родовую деятельность, а не останавливать роды и переходить на кесарево сечение.
Из-за чего возникает патология?
Причины хориоамнионита – это бактерии или ассоциации таковых:
- анаэробы (такие, которым для жизни и размножения нужна безвоздушная среда) – в основном, Фузобактерии;
- стрептококки;
- энтерококки;
- стафилококки;
- листерии;
- кишечная палочка;
- гемофильная палочка;
- микоплазма и уреаплазма.
Чаще всего, патология вызывается не 1-м, а несколькими микробами (чаще – 2), один из которых является более агрессивным и лидирующим в такой «связке».
Когда болезнь вызывается гноеродными микроорганизмами (стрептококк, энтерококк, стафилококк, эшерихия), вследствие чего оболочки плода и стенка матки становятся пропитаны гноем, это называется гнойный хориоамнионит.
Как к оболочкам попадают микробы, ведь беременная матка должна быть закрыта от внешнего воздействия сомкнутым цервикальным каналом и находящейся внутри слизистой пробкой?
Хориоамнионит при беременности возникает, когда у женщины развивается бактериальное воспаление влагалища, наружных половых органов или мочевыводящих путей, и инфекция поднимается вверх, к шейке матки.
Вызвать воспаление плодных оболочек может и микробное воспаление, распространяющееся из маточных труб.
[attention type=green]Иногда амниотические оболочки и жидкость инфицируются, когда током крови сюда заносятся бактерии из другого очага (например, при пневмонии, пиелонефрите или воспалении ворсин плаценты).
[/attention]Заболевание развивается и при гипоксии плода, когда происходит отхождение мекония (первородного кала): чем больше мекониальных частиц, тем больше шансов развития хорионамнионита.
Предрасполагают к развитию заболевания:
- повторные вагинальные осмотры;
- бактериальный вагиноз;
- хроническое воспаление шейки матки;
- необходимость проведения инвазивных исследований плода или амниотических вод: амниоцентез, амниоскопия, взятие крови плода на анализ, проведение внутренней токографии;
- повышенная активность матки, когда по результатам УЗИ женщине говорят, что у нее имеется угроза беременности;
- истмико-цервикальная недостаточность, когда шейка матки сомкнута не полностью;
- преждевременный надрыв плодных оболочек.
Выше мы говорили об остром хориоамнионите, но выделяют также хроническое, протекающее медленнее, воспаление оболочек плода и амниотической жидкости. Его точная причина неизвестна, но его часто обнаруживают при герпетической инфекции, сифилисе, токсоплазмозе, резус-конфликте матери и плода, гипертонической болезни матери.
Хориоамнионит в родах возникает, когда преждевременно разрываются плодные оболочки, рано развивается родовая деятельность.
Чаще всего заболеванию предшествует длительный период между отхождением околоплодных вод и появлением младенца на свет: когда водный пузырь, «прикрывающий» головку плода, исчезает, ребенок становится открытым для инфекции.
Чем длительнее безводный период (более 6 часов), тем выше шанс развития острого хориоамнионита.
Клинические проявления
Хоринамнионит не всегда имеет выраженные клинические проявления, и может проявляться только повышенной температурой тела. В случае же выраженного воспаления будет отмечаться больше симптомов. Они могут развиться как в родах, так и во время беременности (чаще всего – в последнем триместре):
- болезненность матки при ее прощупывании;
- озноб;
- учащение сердцебиения;
- ухудшение общего состояния беременной;
- выявляемая при осмотре или кардиотокографии тахикардия (учащение сердцебиения) у плода;
- гнойные выделения из влагалища.
Как подтвердить диагноз?
Общий анализ крови женщин с подозрением на хорионамнионит показывает высокий уровень лейкоцитов и ускоренное СОЭ, но это указывает на наличие в организме бактериального воспаления, не уточняя его локализации.
Подтвердить наличие заболевания при беременности может исследование околоплодных вод, забранных с помощью введенного через шейку матки катетера.
Полученную жидкость нужно исследовать на предмет определения бактерий прямым количественным методом.
[attention type=yellow]Также в околоплодных водах определяют уровень глюкозы: ее содержание менее 14 мг/дл говорит о том, что в тканях имеется инфекция. И, даже если ее не выделяют бактериологическим методом, снижение уровня глюкозы позволяет установить диагноз хорионамнионита и начать лечение.
[/attention]Хориоамнионит, развившийся в родах, устанавливается по результатам гистологического исследования плаценты.
Именно по осмотру плаценты под микроскопом, врач-гистолог пишет, имел место плацентарный хориоамнионит или воспалена часть оболочек, не прилежавшая к плаценте (париетальный хориоамнионит), была ли воспалена децидуальная оболочка (децидуит) и где именно, наблюдалось ли воспаление плаценты (плацентит), ее ворсин (виллузит).
Если есть признаки воспаления амниотической, хорионической оболочек, гистолог указывает также, что это хориоамнионит очаговый (имеется один или несколько участков воспаления) или диффузный (оболочки воспалены на всем протяжении).
Данное исследование плаценты с плодными оболочками очень важно, несмотря на то, что «детское место» уже отделилось. Если на нем, или на оболочках были обнаружены участки воспаления, то будет начато раннее лечение эндометрита, который все равно разовьется как осложнение хорионамнионита. В этом случае можно будет избежать сильного гипотонического кровотечения и сепсиса.
Осложнения
Выделяют последствия хориоамнионита для ребенка и для матери.
https://www.youtube.com/watch?v=muMtmameKOE
Возникая у беременной, патология может вызывать:
- преждевременные роды, возникающие в 1/3 случаев острого хорионамнионита. Их стимулируют микробные ферменты – фосфолипазы, которые, выделяясь в кровь, способствуют выработке простагландинов. Последние сокращают матку и расширяют ее шейку;
- излитие околоплодных вод, когда оба организма – матери и ребенка, еще не готовы к родам. Это делают лейкоциты, пришедшие «сражаться» с бактериями: они выделяют ферменты эластазы и коллагеназы, которые и приводят к разрыву плодных оболочек;
- слабость родовой деятельности;
- послеродовое гипотоническое кровотечение;
- эндометрит;
- бактериальные воспаления тазовых органов.
Поражение плода, обусловленное хориоамнионитом, зависит от того, на каком сроке развилось это заболевание, каким микробом (они имеют разные свойства) было вызвано, насколько активно защищается материнский организм. Если дети рождены от матерей, заболевших в родах, они имеют высокий шанс родиться полностью здоровыми, причем эта вероятность выше в случае естественных родов, чем при кесаревом сечении.
Если острый хориоамнионит развился в третьем триместре, дети могут получить такие осложнения:
- Родиться недоношенными. У них – самый высокий риск гибели в первый месяц после родов.
- Родиться с внутриутробным сепсисом (заражением крови).
- В родах может развиться асфиксия (удушье), после которого ребенка не всегда можно реанимировать. Кроме того, у реанимированных младенцев прогноз для здоровья зачастую неблагоприятный.
- Внутриутробная пневмония.
- Гипоксия с вытекающими из нее поражениями центральной и периферической нервной системы.
- Задержка роста плода – вследствие плацентарной недостаточности.
Как справиться с заболеванием?
Лечение хориоамнионита начинают сразу же после установки диагноза. Оно заключается в принятии мер к интенсивному родоразрешению одновременно с началом антибактериальной терапии.
Из антибиотиков при хориоамнионите назначаются: «Аугментин», «Сумамед», «Ровамицин», разрешенные для кормящих матерей. Если воспаление выражено значительно (по результатам гистологического исследования плаценты и показателям общего анализа крови), то нужны антибиотики, не совместимые с кормлением: «Метронидазол», «Цефтриаксон» и другие инъекционные препараты.
Меры для интенсивного родоразрешения принимаются в зависимости от клинической ситуации. Так, это может быть кесарево сечение, а может – и стимуляция естественной родовой деятельности. В обоих случаях в родах ведется тщательное наблюдение за плодом, с постоянным мониторированием частоты его сердцебиений.
[attention type=red]Антибактериальная терапия проводится и в обязательном порядке после родов, при этом роженицу не выписывают ни на 3, ни на 5 сутки, наблюдая за ее состоянием, артериальным давлением, температурой, количеством суточной мочи. Только когда все показатели придут в норму, женщину могут выписать. Детей, рожденных от матерей с хориоамнионитом, выписывают только тогда, когда убедятся в том, что он находится в безопасности.
[/attention]Источник: https://ginekolog-i-ya.ru/xorioamnionit.html
Результаты гистологии после замершей беременности: расшифровка от гинеколога
После чистки полости матки остаются образцы тканей, которые необходимо исследовать. Результаты гистологии после замершей беременности позволяют предположить причины прерывания и выстроить дальнейшую тактику, чтобы избежать последующих осложнений. Чаще всего при помощи гистологии определяют инфекционные причины, но иногда находят другие изменения в морфологическом строении тканей.
Гистология эмбриона после замершей беременности позволяет провести исследование тканей эндометрия, чтобы обнаружить в них изменения, характерные для различных патологических состояний:
- инфекция полости матки;
- хромосомные аномалии;
- гормональные нарушения, в том числе – сахарный диабет.
Аномалии анатомического развития матки определяются при помощи УЗИ или гистероскопии, гистологическое исследование дает понятие о строении клеток, расположении сосудов и слоях тканей.
В биопсии эндометрия можно увидеть признаки воспалительной реакции или изменения в строении отдельных тканей зародыша, по которым можно косвенно судить о хромосомных аномалиях эмбриона.
Но точно установить кариотип по гистологии невозможно, для этого проводится кариотипирование.
Гистология после замершей беременности: расшифровка результатов
По результатам гистологии после выскабливания замершей беременности врач может назначить дообследование или лечение. Чаще всего требуются дополнительные анализы, которые подтвердят биопсию. К ним относятся:
- исследование гормонального фона будущей мамы – анализы на эстрогены, прогестерон, тестостерон, ФСГ, ЛГ, кортизол, пролактин и другие гормоны;
- обследование на TORCH-инфекцию;
- спермограмма для супруга;
- иммунограмма для установления иммунного статуса.
Расшифровку результатов гистологии плода после замершей беременности может дать лечащий врач, самостоятельно разобраться в патологоанатомических терминах сложно.
Чтобы понять написанное в заключении патологоанатома, необходимо понять, как выглядит нормальный эндометрий во время беременности.
До имплантации эмбриона под действием прогестерона происходит разрастание спиральных артерий с толще эндометрия. Они необходимы для питания будущего зародыша. После имплантации в эндометрий плодного яйца, происходят морфологические изменения.
в соединительной ткани увеличиваются клетки-фибробласты, они приобретают способность синтезировать белок. Такие клетки называют децидуальными, а эпителий с ними в составе – децидуальной (или отпадающей) оболочкой.
В зависимости от локализации оболочки, выделяют несколько ее типов:
- базальная – между эмбрионом и миометрием;
- капсульная – между зародышем и просветом матки;
- париетальная, или пристеночная – остальной промежуток между первыми двумя.
Хорион – это зачаток плаценты, который соединяет зародыш с сосудами стенки матки и обеспечивает питание. В гистологии децидуальная ткань ворсины хориона означает участок оболочки, в котором должна была сформироваться плацента.
Трофобласт — это клетки, которые обеспечивают питание зародыша на ранних этапах развития.
Они выделяют протеолитические ферменты, которые помогают растворять ткани эндомтерия и имплантироваться зародышу.
В гистологии измененная децидуальная ткань с клетками трофобласта говорит, что нарушение развития эмбриона произошло на ранних этапах, что не позволило ему нормально прикрепиться в полости матки.
Спиральные артерии с гестационной перестройкой являются признаком начала формирования плаценты. Такое заключение характерно для беременности после 5 недели. Но характер изменений в сосудах может быть разным.
При неполной перестройке в соответствии со сроком это может стать причиной прерывания беременности. Исследования показали, что при сохранении такой беременности высок шанс развития гестоза в начале 2 триместра.
Ворсины хориона могут трансформироваться в пузырьки с жидкостью – цисты. Такое состояние в гистологии отображается как частичный простой пузырный занос. Его нельзя назвать полноценной беременностью.
[attention type=green]Состояние характеризуется тяжелым токсикозом и риском массивного кровотечения. Плод погибает еще на ранних этапах, поэтому в матке развиваются только патологически измененные ткани трофобласта.
[/attention]Причины патологии связаны с:
- хромосомными аномалиями;
- влиянием вирусов;
- гипоэстрогенией;
- многократными абортами;
- молодым возрастом будущей мамы;
- возрастом после 35 лет.
В этом состоянии также наблюдается нарушение созревания и дифференцировки ворсин хориона, что может быть косвенным признаком хромосомных отклонений в развитии зародыша.
Эндометрит в гистологии после чистки замершей беременности
Хронический эндометрит является одной из основных причин замершей беременности в малом сроке. При повторяющихся анэмбриониях с ним связано до 63% патологии беременности. Для тканей эндометрия характерны воспалительные изменения, которые затрагивают разные слои.
Очаговый продуктивный децидуит говорит о выраженной воспалительной реакции, которая затронула формирующуюся оболочку зародыша. В тканях эндометрия иногда заметно формирование микротромбов и выраженной воспалительной инфильтрации.
Основными морфологическими признаками эндометрита являются:
- диффузная лимфоцитарная инфильтрация с примесью нейтрофилов, полиморфноядерных клеток, гистиоцитов, плазматических клеток;
- продуктивный базальный децидуит, плазматические клетки в строме эндометрия;
- фиброз стромы в очаговой или диффузной форме;
- склеротические изменения в спиральных артериях;
- в хорионе нарушен рост сосудов, есть признаки дистрофии, фиброза;
- гипоплазия или некротические изменения в ворсинах хориона;
- децидуальная ткань с очаговой микроморфологической инфильтрацией;
- сладж-синдром эритроцитов в сосудах формирующегося межворсинчатого пространства.
Все эти изменения говорят в пользу хронического воспаления эндометрия, которое станет препятствием для последующего зачатия. Поэтому женщинам с подобным гистологическим заключением необходимо установить тип инфекции и подобрать соответствующее лечение. Это увеличит шансы успешного зачатия и снизит риски осложнений беременности на более поздних сроках.
Виллузит и интервиллузит плаценты в гистологии после замершей беременности
Исследование тканей, полученных после выскабливания, является обязательным этапом диагностики после потери плода. После замершей беременности в гистологи плаценты часто выявляется виллузит и интервиллузит. Что означают эти понятия?
Замершая беременность является следствием хромосомных аномалий плода или хронического эндометрита. Остальные причины невынашивания выявляются реже. Воспаление хориона, а в более позднем сроке – плаценты, может иметь разную локализацию.
- Ворсина хориона (лат. villus) может воспаляться изолированно, тогда выявляют виллузит.
- При воспалении межворсинчатого пространства в гистологии записывают интервиллузит плаценты.
- Поражение базальной пластинки описывается как базальный децидуит.
- Продуктивный хориодецидуит – это вовлечение хориальной пластинки.
Гистологические определения отличаются в зависимости от типа клеточной реакции, состояния сосудов. В заключении гистолога можно увидеть следующие описания материала:
- продуктивный интервиллузит – это значит, что между ворсинами хориона преобладают макрофаги, плазматические клетки, при поражении вирусами преобладают макрофаги, моноциты, при некрозе ворсин наблюдаются деструктивные изменения;
- субхориальный интервиллузит плаценты – воспалительная реакция, которая говорит о восходящем инфицировании, проявляется в виде большого скопления лейкоцитов (краевое стояние) в межворсинчатом пространстве;
- гнойный субхориальный интервиллузит – бактериальное поражение с присутствием большого количества полиморфноядерных лейкоцитов.
Патологические изменения могут проявляться в децидуальной мембране. Тогда говорят об очаговом экссудативном децидуите, сочетающемся с виллузитом. Экссудат может иметь разный характер:
- серозный;
- фибринозный;
- гнойный;
- гнилостный;
- геморрагический;
- катаральный;
- смешанный.
Иногда наблюдаются скопления эритроцитов, которые говорят о кровоизлиянии и очаговом серозном децидуите.
Причиной очагового продуктивного виллузита в плаценте является инфицирование. Возбудители проникают восходящим путем из влагалища или уже находятся в матке на момент зачатия при хроническом эндометрите. В зависимости от типа инфекции преобладают определенные клеточные реакции.
При интервиллузите париетальном и базальном децидуите выявляются микробные ассоциации с бактериями разного типа. Это может быть условно-патогенная неспецифическая флора:
- стафилококки;
- кишечная палочка;
- пневмококки;
- энтеробактер;
- стрептококки;
- клебсиелла;
- кандиды.
При крупноочаговом хроническом продуктивном интервиллузите воспаление наблюдается в большом количестве ворсин, для такого заключения гистолога необходимо, чтобы в реакцию было вовлечено более 10 ворсин. Причиной поражения в этом случае чаще выступают различные типы вирусов:
- цитомегаловирус;
- простой герпес;
- краснуха;
- варицелла зостер (тип герпесвируса).
Реже причиной становятся токсоплазмы и спирохеты (возбудитель сифилиса). При микотическом поражении хронический интервиллузит протекает без продуктивного виллузита. Аналогичные изменения появляются при инфицировании хламидиями, простейшими, риккетсиями, вирусом кори и Эпштейна-Барр.
При этом микроорганизмы проникают в полость матки не только восходящим, но и гематогенным путем. Хроническое воспаление, вызванное бактериями или вирусами, не позволит нормально развиваться эмбриону, его нужно лечить.
Может потребоваться дополнительное обследование (микробиологическое, ПЦР-диагностика), чтобы точно установить тип инфекции и подобрать соответствующие препараты.
Гистологическая терминология часто тяжело расшифровывается, поэтому самостоятельно оценить результаты исследования невозможно. Чтобы исключить ошибки и выбрать правильную тактику для планирования следующей беременности, лечащий врач должен знать заключение патологоанатомов.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/gistologiya-posle-zamershey-beremennosti
Гнойно-некротический децидуит при замершей беременности

- Причины
- Лечение
- Прогноз
Диагноз замершая беременность устанавливается врачами, когда плод в возрасте до двадцати недель погибает. После этого через некоторое время происходит самопроизвольный аборт.
Промежуток между этими событиями может составлять несколько недель. Этого времени может оказаться достаточно для того, чтобы началось воспаление, которое, если не предпринять срочных мер, может перейти в гнойно-некротический децидуит.
Причины
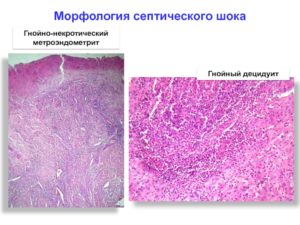
Данная патология самостоятельно встречается очень редко, но как осложнение замершей беременности намного чаще. Гнойно-некротический децидуит — это одновременное омертвление и воспаление слизистой оболочки матки.
Эндометрий хорошо снабжается кровью, и воспаление может быстро распространиться по полости матки. В случае замершей беременностьи, мёртвые ткани являются идеальной средой для роста и размножения бактерий и вирусов.
Вызвать воспаление слизистой матки и гибель плода может и грибковая инфекция, но всего виновниками развития воспаления становятся бактерии стафилококки и стрептококки. Более точно выявить тип возбудителя можно проведя посев на питательную среду.
[attention type=yellow]Лишь после этого можно определиться с лечением. От того насколько эффективным будет лечение, зависит способность женщины родить ребёнка в будущем. О том чтобы самостоятельно лечить гнойно-некротический децидуит не может быть и речи.
[/attention]Источник: matka-info.ru
Лечение
Если к моменту постановки диагноза плод находится в матке, производят чистку, в ходе которой удаляется и эмбрион и эндометрий. После процедуры выскабливания обязательно берутся ткани на изучение. По результатам этого исследования выясняют причину гибели плода.
В некоторых случаях гнойно-некротический децидуит может начаться, если в матке после чистки остались фрагменты зародыша. Воспалительный процесс после замершей беременности лечат всегда в больнице под постоянным наблюдением врачей. Гнойно-некротический париетальный децидуит всегда протекает тяжело, так как воспаляется уже подготовленный к длительной беременности эндометрий.
Остановить идущие в полости матки изменения можно остановить только с помощью антибиотиков. Причем вводиться они должны с помощью инъекций. В этом случае действие препарата начнётся быстрее, чем при приёме антибиотиков в виде таблеток. Причем в каждом новом случае возникновения болезни будет разрабатываться своя схема лечения. В данной ситуации крайне важно не допустить развития сепсиса.
Если возбудитель проникнет в кровяное русло, то с током крови его разнесёт по всему организму и тогда ещё один или сразу несколько очагов воспаления могут появиться в дополнение к тому, что уже имеется в матке. Вылечить сепсис очень сложно, так как быстро развивается острая почечная недостаточность и инфекционно-токсический шок.
Если срочно не провести переливание крови и антибактериальную терапию, пациентка погибнет. Во многом скорость развития воспалительного процесса его тяжесть зависит от уровня иммунитета женщины. Не стоит и забывать о том, что во время беременности он значительно ослаблен, без этого произошло бы отторжение плода.
Вторым фактором, влияющим на распространение воспаления, является вирулентность возбудителя или возбудителей. Очень часто в гибели эмбриона оказывается виновным вирус герпеса. В этом случае остановить воспаление намного сложнее, чем в случае бактериальной инфекции.
Циклоферон
Для борьбы с вирусной инфекцией пациентке назначают Циклоферон в уколах. Данный препарат является иммуномодулятором и одновременно с этим обладает противовоспалительными свойствами.
При воспалении, вызванном вирусами, он повышает уровень иммунитета, что позволяет организму бороться с очагами воспаления. Одновременно с этим препарат блокирует дальнейшее размножение вирусов. Раствор Циклоферона вводится для лечения последствий гнойно-некротического децидуита внутримышечно. Препарат нельзя назначать пациенткам, имеющим проблемы с печенью.
Перед проведением инъекций проводится проба для определения непереносимости. Основным достоинством Циклоферона является то, что его можно использовать совместно со многими препаратами, что в случае лечения воспаления эндометрия после замершей беременности, является очень важным. Не все препараты из группы иммуномодуляторов можно сочетать с антибиотиками.
Цифран
Для лечения гнойно-некротического децидуита активно используются антибиотики второго поколения, к которым относится Цифран. Основным действующим веществом этого препарата является ципрофлоксацин. Данное средство относится к противомикробным препаратам широкого спектра действия.
При попадании в организм он нарушает синтез ДНК бактерий. Одновременно с этим он повышает проницаемость их мембран. Препарат одинаково эффективно уничтожает бактерии находящиеся в состоянии покоя и в периоде деления. Инъекции назначаются внутривенно два раза в день по 400 мг.
Согласно инструкции раствор желательно вводить капельно в течение получаса. Длительность лечения зависит от тяжести воспалительного процесса. При необходимости препарат можно назначать в виде таблеток. Таблетки выпускаются в двух дозировках по 250 и по 500 мг.
[attention type=red]Самая большая доза на один приём составляет 750 мг. В сутки необходимо два приёма таблеток. Минимальная разовая доза составляет 250 мг. Длительность лечения от одной недели до четырех. После исчезновения всех симптомов воспаления, лечение рекомендуется продолжать ещё в течение трёх дней.
[/attention]Допускается вариант, когда лечение начинается с внутривенного введения, а затем продолжается с помощью таблеток. Препарат не назначается пациентам с приступами эпилепсии и расстройствами психики. Так же его нельзя назначать женщинам страдающим расстройствами мозгового кровообращения.
Прогноз
Если лечение было проведено правильно, и воспаления было купировано, пациентке назначают физиопроцедуры. А именно массаж, ультразвук, грязелечение. Таким образом, врачи восстанавливают слой эндометрия.
Одновременно с этим женщине назначают курс витаминотерапии для повышения иммунитета. По статистике полностью прошедшая курс лечения женщина повторно сможет забеременеть через шесть месяцев после окончания лечения.
Источник: https://Pro-MD.ru/ivf/infertility/female-factor/frozen-pregnancy/gnojno-nekroticheskij-decziduit-pri/