Диагностика молочницы. Как врач ставит диагноз молочницы?
Молочница (или кандидоз) – это заболевание половых органов, вызванное дрожжевыми грибками рода Кандида. Такое название недуг получил из-за того, что у его «обладателей» появляются творожистые выделения, а также белый налет на половых органах. Своевременная диагностика молочницы поможет в дальнейшем не получить осложнения.
Если говорить о клинической картине недуга, то в каждом индивидуальном случае она может отличаться, многое зависит от иммунитета, а также сопутствующих патологий. Все же к основным симптомам кандидоза можно отнести:
- появление зуда и жжения в области наружных половых органов;
- обильные выделения творожистого характера со специфическим кисловатым запахом;
- болезненные мочеиспускания;
- боли во время полового акта.
Спровоцировать развитие молочницы могут самые различные факторы, среди которых можно выделить такие:
- несоблюдение личной гигиены;
- гормональный дисбаланс;
- нарушение нормальной микрофлоры влагалища;
- бесконтрольная антибактериальная терапия;
- тесное, сдавливающее нижнее белье и др.
Это на первый взгляд безобидное заболевание на самом деле может таить в себе серьезную опасность, которая обусловлена тем, что под молочницей может скрываться гораздо более серьезный трудноизлечимый инфекционный процесс, а именно: сальпингит, эндометрит и др.
Если же кандидозом болеют беременные женщины, то есть высокий риск развития таких серьезных осложнений, как: выкидыш, подтекание околоплодных вод.
Именно поэтому не стоит заниматься, а при появлении первых же симптомов обращаться к врачу для постановки правильного диагноза. Своевременное диагностическое обследование – это залог успешного выздоровления.
Диагностика кандидоза
Показания к проведению диагностики являются:
- подозрение на молочницу;
- выделения из влагалища;
- частая смена половых партнеров;
- небезопасный секс.
Факторами, негативно влияющими на результат анализа, являются: некачественный сбор биоматериала, взятие анализа во время месячных.
Для того, чтобы результаты анализов были точными, к исследованию следует правильно подготовиться:
- диагностика проводится на стадии обострения кандидоза;
- за день до проводимого исследования необходимо прекратить местное лечение, а именно: спринцевание, вагинальные таблетки и др.;
- для уточнения диагноза перед диагностикой не стоит принимать противогрибковые средства;
- в день сдачи анализа туалет наружных половых органов необходимо проводить обычной водой, не стоит использовать антибактериальные или дезинфицирующие средства;
- мужчинам необходимо воздерживаться от мочеиспускания в течение трех часов перед сдачей анализов, а женщинам достаточно двух часов;
- накануне стоит воздержаться от интимной близости.
Запрещено сдавать анализ во время менструации, это необходимо делать либо перед ее началом, либо уже через три дня после окончания.
В настоящее время существует множество методов обнаружения дрожжевых грибков, самыми популярными и информативными являются такие:
- ПЦР (исследование методом полимеразной цепной реакции);
- ИФА (иммуноферментный анализ);
- микроскопическое исследование мазка;
- посев на Кандида Альбиканс.
Каждый из этих методов обследования имеет как свои достоинства, так и недостатки, поэтому о целесообразности этих исследований может судить квалифицированный специалист, а не пациент.
Для большей точности медицинские специалисты могут назначить одновременно несколько анализов на выявление грибков, благодаря чему можно значительно увеличить шансы точного диагностирования, а также уменьшить риск допущения ошибки.
Лабораторная диагностика
Итак, молочница может быть диагностирована различными способами, но микроскопический тест гинекологического мазка – это наиболее информативный метод. В ходе такое исследования можно на все сто процентов подтвердить наличие возбудителя кандидоза.
Более сложным и углубленным анализом является бактериологический посев того же мазка на питательные среды. В наиболее серьезных случаях используются исследования ПЦР и ИФА.
Поговорим об этих методах детальнее.
Микроскопия мазка
Это исследование назначается уже при первых же подозрениях на молочницу. Забор материала делается в гинекологическом кабинете. Акушерка берет биоматериал с трех мест: влагалище, шейка матки, уретра.
Сама процедура взятия не вызывает болезненных ощущений и длится всего несколько секунд. Далее упакованное предметное стекло направляется в лабораторию, где мазок окрашивается и рассматривается лаборантом под микроскопом.
Анализ посева
Для проведения этого анализа требуется точно такой же мазок, только он просеивается на наличие особых сред и выращивается, но при условии абсолютной стерильности.
Если появились целые колонии грибков, то специалисты не просто диагностируют кандидоз, но и проводят тест на чувствительность грибковой инфекции к действию различных препаратов.
ИФА
В качестве биоматериала используется венозная кровь, в которой определяют антитела к возбудителю молочницы. Исследование является высокоинформативным и может показать положительные результаты даже при отрицательных ответах при других исследованиях.
ПЦР
Данный метод заключается в том, что с поверхности шейки матки и уретры берется соскоб, с помощью которого определяется ДНК грибковой инфекции. Данный метод отличается высокой чувствительностью, но как правило до него дело не доходит, так как диагноз ставится на основании врачебного осмотра и микроскопического исследования гинекологического мазка.
Что касаемо анализа мочи других анализов, то для прямого диагноза они не несут информативного значения, но все же помогают увидеть целиком клиническую картину, а также выявить сопутствующие патологические процессы.
Диагностика молочницы у женщин
| Название проводимого исследования | Результат в норме | Интерпретация |
| ИФА | Референсные значенияКП (коэффициент позитивности): 0 — 0,84.Результат: отрицательно. | Положительный результат может свидетельствовать как об остром, та и хроническом кандидозе. А отрицательный ответ может свидетельствовать не только об отсутствии грибковой инфекции, но и указывать на отрицательный иммунный ответ при иммунодефиците. |
| Посев гинекологического мазка | Референсные значения: отрицательно. | Отрицательный результат указывает на низкую вероятность кандидоза. Положительный же ответ может говорить наличии кандидоза, а также сочетании с бактериальным вагинозом. |
| ПЦР | В норме результат анализа отрицательный, то есть ДНК Candida Albicans в мазке из ротоглотки не обнаружена. | Положительный результат может указывать на наличие кандидозного вульвовагинита, баланопастита, а также мочевыводящих путей. |
| Микроскопия мазка | В мазке отсутствуют споры грибов рода Кандида. | При обнаружении элементов гриба и спор дрожжевых грибков в препарате ставится диагноз «кандидоз». |
Кроме того, для выявления и диагностирования заболевания, применяются дополнительные методы диагностики:
- данные анамнеза, которые включают в себя полную информацию о начале заболевания, симптомах, проводимом лечении и др.;
- наружный и внутренний осмотр половых органов;
- бимануальное исследование.
Диагностика молочницы у мужчин
Диагностика заболеваний у представителей сильного пола включает в себя визуальный осмотр и взятие мазков на проведение лабораторного исследования.
| Название исследования | Интерпретация |
| Мазок с головки полового члена | Выявление грибковой инфекции говорит о наличии заболевания, даже если процесс протекает в бессимптомной форме. |
| Микроскопический анализ мазка | Если на предметном стекле под микроскопом обнаруживаются грибки, то реакция считается положительной. |
| Бактериологический посев | При наличии заболевания через некоторое время вырастут колонии инфекции. |
Диагностика молочницы груди
Как и любая другая форма кандидоза, молочница груди вызывается все теми же грибами рода Кандида. Как правило, провоцирующим фактором является снижение иммунитета при беременности.
Первыми признаками развития кандидоза груди являются воспаленные соки. Они приобретают яркий цвет, становятся болезненными на ощупь, на них появляются трещины и шелушение.
Диагноз основывается не только на данных визуального осмотра и жалоб пациентки. Проводится лабораторное исследование, направленное на уточнение штамма инфекции, а также на дифференциальный анализ с другими заболеваниями.
Специалисты делают мазок-отпечаток. К соскам прикладывается предметное стекло, после чего материал исследуется под микроскопом.
В качестве общих анализов могут назначаться такие исследования:
- общий анализ крови;
- анализ крови на сахар;
- иммунограмма.
Диагностика молочницы у детей
Для постановки точного диагноза необходимо взять мазок из пораженного участка, либо это ротовая полость, либо же наружные половые органы.
Врач наносит биологический материал на стекло, высушивает, окрашивает и смотрит под микроскопом. Если в поле зрения обнаруживаются колонии грибковой инфекции, то можно говорить о молочнице.
Диагностика кандидоза полости рта включает в себя четыре составляющих:
- жалобы больного;
- микроскопическое исследование соскоба, взятого со слизистой оболочки ротовой полости;
- результаты клинического анализа крови;
- исследование содержания глюкозы в сыворотке крови.
Забор материала проводят натощак перед чисткой зубов либо через четыре часа после приема пищи. После окончания курса лечения и исчезновения клинических симптомов необходимо повторить исследование повторно.
Источник: https://molochnisa.ru/diagnostika-molochnitsy
Какие признаки молочницы у женщин? Из-за чего развивается заболевание?
При такой болезни, как молочница, у женщин воспаляется слизистая влагалища из-за роста колоний дрожжевых грибков рода Кандида.
Причинами молочницы служат прием антибиотиков, ослабление иммунитета, нарушение правил интимной гигиены, гормональные сбои, нерациональное питание и т.д.
Симптомы могут быть очень яркими, а могут и вовсе отсутствовать или выражаться почти незаметно.
При непроведении своевременной диагностики и лечения болезнь перетекает в хроническую форму, что существенно ухудшает общее самочувствие женщины.
Общая симптоматика молочницы
Молочница зачастую протекает без видимых симптомов, может сопровождать другие гинекологические заболевания, в том числе инфекционные заболевания вроде хламидиоза, гонореи, уреаплазмоза, трихомониаза, генитального герпеса и т.д.
Если грибковые микроорганизмы развиваются интенсивно, возникают ярко выраженные признаки молочницы:
- зуд и жжение во влагалище и генитальной области;
- выделения творожистой консистенции;
- увеличение объема выделений белесого оттенка с кисловатым запахом (запах может и отсутствовать), особенно ночью, после водных процедур и интимной близости;
- покраснение и припухлость половых губ, распространяющаяся вплоть до заднего прохода;
- болевой синдром при половом акте либо мочеиспускании.
При кандидозе женщину необязательно могут беспокоить все вышеперечисленные признаки – иногда проявляется только какой-то один.
Во время менструации заболевание проходит, поскольку изменившаяся влагалищная микрофлора становится неблагоприятной средой для грибков.
Молочница может приобрести хронический характер, и это способно усугубить положение. Рецидив заболевания случается больше 4 раз в год, обычно за неделю до начала месячных.
Рецидивирующую болезнь сложнее вылечить, часто при этом появляются разного рода осложнения.
Диагностика молочницы
Существует несколько основных способов диагностики молочницы.
Гинекологический осмотр
Если присутствуют явные признаки молочницы, диагностировать заболевание сможет гинеколог во время осмотра.
Творожистые выделения будут заметны или на слизистой вульвы, или их можно будет рассмотреть во влагалище либо на шейке матки с помощью специальных зеркал.
Помимо того, слизистый покров при молочнице становится красным.
Некоторые врачи ставят диагноз «молочница» лишь на основании жалоб пациенток, что в корне неверно, поскольку зуд, жжение и белые выделения могут быть симптомами совершенно других заболеваний.
Взятие мазка на флору
Гинекологический мазок позволяет выявить болезнь максимально точно. Визуального осмотра для диагностики молочницы может оказаться недостаточно, особенно если болезнь протекает бессимптомно.
Взятие мазка представляет собой совершенно безболезненную процедуру, перед осуществлением которой, правда, необходимо соблюсти некоторые правила:
- За сутки до визита к доктору не используйте вагинальные свечи либо таблетки.
- Накануне посещения специалиста откажитесь от спринцеваний.
- Воздержитесь от мочеиспускания за 2-3 часа до взятия мазка.
- Исключите интимную близость перед походом к врачу.
При невыполнении данных требований результаты могут быть искажены.
Бактериальный посев
Этот метод позволяет выявить возбудителя болезни. Анализ берется с влагалищных стенок и с поверхности наружного зева шейки матки.
Результат, как правило, точен, но станет известнен нескоро, поскольку биоматериал помещается в различные среды, после чего проводится микроскопическое исследование колоний, образованных возбудителем в результате размножения.
Народное лечение молочницы у женщин
Питьевая сода
Насыпьте чайную ложку соды в стакан кипяченой воды и подмывайтесь полученным раствором дважды в день. Такая процедура способствует устранению зуда и уменьшению выделений.
Чеснок
Обмакните чесночный зубчик в оливковое масло, оберните стерильной салфеткой и используйте ночью в качестве вагинальной свечи.
Морковный сок
Пейте свежевыжатый сок моркови по стакану утром и вечером. Он хорошо защищает от развития молочницы.
Мед
Смешайте 1 часть меда с 10 частями воды и обрабатывайте слизистую влагалища.
Данная смесь оказывает антисептическое воздействие.
Сидячие ванны
[attention type=yellow]В литр вскипяченной воды добавьте столовую ложку соды и чайную ложку меда, вылейте в таз.
[/attention]Примите сидячую ванну в течение 20 минут. Необходимо провести 5-6 подобных процедур.
Спринцевание
Обмакните тампон в нежирный кефир и вставьте во влагалище на ночь. Наутро вытащите тампон и проведите спринцевание крепким настоем ромашки аптечной.
Этот метод эффективно избавляет от зуда, продолжительность лечения – неделя.
Диета
Старайтесь употреблять меньше углеводов, ешьте больше свежих овощей и фруктов. Очень полезны йогурты с лакто- и бифидобактериями. Не переедайте.
Белье
Откажитесь от синтетики и тесных стрингов. Лучше отдать предпочтение свободному нижнему белью из натуральных тканей, например, из хлопка.
Оно не даст образоваться щелочной среде, в которой так любят плодиться грибки.
Не носите колготки летом и сразу меняйте мокрый купальник. Если вы будете заниматься профилактикой молочницы, то болезнь вас не коснется.
А если недуг вас все-таки настигнет, незамедлительно обращайтесь к врачу и исполняйте все его предписания.
Источник: http://MedKons.com/ginekologia/priznaki-molochnitsyi-u-zhenshhin.html
Почему развивается, как выглядит и проявляется молочница у женщин
В гинекологической практике очень часто встречаются грибковые заболевания. Опытные врачи знают, как выглядит молочница у женщин. Данное заболевание вызывается условно-патогенными микроскопическими грибками.
Иначе оно называется вагинальным кандидозом. Молочница чаще всего поражает женщин.
Кандидоз не представляет большой угрозы для больной, но при отсутствии своевременного лечения возможен переход молочницы в хроническую форму.
Проявления молочницы у женщин
Фото проявления молочницы у женщин
Не все знают, как проявляется молочница у женщин. Эта патология встречается как у молодых девушек, так и у взрослых женщин. Признаки болезни появляются на фоне снижения сопротивляемости организма.
Причиной может быть длительное применение антибактериальных лекарств, гиповитаминоз, тяжелые соматические заболевания (пиелонефрит, гепатит), эндокринная патология (сахарный диабет), изменение микробного баланса.
[attention type=red]К предрасполагающим факторам относится неудовлетворительная интимная гигиена, переохлаждение, нерациональное питание. Молочница у женщин наиболее часто протекает в форме вульвовагинита и дерматита вульвы.
[/attention]При вульвовагините в процесс вовлекается вульва (клитор, половые губы, преддверие влагалища) и слизистая влагалища. Пораженные половые органы представлены на фото 1. При дерматите поражаются только наружные половые органы. Наиболее часто наблюдаются следующие симптомы болезни:
- зуд в половых органах;
- отек;
- покраснение;
- появление на наружных половых органах белого налета;
- белые выделения из половых путей, напоминающие творог;
- наличие везикулярной сыпи;
- нервозность;
- лабильность настроения;
- неприятные ощущения во время половых сношений.
Заболевание за несколько лет может никак не проявиться. Изменения обнаруживаются при лабораторном исследовании и в процессе гинекологического осмотра. Частой жалобой женщин при обращении к врачу является зуд. Он становится сильнее тогда, когда женщина кладет одну ногу на другую.
Вместо зуда может наблюдаться жжение. Признаки заболевания часто проявляются в виде отечности и покраснения половых губ. Покраснение половых губ показано на фото 2. Это может заметить сама женщина. При врачебном осмотре часто выявляется покраснение и отек слизистой влагалища.
Покраснение обусловлено расширением мелких сосудов. Это защитная реакция организма в ответ на размножение грибков и синтез ими токсинов.
При вульвовагините на половых губах может обнаруживаться налет белого цвета. Его появление обусловлено массовым размножением возбудителя инфекции.
В области половых губ и преддверия влагалища могут появляться везикулы. Через некоторое время они вскрываются, а на их месте образуются мелкие эрозии и язвочки.
К дополнительным симптомам молочницы у женщин относится нарушение сна, мацерация кожи в области наружных половых органов.
Характер выделений при молочнице
Фото молочницы у женщин
Молочница может проявляться специфическими выделениями из половых путей. Они имеют следующие особенности:
- белый цвет;
- нерезкий кислый запах (или отсутствие такового);
- схожесть с творогом по консистенции;
- наличие мелких комочков.
Эти выделения представляют собой смесь мицелия грибков рода кандида, лейкоцитов и клеток слизистого слоя. Выделения при кандидозе представлены на фото 3. Выделения при молочнице необходимо отличать от выделений при других заболеваниях половых органов (хламидиозе, трихомонозе). При трихомонозе выделения имеют желто-зеленый цвет и неприятный запах. Они пенятся.
При хламидиозе в большинстве случаев выделения являются слизисто-гнойными. Цвет их белый или слегка желтоватый. Появление рыбного запаха может указывать на гарднереллез. При кандидозе половых органов количество выделяемого секрета увеличивается после половых контактов и принятия душа. Некоторые женщины отмечают увеличение количества выделений в ночное время.
Лечебная тактика при молочнице
Фотография, как выглядит молочница у женщин
Лечение молочницы лучше всего проводить на ранних стадиях. Лечебные мероприятия направлены на подавление активности грибков, устранение основных симптомов болезни и предупреждение осложнений.
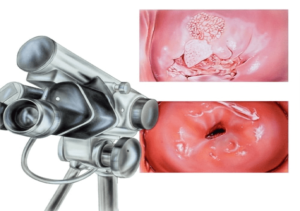
После того как молочница проявилась характерными выделениями, требуется обратиться к гинекологу и пройти обследование. Диагностика включает в себя взятие мазка из половых органов на микрофлору, взятие мазка из уретры, осмотр на акушерском кресле, проведение кольпоскопии, общие анализы.
В случае развития хронического кандидоза возможно поражение других органов. Может развиться цистит, уретрит, цервицит.
Молочница при отсутствии осложнений лечится в амбулаторных условиях. Вначале проводится местное лечение. Оно предполагает введение вагинальных свечей и таблеток.
Наиболее часто используются следующие средства: «Гино-травоген», «Пифамуцин», «Канестен», «Канизол», «Гинезол 7», «Клион-Д», «Полижинакс», «Тержинан». Длительность лечения определяет врач. Чаще всего она составляет 5-7 дней.
Все эти средства обладают противогрибковой активностью и подавляют размножение микроорганизмов. В основе средств лежат следующие вещества: миконазол, флуконазол, нистатин, клотримазол.
[attention type=green]Системная терапия при помощи пероральных средств (таблеток и капсул) проводится в случае неэффективности местной терапии.
[/attention]С этой целью назначаются противогрибковые препараты внутрь. Наиболее часто применяются такие медикаменты, как «Ирунин», «Флюкостат», «Дифлюкан», «Микосист».
При частых рецидивах молочницы в схему лечения включается физиотерапия, прием иммуностимуляторов. Для укрепления иммунитета требуется принимать витамины.
Во время лечения следует отказаться от продуктов и блюд на основе дрожжей, а также от кондитерских изделий. Для восстановления микрофлоры назначается «Линекс», «Бифиформ», «Дюфалак», «Лактусан».
Молочница у женщин может протекать незаметно долгие годы. Основным признаком заболевания являются творожистые выделения.
Инкубационный период кандидоза
Молочница — заболевание, вызванное микроорганизмом, который имеется в организме каждого человека и является его составляющей естественной микрофлоры.
При снижении защитной функции иммунной системы, грибок начинает размножаться и паразитировать на органах мочеполовой системы.
Длительность бессимптомного течения зависит от иммунитета человека:
- если сильный – инкубационный период увеличивается;
- если ослабленный – скрытое течение заболевание длится недолго.
Первые признаки молочницы после заражения появляются уже через несколько дней. В среднем, это происходит на 3 — 5 день после инфицирования.
У некоторых пациентов могут отсутствовать первые симптомы кандидоза до 4 недель. Опасно это тем, что человек не подозревает о наличии у себя патологии и становится распространителем заболевания.
Грибок распространяется на уретральный тракт, что вызывает воспалительный процесс.
При отсутствии лечения и игнорировании первых признаков, Кандида поражает почки и предстательную железу.
Молочница у детей
Молочница у детей – частое явление, если мать ребенка является носителем заболевания.
Заражение может произойти:
- Внутриутробно;
- Во время родов;
- При игнорировании правил личной гигиены.
Организм ребенка не имеет сильный иммунитет, поэтому первые симптомы молочницы появляются практически сразу после инфицирования.
Молочница: провоцирующие факторы
Снижение иммунитета – является главной причиной появления кандидоза. Помимо этого, выделяют сопутствующие факторы, которые провоцируют заболевание:
- Прием антибиотиков;
- Венерические заболевания;
- Употребление противозачаточных и гормональных препаратов;
- Нарушение работы пищеварительной или эндокринной системы;
- Беременность, менопауза;
- Синтетическое белье, использование ежедневных прокладок;
- Средства интимной гигиены, особенно антибактериальные;
- Переохлаждение организма, сбой гормонального фона;
- Ожирение;
- Несоблюдение норм личной гигиены или наоборот спринцевание антисептическими растворами;
- Акклиматизация, стрессы и переутомляемость.
Появление молочницы может спровоцировать неправильное питание или постоянное следование диетам.
Важно! Лечить молочницу не так уж сложно.
Главное – не игнорировать первые симптомы заболевания и вовремя обратиться к специалисту.
Молочница: почему усиливается от антибиотиков
Прием антибиотиков может спровоцировать появление молочницы у человека. Часто это возникает при неправильно подобранной терапии, длительном курсе, самостоятельном назначении дозы медикаментов.
Антибиотики способны не только бороться с болезнетворными микроорганизмами. Они губительны и для естественной микрофлоры человека.
В результате, у женщин появляется дисбиоз – нарушение состава нормальной микрофлоры влагалищной среды.
Если иммунная система человека сильная, прием антибиотиков никак не повлияет.
[attention type=yellow]Снижение защитных функций организма является благоприятным фактором для размножения грибка.
[/attention]Если гинеколог констатирует у пациента молочницу после приема антибиотиков, назначаются препараты, которые:
- Восстанавливают микрофлору;
- Повышают защитные функции иммунной системы;
- Восполняют дефицит витаминов.
После проведенного восстановительного лечения, необходимо сдать повторный анализ.
Молочница: симптомы поражения кишечника
Главный признак поражения кишечника – систематические болевые ощущения в области живота.
К дополнительным симптомам поражения кандидами кишечника являются:
- Вздутие;
- Тяжесть в животе;
- Появление кишечных спазмов;
- Понос;
- Наличие гноя или крови в кале;
- Присутствие боли и частые позывы к дефекации.
Нередко пациент может наблюдать незначительное повышение температуры тела и отсутствие аппетита.
На фоне данного заболевания у человека появляется нервозность, нарушается сон.
Молочница: симптомы во рту
Молочница ротовой полости – распространенное заболевание в любом возрасте.
У молодых и взрослых причиной могут стать:
- Оральный секс с инфицированным партнером;
- Поцелуи;
- Инфицирование через предметы личной гигиены.
У пожилых людей, кандидоз во рту встречается довольно часто. Связано это с использованием протезов. Нередко молочница во рту наблюдается у беременных женщин. На фоне сниженного иммунитета и гормонального сбоя, грибки с легкостью распространяются и паразитируют на слизистой ротовой полости.
Симптоматика кандидоза во рту:
- Отек;
- Появление покраснений;
- Чрезмерная сухость ротовой полости;
- Белый налет на слизистой.
При отсутствии лечения, налет становится более явный, образуя консистенцию похожую на хлопья. Появляется боль при глотании, покраснения и заеды в уголках губ, жжение и постоянный зуд в ротовой полости.
Диагностируется заболевание при визуальном осмотре. В качестве подтверждения диагноза, врач направит сдать анализ – биоматериалом выступает в данном случае налет, который легко отделяется.
Кандидозная паронихия у женщин: симптомы
Кандидоз ногтей встречается в основном у женщин из-за:
- Частого мытья посуды;
- Приготовления пищи;
- Стирки;
- Маникюрных манипуляций, которые повреждают кожные покровы.
Симптомы кандидозной паронихии проявляются не сразу.
Первые признаки:
- Появляется покраснение кожной складки, которая окружает ногти;
- Кожа вокруг ногтевой пластины отекает;
- Наблюдаются трещины и гнойники, которые легко лопаются от касания, вызывая боль;
- Меняются форма и структура ногтя.
В случае, если данные симптомы были проигнорированы, отсутствовало лечение, кандидозная паронихия переходит в хроническую стадию. Она характеризуется отхождением ногтевой пластины, наличием неровностей и изменением цвета ногтя.
При появлении первых признаков кандидозной паронихии нужно обратиться к дерматовенерологу.
Симптомы молочницы при ВИЧ
Кандидоз у ВИЧ положительных пациентов – распространенное заболевание.
Главную роль в распространении Кандиды играет сниженный иммунитет. Чаще всего наблюдается у людей с вирусом иммунодефицита молочница ротовой полости.
У пациентов со СПИДом, грибок распространяется и паразитирует намного быстрее. Поражаются внутренние органы и появляются проблемы с пищеварительным трактом из-за отечности слизистой.
Молочница у ВИЧ инфицированных людей может спровоцировать воспаление волосяных фолликулов, с последующим облысением.
Интересен факт! Даже при отрицательном анализе крови на Кандиды, ее присутствие в организме не исключено.
Когда и какие сдавать анализы при симптомах молочницы
После появления первых признаков заболевания, необходимо обратиться к гинекологу, урологу или венерологу.
Врач после сбора анамнеза, назначает пациенту сдать анализы:
- Мазок, посев из уретрального канала или влагалища;
- ПЦР-диагностику;
- Анализ крови на инфекции.
Важно! При диагностировании молочницы у человека, необходимо провериться его сексуальному партнеру.
Даже, если у него нет симптомов кандидоза.
Рекомендуется сдавать анализы на ИППП в целях профилактики и в период планирования беременности.
Как скоро уходит молочница после лечения
В среднем, после приема медикаментов, признаки молочницы проходят уже через 5-7 дней. Сроки и дозы приема препаратов устанавливает врач в индивидуальном порядке.
Молочница склонна к рецидивам, поэтому настоятельно рекомендуется совершать профилактические действия в течение месяца, даже если отсутствуют симптомы заболевания.
Хроническая стадия молочницы лечится дольше, так как воспалительный процесс распространился на внутренние органы. После пройденного курса лечения, необходимо сдать повторный анализ на Кандиды. Когда результат отрицательный – пациент здоров.
Если положительный – назначается новая схема лечения, после которой нужно будет сдать анализ в той же лаборатории.
Источник: https://onvenerolog.ru/molochnica/proyavleniya-molochnicy-u-zhenshhin.html
Выделения из влагалища: идти или не идти к гинекологу?
По внешнему виду и запаху влагалищных выделений можно узнать многое. Нормальный вагинальный секрет прозрачен, не имеет неприятного запаха, не раздражает кожу и слизистые.
Его может быть больше или меньше — все это варианты нормы.
Выделения из влагалища у здоровой женщины имеют слабокислую среду (рН-3,8-4,4), которая препятствует размножению патогенных микробов и способствует продвижению сперматозоидов.
Если вы заметили какие-либо изменения цвета, запаха, обильности или периода выделений, советуем обратиться к хорошему гинекологу. Очень часто, именно этот симптом говорит о наличии серьезных заболеваний женской половой сферы.
Нормальный вагинальный секрет
Во влагалищных выделениях у здоровых женщин содержатся:
- слизь из цервикального канала и матки;
- эпителиальные клетки;
- лейкоциты;
- в определенные периоды — примесь крови;
- различная микрофлора, представленная в норме молочными бактериями, палочками Дедерляйна и небольшим количеством кокков.
Варианты нормы
Прозрачный секрет различной обильности не имеющий неприятного запаха, является вариантом нормы и свидетельствует о начинающейся овуляции, В этот период у некоторых женщин может даже наблюдаться небольшая кровянистая «мазня». Этих выделений бояться не нужно, а вот принять данный сигнал, как повод для усиленных мер, предохранения от нежелательной беременности, очень даже рекомендуется.
Скудные киселеобразные выделения говорят о том, что женский организм вступил во вторую фазу менструального цикла.
Однако, если влагалищного секрета слишком мало, это может свидетельствовать о наличии у женщины атрофического вагинита, вызванного недостатком эстрогена. В данном случае нужно посетить гинеколога и сдать анализы на гормоны.
[attention type=red]Недостаток половых гормонов приводит, например, к половой холодности, колебаниям веса, увы, не в меньшую сторону, бесплодию и прочим неприятностям.
[/attention]Повышенное количество вагинального секрета может наблюдаться в последние дни цикла или после полового акта. Это тоже вариант нормы. Вы можете сделать вывод о том, что овуляция закончилась, но не считайте это поводом для приостановки мер по защите от беременности. Организм каждой женщины индивидуален, и может “преподносить сюрпризы”.
Когда нужно обращаться к врачу
Существует ряд особых признаков, четко указывающих на наличие проблем в организме. Многие женщины, затягивая время или занимаясь самолечением, добивались исчезновения выделений, но в большинстве случаев, это было связано не с улучшением здоровья, а переходом заболевания в хроническую фазу. Следующим этапом, который ждал этих пациенток, были осложнения, вплоть до раковых опухолей.
- Красноватый или коричневатый цвет влагалищного секрета в межменструальный период может быть симптомом серьезных заболеваний: эндометриоза, эрозии, полипа матки и других заболеваний. В некоторых случаях такое состояние — признак недостаточной секреции прогестерона. Такое состояние требует срочного обследования у гинеколога, а также сдачи анализа на концентрацию половых гормонов.
- Если «мазня» появилась на фоне приема пероральных контрацептивов — нужно подождать три месяца, и, если все самостоятельно не придет в норму, проконсультироваться с врачом о смене препарата.
- Обильные красноватые выделения, напоминающие «мясные помои» — один из симптомов рака матки, особенно если они появляются после полового акта. Неприятный запах может говорить о распаде опухоли и запущенности процесса. В данном случае к гинекологу нужно бежать бегом, к сожалению, такое заболевание чревато смертельным исходом, что в России совсем не редкость.
- Творожистый налет между большими и малыми половыми губами в сочетании с секретом подобного типа — явный признак молочницы (кандидоза). В некоторых случаях заболевание может даже поражать слизистую заднего прохода. Многие пациентки знакомы с таким симптомом, так как данное заболевание рано или поздно касается большую часть женщин (85-90%). Лечить самостоятельно кандидоз нельзя, так как он очень быстро принимает хроническое течение. Гинеколог назначит комплексные меры, позволяющие уничтожить грибок во всем организме сразу, это снизит риск рецидивов в разы.
- Зеленоватые выделения с неприятным «рыбным» запахом — классический симптом гарднереллеза. Однако, при диагностике у таких женщин часто выявляют возбудителей и других венерических болезней. Если вы обнаружили такой симптом, можете смело записываться к урологу. Стесняться этого врача не стоит, так как по данным статистики его посещали (или еще посетят) хотя бы раз за свою жизнь 75-90% людей. Коварство таких заболеваний в том, что их невозможно заметить “на глаз”, а передаются они от партнера к партнеру моментально.
- Неприятно пахнущие желтовато-зеленые гнойные бели сопровождают трихомоноз, хламидиоз, микоплазмоз, гонококковую инфекцию, уреаплазмоз и другие ЗППП.
- Обильный гнойный секрет наблюдается при воспалительных заболеваниях женской половой сферы (сальпингит, аднексит и т. д.);
- Появление обильных зеленоватых белей с неприятным запахом, усиливающихся после напряжения и дефекации — один из симптомов хронического эндометрита и эндоцервицита.
- Выделение кровяных сгустков во время менструации может быть симптомом фибромиомы, миомы или загиба матки. При этих заболеваниях возможны также боли и обильные кровотечения.
Приведенные выше признаки не могут точно свидетельствовать о наличии или отсутствии той или иной болезни.
Точная диагностика возможна только после осмотра врача, проведения лабораторных и других видов обследования.
Гинекологические патологии и ЗППП не проходят самостоятельно, поэтому при появлении «нехороших» признаков не стоит ждать, лучше сразу обратиться к врачу, чтобы вовремя начать лечение.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории — Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
ВЛОК (лазерное облучение крови)
800
Внутривенная инъекция (без стоимости лекарств)
300
Внутривенная инъекция (без стоимости лекарств, капельница)
800
Внутримышечная инъекция (без стоимости лекарств)
150
Вскрытие кисты бартолиниевой железы
6500
Интравагинальная обработка (ванночка+лекарство)
550-1000
Кольпоскопия
1300
Кольпоскопия (кольпоскопия)
1300
Комплексное консервативное лечение ИППП с лекарствами
от 18 000
Консультация врача гинеколога (эндокринолога)
1300
Лазер местно
400
Лазер ректально/уретрально
400
Лазерная вапоризация шейки матки ( в зависимости от размеров эрозии)
5000-7000
Лазерное удаление кисты шейки матки (Ov. Naboti) – 1 ед.
1500
Лазерное удаление кондилом на половых органах — 1 ед.
600
Лазерное удаление эндометриоидной кисты — 1 ед.
1000
Марсупиализация
15000
Медикаментозное прерывание беременности (Миропристон – российский препарат) – до 6 недель
6000
Медикаментозное прерывание беременности (Мифегин – французский препарат) – до 6 недель
8800
Медикаментозное прерывание беременности (Мифепристон – китайский препарат) – до 6 недель
4500
Местная анестезия
1000
Множественный кондиломатоз половых органов
до 7000
Назначение курса терапии/Повторная консультация с назначением лечения
1500
Общая анестезия
3500
Первичная консультация врача-гинеколога по подбору контрацепции
1000
Первичная консультация и осмотр врача-гинеколога
1000
Повторная консультация врача-гинеколога
700
Справка
300
Удаление внутриматочной спирали (без технических сложностей)
1000
Удаление внутриматочной спирали (с техническими сложностями)
от 3000
Удаление кисты бартолиновой железы
15 000
Удаление липомы на половых органах с общей анестезией
8000
Удаление полипа цервикального канала
5000
Установка внутриматочной спирали (без стоимости спирали)
1500
Установка внутриматочной спирали (со стоимостью спирали)
5500
Химическая деструкция кондилом п/ч (солкодерм)
1500 Вернуться к списку статей
Источник: https://www.raduga-clinic.ru/articles/vydeleniya-iz-vlagalishha-idti-ili-ne-idti-k-ginekologu/