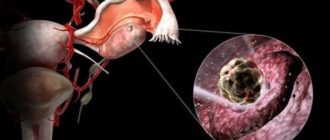
Остатки плацентарной ткани после родов. Могут ли остатки плаценты выйти сами. Симптомы и диагностика

3 этап родовой деятельности отмечается рождением плаценты. Если она отходит не полностью, потребуется медицинская помощь, которую окажут прямо в родильном зале. Согласно норме, период длится 15 – 20 мин. Схватки, потуги помогают изгнанию. Когда процедура затягивается, вводятся стимуляторы. Применение их предохраняет роженицу от большой кровопотери.
Почему не отходит плацента после родов:
- невысокий тонус матки. Орган слабо сокращается или совсем обездвиживается, отделение от стенок не происходит;
- полностью отсоединяется, но шейка создает препятствия для окончательного изгнания;
- часть органа слишком приросла, не способна сама отклеиться.
Наблюдаются остатки плацентарной ткани после родов, когда ее вынимают через пуповину. Акушер делает инъекцию, плацента отсоединяется. Врач одну руку размещает на животе, второй тянет пуповину. Когда отделение произошло, она выходит легко. В противном случае часть остается внутри.
Кусочек плаценты в матке способен застрять из-за слишком поспешного действия акушера либо слабости органа. Врач дернул, тонкая нить и оборвалась. Чтобы все прошло сразу успешно, акушер просит тужиться на схватке. Детородный орган иногда после выхода ребенка быстро сокращается, препятствуя изгнанию остатков.
[/attention]У некоторых женщин задержка плаценты объясняется особенным строением. Имеется дополнительная часть, которая крепится к главной, отдельным сосудом. Она не отсоединяется сама либо, отклеившись, остается внутри.
Названые причины заставляют акушера тщательно обследовать полость детородного органа. Если обнаруживается обрывов сосуда, вызывающий опасение, проводится чистка. Иногда остается кусок плаценты после родов, когда послед зацепляется за рубец от ранее сделанного кесарева, прикрепится к фиброме. Продвижению на выход мешает также полный мочевой пузырь. Акушер ставит катетер для опорожнения.
Симптомы и диагностика
Когда наступает время потуг, детородный орган выталкивает малыша с помощью мышечных сокращений. На этом родовая деятельность не заканчивается. Впереди ожидает еще 3 этап — рождение плаценты. Если орган выходит не полностью, а акушер этого не заметил, начинает развиваться субинволюция.
Первым тревожным симптомом является кровотечение. Нужно указать на отклонение доктору. Тогда на осмотре гинеколог увидит рыхлость увеличенного детородного органа. Температура поднимается до 37 – 37,5 градусов. Остается такой на протяжении всего времени, пока держится заболевание.
Что выходит из матки после родов:
- пуповина;
- плацента;
- плодные оболочки;
- сгустки крови;
- слизь;
- разные фрагменты.
Они продолжают выходить в течение 1,5 месяцев. Хуже, если выделения остаются внутри. Возникает опасность развития неблагоприятных последствий. Помощь врача просто необходима в такой ситуации.
Симптомы остатков:
- поднимается температура;
- открывается кровотечение;
- развивается воспаление;
- наблюдается общее ухудшение здоровья.
С такими признаками нужно срочно обращаться в клинику. Гинеколог назначит после осмотра ультразвуковое исследование, в ходе которого будет видно внутри осталась плацента или нет. Чтобы устранить последствия, проводится чистка под общим обезболиванием.
5 – 7 дней по окончании родовой деятельности выпадают сгустки крови. Затем они принимают мажущий характер и совсем исчезают. Если спустя 2 – 3 недели изменений не наблюдается, кровь продолжает вытекать, возможно, образовался полип. Когда плацента полностью не вышла после родов, УЗИ показывает увеличенную в размерах матку. Поэтому обильные выделения должны насторожить.
Случается, что кровь вытекает, затем наступают 2 – 3 дня отдыха и процесс возобновляется. Развивается воспаление. На него указывают неприятный «аромат», болевые спазмы, высокая температура, показатели которой фиксируются на локтевом сгибе. Незамеченный вовремя эндометрит отрицательно повлияет на репродуктивную функцию организма. Начнет развиваться бесплодие.
Показания для чистки
Если осталась плацента после родов, проводится оперативное вмешательство в организм. Назначается оно с диагностики, затем устраняется проблема. Терапия осуществляется согласно индивидуальных особенностей роженицы, стадии развития последствий.
Почему чистят матку после родов:
- освобождают внутренность от остатков плаценты;
- удаляют сгустки крови;
- убирают патологические новообразования;
- берут гистологический материал для исследований.
Когда делают чистку:
- формирование миоматозных узловых образований;
- наличие плацентарных полипов внутри детородного органа;
- гиперплазия эндометрита;
- не останавливающееся течение крови;
- подозрение на недоброкачественное опухолевое проявление;
- выкидыш;
- остановившаяся беременность;
- осложнения после сделанных абортов.
В ходе выскабливания удаляется застой выделений верхнего слоя слизистой. Гинеколог аккуратно снимает эндометрий с внутренних стенок, прочищает шейку, промывает трубы. Если имеются инфекционные заболевания, способные перейти на незащищенный эндометрий, чистка откладывается.
Как убирают плаценту после родов? Акушер делает легкий массаж детородного органа. Затем захватывает брюшную стенку, просит женщину тужиться. Этот метод Абуладзе достаточно простой, безболезненный. Если появляются признаки застоя крови в матке после родов или она обильно вытекает, врач использует ручное отделение. Процедура считается сложной, назначается наркоз.
Осложнения
Опасно ли когда остается плацента после родов? При частом прикладывании малыша к груди вырабатывается окситоцин. Он способствует хорошему сокращению детородного органа. Если отхождение плаценты не произошло полностью, остались маленькие кусочки, они выйдут самостоятельно. Иначе будет развиваться воспаление. Придется пойти на процедуру выскабливания.
Акушер всегда проводит исследование плаценты, даже если детское место родилось не полностью и через сутки после родов обнаружены остатки. Проверяются родовые пути, оценивается состояние шейки, определяется количество потери крови.
Нарушение процессов отделения плаценты и выделения последа потребует дополнительных действий. Когда, несмотря на использование таких мер, на последней стадии родовой деятельности, орган выходит больше 30 мин, растет опасность открытия маточного течения крови. Когда не убрать вовремя фрагменты, способно начаться инфицирование органа.
Последствия ручного отделения:
- большое течение крови;
- появление проблем из-за неумелого механического вмешательства;
- геморрагический шок;
- воспалительный процесс;
- сепсис;
- смертельный исход.
Когда не вышло детское место, после родов достают его вручную. Сильное кровотечение, неправильные действия могут привести к полному удалению детородного органа. Если все манипуляции выполнены добросовестно, роженица быстро восстановится, сможет впоследствии еще родить.
Где отдается боль после ручной чистки:
- в районе матки. Она сокращается, возвращается к исходным параметрам;
- во влагалище. В ходе осуществления оперативного вмешательства мышечные отделы растянулись;
- в голове. Связывают неприятные проявления с последствиями общей анестезии.
Соблюдая гигиену, можно избежать возникновения осложнений, контролируя самочувствие, своевременно принимая лекарственные средства.
Когда женщина замечает кружение головы, увеличение выделений, случаются обмороки, нужно обращаться к гинекологу. Запрещается делать спринцевания, пользоваться тампонами. Нельзя посещать баню, принимать ванну.
До завершения восстановления следует отказаться от интимных отношений.
Источник: https://pro-acne.ru/o-beremennosti/ostatki-platsenty-v-matke-posle-rodov.html
Остатки плаценты в матке после родов
Заканчивается родовой процесс, начинается период восстановления. Детородный орган располагает удивительной возможностью увеличиваться в ходе вынашивания младенца.
Сразу после появления малыша на свет он весит 1 кг, к концу реабилитации масса достигает 50 г.
Однако успешное сокращение может быть осложнено рядом проблем, одной из которых являются остатки плаценты в матке после родов. Акушер замечает нарушение при осмотре.
Причины
3 этап родовой деятельности отмечается рождением плаценты. Если она отходит не полностью, потребуется медицинская помощь, которую окажут прямо в родильном зале. Согласно норме, период длится 15 – 20 мин. Схватки, потуги помогают изгнанию. Когда процедура затягивается, вводятся стимуляторы. Применение их предохраняет роженицу от большой кровопотери.
Почему не отходит плацента после родов:
- невысокий тонус матки. Орган слабо сокращается или совсем обездвиживается, отделение от стенок не происходит;
- полностью отсоединяется, но шейка создает препятствия для окончательного изгнания;
- часть органа слишком приросла, не способна сама отклеиться.
Наблюдаются остатки плацентарной ткани после родов, когда ее вынимают через пуповину. Акушер делает инъекцию, плацента отсоединяется. Врач одну руку размещает на животе, второй тянет пуповину. Когда отделение произошло, она выходит легко. В противном случае часть остается внутри.
Кусочек плаценты в матке способен застрять из-за слишком поспешного действия акушера либо слабости органа. Врач дернул, тонкая нить и оборвалась. Чтобы все прошло сразу успешно, акушер просит тужиться на схватке. Детородный орган иногда после выхода ребенка быстро сокращается, препятствуя изгнанию остатков.
[attention type=yellow][/attention]У некоторых женщин задержка плаценты объясняется особенным строением. Имеется дополнительная часть, которая крепится к главной, отдельным сосудом. Она не отсоединяется сама либо, отклеившись, остается внутри.
Названые причины заставляют акушера тщательно обследовать полость детородного органа. Если обнаруживается обрывов сосуда, вызывающий опасение, проводится чистка. Иногда остается кусок плаценты после родов, когда послед зацепляется за рубец от ранее сделанного кесарева, прикрепится к фиброме. Продвижению на выход мешает также полный мочевой пузырь. Акушер ставит катетер для опорожнения.
Реабилитация
Для быстрого восстановления важно организовать время с учетом труда и отдыха. 8 часов нужно отвести на сон, столько же на работу, и 3 часть посвятить релаксации, расслаблению. Вернуться к спорту разрешается спустя месяц после оперативного вмешательства, при условии, что это не повредит процессу восстановления.
Если родовая деятельность проходила с осложнениями, начало интимной жизни лучше согласовать с лечащим врачом. Спешить вступать в сексуальные отношения не стоит. Половая система женщины должна отдохнуть. Нужно тщательно соблюдать гигиену, чтобы в полость детородного органа не проникла инфекция.
Если после чистки поднимается температура, врач назначает противовоспалительные препараты. Они необходимы для остановки воспаления, которое способно развиваться внутри. Лекарственные средства этой серии снимают также болезненные спазмы.
Восстанавливают детородный орган после чистки травами. Растительность, обогащенная фитоэстрогенами, благоприятно воздействует на нарастание эпидометрия. Женщины пьют отвар боровой матки, красной щетки. Они очень показаны в период реабилитации.
[attention type=red]Когда плацента самостоятельно не отошла после родов, назначают антибиотики. Роженицы принимают их 5 – 10 дней по 1 – 2 таблетки. Курс зависит от предписанного средства. Состояние женского организма показывает, когда начинать прием: непосредственно в день чистки, накануне. Перед медикаментами стоит цель: не допустить проникновения внутрь бактерий.
[/attention]В период реабилитации следует сбалансировать питание. Не нужно есть всего жирного, острого, соленого. Завтракать рекомендуется йогуртом, творогом, яйцом. Днем в пищу идут крупы, супы, нежирные сорта рыбы. Вечером – овощи, курица. В течение дня перекусы делаются фруктовой продукцией. Полезно ввести в рацион ямс, кукурузу, сою. Они богаты фитоэстрогенами.
Когда эндометрий матки полностью восстановится, возможна беременность. Однако спешить с зачатием не следует. Отдых между родами должен соблюдаться с интервалом 2 года. Перед попыткой зачатия лучше проконсультироваться с гинекологом.
Когда оставили кусок плаценты после родов в матке, выскабливание становится единственным путем к спасению. Процедура считается травматичной, но необходимой. Если гинеколог направляет на нее, избегать не следует. Всякое уклонение чревато неприятными последствиями. После правильно проведенного периода восстановления никаких осложнений не должно появиться. Любые последствия маловероятны.
Источник: https://rozhau.ru/posle/ostatki-platsenty-v-matke-posle-rodov/
Остатки плацентарной ткани после родов: симптомы и лечение полипов
Для каждой женщины беременность и последующее появление на свет её малыша является не только самым счастливым периодом в жизни, но и наиболее ответственным. Поэтому особое внимание следует уделить профилактическим мероприятиям, а также своевременному лечению появившихся осложнений, одним из которых и является послеродовой полип.
Не путать с новообразованием, возникшим в период беременности. Такой полип считается нормальным явлением, не угрожающим здоровью женщины и её будущего ребёнка. Это децидуальный полип, формирующийся из тканей плодных оболочек или плаценты. Появление децидуального образования считается естественным процессом при беременности, поэтому какого-либо лечения не требует.
Симптомы и причины
Плацентарный полип — патологическое новообразование, появляющееся из остатков плаценты после выкидыша, аборта или осложнённых родов.
Полипы в матке после родов
Задержка кусочков плаценты в матке с последующим образованием плацентарного полипа может произойти по следующим причинам:
- Аномальное строение плаценты с добавочным количеством долек;
- нарушение процесса естественного отделения плацентарной паренхимы от стенок матки.
Определить наличие оставшейся после родов плацентарной ткани можно по следующим признакам:
- Большие размеры послеродовой матки;
- пульсирующее кровотечение (кровяные выделения) со сгустками крови;
- сокращения и последующие расслабления матки схваткообразного характера.
Появление плацентарного полипа можно предупредить, используя следующие профилактические мероприятия:
- Доплерография маточно-циркулярного кровообращения;
- УЗИ-скрининг.
Необходимость в плановом УЗИ-скрининге существует на всём протяжении беременности. Это позволяет своевременно выявить отдельно находящиеся участки плаценты (дополнительные дольки), кольцевидную, плёнчатую плаценту и прочие патологии развития.
Определив возможные риски, специалист сумеет предупредить развитие послеродовых осложнений, куда входит и плацентарное образование.
Профилактические мероприятия проводятся и после родов. Заключаются они в следующем:
- Проводится тщательный осмотр послеродовой матки. При обнаружении признаков неполного выхода плацентарной ткани производится её механическое отделение и выемка последа.
- Сразу же после родов применяется спазмолитическая и сокращающая терапия.
Выделения из матки различного характера, а также кровотечение и кровомазание, появившиеся в поздний послеродовой период, должны послужить поводом для обращения к врачу.
Причины образования
Плацента представляет собой некий барьер, а также инструмент обмена веществ между организмом женщины и плода. При нормальных родах плацентарная паренхима полностью выходит из полости матки наряду с околоплодными оболочками и пуповиной.
Однако в некоторых случаях кусок плаценты остаётся внутри, вследствие чего и образуется полип. Поэтому после выхода плацентарной ткани специалист обязательно должен убедиться в её целостности, то есть наличии всех долек.
Часть плаценты может остаться внутри в следующих случаях:
- Плацента имела дополнительные дольки, которые и остались в полости матки;
- непрофессиональное ведение последнего триместра беременности и послеродового периода.
На остатки плацентарной паренхимы, плотно закреплённой на стенках матки, начинают прилипать сгустки крови, формируя полип, покрытый сверху корочкой, которая образуется из плацентарной ткани.
Случается это в результате перенесённого выкидыша, непрофессионально проведённого аборта, родов и кесарева сечения.
Существует множество факторов, способствующих развитию полипа, среди которых можно отметить следующие:
- Замершая беременность без специфических проявлений;
- плохо выскобленная полость матки после аборта или выкидыша;
- неполное устранение плацентарной паренхимы при кесаревом сечении;
- несоответствующее ведение послеродового периода.
Симптомы
Патология имеет ярко выраженную клиническую картину, напоминающую естественные физиологические процессы, происходящие в организме женщины после выкидышей и искусственного прерывания беременности, а также в послеродовой период. Но при этом кровяные выделения носят более длительный характер — именно это и является характерной особенностью хориальных полипов.
Кроме того, на наличие полипозного образования указывают следующие признаки:
- Бледность кожного покрова;
- быстрая утомляемость и общая слабость;
- частые головокружения и обмороки;
- повышение температуры;
- дискомфорт или боли в области поясницы и внизу живота.
Опасность плацентарного полипа
Плацентарное новообразование подлежит обязательному лечению. В противном случае возможно развитие следующих осложнений:
- Развитие анемии на фоне критической кровопотери;
- заражение крови — сепсис;
- присоединение вторичной инфекции;
- воспаление слизистой оболочки матки — эндометрит;
- в дальнейшем возможно бесплодие.
- В тяжёлых случаях — летальный исход, обусловленный острым заражением крови или излишним кровотечением.
Кровянистые выделения, не прекращающиеся длительное время, должны послужить поводом для обращения к доктору. Только специалист сможет точно установить природу кровотечения и при необходимости назначить хирургическую операцию.
Многие рожавшие женщины часто сталкиваются и с другими видами полипов, появившихся после родов. В частности, можно отметить такие новообразование, как грануляционный полип.
Грануляционный полип промежности
В некоторых случаях полипы образуются не в полости матки, а на слизистой оболочке влагалища. Это особый тип полипообразных новообразований — грануляции, формирование которых происходит на месте разрывов.
Появление грануляционных полипов зависит главным образом от характеристик тканей женщины. При этом методика ушивания и вид шовного материала особого значения не имеют.
Полипозные разрастания могут появиться в результате неправильного соединения тканей вульвы, промежности или слизистой оболочки влагалища. Такое может произойти в случае использования вакуум-экстракции, при рождении крупного ребёнка, многочисленных разрывах и т.
д. За грануляции часто принимают и другие похожие новообразования — папилломы, кондиломы и прочие структуры.
Методы диагностики
Надо сказать, что своевременное выявление патологии существенно увеличивает шанс на полное излечение. Поэтому каждой женщине рекомендуется каждые полгода посещать гинеколога для прохождения планового осмотра. В таких случаях целью проведения диагностических мероприятий является выявление патологических новообразований.
Первоначальная диагностика состоит из следующих процедур:
- Сначала доктор собирает акушерско-гинекологический анамнез, то есть выясняет предысторию болезни с целью выявления причин, спровоцировавших кровянистые выделения.
- Далее специалист проводит осмотр женщины на гинекологическом кресле. В ходе процедуры устанавливается состояние тканей матки и степень расширения её шейки. При больших размерах плацентарного полипа его легко обнаружить, воспользовавшись гинекологическим зеркалом. В некоторых случаях даже можно заметить как патологическое новообразование выступает из шейки матки.
- Колькоскопия, представляющая собой осмотр влагалищного участка шейки матки, а также слизистой оболочки самого влагалища при помощи специальной оптической конструкции.
- Ультразвуковое исследование.
- Гистероскопия, которая заключается в исследовании полости матки и эндометрии с применением специального эндоскопического прибора.
- Узи кровотока матки или доплерография.
Окончательный диагноз ставится только после проведения гистологии удалённых тканей полипа.
Лечение
Единственным способом, показавшим свою высокую эффективность при лечении плацентарного образования, является удаление полипа хирургическим путём.
Существует несколько способов хирургического удаления полипа:
- Гистероскопия.
- Хирургический корнцанг. Операция проводится в случае отсутствия возможности использования лечебной гистероскопии.
- Лазерное удаление.
По окончании оперативного вмешательства специалисты обычно осуществляют раздельное выскабливание матки. Наличие сепсиса (инфекции) служит противопоказанием к проведению выскабливания.
Удалённая полипообразная ткань отправляется на гистологию с целью исключения трофобластической болезни (хорионэпителиомы, пузырного заноса, хорионкарциномы).
Лечение полипов лазером
На сегодняшний день многие клиники и медицинские центры применяют инновационную методику лечения полипов разного рода — удаление лазером. Этот способ особенно актуален в случае имеющихся противопоказаний к полному выскабливанию матки.
Удаление проводится методом иссечения полипа при помощи лазера. Операция абсолютно безопасна, проводится легко и безболезненно. Именно благодаря этим основным критериям метод набирает всё большую популярность. Одновременно с оперативным вмешательством осуществляются мероприятия, направленные на терапию малокровия (анемии):
- Приём витаминно-минеральных комплексов, содержащих железо;
- специальная диета;
- инъекции железосодержащих препаратов;
- в тяжёлых случаях — переливание компонентов крови (эритроцитная масса, плазма).
Профилактические меры
С целью предупреждения плацентарных полипов необходимо соблюдать следующие меры:
- Тщательный осмотр послеродового последа в обязательном порядке.
- Полная недопустимость родов вне клиники, регулярное посещение женской консультации на всём протяжении беременности, исключение домашних абортов.
- Планирование беременности с целью предотвращения абортов.
- Контрольное ультразвуковое исследование полости матки, которое проводится спустя 4−5 дней после родов.
- В случае необходимости применяется профилактическая терапия противовоспалительными средствами и антибиотиками.
Послеродовой плацентарный полипоз может появиться на фоне предшествующих выкидышей и абортов, в том числе и криминальных. Необходимо понимать, что любое акушерско-гинекологическое вмешательство должно осуществляться только квалифицированными специалистами исключительно в условиях клиники.
Набирающие всё большую популярность домашние роды могут спровоцировать развитие довольно серьёзных осложнений, в том числе и маточных полипов. Поэтому не стоит подвергать риску здоровье, а тем более жизнь матери и младенца.
Общие рекомендации
Чтобы не допустить развития осложнений после устранения полипозного образования, женщинам следует придерживаться некоторых рекомендаций специалистов, а именно следующих:
- Не изнурять себя физическими упражнениями;
- избегать поднятия тяжестей;
- воздерживаться от половых контактов;
- исключить посещение пляжа, бани, сауны.
Многих женщин приводит в ужас одна только мысль о хирургическом вмешательстве, и они начинают искать альтернативные способы лечения полипов. Дамы обращаются к народным целителям, пытаются найти лекарственные препараты, способные избавить их от возникшей проблемы. Однако это неверный подход.
Во-первых, потому что самостоятельный выбор лекарств представляет огромную опасность для здоровья и даже жизни пациентки, а, во-вторых, вылечить плацентарное новообразование медикаментозными средствами можно лишь при условии его небольших размеров и отсутствии осложнений заболевания. В такой ситуации доктор назначает противовоспалительные, гормональные и антибактериальные препараты.
А уж применение народных средств и вовсе не решит проблему. Таким образом можно только предотвратить развитие новых полипов или облегчить симптоматику уже имеющейся патологии.
При подозрении на развитие плацентарных полипов различной формы необходимо срочно обратиться к доктору, который назначит соответствующее обследование и определит подходящий для вас способ лечения. Также не следует забывать о регулярных медосмотрах у гинеколога.
Источник: https://chebo.pro/zdorove/platsentarnyj-polip-posle-rodov-simptomy-lechenie.html
Плацентарный полип: причины появления, симптомы, методы и особенности диагностики заболевания, лечение и профилактика
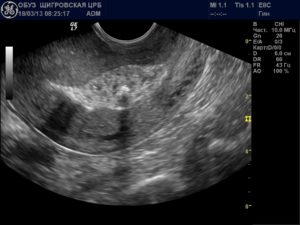
Плацентарный полип – доброкачественное внутриматочное новообразование. Формируется из сгустков крови, осевших и организовавшихся на остатках плаценты или хориона (ворсинчатой оболочки зародыша).
- Плацентарный полип (Осложнения послеродового периода, неклассифицированные в других рубриках)
- Плацентарный полип – это позднее осложнение прервавшейся или завершившейся беременности.
- Если выкидыш или медицинский аборт произошёл в Ι триместре беременности, то плацентарный полип формируется из небольших остатков ворсинчатого хориона и кровяных сгустков.
- С ΙΙ триместра беременности (после полного формирования плаценты) он образуется из кровяных сгустков и участков плацентарной ткани, оставшихся в матке после искусственных или физиологических родов.
Виды плацентарных полипов
- Плацентарный полип на тонкой ножке.
- Плацентарный полип на широком основании.
Причины образования плацентарного полипа
- Некачественный медицинский аборт.
- Неполный самопроизвольный аборт (неполный выкидыш).
- Замершая беременность.
- Особенности или аномалии развития плаценты (добавочные дольки, др.)
- Нерациональное ведение родов, кесарева сечения, послеродового периода.
Симптомы плацентарного полипа
Маточные кровотечения различного характера и интенсивности (от кровянистых мажущих выделений, до обильного кровотечения).
Кровотечения начинаются спустя 2-3-4 и более недель после родов или аборта (выкидыша).
- Слабость, быстрая утомляемость.
- Бледность кожи.
- Повышение температуры тела на фоне кровянистых выделений из матки.
- Головокружение, обморок.
- Неприятные ощущения или боли внизу живота, в пояснице.
Чем опасен плацентарный полип
На фоне плацентарного полипа могут развиться болезненные и угрожающие жизни состояния:
- Критическая кровопотеря.
- Анемия.
- Вторичная инфекция.
- Сепсис – заражение крови.
- Эндометрит – воспаление слизистой матки.
- В отдалённом периоде: бесплодие.
Диагностика плацентарного полипа
Кровянистые выделения, маточное кровотечение при плацентарном полипе, как правило, начинаются спустя несколько недель после: аборта, удаления плодного яйца (в случае замершей беременности), кесарева сечения, родов. Кровотечение может носить пульсирующий характер (то оно есть, то его нет).
При осмотре пациентки на кресле может определяться зияние наружного и внутреннего зева матки. Иногда плацентарный полип выступает из отверстия шейки матки.
- Кольпоскопия – осмотр слизистой влагалища и влагалищной части шейки матки с помощью оптического прибора.
- УЗИ.
- Доплерография – УЗИ кровотока матки.
- Гистероскопия – исследование полости матки при помощи специального эндоскопического оборудования.
Окончательный диагноз «плацентарный полип» ставится после гистологического исследования удалённых тканей полиповидного образования.
Лечение плацентарного полипа
Единственно эффективный способ лечения плацентарного полипа – хирургическое удаление.
- Удаление полипа корнцангом. Операцию проводят при визуализации части полипа в шейке матки или в случае противопоказаний к проведению лечебной гистероскопии.
- Хирургическая лечебная гистероскопия.
- Лазерная хирургия.
После удаления плацентарного полипа, как правило, производится раздельное диагностическое выскабливание слизистой матки. Противопоказанием к выскабливанию может быть инфекция (сепсис).
Удалённую в ходе операции ткань предполагаемого плацентарного полипа отправляют на гистологическое исследование. Важно исключить трофобластическую болезнь (пузырный занос, хорионэпителиому, хорионкарциному).
Плацентарный полип после родов
Возможные причины задержки участков плаценты и формирования плацентарного полипа в матке после родов:
- Нарушение физиологического отделения плаценты от стенки матки.
- Добавочные дольки, другие аномалии плаценты.
Признаки задержки частей плацентарной ткани или последа в матке в раннем послеродовом периоде:
- Кровянистые выделения (пульсирующее кровотечение) со сгустками крови.
- Послеродовая матка больших размеров.
- Схваткообразные периодические сокращения и расслабления послеродовой матки.
- УЗИ-скрининг.
- Доплерографическое исследование маточно-циркулярного кровотока.
- Плановый УЗИ-скрининг на протяжении всей беременности позволяет обнаружить отдельно расположенные участки плацентарной ткани (добавочные дольки плаценты), задержку внутриутробного развития плода, плёнчатую, кольцевидную плаценту, другие аномалии развития.
- Зная риски, можно предупредить послеродовые осложнения, в том числе плацентарный полип.
- Послеродовая профилактика плацентарного полипа:
- Тщательная ревизия полости матки после родов.
- Если есть признаки неполного отделения плаценты – ручное отделение плаценты и выделение последа.
- Адекватное ведение раннего послеродового периода: сокращающая и спазмолитическая терапия.
Любые выделения из матки, кровомазание, кровотечение, возникшие в поздний послеродовый период – веское основание для немедленного обращения к врачу.
Плацентарный полип после медаборта
Медицинский аборт – метод искусственного прерывания беременности. Производится в лечебном учреждении по желанию пациентки, по медицинским или социальным показателям.
Строго соблюдать установленные сроки проведения медицинского аборта. Это позволит избежать осложнений после прерывания беременности, в частности формирование плацентарного полипа.
- Медикаментозный или фармаборт.
- Мини-аборт или вакуумная аспирация плодного яйца.
Оптимальный срок операции: до 5 недель беременности (задержка менструации не должна превышать 21 день).
- Аборт путём выскабливания слизистой матки.
Этот способ прерывания беременности разрешён на сроке, не превышающем 12-13 недель. Лучший срок проведения выскабливания — беременность 8 недель.
Несвоевременный, непрофессионально проведённый аборт создаёт риск маточного кровотечения, неполного удаления плодного яйца, задержки в матке остатков хориона и формирование плацентарного полипа после медицинского аборта. Лечение – выскабливание слизистой матки.
Если плацентарный полип после выскабливания матки образовался вновь, его лечат повторным выскабливанием.
«Плацентарный полип» при беременности
Во время беременности под влиянием высокого содержания женских половых гормонов, в частности прогестерона, слизистая оболочка шейки матки может излишне разрастаться (децидуализация).
Нарост внутришеечной (цервикальной) слизистой оболочки матки, который выступает в просвет шейки матки или за его пределы называется децидуальный полип.
Эту допустимую физиологическую трансформацию внутренней оболочки шейки матки в период беременности иногда ошибочно называют «плацентарным полипом».
[attention type=green]В отличие от плацентарного, децидуальный полип неопасен. Он исчезает самостоятельно и не требует специального лечения.
[/attention]Иногда, при воспалении или кровомазании децидуальный полип лечат оперативно. Для этого используют корнцанг или современные малоинвазивные хирургические методы, которые не вредят беременности.
Профилактика плацентарного полипа
- Адекватная контрацепция, планирование беременности (избегать абортов).
- Ранняя постановка беременной на учёт и регулярное наблюдение у акушера-гинеколога.
- Квалифицированное ведение физиологических родов, кесарева сечения, послеродового периода.
- Исключение криминальных или кустарных абортов, родов вне медицинских учреждений (домашних, в воде и т.п.)
Источник:
Плацентарный полип после мед. аборта: симптомы, лечение без операции и способы удаления
Плацентарный полип — новообразование, сформированное из слизистого эндометрия и остатков плацентарных тканей.
Патологическое разрастание слизистых оболочек устремляется внутрь полости, имеет широкое основание или тонкую ножку (преимущественно, без ножки).
Лечение заболевания всегда хирургическое, с длительным восстановительным медикаментозным лечением. При появлении первых симптомов необходимо незамедлительно обращаться к специалистам.
Предрасполагающие факторы
Выделяют два основных типа медицинских абортов:
- Хирургический или инструментальный — выскабливание с последующей вакуумной аспирацией до 12 недели беременности и до 22 недели по особым показаниям;
- Медикаментозный или «бархатный» — выкидыш под воздействием препаратов до 6-8 недели.
В обоих случаях женщину должен вести гинеколог на протяжении нескольких месяцев.
Плацента начинает формироваться сразу после зачатия, а завершает своё формирование к 14-15 неделе беременности. После этого срока начинается процесс её старения. Чем позже сделан аборт, тем больше риск прикрепления фрагментов плаценты вместе с кровяными сгустками к стенке матки и их последующего формирования в полипы.
Основными причинами полипа при медицинском аборте являются:
- Неполное выскабливание или отхождение плаценты во время «бархатного» аборта;
- Инфицирование:
- Повышенное скопление крови в полости матки;
- Длительные кровотечения (в результате травмирования матки, гормонального нарушения);
- Недостаточная квалификация врача (включая подпольные аборты в неразвитых или высокорелигиозных странах).
Это важно! Неполный аборт или длительное кровотечение — опасная для жизни клиническая ситуация, требующая срочной госпитализации женщины и последующего вычищения полости матки инструментальным способом.
В случае медикаментозного аборта у женщины может быть низкий уровень гормонального фона, который не может обеспечить нормальное сокращение маточной полости и вывести остатки плаценты.
Фрагменты плацентарной ткани врастают в соединительнотканный слой эндометрия, активно прорастают сосудистым компонентом и формируют нечто вроде возвышения над внутренним слоем слизистых, которое и именуется полипом.
Клинические проявления
Не отделившаяся плацента плотно сращивается с эндометрием, выстланным обилием кровеносных сосудов, капилляров, которые после родов естественным путем «спадаются» или сужаются. Остаток плаценты выделяет специфические компоненты, которые влияют на гормональный фон, что препятствует сокращению матки и сужению сосудистых просветов.
Особенности кровотечения при плацентарных полипах выглядят следующим образом:
- В первые 3-4 дня кровотечения слабые, неинтенсивные. Это обусловлено активностью гормона окситоцина, который спазмирует сосуды ещё некоторое время после прерывания беременности.
- В последующую неделю кровотечение должно прекращаться, постепенно образуя сукровицу. При осложнениях интенсивность кровотечений лишь нарастает. Оставшиеся остатки плаценты могут не только прирастать к слизистой ткани, но и воспаляться.
- Цвет крови алый, ярко красный. Такие кровотечения носят маточный характер, не смешиваются с влагалищными выделениями, несут определённую опасность для жизни и здоровья женщины. При постоянном их характере требуются меры по остановке кровотечения.
На фоне кровотечений нередко развивается железодефицитная анемия. В анализах крови резко падает гемоглобин, уровень эритроцитов.
На заметку! Норма гемоглобина для здоровой женщины: 120,0 г/л-140,0 г/л; эритроцитов — 3,9-4,0 х 10,2/л.
Дополнительно к основным симптомам присоединяются:
- бледность кожных покровов,
- недомогание,
- слабость,
- головокружение,
- сухость во рту,
- обморочные состояния.
Если симптомы продолжительные, женщинам требуется госпитализация и длительное восстановление.
При плацентарных полипах после медицинского аборта могут развиваться и следующие симптомы:
- Болезненность внизу живота различной интенсивности;
- Нетипичные выделения из влагалища;
- Повышение температуры тела;
- Присоединение инфекции.
Первые симптомы женщины нередко ощущают спустя месяц после аборта, а также сразу после выскабливания или медикаментозного отторжения плодного яйца. В таком случае кровотечение попросту не останавливается.
Внимание! Своевременное обращение к врачу, а иногда и экстренная госпитализация помогают не только сохранить здоровье половой системы, но и жизнь женщины.
Тактика лечения
- Лечение полипов обычно предполагает хирургическое вмешательство, однако существует целый комплекс мероприятий, которые помогут снять симптоматические проявления плацентарного полипоза матки.
- Несмотря на природу возникновения плацентарного полипа, сохраняются и онкогенные риски его развития.
Такой полип со временем может:
- Трансформироваться в карциному;
- Обрести множественный характер;
- Послужить причиной бесплодия.
Источник: https://rdbkomi.ru/zhenskoe-zdorove/priznaki-i-metody-lecheniya-platsentarnogo-polipa.html