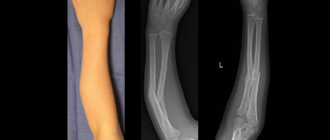
Болезнь Кенига коленного сустава или рассекающий остеохондрит
Код по МКБ-10: М93.2 (рассекающий остеохондрит)
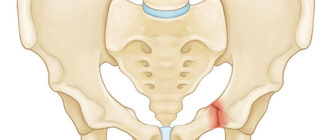
Болезнь Кенига, также известная как рассекающий остеохондрит, поражает суставы и заключается в омертвении незначительного по площади участка хряща суставной головки.
Поскольку некроз затрагивает не только хрящ, но и субхондральный (подхрящевый) участок, то заболевание приводит к отделению от головки сочленения костно-хрящевого фрагмента и выпадению его в суставную полость. Свое название заболевание получило в честь впервые его описавшего Франца Кенига – профессора хирургии из Германии.
Клиническая картина
Самым уязвимым для болезни Кёнига выступает коленный сустав, значительно реже патология диагностируется в локтевых, голеностопных, тазобедренных сочленениях.
Заболевание может возникнуть в возрасте 12-50 лет, при этом у мужчин болезнь диагностируется в 2 раза чаще. Рассекающий остеохондрит таранной кости возникает как осложнение травмы голеностопного сочленения, при которой происходит отрыв фрагментов суставной поверхности с их последующим некрозом.
Болезнь Кенига коленного сустава отличается длительным латентным периодом и на начальных этапах протекает без яркой симптоматики. После физических нагрузок у больных появляются несильные боли в области колена. В покое они проходят и, как правило, не вызывают беспокойства. Прогноз определяется возрастом заболевшего.
[attention type=yellow]Возраст пациента является решающим фактором, от которого зависят клинические проявления и тактика лечения. Выделяют две формы болезни: ювенильную (подростковую) и взрослую.
[/attention]При ювенильной форме характерным признаком служит поражение парных сочленений. Болезнь Кенига у детей часто заканчивается самоизлечением в возрасте 18-20 лет. При взрослой форме поражается одно сочленение, для лечения требуется оперативное вмешательство.
Особенности развития патологии в коленном суставе
Образующая коленное сочленение бедренная кость имеет два мыщелка, расположенных с наружной стороны (латеральный мыщелок) и внутренней (медиальный мыщелок). Именно в мыщелках развивается патологический процесс, чаще всего поражающий медиальный мыщелок.
Какие участки поражает болезнь
Заболевание протекает в виде асептического некроза, вызывающего омертвение участка гиалинового хряща и соприкасающейся с ним костной ткани.
Вследствие этого в полость сустава выпадает отделившийся от мыщелка костно-хрящевой фрагмент, который называют «суставной мышью».
Он препятствует физиологическому функционированию сочленения и вызывает яркую клиническую симптоматику.
Как выглядит суставная мышь в коленном сочленении
Причины болезни Кенига
Обязательным фактором для развития патологического процесса служит нарушение кровоснабжения участка субхондрального слоя мыщелка бедренной кости.
Ниже перечислены факторы, которые могут выступать причиной нарушения кровоснабжения.
- закупорка отвечающих за питание тканей мыщелка кровеносных сосудов;
- частый травматизм колена, опосредованно приводящий к сужению просвета кровеносных сосудов;
- эндокринные патологии, приводящие к нарушению обмена в тканях сочленения;
- патологическое протекание процесса окостенения;
- наследственная предрасположенность.
Классификация
Болезнь Кенига (рассекающий остеохондрит) развивается постепенно, анатомические изменения в сочленении возникают медленно. В зависимости от симптоматики и клинической картины выделяют 4 степени. Чем меньше степень, тем мягче проявления заболевания.
1 степень. На этом этапе происходит размягчение (разрыхление) и выпячивание участка хряща. Рентгенография патологию не определяет, достоверным методом диагностики является МРТ. Хрящ еще сохраняет целостность и функциональность. Симптоматика отсутствует, конкретных жалоб у пациентов нет, некоторые отмечают незначительный дискомфорт в колене после нагрузок.
Начальная стадия заболевания протекает без симптомов
2 степень. Во время второй стадии происходит усиление разрыхления и выпячивания хряща. Субхондральный слой в пораженном участке уплотняется и приобретает клиновидную форму, границы которой визуализируются на рентгене. Внутри сочленения начинается воспалительный процесс. Появляются боль и отечность сустава.
Для этой стадии характерно начало воспаления и боли
3 степень. На этом этапе заканчивается формирование и ограничение подвижного некротизированного участка, образуется щель и происходит частичный отрыв фрагмента.
При этом под действием асептического расплавления гиалиновый хрящ полностью утрачивает свою структуру. Пациентов беспокоят постоянные боли, уменьшающиеся в состоянии покоя. На рентгенограмме видны характерные изменения.
Омертвение участка хряща, формирование в нем трещин
4 степень. Происходит отделение некротизированного участка и его выпадение в полость сустава. Образовавшееся внутрисуставное тело имеет клиновидную форму с четкими гранями. Со временем оно приобретает округлую форму и покрывается хондроидной пленкой.
Находящийся в полости фрагмент мыщелка мешает нормальному функционированию сустава, касаясь окружающих тканей, раздражает их и провоцирует хронический воспалительный процесс. Попадая между подвижными частями сочленения, отломок вызывает блокаду сустава.
Последняя стадия требует оперативного вмешательства
Симптомы
Рассекающий остеохондрит коленного сустава развивается длительно, от начала размягчения хряща и до появления яркой клинической симптоматики может пройти до 10 лет.
На начальных этапах патология протекает без выраженных симптомов — больных беспокоят несильные боли в области колена после физических нагрузок.
По мере прогрессирования асептического некроза боли приобретают постоянный характер, их интенсивность усиливается при ходьбе и снижается в состоянии покоя.
Впоследствии появляется характерный для болезни Кенига симптом: боль по передней или передневнутренней поверхности коленного сочленения, усиливающаяся при надавливании на этот участок.
При выпадении в полость сустава отделившегося фрагмента возникает ощущение инородного тела, появляется отечность, хруст при ходьбе, снижается амплитуда движений, боль охватывает все колено.
Как проявляет себя болезнь на разных стадиях развития
Находящееся внутри суставной полости инородное тело травмирует здоровые ткани, что приводит к развитию артроза коленного сочленения, изменению походки и хромоте. Его ущемление вызывает блокаду сустава с частичной или полной потерей подвижности колена.
Симптомы болезни Кенига
- боль по передней или передневнутренней поверхности коленного сочленения;
- усиление боли после физических нагрузок и уменьшение в покое;
- отек сустава;
- хруст в сочленении при движении;
- уменьшение объема движений;
- атрофия мышц бедра;
- хромота;
- блокада сустава.
Диагностика болезни Кенига
- Рентгенография. Достоверна не ранее 3-4 степени.
- КТ. Позволяет выявить патологию при 2-й степени поражения мыщелка.
- МРТ. Высокоинформативный метод диагностики, позволяющий определить степень и площадь поражения тканей.
Использование МРТ с контрастом позволяет увидеть начинающееся разрыхление хрящевой ткани и поставить диагноз при 1-й степени заболевания.
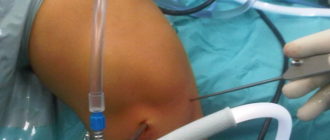
- Артроскопия коленного сустава.
Достоверный метод, позволяющий визуально оценить состояние элементов сочленения и одновременно провести лечебные мероприятия.
Лечение болезни Кенига
Выбор тактики лечения рассекающего остеохондрита зависит от возраста пациента и степени развития патологии. Как правило, для ювенильной формы достаточно консервативной терапии.
После 20-ти лет, когда прекращается рост скелета, консервативная терапия становится неэффективной, патология будет неуклонно прогрессировать и единственным способом лечения становится хирургическое вмешательство.
Лечение болезни Кенига у детей
Для лечения ювенильной формы основным средством консервативной терапии служит иммобилизация конечности с помощью ортеза на срок от 3-х до 6-ти месяцев. Жесткая фиксация колена обеспечивает неподвижность сустава, за счет чего снижается нагрузка на пораженный мыщелок и уходит болевой синдром.
Методы лечения ювенильной формы заболевания
Отсутствие нагрузки и режим полного покоя для пораженного сочленения позволяют добиться восстановления структуры хрящевой ткани до закрытия эпифизарной зоны роста.
Для ходьбы следует использовать костыли. При наличии положительной динамики, которая подтверждается методами диагностики (рентгенография, КТ, МРТ) и отсутствии болевого синдрома назначается лечебная гимнастика.
Комплекс упражнений зависит от возраста и тяжести патологии и формируется индивидуально для каждого ребенка. Регулярное выполнение ЛФК способствует улучшению кровотока в пораженном сочленении, укреплению мышц и связочного аппарата.
Лечение болезни Кенига у взрослых
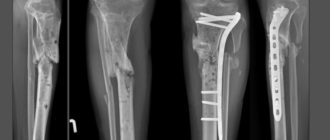
У пациентов старше 20 лет лечение болезни Кенига осуществляется с помощью хирургического вмешательства, которое предполагает два варианта: извлечение инородного тела из суставной полости или укрепление пораженного участка хряща с помощью винтов.
Метод укрепления отрывающегося участка хряща
Наиболее целесообразным и результативным служит применение малоинвазивной (малотравматичной) артроскопии коленного сустава и хондропластики. После операции больным назначаются физиопроцедуры и ЛФК, способствующие улучшению кровообращения и активации зон роста в хрящевой ткани.
Лечебную физкультуру может назначать только врач — самостоятельное выполнение упражнений может спровоцировать отторжение отломка. Медикаментозная терапия включает НПВС и хондропротекторы.
На поврежденный участок пересаживаются кусочки здорового хряща с бесконтактных участков
После извлечения суставного тела для восстановления целостности хряща пораженного мыщелка используются различные методы хондропластики:
- Туннелизация.
- Мозаичная хондропластика.
- Артропластика.
- Хондрогайд.
- Микрофрактурирование.
Осложнением рассекающего остеохондрита служит артроз коленного сустава, развитие которого зависит от месторасположения и площади дефекта, правильно выбранной тактики и своевременности проведенного лечения. Частота его возникновения составляет 5-40%.
Народная медицина
Вылечить болезнь Кенига средствами народной медицины невозможно. В целях предотвращения осложнений перед применением любых методов необходима консультация врача.
Заключение
Болезнь Кенига – редко диагностируемая патология суставов, приводящая к омертвению небольшого костно-хрящевого участка суставной головки с последующим его выпадением в суставную полость.
Отличаясь благоприятным прогнозом у подростков, у взрослых болезнь прогрессирует и не поддается консервативной терапии. После 20-и лет проведение операции является единственным вариантом лечения. Боязнь хирургического вмешательства и затягивание с операцией может спровоцировать развитие артроза коленного сустава.
Источник: https://nebolitsustav.ru/koleno/bolezn-keniga.html
Лечение рассекающего остеохондрита таранной кости сустава в Москве
19 Октября 2019 Литвиненко А.С. 1378
Заметив признаки, указывающие на рассекающий остеохондрит таранной кости, следует обратиться к специалисту. Клиника «Стопартороз» успешно лечит заболевание более 15 лет, применяя 20 эффективных методов лечения и диагностики на современном оборудовании.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день — осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 апреля!
Записаться на лечение
- УЗИ-диагностикаНеинвазивное исследование показано при воспалении и повреждении мягких тканей, мышц, связок, сухожилий, капсулы суставов с помощью ультразвуковых волн.
- РентгенографияНазначают при травмах: вывихи и переломы костей, заболеваниях суставов: артроз и артрит суставов.
- АнализыОбщие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
- Магнитно-резонансная томографияВысокоточный метод диагностики суставов с информативностью до 99%. Позволяет проводить срезы тканей на любом уровне.
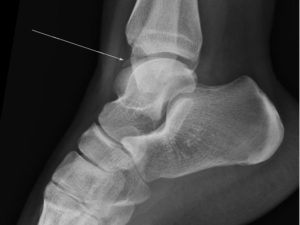
Рассекающий остеохондрит таранной кости голеностопного сустава лечение
Врач-ортопед беседует с пациентом, осматривает больное место, направляет на рентгенографию.
В клинике в день обращения проводится обследование пациента, снимается боль и выбирается эффективный путь решения проблемы. Ознакомиться с методами лечения можно на сайте stopartroz.ru.
На сустав накладывается гипсовая повязка на один-полтора месяцев. Снять боль помогут холодные компрессы и противовоспалительные нестероидные препараты.
«Стопартроз» — это низке цены, бесплатный прием при лечении в клинике, скидки для пенсионеров и льготных категорий. Специалист предлагает несколько вариантов лечения на выбор. Позвоните нам, чтобы избежать очереди на прием.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Посмотреть все методы →
Ознакомиться с ценами подробнее можно здесь
Наши врачи
- ЛИТВИНЕНКО Андрей СергеевичТравматолог ортопедВрач спортивной медициныСтаж: 17 лет Записаться
- СКРЫПОВА Ирина ВикторовнаФизиотерапевтреабилитологСтаж: 16 лет Записаться
- СИДЕНКОВ Андрей ЮрьевичТравматолог ортопед Врач спортивной медициныСтаж: 10 лет Записаться
- ЖЕЖЕРЯ Эдуард ВикторовичВрач-ортопед вертеброневрологСтаж: 17 лет Записаться
Посмотреть все →
Почему обращаются к нам?
- Без очередейНе надо ждать мы работаем по предварительной записи
- Все за один деньПрием врача, диагностика и лечение в день обращения
- Снимем больПоможем снять боль всего за 1-2 визита к нам
- ГарантируемПрофессиональный подход доступные цены и качество
- Приём врача 0 руб!При курсовом лечении все консультации бесплатны
- Три варианта леченияПодберем несколько вариантов, предложим оптимальное лечение
Отзывы наших пациентов
“ Мы искренне благодарны за каждый отзыв оставленный Вами! ”
Ермолаева С.Н.
Хочу выразить истинные слова благодарности всему коллективу врачей за профессиональную и высокоэффективную работу. Мне уже 83 года, последние 10 лет стали беспокоить сильные боли в коленных суставах, какие только методы я не перепробовала, но помогли мне именно здесь, большое вам спасибо.
Царев Александр
Ходил к ним дробить пяточную шпору, в городской поликлинике мне сказали что за 3-4 сеанса мне уберут, а итоге мне сделали 7 процедур, рекомендовали носить ортопедические стельки и упражнения для стоп. Лечение действительно помогло, не знаю на сколько, около 4 мес уже прошло, пока все хорошо, болей нет. Так что спасибо врачам центра.
Врач ВК «Динамо» Мамаев Ю.В.
За годы сотрудничества коллектив врачей не раз доказал свой высокий профессионализм, отзывчивость и доброту. Особенно хочу выразить благодарность врачу ортопеду Литвиненко Андрею Сергеевичу, готовому всегда прийти на помощь, оперативно помочь с обследованием и лечением.
Врач ХК «Торнадо» Смирнов Ю.А.
[attention type=red]В профессиональном хоккее без травм не обойтись, и в женском хоккее травмы случаются не реже чем в мужском. И тут конечно не обойтись без помощи травматолога и физиотерапевта. Огромное спасибо вам коллеги.
[/attention]Тамара
Отзыв оставлен 22.01.2020 г.
Не советую обратиться в клинику Стопартроз тем ,у кого артроз 3-4 степени ,запущенный диагноз , тогда на операцию ,иначе ваша трата денег на безнадежное лечение в этой клинике
Сергей
Источник: https://stopartroz.ru/what-a-treat/ankle/the-disease-koenig-ankle.html
Отсекающий остеохондрит таранной кости
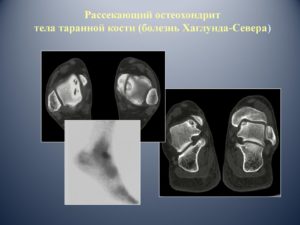
Термин «отсекающий остеохондрит» связан с именем Konig, который в 1888 году описал внутрисуставное свободное тело в коленном суставе. Причину его образования видел в спонтанном некрозе хряща в области внутреннего мыщелка бедра.
Только в 1922 году такая патология была обнаружена в голеностопном суставе. В конце 50-х годов Berndt и Harty предположили, что речь идёт об остеохондральных переломах травматического генеза. По их данным, в 57% процесс локализуется в медиальном отделе сустава, а в 43% – в латеральном.
Проведя эксперименты на трупах, они показали, что латеральные повреждения происходили от инверсии и резкого тыльного сгибания стопы, а медиальные – от инверсии, подошвенного сгибания и наружной ротации большеберцовой кости.
По мнению Roden, основанному на опыте лечения 55 пациентов, латеральные локализации почти всегда обусловлены повторными травмами и редко регенерируют самостоятельно, они дают более яркую клинику и более раннее развитие артроза. В тоже время при медиальной локализации клиника была беднее, редко встречалась травма в анамнезе, они чаще заживали самостоятельно (после удаления суставной мыши), и при них реже развивались артрозные изменения в суставе.
Canale, Belding на опыте лечения 29 пациентов убедительно показали, что во всех случаях латеральных локализаций была установлена несомненная связь с предшествующими травмами, в то время как при поражениях медиального отдела сустава она прослеживалась менее чем в половине наблюдений. Морфологически первые имели вафлеобразную, а вторые – чашеобразную форму.
Дифференциальная диагностика
Довольно часто пациентам с отсекающим остеохондритом таранной кости ставится неправильный диагноз, в виде «растяжения связок».
Необходимо помнить, что, если клиника «растяжения связок» в виде длительных болей, стойкой отёчности, синовита голеностопного сустава, периодических блокад в суставе продолжается более 3 недель, надо заподозрить другую патологию и произвести повторную рентгенографию сустава.
Диагностика
Косые проекции и снимок в положении подошвенного сгибания позволяют выявить поражения таранной кости более чётко, чем на рентгенограммах в стандартных проекциях.
Если при этом возникает подозрение на остеохондральное поражение суставной поверхности таранной кости, то показано радиоизотопное сканирование кости или КТ. По данным Loomer, это позволило повысить точность диагноза в 7 раз и в 77% случаев выявить повреждение, невидимое на рентгенограммах. КТ имеет ведущее значение в определении глубины и размера очага.
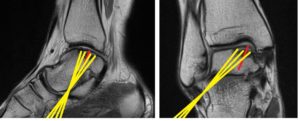
Степень подвижности фрагмента (степень его связей с ложем) легко выясняется при МРТ.
Лечение. Артроскопия голеностопного сустава
При поражениях внутреннего отдела сустава, как правило, в течение нескольких месяцев используется разгрузка сустава в специальном ортезе с упором на сухожилие надколенника. Он же применяется и в послеоперационном периоде для снижения давления на образованный дефект.
Существует точка зрения, что у детей и подростков операция (артротомия) показана только при неудовлетворительных результатах консервативного лечения и у пациентов со склерозированием краёв ниши и свободными хрящевыми телами. Это связано с тем, что консервативное лечение во многих случаях приводит к успеху.
В последнее время появляются сообщения о неплохих результатах артроскопических операций при медиальной локализации, при наличии фиксированного положения фрагмента в нише.
Цель операции – наложение узких тонких каналов в зоне склерозирования и вокруг, не нарушив стабильности фрагмента.
Одно из важнейших преимуществ этого метода в том, что не требуется остеотомия внутренней лодыжки и послеоперационная иммобилизация конечности. Особенно показана такая методика у детей с незакрытой зоной роста.
Таранов разработал способ ретроградного чрескожного рассверливания через синус таранной кости, при этом важнейшее требование – не повредить суставной хрящ talus.
Перед операцией необходима КТ для уточнения локализации, особенно она важна при медиальной локализации, чтобы определить необходимость остеотомии внутренней лодыжки.
[attention type=green]При латеральной локализации остеотомия лодыжки никогда не требуется, даже при локализации в задней трети talus, т.к.
[/attention]наружная лодыжка находится кзади от большеберцовой кости, и без остеотомии удаётся осмотреть почти весь купол talus.
Большинство ортопедов для доступа к медиальному отделу сустава применяют остеотомию внутренней лодыжки с последующей фиксацией её винтом АО.
При наличии крупного костно-хрящевого фрагмента необходимо стремиться к прочной фиксации его к своему ложу. Это целесообразно лишь в том случае, если губчатая кость фрагмента жизнеспособна. Фиксировать его при помощи трансплантата или ретроградно винтом трудно технически, и такая фиксация может привести к несращению и требовать повторной операции.
В последние годы появляется все больше сообщений о применении при отсекающем остеохондрите таранной кости артроскопических операций.
Так, Oglivie-Harris и Sarrosa произвели артроскопическую обработку с удалением костно-хрящевых фрагментов, выскабливанием ложа до кровоточащего слоя у 33 пациентов с отличными результатами у всех. Всем была произведена артроскопическая санация с удалением внутрисуставного «мусора».
У всех в последующие три года результат был хорошим: значительно уменьшились боли, хромота и тугоподвижность, повысилась физическая активность.
[attention type=yellow]По данным клиники Campbell, сверление костных каналов должно быть обязательным элементом вмешательства, а отказаться от него можно только при незакрытых зонах роста. Такая тактика обеспечивает 85% удовлетворительных результатов.
[/attention]Преимущества артроскопической операции при отсекающем остеохондрите таранной кости:
- Короткая госпитализация,
- Быстрое восстановление функции из-за отсутствия разреза,
- Резкое снижение времени нетрудоспособности,
- Отсутствие необходимости в остеотомии лодыжки.
В то же время артроскопия голеностопного сустава – крайне трудная операция, требующая громадного опыта, специальных знаний и умений, первоклассного и дорогого оборудования.
Источник: https://sustav.pro/%D0%BE%D1%82%D1%81%D0%B5%D0%BA%D0%B0%D1%8E%D1%89%D0%B8%D0%B9-%D0%BE%D1%81%D1%82%D0%B5%D0%BE%D1%85%D0%BE%D0%BD%D0%B4%D1%80%D0%B8%D1%82-%D1%82%D0%B0%D1%80%D0%B0%D0%BD%D0%BD%D0%BE%D0%B9-%D0%BA%D0%BE/
Остеохондрит голеностопного сустава
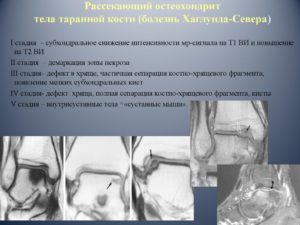
Остеохондральные повреждения голеностопного сустава либо рассекающий остеохондрит ( в области коленного сустава называется болезнь Кёнига) – патология, с которой в своей клинической практике встретится любой доктор, специализирующийся на травматологии и ортопедии. Сегодня в медицинской практике их разделяют на переломы трансхондрального типа, остеохондриты рассекающего типа и остеохондральные переломы.
Все же три отклонения, не имеющие значительной клинической разницы между собой, объединены общим термином «остеохондральные повреждения».
а. схематическое изображение рассекающего остеохондрита таранной кости. б. на МРТ и рентгенограммах определяется рассекающий остеохондрит.
Этиология заболевания
Впервые наличие внутри сустава свободных тел, которых в норме там быть не должно, описал в 1865 году хирург Мунро. Именно он обнаружил тельца в голеностопном сочленении, пронаблюдал за пациентом и составил самое подробное на тот момент описание происходящего. Название рассекающего остеохондрита тельца получили в 1888 году от другого врача, что наблюдал их в коленном суставе.
https://www.youtube.com/watch?v=6bH3bt_IP20
Сегодня точно установить происхождение заболевания все еще не удалось. Болезнь часто развивается вследствие травм. Однако встречаются пациенты, у которых отсутствуют травматические повреждения голеностопа, однако присутствуют патологические тельца.
Медиальный край таранной кости в основном повреждается под воздействием частых, многократно повторяющихся травм. Свою роль могут играть разнообразные эндокринологические нарушения, формирование микроэмолов, особенности роста организма.
Область блока таранной кости также повреждается в основном при травмах. Это происходит, например, при супинации, которая должна сочетаться с внутренней ротацией и принудительным сгибанием.
Вовлечение медиальной части блока таранной кости также возможно при наружной ротации.
Особенности клинической картины
Симптомы болезни, имеют сходные особенности как у детей, так и у взрослых пациентов. Первоначально, когда патология только-только формируется, человек не обращает внимания на легкие изменения в своем самочувствии.
Прогрессирование болезни первоначально приводит к появлению неприятных ощущений в области голеностопного сочленения. Они усиливаются при ходьбе, при резких движениях, если принять неудобную позу.
Изначально в покое неприятные ощущения стихают, но по мере прогрессирования рассекающего остеохондрита их длительность и интенсивность увеличивается, они начинают беспокоить даже при минимальных нагрузках или вовсе без них.
[attention type=red]В некоторых случаях отмечается отечность пораженного сочленения, появляются боли при попытке пропальпировать проблемную зону.
[/attention]Некротизированный участок костной ткани постепенно отделяется от основного массива кости. Подобные частицы называют «суставными мышами». После того, как отделение произойдет, человек начнет жаловаться на появление хруста при движениях, чувство, будто сочленение «заело» на середине какого-то действия.
У некоторых пациентов из-за наличия суставных мышей развивается блокада сочленения. В этом случае сустав «заклинивает», теряется возможность движения в любом направлении. Все это сопровождается острым болевым приступом, который сложно игнорировать.
Стадии болезни и принципы диагностики
В современной медицине выделяют 4 основных стадии болезни. Деление происходит на основании рентгенологической картины, а также по выраженности симптомов недуга.
Характеризуется полным отсутствием симптоматики или жалобами, игнорируемыми пациентом в большинстве случаев. Дискомфорт носит легкий характер, боли не имеют четкой локализации. На рентгенологическом снимке в этот период врач отметит наличие овального тела, которое отделено от основного костного массива тонкой полосой светлого цвета.
Болезнь прогрессирует. Пациент предъявляет жалобы на боли умеренного характера в голеностопном суставе. Врач может обратить внимание на развитие признаков синовита. На рентгене в этот период отмечается расширение полосы просветления. Замыкательная пластинка на проблемном участке перестает быть целостной.
В этот период пациенты впервые начинают жаловаться на блокады сочленения, его «заедание» при движении. Человек обращает внимание на усиление болей, их присутствие даже в том случае, если сохраняется покой поврежденной конечности. На рентгенограмме отмечается наличие некротизированного участка, который лишь частично соединен с основной костью.
Человек отмечает нарастание болевого синдрома. Однако на 4 стадии блокады сустава развиваются реже, чем на третьей. Синовит усиливается, возможно даже изменение конфигурации сустава. На рентгене выявляется присутствие внутрисуставного тела, которое и является основным источником проблем пациента.
В большинстве случаев из инструментальных методов применяется рентгенография. Метод прост, доступен, обладает высокой диагностической ценностью.
На КТ определяется остеохондральное повреждение таранной кости.
Однако порой на рентгенографическом снимке не видны некротизированные частицы кости из-за небольших размеров. В этом случае диагностику дополняют МРТ или КТ методиками. Оба метода позволяют поставить диагноз на ранних стадиях развития патологии.
На МРТ выявляется рассекающий остеохондрит с отделением костно-хрящевого фрагмента от таранной кости.
Как проводить лечение
Лечение болезни может быть, как консервативным, так и оперативным. Доктор-ортопед выбирает оптимальный подход, ориентируясь на стадию патологии, общее состояние пациента. По мере лечения выбранный курс может корректироваться в зависимости от того, есть от него эффект, или он отсутствует.
В нашей клинике мы поддерживаем больных, начиная с момента первого обращения, и до тех пор, пока заболевание не удастся победить окончательно и бесповоротно.
Консервативная терапия
Консервативная терапия, дает наилучший эффект на ранних стадиях болезни, а также у детей и подростков. В этот период еще можно стимулировать восстановительные процессы в пораженной зоны, корректировать влияние негативных факторов, что привели к развитию остеохондропатии в области голеностопного сустава.
Консервативное лечение начинается с ограничения нагрузки на пораженный болезнью сустав. Чтобы рассекающий остеохондрит не прогрессировал, рекомендуется полностью исключить нагрузку на сочленение, вплоть до перехода на передвижение с помощью костылей на первые два месяца с начала терапии.
Лечение дополняется лекарственными препаратами. Используют:
- сосудистые средства, помогающие улучшить процессы обмена веществ в пораженной зоне, стимулировать регенерацию;
- хондропротекторы, защищающие хрящевые ткани, способствующие их восстановлению;
- симптоматические средства для устранения болезненности, купирования отека и других неприятных явлений.
Пациентам также рекомендуется пройти курс леченой физкультуры, направленный на быстрое восстановление. Приступать к упражнениям, рекомендованным врачом, можно сразу после регресса болевого синдрома.
Оперативное вмешательство
У взрослых людей даже ранние формы рассекающего остеохондрита не всегда поддаются лечению с помощью консервативной терапии. Около 50% случаев все равно заканчиваются принятием решения о необходимости операции.
Благодаря современному оснащению нашей клиники сегодня мы можем отказаться от травматичных открытых операций на голеностопном суставе. На замену им пришла артроскопия.
Суть вмешательства проста. Через небольшие разрезы врач вводит в полость сустава специальную трубку, снабженную видеокамерой. Камера дает необходимый обзор, позволяя с высокой точностью проводить операцию.
[attention type=green]В ходе артроскопии медик либо удаляет некротизированный кусок костной ткани, чтобы он не доставлял человеку неудобств, либо, если некроз не окончательно поразил участок кости, крепит доставляющую неудобства часть к основному массиву с помощью специальных скобок или винтов.
[/attention]Артроскопия, метод выбора для пациентов с рассекающим остеохондритом. Операция менее травматична, восстановление после нее проходит легче и быстрее.
Если у человека есть ограничения на применение артроскопии, мы можем также провести открытую операцию на суставе, чтобы удалить костные отломки и «чистить» полость сустава.
Реабилитационные рекомендации
Послеоперационная реабилитация – не менее важный компонент лечения, чем сама операция. Потому врач уделяет ей особое внимание, тщательно знакомя пациента со всеми особенностями восстановительного периода.
После операции любого типа сустав фиксируется ортезом либо эластичным бинтом. В первое время нагрузка противопоказана, она увеличивается постепенно, по мере заживления тканей. Медик рекомендует выполнение статических упражнений, суть которых заключается в напряжении мышц.
Только после того, как будет достигнута максимальная статическая нагрузка, можно переходить к другим типам упражнений. Травматические виды спорта исключают минимум на 6 месяцев.
После вмешательства желательно ношение компрессионного белья, которое поможет уменьшить отек, снизить выраженность болей.
Мы наблюдаем пациентов с момента начала лечения и до полного восстановления после болезни, включая реабилитационный период.
Если к развивающемуся остеохондриту отнестись серьезно, болезнь можно победить с низким риском вероятности осложнений.
Игнорирование заболевания рано или поздно приведет к развитию остеоартроза. Этот недуг затрагивает весь сустав, нарушает его конфигурацию и подвижность. Исход в этом случае – инвалидизация, которой стремятся избежать как врачи, так и пациенты.
Остеохондрит – заболевание, способное снизить качество жизни пациента. При первых его признаках нужно обратиться за помощью к травматологу-ортопеду!
Источник: http://doctor-orthoped.ru/artroskopiya-golenostopnogo-sustava/osteoxondrit/
Рассекающий остеохондрит таранной кости голеностопного сустава — ПроСуставы.Ру
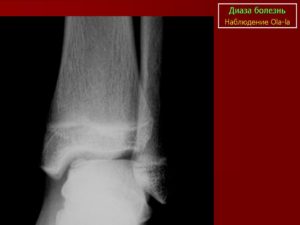
Болезнь Кенига или остеохондрит – это процесс омертвения элемента кости, который находится возле хряща. При этом частицы хрящевой и костной ткани перемещаются в суставную полость.
Частицы бывают фиксированными, слабо прикрепленными или отделенными полностью (свободное тело).
Чаще всего встречается остеохондрит мыщелка бедренной кости, локтя, голеностопа или тазобедренного сустава. Реже он затрагивает колено (болезнь Левена).
Причины развития болезни Кенига
Почему развивается рассекающий остеохондрит коленного сустава (или любого другого), доподлинно неизвестно. По мнению специалистов, это могут быть микротравмы, которые часто случаются у тех, кто профессионально занимается спортом. Но стоит сказать, что патология встречается и у тех людей, кто спортом не занимается: дети до 10 лет или взрослые до 50.
Есть несколько факторов, которые провоцируют развитие рассекающего остеохондрита коленного сустава, таранной кости и т.д.
- Наследственность.
- Сбои в процессе окостенения.
- Закупорка кровеносных сосудов, которые снабжают кровью тот или иной участок костной ткани.
- Расслаивающий остеохондрит локтевого сустава развивается при занятиях теннисом, стрельбой, толканием ядра, борьбой и другими подобными видами спорта.
Болезнь Кенига у маленьких детей является следствием нарушений в развитии костной и хрящевой ткани.
Стадии развития заболевания
Болезнь (остеохондрит) Кенига проходит четыре стадии развития.
В самом начале, на первой стадии, хрящевая ткань становится мягче, но еще не имеет четко очерченных границ. При рентгенологическом исследовании врач видит уплотнение в форме овала. От здоровых участков кости оно отделяется светлой полосой. Эта стадия протекает практически бессимптомно. Человек испытывает незначительный дискомфорт, который часто списывается на усталость.
Для второй стадии развития рассекающего остеохондрита медиального мыщелка, надколенника и других суставов характерно появление у повреждения четких границ. Хрящ при этом все еще неподвижен. Рентген показывает повреждение замыкательных пластин. В суставе начинается воспаление, которое проявляется болью и увеличением его в размере.
На третьей стадии хрящ еще связан с костью, однако он уже начинает перемещаться в сторону. Пациент чувствует скованность при движении, хруст и боль.
На последней , четвертой стадии хрящ окончательно меняет свое местоположение и оказывается в суставной сумке. При рентгенологическом исследовании можно увидеть отделившийся элемент, его вид, форму и размеры. Эти параметры напрямую зависят от того, как долго хрящ находится в полости.
При четвертой стадии заболевания степень выраженности симптомов увеличивается. Боль становится сильнее.
Симптомы и диагностика болезни Кенига
Как сказано выше, симптомы могут отличаться в зависимости от стадии развития остеохондропатии. Но есть и несколько общих.
- Как и при артрозе, появляется ноющая боль и дискомфорт, усиливающийся при движениях или любой другой нагрузке на сустав. Чаще всего больной ощущает их по вечерам. С течением времени эти проявления боли становятся лишь сильнее.
- Отеки и слабая боль при прикосновении.
- Уменьшение размера мышечной ткани или атрофия, вызванная низким уровнем нагрузки на поврежденный сустав.
- Как только отделится хрящ, человек начинает слышать хруст. Это обусловлено затрудненным скольжением поверхностей сустава. Хруст характерен также и для артроза.
- Сустав теряет возможность полностью сгибаться и разгибаться. Сначала это является следствием повышенного мышечного тонуса. На последних же стадиях развития болезни это признак того, что произошли изменения в месте соединения костей.
- За счет скапливания жидкости сустав увеличивается в размерах. Особенно это заметно при поражении колена, локтя, запястья и т.д. В более крупных суставах увидеть синовит можно только с помощью обследования.
- Человек испытывает неприятные ощущения при ходьбе. Они ослабевают, стоит ему повернуть ногу наружу. Если повернуть ее внутрь, болевые ощущения станут сильнее.
При появлении одного или нескольких симптомов, рекомендуется немедленного обращаться к врачу. Своевременная помощь позволит избежать осложнений, например, артроза.
Чтобы доказать или опровергнуть наличие заболевания, врач назначает проведение диагностических мероприятий. Самое популярное – рентген. Он позволяет выявить омертвевший участок ткани. У этого метода диагностики есть один недостаток , если участок некроза небольшой, он может быть незаметным.
Определить болезнь Кенига еще на ранних этапах развития помогает сцинтиграфия. Во время процедуры в организм пациента вводится специальное радиоактивное вещество, которое имеет способность скапливаться в костной ткани. Далее, используя камеры, врач обследует суставы и скелет в целом. Поврежденные участки будут заметно выделяться.
Достоверную информацию можно получить и с помощью артроскопии. Этот метод диагностики позволяет увидеть не только повреждение, но и его размеры, а также стадию развития. По такому же принципу работает и компьютерная томография или КТ.
[attention type=yellow]МРТ при остеохондропатии проводится с введением контрастного вещества. Оно вводится или в вену, или непосредственно в сустав. Исследование основано на различающейся способности здоровых и больных тканей накапливать введенный раствор. МРТ отличается высоким уровнем информативности и показывает не только размеры повреждения, но и расстояние, на которое сместился хрящ.
[/attention]Обследовать сустав также можно, используя эндоскоп или с помощью УЗИ. По результатам обследования будет назначено лечение.
Лечение рассекающего остеохондрита
То, как врач будет лечить остеохондрит, зависит от возраста пациента, стадии развития болезни и его формы. Лечение преследует две цели. Первая – устранить боль и восстановить поврежденный сустав. Вторая , остановить его дальнейшее разрушение.
Все лечебные мероприятия делятся на консервативные и оперативные. Консервативные предполагают прием медикаментозных препаратов, проведение физиотерапевтических процедур, ЛФК и т.д. Оперативные назначаются в том случае, когда первый вид не принес желаемых результатов.
Детям с болезнью Кенига показано консервативное лечение. Операции делают крайне редко. Лечением данного заболевания занимается врач-ортопед.
Консервативное лечение
Традиционное лечение болезни Кенига начинается с полной иммобилизации поврежденного сустава. Больному придется отказаться от спорта и приобрести костыли, которые защитят ногу от нагрузки во время ходьбы. Обездвижить сустав помогут гипс или ортез.
Далее, как и при артрозе суставов, идет прием медикаментозных препаратов. Обычно это нестероидные противовоспалительные средства и витамины группы B, C. Лекарства устраняют воспалительный процесс и боль, а также приводят в норму процесс циркуляции крови в поврежденной области.
Одновременно с приемом лекарственных препаратов показано проведение физиопроцедур. Обычно врач назначает прогревания или магнитотерапию. Они нормализуют обмен веществ и восстанавливают структуру поврежденных клеток.
Если перечисленные методы лечения оказались неэффективными, доктор принимает решение о проведении операции.
Хирургическое вмешательство
Оперативное лечение болезни Кенига проводится в нескольких случаях. Во-первых, это ее прогрессирование. Во-вторых, отделение части хрящевой ткани даже при проведении консервативной терапии. И в- третьих, это возраст, когда кости полностью сформированы.
Болезнь Кенига коленного сустава предполагает проведение двух видов операции: возвращение отделившегося элемента на его место или его полное удаление. Во втором случае показана хондропластика или восстановление поврежденных участков хряща.
[attention type=red]После операции суставу обеспечивают неподвижность, но постепенно увеличивают оказываемую на него нагрузку.
[/attention]Хирургическое вмешательство, проведенное на первых стадиях развития болезни, улучшает состояние 80% пациентов.
ЛФК
Как и при артрозе, улучшить состояние поможет лечебная физкультура. Она преследует несколько целей. Первая – улучшить процесс циркуляции крови в поврежденном суставе. Вторая – обеспечить поступление достаточного количества питательных веществ. И третья – поддерживать тонус мышц, которые могли ослабнуть в результате обездвиженности сустава.
ЛФК – хорошая возможность позаботиться об активности мышц и связок, не нагружая при этом сам сустав. Комплекс упражнений в каждом конкретном случае определяется лечащим врачом. Самолечение может только ухудшить течение болезни.
Профилактика
Профилактические мероприятия позволяют защитить себя от развития болезни Кенига и связанных с ней осложнений. В первую очередь они предполагают своевременную терапию любых заболеваний опорно-двигательного аппарата. Как только в суставах появляется дискомфорт или неприятные ощущения, необходимо без промедления идти к врачу.
Также важно контролировать свой вес. Для этого необходимо заниматься спортом и правильно питаться. В меню всегда должны быть продукты с большим содержанием витаминов и минералов.
Болезни Кенига подвержены практически все суставы человеческого организма. Но чаще всего страдают колени, поскольку на них оказывается наибольшая нагрузка. Помимо сильной боли, заболевание проявляется в отеках, хрусте и ограничении подвижности. Своевременное лечение поможет избежать осложнений и вернуть суставам функциональность.
Источник: https://prosustavs.ru/rassekayushhij-osteohondrit-tarannoj-kosti-golenostopnogo-sustava.html
Рассекающий остеохондрит
Рассекающий остеохондрит – это асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и смещается в полость сустава, образуя свободно лежащее внутрисуставное тело.
В основном страдает мыщелок бедренной кости, хотя возможно также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава. Заболевание проявляется незначительными болями в суставе. Со временем боли усиливаются. После формирования суставной мыши возникают блокады, замыкание и похрустывание в пораженном суставе.
На начальных стадиях у детей достаточно эффективно консервативное лечение. После отделения участка хряща необходима операция.
M93.2 Рассекающий остеохондрит
Рассекающий остеохондрит (болезнь Кенига) – достаточно редкое заболевание, сопровождающееся отделением участка хряща и перемещением его в полость сустава с образованием «суставной мыши». В основе процесса лежит асептический некроз. Чаще всего страдает коленный сустав (хрящ отделяется от мыщелка бедренной кости), но возможно и поражение других крупных и средних суставов конечностей.
Болеют преимущественно молодые спортсмены. Заболевание может возникнуть в любом возрасте, однако подавляющее число пациентов – люди, не достигшие 50 лет. Еще один вариант болезни – ювенильный рассекающий остехондрит, который развивается у детей младше 9-10 лет.
Многие специалисты полагают, что рассекающий остеохондрит у детей и у взрослых – это два разных заболевания со сходными симптомами, поскольку прогноз в этих случаях сильно отличается. У детей болезнь заканчивается полным выздоровлением.
У взрослых дефект хряща не восстанавливается, а посттравматический артроз может развиться даже после квалифицированного, адекватного лечения, включающего в себя операцию по удалению суставной мыши.
Рассекающий остеохондрит
Большинство специалистов полагает, что причиной развития болезни являются незначительные повторные травмы, обусловленные интенсивными физическими нагрузками. Однако в ряде случаев болезнь возникает у людей, которые не имеют отношения к спорту, и при отсутствии других факторов риска. Если заболевание развилось без видимых причин, такую форму рассекающего остеохондрита называют криптогенной.
В норме суставные поверхности костей покрыты плотным, упругим и гладким гиалиновым хрящом. Это позволяет костям беспрепятственно скользить друг относительно друга при движениях. При рассекающем остеохондрите в небольшом сосуде, питающем участок кости, возникает тромбоз. Питание расположенного над этим участком хряща нарушается, формируется зона асептического некроза.
Со временем некротизированный хрящ отслаивается и попадает в сустав, образуя «суставную мышь» — свободно лежащее внутрисуставное тело, которое перемещается по суставу и, попадая между поверхностями костей при движениях, может вызывать блокады. Поврежденный участок теряет свою гладкость, становясь причиной перегрузок и дальнейшей травматизации сустава. В результате может развиться остеоартроз.
В травматологии и ортопедии выделяют четыре стадии заболевания:
- 1 стадия – дискомфорт и неясные незначительные боли без четкой локализации. На рентгенограмме выявляется овальное некротизированное тело, отделенное полоской просветления от здоровой кости.
- 2 стадия – умеренные боли в суставе, явления синовита. Полоса просветления на рентгеновских снимках становится шире. Целостность замыкательной пластинки на поврежденном участке нарушается.
- 3 стадия – боли, похрустывание и «заедание» сустава. Возможны блокады. На рентгенограммах выявляется некротизированный участок, частично отделившийся от кости.
- 4 стадия – боли усиливаются, однако блокады становятся более редкими. Отмечается нарастание синовита. На рентгеновских снимках обнаруживается полностью отделившееся внутрисуставное тело.
Симптомы болезни одинаковы и у детей, и у взрослых пациентов. Вначале в суставе появляется незначительная ноющая боль или неприятные ощущения, усиливающиеся при нагрузке и движениях. Со временем боли усиливаются, возможен небольшой отек и нерезкая болезненность при пальпации.
После того, как некротизированный участок отслоился и превратился в суставную мышь, пациенты начинают предъявлять жалобы на хруст и ощущение «заедания» при движениях, обусловленные наличием препятствия при движениях суставных поверхностей друг относительно друга. Возможны блокады – состояния, при которых сустав во время движения «заклинивает».
Блокада сопровождается резкой острой болью, движения невозможны.
Диагноз выставляется на основании истории болезни, жалоб пациента, данных физикального обследования и дополнительных исследований. Самым доступным, недорогим и, как следствие, популярным способом инструментальной диагностики является рентгенография. В ряде случаев участок некротизированной кости виден на рентгенограмме.
[attention type=green]Однако следует учитывать, что область некроза невелика в ряде случаев может не отображаться на снимках. Поэтому отсутствие изменений на рентгенограмме не является основанием для исключения диагноза рассекающий остеохондрит.
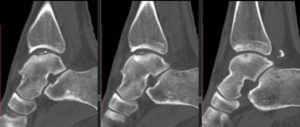
[/attention]Альтернативными, более точными способами инструментальной диагностики являются радиозотопное сканирование костей, КТ сустава и магнитно-резонансная томография, позволяющие выявлять расслаивающий остеохондрит на самых ранних стадиях.
МРТ коленного сустава. Рассекающий остеохондрит медиального мыщелка бедренной кости, стадия отграничения.
Лечение рассекающего остеохондрита осуществляется врачами-ортопедами и может быть как консервативным, так и оперативным. Выбор тактики лечения осуществляется с учетом формы и стадии рассекающего остеохондрита.
Хирургическое лечение
Хирургическое вмешательство проводится после отделения участка хряща и формирования свободного внутрисуставного тела.
В ходе операции суставная мышь удаляется либо, если дефект суставной поверхности находится в функционально важной зоне, фиксируется специальными металлическими фиксаторами. Основной целью при этом является восстановление конгруэнтности сустава.
Кроме того, для восстановления суставной поверхности может использоваться аллотрансплантат (кусочек трупной кости, обработанной с применением специальной технологии).
В настоящее время разрабатываются и постепенно внедряются в клиническую практику новые методики хирургического лечения рассекающего остеохондрита, в том числе – туннелизация кости с последующим введением жидкости, способствующей восстановлению хрящевой и костной ткани, а также имплантация в пораженную зону собственных хрящевых клеток пациента, взятых на другом участке.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/osteochondritis-dissecans