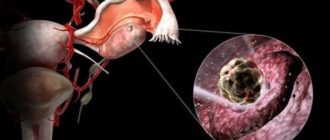
Обследование при бесплодии

Если зачатие не наступило в течение года регулярной половой жизни без использования контрацепции, то у пары констатируют бесплодие. Естественно, сразу возникает множество вопросов: к кому обращаться, какое обследование проходить при бесплодии, чтобы выяснить причину и начать лечение. См. «Причины бесплодия у женщин и мужчин«.
Главное, что нужно знать: бесплодна пара, а не конкретно женщина или мужчина, поэтому обследование нужно проходить обоим. Обращаться лучше в специальную клинику по лечению бесплодия или в государственные центры репродукции человека, которые есть в крупных городах.
На первый приём нужно приходить вместе, взяв с собой все предыдущие анализы, данные УЗИ и так далее. Сначала проводится опрос (сбор данных о здоровье обоих супругов, перенесенных заболеваниях, оперативных вмешательствах), а затем физический осмотр мужчины и женщины.
Сбор анамнеза и осмотр позволяет правильно определить тактику обследования. Инвазивные и сложные обследования, например, лапароскопия, гистероскопия, обычно проводятся после других исследований.
Также существуют алгоритмы обследования при бесплодии, которые позволяют как можно быстрее найти причину отсутствия беременности и приступить к лечению.
Обследование мужчины на бесплодие
Обследование мужчины включает опрос с упором на системные заболевания и воздействия, тазовые или паховые операции и физический осмотр. Некоторые патологии можно определить или заподозрить уже при осмотре, например, варикоцеле (расширение вен яичка) или крипторхизм (неопущение яичек в мошонку).
Затем мужчина должен сдать анализ спермы (спермограмму) и если она в норме, то на этом обследование мужчины заканчивается. При отклонениях в спермограмме, даже незначительных, рекомендуется сдать анализ ещё раз, лучше всего через два-три месяца.
Если спермограмма не идеальная, нужна консультация андролога — врача, который занимается вопросами мужского репродуктивного здоровья. Андролог назначает дальнейшее обследование.
[attention type=yellow]При низкой концентрации сперматозоидов рекомендуется анализ на тестостерон и ФСГ (фолликулостимулирующий гормон) и в зависимости от результатов нужно определить тактику дальнейшего обследования.
Если определяется высокий уровень ФСГ и низкий или нормальный уровень тестостерона — предлагается генетическое консультирование, анализ на микроделеции (выпадение определённых участков) Y хромосомы.
Например, уменьшенное количество сперматозоидов и нормальный объём спермы наблюдается при синдроме Клайфельтера — генетическом заболевании, при котором наблюдаются гормональные нарушения и бесплодие.
При пониженном ФСГ и тестостероне можно подозревать заболевания гипофиза (отдела промежуточного мозга), поэтому рекомендуется проверить уровень пролактина и сделать МРТ. Если обнаруживается патология, в основном назначается лекарственная терапия.
При нормальных уровнях гормонов и нормальном размере яичек рекомендуется биопсия яичка. Биопсия яичка — это забор ткани для дальнейшей диагностики бесплодия, а также для получения сперматозоидов для ЭКО.
Если результат спермограммы — низкий объём спермы, то рекомендуется постэякуляторный анализ мочи (анализ мочи после семяизвержения). При некоторых заболеваниях часть спермы после эякуляции попадает в мочевой пузырь.
При нарушении эякуляции и низком объёме спермы также могут быть рекомендованы УЗИ органов малого таза, мошонки и щитовидной железы.
[attention type=red]Мужской фактор бесплодия лечится с помощью медикаментов и хирургически, например, при варикоцеле или непроходимости семявыводящих протоков. Иногда используются такие методы как промывка и сгущение спермы. Отказ от вредных привычек часто улучшает качество спермы.
[/attention]Для улучшения качества спермы также назначаются такие добавки как цинк, витамин Е, L-карнитин (природное вещество, участвует в обмене веществ).
Женское бесплодие: обследование
Обследование женщины на бесплодие начинается с опроса: история менструаций, контрацепция, предыдущие беременности, их исход (роды, аборты, выкидыши), использование лекарств, профессиональное облучение, вредные привычки, операции на репродуктивных органах и инфекции органов малого таза.
Затем проводится физический осмотр с оценкой телосложения, подсчётом индекса массы тела, а также осмотр молочных желез и гинекологический осмотр. На основании этих данных доктор назначает дополнительное обследование и лабораторные тесты.
Примерный алгоритм обследования при женском бесплодии включает следующие исследования.
1. Оценка овуляции. Базальная температура тела не считается надёжным признаком овуляции и не рекомендуется для оценки овуляции при бесплодии.
У женщин с регулярным циклом овуляция обычно происходит, но для её подтверждения проводят анализ крови на прогестерон на 21 день цикла (при 28 дневном цикле). Если цикл нерегулярный или больше (меньше) 28 дней, то анализ проводится за 7 дней до предполагаемой менструации.
Фолликулометрия (УЗИ репродуктивных органов на протяжении цикла) считается слишком дорогостоящим и занимающим много времени методом и считается нецелесообразном для рутинной оценки овуляции.
При отсутствии овуляции нужно провести дополнительное обследование: анализы крови на ФСГ (обычно на третий день цикла), экстрадиол, пролактин, ТТГ (гормон щитовидной железы). Такие причины бесплодия как гиперпролактинемия (повышенное содержание пролактина, подавляющего овуляцию) и нарушения работы щитовидной железы хорошо поддаются коррекции, что позволяет восстановить фертильность женщины.
Иногда нарушения овуляции происходят вследствие низкой массы тела и чрезмерных физических нагрузок или, наоборот, лишнего веса. Таким женщинам рекомендуется достичь нормальной массы тела, изменить образ жизни, чтобы добиться восстановления овуляторных циклов. Также могут применяться препараты для индукции овуляции.
[attention type=green]Если по результатам анализов подозревается овуляторная недостаточность, то дополнительно могут проводится: тест на кломид (измерение ФСГ до и после стимуляции овуляции), подсчёт антральных фолликулов (размером 2-8 мм) с помощью УЗИ, анализ уровня антимюллерового гормона. Женщины с овуляторной недостаточностью могут забеременеть только с донорством яйцеклеток и оплодотворением в пробирке.
[/attention]2. Оценка проходимости труб и состояния матки.
Оценка матки и труб проводится после подтверждения факта овуляции с помощью: гистеросальпингографии, гистероскопии, лапароскопии. Иногда перед выбором метода оценки маточных труб проводится анализ на антитела к хламидиям — простой тест для прогнозирования наличия заболеваний труб.
Гистеросальпингография — это минимально инвазивное вмешательство для скрининга структурных аномалий матки и проходимости труб. Если нет явных факторов закупорки труб, то применяется гистеросальпингография — рентгеновское исследование, при котором в матку вводится контрастное вещество и делаются рентгеновские снимки.
Женщинам с факторами риска закупорки труб (эндометриоз, внематочная беременность, инфекции органов малого таза) рекомендуется гистероскопия или лапароскопия, так как эти исследования более чувствительны и позволяют одновременно лечить некоторые патологии.
Гистероскопия — малоинвазивная операция, при которой специальный прибор вводится в полость матки и проводится осмотр, а при необходимости и устранение спаек, удаление миомы или полипов, рассечение маточной перегородки. При подозрении на патологию, хронический эндометрит или неоплазию, проводится биопсия эндометрия (взятие кусочка внутренней выстилки матки для анализа).
Лапароскопия — хирургический метод, при котором осматривается наружная часть матки и фаллопиевы трубы, одновременно можно провести лечение, а именно, устранение очагов эндометриоза, иссечение спаек, реконструкцию (пластику) маточных труб и так далее.
Лапароскопия является инвазивным вмешательством и может тоже приводить к образованию спаек. Прежде чем назначить инвазивный метод обследования, доктор должен взвесить все «за» и «против».
3. Оценка шеечного фактора бесплодия.
Для оценки шеечного фактора бесплодия обычно применяют посткоитальный тест, который позволяет определить, как ведут себя сперматозоиды в слизи шейки матки. Если слизь очень вязкая, то сперматозоидам трудно проникнуть через неё в шейку матки. Если среда слишком кислая, то сперматозоиды теряют свою активность.
Посткоитальный тест проводится примерно на 14 день менструального цикла (может позже или раньше в зависимости от длины цикла) и заключается в том, что через 8-12 часов после полового акта без применения средств предохранения врач берёт на анализ шеечную слизь у женщины специальной пипеткой. Затем специалист оценивает консистенцию, РН слизи и количество сперматозоидов в ней.
Шеечный фактор редко является единственной причиной бесплодия. Кроме того, оценка цервикальной слизи не отличается большой точностью. Сейчас считается, что посткоитальный тест обладает слабой прогностической ценностью в диагностике бесплодия.
Не помогают в лечении бесплодия такие анализы как: тест на ТОРЧ инфекции, гистологическое исследование эндометрия. Анализы на антиспермальные тела также не имеют особой ценности в диагностике бесплодия.
[attention type=yellow]Если у женщины проходимые трубы, нет нарушений овуляции, нет заболеваний и аномалий матки, а у мужчины хорошая спермограмма, то обычно говорят о необъяснимом бесплодии. Такой паре может быть рекомендована индукция овуляции с внутриматочной инсеминизацией (сперматозоиды вводятся непосредственно в матку в нужный день цикла) в течение 3-4 циклов.
[/attention]Если беременность всё равно не наступает, рассматривается вопрос применения экстракорпорального оплодотворения. Если при нарушениях овуляции консервативные методы лечения не дают эффекта, также решается вопрос применения вспомогательных репродуктивных технологий.
Известно, что при бесплодии время работает против нас, то есть возраст является одним из основных факторов ухудшения фертильности. Поэтому, если семейная пара регулярно живёт половой жизнью, не предохраняется и беременность не наступает в течение одного года, то нужно обращаться к специалистам.
Более раннее обследование при бесплодии нужно пройти, если женщина старше 35 лет, у неё аменорея (отсутствие овуляции) или олигоменорея (редкие менструации) или есть факторы повреждения маточных труб (внематочная беременность, инфекции и операции органов малого таза).
Источник: https://nashy-detky.com.ua/beremennost/planirovanie-beremennosti/besplodie/obsledovanie-pri-besplodii.php
Как определяется бесплодие у женщин

понедельник, ноября 25, 2013 — 14:02
Бесплодие у женщин представляет собой проблему не только медицинскую, но и социальную.
Женское бесплодие имеет тенденцию к росту; в России с каждым годом увеличивается число супружеских пар, которые не могут иметь детей. Давайте коснемся вопросов: в чем причина бесплодия у женщин, как определяется бесплодие у женщин, и какое обследование проводится при бесплодии у женщин. Этот минимум информации необходим, чтобы правильно оценить ситуацию, скоординировать свои действия и не терять время, отпущенное природой для зачатия и вынашивания ребенка.
Бесплодие у женщин (согласно википедии) – это неспособность женщины репродуктивного возраста к воспроизводству потомства.
В чем причина бесплодия у женщин?
Основные причины бесплодия у женщин:
- непроходимость маточных труб, которая является результатом спаечного процесса. В данном случае говорят о женском бесплодии трубного происхождения;
- спаечный процесс в малом тазу, как следствие операций или воспалительного процесса. Спайки могут располагаться между трубой и яичником, что препятствует попаданию яйцеклетки в трубу;
- эндокринные (гормональные) нарушения, как следствие патологии яичников и других желез внутренней секреции (гипоталамуса, гипофиза, щитовидной железы надпочечников). При различных гормональных нарушениях диагностируется гормональное бесплодие у женщин;
- врожденная и приобретенная патология матки: внутриматочная перегородка, двурогая матка, рубцы на матке после операций, эндометрит миома матки, аденомиоз, полипоз;
- эндометриоз, как одна из причин бесплодия у женщин. Очаги эндометриоза образуют спайки, которые вызывают трубно-перитонеальное бесплодие.
Есть еще причины женского бесплодия — это хромосомная патология, которая приводит женщину к стерильности.
Что еще вызывает бесплодие у женщин? В 5-8% случаев наличие иммунологического фактора (антиспермальные антитела) обуславливает иммунологическое бесплодие у женщин.
Причинами психологического бесплодия у женщин является нежелание женщины иметь ребенка из-за страха перед беременностью и родами, нежелания иметь ребенка от данного мужчины и т.д.
Виды бесплодия у женщин
Выделяют абсолютное бесплодие у женщин, которое связанно с необратимыми патологическими состояниями, а это значит, что женщина никогда не сможет стать матерью. Так, у женщины могут отсутствовать яичники, маточные трубы или матка. Относительное женское бесплодие носит временный характер, поддается лечению и при устранении причины женщина может родить ребенка.
Также выделяют степени бесплодия: бесплодие 1 степени у женщин (или первичное бесплодие у женщин) и бесплодие 2 степени у женщин (или вторичное бесплодие у женщин). О первичном бесплодии у женщин говорят в том случае, если женщина вообще не имела беременности. Вторичное бесплодие у женщин это состояние, когда в настоящий момент имеются проблемы с зачатием, а раньше беременность была.
Вторичное бесплодие у женщин встречается в 40% случаев. Самые частые причины вторичного бесплодия у женщин — аборты, спаечный процесс и гинекологические заболевания. Поэтому вторичное бесплодие у женщин рассматривается как осложнение гинекологических заболеваний и хирургических вмешательств. Вторичное бесплодие у женщин чаще связанно с трубным фактором или перитонеальным.
Женское бесплодие: симптомы
Симптомы бесплодия у девушек обращают на себя внимание в период полового созревания: врожденная патология половых органов, позднее начало менструаций, длительный менструальный цикл, скудные и не регулярные месячные. Симптомы бесплодия у девушек можно заподозрить по отставанию в физическом (недостаточный вес) и половом развитии.
Первые признаки бесплодия у женщин – нарушение менструального цикла. Это скудные или обильные, нерегулярные и чрезмерно болезненные месячные.
К признакам бесплодия у женщин относится появление угревой сыпи, жирная кожа — это указывает на избыток мужских гормонов. Признаки женского бесплодия проявляются в изменении волосяного покрова.
Избыточный рост волос на подбородке, груди может свидетельствовать об избытке мужских половых гормонов. Недостаточный рост волос на лобке и в подмышечных впадинах будет отмечаться при снижении уровня эстрогенов. Признаками женского бесплодия является выделение молока у некормящих женщин.
Повышенное содержание гормона пролактина подавляет овуляцию, поэтому наступает бесплодие.
Поскольку бесплодие у женщин вызывается разными патологическими состояниями, то в клинической картине будут доминировать определенные симптомы.
[attention type=red]Так, синдром поликистозных яичников отсутствием месячных и овуляций, ожирением, гипертрихозом. При эндометриозе женщина жалуется на болезненные месячные.
[/attention]Симптомы основного заболевания, которые является причиной бесплодия у женщин, облегчает дифференциальную диагностику и установление окончательного диагноза.
Как определить бесплодие у женщин. Диагностика бесплодия у женщин
Диагностика женского бесплодия начинается с опроса и сбора сведений о гинекологическом здоровье женщины.
Для диагностики женского бесплодия важен характер менструальной функции: время прихода первой менструации, регулярность, продолжительность и болезненность менструаций, наличие выделений из молочных желез.
В диагностике женского бесплодия важно наличие и количество беременностей, если они были и как они протекали. Выясняются перенесенные инфекционные и гинекологические заболевания у женщины и наследственный фактор у матери.
Как проверить бесплодие у женщин? Из функциональных тестов на бесплодие у женщин самыми распространенными являются:
- анализ базальной температуры, что позволяют оценить функцию яичников и наличие овуляции;
- определение цервикального индекса, который отражает насыщенности организма эстрогенами;
- посткоитальный тест для изучения активности сперматозоидов содержимом шейки матки, а также для определения антиспермальных тел.
Анализ на бесплодие у женщин обязательно предполагает исследование содержания гормонов в крови и моче.
При проверке на бесплодие у женщин информативны следующие гормональные исследования: ДГЭА-С и 17- кетостероидов в моче, пролактина, тестостерона, тиреоидных гормонов, кортизола, прогестерона фолликулостимулирующего, лютеинизирующего гормонов, эстрадиола в плазме крови.При бесплодии особое значение имеет обследование на половые инфекции.
При спаечной непроходимости труб показано проведение гистеросальпингоскопии. В комплекс диагностических мероприятий входит также проведение кольпоскопии.
Для уточнения состояния эндометрия назначается диагностическое выскабливание полости матки и гистероскопия. Гистероскопическое исследование проводится под общим наркозом.
Врач осматривает внутреннюю поверхность матки и производит забор ткани для гистологического анализа. Лапароскопия — осмотр органов и полости малого таза через микроразрез.
Лапароскопия и гистероскопия при бесплодии проводится с диагностической или лечебной целью.
Женское бесплодие трубного происхождения
Трубная форма бесплодия возникает, если имеются препятствия для продвижения яйцеклетки по маточным трубам.
К женскому бесплодию трубного происхождения приводит непроходимость маточных труб, как следствие воспалительного процесса труб, поскольку сальпингит часто заканчивается спаечным (слипчивым) процессом.
Женское бесплодие трубного происхождения отмечается после хирургического удаления трубы по поводу внематочной беременности или гнойного процесса в трубе.
Эндокринное бесплодие у женщин (гормональное бесплодие у женщин)
Гормональное бесплодие у женщин возникает на фоне синдрома поликистозных яичников или истощения яичников, травм или заболеваний гипоталамо-гипофизарной области. К эндокринному бесплодию у женщин могут приводить нарушения обменных процессов и стресс. Ключевым моментом этой формы бесплодия является поломка механизма овуляции. Для эндокринного бесплодия у женщин характерна ановуляция.
Лечение женского бесплодия
Решение вопроса о лечении женского бесплодия принимается после оценки результатов обследований и установления причин бесплодия.
При эндокринной форме бесплодия у женщин проводится коррекция гормональных расстройств, поэтому основой медикаментозного лечения является гормональная терапия.
Женщине подбирается гормональное лечение, а процесс лечения контролируется по динамике содержания гормонов в крови.
[attention type=green]При трубно-перитонеальной форме бесплодия лечение направлено на восстановление проходимости маточных труб. Операцию проводят при помощи лапароскопии.
[/attention]При эндометриозе с помощью лапароскопической коагуляции удаляют патологические очаги. Результат лапароскопии закрепляется курсом медикаментозной коррекции гормонального фона. Иммунологическое бесплодие у женщин преодолевают путем искусственной инсеминации спермой мужа, минуя иммунный барьер цервикального канала.
Профилактика женского бесплодия
Уместно будет сказать о профилактике мужского и женского бесплодия, поскольку мужское бесплодие наблюдается в 50% случаев бесплодных браков.
В профилактике мужского и женского бесплодия ведущее место занимает профилактика и своевременное лечение воспалительных заболеваний мочеполовой системы, как главной причины бесплодия. Особенно это касается заболеваний, передающихся половым путем.
Особое значение имеет соблюдение основных правил гигиены и гигиены половой жизни. Именно наличие беспорядочной половой жизни, частая смена партнеров и половые акты без применения средств защиты приводят к возникновению заболеваний половой сферы.
Профилактика женского бесплодия заключается в профилактике гинекологических заболеваний, поэтому недопустимо ведение половой жизни во время менструации, самовольное принятие противозачаточных средств, спринцевания химическими средствами. Не стоит забывать о последствиях абортов, как основной причине бесплодия.
Тема «бесплодие у женщин» часто поднимается на форуме. Как вы сами понимаете, информацией зачастую делятся лица, не имеющие медицинского образования. Посещая форум «женское бесплодие», нельзя заниматься самолечением и «пробовать на себе» предлагаемые рецепты. Чтобы более полно ознакомиться с интересующей вас темой, можно почитать реферат на тему «бесплодие женское», написанный специалистом.
Женское бесплодие является столь злободневной проблемой для некоторых семейных пар, что они предпринимают любые возможности лечения: от медицинских, например, лечение женского бесплодия в Израиле, до обращения с просьбами и молитвами к высшим силам.
Известно о существовании на земле «мест силы», побывав в которых человек поправляет свое здоровье. Сила этих мест часто связана с необыкновенными природными явлениями. А храмы и монастыри дают силу «намоленных» мест.
Таким местом является Муромский женский монастырь, который посещают женщины, имеющие диагноз бесплодие и мечтающие стать матерью.
Считается, что паломницы, припадающие к мощам святых Петра и Февронии в этом монастыре, получают исцеление от бесплодия.
Бесплодие, женское бесплодие
Источник: https://www.probirka.org/zhenskoe-besplodie/6095-kak-opredelyaetsya-besplodie-u-zhenschin
Как можно точно определить бесплодие у женщины
Женское бесплодие – это патологическая неспособность к воспроизводству потомства. Эта проблема не только медицинского характера, но и социального.
К сожалению, количество супружеских пар, которые хотят стать родителями и не могут это осуществить, увеличивается с каждым годом.
В этой статье мы подробно рассмотрим, как определить бесплодие у женщины, чтобы понять, на основании каких обследований ставится такой диагноз.
Характеристика и виды бесплодия
Для начала коротко о видах бесплодия. Врачи диагностируют бесплодие в тех случаях, когда женщина живет регулярной половой жизнью без применения методов контрацепции и не беременеет на протяжении одного года и более. Выделяют абсолютное и относительное бесплодие.
В первом варианте речь идет о невозможности зачатия вследствие анатомических нарушений, например, полное отсутствие яичников, фаллопиевых труб и другие аномалии. Это означает, что женщина никогда не сможет стать матерью, без ЭКО. Во втором случае беременность возможна, но только после устранения причин, которые препятствуют ее наступлению.
[attention type=yellow]Бесплодие также может быть первичным (зачатия не было ни разу) и вторичным (не наступление повторной беременности). В 60% случаев это происходит по вине расстройств женского здоровья, как физического, так и психологического. Чтобы выбрать верную тактику лечения необходимо максимально правильно установить причины патологии.
[/attention]Для точного определения бесплодия у женщины она должна пройти обследование одновременно со своим партнером.
Обследование, как правило, в обязательном порядке проходят оба половых партнера.
Причины женского бесплодия
Женский организм – это очень сложная многоуровневая система, которая выходит из строя под воздействием тех или иных факторов. Наиболее распространенные и известные причины бесплодия у представительниц слабого пола:
- Спаечные процессы в маточных трубах, которые приводят к непроходимости последних.
- Спаечные процессы в других областях малого таза, например, между фаллопиевой трубой и яичником, что препятствует дальнейшему продвижению яйцеклетки. Такое явление обычно наблюдается после оперативного вмешательства или воспаления.
- Серьезное женское заболевание – эндометриоз, которое провоцирует трубно-перитонеальное бесплодие.
- Туберкулезное поражение органов половой системы.
- Гормональные нарушения – патологии щитовидной железы, гипоталамуса, надпочечников и др.
- Рубцы на матке, возникшие на фоне перенесенных хирургических операций, например, кесарево сечение, или вследствие частых абортов.
- Миома матки.
- Присутствие внутриматочной перегородки.
- Бактериальные и венерические инфекции (хламидиоз, сифилис, гонорея).
- Доброкачественные новообразования (миома).
- Системные аутоиммунные заболевания.
Обязательно посмотрите это короткое, но очень полезное видео от врача репродуктолога о причинах бесплодия у женщин:
Нередки случаи с психологическим видом бесплодия, когда у женщины беременность не наступает только потому, что она не желает ее из-за страха перед тяжелыми родами, боязни потери привлекательности или попросту отсутствия привязанности к половому партнеру. Либо, наоборот, при маниакальном желании родить ребенка, которое стало навязчивой идеей. Подобными проблемами занимаются врачи психотерапевты.
Реже встречаются хромосомные патологии, которые приводят к невозможности наступления зачатия.
Такое бесплодие называют иммунологическим, поскольку женский организм формирует специальные антитела, уничтожающие сперматозоиды. Существует ряд и других факторов, мешающих женщине стать матерью.
Например, возрастные изменения в организме, частые стрессы, избыточная или недостаточная масса тела и т.д.
Симптомы бесплодия у женщины
Ранние признаки бесплодия нередко определяются уже в подростковом и в юном возрасте. На рассматриваемую патологию могут указывать следующие явления:
- Позднее или раннее начало менструальных кровотечений;
- Отставание в физическом развитии, недостаточный вес;
- Болезненные месячные;
- Долгий менструальный цикл;
- Нерегулярные месячные и др.
Что касается девушек и женщин репродуктивного возраста, то у них помимо различных нарушений менструального цикла возникают и другие симптомы:
- Появление прыщей и угревой сыпи, оволосение груди и лица – это следствие переизбытка мужских гормонов.
- Недостаточный рост волос подмышками и на лобке наблюдается при снижении выработки женских гормонов эстрогенов.
- Повышение концентрации пролактина (выделение молока из груди не кормящих) подавляет процесс овуляции, в результате чего беременность становится невозможной.
В общем, бесплодие не имеет ведущего признака, и в большинстве случаев протекает бессимптомно.
Иногда на него указывают лишь косвенные факторы. Клиническую картину и причины обычно устанавливают в процессе сбора анамнеза, гинекологического осмотра и различных инструментальных и лабораторных видов диагностики.
Методы диагностики патологии
Для точной диагностики нужно провести много исследований. К этому нужно быть готовой, запастись терпением и деньгами.
Обследование пациентки, как правило, начинается со сбора анамнеза. Врач задает множество вопросов, чтобы установить все вероятные причины, по которым женщина не может забеременеть. Остальные диагностические методики:
- физикальное обследование;
- лабораторные анализы;
- инструментальные виды обследования;
- функциональные тестирования;
- хирургические методы.
Сбор анамнеза
Диагностика всегда начинается с беседы между доктором и пациенткой с целью сбора следующей информации:
- Жалобы на самочувствие.
- Есть ли дети и каково их количество.
- Характер менструальной функции (когда пришли первые месячные, регулярные или нет, какова их продолжительность, насколько болезненны и т.д.).
- Наступали ли ранее беременности, сколько их было и как протекали.
- Имеется ли склонность к гинекологическим патологиям на генетическом уровне.
- Осложнения после родов, выкидышей и абортов.
- Наличие или отсутствие хронических заболеваний.
- Используемые методы контрацепции.
- Сведения о приеме медикаментозных средств.
- Были ли хирургические операции в органах брюшной полости и малого таза.
- Образ жизни, вредные привычки, характер питания.
- Сколько времени длится бесплодие.
Физикальное обследование
Физикальное обследование основывается на сборе анамнеза. Для этого очень важно правильно оценить внешнее состояние пациентки с подозрением на бесплодие.
Данный этап предполагает проведение следующих мероприятий:
- взвешивание пациентки, измерение ее роста;
- подсчет индекса массы тела;
- изучение состояния эпидермиса на наличие угревой болезни, оценка характера оволосения;
- осмотр и пальпация молочных желез;
- кольпоскопия, оценка состояния шейки матки;
- терапевтическое обследование.
Функциональные тестирования
Бесплодие диагностируют также с помощью следующих методик:
- Определение концентрации эстрогена или цервикальный индекс.
- Изучение графика базальной температуры для определения функции яичников и овуляции.
- Посткоитальный тест выявляет наличие антител, атакующих сперматозоиды, а также определяет, насколько они активны в шейке матки.
Лабораторные анализы
Обязательно нужно сдать все анализы, которые назначит врач. Так можно получить достаточно полную картину состояния женской репродуктивной системы.
Для установления верного диагноза и определения точных причин бесплодия очень важны лабораторные исследования. В особенности это анализы на уровень гормонов, для которых женщина сдает кровь и мочу.
- При нарушениях месячного цикла проводится обследование на уровень эстрадиола, пролактина.
- Анализ на лютеинезирующий гормон.
- Анализы на присутствие инфекций, передающихся при половых контактах, например, хламидиоз, герпес, цитомегаловирус и др.
- Исследование влагалищных мазков.
- На пятый или седьмой день цикла назначается анализ на тиреоидные гормоны для оценки их влияния при фолликулярной фазе.
- На двадцатый день цикла проводится исследование крови на уровень прогестерона для установления овуляции и определения характера работы желтого тела.
- Исследование мочи на гормональные вещества.
- Анализ на фолликулостимулирующий гормон.
Во многих случаях врачи рекомендуют сдавать анализы несколько раз для наиболее точных результатов, так как уровень некоторых гормонов варьируется.
Инструментальные и аппаратные методики
Существует несколько основных способов обследования женских репродуктивных органов:
- УЗИ диагностика используется для оценки общего состояния мочеполовой системы, а также для изучения проходимости фаллопиевых труб.
- Рентген легких и туберкулиновые пробы при спаечных процессах, связанных с подозрением на туберкулез.
- При нарушенном менструальном цикле показано МРТ турецкого седла.
- Оценить состояние эндометрия позволяет диагностическое выскабливание.
- Определить наличие эрозии или других патологий шейки матки можно с помощью кольпоскопии.
- Гистеросальпингография предполагает выполнение рентгенографии маточных труб и полости самой матки. Это наиболее информативный вид обследования, с помощью которого выявляются различные заболевания, в том числе эндометриоз, опухоли, спайки и т.д.
Хирургические методы
Хирургическое вмешательство требуется очень редко.
Инвазивные инструментальные обследования назначаются в крайних случаях, когда консервативное лечение не приносит желаемых результатов. Лапароскопия проводится под общим наркозом и предполагает максимально точное изучение органов малого таза. Процедура показана, как для диагностики, так и для лечения бесплодия.
Гистероскопия – это процесс осмотра полости детородного женского органа с помощью оптического прибора, который вводится через влагалище и шейку матки. Осуществляется также под общей анестезией. Этот метод позволяет не только изучить состояние здоровья женщины, но и при необходимости сразу же удалить кисты, полипы и другие патологические наросты.
Лечение
Схема лечения разрабатывается в соответствии с выявленными причинами бесплодия. Если все дело в эндокринных нарушениях, то обычно назначается гормональная терапия. Весь процесс проходит под строгим врачебным контролем. Женщина регулярно сдает кровь для наблюдения за динамикой содержания гормонов в организме.
При непроходимости маточных труб, эндометриозе рекомендована лапароскопическая операция. Для закрепления результатов проводится гормональная коррекция. При иммунологическом бесплодии женщине показана искусственная инсеминация. Процедура предполагает введение в матку спермы мужа с использованием специального катетера.
Для лечения и преодоления бесплодия у женщин существуют несколько вариантов. ЭКО, искусственная инсеминация, гормональное и хирургическое лечение наиболее часто применяемые виды лечения.
Нередко пары прибегают к экстракорпоральному оплодотворению, как к самому эффективному методу лечения бесплодия. Представляет собой довольно сложный процесс, который могут проводить только опытные специалисты в области репродуктологии.
ЭКО можно сделать и бесплатно, об этом читайте здесь.
Профилактика
Чтобы избежать подобных проблем необходимо своевременно купировать воспалительные процессы, обращаться к врачу при ухудшении самочувствия и нарушениях деятельности организма. Большое значение имеет тщательная гигиена половых органов, а также избирательность в выборе сексуальных партнеров.
Беспорядочный образ жизни во многих случаях приводит к заражению венерическими заболеваниями со всеми вытекающими из этого последствиями. Не стоит также забывать и про недопустимость частых абортов, которые и становятся причиной бесплодия у большого количества женщин.
Источник: https://ekobesplodie.ru/besplodie/kak-mozhno-tochno-opredelit-besplodie-u-zhenshhiny
Узи малого таза при планировании беременности: необходимо всем?
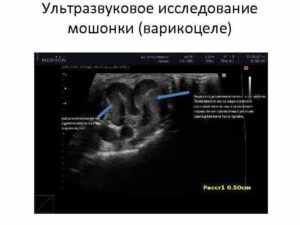
Какие органы находятся в малом тазу и почему так важно их обследовать? Там расположены репродуктивные органы (матка, яичники, маточные трубы), мочевой пузырь и прямая кишка. В связи с тем, что эти структуры расположены в относительно небольшом объеме, патологические изменения в одном органе способны оказывать влияние на функцию соседних.
Нужна ли подготовка к ультразвуковому исследованию органов малого таза?
УЗИ малого таза можно провести двумя способами: через поверхность живота (абдоминальным) и внутривлагалищным (трансвагинальным).
- Для выполнения УЗИ матки и придатков (яичники и маточные трубы) через стенку живота (абдоминально) нужна подготовка: необходим полный мочевой пузырь, для чего рекомендуется за 1–2 часа до процедуры выпить не менее 0,5 л негазированной жидкости. Заполненный мочевой пузырь оттесняет кишечник (который наполнен воздухом), что позволяет увидеть более четкое изображение органов малого таза. Если это не сделать, исследование будет неинформативным. Если периодически вы страдаете нарушениями стула и вздутием, то на протяжении 2 дней до исследования необходимо придерживаться диеты, нормализующей стул, в составе которой не будет газообразующих продуктов. При необходимости посоветуйтесь с врачом, нужно ли принимать какие-нибудь препараты для улучшения стула до исследования.
- Для более детального осмотра яичников и матки применяется внутривлагалищный метод, при котором специальный датчик вводится во влагалище женщины. При таком варианте, наоборот, требуется освободить мочевой пузырь перед исследованием, иначе он «закроет» изображение внутренних половых органов. Перед введением датчика на его сканирующую поверхность наносят звукопроводящий гель и надевают специальную одноразовую латексную насадку или презерватив. Если у вас аллергия на латекс, обязательно сообщите об этом врачу!
В конце исследования обзорно осматривают область прямой кишки и мочевого пузыря. При подозрении на какое-либо отклонение от нормы этих органов женщину направляют на дополнительное обследование.
Когда лучше проводить УЗИ матки и придатков?
Несмотря на то, что УЗИ матки и придатков может проводиться в любой день менструального цикла, при поиске различной патологии для правильного толкования результатов фаза менструального цикла имеет значение.
Так, для профилактического осмотра, а также для выявления очаговых образований (миомы, кисты) в матке и яичниках лучше делать УЗИ матки и придатков сразу после менструации.
Для обнаружения аномалий развития матки (двурогая матка, удвоение, наличие перегородок в матке) и проверки состояния внутреннего слоя матки (эндометрия) лучше выполнять исследование перед менструацией. Иногда может потребоваться повторить УЗИ матки и придатков через несколько дней, например, при эндометриозе и для определения овуляции.
Что покажет УЗИ матки и придатков?
При УЗИ органов малого таза доктор изучает внутреннее строение тела матки, ее шейки, яичников и окружающих их органов (маточные трубы, если изменены (в норме при исследовании они не видны), мочевой пузырь, прилегающие петли кишечника), определяются размеры и форма этих органов, наличие опухолевых образований и кист, обязательно измеряется толщина внутреннего слоя матки (эндометрия), определяются другие возможные изменения, которые могут привести к проблемам на этапе подготовки к зачатию или стать причиной осложнений во время беременности.
Как и зачем делать УЗИ матки
Размеры матки варьируются в зависимости от конституции женщины и ее возраста, в норме они такие: длина 4,5-6,7 см, толщина – 3-4 см, ширина – 5-6,4 см. Если размеры этого органа меньше, говорят об инфантильной (недоразвитой, детской) матке.
Большие размеры бывают при патологических образованиях, воспалительных заболеваниях, беременности или у много рожавших женщин. По ультразвуковой картине четко можно различить два из трех слоев матки – внутренний (эндометрий) и средний (миометрий).
Особое внимание уделяется эндометрию – внутреннему слою матки, который обновляется каждый месяц с приходом менструации и который становится «домом» для плодного яйца при наступлении беременности. Нарушения строения эндометрия невозможно определить ни при гинекологическом осмотре, ни при помощи анализов, а только с помощью УЗИ.
А подавляющее большинство проблем с вынашиванием беременности связано с нарушениями именно этого слоя матки. В норме на УЗИ матки толщина эндометрия зависит от фазы менструального цикла: в норме на 5-7‑й день этот показатель составляет 4-6 мм, на 15-28 день – 7-14 мм. На протяжении всего менструального цикла эндометрий должен быть однородным.
Миометрий (мышечная ткань) тела и шейки матки обеспечивает необходимые сокращения матки. Например, благодаря этому слою наступают месячные и проходит процесс родов. Нормальным считается однородное состояние миометрия без каких-либо образований.
УЗИ рубца на матке после кесарева сечения проводится в обязательном порядке, если женщина планирует стать мамой еще раз. Это необходимо для того, чтобы проверить состояние рубца и прогнозировать риск разрыва матки по нему при последующей беременности и родах.
УЗИ яичников
УЗИ яичников показывает форму, размеры, расположение и строение этого парного органа.
В норме в первые дни менструального цикла в яичнике выявляется несколько фолликулов диаметром 4-6 мм. В середине цикла должен быть виден доминантный фолликул (из него выйдет готовая к оплодотворению яйцеклетка), имеющий размеры 10–24 мм. С ростом доминантного фолликула другие фолликулы уменьшаются.
После овуляции (выхода яйцеклетки) доминантный фолликул «исчезает» или значительно уменьшается в размерах. Затем на том же месте с 12-14-го дня цикла определяется желтое тело, продуцирующее гормон прогестерон. Если происходит оплодотворение и имплантация (прикрепление плодного яйца к стенке матки), желтое тело остается и может выявляться вплоть до 14-й недели беременности.
Все это и увидит доктор при проведении ультразвукового исследования.
УЗИ яичников, проведенное несколько раз на протяжении одного менструального цикла, позволяет судить о репродуктивной функции женщины: образуются ли в ее организме яйцеклетки, происходит ли овуляция, возможно ли прикрепление плодного яйца к внутренней оболочке матки. Однократного исследования бывает недостаточно, если овуляция, например, происходит слишком рано или в конце цикла.
УЗИ маточных труб
УЗИ проходимости маточных труб – отдельный вид исследования, который может производиться только при заполнении матки и труб специальным контрастным веществом. При обычном УЗИ увидеть полную картину состояния труб невозможно, так как их просвет будет не виден.
Поэтому врачи прибегают к специальной методике, позволяющей четко установить проходимость маточных труб. Такое исследование выполняют только при наличии показаний к нему, например, для определения причины бесплодия.
Всем планирующим беременность женщинам оно не проводится, так как не столь безобидно, как обычное УЗИ.
Оптимальное время. Лучше всего эту процедуру выполнять с 5-го по 11-й день менструального цикла (накануне овуляции). Именно в это время шейка матки наиболее расширена, а эндометрий имеет небольшую толщину, что обеспечивает лучший результат исследования.
Подготовка. Так как при исследовании в матку вводится контрастное вещество, то перед его проведением необходимо убедиться в отсутствии риска инфекционных осложнений.
[attention type=red]Для этого накануне женщине рекомендуют сдать общие анализы крови, мочи, гинекологический мазок на флору и анализ на инфекции, передающиеся половым путем (микоплазмоз, хламидиоз, уреаплазмоз). Непосредственно перед проведением процедуры пациентке в обязательном порядке выполняют обработку половых органов антисептиком.
[/attention]В отличие от обычного УЗИ, исследование может быть болезненным, поэтому за полчаса до него назначают спазмолитики и обезболивающие препараты.
Как проводится исследование? Для проведения процедуры пациентка ложится на гинекологическое кресло, во влагалище устанавливаются зеркала, через канал шейки матки вводят тонкий пластиковый катетер.
С помощью вагинального датчика выполняют УЗИ маточных труб, чтобы убедиться в правильном расположении катетера, после чего по нему вводят стерильный раствор, который, продвигаясь по маточным трубам, позволяет увидеть их внутреннюю структуру и наличие в них спаек.
В норме в конце исследования вся жидкость выходит в брюшную полость и скапливается за маткой. Если же она заполнила матку и маточные трубы, не попав в брюшную полость, то это говорит о непроходимости маточных труб.
Какие болезни можно выявить?
С помощью УЗИ органов малого таза можно выявить различные патологические процессы органов репродуктивной системы у женщин:
- Врожденные аномалии развития матки и влагалища выявляются у 3% женщин репродуктивного возраста с различной гинекологической патологией. К ним относится недоразвитие матки, когда она имеет маленькие (детские) размеры. Такая матка называется инфантильной. Кроме того, встречается седловидная, двурогая или однорогая матка, матка с полной или неполной перегородкой внутри, полное или частичное удвоение половых органов и др.
- Миома матки – доброкачественная опухоль, образующаяся из мышечной ткани матки. При УЗ-исследовании можно определить размеры узлов и место их локализации. Так, узел может быть расположен в толще одной из стенок матки, выступать на ее наружной поверхности или выдаваться в полость матки, деформируя ее. Особенно опасны узлы, деформирующие полость матки. Они могут быть причиной бесплодия и невынашивания беременности. При повторных исследованиях всегда определяют размеры узлов: это позволяет выявить растущие образования и своевременно назначить лечение.
- Эндометриоз – распространение эндометрия (внутреннего слоя матки) за ее пределы на брюшину, маточные трубы и т.д. Для диагностики некоторых форм эндометриоза, таких как эндометриоидные новообразования яичников, без ультразвука обойтись сложно. Эндометриоз часто является причиной непроходимости маточных труб, что приводит к бесплодию.
- Кисты и опухоли яичников. При исследовании в яичнике определяется образование округлой формы, контуры которого хорошо видны. Кроме онкологических рисков, кисты яичника могут нарушать гормональный баланс в организме женщины, приводя к нарушениям менструального цикла, бесплодию и выкидышам. Могут быть причиной бесплодия и невынашивания беременности.
- Полипы и гиперплазии эндометрия – это патологические разрастания внутреннего слоя матки.
- Воспалительный процесс и его последствия. Хроническое воспаление может сопровождаться появлением жидкости в маточной трубе (гидросальпинкс), что хорошо видно при ультразвуковом исследовании. Также на УЗИ можно увидеть признаки хронического эндометрита (воспаления внутреннего слоя матки). При гидросальпинксе нарушается проходимость маточной трубы, что приводит к бесплодию и увеличивает риск внематочной беременности. Также длительное воспаление может привести к срастанию тканей яичника, брюшины, кишечника и маточных труб. В таких случаях полноценная работа яичника и маточной трубы невозможна, что, понятно, не может не сказаться на возможности зачатия и вынашивания ребенка. Эндометрит способен осложнить наступление беременности либо привести к ее осложнениям. Эта патология вызывает нарушения менструального цикла, случаются циклы без овуляции (выхода яйцеклетки из яичника), что, в свою очередь, приводит к бесплодию, так как при отсутствии овуляции яйцеклетка не выходит.
- Синдром поликистозных яичников (СПКЯ). Это состояние, при котором в яичнике образуется множество фолликулов, не достигающих нормальной зрелости. Чтобы быть уверенным в постановке этого диагноза, помимо У3И, доктор назначит дополнительные анализы и обследования.
Безусловно, УЗИ – ценный диагностический метод, который позволяет поставить правильный диагноз заболеваний внутренних половых органов. Безопасное и доступное исследование дает возможность выявить множество причин, мешающих зачатию.
Источник фото: Shutterstock
Источник: https://www.9months.ru/planirovanie/5540/uzi-malogo-taza-pri-planirovanii-beremennosti-neobhodimo-vsem