Фунгус пупка у новорожденных: что это такое и как лечить
После рождения детям перерезают пуповину, а на ее остаток накладывают специальную прищепку. В течение недели он отсыхает и самостоятельно отпадает.
Иногда по причине неправильной обработки пупка новорожденного во время заживления появляются негативные проявления, например, фунгус (или гранулема).
К счастью, патология не угрожает жизни, однако, некоторый дискомфорт все же присутствует. В любом случае, оставлять без внимания ее нельзя.
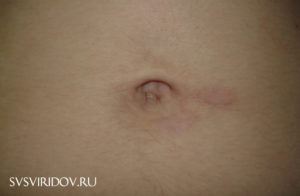
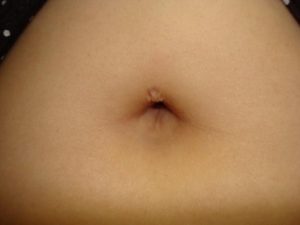
Фунгус (гранулема) — грибовидное разрастание на пупочной ранке грануляционной ткани в результате длительного ее заживления. Заметить его можно сразу после отпадания культи пуповины, либо спустя несколько дней. Сначала образование состоит из небольших узелков розоватого оттенка, затем оно начинает разрастаться и становится похожим на гроздь винограда.
Фунгус пупка не угрожает здоровью и жизни грудничка, но, иногда он становится причиной развития воспалительного процесса. Кроме того, может вызвать несколько неприятных явлений, таких как зуд, кровоточивость, выделение экссудата, из-за которых младенец становится плаксивым, беспокойным.
[attention type=yellow]Воспалительный процесс у каждого новорожденного происходит по-разному, поэтому родителям необходимо следить за заживлением пупочной ранки в течение всего этого периода (в среднем 3-4 недели).
[/attention]Для фунгуса пупка характерна самостоятельная остановка роста, но, к сожалению, происходит такое не всегда. Учитывая вероятность развития осложнений — омфалита, то с лечением гранулемы затягивать не стоит.
Почему появляется
До сих пор точно не установлено точной причины развития фунгуса пупка. При одинаковых условиях у одного ребенка может наблюдаться образование, у другого — нет. Поэтому невозможно точно определить, что именно стало причиной развития подобного явления. Однако существуют некоторые факторы, которые могут повлиять на появление гранулемы:
- рождение раньше положенного срока;
- крупный вес новорожденного;
- большое пупочное кольцо (после отпадания остатка пуповины остается достаточно места, которое заполняется грануляционной тканью);
- омфалит — воспаление пупочной ранки, развивающееся в результате попадания в нее бактерий (заболевание может стать причиной роста гранулемы, так и быть его следствием).
Большинство врачей считают, что развитие фунгуса пупка напрямую связано с физиологической особенностью организма.
Основной признак — наличие грибовидного образования на поверхности пупка малыша. Обычно родители обнаруживают его после купания или во время очередной обработки ранки.
Гранулема имеет следующие характерные признаки:
- бледно-розовый цвет, редко — бордовый, красный;
- однородная, плотная консистенция;
- имеет вид гриба или виноградной грозди;
- при пальпации безболезненный;
- растет медленно.
При присоединении инфекции и развитии воспаления возможны:
- повышение температуры тела;
- нарушение сна;
- потеря аппетита, снижение веса;
- плаксивость, капризность;
- болезненность при пальпации;
- покраснение пупка и кожи вокруг него, отечность;
- выделение гноя.
Воспаление может привести к сепсису. Чтобы этого не допустить, необходимо своевременно его диагностировать и начать лечение.
Диагностика
Диагностикой гранулемы должен заниматься только врач, так как, визуально она схожа с другими более серьезными заболеваниями — пупочный свищ, омфалит, грыжа, липома.
Врач осмотрит ребенка и назначит терапевтические мероприятия. При присоединении инфекции, даст направление на дополнительные обследования:
- общие анализы крови, мочи;
- бактериологическое исследование выделений из ранки;
- УЗИ околопупочной области для выявления осложнений.
Лечение фунгуса
Выбор тактики лечения зависит от размера гранулемы и состояния малыша. Если образование небольшое (до 3 мм), не растет, то за ним наблюдают и родители ежедневно самостоятельно проводят обработку пупочной области.
https://www.youtube.com/watch?v=65mbrZww1ZY
Грануляционную ткань большого размера удаляют хирургическим путем. Удаление ее происходит скальпелем или лазером под наркозом, затем рану промывают и накладывают повязку. Также к операции прибегают при неэффективности лечения.
Для обработки фунгуса врачом могут быть назначены следующие препараты:
- 3% перекись водорода, 1% бриллиантовая зелень утром после ночного сна и вечером после купания;
- раствор 5% йода после водных процедур;
- антибактериальная мазь или крем;
- прижигание Ляписным карандашом (серебра нитрат) 2 раза в сутки;
- раствор Фукорцина или Хлорофиллипта.
В качестве народного метода лечения применяют обычную поваренную соль для прижигания фунгуса. Согласно заключению некоторых врачей и многочисленным отзывам родителей, такая терапия показывает хорошие результаты. Соль засыпают в пупок 2 раза в день, накладывают стерильную повязку и оставляют на 30 минут. Затем ранку промывают.
Каких-то специфических профилактических мероприятий не существует, поскольку фунгус пупка у ребенка связан с физиологическими особенностями организма. Задача родителей — не допустить развития воспалительного процесса в пупочной ранке.
Для этого необходимо соблюдать правила гигиены, выполнять правильную обработку пупка и следить, чтобы он всегда был сухим, чистым. Ни в коем случае нельзя злоупотреблять местными антисептическими препаратами, ухаживая за ранкой.
Правила обработки ее просты:
- тщательно вымыть руки с антибактериальным мылом;
- капнуть 1-2 капли 3% перекиси водорода на дно пупочной ямки;
- немного поджать, затем аккуратно убрать размякшие корочки чистой ватной палочкой;
- просушить ранку ватным диском;
- обработать ватной палочкой, смоченной в 1% растворе бриллиантовой зелени.
Также все вещи младенца необходимо проглаживать с двух сторон после стирки, регулярно проводить влажную уборку, проветривать комнату, в которой он обитает. Важно не допускать контакта подгузника или одежды с пупочной ранкой.
Для этого необходимо покупать на время ее заживления специальные подгузники с вырезанной под пупок частью, либо сделать такой вырез самостоятельно на обычных. Одежда должна быть просторной, изготовленной из натуральных тканей.
При соблюдении таких несложных рекомендаций, пупочная ранка заживет быстро, без осложнений.
Фунгус — распространенное заболевание у новорожденных. Он хоть и не считается опасным, но может стать причиной развития инфекционного процесса.
Чтобы снизить риск разрастания гранулезной ткани, следует придерживаться рекомендаций врача, регулярно обрабатывать пупочную область, поддерживать чистоту вещей, комнаты.
При обнаружении характерного светло-розового образования нужно обратиться к педиатру или хирургу за консультацией.
3184.
Источник: https://moykarapuz.com/zdorove-rebenka/fungus-pupka-u-novorojdennyih.html
Фунгус пупка у новорожденных (причины и лечение)
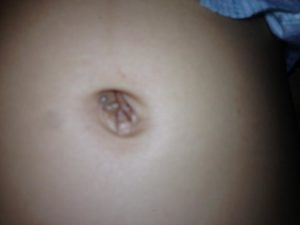
Фунгус пупка у новорожденных (от лат. fungus — гриб) — это разрастание грануляционной ткани на дне пупочной ранки при ее длительном заживлении.
Грануляции появляются сразу после отпадания остатков пуповины.
Вначале они выглядят, как один или несколько мелких узелков бледно-розового цвета, затем образование начинает расти и становится похожим на виноградную гроздь. Оно может выходить за пределы пупка.
Сам фунгус не представляет опасности для жизни и здоровья младенца. Однако он может стать фоном для воспалительного процесса (омфалит) или вызвать ряд нежелательных симптомов (кровоточивость, зуд, выделение экссудата и т.д.). При возникновении осложнений малыш становится беспокойным и плаксивым. Родители боятся его выкладывать на животик и купать.
Причины возникновения
Ученым до конца не ясно, что непосредственно приводит к появлению грануляционной ткани в этой области. Основной причиной считается наличие широкого пупочного кольца, которое предрасполагает к развитию фунгуса. У новорожденных, попадающих в одну из этих групп, данное явление встречается чаще:
- недоношенные дети;
- младенцы, со слабой иммунной системой, вследствие чего остаток пуповины может воспаляться с последующим появлением грануляций;
- малыши с избыточным весом.
В норме, после отделения культи, дно пупка становится чистым. Грибовидное образование развивается тогда, когда имеется незаживший остаток пупочного отростка.
Фунгус начинает расти незаметно, постепенно увеличиваясь в размерах. Он поражает детей в первые два месяца жизни.
Процесс может самостоятельно остановиться, существенно не сказываясь на самочувствии ребенка или продолжаться, вызывая косметический дефект и опасность осложнений.
Симптоматика
Основным симптомом заболевания является наличие грибовидного выбухания. На начальном этапе своего роста его практически не видно. Когда мелкие узелки (или один более крупный узел) увеличиваются в размерах, их можно заметить при ежедневной гигиене пупочной ранки, после купания. Для фунгуса характерны следующие признаки:
- цвет бледно-розовый, реже — красный или бордовый;
- консистенция плотная, однородная;
- по структуре напоминает гриб (одиночный узел на толстом основании) или виноградную гроздь (узелковое строение);
- безболезненный при пальпации;
- медленно растущий.
При неосложненном течении заболевания, общих симптомов, как правило, не бывает. Ребенок может реагировать, лишь когда образование обрабатывают или оно травмируется одеждой (подгузником, игрушкой).
При присоединении инфекции и развитии омфалита возможны:
- плаксивость и плохое настроение;
- повышение температуры тела;
- плохой сон;
- общее недомогание;
- потеря аппетита и снижение веса;
- болезненность, отек, гиперемия и локальное повышение температуры в околопупочной зоне;
- выделения из пупка различного характера;
- местные сосудистые изменения.
Если воспалительный процесс оставить без лечения, бактерии могут проникнуть в общий кровоток и вызвать сепсис. Такое состояние станет угрозой для жизни ребенка. Чтобы этого не допустить, важно своевременно диагностировать омфалит и начать терапевтические мероприятия.
Виды омфалита
Омфалит (от др. греч. oμφαλός — пупок, it — воспаление) — это серьезная патология, которая требует активной врачебной тактики. При малейшем подозрении на воспаление пупочной ранки новорожденного родители должны показать малыша доктору. Поэтому так важно знать, как выглядит данное заболевание.
Выделяют четыре клинические формы воспалительного процесса в пупке:
Катаральная
Характеризуется начальными признаками инфекционного поражения. Наблюдается набухание и покраснение кожных покровов вокруг пупка, появляются светлые слизистые выделения, иногда с прожилками крови.
Общей симптоматики нет. Данная форма хорошо поддается лечению и имеет благоприятный прогноз.
Гнойная
В этот период воспалительного процесса появляется гнойный экссудат. Пупок при этом имеет неприятный запах, неоднородную, вязкую консистенцию желтого или коричневого цвета. Выделения раздражают нежную кожу возле пупка, усиливается гиперемия и отечность, появляется локальная болезненность.
Общая температура тела повышается до субфебрильных цифр. Ухудшается самочувствие ребенка. Малыш отказывается от груди, плачет, беспокоится, плохо спит. Если вовремя не начать лечение, то процесс перейдет в следующую стадию и последствия будут носить серьезный характер.
Флегмонозная
Наблюдается выраженная общая симптоматика. Ребенок полностью теряет интерес к пище, испытывая сильную интоксикацию. Температура тела находится в пределах от 38,5 до 40°C. Пупок представляет из себя язвенную поверхность, выделяющую гнойные массы.
Инфекция распространяется на окружающие ткани, проникая в лимфатическую сеть (видны красные полосы на животе). Прогноз крайне неблагоприятный, требуется срочная госпитализация грудничка в профильное отделение.
Некротическая
Младенец находится в очень тяжелом состоянии. В пупочной области наблюдается некроз тканей, кожа вокруг может почернеть и покрыться кроваво-гнойной слизью. Бактерии поражают не только лимфоузлы, но и проникают в кровь по околопупочным сосудам, вызывая сепсис. Требуется экстренная медицинская помощь и системное лечение.
Учитывая всю опасность данной патологии, родители должны осознавать свою ответственность: не практиковать самолечение и при появлении любых симптомов обращаться к врачу.
Методы лечения
Выбор лечебной тактики при неосложненном фунгусе зависит от размера образования и общего состояния ребенка. Если разрастания мелкие и не имеют тенденции к дальнейшему росту, то их наблюдают. Дома родители самостоятельно обрабатывают зону пупка каждый день. Через некоторое время все нормализуется.
При больших размерах образования его удаляют. Операцию проводят в отделении детской хирургии, куда госпитализируют малыша для предоперационных обследований и подготовки к манипуляции. Грануляционную ткань убирают (скальпелем или лазером), после чего рану промывают раствором антибиотиков.
К хирургическому вмешательству прибегают при неэффективности консервативных мероприятий. Большинство мам и пап опасаются подвергать своего малыша общему наркозу и операции, поэтому стараются максимально использовать возможности неинвазивных методик. К популярным консервативным способам лечения пупочного фунгуса у новорожденных относятся:
- классическая обработка перекисью водорода и бриллиантовой зеленью после купания малыша;
- обработка 5%-ным раствором йода (либо «Фукорцином», либо марганцовкой, либо любым другим антисептиком) после водных процедур;
- использование антибактериальных мазей;
- прижигание ляписным карандашом (нитрат серебра) дважды в день;
- использование «Хлорофиллипта» (растительный препарат на основе эвкалипта);
- применение народного метода прижигания фунгуса поваренной солью.
Согласно многочисленным отзывам родителей и заключению ряда зарубежных докторов, лечение обычной поваренной солью дает хорошие результаты.
Методика проста: два раза в день в пупок на полчаса засыпают пищевую соль. Чтобы она не высыпалась, накладывают пластырь. По истечении 30 минут ранку открывают и промывают водой. В среднем через 12–14 дней грануляции полностью исчезают.
Меры профилактики
Гранулема пупка у новорожденных, по утверждению медиков, не имеет специфической профилактики, так как это явление связано с индивидуальными особенностями организма. Задача взрослых, ухаживающих за младенцем, состоит в том, чтобы не допустить развития инфекционного процесса. Для этого следует соблюдать правила гигиены ребенка и следить за тем, чтобы пупок был всегда чистым и сухим.
Зарубежные педиатры и популярный в России доктор Комаровский не рекомендуют злоупотреблять местными антисептиками, ухаживая за пупочной ранкой. По его мнению, чтобы прищепка с остатком пуповины быстрее отпала и процесс заживления не затягивался, необходимы чистая вода, стерильные салфетки и свежий воздух.
Однако советский стандарт обработки перекисью водорода и бриллиантовой зеленью имеет место быть и применяется большинством родителей. Правила обработки пупка следующие:
- Капнуть несколько капелек 3%-ной перекиси водорода на дно пупочной ямки.
- Подождать, пока произойдет реакция.
- Убрать содержимое чистой ватной палочкой либо стерильной салфеткой, соблюдая повышенную осторожность, немного растягивая края пупка.
- Осушить ранку стерильной салфеткой.
- Обработать зеленкой очищенную область легкими прикосновениями, начиная от центра к периферии, без нажима, стараясь не задевать кожу вокруг.
Помимо непосредственной обработки малыша, следует тщательно мыть все игрушки с хозяйственным (антибактериальным) мылом, проглаживать чистые вещи, убирать и проветривать детскую комнату. Очень важно исключить контакт пупочной зоны с подгузником и одеждой.
Профилактика осложнений и гнойных форм омфалита сводится к оказанию своевременной медицинской помощи. Только доктор сможет назначить правильное лечение, которое приведет к выздоровлению малыша.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/fungus_pupka_u_novorozhdennih.html
Источник: https://razvitie-vospitanie.ru/zdorovie/fungus_pupka_u_novorozhdennih.html
11 причин папиллом на животе и в пупке — как выглядит и чем лечить?
Папилломавирусом заражено более 50% мужчин и женщин.
Нередко признаки ВПЧ появляются на животе. Такие папилломы имеют доброкачественный характер и отличаются каплевидной формой.
Зачастую папилломы, расположенные в брюшной области, не причиняют своему обладателю особых неудобств. Но повреждение образований может привести к неблагоприятным последствиям.
Врачи настоятельно рекомендуют удалять папилломы на животе. Однако, прежде необходимо диагностировать вид нароста и оценить возможные риски, которые возникают после радикального лечения.
Пути передачи вируса
Ведущим способом появления ВПЧ считается частая смена половых партнеров. Также пупочная папиллома, находящаяся в области пупка и живота, образовывается после заражения плода при его прохождении через инфицированные родовые пути. То есть вирус передается непосредственно от больной матери к ребенку.
Не менее распространенным способом получения папилломавируса считается посещение общественных мест:
- сауна;
- спортзал;
- бассейн;
- баня;
- туалет.
Кроме того, ВПЧ может попасть на кожный покров живота после его травмирования во время эпиляции, бритья, ношения пирсинга и прочее.
Виды наростов и их опасность
Возбудители, провоцирующие появление наростов на животе – это низкоонкогенные виды, которые перерождаются в злокачественные новообразования. Существует больше 100 разновидностей бородавок, образующихся на теле.
Как называются и выглядят папилломы на животе, указано в таблице:
| Виды | Цвет | Форма | Проявления | Особенности |
| Простые До 1 мм | Светло-коричневый, серо-бурый | Круглая Ороговевшая | Не причиняют дискомфорта. | Чаще возникают у подростков или детей. |
| Плоские 8-10 мм | Телесный | Угловатая Гладкая | Воспаление кожи, покраснение, зуд. | Плоская папиллома на животе очень заметна, что причиняет существенный эстетический дискомфорт. |
| Нитевидные (акрохорды) До 6 мм | Серый, черный, коричневый | Удлиненная, шишкообразная Коркообразная | Трение живота об одежду травмирует пораженную область, что приводит к воспалению и кровотечению. | Формируются во взрослом и пожилом возрасте. |
| Остроконечные | Коричневый, телесный | Крупообразная, может напоминать цветную капусту. Влажная, ворсинчатая | Жжение, дискомфорт, зуд кровотечение. | Существует большой риск злокачественного перерождения кондилом. |
Опасность папиллом в том, что они являются косметическим дефектом. Поэтому обладатель наростов может испытывать стресс, оголяя живот на пляже, в бассейне либо сауне.
Также наросты легко травмируются и воспаляются при трении об одежду, что может привести к последующему инфицированию ранки и распространению вируса.
Но наибольший риск образования папиллом на животе заключается в вероятности их перерождения в онкогенный штамм.
Течение заболевания
После проникновения в организм ВПЧ заражает базальный эпителий. В инфицированной клетке возбудитель обитает в двух видах. Эписомальная форма (вирус не поражает хромосому клетки) является доброкачественной. При интросомальном типе патоген внедряется в ДНК-клетки, что повышает риск онкогенности.
Зачастую папилломы на животе беспокоят людей с ослабленным иммунитетом. Инкубационный период ВПЧ может длиться от 30 дней до 2-3 лет. Заболевание имеет латентное течение.
[attention type=red]При инфицировании в организм может проникнуть сразу несколько штаммов ВПЧ. Провоцирующие факторы способствуют активации и размножению вируса, на фоне чего возникают клинические признаки.
[/attention]При хроническом рецидивирующем протекании ВПЧ наросты могут быть единичными или сливаться друг с другом вследствие распространения инфекции. По мере прогрессирования заболевания образование может меняться размер, тип или цвет папиллом.
Методы диагностики
Чтобы определить тип папилломы в пупке и области живота, необходимо обратиться к врачу-дерматологу. Вначале доктор осматривает наросты, а при необходимости назначает инструментальные диагностические методы.
Выделяют 2 основных метода определения типа ВПЧ:
- Digene HPV тест – позволяет определить вид вируса и его концентрацию.
- ПЦР – устанавливает наличие инфекции и ее тип.
- Цитологическое исследование – результативно в 80% случаев.
Если, изучив результаты, врач заподозрит, что образование может быть онкогенным, то проводится дальнейшая диагностика, направленная на определение злокачественности нароста. С этой целью назначается кольпоскопия, которая определяет параметры, расположение бородавки и степень риска возникновения рака. Также делается биопсия, подразумевающая изучение небольшой части папилломы под микроскопом.
Чтобы выявить природу вируса и назначить оптимальное лечение, помимо вышеописанных методов диагностики, у инфицированного человека берут соскобы, мазки и кровь на анализ.
Необходимо ли удалять папилломы
Когда организм заражен папилломатозом, то многие полагают, что папилломы в пупке являются эстетическим дефектом. Однако ВПЧ может изменять ДНК-клеток, способствуя их аномальному размножению. Это говорит о том, что кожные образования опасны и могут стать причиной развития онкологии.
Удаление папиллом на животе необходимо, если:
- бородавки быстро распространяются по телу;
- образование постоянно подвергается травмированию или трению;
- нарост поменял цвет, увеличился в размере, начал кровоточить или болеть.
Примечательно, что ликвидация бородавок не гарантирует того, что в будущем они не образуются повторно. Ведь ВПЧ нередко присутствует в организме, абсолютно не проявляя себя до появления благоприятного периода, когда снизится иммунитет.
Механическое удаление
Появление папилломы в пупке указывает на то, что инфекция активно распространяется по организму, позволяя заболеванию прогрессировать. Поэтому врачи советуют применять кардинальные методы для ликвидации нароста.
Чем удалять папилломы на животе?
Чтобы избавиться от бородавок, применяют механические виды ликвидации:
- криохирургия – образования замораживают жидким азотом, что приводит к разрушению патогенных клеток. Заживление раны занимает 2-4 недели.
- Радиоволны – способ отсечения папилломы заключается в применении особого электрода, излучающего энергию радиоволн. Метод требует дополнительного использования анальгезирующих средств.
- Лазерная коагуляция – нарост иссекается световым лучом. Преимущества процедуры – быстрая регенерация обработанных тканей, минимальный риск формирования шрамов.
Также папилломы, расположенные на животе, удаляют методом электрокоагуляции. Суть процедуры – выжигание нароста высокочастотным током.
Медикаментозная терапия
Медикаментозное лечение папилломы на животе состоит из применения препаратов, выжигающих новообразование. Также показано использование противовирусных, иммуномодулирующих средств, витаминных комплексов.
Для выжигания бородавок в домашних условиях часто применяют химические растворы, которые приводят к некрозу и последующему отторжению бородавок.
Популярные препараты для удаления папиллом:
- Криофарма;
- Ферезол;
- Салициловая кислота;
- Веррукацид;
- Подофиллин;
- Суперчистотел.
Для угнетения вирусной активности дерматолог назначает противовирусные лекарства для наружного, ректального и перорального использования. К таким средствам принадлежит Гроприносин, Ацикловир, Панавир, Виферон, Изопринозин, Аллокин альфа.
Для активации защитных сил организма, при частых рецидивах и тяжелом течении ВПЧ, используются иммуномодуляторы.
Базовый компонент таких препаратов – это интерферон, получаемый искусственным способом из иммунных клеток человека. Популярные иммуностимуляторы – Интерферон, Реаферон, Тимозин.
Для стимуляции защитной функции организма, терапия папилломавируса включает применение витаминных комплексов. Предпочтительно, чтобы такие средства содержали витамин А, Д, С, В, РР, F, Е.
Народные средства
При остром течении ВПЧ-инфекции, когда на животе появляется папиллома, медикаментозную терапию можно дополнять народными способами лечения. Для удаления наростов дома часто применяются чеснок. Очищенные зубчики измельчают, соединяют с кремом и наносят на зараженную область.
Сверху все заклеивают пластырем и оставляют на 3 часа. Лечение проводится каждый день до одного месяца.
Чистотел также нередко используется при папилломавирусе. Из растения получают сок, которым обрабатывают пораженную кожу. Сверху накладывают марлю и наклеивают пластырь. Процедура проводится до полного исчезновения наростов.
Другие народные способы удаления новообразований, в области живота:
- протирать кондиломы или акрохорды соком из яблока и одуванчика.
- Наносить на бородавку взбитый яичный белок, который следует использовать до 3 месяцев.
- Втирать в образование смесь из борной кислоты, аспирина, этанола, йода.
Для подавления вирусной активности, перорально принимают травяные отвары. Лечебные напитки готовят из полевого хвоща, мелиссы, крапивы, одуванчика, подорожника.
Профилактика
Чтобы бородавки на животе не появились вновь, необходимо предпринять меры, предупреждающие повторное формирование наростов. Первым делом надо повысить иммунитет. С этой целью нужно отказаться от пагубных привычек, правильно и сбалансированно питаться, закаляться, принимать витамины.
Не менее важно отказаться от беспорядочных половых контактов, а в случае сексуальной связи всегда использовать презерватив. Также следует реже посещать сауны, бассейны, бани или туалеты и придерживаться гигиенических правил.
Современная медицина еще не разработала средства, полностью уничтожающие ВПЧ. Но для защиты от рака, вызываемого папилломавирусом, врачи советуют делать прививки. Ведь вакцинация способствует выработке защитных антител в организме.
Также профилактика заключается в систематическом проведении медицинского осмотра, позволяющего диагностировать скрытые болезни. А при появлении на животе папиллом необходимо незамедлительно обратиться к дерматологу, который подберет максимально эффективный способ лечения ВПЧ и удаления папиллом.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
(1 5,00 из 5)
Загрузка…
Источник: https://papilom-net.ru/vpch/papilloma-na-zhivote
Нарост у пупка
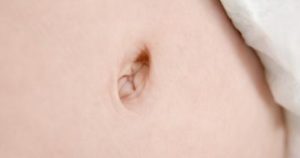
После обрезания пуповины у новорожденного ребенка образуется культя. Если в то место попадает инфекция, ранка заживает и отваливается не так быстро, как при нормальном течении обстоятельств. Иногда возникает нарост у пупка, что приносит некий дискомфорт.
С этой проблемой необходимо обращаться к врачу, так как она может приводить к негативным последствиям. Нарост происходит из-за разрастания грануляционной ткани. Если в нее попадают бактерии, появляются осложнения данного заболевания.
Поэтому важно вовремя определить проблему и обратиться за квалифицированной помощью к врачу.
Нарост у пупка может возникнуть по ряду причин, обусловленных внешним влиянием или внутренними патологиями.
Виды наростов на пупке и их причины
До сих пор неизвестны точные причины появления наростов в пупке. Девочки и мальчики до года подвержены разрастанию грануляционной ткани одинаково. Такая реакция является особенностями адаптации растущего организма, а не инфекционным процессом.
Врачи связывают появление пупочных наростов с широким пупочным кольцом у ребенка. Хоть это явление и считается нормой, после отделения пуповины свободное место начинает заполняться фунгусом.
Врачи считают, что гранулема в области пупка — это заболевание, от которого нужно обязательно избавляться.
Наросты пупка бывают нескольких видов:
- жировик;
- пупочная грыжа;
- злокачественные образования;
- омфалит.
Жировик или липома пупка встречается достаточно редко. Представляет собой доброкачественное образование размером в пару сантиметров, которое похоже на прыщик. Причиной его появления считается закупорка протока сальной железы в области пупка. Для жировика характерным является медленный рост и отсутствие воспалительного процесса.
Грыжа пупка представляет собой выпячивание участков кишечника через пупочное кольцо, которое становится заметнее при кашле или смехе. Самым редким типом уплотнения в пупке считается злокачественное образование, которое развивается из-за метастазирования опухолей других органов. Если ранее указанные проблемы встречаются у взрослых, то омфалит — только у детей.
Возникает эта болезнь из-за инфицирования остатка после обрезания пуповины у новорожденного.
Профессиональная диагностика пупочной грыжи позволяет изучить природу возникновения новообразования.
Новообразований
При обнаружении образования в районе пупка следует обратиться к хирургу. Осмотр может провести и участковый терапевт, который направит на последующее обследование.
Если нарыв подозрительный и есть вероятность его злокачественности, проводить лечение должен только врач-онколог. Чтобы определить тип образования, необходимо сделать УЗИ и рентген. Иногда отправляют на гастроскопию.
После постановки точного диагноза в большинстве случаев проводят хирургическое иссечение.
Фунгуса у ребенка
Чаще всего лечение фунгуса у младенцев проводят в домашних условиях. Основное, за чем необходимо следить, это тщательный уход за ранкой и прижигание образований. Для достижения желательного эффекта повторять процедуры необходимо каждый день. Также для скорейшего заживления важно следить, чтоб наросты не соприкасались с подгузником.
Для устранения фунгуса у ребенка потребуется обрабатывать участок специальными препаратами и тщательней проводить гигиенические процедуры.
| Методы лечения фунгуса у детей | |
| Туалет пупочной ранки | Пупочную рану необходимо тщательно промывать водой каждый день. |
| Антибиотики | При необходимости используют антибактериальные средства в виде мазей, кремов, растворов или спреев. |
| Перекись водорода | В вымытую ранку закапывают раствор перекиси. |
| Зеленка, марганцовка или йод | Обрабатывают нарост дезинфицирующими растворами. |
| «Хлорофиллипт» | Преимущество обработки спиртовым раствором «Хлорофиллипта» или другим бесцветным антисептиком в том, что они не окрашивают кожу. Благодаря этому существует возможность вовремя заметить воспаление. |
| Обычная соль | Дважды в день соль засыпают в ранку, заклеивая ее пластырем. По истечении 30 минут пупок промывают водой. |
Если домашнее лечение консервативными методами не дало результатов, необходимо прибегнуть к оперативному вмешательству.
Пупочной грыжи
Категорически запрещается самостоятельно пытаться избавиться от этого заболевания. Первым делом следует обратиться к врачу, который вправляет грыжи. Если вправить не получается, тогда образование удаляют хирургическим путем. Если пупочная грыжа ущемилась или воспалилась, больному необходима срочная медицинская помощь.
Источник: http://StopRodinkam.ru/obrazovaniya/dopolnitelno/narosty-v-pupke.html
Фунгус пупка у новорожденных: лечение гранулемы, соль и другие средства — Мать и дитя
24.12.2019
Привет, дорогие читатели! Если вы открыли эту статью, то наверняка столкнулись с такой проблемой, как фунгус пупка у новорождённых. Почему я решила коснуться этой темы? Просто на днях видела малыша с подобным диагнозом.
Бедная мама уже не знает, что делать! Целых полтора месяца кроха в таком положении. Поэтому, я решила изучить данную проблему вдоль и поперёк. И, надо сказать, нашла массу ценной информации.
Что такое фунгус пупка, как он развивается и почему появляется у новорожденных?
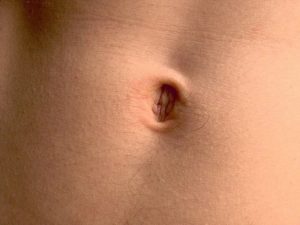
Пупочный фунгус – это разрастание клеток соединительной ткани в месте пупочной ямки в виде небольших узелков (см. фото). Подобное явление называется гранулемой.
Сам по себе фунгус неопасен для ребенка, но может доставлять много неприятностей: пупок мокнет, малыш беспокоится, возникают сложности с купанием и переворачиванием на живот. Причины этого явления не изучены.
Предполагается, что появлению грануляций способствуют следующие факторы:
- Аномально большое пупочное кольцо. Когда культя отпадает, остается маленький фрагмент, который дает старт росту соединительных клеток, заполняющих образовавшееся после пуповинного остатка пространство.
- Преждевременные роды. У недоношенных детей фунгус пупка встречается часто. Их иммунная система еще не развита. Возможно, с помощью фунгуса организм пытается усилить свои защитные функции.
- Большая масса тела младенца. Медики указывают на связь между вероятностью развития аномалий пупка и излишней массой новорожденного.
- Омфалит. Попадание инфекции в пупочную ранку приводит к ее воспалению, что провоцирует аномальный рост клеток. При этом фунгус может быть как следствием, так и причиной омфалита.
Что такое фунгус?
Иначе гранулёма. Слышали о такой? Да, это разрастание грануляционной ткани, внешне напоминает виноград. Это уже в запущенных стадиях. А на начальном этапе из пупочного кольца торчит красный грибовидный волдырик, как на фото.
По своей сути, это явление не несёт опасности жизни малютки. Но оно постоянно доставляет дискомфорт. Место мокнет, иногда кровит. На животик не выложить! В любом случае, тут надо искать пути решения. Но чтобы их найти, нужно понимать природу возникновения болезни.
Причины
Ах, да! Я не сказала, что фунгус появляется, когда отвалилась культя (остаток пуповины). Вот тут и начинается самое интересное. Внутри пупочного кольца образуется пузырь. Который просто мешает жить. А причин на такое образование несколько:
- Слишком толстая пуповина и большое пупочное кольцо. Смотрите, когда остаток отпадает, остаётся много места, которое и заполняется грануляционной тканью.
- Омфалит. Это заболевание пупочной ранки, когда туда проникает инфекция. Но омфалит может быть не только причиной, но и следствием фунгуса. Так как при этом дефекте пупочек подвержен проникновению бактерий. Следовательно, до омфалита рукой подать.
- Недоношенность. К сожалению, такие детки чаще других страдают такой патологией, как гранулёма. Ну что делать? Просто к родившимся раньше срока всегда особое внимание. Тут выход только один — укрепление иммунитета. И первым делом он укрепляется грудным вскармливанием. Помните про это.
- Большой вес. И тут обнаружены врачами причинные связи.
Честно говоря, по причинам этого дефекта информации крайне мало. До сих пор они все не выявлены. Специалисты говорят, что фунгус, скорее, физиологическая особенность. Возможно, поэтому грануляцию часто путают с другими, довольно коварными заболеваниями.
Симптомы патологии у новорожденных
Гранулема пупка характеризуется симптомами, исходя из степени разрастания грануляционной ткани. На начальной стадии развития патологии явно выраженная симптоматика отсутствует. Можно обнаружить только уплотнение на дне пупочной ямки. Со временем развития фунгуса такое уплотнение увеличивается в размере, постепенно заполняя кольцо и, выходя за его пределы.
Иные специфические проявления гранулемы отсутствуют. Редко повышается общая температура и ухудшается общее состояние малыша. Если присоединилась инфекция, ребенок становится плаксивым, плохо спит, отказывается от груди.
Часто гранулему путают с такими патологиями, как выпадение слизистой незакрывшегося желчного протока и кишечная эвагинация. Отличия следующие:
- при фунгусе пупок имеет бледный розовый окрас, в отличие от ярко-красной слизистой желчного протока;
- фунгус развивается постепенно, тогда как эвагинация характеризуется стремительным развитием.
В любом случае правильно поставить диагноз сможет только врач. Если у новорожденного мокнет пупок, нужно срочно принять меры, иначе это грозит серьезными неприятностями здоровью малыша.
Диагностические методы
Врач ставит диагноз, опираясь на внешний вид пупочной ямки и данные анамнеза, собранные при опросе родителей.
Если кроме образования грануляций имеют место симптомы воспаления, серозные или гнойные выделения, отечность, боль при пальпации, недомогание и беспокойство малыша, повышенная температура тела, то специалист обязан провести дифференциацию фунгуса от офмалита, грыжи, свища и других опасных заболеваний.
Для этого проводятся дополнительные исследования:
- анализ крови на наличие воспалительного процесса;
- исследование отделяемого экссудата с целью идентификации возбудителя воспаления;
- УЗИ мягких тканей живота.
Последствия фунгуса пупка у ребенка
Само по себе образование грануляций не представляет опасности для здоровья малыша. Однако существует вероятность занесения инфекции в пупочную рану и развития воспаления – омфалита, который, в свою очередь, на фоне недостаточного иммунитета новорожденного может вызвать сепсис – опасное заражение крови с серьезными последствиями.
Можно ли предупредить появление патологии у детей?
Специфической профилактики пупочного фунгуса не существует, поскольку его появление индивидуально. Профилактические мероприятия нужно проводить с целью предупреждения инфекционных осложнений при патологии. Основные правила ухода за пупком новорожденного:
- ежедневная обработка ранки дважды в сутки;
- пупочная культя должна засохнуть и отпасть сама, поэтому не заклеивайте ее пластырем и не закрывайте одеждой (рекомендуем прочитать: какой пластырь для пупочной грыжи подойдет для новорожденных?);
- все предметы, с которыми соприкасается кожа младенца, включая белье, одежду, вату, салфетки, должны быть стерильными, а одежда и пеленки — обработаны горячим утюгом;
- пупочная рана не должна подвергаться трению об одежду, если подгузники заходят за пупок, их следует подвернуть, оставив пупочную зону свободной.
Дополнительная терапия
Дополнить основное лечение можно народными средствами. Большинство из них безвредные и безопасные для детского организма.
Отличное обеззараживающее и антисептическое средство – раствор, приготовленный из соли и воды.
Делать его не сложно: в 200 мл теплой воды растворить 1 ч.л. соли. В полученном средстве необходимо промокнуть ватный тампон, приложить его к пораженной области, выдержав 2-3 минуты. Проводить манипуляцию трижды в день.
Очистить фунгус можно с помощью антибактериального или антисептического мыла. Это позволит избежать инфицирования пупка. Одним из средств во время водных процедур необходимо тщательно промыть пупочную ямку, удалить остатки грязи с помощью ватного тампона.
[attention type=green]Лечение гранулемы можно проводить методом наложения компрессов из масла чайного дерева. Натуральный продукт способствует устранению патогенных микроорганизмов, заживлению и снятию воспалительных процессов.
[/attention]Приготавливают смесь для компресса так: 7 капель масла чайного дерева смешать с половиной чайной ложки оливкового масла. В полученном средстве смочить ватный диск, приложить к пупочной ямке, выдержав 2-3 минуты.
Проводить лечение трижды в день.
Устранить воспалительный процесс поможет яблочный уксус. В таком средстве содержатся кислоты, которые губительно влияют на инфекцию. Ватный диск смачивают в уксусе, после прикладывают на пупочную гранулему, оставив на 2-3 минуты. Процедуру проводить трижды в день.
Не менее эффективен спирт, который оказывает антисептическое действие и способствует обеззараживанию воспаленной области. При этом предотвращается присоединение и распространение инфекций. Кроме того, спирт устраняет болевой синдром, гиперемию.
Куркуму используют в лечении многих заболеваний. Сыпучая смесь оказывает антисептическое и антибактериальное воздействие на организм, способствует устранению патогенных микроорганизмов при местном использовании.
Приготовить средство для терапии можно так: 1 ч.л. приправы растворить в 50 мл теплой воды. Полученным раствором смазывать гранулему 2 раза в день, используя ватный диск. Положительно влияет на процесс заживления принятие ванночек с чередой. Узнайте тут способы ее приготовления.
Выводы
Несмотря на безобидность такой патологии, как фунгус пупка у новорожденных, избегать лечения такового не стоит. В противном случае возникают более опасные последствия, которые требуют иной специфической терапии.
Если вы не знаете, какие функции выполняет пупок и зачем он нужен человеку, советуем посмотреть данное видео.
Хлорофиллипт для новорожденных — для обработки пупка, от потницы
Мокнет пупок у новорожденного, не заживает, гноится — что делать?
Источник:
Фунгус пупка у ребенка. Мой опыт
Автор темы
таманка Участник форума Сообщений в теме: 3 Всего сообщений: 3371 Зарегистрирован: 11.01.
2015 Я: многодетная мама Сыновей: 2 Дочерей: 2 Приёмные дети: нет Вероиспов.: православное Образов.: среднее специальное Профессия: домохозяйка Многод.
организация: не состою Откуда: Краснодарский край, ст. Тамань Возраст: 38 Фунгус пупка у ребенка. Мой опыт.
Сообщение таманка » 03 июл 2015, 22:43
[attention type=yellow]Привет. Решила рассказать о таком явлении как фунгус пупка у малыша. Я с таким столкнулась. Когда родилась моя дочка, была толстая пуповина и выписали нас с прищепкой домой. Пупочная ранка была большая и плохо заживала. Прищепка долго не могла отвалиться. Уже запах пошел неприятный. Патронажная медсестра сообщила врачу.
[/attention]Источник: https://rd4-omsk.ru/zdopove-pebenka/fungus-pupka-u-novorozhdennyh-lechenie-granulemy-sol-i-drugie-sredstva.html