Почему появляются папулы во рту и как отличить их от сифилиса
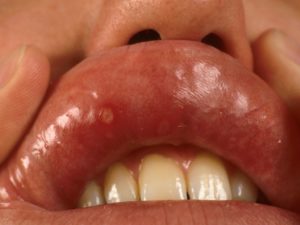
Папулы во рту – это белые наросты, напоминающие проявления стоматита, которые зачастую не вызывают у больного никаких опасений. Пациент принимает меры, которые бы избавили его от временных неприятностей, но ни полоскания, ни антибиотики не дают желаемого результата. Возможно, образования вовсе и не язвочки стоматита, а признаки заражения сифилисом?
Причины и симптомы возникновения папул во рту и на языке
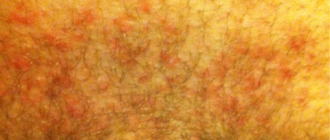
Шанкрами называют новообразования, появляющиеся при первичном и вторичном сифилисе. Они покрыты белесым налетом и имеют гиперемический ободок вокруг язвочки. Сама ранка на слизистой оболочке ротовой полости не проявляется болевыми или другими ощущениями.
Если новообразования возникли на задней стенке горла, внутренней стороне щеки, небе, то нередко больной некоторое время сам не замечает такие проявления венерического заболевания. Эти папулы белого цвета во рту характеризуются округлой формой, рваными краями, имеют неглубокое поражение тканей.
Налет, покрывающий шанкр – не что иное, как скопление инфекции, вызывающей данное хроническое заболевание.
Возбудителем сифилиса является бледная трепонема или бледная спирохета. Попадая в организм человека через повреждения в эпидермисе (ссадины, царапины, укусы), трепонема внедряется в толщу тканей, где образуется твердый шанкр.
[/attention]Это уплотнение на слизистой есть местом локализации возбудителя. Затем папула лопается и образовывается язвочка, которая может достигнуть 2-3 см в диаметре. Эту область у специалиста принято считать местом первичного инфицирования.
Рекомендуем почитать:
Наиболее частые способы передачи инфекции представлены в таблице.
| Путь заражения | Способы заражения |
| Прямой. | 1. Непосредственный оральный контакт с переносчиком вируса. Это может быть нетрадиционный половой акт или обычный поцелуй. |
| 2. Использование нестерильных рабочих инструментов врачом-стоматологом, ЛОРом, терапевтом, инфекционистом и другими специалистами. | |
| 3. Мать, болеющая данным заболеванием, может заразить ребенка в период своей беременности, лактации или при естественных родах. | |
| 4. Заражению подвергаются медицинские работники, имеющие контакт с выделениями, слюной, кровью пациента. К группе риска относятся гинекологи, акушеры, инфекционисты, стоматологи, хирурги, венерологи, урологи. | |
| Непрямой. | 1. Бытовой способ передачи инфекции характеризуется пользованием одной посудой, мочалкой, полотенцем, постельным бельем и другими предметами с больным человеком. При вторичном сифилисе практически все тело пациента покрывается высыпаниями, каждый элемент которых содержит спирохеты. Вид бактерий отличается живучестью и противостоянием многим антибиотикам. Попав во внешнюю среду, возбудитель некоторое время является вполне жизнеспособным. Здоровый человек, имея повреждения на коже, даже самые незначительные, может подвергнуться заражению посредством попадания в ранку трепонемы с папул на коже больного.Для детей и подростков этот способ является частой причиной заражения сифилисом. |
Диагностика появления на слизистой рта
Если в ротовой полости появились язвочки, пустулы, папулы, пятна, то следует обратиться к врачу. Специалист на основании внешнего осмотра и результатов нескольких исследований, сможет дифференцировать сифилитические проявления от других заболеваний.
Признаки первичного сифилиса визуально напоминают ранки от механического повреждения слизистой. Однако такие язвы не содержат в основании уплотнения, характерного для шанкра. Также травматические новообразования во рту достаточно болезненны и легко поддаются лечению антисептическими средствами.
Папулы на миндалинах при ангине также схожи на твердые шанкры, однако они совершенно безболезненны, что должно настораживать больного при обнаружении у себя таких образований.
Нередко проявления папул на губе принимают за высыпания при рецидиве герпеса. Но эрозии при вирусном заболевании сопровождаются отечностью, болезненными ощущениями в отличие от сифилиса. Также предшественниками герпесных высыпаний являются пузырьки, чего никогда не наблюдается при сифилисе.
Различают редкое заболевание, как шанкриформная пиодермия. Его проявлением является язва, часто одиночная, на губе, языке, горле или щеке, которая по своему виду очень напоминает первичный сифилис. Отличительная черта пиодермии – это распространенность содержимого язвы за ее границы и длительность заживления.
Вид сифилитической папулы рта также необходимо отличать от рецидива офтозного стоматита. Тяжелая форма этого заболевания визуально напоминает твердые шанкры первичной стадии сифилиса. Но язвы стоматита очень болезненны, что не свойственно венерическому недугу.
Иногда сифилома похожа на проявления онкозаболевания. Однако распадающаяся злокачественная опухоль имеет более глубокое расположение в тканях, чем твердый шанкр. Проявления свойственны первичной стадии венерической болезни.
Папулы в ротовой полости при вторичной форме несколько отличаются и могут напоминать красные высыпания, характерные плоскому лишаю или проявлению красной волчанки, кандидоза, аллергического стоматита, экссудативной эритемы.
Необходимо дифференцировать сифиломы от десквамативного глоссита и лейкоплакии.
[attention type=red]У проявлений третичного сифилиса свои индивидуальные особенности. Папулы могут напоминать язвы туберкулеза, вскрывшиеся опухоли, последствия травмы слизистой, тяжелую форму стоматита.
[/attention]Для исключения всех этих возможных заболеваний лечащий врач назначает проведение ряда анализов и исследований. Нередко приходится проходить повторные обследования для уточнения диагноза, так как сифилис – многоликое и коварное заболевание.
Особенности диагностики и лечение
Все точки в постановке диагноза поставит факт обнаружения бледной трепонемы.
Для проведения анализа берут инфильтрат с поверхности шанкра, который показывается при первичной стадии, или пункцию из близлежащих лимфатических узлов.
Если исследования показали отсутствие возбудителя, анализ проводят повторно спустя некоторое время, так как обнаружение спирохеты является решающим и ответственным моментом в диагностике вируса.
Важно не запускать болезнь. Чем раньше будут приняты меры, тем эффективнее будет результат. Первичный сифилис лечится 2 месяца, а вот вторичный – до 2 лет.
Через 20 дней после возникновения первого новообразования (шанкра), проводят реакцию Вассермана – метод обнаружения бледной трепонемы серологической реакцией. Наряду с этим способом выявления возбудителя используют и другие исследования:
- реакция связывания комплемента (РСК);
- реакция иммобилизации бледных трепонем (РИБТ);
- реакция иммунофлуоресценции (РИФ).
В первичном сифилисе различают два периода: серонегативный и серопозитивный. Это связано с тем, что на первых этапах проявлений на слизистой у зараженного человека серологические анализы не показывают наличия трепонемы. По прошествии 3-4 недель такие исследования будут иметь положительный результат, который продержится достаточно долгое время.
При вторичной форме заболевания помимо язв на языке, внутренних сторон щек, десен, неба папулы распространяются на слизистую гортани, ых связок, миндалин. К клинической картине добавляются и другие симптомы:
- температура;
- ломота в суставах;
- мигрень;
- общая слабость;
- повышение скорости оседания эритроцитов;
- избыток лейкоцитов в крови.
Третья форма сифилиса отличается тем, что обнаружить бледную трепонему в гуммах и бугорках в ротовой полости становится практически невозможно. Для диагностики заболевания применяют реакцию иммунофлюоресценции и иммобилизации возбудителя. Исследования посредством серологических реакций имеют сниженную эффективность почти в 2 раза.
Больной проходит лечение в специальных венерологических диспансерах. Терапия направлена на уничтожение бледной трепонемы в организме больного и избавление его от внешних проявлений на коже и слизистой.
Для борьбы с возбудителем пациенту назначают антибиотики, как правило, пенициллиновой группы. Лечение длится довольно долго по специально разработанной схеме с длительными перерывами между курсами. На третьей стадии применяют препараты висмута.
После прохождения первого этапа лечения проводят контрольный анализ для убеждения в эффективности терапии.
Самой сложной в плане эффективности является третья стадия. Ее последствия могут быть очень плачевными, несмотря на наличие новых технологий и препаратов.
Конечная форма заболевания может сделать больного инвалидом. В медицинской практике случались летальные исходы пациентов на этой стадии болезни.
[/attention]Язвы во рту при сифилисе обрабатывают белой ртутной мазью при кровотечении. Гипертрофию слизистой прижигают 10%-м ляписом или 5%-м раствором хромовой кислоты. Также применяют Ксероформ (соль висмута) и Каломель в виде присыпок. Увеличенные лимфатические узлы не лечат – их опухлость проходит самостоятельно.
Как не спутать папулу во рту от проявлений сифилиса
Характерным и показательным отличием сифилом считается их безболезненность и стойкость перед влиянием многих лекарственных препаратов (антибиотиков в том числе). Эти факты являются особыми признаками данного венерического заболевания.
Обнаружив папулу с белым налетом на слизистой рта, которые не проявляются дополнительными симптомами в виде болевых ощущений, необходимо незамедлительно обратиться к специалисту для предупреждения развития заболевания и исключения возможных осложнений.
Статья проверена редакцией
Источник: https://CoriumMed.ru/papuly/rta.html
Что делать при появлении папиллом во рту?
Вирус папилломы человека (ВПЧ) способен проявляться в разных формах, в том числе и в виде папиллом во рту. Место появления наростов зависит от типа папилломавируса, которым инфицирован человек. Штаммы, вызывающие рост папиллом во рту, не являются опасными в плане онкогенности. Однако наличие новообразований способно значительно ухудшить качество жизни больного.
Причины
Возникновение наростов на разных частях тела обусловлено наличием вируса в организме. ВПЧ считается крайне распространенной инфекцией, имеющей три основных пути передачи:
- половой;
- контактно-бытовой;
- родовой.
Локализация папиллом на слизистой оболочке рта – частое явление, диагностирующееся у взрослых и детей. Эта разновидность наростов возникает преимущественно из-за действий 6 и 11 штаммов папилломавируса.
Передача этих типов происходит при непосредственном контакте с инфицированным человеком и обычно случается в бытовых условиях.
Среди причин, благодаря которым вирус может оказаться на слизистой рта:
- использование чужие предметов гигиены (полотенца, зубные щётки и т.д.);
- употребление пищи из плохо обработанной посуды больного;
- поцелуй с инфицированным человеком;
- незащищенный оральный сексуальный контакт.
При этом фактором, предрасполагающим к инфицированию, является повреждение слизистой оболочки рта. Даже небольшого количества частиц вируса, попавших в микротрещины, достаточно для закрепления ВПЧ в организме.
Виды и формы
Врачи разделяют появляющиеся папилломы на две формы: одиночные наросты и множественные (папилломатоз). Количество новообразований может постепенно увеличиваться с течением заболевания. Их размер также со временем становится больше.
По видам происхождения наросты делятся на 3 группы:
- Травматические. Появляются после травмирования слизистой оболочки рта путём действия механических или химических воздействий. Особенность такого вида наростов заключается в том, что их рост обычно останавливается после устранения причины.
- Истинные. Образуются из-за нарушения функционирования клеток. Их механизмы роста и деления перестают работать в привычном режиме. Обычно такие наросты локализуются в дальних участках щек, что может затруднять самостоятельную диагностику заболевания.
- Вирусные. Этот вид возникает непосредственно из-за действия папилломавируса. После инфицирования может пройти от нескольких недель до нескольких лет, поэтому установить причину появления папиллом иногда может быть затруднительно.
Схема заражения вирусом папилломы человека
Вне зависимости от разновидности наростов, больному следует сдать тест на наличие ВПЧ в организме.
Как выглядят
Папилломы представляют собой небольшое новообразование круглой формы с маленькой ножкой и широкой поверхностью. Их размер, как правило, не превышает 2 см, однако в запущенных случаях этот показатель может увеличиваться.
Цвет папилломы обычно бледно-розовый или телесный. Слизистая оболочка не меняет свой цвет, однако в некоторых случаях может становиться более бледной. Это происходит из-за ороговения эпителия.
Внешние травмы, например, прикусывание, может спровоцировать изменение цвета папилломы на более темный из-за происходящего кровоизлияния.
При прощупывании нароста больной не чувствует боли, его самочувствие, как правило, нормальное. Если папилломы постоянно травмируются, на них могут возникать изъявления, говорящие о возможности появления онкологии.
Места локализации во рту
Наросты могут появляться на всей слизистой оболочке рта, поражая самые разные места:
- Папилломы на языке. Обычно именно язык первым страдает от действия папилломавируса. На нём начинают появляться небольшие бугры или белая зернистость. Наросты при этом могут быть как множественными и мелкими, так и единичными, но крупными. В последнем случае больной может испытывать не только неприятные ощущения, но и боль.
На языке папилломы могут возникать на кончике или по бокам. Также часто встречаются наросты, располагающиеся под языком. Гораздо реже новообразования можно увидеть на корню. Цвет наростов может быть различным: от бледно-розового до насыщенного красного.
- Папилломы в горле. В этой области диагностировать наличие проблемы довольно сложно, так как наросты не вызывают боли у больных и не мешают поступлению пищи. Отличительной особенностью этих новообразований является частое першение и некоторый дискомфорт, на который редко обращают внимание.
Если папиллома в горле начинает увеличиваться, это может привести к затруднениям при проглатывании пищи. Иногда это отражается на голосе больного, который постепенно становится более тихим. Новообразование здесь выглядит как небольшой бугорок, шероховатый на ощупь. Чаще всего оно появляется в области миндалины.
- Папиллома гортани. Наиболее опасная разновидность наростов в области рта. Такие папилломы мешают дыханию, в результате чего у больного может наступить кислородное голодание.
- Папиллома на губе. Возникающий в этой области нарост не опасен для жизни, однако доставляет больному множество неудобств. Новообразование находится в заметном месте, поэтому человек испытывает проблемы эстетического характера. Кроме того, увеличивающаяся в размерах папиллома может травмироваться во время приема пищи или оказаться случайно задетой руками.
- Папиллома на десне. Такая разновидность обычно не доставляет владельцу неудобств и может быть долгое время незамеченной. Однако нарост может травмироваться во время чистки зубов, что в дальнейшем приведет к негативным последствиям.
Наличие некоторых разновидностей папиллом сложно диагностировать самостоятельно. Поэтому при подозрении на проблему необходимо обратиться к профильному специалисту.
К какому врачу обратиться
Заниматься лечением папиллом в области рта могут разные врачи. Если наросты располагаются на внешней части, например, на губе, лечением может заняться дерматолог. В остальных случаях диагностику осуществляет стоматолог-хирург. Если в процессе исследования возникли подозрения на злокачественность новообразования, необходима консультация онколога.
Диагностика
Диагностика заболевания начинается со сбора анамнеза и внешнего осмотра слизистой рта. На основании этого можно поставить предварительный диагноз, который в дальнейшем необходимо подтвердить с помощью специального исследования.
Если природа нароста вирусная, в организме пациента будут обнаружены штаммы папилломавируса. Проверить их наличие можно при помощи ПЦР-диагностики, нацеленной на определение штамма и вирусной нагрузки на организм. В некоторых случаях назначается гистологическое исследование, позволяющее выявить доброкачественность взятого материала.
Методы удаления
Удаление папиллом в области рта требует особой деликатности. Традиционные методы удаления, криодеструкция и электрокоагуляция, не рекомендованы для таких наростов, так как могут травмировать слизистую оболочку и задеть здоровые ткани.
Оптимальным вариантом считается лазерное удаление, которое можно проводить в любом месте локализации папиллом.
Это распространяется и на гортанные новообразования, считающиеся довольно сложными для удаления.
Зона действия лазерного луча очень ограничена, благодаря чему осуществляется локальная деструкция наростов. Такой метод считается безопасным и самым прогрессивным на сегодняшний день.
Перед проведением операции предварительно делается обезболивание, чтобы не доставлять пациенту большой дискомфорт.
В тяжёлых случаях допускается использование хирургических методов. Такие операции характерны для крупных папиллом, причиняющих значительные болевые ощущения пациенту. Они могут сливаться в объединения, что затрудняет их удаление точечными техниками.
Как происходит удаление папилломы на языке, смотрите в нашем видео:
Лечение
Цель любого лечения состоит не только в том, чтобы избавиться от нежелательных наростов. Помимо этого терапия выполняет такие задачи как:
- укрепление иммунитета;
- снижение вирусной активности;
- уменьшение риска рецидивов.
Для этого пациенту назначаются противовирусные препараты, употребляемые местно, если папилломы располагаются на губах. Как правило, это мазь «Ацикловир» в сочетании с различными средствами для полоскания рта – Мирамистин, Хлоргексидин и др. Это помогает снизить концентрацию вируса на пораженном участке.
Иммуномодулирующая терапия необходима для коррекции состояния иммунной системы, отвечающей за естественное сдерживание вируса. В число таких препаратов входят «Изопринозин», «Аллокин-альфа», «Панавир» и т.д.
Важно сочетать медикаментозную терапию с удалением всех имеющихся новообразований. В противном случае, лечение даст временный эффект с высоким риском повторного появления папиллом.
У ребенка
Симптомы развития папилломавируса у детей такие же, как у взрослых. Однако у них еще нет той иммунной защиты, которая сдерживает развитие вируса. В результате рост новообразований может быть очень быстрым и агрессивным. Если ребенок совсем маленький, диагностика затрудняется отсутствием жалоб, и выявить заболевание возможно только благодаря бдительности родителей.
Для детей разного возраста характерно развитие папилломатоза гортани в случае, если мать инфицирована ВПЧ.
При естественных родах риск передачи вируса плоду очень высок. И, как правило, папилломавирус проявляет себя именно в области рта.
[attention type=yellow]Важно понимать, что качественное удаление наростов возможно только под наблюдением специалиста. Самостоятельные попытки убрать папилломы могут привести к травматизации чувствительной слизистой оболочки рта.
[/attention]Консультация нашего практикующего дерматовенеролога:
Источник: https://papillomus.ru/mesta-poyavleniye/papillomy-vo-rtu/
Сифилис во рту: симптоматика на каждой стадии развития болезни
Сифилис — тяжелое венерическое заболевание, чаще всего носящее хронический характер и вызываемое бактериями рода Treponema pallida (бледная трепонема). Местом проявления сифилитических высыпаний являются слизистые гениталий, рта и гортани.
По типу происхождения классифицируют сифилис врожденный и приобретенный.
В первом случае инфекция попадает в организм ребенка через родовые пути больной матери, во втором — путем заражения при сексуальном контакте, соприкосновении с предметами, содержащими молекулы возбудителя (медицинский инструмент, бытовые принадлежности), а также в процессе различных хирургических вмешательств.
Стадии сифилиса
Различают четыре этапа развития сифилиса, каждый из которых характеризуется определенными клиническими проявлениями и морфологическими признаками. Течение болезни отличается тем, что активная фаза периодически сменяется состоянием пассивности, когда инфекция «замирает» и не дает выраженной внешней симптоматики. Основные стадии сифилиса во рту:
- инкубационная;
- первичная;
- вторичная;
- третичная.
Инкубационный период
Как правило, первые симптомы сифилиса появляются через 3-4 недели после попадания в организм клеток возбудителя. Но поскольку зараженные люди имеют свои индивидуальные особенности (общее состояние здоровья и иммунитета, наличие сопутствующих хронических заболеваний, возраст), этот временной промежуток может быть увеличен.
Первичная стадия
Длительность I стадии сифилиса варьируется в пределах 6-7 недель. Признаками перехода заболевания в активную фазу являются:
- Появление в зоне внедрения бледной трепонемы твердого шанкра — воспалительного элемента в виде трещины, эрозии, углубления с вздернутыми краями, плотноватыми по структуре. Обычно первичная сифилома проявляется на слизистой языка, внутренней кайме губ, миндалинах, а также может локализоваться в зоне верхнего неба, защечной части и деснах. Диаметр твердого шанкра выдержан в рамках 5-10 мм, однако могут наблюдаться карликовые (1-2 мм) и гигантские (15-20 мм) образования. Количество сифилом не превышает 1-3 штук.
- Увеличение лимфоузлов (лимфаденит). Реакция наблюдается уже через неделю после возникновения твердого шанкра. Лимфатические узлы могут достигать размеров фасолины, крупного винограда, абрикосы, но при этом оставаться абсолютно безболезненными при пальпации. Окружающая кожа не имеет визуальных дефектов, сами узлы не сращиваются между собой, эластичны и подвижны. Наиболее часто при развитии сифилиса во рту увеличиваются затылочные, шейные (задние и передние) и челюстные лимфоузлы, что говорит о начале усиленного размножения бактерии трепанемы.
Особенности протекания
Развитие твердого шанкра в ротовой полости начинается с локального покраснения кожи, впоследствии уплотняющегося и воспаляющегося. Далее в центре образуется язва блюдцевидной округлой формы ярко-красного цвета, края которой слегка приподняты и имеют хрящеподобную структуру. Дно язвы блестящее, не бугристое, без признаков налета, но может покрываться серо-желтой сальной пленкой.
В нетипичных случаях вместо язв на слизистых рта могут наблюдаться ссадины, трещины или заеды, имеющие в своем основании более плотную поверхность. Гипертрофированные проявления твердого шанкра изредка принимают следующий вид:
- На губах — плотное образование, напоминающее шляпку гриба. В диаметре достигает 2-3 см, характерно выдаваясь над уровнем губной каймы. Поверхность «шара» блестящая, чистая, но может выделяться скудный экссудат.
- На языке — воспаленный воронкообразный нарост, имеющий форму перевернутого блюдца. Очертания шанкра резко выступают над уровнем прилегающих тканей. В отдельных случаях сифилома принимает щелевидную конфигурацию.
- На десне — ярко-красный эрозийный полумесяц, прилегающий к одному или сразу нескольким зубам.
- На миндалинах — овальная язва мясного оттенка с ровными, не завышенными краями. Сама миндалина приобретает плотную структуру, увеличивается в размерах и окрашивается в медный цвет за счет гиперемии слизистой.
Важно! Временами появление твердого шанкра может сопровождаться стафилококковой инфекцией. На фоне ярковыраженного воспалительного процесса симптоматика сифилиса несколько смазывается — возникают болезненные ощущения, язва увеличивается в размерах, а на ее дне присутствует гнойный налет.
Вторичная стадия
Наступает приблизительно через 2-3 месяца после инфицирования. Клинические проявления достаточно разнообразны, но всегда сопровождаются характерными высыпаниями (сифилидами).
Существуют две основные модификации сифилидов, появляющихся в ротовой полости: пятнистые и папулезные.
Помимо сыпи на коже и слизистых оболочках рта больной может жаловаться на общее недомогание, мигрени, проблемы со слухом, потерю зрения, субфебрильную температуру.
Пятнистые сифилиды
Чаще всего представлены сифилитической розеолой, имеющей вид ярко-красного ореола с округлыми краями. Средний диаметр — 5-10 мм. Визуально четко отличаются от непораженных слизистых тканей и при надавливании исчезает.
Розеолы могут сливаться между собой, образуя широкие воспаленные очаги. При отсутствии лечения способны «жить» около 1 месяца, не меняя своих очертаний и расцветки. Наиболее распространенные места локации — небо и небные дужки, миндалины.
Не вызывают болезненных ощущений.
Следует отличать сифилитические розеолы от таких заболеваний как:
- катаральный стоматит;
- краснуха;
- ангина;
- корь;
- брюшной тиф.
Все вышеперечисленные болезни сопровождаются рядом симптомов, не характерных для сифилиса второй стадии. Например, жжением в горле, трудностью глотания, отечностью, повышением температуры. При приеме соответствующих лекарственных препаратов самочувствие больного улучшается, и дискомфортные ощущения пропадают.
Папулезные сифилиды
Самая типичная форма проявления вторичного сифилиса. Папулезными высыпаниями могут поражаться все участки слизистой оболочки: миндалины, губы, язык, мягкое небо и т. д.
Сифилиды достаточно разнообразны по своей модификации в отношении цвета, конфигурации и размера. Склонны к разрастанию по периферии, сливаясь в обширные бляшки. Средний диаметр папул — 10-15 мм. Структура плотная, края отчетливо возвышаются над поверхностью слизистой.
В процессе жизненного цикла расцветка наростов меняется от нежно-розовой до медно-ржавой.
Вследствие естественного обновления эпидермиса верхушки папул покрываются сероватым налетом, а после его соскабливания обнажаются эрозийные участки ярко-красного цвета.
На ощупь такие сифилиды достаточно болезненны, и вокруг локаций можно наблюдать специфичную воспалительную окантовку.
При недостаточном гигиеническом уходе за полостью рта папулы способны изъявляться и образовывать глубокие эрозийные трещины, отягощаемые гнойными выделениями и сукровицей.
В зависимости от локализации могут наблюдаться следующие осложнения:
- Уголки рта. Из-за непрерывного открытия/закрытия рта папулы трансформируются в стабильно кровоточащие болезненные разрывы. Края трещин покрываются корками и уплотняются.
- Язык. Под воздействием слюноотделения папулы превращаются в обширные язвы, обычно сосредотачиваясь на боковых поверхностях языка. Постепенно покрываются сероватым налетом и «спаиваются» с окружающими тканями, образуя плотные наросты.
- Небные дужки, миндалины, глотка. Появляется эффект присутствия инородного тела во рту, сопровождающийся осиплостью голоса.
Третичная стадия
Проявления сифилиса на этой стадии заключаются в образовании на слизистой рта типичных тканевых узлов (гуммозных сифилидов) и бугорковой сыпи. Параллельно продолжается дегенерация внутренних органов, а также дестабилизация нервной системы и разрушение костей.
Гуммозные сифилиды
Представлены плотным узлом, образующимся на языке или мягком небе в единичном экземпляре. Затем он начинает разрастаться, достигая в среднем размера 10-15 мм в диаметре. Посредине гуммы образуется язва, по форме напоминающая кратер и содержащая в центре некротический стержень.
Окружность язвы сильно уплотнена, а поверхность близлежащих тканей окрашена в синевато-бурый цвет. Края гуммы усыпаны мелкими грануляциями, которые при прикосновении начинают кровоточить. Сам язвенный узел болезненный, но в процессе заживления ощущение боли проходит.
В течение 3-4 недель кратер постепенно затягивается, и на месте воспаленного углубления появляется рубец втянутой формы.
В случае локализации гуммы на языке, клиническая картина может иметь некоторые характерные особенности:
- Начинается процесс диффузной инфильтрации, в результате чего язык уплотняется и увеличивается в размерах, становится «деревянным», но без присутствия видимых узелков.
- Происходит трансформация инфильтрата в рубцовую ткань, в результате чего язык теряет подвижность, на спинке появляются борозды и трещины, а поверхность приобретает бугристую фактуру. Как следствие: нарушение дикции, затрудненный прием пищи, частые травмирования слизистой и возможные заражения сопряженными инфекциями.
- Цвет языка меняется в зависимости от стадии склерозирования: от ярко-красного до грязно-серого с перламутровым отливом.
При поражении гуммами неба происходят необратимые изменения костной ткани и надкостницы. Развивается некроз кости, сопровождаемый вскрытием язвы в области твердого неба.
Бугорковые сифилиды
В отличие от гуммозных сифилидов, бугорковые обычно концентрируются на губах, небе и верхней десне. Имеют вид плотных «холмиков» диаметром около 5 мм с ровной поверхностью.
Чаще всего, дислоцируютя группами, и в дальнейшем обладают свойством распадаться на мелкие, но глубокие язвочки. Окраска бугорков — насыщенно-красная с синюшным оттенком. Края язвенных образований уплотнены.
После заживления на месте шишек появляются рубцы, которые больше никогда не покрываются новыми высыпаниями.
[attention type=red]Продолжительность процесса от возникновения бугорковых сифилидов до перерастания их в грубые рубцы занимает в среднем 2-3 месяца. При этом региональные лимфоузлы остаются в нормальном состоянии, не увеличиваются, но могут реагировать при попадании в организм сопряженных инфекций.
[/attention]Диагностика и лечение сифилиса производится в специализированных медицинских учреждениях стационарного типа. Прогноз выздоровления зависит от степени тяжести протекания заболевания, а также стадии, на которой пациент обратился за помощью к врачу.
О сифилисе и его симптомах идет речь в данном видео.
Источник: https://myvenerolog.com/spisok-boleznej/bakterialnye-infektsii/sifilis/vo-rtu-stadii-simptomatika.html
Проявление вич-инфекции в полости рта: симптомы, диагностика и лечение
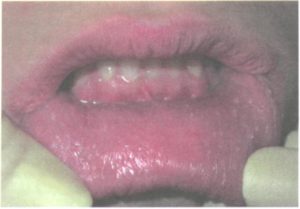
Заболевания ротовой полости у ВИЧ-позитивного населения относится к числу самых первых клинических синдромов и характеризуется высокой частотой встречаемости и разнообразием. Проявление ранних признаков ВИЧ инфекции в полости рта связано с прогрессированием болезни и увеличением вирусной нагрузки.
В результате этого снижаются местные и общие факторы иммунной резистентности, и организм становится восприимчив к различным инфекционным агентам.
Поражение слизистой оболочки ротовой полости приносит большой дискомфорт: нарушается акт глотания, затрудняется речь.
Такое состояние является потенциально опасным для здоровья, потому что при отсутствии адекватного лечения быстро прогрессирует и переходит на мышечные и костные структуры.
Причины
Основной этиологической причиной развития непосредственно вирус иммунодефицита человека, который приводит к возникновению ВИЧ-инфекции и СПИДа.
Поражаются иммунные клетки, снижаются иммунорезистентные способности организма, что является благоприятным фактором для развития новой бактериальной или вирусной инвазии в полости рта.
Кроме того, у ослабленных пациентов в несколько раз увеличивается риск возникновения онкологических новообразований любой локализации.
Слизистая рта в норме населена большим количеством условно-патогенных бактерий, которые начинают активно расти и размножаться в условиях отсутствия иммунного контроля. Вирусы же, попадая в ослабленный организм, не разрушаются иммунными клетками и быстро поражают ротовую полость.
У ВИЧ-позитивных людей нередко наблюдаются вирусно-бактериальные, или «микст-инфекции»: одна инфекция «наслаивается» на вторую, усугубляя клиническую картину. Чаще всего инфекционный процесс затрагивает слизистую оболочку неба и щек.
Язык и десна поражаются при ВИЧ-инфекции в 90% случаев.
Особое место в инфекционной патологии занимает грибковое поражение — кандидомикоз слизистых. Грибки рода Candida начинают активно разрастаться, быстро заселяя всю слизистую оболочку. Кандидозное поражение полости рта относится к СПИД-индикаторным болезням, т.е. к болезням, которые в подавляющем большинстве случаев позволяют судить о заражении вирусом иммунодефицита.
Симптомы
Первые симптомы ВИЧ-инфекции в полости рта имеют неспецифический характер, эти изменения ошибочно долго не воспринимаются как нечто серьезное. 85% всех пациентов отмечают возникновение сначала сухости во рту и чувства неопределенного дискомфорта. Ярко выраженные клинические признаки начинают беспокоить больного значительно позже.
Подавляющее большинство людей с иммунодефицитом имеют кандидоз полости рта. В полости рта образуется белый налет в виде пленки, затем появляются болезненные и кровоточащие язвы, становится больно есть и пить. Реже кандидозное поражение возникает в виде пятна, имеющего красный цвет, а область инфекции интенсивно зудит.
На втором месте по распространенности являются симптомы патологического образования во рту. Оно может быть обусловлено рядом причин: волосатая лейкоплакия, злокачественная опухоль, вирусные бородавки.
На ранних стадиях появляется легкий дискомфорт, а по мере роста новообразования появляется ощущение инородного тела во рту, которое постоянно мешает нормальной жизнедеятельности.
У 90% ВИЧ-инфицированных пациентов возникает герпетическое поражение. Оно проявляется образованием многочисленных пузырьков с прозрачным содержимым как в полости рта, так и на кожных покровах. Везикулы лопаются, оставляя за собой небольшие болезненные язвочки, которые покрываются корочкой.
[attention type=green]У инфицированного человека часто появляются гингивиты и стоматиты, которые отличаются резкой болезненностью. Они характеризуются внезапным появлением везикул и язв на внутренней поверхности слизистой губ, углов рта и десен. Из-за сильного болевого синдрома возникают проблемы с приемом пищи, особенно соленой и острой, которая раздражает изъязвленные участки.
[/attention]При бактериальной инфекции часто нагнаиваются десна, а гнойные затеки быстро распространяются в глубокие слои, из-за чего может воспалиться надкостница и кость.
Гнойное воспаление протекает с резкой болью в области поражения и повышением температуры до высоких цифр. Десневой карман отекает и становится гиперемированным (покрасневшим), из него вытекает гнойное содержимое.
Страдает и общее состояние пациента: присоединяется головная боль, резкая слабость, нередко тошнота.
Слюнные железы поражаются при ВИЧ в половине случаев. Основным этиологическим агентом являются условно-патогенные бактерии ротовой полости. Железа набухает, появляется болезненность в области ее проекции, кожа над слюнной железой становится отечной и покрасневшей. Нередко железа увеличивается в размерах.
Шейные и нижнечелюстные лимфоузлы также вовлекаются в патологический процесс. Лимфатические узлы становятся болезненными при пальпации и приобретают плотную неоднородную консистенцию. Поражение слюнных желез часто сопровождается нарушением нормального слюнообразования и выделения слюны по выводным протокам.
Клинически это проявляется мучительной сухостью во рту и постоянной жаждой.
При язвенно-некротических процессах сначала появляется неприятный запах изо рта, затем присоединяются зубные боли. Начинаются десневые кровотечения, нередко из десневых карманов сочится гной в большом количестве. В запущенных случаях зубы расшатываются и выпадают.
Виды анализов
Для выявления ВИЧ-инфекции необходимо проведение анализа венозной крови и определение антигенов вируса иммунодефицита и антител к нему. Методами выбора для исследования на ВИЧ являются полимеразная цепная реакция и серологическая диагностика. ПЦР обладает высокой достоверностью полученных результатов (99.
9%), а чувствительность метода равна 100%. ПЦР выявляет участки генома вирусной частицы даже в минимальных концентрациях. Из серологических реакций оптимальным является проведение иммунного блоттинга для поиска отдельных антигенов вируса.
Реакция ИФА также может быть использована для выявления антител к вирусному патогену, но данный анализ имеет вероятность получения ложного результата.
Для диагностики проявлений ВИЧ-инфекции во рту необходим тщательный осмотр при хорошем освещении. После осмотра и выявления типичных проявлений инфекционного процесса, как правило, дополнительных исследований не требуется. В неясных клинических ситуациях берутся мазки-отпечатки со слизистой полости рта и направляются на бактериологическое и вирусологическое исследование.
При поражении слюнных желез дополнительным и высокоинформативным методом является УЗ-исследование пораженной области и близлежащих мягких тканей. Распространение инфекционного процесса на надкостницу и кости требует проведения рентгенографии с нескольких проекциях.
При подозрении на злокачественное новообразование обязательно берут биопсию и отправляют на гистологическое исследование.
Как лечить
Основной задачей лечащего врача является лечение ВИЧ-инфекции, и только потом он должен переходить к симптоматической терапии инфекции полости рта. Для предупреждения прогрессирования иммунодефицита назначается специальная схема — антиретровирусная терапия (АРТ) в комплексе с иммуномодулирующей терапией.
Антиретровирусная терапия позволяет замедлить размножение вируса и уменьшить вирусную нагрузке в крови, а иммуномодулирующая терапия направлена на укрепление иммунитета, особенно Т-клеточного звена, которое страдает в первую очередь при ВИЧ И СПИД.
Современными иммунными препаратами являются иммуноглобулины против ВИЧ и различные препараты, содержащие моноклональные антитела.
[attention type=yellow]Лечение проявлений в полости рта заключается в применении местной и общей терапии, направленной на уничтожение патогенного агента. Для микроорганизмов применяется массивная антибактериальная терапия. Антибактериальные препараты назначают преимущественно широкой противомикробной активности.
[/attention]Это обусловлено тем, что пациенты часто имеют микст-инфекции с несколькими возбудителями. Вирусные инфекции требуют назначения противовирусных таблеток, в некоторых случаях (например, тяжелая герпетическая инфекция) препараты вводят внутривенно.
Кандидоз слизистых лечат внутривенным или пероральным введением противомикозных препаратов.
Стоматит и гингивит при ВИЧ требуют соблюдения строгой гигиены полости рта. Для поддержания гигиены полости рта и предупреждения распространения гнойной инфекции полость рта промывают раствором хлоргексидина.
В случае тяжелых и обширных язвенно-некротических или гнойных процессов может потребоваться хирургическое вмешательство, заключающееся в иссечении некротизированных тканей и очагов инфекции.
Если разрастания, наросты и бородавки на языке и в области десен имеют большие размеры, мешая речи или глотанию, то их удаляют используя лазер или традиционные хирургические методики.
Зубы
Поражение зубов часто связано с попаданием в поддесневое пространство микроорганизмов, которые приводят к развитию гнойного воспаления. Быстро развивается деструктивный пародонтит или некротизирующий периодонтит.
В обоих случаях сначала появляется неприятный запах, затем внезапно начинается острая и сильная боль, присоединяется шаткость зубов и их последующее выпадение.
Некроз быстро прогрессирует, достигая костных структур верхней и нижней челюстей, требует немедленного вмешательства челюстно-лицевого хирурга и проведения операции.
Молочница
Кандидоз (молочница) протекает в 3-ех формах:
- острый псевдомембранозный;
- эритематозная форма;
- хроническая гиперпластическая молочница.
Острый кандидоз имеет типичную симптоматику: белые грибковые скопления образуют пленки, покрывающие всю слизистую ротовой полости. Излюбленным местом персистенции грибков является слизистая оболочка на небе и в области щек. Эритематозная форма часто локализуется в области корня или спинки языка и приводит к разрушению вкусовых сосочков.
Данная форма характеризуется образованием ярко-красных пятен различной величины. Гиперпластическая молочница имеет вид наростов, выступающих над поверхностью слизистой оболочки.
Лечение стоматита кандидозной этиологии представляет определенные трудности: хоть грибковое поражение кожи и легко поддается терапии противогрибковыми препаратами, но часто рецидивирует, с каждым разом поражая все большую площадь.
Гингивит
ВИЧ-гингивит может протекать в двух клинических вариантах: линейная эритема десен и некротизирующий гингивит.
Линейная эритема представляет собой красную полосу, которая проходит на границе десен и зубов. Единственным клиническим проявлением данной формы является кровоточивость десен.
Некротизирующий гингивит протекает совсем иначе: развивается воспаление, появляется резкая боль и неприятный запах изо рта.
Десна становятся красными и отечными. Быстро начинается некроз межзубных сосочков и десен, процесс может распространиться на зубы и надкостницу. Для предотвращения развития гнойных абсцессов и распространения некроза требуется хирургическое иссечение всех нежизнеспособных тканей и адекватная санация полости рта.
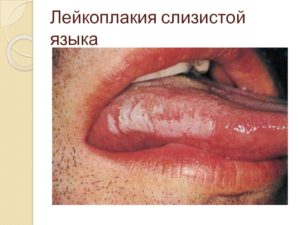
Волосистая лейкоплакия
Волосатая лейкоплакия развивается из-за инфицирования вирусом Эпштейна-Барр. При этой болезни поражается преимущественна боковая поверхность языка.
У пациентов с лейкоплакией образуются характерные белесоватые складки и разрастания, которые со временем могут распространяться на всю полость рта. Заболевание часто протекает бессимптомно и обнаруживается только врачом на момент осмотра.
Лейкоплакия языка имеет благоприятный прогноз и не требует специфического лечения. Единственное, что беспокоит пациентов — странный внешний вид языка.
Прочие инфекции и болезни
У 25% ВИЧ-инфицированных наблюдается саркома Капоши — злокачественное новообразование из лимфатических сосудов. На начальной стадии саркома имеет вид плоского красного узла или папулы небольшого размера.
При прогрессировании онкологического процесса новообразование разрастается и приобретает вид синюшного или темно-багрового пятна.
Верификация саркомы Капоши требует проведения биопсии и последующего гистологического исследования.
Гистоплазмоз — тяжелое грибковое поражение, вызванное грибом Histoplasma capsulatum. В большинстве случаев этот грибок сначала поражает легкие, откуда разносится по всему организму, в том числе и в ротовую полость. На слизистых образуются единичные разрастания в виде грануляций или узелков, которые быстро распространяются на всю полость рта.
[attention type=red]Помимо типичных проявлений герпетической инфекции, у ВИЧ-положительных людей возникают и другие вирусные поражения рта: папилломатоз ротовой полости или гортани и цитомегаловирусная инфекция.
[/attention]Причиной папилломатоза является вирус папилломы человека (ВПЧ). ВПЧ приводит к образованию вирусных бородавок (папиллом), которые имеют разную величину. Большие папилломы в области корня языка и гортани даже могут нарушать дыхание и глотание.
В таких случаях бородавки подлежат хирургическому удалению.
Профилактика
Профилактические мероприятия должны быть направлены на предупреждение заражения вирусом иммунодефицита человека. При попадании биологической жидкости инфицированного человека на кожные покровы или слизистую оболочку ротовой полости требуется проведение экстренной профилактики.
Кожные покровы незамедлительно обрабатываются любым имеющимся дезинфектантом (70% спирт или трехпроцентный раствор перекиси водорода), затем обильно промыть кожу проточной водой с мылом и повторить обработку дезинфицирующим средством. Если биоматериал попал в полость рта, то ее дважды прополаскивают 70%-ным этанолом.
Профилактика инфекционных проявлений у ВИЧ-инфицированных пациентов заключается в поддержании гигиены полости рта и приеме антиретровирусных препаратов. Большое значение имеет и повышение иммунных сил организма. Для этого ВИЧ-позитивным людям назначают иммуномодуляторы и препараты интерферона.
Источник: https://ozppp.com/vich/proyavlenie-vich-infektsii-v-polosti-rta-simptomy-diagnostika-i-lechenie.html