Причины замирания сердца, симптомы требующие обращения к врачу и методы лечения
Кардиальные патологии находятся на первых местах в условных рейтингах летальности болезнетворных процессов, чуть обгоняя рак или уступая ему (в зависимости от страны и конкретного региона).
Многие состояния не проявляют себя выраженными симптомами, что усложняет раннюю диагностику и не дает человеку вовремя сориентироваться в ситуации.
Перечень проявлений кардиального характера широк. Так, одно из распространенных — это замирание сердца. Подобным образом больные описывают нарушение ритмичных сокращений. Причины тому разные.
Возможно развитие экстрасистолии, фибрилляции, пароксизма, коронарной недостаточности, аортальных, митральных проблем и прочих. Вариантов масса, тем более, что проявление весьма универсально, если можно так сказать.
Выявление основной причины лежит на плечах кардиологов. Исследования ЭКГ и ЭХО являются профильными.
Лечение проводится в стационарных условиях на первом этапе, если процесс потенциально фатален или на амбулаторных началах. Прогнозы вариативны и зависят от первоисточника проблемы.
Причины замирания сердца
Факторы становления почти всегда патологические. Насколько опасные — трудно судить, не видя пациента и не зная истории болезни.
Даже врач не скажет подобного с ходу, требуется диагностика. Факторы в 90% случаев кардиальные, то есть, сопряжены с нарушением работе самого мышечного органа.
Повышенное давление
Длительно текущая артериальная гипертензия или симптоматическое проявление того же рода.
Суть процесса заключается в стабильном росте давления, отсюда органические изменения в кардиальных структурах. Чем дальше, тем сложнее.
[attention type=yellow]На 2—3 стадии гипертонической болезни показатели тонометра не восстанавливаются самостоятельно. Болезнь прогрессирует быстрыми темпами, что чревато развитием осложнений в любой момент времени.
[/attention]Среди опасных — инсульт геморрагического плана или инфаркт, реже кардиогенный шок как итог переизбытка активности со стороны сердца. Ощущение замирания — результат аритмии, которая возникает на фоне анатомических дефектов органа. Гипертрофия левого желудочка как классический вариант.
Коронарная недостаточность
Существует в двух клинических формах.
- Стенокардия. Провоцирует сильные боли в груди, нарушение тона и ритма. Субъективно это ощущается как замирания сердца. Действительно же возможно как замедление работы, так и ускорение. Часто одно и другое чередуется в короткий временной промежуток. Подробнее о стенокардии читайте в этой статье.
- Инфаркт или острое нарушение питания миокарда. В результате здоровые миоциты отмирают, замещаются грубой рубцовой тканью. Она не сокращается, эластичностью не обладает и призвана нарастить массу.
Чем больше площадь, тем существеннее вероятность аритмии. За счет ускорения деятельности орган старается адаптироваться к новым условиям. Это путь в никуда.
Подробнее о симптомах прединфаркта читайте здесь.
Патологии митрального клапана
Стеноз или же пролапс. Первая ситуация сопряжена с уменьшением просвета естественного анатомического окна между предсердиями и желудочками. Возможно полное заращение с течением времени.
Это абсолютно летальное состояние, поскольку кровь в большой круг не выбрасывается, отсюда гипоксия, стремительные органические отклонения и смерть.
Пролапс же сопровождается западением стенок клапанов внутрь кардиальных структур.
Это состояние в большей мере определяется возвращением крови обратно, объем функционально задействованной жидкой соединительной ткани снижается до критических отметок. Это явление называется регургитацией.
Оба случая лечатся хирургическими методами. Восстановление возможно только на ранних стадиях.
Внимание:
Возникновение аритмии говорит о сравнительно развитом этапе патологического процесса. Терапия нужна незамедлительно, в плановом или срочном порядке.
Факторы становления самих пороков сердца — воспаления, аутоиммунные процессы, аномалии внутриутробного развития, отравления и интоксикации.
Инфекционные поражения сердца
Встречаются как осложнения болезней верхних (например ангина), реже нижних дыхательных путей или запущенного кариеса, либо гингивита. Лечение незамедлительное.
Тахикардия с замираниями, изменением интервалов между каждым последующим ударом, встречается с первых же дней болезни.
Восстановление возможно, но при неэффективной терапии или недостаточной квалификации врачей встречаются осложнения в виде нестабильной аритмии опасного типа, разрушения предсердий с последующей необходимостью протезирования. Это сложная операция.
Кардионевроз
Сугубо сердечной патологией не считается. Это комплексное психосоматическое состояние с превалирующим неврогенным компонентом.
Симптомы обширны, зависят от стадии и характера процесса. Опасность низкая, но качество жизни падает существенно, ввиду выраженной клинической картины и субъективно невыносимого сочетания проявлений.
Лечение под контролем группы специалистов. Классическая жалоба — замирает сердце и перехватывает дыхание: это типичные вегетативные признаки со стороны всего организма.
Врожденные и приобретенные пороки сердца
В результате отклонений внутриутробного развития, генетических синдромов, прочих факторов. Симптомы вроде замирания в груди встречаются не всегда, что не позволяет вовремя среагировать. Требуется регулярный профилактический осмотр у кардиолога.
Помимо — электрокардиография и ЭХО-КГ для закрепления результата. Даже это не гарантия ранней диагностики патологий подобного рода. Некоторые хорошо маскируются, другие проявляют себя объективно сильнее.
Ревматизм
Состояния аутоиммунного типа встречаются часто. Развития аритмического процесса сопровождается выраженными изменениями со стороны самой сердечной мышцы.
Патогенез отклонения не выявлен до конца, механизм спорный. Проявления ревматизма не ограничиваются толчком в груди и замиранием сердца, возникают боли, тошнота, слабость.
Патология течет приступообразно. Каждый эпизод длится от нескольких недель до пары месяцев. Весь этот период пациент в большой опасности. Без лечения особенно. Помощь стационарная, для восстановления приемлемой сердечной деятельности.
Прочие аутоиммунные патологии
Вроде системной красной волчанки. Провоцируют генерализованные нарушения гемодинамики и восстановления соединительных, мышечных тканей (из последней состоит сердце).
Спонтанная дегенерация органов приводит к недостаточности и дисфункции всего тела. Чем это может закончиться со стороны кардиальных структур — сначала ИБС, затем инфарктом или остановкой сердца.
Терапия сложна, многие патологии не купируются вовсе, можно только поддерживать некоторый минимальный уровень жизни, замедлив прогрессирование болезни. Используются кортикостероиды, противовоспалительные, кардиопротекторы.
Идиопатические или прочие аритмии
Представлены двумя видами состояний:
- Первые не несут угрозы жизни или здоровью. В основном это патологии, сопряженные с нарушением работы синусового узла, вроде тахикардии, либо брадикардии.
- Экстрасистолия, пароксизмальное ускорение ритма, фибрилляция. Это другая сторона. Они уже опасны. Возможна спонтанная внезапная остановка сердца без перспектив восстановления жизнедеятельности.
Использование препаратов вне понимания механизма развития и происхождения процесса смысла не имеет.
Редкие причины
- Сахарный диабет. Крайне редко способен обусловить аритмии с такими признаками. Лечится под контролем эндокринолога. Радикальное восстановление невозможно. Суть терапии — приостановка прогрессирования и избежание осложнений.
- Блокада пучков Гиса. Полная или частичная непроводимость электрического импульса от синусового узла дальше.
- Метаболические нарушения, связанные с отклонениями обмена калия, магния, натрия.
Причины, почему замирает сердце, патологические, чаще кардиальные.
Крайне редко внесердечные, со стороны щитовидной железы на фоне гипертиреоза, избыточного синтеза кортизола.
В любом случае, все сводится к проблемам с самим мышечным органом, прямым или косвенным путем. Описанные выше заболевания разнородны, потому и принципов исследования, терапии масса.
Симптом, требующие обращения к врачу
Проявления многообразны, как и возможные патологии. Примерная систематизация выглядит так:
- Боль в груди. Классическое проявление любого процесса. Не всегда имеет кардиальное происхождение. Неспецифично и не типично для какого-либо одного заболевания.
- Одышка. Обычно на фоне пороков сердца. Сначала минимальная незаметна. Затем усугубляется, приводит к невозможности заниматься спортом, повседневной активности. Терминальные фазы опасных состояний заканчиваются тем, что пациент не способен встать с постели, начинаются проблемы с дыханием.
- Тяжесть в груди. Необъяснимого характера, но это не боль, а иное ощущение. Не всегда люди могут его объяснять понятными словами. Чаще говорят просто дискомфорт.
- Кашель непродуктивного характера (сухой). На поздних стадиях патологического процесса с незначительным количеством крови, без мокроты в любом случае. Требуется дифференциальная диагностика и раком легких или туберкулезом. Как правило, вопрос решается быстро, на рентгене, а также по ходу сбора анамнеза и оценки жалоб на здоровье.
- Слабость, сонливость, снижение работоспособности. Говорит о нарушении кровообращения в головном мозге.
- Цефалгия. Обычно малой степени интенсивности, но очень навязчивая, регулярная. Может быть ложно принята за мигрень. Вопрос решается под контролем кардиолога, по мере надобности прочих специалистов.
- Вертиго. Или головокружение. Ввиду дистрофии мозжечка, постепенного нарушения питания тканей церебральных структур. Вплоть до полного отсутствия ориентации в пространстве. Пациенты не могут ходить, стоять. Это уже основание для госпитализации.
- Слабость кардиальной деятельности. Собственно типичный признак патологий аритмического плана. Ощущается как пропускание ударов.
- Сердце замирает, потом сильный толчок — это классический признак начала пароксизма тахикардии. Какого рода это ускорение сокращений — желудочкового или предсердного нужно выяснять. Первая разновидность в разы опаснее.
- Нарушения когнитивных способностей, особенно памяти. Проявляется только при длительном течении гемодинамических отклонений.
Эти признаки требуют немедленного обращения к врачу.
Откладывать не стоит, если нет желания столкнуться с фатальными осложнениями, вроде остановки, инфаркта, инсульта, кардиогенного шока и прочих «прелестей» запущенной аритмии. Симптомы замирания сердца вариативны, возникают со стороны нервной системы или мышечного органа.
Диагностика
Обследование больных с аритмическим процессом проводится в основном профильным специалистом по кардиологии.
По мере необходимости, если есть сторонние признаки, также в случае смешанного происхождения процесса, показано обследование доктора-невролога.
Перечень мероприятий довольно широк:
- Опрос на предмет жалоб, также сбор анамнестических данных. Играет наибольшую роль на раннем этапе. Когда этиология еще не ясна.
- Измерение артериального давления. ЧСС. Уже на этой стадии есть возможность примерно определить природу отклонения.
- Суточное холтеровское мониторирование. Постоянная регистрация показателей автоматического тонометра. В домашних условиях эффективнее.
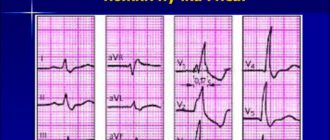
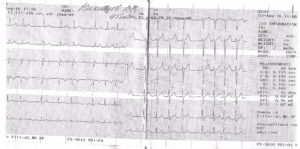
- Электрокардиография. Основная методика. Направлена на оценку типа аритмии, даже незначительные отклонения будут видны. При этом требуется высокая квалификация для расшифровки результатов.
- Эхокардиография. УЗИ-исследование по своей сути. Подходит для выявления органических процессов и анатомических дефектов.
- МРТ или КТ.
- Общий анализ крови.
В силу необходимости — нагрузочные тесты и коронография.
Лечение
Зависит от конкретной патологии. Применяются медикаменты или хирургическое вмешательство как крайняя мера, также показано изменение образа жизни.
Лекарственные средства:
- Антигипертензивные для устранения повышенного артериального давления. Ингибиторы АПФ, бета-блокаторы, антагонисты кальция. В меньшей мере успокоительные. Конкретные наименования подбираются врачом.
- Сердечные гликозиды, антиаритмические. Для устранения последствий органических патологий.
- Седативные средства на фоне кардиосклероза.
- Препараты калия и магния для поддержания кардиальной деятельности.
Хирургические методики показаны для устранения анатомических дефектов, протезирования, имплантации дефибриллятора или кардиостимулятора, иссечения измененных тканей.
Вариантов множество. Это крайняя мера, направлена на сохранение пациента. Трансплантация сердца — исключительный случай.
Изменение образа жизни:
- Отказ от курения, спиртного, наркотиков.
- Физическая активность адекватного характера (прогулки, велоспорт, плавание или ЛФК).
- Коррекция рациона (конкретных требований нет, нужно соблюдать принцип разумности, в качестве ориентира — лечебные столы №3 и №10).
- Сон 8 часов за ночь.
- Соль не более 7 граммов.
- Избегание стрессов и физических перегрузок.
Народные средства используются только при кардиосклерозе: чай из ромашки, перечной мяты, валерианы, пустырника, аира, зверобоя, шалфея в разных сочетаниях.
Это относительно безопасные растения, применять их пациент способен произвольно. Но нужно помнить о возможной аллергической реакции.
Прогноз и возможные осложнения
Последствия патологического процесса зависят от степени анатомических отклонений.
Основные факторы:
- Остановка сердца.
- Кардиогенный шок.
- Инфаркт.
- Инсульт.
- Снижение когнитивных способностей вплоть до сосудистой деменции.
- Гипертонический криз.
- Кома.
- Травмы в результате обмороков.
Замирание сердца опасно смертью человека. Прогнозы зависят от типа патологии:
- На фоне доброкачественной аритмии, благоприятны.
- Фибрилляция предсердий, запущенная пароксизмальная тахикардия, групповая экстрасистолия отличаются вероятностью плохого исхода, особенно без лечения.
Выживаемость при условии ранней терапии максимальна. Молодой возраст, отсутствие вредных привычек, отягощенной наследственности, ассоциированы с лучшим исходом.
Если сердце замирает, это значит что присутствуют неполадки со стороны узлов, пучков Гиса, метаболических процессов обмане калия и магния.
Возможны неврогенные факторы. Восстановление под контролем группы специалистов, основной — кардиолог. Перспективы излечения зависят от типа болезни.
Источник: https://CardioGid.com/zamiranie-serdtsa/
Почему появляется чувство замирания сердца?
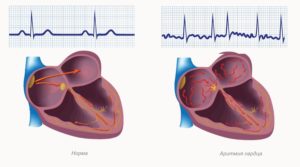
При некоторых ситуациях у человека складывается ощущение, что в груди тишина — возникает чувство замирания сердца.
Проявление патологического процесса проявляется у многих людей, но чаще всего становится предпосылкой к формированию аритмии, пороке миокарда, а также синдроме слабости синусового узла.
Чтобы вовремя заметить развитие заболевания стоит знать причины, из-за которых образуется затишье в грудной клетке, и симптомы протекания.
Что такое замирание сердца?
В большинстве случаев обращают свое внимание на работу миокарда люди, у которых в семье встречаются сердечные заболевания. Хуже всего ждать появления патологии, провоцируя ее образование. Это обусловлено тем, что возникающее стрессовое состояние стимулирует формирование проблемы с сердечной мышцей.
Чаще всего пациенты на приеме у доктора жалуются на незначительное проявление в течение 1-5 секунд. При более серьезном протекании патологии проявляется кислородным голоданием, а также сильными толчками. Проблема в таком случае развивается из-за сердечных заболеваний, связанных с нарушениями нормального сокращения миокарда.
Практически у каждого человека происходит остановка на несколько мгновений. Но в большинстве случаев здоровый человек их не замещает. При отсутствии болезненного дискомфорта подобная патология может происходить в день до 200 раз. При этом выявляющиеся моменты тишины в груди не являются заболеванием.
Обнаружить замирание миокарда могут совершенно случайно, проводя диагностику в профилактических целях с применением электрокардиограммы.
[attention type=red]Если сердечных патологий у пациента не наблюдается, то врач чаще всего не разглашает выявленные сведения.
[/attention]В противном случае, если существует такая необходимость, то больной направляется на детальное обследование, после чего назначается терапевтическое лечение.
Симптомы при изменениях работы сердечного сокращения
Замирание сердца проявляется различными симптомами. Приводятся жалобы пациентов, которые рассказывают о протекании патологического процесса:
- При необходимости вычислить пульс наблюдается секундное замирание сердечной мышцы, проявляющееся как полная остановка миокарда. Сокращения полностью исчезают на мгновение. Подобный процесс развивается несколько раз в течение отсчитываемой минуты.
- Ощущается, что сердечная мышца тормозит свой толчок, замирая на пару секунд. Кажется, что сердце забыло, что ему необходимо стучать без остановки. После истечения мгновения мотор запускается сильным толчком, который трудно пропустить.
- В груди ощущается «еканье», как будто должно произойти что-нибудь радостное или, наоборот, грустное. Присутствует чувство тревожности.
Практически все симптомы указывают на общие признаки – проблемы с сердечным ритмом, которые влекут за собой тревогу и страх, провоцируя болезненный дискомфорт в грудной клетке из-за волнительного состояния.
Признаки такого рода могут появляться в дневное время суток, при незначительных физических нагрузках на организм, а также новью во время отдыха. В последнем случае, протекание патологии провоцирует пробуждение пациента, сопровождаясь ощущением нехватки воздуха.
Если состояние возникло в единичном виде, то паниковать и просить у врача диагностику не стоит. Причиной развития процесса могли стать нервные напряжения. В другой ситуации при частом возникновении тишины в груди стоит провериться у врача. Это необходимо из-за того, что признаки могут сигнализировать о формировании проблем с миокардом.
Факторы, стимулирующие патологию
Формирующийся дискомфорт в грудной клетке, когда замирает сердце происходит из-за определенных факторов. Выделяют следующие причины, влияющие на изменения в функционировании миокарда:
- Чрезмерное увлечение напитками, в составе которых в большом объеме содержится кофеин;
- Недостаток сахара в кровотоке человека. Необходимо проверить работу обменных процессов. Если они оказываются в норме, то причина тишины в грудной клетке – нервное напряжение, не требующее лечения;
- Проявление стрессового состояния из-за нехватки в организме микроэлементов, в большей степени калия;
- Отсутствие отдыха и сна, усиленные физические и трудовые нагрузки;
- Депрессивное состояние, затяжной стресс, постоянные волнительные ситуации;
- Признак развития серьезного сердечного заболевания;
- Вредные привычки.
В некоторых ситуациях спровоцировать ощущение замирания сердца может повышенное артериальное давление. Подобный симптом говорит о различных патологиях в работе миокарда.
Так признак может являться предпосылкой ишемией, аритмией, любой воспалительной или инфекционной болезнью.
Поэтому в любом случае, при наблюдении частых приступах стоит пройти диагностику и при необходимости провести лечение.
Принципы терапевтического воздействия
При обнаружении врачом симптомов, которые сигнализируют о сердечных заболеваниях, то пациент направляется на диагностику. Но в некоторых ситуациях больному стоит просто успокоиться. Если отсутствуют предпосылки патологии с миокардом, то человеку рекомендуют прислушаться к следующим советам:
- Уменьшить эмоциональную, а также физическую нагрузку на все внутренние органы;
- Определить с помощью лабораторных анализов уровень калия, глюкозы и других витаминов и минералов в крови у больного. При выявлении недостаточности питательных компонентов пропить курс витаминов;
- Отказаться от всех вредных привычек, уменьшить употребление продуктов с входящим никотином;
- Придерживаться диеты, назначенной эндокринологом для нормализации сердечных сокращений.
Рекомендуется пациенту отстраниться от негативных эмоций, больше радоваться окружающему миру.
В случае, когда замирает сердце, выявлена патология с главным органом человека, то на основании проведенной диагностики назначается терапевтическое воздействие. За основу берется состояние пациента, тяжесть протекания заболевания и назначается схема лечения:
- Лекарственные препараты, нормализующие функционирование сердечного ритма;
- Лечебная физкультура с точными упражнениями, которые предотвращают ухудшение состояния, если диагностировано ишемическое заболевание, атеросклероз или спазм кровеносных сосудов коронарного типа;
- Если при выявлении показания хирургическое вмешательство;
- Применение народной медицины в виде отваров и настоев.
Лечение может назначать только лечащий врач. Самостоятельное применение лекарств может привести к серьезным осложнениям общего состояния человека.
Таким образом, замирание сердца развивается по двум причинам – нервозность и проблемы с сердцем. Для выявления точного диагноза следует обратиться к врачу. Благодаря проведенным обследованиям, назначаются действенная схема терапия, позволяющая избавиться от возникновения тишины в груди.
Источник: https://serdechnic.com/zamiraet-serdtse.html
Что делать при замирании сердца?

Ощущение замирания сердца – поэтический симптом, который часто встречается у людей разного возраста. Нарушение ритма, периодические выпадения сокращений и последующее сердцебиение – типичные признаки кардиальной патологии.
Появление расстройств часто связано с эмоциональной и физической нагрузкой, возрастом, полом, наличием хронических заболеваний.
Клиническая картина аритмий – неспецифическая, большинство пациентов жалуется на субъективные чувства замирания или перебоев в работе сердца.
Замиранием сердца называют субъективное ощущение у больного, которое воспринимается как пропущенное очередное сокращение миокарда.
Чаще всего данный симптом развивается у пациентов с эмоциональной лабильностью, ипохондрией и вегето-сосудистой патологией, которые физически чувствуют сердечный ритм.
Способность самостоятельно ощущать сокращения сердечной мышцы также формируется у людей с длительно персистирующим кардиальным заболеванием.
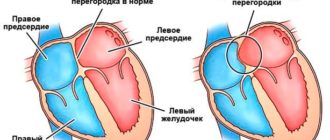
В норме миокард сокращается с частотой от 60 до 90 за минуту в правильном ритме, который зарождается в синусовом узле правого предсердия и проводится по нервным волокнам к желудочкам.
Частота и сила сокращений изменяется в каждого человека в течение дня, в зависимости от условий внешней среды.
Появление внеочередных импульсов (до 300 за сутки) считается физиологической нормой, которую здоровый человек не ощущает.
Развитие чувства замирания сердца у пациентов связано с:
- выпадением очередного сокращения;
- длительной паузой между импульсами (на фоне замедленного ритма);
- ослабленной силой сердечных сокращений.
Пациенты описывают данное состояние, как «погружение», «выпадение», «короткая остановка сердца и времени», «внезапная слабость», «сердце работает с перебоями».
Какие симптомы связывают с данным ощущением?
В медицине существует более 200 видов различных нарушений ритма, которые у больных чаще всего встречаются в комбинациях. Особенностью аритмий считаются конкретные отличия на электрокардиограмме и абсолютно неспецифические клинические признаки.
Когда больные говорят о замирании сердца, чаще всего речь идет о:
- неритмичном сокращении миокарда желудочков и предсердий, которое ощущается как два самостоятельных ритма;
- наличие частых внеочередных сокращений, после которых возникает компенсаторная пауза;
- неправильный ритм (различные интервалы между сокращениями).
С объективной точки зрения замиранием можно назвать паузу в сердечном ритме длительностью до 2 секунд, после которой развивается тахикардия (учащенное сердцебиение).
По каким причинам возникает подобное состояние?
Симптомы замирания сердца развиваются вследствие двух основных механизмов: кардиального (истинная аритмия) и психогенного (субъективное мнение больного на фоне волнения или тревоги).
К наиболее частым причинам замирания сердца относится:
- фибрилляция предсердий (мерцательная аритмия) – наличие множества эктопических очагов возбуждения, при которых нет адекватного сокращения предсердий («судорожные подергивания») и сохраняется желудочковый ритм;
- атриовентрикулярная блокада – нарушение проводимости электрического импульса. 2 степень расстройства сопровождается внеочередными выпадениями сокращений, которые ощущаются, как «пропущенные»;
- экстрасистолия – патология с появлениями внеочередных сокращений миокарда. После такого импульса для восстановления электрической активности кардиомиоцитов развивается компенсаторная пауза, во время которой возникает чувство замирания;
- климактерический период у женщин, который характеризуется нестабильностью гормонального фона, нарушением баланса обмена веществ и различными ощущениями в разных областях тела;
- вегето-сосудистая дистония (ВСД) по кардиальному типу часто сопровождается субъективными болями или сдавливанием в груди, нарушениями ритма и перебоев в работе сердца.
Остеохондроз также относится к возможным причинам возникновения субъективных ощущений в области сердца. Сдавливание межреберных нервов разросшимися остеофитами из тел позвонков раздражает симпатические волокна, которые иннервируют структуры миокарда. Данное состояние влияет как на ритм сердца, так и на ощущения пациента.
Как купировать приступ и что делать дальше?
Алгоритм действий пациента при замирании в области груди связан с причиной появления симптомов. Наличие органической кардиальной патологии требует назначения постоянной патогенетической или этиотропной терапии.
В случае психогенного генеза ощущений рекомендуется:
- избегать стрессовых ситуаций;
- нормализовать режим сна и бодрствования;
- рациональное питание, обогащенное витаминами и микроэлементами (для сердца – калий, который содержится в бананах и сухофруктах);
- адекватная физическая активность;
- прием седативных средств на основе растений (например, Ново-Пассит, Экстракт валерианы).
Редкие возникновения симптомов (до 3 раз на месяц) чаще всего – физиологическое явление, которое встречается у каждого человека. Замирание, что повторяется по нескольку раз в день и длиться до 4 секунд, требует диагностики и медицинской помощи.
В зависимости от причины назначают:
- при редком синусовом ритме и гемодинамически значимой атриовентрикулярной блокаде высокой степени применяется электрокардиостимулятор. До установки искусственного водителя ритма назначаются капли Зеленина, Атропин, Изадрин;
- лечение экстрасистолий проводится антиаритмическими препаратами, например, Этацизин;
- приступы на фоне вегето-сосудистой дистонии купируются с помощью седативных средств и спазмолитических препаратов.
Кроме того, успешно применятся методы физиотерапии для лечения субъективных ощущений нарушения ритма: массаж, бальнеотерапия и другие.
Выводы
Нарушения ритма – один из характерных признаков органического поражения сердечной мышцы. Детальная диагностика позволяет оценить состояние проводящей системы и подобрать адекватную терапию.
Купирование приступов аритмий назначается в зависимости от формы нарушений.
Психогенный генез ощущений – диагноз исключения, для которого терапия проводится преимущественно немедикаментозными средствами.
Для подготовки материала использовались следующие источники информации.
Источник: https://cardiograf.com/bolezni/neotlozhnye/zamiranie-serdca.html
Почему сильно сжалось сердце — причины и возможные осложнения
Ангинозная боль и ощущение сжимания сердца — основные симптомы стенокардии и ишемии сердечной мышцы.
Болевой синдром развивается вследствие кислородного голодания мышечных волокон, поэтому расширение коронарных сосудов и купирование приступов стенокардии должно проводиться в первые минуты после появления симптоматики.
Если сильно сжалось сердце, то нужно обратиться за медицинской помощью или использовать нитроглицерин не дожидаясь специалистов!
Особенности симптоматики
Если у пациента сильно сжимается сердце, то, как правило, этот симптом свидетельствует о приступе стенокардии. Болевой синдром при этой форме ишемической болезни сердца имеет свои особенности:
- приступообразность;
- давящий и сжимающий характер;
- боль локализуется в верхней или средней трети грудной полости;
- возможна иррадиация боли в руку, лопатку и отделы, расположенные ниже сердечной мышцы;
- интенсивность боли нарастает постепенно и быстро прекращается после использования нитроглицерина или устранения триггера.
Причинами развития стенокардии могут быть эмоциональное перенапряжение, чрезмерные физические нагрузки, быстрая ходьба, прием большой порции пищи, повышение показателей артериального давления.
Этиология заболевания
Основной причиной развития ишемической болезни сердца является обструкция коронарных сосудов атеросклеротическими бляшками.
Замедление кровотока в сосудах, кровоснабжающих сердце, приводит к недостаточному поступлению кислорода в мышцу и развитию боли.
Атеросклероз — заболевания, для которого характерно образование атеросклеротических бляшек на интиме сосудов. Оно возникает из-за нарушения липидного обмена, приводящему к обструкции сосудов.
Важно! Лишь в редких случаях стенокардия может быть обусловлена спазмом коронарных артерий, возникшим из-за напряжения мышечного слоя сосудистой стенки.
[attention type=green]При повышении потребности миокарда в кислороде (из-за физической нагрузки или эмоционального напряжения) происходит увеличение частоты сердечных сокращений.
[/attention]Однако вследствие сужения или обструкции сосудов не наблюдается насыщение мышечных волокон.
Ишемия — прямое проявление кислородного голодания мышечной ткани, первым и наиболее выраженным проявлением которого является боль и ощущение, будто сердце сильно сжимается.
Риск развития такого состояния повышается из-за индивидуальной генетической предрасположенности, ожирения, малоподвижного образа жизни, курения, сахарного диабета и злоупотребления алкогольными напитками.
Сопутствующие проявления
Ишемическая болезнь сердца, как правило, не является самостоятельной патологией. Для нее также характерно параллельное течение гипертонической болезни и ожирения.
Первое заболевания проявляется повышением показателей артериального давления, общим ухудшением самочувствия, головной болью, головокружением, недомоганием.
Для ожирения же характерно ухудшение качества сна, одышка, обусловленная сердечной недостаточностью, чрезмерная потливость, слабость и т.д.
Возможные осложнения
К возможным осложнениям ишемической болезни сердца относятся:
- аритмии — нарушение работы проводящей системы сердца, для которого характерно нарушение ритма, возникновение блокад и экстрасистол;
- недостаточность кровообращения в коронарных сосудах;
- блокады различных отделов проводящей системы;
- хроническая сердечная недостаточность;
- инфаркт миокарда;
- кардиосклероз;
- внезапная смерть в связи с возникшими осложнениями.
Именно поэтому так важно своевременно обращаться за медицинской помощью. Ведь лишь назначение индивидуального и наиболее эффективного плана лечения поможет пациенту справиться с возникшими осложнениями.
Особенности лечения
Важно помнить, что если сильно сжимается сердце, то обращение за медицинской помощью — первая мера, которую стоит предпринять. Лишь после устранения болезненных ощущений и проведения необходимой диагностики врач может подобрать соответствующее лечение. Как правило, оно состоит из следующих компонентов:
- коррекция образа жизни (изменение рациона, суточной активности, режима сна и бодрствования, т.д.);
- медикаментозная терапия;
- реваскуляризация для восстановления проходимости кровотока в сосудах.
Первоначальной и основной задачей врача-кардиолога является попытка предотвратить дальнейшее прогрессирование ишемической болезни сердца за счет модификации влияния факторов риска. Во-первых, проводится коррекция показателей артериального давления и снижение уровня холестерина.
Во-вторых, важно объяснить пациенту пагубное влияние курения и чрезмерного употребления алкоголя на сосуды и организм. В-третьих, коррекция питания состоит из уменьшения количества ненасыщенных жирных кислот, простых углеводов и повышения пищевых волокон.
Снижение массы тела и систематические физические нагрузки замыкают перечень всех рекомендаций.
Эффективность используемого лечения зависит от стабильности патологического процесса и тяжести его проявлений. Если симптоматика стабильна и легко купируется, то тяжесть стенокардии колеблется от легкой до умеренной.
Наиболее эффективным лечением будет использование некоторых лекарственных препаратов и модификация образа жизни. При неэффективности этого комплекса мероприятий целесообразно проведение реваскуляризации.
Об особенностях проведения баллонной ангиопластики и целесообразности ее проведения пациент может поинтересоваться у лечащего врача.
Медикаментозное лечение
Существует несколько схем терапии, утвержденных клиническими протоколами. Все они используются для устранения острых проявлений и профилактики повторных эпизодов ангинозной боли. Зачастую используются следующие группы лекарственных препаратов:
- нитро (нитроглицерин): для расширения коронарных сосудов и купирования приступов стенокардии;
- бета-адреноблокаторы, блокаторы кальциевых каналов: для предотвращения развития последующих приступов стенокардии;
- статины, антиагреганты и ингибиторы АПФ: для предотвращения и устранения непроходимости коронарных сосудов.
Ишемическая болезнь сердца — не только болезненные ощущения, но и состояние, опасное для жизни. Поэтому так важно проходить своевременное обследования и соблюдать все назначения врача.
Каждый пациент должен понимать, что не только использование медикаментозных препаратов поможет устранить боль, но и коррекция образа жизни.
Ведь систематические занятия спортом или пешие прогулки, снижение массы тела способствуют предотвращению развития атеросклероза и увеличению сердечного выброса.
Вся информация предоставлена для ознакомления, для получения более детальных данных обращайтесь к лечащему врачу.
ontakteWhatsApp в Симптомы
Источник: https://vserdtse.com/silno-szhalos-serdce.html
Аритмия сердца — причины, симптомы и лечение
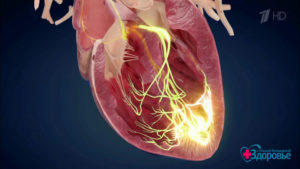
Аритмия — это нарушение ритма сердцебиения. При этой группе заболеваний сердце бьется быстрее или медленнее, а порой просто неритмично. Большинство аритмий не опасно. Некоторые неприятны, но легко лечатся. Однако существуют и опасные для жизни. Надо знать — как проявляется аритмия сердца, что это такое и как ее лечить.
Что представляет собой аритмия?
В правом предсердии расположен синусово-предсердный нервный узел. Это пучок нервных волокон, который задает ритм сокращений предсердий. Его продолжение — пучок Гиса, который координирует работу предсердий и желудочков.
Он ветвится, иннервируя левую и правую половины сердца, передние и задние стенки желудочков, а затем превращается в волокна Пуркинье, которые иннервируют отдельные, совсем небольшие участки сердечной мышцы.
Все это вместе образует проводящую систему сердца.
Аритмия — это нарушение функции не самого сердца, а именно проводящей ее системы. Например, если источник проблем в синусово-предсердном узле, говорят о синусовой аритмии сердца. Что это такое и как лечить становится понятно из локализации проблемы, которую видно на ЭКГ.
[attention type=yellow]Природа предусмотрела механизмы защиты на случай, если небольшая часть проводящей системы начнет работать неадекватно: импульсы возбуждения могут идти в обход пораженной, например, после инфаркта, сердечной ткани.
[/attention]Но такого запаса прочности хватает не всегда и в этом случае возникает аритмия сердца.
Виды аритмии и их отличия
Нарушения темпа сердечных сокращений называют тахикардией (частота пульса свыше 80 ударов в минуту) или брадикардией (замедление сердечного ритма ниже 60 ударов в минуту). Брадикардия встречается у совершенно здоровых людей, например, у тренированных легкоатлетов, лыжников и других спортсменов, которым важна выносливость и возможность ускориться.
Тахикардия — естественная реакция организма на физическую или эмоциональную нагрузку. Учащенный пульс в состоянии покоя часто говорит о болезни, но иногда встречается и в норме.
Нарушения ритма сердца подразделяют на синусовые, предсердные и желудочковые в зависимости от того, в какой области сердца возникает нарушение электрического сигнала и, соответственно, ритма.
Аритмии сердца бывают постоянными и пароксизмальными. При постоянных аритмиях нарушения, как правило, незначительны или легко корректируются препаратами.
Пароксизмальные аритмии — это сердечный приступ со значительным, до 150-200 ударов в минуту, повышением частоты сердечных сокращений и ощущения слабости вплоть до потери сознания. При пароксизмальных аритмиях часто без медицинской помощи не обойтись.
Самые распространенные виды аритмий — это экстрасистолия и мерцательная аритмия сердца.
[attention type=red]Экстрасистолия — это дополнительное сокращение предсердий или желудочков, которое, как правило, не требует лечения и протекает бессимптомно.
[/attention]Мерцательная аритмия сердца — это асинхронная работа миокардиоцитов предсердий, из-за чего предсердия не могут нормально сократиться. В результате нарушается и работа желудочков, страдает кровообращение.
Причины
Причин аритмий сердца довольно много.
Вот некоторые из них:
- заболевания сердца: ИБС, миокардиодистрофия, болезни клапанного аппарата;
- обезвоживание, нарушение баланса электролитов;
- нехватка кислорода;
- травмы грудной клетки;
- остеохондроз шейного и грудного отделов позвоночника;
- перевозбуждение блуждающего нерва из-за болезней верхних отделов желудочно-кишечного тракта;
- перенесенный инфаркт миокарда;
- гипертония;
- гипертиреоз;
- сахарный диабет;
- курение;
- злоупотребление алкоголем;
- злоупотребление кофе;
- стрессы;
- употребление некоторых лекарств, в том числе на основе трав;
- аллергические реакции;
- диагностические процедуры.
Симптомы
Чаще всего аритмии протекают бессимптомно и выявляются при плановом обследовании. В том числе так выявляются тяжелые аритмии, которые опасны для жизни пациента, поэтому не следует пренебрегать направлениями на ЭКГ, даже если сердце человека не беспокоит.
Хороший врач всегда найдет повод направить больного на кардиограмму, она показана, например, после перенесенного заболевания ОРЗ с высокой температурой.
Если аритмия ощущается человеком, ее симптомы у взрослого человека таковы:
- ощущение перебоев сердечного ритма;
- слишком быстрое или медленное сердцебиение;
- боли за грудиной;
- одышка;
- страх;
- слабость, головокружение, обмороки.
Тяжесть симптомов, как правило, не связана с тем, насколько опасна аритмия у конкретного человека.
Какие препараты назначают при аритмии?
Итак, вам установлен диагноз — аритмия сердца. Что это такое и как лечить в домашних условиях? И можно ли лечить аритмию дома вообще? Важно понимать, что поход к врачу и полное обследование не заменит домашнее лечение.
В последние годы подход к лечению аритмий значительно изменился. Некоторые из них требуют лечения, а некоторые — наоборот. В первую очередь это касается экстрасистолий.
Лечат их в следующих случаях:
- если экстрасистолы возникают чаще 10 раз в час и вызывают нарушения гемодинамики;
- если пациент чувствует перебои в работе сердца;
- если есть данные ЭхоКГ за ухудшение функционального состояния миокарда.
Экстрасистолы — что это такое? Это дополнительные сокращения предсердий, желудочков или всех отделов сердца. Они связаны с риском развития фибрилляции предсердий и внезапной сердечной смерти.
Долгое время считалось, что подавление экстрасистол при помощи медикаментов снижает риск смерти от сердечных причин, однако недавно было выяснено, что эффект как раз обратный: при применении антиаритмических препаратов при экстрасистолиях смертность более чем в 2 раза выше, чем без них, хотя экстрасистолы ими подавляются хорошо.
Поэтому экстрасистолии вообще не лечат, если у пациента нет симптомов, а наблюдают за их состоянием, дважды в год проводят эхокардиографию.
Как лечить аритмию? При экстрасистолиях часто хорошо помогает изменение образа жизни: отказ от кофе, крепкого чая, табака и алкоголя, снижение веса, физические упражнения. И только если это не помогает, назначают β-адреноблокаторы или, если сердечная мышца не изменена, антиаритмические препараты I класса.
Важно помнить, что при некоторых состояниях, например, четырехкратном увеличении общего числа желудочковых экстрасистол, желудочковой тахикардии и фибрилляции желудочков антиаритмические препараты обладают аритмогенными свойствами.
При экстрасистолиях хорошо помогают психотропные препараты, которые обладают успокаивающим и расслабляющим действием. При необходимости коррекции экстрасистолий, есть смысл начать с них.
Существует хирургические метод лечения аритмий: катетерная абляция участка миокарда, в котором возникает патологическое возбуждение. Однако этот метод показан не всегда.
[attention type=green]При назначении таблеток от аритмии врач всегда должен оценивать соотношение потенциального вреда с ожидаемой пользой: некоторые побочные эффекты этих препаратов гораздо опаснее, чем экстрасистолия.
[/attention]При мерцательной аритмии, напротив, антиаритмические препараты назначают. Их необходимо подбирать индивидуально, и предсказать, какому пациенту подойдет какое лекарство, невозможно. Лекарства помогают при 60-80% приступов, причем иногда требуется внутривенное применение. Если они не сработали, существуют аппаратные способы снятия приступов, но применяются они строго в стационарах.
Например, электрическая кардиоверсия — способ, при котором пациента вводят в короткий наркоз, и в определенный момент снимают несогласованные сокращения миокардиоцитов предсердий при помощи электрического разряда. В результате нормальный ритм сердца восстанавливается.
Сейчас активно разрабатываются и внедряются имплантируемые кардиовертеры — аппараты, которые определяют, что у человека начался приступ мерцательной аритмии, и прекращают его.
Народные рецепты при аритмии
Как лечить аритмию народными средствами, известно хорошо. Главное здесь — не навредить: правило «в некоторых ситуациях антиаритмические препараты вызывают аритмию» работает и здесь.
Столовую ложку сухих плодов шиповника измельчают, заливают 2 стаканами кипятка и нагревают на водяной бане 10 минут, процеживают, добавляют мед. Пьют по полстакана 2 р/д перед едой.
Берут курагу, изюм и грецкие орехи в примерно равной пропорции и измельчают. В 200 г смеси добавляют 5 столовых ложек меда и немного сока лимона и размешивают до однородности. Принимают по 2 столовых ложки после завтрака в течение месяца.
Столовую ложку мелиссы заваривают в 500 мл кипятка, настаивают 20 минут, пьют по половине стакана 3 р/д.
Боярышник, валериану, пустырник в народной медицине не принято настаивать на спирте. Их заваривают, часто приготовляя свежий настой. У боярышника можно использовать и плоды, и листья.
Настой на воде позволяет отказаться от этилового спирта, который плохо влияет на сердце.
Смешайте траву пустырника, плоды боярышника и корень валерианы в равных пропорциях, положите в термос и залейте кипятком в пропорции 1:10 (на каждые 10 граммов смеси 100 мл воды). Сбора нужно много: им заменяют чай.
[attention type=yellow]Перед употреблением можно добавить к напитку мед — конечно, если нет сахарного диабета. Минеральный состав меда благотворно влияет на сердце.
[/attention]Так же приготовляют сбор из корня валерианы, травы мяты и ромашки. Не совсем понятно, влияет он на сердце или лечит нервную систему, но даже если приступы происходят ежедневно, этот сбор хорошо помогает.
Чем опасна аритмия — прогноз, последствия
Два опасных исхода аритмии — это инсульт, тромбоэмболия легочной артерии и застойная сердечная недостаточность.
Инсульт как следствие мерцательной аритмии развивается следующим образом.
Фибриллирующие предсердия не могут нормально передавать кровь в желудочки, она застаивается, и образуются сгустки, которые превращаются в тромбы.
Тромб или его часть может выйти в кровеносную систему и закупорить сосуд в любом органе, включая головной мозг и легкие, что приводит к ишемическому инсульту — отмиранию ткани, в которой нарушено кровоснабжение.
Застойная сердечная недостаточность при аритмии развивается по причине неэффективности сокращений сердца.
Профилактика
Профилактика аритмий заключается в первую очередь в контроле гипертонической болезни, гипертиреоза и сахарного диабета, отказе от вредных привычек, умеренности в употреблении кофе и алкоголя, дозированной физической нагрузки.
Хорошо помогают упражнения, рекомендованные доктором Бубновским. Они укрепляют мускулатуру, которая участвует в кровообращении, за счет этого разгружается сердце.
Препараты калия и магния тоже снижают вероятность заболеть аритмией. Но наиболее важная профилактика сердечно-сосудистых заболеваний — это избегание стрессов. Если ваша жизнь насыщена неприятными переживаниями, помочь могут легкие седативные средства на основе трав.
Источник: https://doctor.rambler.ru/pharma/41751811-aritmiya-serdtsa-prichiny-simptomy-i-lechenie/