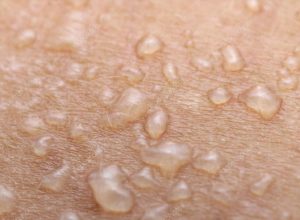
Папула у ребенка
Сыпь представляет собой разнообразные изменения на кожном покрове. Появляется такое заболевание чаще всего при некоторых болезненных состояниях. Для того чтобы определить причины возникновения сыпи, необходимо для начала разобраться, по каким видам классифицируются различные типы высыпаний.
Формы высыпаний
- Пятнами на небольших участках кожи розового, светлого или другого цвета. Пятнышко не прощупывается.
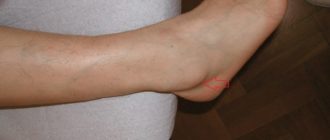
- Может иметь вид папулы у детей, представляющего собой небольшой бугорок в диаметре 5 мм. Папула прощупывается и проступает над кожным покровом.
- Бляшка, имеющая уплощённый вид.
- Форма пустулы, которая отличается ограниченной полостью с внутренним нагноением.
- Пузырь или везикула с внутренней жидкостью и разными размерами на теле.
Ниже приведено подробное описание всех возможных видов сыпи на теле у ребенка с фотографиями и пояснениями:
Токсическая эритема
Токсическая эритема на лице, подбородке и всём теле часто возникает у новорождённых детей. Эритема выглядит в виде светло-желтоватых папул и пустул в диаметре достигающих примерно 1,5 см.
Иногда проявляются пятнышки красного оттенка. Кожа младенца может быть вся поражена или частично.
Высыпания нередко можно заметить на второй день жизни ребёнка, которые со временем постепенно пропадают.
Акне новорожденных
Около 15% детей до года проходят через акне новорожденных. Пятнышки видны на лице грудничка и шейном отеле в виде пустул и папул. Первопричиной считается активация сальных желез гормонами матери. В этом случае лечение не обязательно, всего лишь необходимо соблюдать гигиену. После исчезновения акне у младенца не остаются рубцы и другие пятна.
Потница
Некоторые виды сыпи преимущественно формируются летом и весной. Так как выход компонентов потовых желез весьма трудный в тёплое время года. Как правило, появляются высыпания на голове, лице и в зоне опрелостей. Потница выглядит в виде пятнышек, пустул и пузырьков. За кожей необходим постоянный уход.
Атопический
Атопический дерматит у ребёнка ещё называют нейродермитом. Таким заболеванием страдают многие дети, однако симптомы при этом могут быть совершенно разными, в зависимости от индивидуальных особенностей организма. Как правило, недуг сопровождается экземой, насморком, астмой.
Дерматит выступает в виде папул красного оттенка с жидкостью внутри. При этом у ребёнка ощущается зуд, особенно по ночам. Дерматит проявляется на лице и щеках, а также немного на разгибательных частях конечностей. Кожа шелушится, происходит её заметное утолщение.
Дети до года переносят атопический дерматит без последствий. Однако если есть наследственная предрасположенность, то болезнь может перейти в хроническую фазу. Тогда кожу нужно регулярно обрабатывать специальными средствами с увлажняющим эффектом.
Аллергический
У детей в процессе индивидуальной непереносимости лекарственных препаратов и продуктов питания могут возникнуть аллергические реакции. Сыпь аллергической формы может иметь разные размеры, распространиться по всему телу или на лицо, а также на конечности. Самым неблагоприятным эффектом подобной аллергической сыпи считается зуд – всё тело невыносимо чешется.
Аллергической реакцией может стать отек Квинке. Возникает при взаимодействии с отдельными продуктами питания или лекарственными препаратами. Ребёнку трудно дышать, поскольку перекрывается гортань.
При этом формируются отёки на ногах и руках. Крапивница также считается аллергической формой высыпания.
Может проявляться из-за некоторых продуктов, таблеток, а также из-за солнечной аллергической реакции или холодовой.
Инфекционная сыпь
Какие же бывают самые частые причины высыпаний у ребёнка? Обычно, это вирусные или бактериальные инфекции, которые делятся на виды. Фото их можно легко найти и посмотреть в сети Интернет.
Инфекционная эритема
Инфекционную эритему вызывает парвовирус В19, передающийся воздушно-капельным путём. Самыми распространёнными симптомами заболевания могут быть невысокая температура, покраснение и появление пятен в лицевой части, а также по телу.
Инкубационный период сыпи у ребёнка составляет от 5 дней до одного месяца. Вполне вероятны головные боли, небольшой кашель. Особенно выражается высыпание на разгибательных частях конечностей, на стопах. Дети с такой болезнью не заразны.
Внезапная экзантема
Герпесная инфекция шестого типа может стать причиной розеолы, иначе называемой внезапной экзантемой. Таким недугом подвержены дети до двух лет. Передаётся инфекция воздушно-капельным путём от взрослых. Инкубационный период может длиться от недели до двух.
Затем следует продромальный период, который не очень сильно проявляется. У ребёнка ощущается недомогание, насморк, краснеет горло, веки отекают, лимфоузлы увеличиваются в размерах, поднимается температура. Дети капризничают, могут появиться судороги.
Через несколько дней наступает понижение температуры и на теле проявляется мелкое высыпание, которые по виду напоминают розовые пятнышки, их можно прощупать. Через пару дней они становятся незаметными и постепенно исчезают.
Ветряная оспа
Ветряная оспа, иначе называемая как ветрянка, представляет собой вирусное заболевание, которое похоже по своей структуре на герпес.
Большое количество детей в возрасте до 15 лет болеют таким недугом. Передаётся ветрянка по воздуху. Время скрытого периода достигает трёх недель.
До того, как проявляется сыпь, у ребёнка может возникнуть головная боль и болезненные ощущения в области живота.
Высыпания появляются на лице, туловище в виде изначально красных пятнышек с превращением в однокамерные везикулы. Жидкость в везикулах сначала светлая, а через время становится мутной. Характер, структуру и форму этого высыпания можно посмотреть на фото. Как правило, пузырьки на коже покрываются корочкой. Затем возникают новые высыпания с дальнейшим повышением температуры.
Когда пятнышки проходят, остаются еле видимые следы, которые полностью исчезают через неделю. Запрещается расчёсывать высыпания, поскольку могут быть рубцы на кожном покрове.
Подобный вирус у многих детей может перейти в следующую латентную фазу и зафиксироваться в нервных окончаниях. В связи с этим проявляется опоясывающий лишай на поясничном отделе. Фото такого недуга можно найти в сети Интернет.
Менингококковая инфекция
Такая бактерия, как менингококк часто встречается в носоглотке практически у каждого ребёнка, что является нормой. Обычно, инфекция не считается опасной, однако при конкретных условиях недуг может существенно понизить качество жизни болеющих детей и перейти в более активную фазу болезни.
Если менингококк после диагностики выявлен в крови либо спинномозговой жидкости, следует обеспечить обязательный приём антибиотиков в поликлинике. Если менингококк попадёт в кровь, может возникнуть сепсис.
Сепсисом называется такое заболевание, которое представляет собой заражение крови. Сопровождается недуг резким повышением температуры и тошнотой. В первые дни по телу ребёнка идут разрастающиеся высыпания в виде синяков.
[attention type=yellow]Чаще всего такие синячки появляются на ногах, руках, нередко формируются рубцы. В некоторых случаях у маленьких деток с развитием сепсиса, может проявиться шок с летальным исходом.
[/attention]Таким образом, необходимо сразу же назначать лечение после того, как установлен точный диагноз, поскольку он грозит негативными последствиями.
Корь считается довольно распространенным заболеванием, инкубационный период длится до двух недель. В течение недели продолжается общая слабость и недомогание всего организма. В дополнение начинается у детей сухой кашель, краснота глаз, повышается температура.
С внутренней стороны щёк можно заметить небольшие точки белого или серого оттенка, которые исчезают спустя сутки. Далее проявляются высыпания на лице, за ушами, постепенно опускается на грудную область.
Через пару дней, высыпания появляются на стопах, лицо больного приобретает бледный оттенок.
Высыпания могут чесаться, нередко на месте высыпания остаются синяки. Как только пятнышки исчезают, остаётся шелушение, проходящее буквально через неделю. В том случае если вовремя не начать излечивание, то у детей может развиться отит, воспаление мозга или же пневмония. При лечении специалисты часто используют витамин А, который значительно смягчает действие инфекции.
Чтобы понизить риск заболеваний корью, дети поддаются всеобщей вакцинации. Через неделю после введения вакцины, могут проявляться небольшие высыпания, которые быстро исчезают и считаются не опасными для здоровья детей.
Краснуха
Краснухой принято считать вирусное заболевание, которое можно заметить у детей от 5 до 15 лет. Инкубационный период её продлевается до 21 дня. До этого момента ребёнок может ничего не чувствовать, то есть симптомы никак не проявляются. После скрытого периода происходит лёгкое недомогание, постепенно повышается температура, на затылке заметно увеличение лимфоузлов.
Источник: https://urokikulinarii.ru/papula-u-rebenka/
Сыпь у ребенка на лице, теле, руках: фото с пояснениями всех видов высыпаний
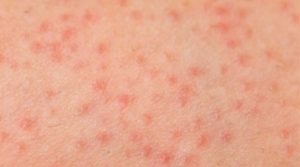
Сыпь представляет собой разнообразные изменения на кожном покрове. Появляется такое заболевание чаще всего при некоторых болезненных состояниях. Для того чтобы определить причины возникновения сыпи, необходимо для начала разобраться, по каким видам классифицируются различные типы высыпаний.
Папулы и пустулы: что это такое и как лечится?
Высыпания на коже портят эстетический вид, доставляют психологический дискомфорт. Некоторые эпидермальные заболевания имеют свойство прогрессировать, вызывая косметические дефекты (пигментацию, рубцы).
Чтобы избавиться от сыпи, нужно понимать, что собой представляют папулы и пустулы, в чем их отличие, и какими методами их лечат.
Везикулы, папулы и пустулы: что это такое?
Высыпания на эпидермисе характеризуются морфологическими элементами сыпи, к которым относят папулы, везикулы, пустулы, волдыри, пятна и бугорки. Папула представляет собой узелковое образование диаметром от 0,1 до 2 см. Такие элементы часто оставляют после себя пигментацию, шелушение.
Везикула – это пузырек небольшого размера шаровидной формы, который возвышается над поверхностью эпидермиса. Внутри содержится прозрачная бесцветная или мутная жидкость. Располагается элемент в поверхностных слоях кожи.
Папула (слева) и пустула (справа)
Пустула выглядит как маленький шарик желтого цвета с белым пятном на вершине и гнойным содержимым. Со временем образование лопается. Такие элементы болят при прикосновении. Кожа вокруг пустулы гиперемирована, отечна. После вскрытия гнойника образуется корочка, которая спустя время отпадает.
К дерматологам нередко обращаются люди с проблемой прыщей и бородавок на теле. Эти образования имеют вид папул. Бородавка представляет собой ороговевшее твердое образование диаметром от 0,1 до 1 см. Может быть расположена в сосочковом слое, на поверхности дермы.
Бородавки не формируют вокруг себя воспаление, не болят и не вызывают зуд. Сначала они не отличаются от цвета кожи, но со временем способны темнеть, становиться коричневыми или черными.
Папулы-прыщи, в отличие от бородавок, характеризуются воспалительным процессом, болезненны при прикосновении. Есть прыщи без воспаления – комедоны.
Виды и классификация
Папулы и пустулы имеют разную локализацию, размер, форму, цвет. Это позволяет классифицировать их на определенные виды. Отнесение образования к конкретному типу позволяет дерматологу подобрать действенную схему лечения.
По глубине залегания папулы бывают:
- эпидермальные (поверхностные);
- дермальные (в сосочковом слое);
- эпидермодермальные (смешанные).
По величине:
- лентикулярные (0,5х0,5 см);
- бляшки (диаметр больше крупной монеты)
- милиарные (с булавочную головку);
- нумулярные (5-копеечного размера).
По форме папулы бывают:
- плоскими;
- полушаровидными;
- полигональными;
- конусообразными (фолликулярные).
По цвету образования классифицируют на:
- розовые;
- коричневые;
- белые;
- красные;
- фиолетовые.
По наличию воспалительного процесса:
- воспаленные;
- невоспаленные.
Другие разновидности папул:
- лихеноидные (шелушатся, характерны для лишая);
- сифилитические (округлые красные образования на коже и слизистой оболочке, способные сливаться, изъязвляться);
- бовеноидные (пятна красного цвета, относятся к предраковым состояниям дермы);
- папулы Готтрона (узелки, расположенные в зоне проксимальных межфаланговых и пястно-фаланговых суставов);
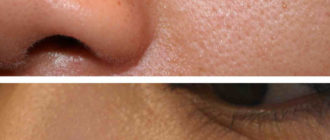
- фиброзные (формируются в единичном числе, локализуются на носу);
- эритематозные (локализуются на разгибательных поверхностях суставов, характерны для васкулита и красной волчанки);
- пьезогенные (слегка выступающие округлые образования цвета эпидермиса, формируются в области пяток).
Пустулы классифицируются по таким признакам:
- по локализации на фолликулярные, интраридермальные и субкорнеальные;
- по патогенезу на аутоиммунные, инфекционные;
- по числу камер на однокамерные и многокамерные.
Локализация на теле
Пустулы могут располагаться на коже шеи, головы и туловища. У мужчин могут локализоваться в области члена. Встречаются пустулы на губах, гениталиях, руках и ногах, спине и животе, пятках, лице, языке.
Кожные папулы возникают в результате гормонального сбоя, опухолевого процесса. Сыпь на гениталиях называется перламутровой папулой. Проявляется она в виде мелких прыщей, не вызывающих дискомфорт.
Локализуется вокруг головки пениса. Развивается из-за закупорки сальных желез.
Причины возникновения
Папулы и пустулы возникают по разным причинам. Чаще всего образуются в результате активной деятельности микробов, вирусов, грибков.
Также причинами образования папул и пустул являются:
- сбои в работе желудка, печени и кишечника. Наблюдаются при некоторых патологиях внутренних органов, при неправильном и нерегулярном питании;
- нарушение гормонального баланса. Уровень гормонов изменяется в период полового созревания, беременности, климакса;
- физическое, эмоциональное переутомление. Отсутствие режима бодрствования и отдыха, бессонница, стрессовые состояния приводят к ослаблению иммунитета. Это снижает стойкость организма к заболеваниям, в том числе и эпидермального характера;
- закупорка сальных желез. Возникает при холестерозе, нарушенном обмене веществ, плохой гигиене;
- аллергия на гигиенические средства, продукты питания, шерсть животных, укусы насекомых.
Заболевания с папулами
Высыпания характерны для таких патологий: псориаз, корь, чесотка, сибирская язва, сифилис, атопический дерматит, герпес, сыпной тиф, экзема, саркома Капоши, стрептококковое импетиго.
Болезни отличаются внешним видом папул, их локализацией и другими сопутствующими симптомами:
- псориаз. Это аутоиммунное хроническое заболевание, поражающее кожу. Проявляется слабостью, усталостью, депрессией. Основным симптомом являются пятна, которые немного приподнимаются над поверхностью покрова кожи. Папулы при псориазе красного оттенка бывают разными по величине и форме: каплевидными, монетовидными, точечными. Вначале размер образования 3-4 мм, но по мере прогрессирования болезни папулы увеличиваются до 10 и более сантиметров. Морфологические элементы поражают все тело и могут сливаться;
- экзема. Это нервно-аллергическая рецидивирующая патология, проявляющаяся на верхних слоях дермы. Для такого заболевания характерна сыпь, которая вызывает зуд и жжение. Вначале кожа краснеет. Потом образуются мелкие розово-красные папулы. При прогрессировании воспаления они трансформируются в везикулы и пустулы. После вскрытия образования возникает мокнущая экзема. Когда воспалительный процесс стихает, кожа бледнеет, эрозия покрывается корочкой;
- чесотка. Болезнь заразная, вызвана паразитированием на коже клещевидного чесоточного клеща. Элементы высыпаний представлены чесоточными ходами. Они имеют вид грязно-серых линий прямой или изогнутой формы. Под ними могут формироваться вытянутые папулы, пустулы. Образования вызывают сильный зуд. При расчесе возникают эрозии;
- саркома Капоши. Это злокачественные множественные новообразования на коже. Сначала формируются папулы, похожие на высыпания при красном лишае. Местами локализации выступают руки, голени, зона стоп. Папулы шелушатся, увеличиваются в размере (могут достигать 5 см), болезненные. После рассасывания узелки оставляют пигментированные вдавления. Саркоматоз Капоши может метастазировать в легких, костях и печени. При этом у человека наблюдается кровавый кашель и понос, высокая температура;
- сифилис. Это венерическое системное заболевание инфекционной природы, которое поражает слизистые оболочки, кожу, нервную систему, кости, внутренние органы. Папулезные сифилиды проявляются в период обострения болезни. Могут быть мелиарными, чечевицеподобными, нумулярными, бляшечными. При первичном сифилисе образование выглядит как округлая язва с гладким дном, ровными краями. Эрозия болезненная. На слизистых оболочках возникают мелкие язвы. Шанкры до 5 см в диаметре наблюдаются в области живота, бедер, на подбородке, предплечьях и кистях. Вторичный сифилис проявляется узелками, пятнами, папулезно-пустулезной сыпью, везикулами. Образования могут возникнуть на любом участке тела, они не сливаются. Их цвет и форма бывают разными. Кожа вокруг сифилидов не отекает и не воспаляется;
- стрептококковое импетиго. Это контагиозная патология стрептококковой природы. Вначале на коже появляются синюшно-красные папулы, которые могут быть эрозированы. Затем они трансформируются в пузырьки с отечным и гиперемированным основанием. Локализуются в зоне ягодиц, бедер, спины и живота;
- атопический дерматит. Это незаразное воспалительное заболевание кожи хронического течения. Проявляется фолликулярными папулами и бляшками на разгибательной поверхности конечностей, туловище. У взрослых атопический дерматит характеризуется пигментацией, вторичной лейкодермией. В области щек образуются белесоватые пятна.
Методы диагностики
При появлении папул, пустул, везикул рекомендуется посетить дерматолога, проконсультироваться с инфекционистом, венерологом или аллергологом. На приеме врач опрашивает пациента, осматривает кожу при помощи дерматоскопа, назначает ряд обследований.
Задействуются такие диагностические методики:
- печеночные пробы;
- анализ кала на яйца глистов;
- кожно-аллергические пробы;
- бакпосев;
- биопсия;
- общий и биохимический анализы крови;
- рентгеноскопия грудной клетки;
- тест на ВИЧ;
- анализ плазмы на уровень гормонов;
- микроскопия соскоба кожи;
- исследование урины.
Большинство дерматологических исследовательских методик безболезненны. Они позволяют выявить заболевание и подобрать схему лечения.
Как лечить?
Для лечения папулезной и пустулезной сыпи применяют разные методы: медикаментозные, народные, фитотерапевтические. Выбор зависит от типа диагностированного заболевания.
Для большей эффективности показано комплексное лечение. После устранения острого состояния кожной болезни на теле могут оставаться пятна, рубцы. Для их удаления используют биоревитализацию, мезотерапию, лазеротерапию, шлифование.
Терапия лекарственными препаратами
Для лечения дерматологических заболеваний используют медикаменты разного действия и формы выпуска. Бактериальные, вирусные, грибковые поражения кожи лечат антимикотиками, антибиотиками, противовирусными средствами.
Для снятия отечности и красноты назначают противовоспалительные и заживляющие гели и крема. Для повышения защитных сил организма доктора выписывают витаминные комплексы.
При печеночных, кишечных и желудочных нарушениях используются лекарства, направленные на восстановление работы органа (гепатопротекторные препараты, пробиотики).
Лечение пятнистой сыпи на коже народными средствами
Хороший лечебный эффект дают и средства нетрадиционной медицины. Проводится фитотерапия, используются целебные свойства разных продуктов. Народные целители рекомендуют для борьбы с пятнистой сыпью на коже немало рецептов.
Самые действенные народных средств:
- один мускатный орех, немного калгана и имбиря залить спиртом. Поставить на пару дней в теплое место. Готовой настойкой протирать пораженные участки тела. Дополнительно рекомендуется пить отвар из цветков бузины и тысячелистника по чашке в день;
- столовую ложку дубовой коры залить стаканом кипятка и проварить четверть часа. После остывания процедить жидкость. Поврежденные ткани протирать трижды в день;
- смазывать пятнистую сыпь калиновым соком. Дополнительно стоит принимать настой: растереть ягоды и залить столовую ложку кипятком. Пять часов настоять и процедить. Пить по 150 мл 4 раза в сутки;
- смешать 100 г очищенной серы и 300 г свиного жира. Смазывать больной участок кожи до исчезновения пятнистой сыпи.
Что делать, если сыпь чешется и долго не проходит?
Если сыпь чешется и не проходит, надо обратиться к дерматологу. Это может быть чесотка. Если зуд и образования не исчезают на фоне длительной терапии, тогда следует посетить аллерголога. Важно выявить и устранить фактор, провоцирующий такую реакцию организма.
Крапивница свидетельствует о неправильном выведении токсинов, нарушении внутренних процессов, непереносимости принимаемых лекарственных препаратов.
Как избавиться от пятен на коже у ребенка?
Самостоятельно бороться с эпидермальными заболеваниям у ребенка запрещается. Проблему должен решать специалист, основываясь на результатах обследования.
Для лечения пятен на коже у малыша используются медикаменты разного действия, в зависимости от причины развития патологического процесса.
Для снятия покраснения и зуда применяют мази и гели с противовоспалительными, смягчающими и подсушивающими свойствами.
по теме
Что такое перламутровые папулы? Ответ в видео:
Таким образом, папулы и пустулы возникают по разным причинам: от несоблюдения правил гигиены до инфекционного, вирусного, грибкового поражения. Они бывают разных форм, размера, цвета.
Могут вызывать зуд, жжение, приводить к пигментации и образованию рубцов. Чтобы избавиться от папул и пустул, нужно записаться на прием к врачу, обследоваться и пройти лечение.
Источник: https://psoriazonline.ru/lechenie/papulyi-i-pustulyi.html
Высыпания на коже у детей: сыпи, экзантемы, энантемы
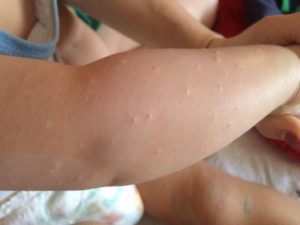
Высыпания на коже (exanthema, экзантема) и слизистых оболочках (enanthema, энантема) могут быть не только при вирусных и бактериальных инфекциях, но и при заболеваниях неинфекционной природы.
Важно решить, представляют собой эти изменения первичное повреждение кожи у ребенка или же клинические признаки претерпели изменения под действием вторичных факторов (инфекция, травма или лечение). Осмотр детский дерматолог Москва — поликлиника «Маркушка».
Элементы высыпаний у ребенка, детей. Первичные и вторичные элементы
Различаются первичные и вторичные элементы высыпаний. Первичные элементы классифицируются как розеола, пятно, папула, узелок, волдырь, пузырек, пузырь, геморрагия. К вторичным элементам относятся пигментация и депигментация, чешуйка, корка, эрозия, трещина, ссадина, язва, рубец, рубцовая атрофия, лихенификация, вегетация.
Первичные элементы высыпаний у ребенка, детей: розеола, пятно, эритема, геморрагия, точечные кровоизлияния – петехии, папула, бугорок, узел, волдырь, пузырек, пузырь
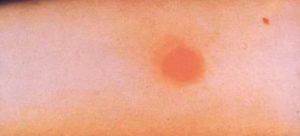
Розеола (roseola) — пятнышко бледно-розового, красного цвета размером от 1 до 5 мм. Форма округлая или неправильная, края четкие или размытые, над уровнем кожи не выступает, исчезает при надавливании и растяжении кожи.
Розеола встречается при многих инфекционных заболеваниях, особенно типична для брюшного тифа.
Множественные розеолы размером 1- 2 мм обычно описываются как мелкоточечная сыпь (при скарлатине), в процессе разрешения они покрываются чешуйками или исчезают бесследно.
Пятно (makula) имеет такую же окраску, как розеола, размер — от 5 до 20 мм, не выступает над уровнем кожи. Форма чаще всего неправильная. Пятно исчезает при надавливании на кожу и снова появляется после прекращения давления.
Множественные пятна размером от 5 до 10 мм описываются как мелкопятнистая сыпь (например, при краснухе — прививка от краснухи ребенку в детской поликлинике «Маркушка»).
[attention type=red]Пятна размером 10-20 мм образуют крупнопятнистую сыпь (например, при кори, аллергии — осмотр детский аллерголог Москва, поликлиника «Маркушка»).
[/attention]Эритема (erythema) — обширные участки гиперемированной кожи красного, пурпурно-красного или пурпурного цвета.
Возникает в результате слияния крупных пятен, образованных расширением сосудов не только сосочкового слоя кожи, но и под-сосочкового сосудистого сплетения.
Пятна размером более 20 мм, имеющие тенденцию к слиянию, следует рассматривать как эритему. Эритема наиболее типична для рожистого воспаления, термических, ультрафиолетовых ожогов.
Геморрагия (haemorrhagia) — кровоизлияние в кожу в результате деструкции сосудов кожи. Имеет вид точек или пятен различной величины и формы, не исчезает при растягивании кожи.
Цвет вначале красный, пурпурный или фиолетовый, затем, по мере рассасывания кровоизлияния, становится желто-зеленым и, наконец, желтым (образование гемосидерина при распаде эритроцитов).
Изменения цвета хорошо заметны при более крупных геморрагиях.
Точечные кровоизлияния называются петехиями (реteсhiа). Множественные геморрагии округлой формы размером от 2 до 5 мм описываются как пурпура. Кровоизлияния неправильной формы размером более 5 мм называются экхимозами.
Кровоизлияния могут наслаиваться на другие элементы сыпи. В таких случаях говорят о петехиальном превращении розеол, пятен, папул. Как правило, это наблюдается при тяжелом течении заболевания.
Геморрагические высыпания выявляются при сыпном тифе (часто в сочетании с розеолами — розеолезно-петехиальная сыпь), геморрагических лихорадках, сепсисе. Геморрагические элементы неправильной формы на плотной основе (звездчатая сыпь) характерны для менингококкемии, пневмококкового сепсиса.
Мелкие кровоизлияния могут иметь и неинфекционное происхождение (капилляротоксикоз, токсико-аллергический васкулит, авитаминоз С и др.).
Папула (papula) — элемент сыпи, возвышающийся над уровнем кожи, что нередко определяется на ощупь. Имеет плоскую или куполообразную поверхность, размер — от 1 до 20 мм. Форма и окраска такие же, как у розеол и пятен.
Папулы часто оставляют после себя пигментацию и шелушение кожи. Слившиеся между собой папулы образуют бляшки, а при слиянии последних возникают площадки, располагающиеся на больших участках кожного покрова, величиной с ладонь и больше.
Нередко при обычном клиническом обследовании ребенка очень трудно или даже совершенно невозможно отличить розеолы от папул.
С другой стороны, у одного и того же больного ребенка одновременно могут быть и розеолы, и папулы (брюшной тиф, паратифы, инфекционный мононуклеоз), папулы и пятна (корь — прививка от кори ребенка, детский медицинский центр «Маркушка»).
Бугорок (tuberkulum) — ограниченное, плотное, выступающее над поверхностью кожи бесполостное образование диаметром от 1- 2 до 5 — 10 мм. Бугорки образуются в результате скопления в дерме специфического воспалительного инфильтрата.
[attention type=green]Клинически бугорок сходен с папулой, однако отличается от нее тем, что при ощупывании бугорка всегда отчетливо определяется плотноватый инфильтрат в коже. Кроме того, бугорки, в отличие от папул, при обратном развитии подвергаются некрозу, часто образуют язвы и оставляют после себя рубец или рубцовую атрофию кожи.
[/attention]Бугорки наиболее типичны для кожного лейшманиоза, лепры и туберкулезных поражений кожи, третичного и позднего врожденного сифилиса.
Узел (nodus) — бесполостное, ограниченное, глубоко уходящее в глубь кожи уплотнение, часто выстоящее над уровнем кожи. Величина узлов — от лесного ореха до куриного яйца и более. Образуются в результате скопления клеточного инфильтрата в подкожной клетчатке и собственно на дерме.
Узлы воспалительного характера имеют мягкую или тестоватую консистенцию, нечеткие границы, кожа над ними красного цвета.
Узлы, появившиеся вследствие специфического воспаления (колликвативный туберкулез, сифилитическая гумма), имеют плотную консистенцию, резко отграничены от окружающих тканей, склонны к распаду и изъязвлению с последующим рубцеванием.
Волдырь (urtica) — островоспалительный, несколько возвышающийся над уровнем кожи бесполостной элемент величиной от 2-3 до 10-15 см и более, имеет круглую или овальную форму, часто сопровождается зудом. Цвет — от белого до бледно-розового или светло-красного. Волдырь образуется обычно быстро и быстро исчезает, не оставляя после себя никакого следа.
Возникает в результате ограниченного островоспалительного отека сосочкового слоя кожи и одновременного расширения капилляров. Появление уртикарных элементов характерно для аллергических реакций разного происхождения (лекарственная, пищевая, холодовая аллергия), в том числе и инфекционной природы.
Иногда встречается в преджелтушном периоде гепатита В (прививка ребенка от гепатита в детской поликлинике «Маркушка»).
Пузырек (vesicula) — полостной элемент размером от 1 до 5 мм, представляет собой отслойку эпидермиса. Обычно пузырьки заполнены прозрачным, мутным или кровянистым содержимым, могут ссыхаться и давать прозрачную или бурого цвета корочку.
Если покров пузырька вскрывается, то образуется эрозия — ограниченная размерами пузырька мокнущая поверхность розового или красного цвета. Пузырьки не оставляют после себя рубцов на коже. В случае скопления в пузырьке большого количества лейкоцитов он превращается в гнойничок — пустулу.
Отмечаются воспалительные изменения в основании и вокруг пузырька. Пустулы разграничиваются на однокамерные (ветряная оспа) и многокамерные (натуральная оспа). Группа пузырьков, располагающаяся на воспаленной коже, называется герпесом.
[attention type=yellow]Везикулы характерны для герпетической и энтеровирусной инфекции, ветряной и натуральной оспы. Прививка от ветряной оспы — детская клиника «Маркушка».
[/attention]Пузырь (bulla) — полостной элемент диаметром до 3-5 см, расположен в верхних слоях эпидермиса и под эпидермисом. Содержимое пузырей может быть серозным, кровянистым, гнойным. Они могут спадаться, образуя корочку, вскрываться, образуя эрозивную поверхность, переходящую в нестойкую пигментацию.
Пузырь возникает чаще на фоне эритематозного пятна, реже — на фоне неизмененной кожи (пемфигоид новорожденных). Элементы могут располагаться как внутри эпидермиса, в шиловидном слое (вульгарная пузырчатка), так и под эпидермисом (полиморфная экссудативная эритема, герпетиформный дерматоз).
Наблюдается при буллезной форме рожи, иногда при ветряной оспе, термических ожогах.
Вторичные элементы высыпаний у ребенка, детей: гиперпигментация, депигментация, чешуйка, эрозия, ссадина, язва, трещины, надрывы, корка, рубец, лихенификация, вегетация
Вторичные морфологические элементы образуются в результате эволюции первичных элементов сыпи.
Гиперпигментация (hyperpigmentatio) — изменение окраски кожи в результате увеличения в ней меланина или отложения гемосидерина первичных элементов.
Депигментация (depigmentatio) возникает в результате уменьшения содержания меланина в коже, наблюдается после исчезновения узелка, бугорка — разрешения пятнисто-шелушащихся (отрубевидный лишай, экзематоиды) и папулезных (псориаз) элементов.
Чешуйка (sguama) — скопление отторгающихся клеток рогового слоя, иногда подлежащих к нему слоев эпидермиса. Чешуйки бывают на первичных морфологических элементах — папулах (псориаз, сифилис), бугорках, после разрешения пузырьков (экзема) и т. д.
Эрозия (erosio) — дефект кожи в пределах эпидермиса в результате вскрытия пузырька, пузыря, гнойничка, повторяющий их форму и величину. При слиянии пузырьков и гнойничков эрозии имеют фестончатые края.
Эрозии могут возникнуть и в результате мацерации кожи в области складок или при мацерации других элементов высыпания, чаще всего папул. При заживлении эрозии рубца не остается, обычно имеется лишь временная пигментация.
Ссадина (excoriatio) — нарушение целостности кожи, возникающее вследствие расчесов, царапин, других повреждений.
Ссадины могут быть поверхностными — в пределах эпидермиса, иногда с вовлечением сосочкового слоя дермы, и заживают без рубца.
Более глубокие ссадины, с вовлечением глубоких слоев дермы, оставляют после себя рубец. Ссадины характеризуются склонностью к инфицированию.
Язва (ulcus) — глубокий дефект кожи, достигающий дермы, подкожной жировой клетчатки, фасции, мышц, костей. Возникает в результате распада ткани первичного элемента (бугорка, узла, эктимы).
Величина ее — от 1 мм до размеров монеты или ладони и больше; форма может быть круглая, овальная, линейная, продолговатая, неправильная. Окружающая ткань либо воспалена (отек, гиперемия), либо инфильтрирована.
Язвы всегда заживают с образованием рубцов.
Трещины, надрывы (fissura, rhagades) — линейное повреждение кожи в виде ее разрыва, возникающего вследствие чрезмерной сухости из-за потери эластичности при воспалительной инфильтрации или перерастяжения кожи.
Трещины могут располагаться в пределах эпидермиса и дермы. Обычно они локализуются в углах рта, межпальцевых складках, на ладонях, подошвах, над суставами, в области ануса. Поверхностная трещина после заживления не оставляет следов.
После заживления глубоких трещин остаются линейные рубцы.
Корка (crusla) образуется на коже в результате высыхания отделяемого мокнущей поверхности (пузырек, пузырь, гнойничок, язва, эрозия). Корки могут иметь различный цвет (при серозном экссудате прозрачные с желтоватым оттенком; при гнойном — желтые, зеленоватые или бурые; при геморрагическом — коричневые или черные) и форму (слоистые, устрицеподобные и т.д.).
Рубец (cicatrix) — образование соединительной ткани на месте глубокого дефекта. Возникает после заживления глубоких дефектов кожи на месте изъязвившихся бугорков, глубоких пустул, узлов, глубоких ожогов, ран.
Образование рубца сопровождается гибелью сальных и потовых желез, волосяных фолликулов, сосудов и эластических волокон, исчезновением кожного рисунка.
[attention type=red]Обычно рубцы расположены ниже уровня кожи либо находятся на ее уровне, реже поднимаются над уровнем кожи — гипертрофические рубцы.
[/attention]Лихенификация (lichenificatio) — очаг усиленного рисунка кожи, сопровождающийся ее утолщением и уплотнением, гиперпигментацией, сухостью.
Очаги лихенификации чаще всего локализуются в области шеи, локтевых и подколенных сгибов, лучезапястных и голеностопных суставов, паховых складок, мошонки и возникают при хронических дерматозах, сопровождающихся зудом (экзема, нейродермит).
Вегетация (vegetatio) — сосочковидное утолщение кожи, возникающее вследствие разрастания шиловидного слоя эпидермиса и папилломатоза дермы при длительно существующем воспалительном процессе. Чаще она образуется в области папулезных элементов и язв. Вегетации могут эрозироваться, кровоточить, склонны к присоединению вторичной инфекции.
Источник: http://mark-med.ru/stati/vysypaniya-na-kozhe-u-detej-sypi-ekzantemy-enantemy/