Грудничок с несимметричными складками: разные складочки у ребенка, асимметрия ножек
Прежде, чем новорожденного и маму выпишут с роддома, необходимо научиться правильному уходу за малышом. Обычно в этом помогают неонатологи и младший медицинский персонал. Рекомендуется тщательно обрабатывать область пупка, очищать носик и ушки, делать массаж и выкладывать кроху на животик.
Несимметричные складки на ножках у грудничка можно обнаружить при сгибании ног. Складки могут быть неровными в области колен сзади и спереди, ягодичной впадины, паха. Если симметрии нет, то необходимо обращаться к специалистам и отслеживать каждый месяц прогресс.
Что должен делать родитель и как помочь грудничку, рассматривается в данной статье.
Новорожденный малыш
Причины асимметрии складочек на ножках
Складочки на ножках у младенцев, спинке и ручках естественны по природе новорожденных. Их количество может быть абсолютно разным, поскольку вес у малышей варьируется. Как правило, с ростом крохи складочки исчезают, тело вытягивается, ребенок растет, и к году уже никаких неровностей на теле обычно не бывает.
Несимметричность конечностей обнаруживают уже в роддоме, поскольку это не является нормой и указывает на наличие заболевания.
Если тазобедренные суставы малыша недостаточно развиты, то при выпрямлении ножки грудного ребенка не будут совпадать.
[attention type=yellow]Зачастую если длина конечностей не одинаковая, то ярко выражены ассиметричные складки на теле новорожденного. Причиной такой патологии обозначают нарушения развития ребенка в утробе матери.
[/attention]Важно! Усугубленной клиническую картину считают тогда, когда при попытке развести ножки малыша ощущается напряжение, и слышится характерный щелчок.
Ортопедическая проблема решается достаточно быстро, но при своевременном обращении к специалисту. Чем позже состоится визит, тем сложнее будет лечение. В некоторых случаях ребенку не поможешь – разовьётся хромота, которая будет сопровождать его всю жизнь.
Гипертонус мышц
Это означает, что с одной стороны тела мышцы напрягаются сильнее, чем с другой, ввиду чего появляется асимметрия. При этом она может возникать не только в складках. Мышечный тонус изучают педиатр и невролог на осмотре, впоследствии делают оценку состояния.
Гипертонус может быть трех видов:
- Спастическая гипертония. Оценивается после сгибания и разгибания ножек и ручек, не меняется после манипуляции, оставаясь такой же высокой.
Гипертонус мышц и запрокидывание головки
- Пластическая гипертония или ригидность. Сопротивление более равномерное, толчкообразное. В ножках может быть дополнительно усиленным.
- Физиологический гипертонус. Характерен для деток первых недель жизни. Это, так называемая, «поза эмбриона», которую кроха постоянно стремится занять. Лечить такой вид не стоит, ребенок сам адаптируется к новому миру через некоторое время.
Почему у новорожденных повышается тонус мышц:
- Беременность была осложнена эндокринологическими и сердечно-сосудистыми болезнями;
- Хромосомная аномалия и врожденные заболевания, которые вызвали повышение тонуса;
- Родовые травмы малыша;
- Внутриутробная гипоксия;
- Пороки и аномалии в развитии головного и спинного мозга;
- Резус-конфликт с матерью, в результате которого возникает гемолитическая болезнь.
Обратите внимание! Это заболевание можно предупредить. Важно вести беременность у грамотных акушеров-гинекологов.
- Внутриутробная инфекция;
- Нервно-психическое напряжение в течение всей беременности;
- Менингит, энцефалит и другие травмы, которые перенес ребенок после рождения.
Неправильное пеленание
Евгений Комаровский, детский педиатр, рекомендует нетугое пеленание детей. Если ежедневно подтягивать ножки друг к другу, затем фиксировать, то это может привести к развитию дисплазии. Суставы будут лучше функционировать, если отказаться от этой процедуры или выбрать другой вариант – широкое пеленание[1].
Тугое пеленание
Для дисплазии тазобедренных суставов характерно наличие большого количества складочек на теле.
Врожденная особенность
Несимметричными складки на ножках у ребенка могут быть ввиду индивидуальных особенностей. Даже у взрослого человека такие неровности на теле встречаются: это асимметрия в руках, ногах, лице, жировых отложениях. Выявить врожденную особенность просто – достаточно отправиться на осмотр к ортопеду или сделать рентген.
Крупный вес малыша
Если малыш родился больше 4 кг, то естественно, что у грудничка будет асимметрия складочек на ножках и ручках. Так происходит ввиду большого количества жировых отложений, которые неровно распределяются по телу.
У крупных детей складок на теле много
Дисплазия тазобедренного сустава
Это заболевание, которое характеризуется неправильным развитием суставов. Хирург и ортопед осматривают ребенка еще в роддоме, на плановом осмотре в 1 месяц, если необходимо, назначается узи.
В раннем возрасте болезнь поддается эффективному лечению. Если жестко и регулярно выполнять все предписания врача, то она излечивается за один год. Если дисплазию запустить, то она грозит неприятными последствиями:
- Сколиоз и остеохондроз;
- Деформация здоровых суставов;
- Хромота на всю жизнь;
- Смещение внутренних органов и сильная нагрузка на них;
- Возникновение воспалительных процессов и болезненных ощущений, которые потребуют хирургического вмешательства.
Чем грозит дисплазия
Почему возникает дисплазия:
- передается по наследству от родителей;
- роды произошли в тазовом предлежании;
- плод родился крупным;
- произошла деформация стоп при родах или в утробе;
- если кроху туго пеленали и выпрямляли ножки.
Методы диагностики в домашних условиях
В домашних условиях родители должны периодически выполнять осмотр:
- Рассматривать ножки в области паха и колен на предмет отсутствия симметрии;
- Оценивать сгиб конечностей, он не должен быть разным;
- На одной из ножек могут быть более глубокие складки, об этом следует сообщить педиатру;
- Выкладывать малыша на животик, если он капризничает и хочет сменить позу, это может говорить о наличии дисплазии.
Как дисплазию лечат у новорожденных
Что еще должно насторожить родителей:
- несимметричность ягодичных и бедренных складочек;
- разная длина конечностей, при сгибе – одна коленка выше другой;
- невозможно развести две ножки (двусторонняя дисплазия) либо одну из них (односторонняя дисплазия), то есть одна нога почти укладывается на столик при разведении, а с другой – это выполнить не удается;
- при разведении ног слышен щелчок в области тазобедренного сустава.
Дополнительная информация. В России, согласно данным, дисплазия тазобедренного сустава возникает в 2-3% случаев. В экологически загрязненных местах этот уровень возрастает до 12%.
Что делать при гипертонусе
Как родителям можно выявить гипертонус:
- грудничок плохо спит, постоянно занимает неестественную позу: запрокинутая головка, ручки и ножки зажаты, даже когда кроха спит крепко;
- ребенок капризен, постоянно плачет, у него бывают судороги;
- у малыша все время сильно зажаты мышцы тела и лица.
Визит к неврологу поможет решить проблему, врач осматривает новорожденного, оценивает результаты нейросонографии и назначает адекватную терапию.
Как лечить:
- массаж;
- лечебная гимнастика;
- физиотерапия.
Данные мероприятия применяются только в комплексе. Ни в коем случае нельзя проводить процедуры, если кроха плачет и беспокоится. Для нормализации состояния ребенка могут назначаться травяные ванночки с хвойными сборами или валерианой.
Невролог также может прописать курс глицина (перед сном ежедневно), прогулки на свежем воздухе для профилактики развития рахита.
Важно! Терапия направлена не только на лечение, но и на снятие причины, которая повлекла такой диагноз.
Массаж расслабляет мышцы
Как правильно пеленать при дисплазии
Способы широкого пеленания:
- Самый распространенный – с использованием пеленки. В зависимости от способа обертывания малыша выделяют три техники. Чаще всего употребляют не одну пеленку.
- Применять подушку Фрейка, которая достаточно жестко фиксирует. Также уместны стремена Павлика.
- Использовать специальный чехол.
- Надеть специальные трусики поверх памперсов, но при тяжелой степени дисплазии они не принесут нужного эффекта.
Кокон для широкого пеленания от «Эргобейби»
Алгоритм пеленания:
- Взять несколько пеленок шириной не менее 20 см.
- Грудничок укладывается на спинку. Он рефлекторно подгибает ножки к животику, и в этом положении производится пеленание.
- На столе выложить три пеленки, одну поверх другой: одну – развернуть широко, вторую – сложить в треугольник, третью – собрать в несколько слоев.
- Малыш укладывается на пеленку, у которой ткань края располагается подмышками ребенка. Та пеленка, которая сложена в несколько слоев, помещается между ножками.
- Нижний край первой пеленки заводится между ног и доводится до уровня пупка. Получается «широкая прокладка», которая фиксируется третьей пеленкой – заворачивается за животик.
- Можно сверху дополнительно закутать кроху в ткань, чтобы надежно зафиксировать все элементы.
Если используется подушка Фрейка, то она располагается между ножек и фиксируется специальными лентами.
Обращение к ортопеду
В первый год жизни ребенок посещает ортопеда как минимум три раза: в 1, 3 и 6 месяцев. Авторитетные члены медицинской комиссии рассматривают складочки на теле малыша и изучают длину ног, анализируется динамика общего развития.
Дисплазия диагностируется при наличии двух составляющих:
- При судорогах образуется разная длина конечностей. Вздрагивания негативно влияют на тонус мышц, ввиду чего положение складочек и их симметрия нарушаются.
- Если возникают спорные моменты, назначается рентген (УЗИ), который выявляет наличие дисплазии.
Ортопед предлагает следующие варианты лечения:
- широкое пеленание;
- применение ортопедических конструкций – подушка Фрейка или стремена Павлика;
- общеукрепляющий массаж и лечебная физкультура, комплекс упражнений индивидуально прописывает врач;
- физиотерапия – электрофорез с раствором кальция, фосфора и йода или УФО-облучение;
- в тяжелых случаях сразу предлагается хирургическое вмешательство по вправлению вывиха или операция на берде, тазобедренной кости.
Предотвратить заболевание можно еще в процессе беременности. Если мама правильно питается, бережет свое здоровье, следит за гормональным фоном, никаких осложнений после рождения малыша быть не должно. Чтобы не запустить ситуацию, стоит при первых же выявленных аномалиях, обнаружении асимметричных складочек у ребенка обратиться к доктору и следовать его предписаниям.
[1] Проведены исследования в Японии, которые подтверждают целесообразность данного вида пеленанияИсточник: https://kpoxa.info/zdorovie-pitanie/nesimmetrichnye-skladki-nozhkax-grudnichka.html
Что такое ТВП на УЗИ при беременности: толщина воротникового пространства
В первом триместре беременности на первом плановом УЗИ определяются различные показатели, отражающие состояние ребенка, степень нормальности его развития.
Среди них особое значение придаётся показателю толщины воротникового пространства плода (ТВП), иначе его называют шейной складкой. Этот параметр должен быть обязательно определен на УЗИ во время беременности.
Оценивая данный показатель, можно с достаточно высокой точностью диагностировать генетические хромосомные нарушения и пороки развития плода.
ТВП определяется на ультразвуковом исследовании в 1 триместре
Оценка этого важного показателя входит в 1-е скрининговое исследование, которое проводится в конце 1-го триместра — в 12 недель.
Ультразвуковое исследование беременности в 12 недель производится с целью выявления хромосомных нарушений у плода. Это осуществляется путем измерения некоторых важных показателей.
Именно в 12 недель ультразвуковое исследование позволяет выявить возможность появления у ребенка хромосомных нарушений.
Что представляет собой ТВП?
Толщина воротникового пространства представляет собой кожную складку позади шеи, где скапливается жидкость. Считается, что незначительное количество жидкости в шейной области характерно для всех детей во внутриутробном развитии. Размер этой складки измеряется в диагностических целях, важен не сам факт наличия жидкости в подкожном пространстве шеи, значение имеет его количество.
Так, у детей с синдромом Дауна жидкость в воротниковом пространстве значительно превышает существующие нормы. Помимо этого, при синдроме Дауна наблюдается повышенная складчатость кожи, такое состояние также характеризуется накапливанием жидкости в этой зоне. Точность такого диагноза можно подтвердить лишь после проведения дополнительных исследований.
ТВП на УЗИ
Необходимо понимать, что с помощью данного показателя выявляется не само заболевание, а определяется лишь степень вероятности его появления у ребенка.
При выявлении отклонений от нормы этого показателя беременная женщина может быть направлена на консультацию к генетику, который, исходя из результатов всех исследований, определит степень риска и при необходимости рекомендует проведение биопсии хориона.
Каким образом определяется показатель ТВП?
Измерение ТВП осуществляется методом УЗИ, которое проводится трансвагинальным, либо трансабдоминальным способом. Оптимальным сроком ультразвукового измерения этого показателя является 12 недель беременности.
Необходимость соблюдения таких сроков обуславливается тем, что ранее или позднее данных сроков исследование по определению ТВП не будет иметь диагностической ценности, поскольку данные, полученные в результате исследования, будут недостоверными.
Сложность определения ТВП до 12 недель связана с малым размером ребенка. Более позднее измерение этой складки нежелательно, данные не будут информативными.
[attention type=red]Поскольку накопившаяся в воротниковой обоасти жидкость после 12 недель может поглотиться лимфатической системой плода, которая в это время начинает активно развиваться.
[/attention] КТР плодаПрежде, чем измерить данный показатель, врач должен точно определить срок беременности. Для определения срока измеряется КТР плода (копчико-теменной размер). Правильное измерение ТВП предполагает соблюдение трех условий:
- проведение УЗИ в 12 недель беременности;
- строгое соблюдение сагиттальной плоскости, вдоль которой будет производиться сканирование;
- КТР должен составлять 45 — 84 мм.
На результаты исследования могут повлиять различные факторы, способные исказить полученные данные. В качестве таких факторов могут быть:
- профессионализм врача УЗИ диагностики, который будет проводить исследование;
- состояние аппаратуры, с помощью которой проводится исследование;
- четкость и размер изображения на мониторе аппарата;
- несвоевременное проведение УЗИ;
- если измерение проводится не по внешнему, а по внутреннему контуру шейной складки;
- занимаемое положение головы плода при проведении УЗИ.
Положение плода во время проведения УЗИ может повлиять на результаты измерения толщины воротниковой зоны. Так, разгибание головы ребенком может увеличивать данный показатель на 0,6 мм.
Если же во время УЗИ малыш прижал подбородок к груди, то может отмечаться уменьшение этого показателя примерно на 0,4 мм. Поэтому данные замера могут быть достоверными только при измерении показателя в правильном положении плода.
Таким образом, измерение параметра воротничковой складки не может дать однозначные ответы относительно того, имеется патология или нет.
Какие значения ТВП считаются нормальными?
Толщина зоны воротникового пространства в норме должна быть не более 2,7 мм.
| Верхняя граница | Средние значения | Нижняя граница | |
| 10 недель (0-6 дней) | 2.2 | 1.5 | 0.8 |
| 11 недель (0-6 дней) | 2.2 | 1.6 | 0.8 |
| 12 недель (0-6 дней) | 2.5 | 1.6 | 0.7 |
| 13 недель (0-6 дней) | 2.7 | 1.7 | 0.7 |
Таким образом, норма показателей ТВП колеблется в следующих пределах:
- с 10 по 11 неделю – до 2,2 мм;
- 12 недель – до 2,5 мм;
- 13 недель – до 2,7 мм.
Вероятность риска хромосомных заболеваний усиливается соответственно увеличению показателей размера воротничковой складки.
Возраст беременной женщины также может повышать риски: чем она старше, тем выше риск развития отклонений у ребенка.
Носовая кость и воротниковое пространство
При утолщении необходимо также обратить внимание на размер носовой кости, поскольку при хромосомных отклонениях параметры носовой кости у плода не соответствуют сроку беременности, они в несколько раз меньше нормы.
Кроме того, при подозрении на хромосомные заболевания отмечается короткая верхняя челюсть, что приводит к сглаживанию контура лица. Это также является дополнительным диагностическим признаком такого рода отклонений.
Расшифровка результатов осуществляется с помощью специальной программы. Для определения риска вносятся данные относительно возраста женщины и показатели размеров воротничковой складки, в результате определяется степень вероятности риска.
Практика показывает, что такое утолщение шейной складки не является гарантией рождения ребенка с аномалиями развития. В таких случаях достаточно часто рождаются здоровые дети, несмотря на то, что был выявлен определенный риск.
Тем не менее показатель ТВП является весьма достоверным, поскольку, согласно статистике, у 75% детей с синдромом Дауна патология была обнаружена при измерении толщины воротниковой зоны. Преимуществом данного метода является то, что он проводится на ранних сроках беременности.
Это позволяет своевременно провести биопсию хориона для уточнения диагноза.
Таким образом, измерение показателя воротниковой зоны в 1-м триместре является одной из первостепенных задач проведения УЗИ беременности. Своевременное диагностирование хромосомных патологий позволит принять решение относительно перспектив развития беременности.
Какие патологии выявляет ТВП?
Эти патологии обусловлены трисомией – наличием лишней хромосомы (синдромы Дауна, Эдвардса, Патау) и моносомией – отсутствием одной хромосомы (синдром Тёрнера).
Синдром Дауна характеризуется наличием трисомии – вместо 46 у ребенка имеется 47 хромосом.
Синдром Эдвардса представляет собой хромосомную патологию, сочетающую в себе целый комплекс пороков развития (пороки сердца, почек, мозга и т.д.).
[attention type=green]Это заболевание характеризует глубокая степень умственной отсталости, ярко выраженные внешние дефекты. Причина возникновения этого заболевания в трисомии 18 хромосомы – наличие лишней копии хромосомы.
[/attention]Вероятность возникновения таких хромосомных заболеваний напрямую связана с увеличением размера ТВП.
Если показатели на 12 неделе отличаются от нормы, женщина включается в группу риска и ей назначается комплексное обследование.
Оно включает в себя УЗИ, анализ крови на бета-ХГЧ и РРАР-А, возрастной скрининг и пренатальное кариотипирование. После такого полного обследования даётся заключение с отметкой о степени риска по аномалиям хромосом.
Если в результате обследования определился высокий риск, беременной женщине рекомендуется процедура амниоцентеза. Суть её заключается в заборе околоплодных вод с целью определения хромосомного набора у плода. Хромосомный набор может быть определён также с помощью такого метода, как кордоцентез.
В этом случае для анализа берётся кровь из пуповины. Необходимо отметить, что все эти процедуры проводятся лишь с согласия беременной женщины, т. е. на добровольной основе.
До неё доносится вся информация относительно таких манипуляций, и она остаётся вправе выбирать, проходить подобное обследование или нет.
При выявлении патологий, не связанных с хромосомными отклонениями, беременность должна протекать в рамках нормы. Если же выявляются тяжёлые пороки, которые не совместимы с жизнью, женщине рекомендуется искусственное прерывание беременности. Если же был выявлен синдром Дауна, то семья вправе самостоятельно принимать решение о продолжении беременности.
Источник: https://vedmed-expert.ru/prenatal/tvp-na-uzi-12-nedel.html
Чем занимается ребенок, пока находится у мамы в животе
За 9 месяцев ребенок проходит долгий путь от крошечного эмбриона до пухлого младенца и уже в утробе матери приобретает некоторые особенности, которые останутся с ним на всю жизнь: например, можно понять, станет он правшой или левшой и какую пищу будет предпочитать. За довольно короткий промежуток времени с ребенком происходит масса всего интересного, и сегодня мы предлагаем вам пройти вместе с малышом путь от зарождения до появления на свет.
AdMe.ru подготовил для вас это увлекательное путешествие.
1–2-я неделя
Итак, долгий путь начался. Первые 4 дня будущий человек меньше крупинки соли — его размер составляет всего лишь 0,14 мм. Однако начиная с 5-го дня он начинает расти и к 6-му увеличивается почти в 2 раза — до целых 0,2 мм. На 4-й день эмбрион «приходит» туда, где ему предстоит провести следующие 9 месяцев — в матку, а на 8-й день имплантируется в ее стенку.
3–4-я неделя
© EDITORIAL USE ONLY/East News
Эмбрион на 4-й неделе беременности.
Примерно на 20-й день беременности происходит очень важное событие: появляется нервная трубка, которая затем превратится в спинной и головной мозг ребенка.
Уже на 21-й день у него начинает биться сердце и формироваться все важные органы, например почки и печень. Глаза пока не заняли привычного положения — пузырьки, из которых они потом оформятся, находятся по бокам головы.
К концу 1-го месяца у эмбриона появляется кровеносная система, а позвоночник и мышцы начинают свое развитие.
5–6-я неделя
© EDITORIAL USE ONLY/East News © lunar caustic/wikimedia
На 5-й неделе у эмбриона появляются кисти рук, правда, пальцы еще различить очень сложно, а вот в суставах ручки и ножки уже сгибаются.
Именно в это время начинают формироваться наружные половые органы, но увидеть на УЗИ, мальчик это или девочка, пока невозможно. Кстати, с момента своего появления эмбрион очень подрос — он увеличился аж в 10 тыс. раз.
Уже сейчас у малыша начинает формироваться лицо, а глаза, которые еще очень долго будут закрыты, темнеют, становясь более похожими на человеческие.
7–8-я неделя
7-я неделя беременности — время, когда ребенок начинает шевелиться, правда, пока совсем незаметно для мамы, а пальчики на руках и ногах становятся почти такими же, как у взрослых.
На этом этапе у эмбриона появляются зачатки молочных зубов и развивается половая система, а почки начинают производить мочу.
Несмотря на то что рост плода — всего лишь 2,5 см, он обзаводится собственной мимикой, у него появляются веки, а кончик носа становится более очерченным.
9–10-я неделя
© lunar caustic/wikimedia
Ребенок на 9–10-й неделе беременности.
К этому времени малыш уже хорошо подрос — его вес составляет 4 грамма, а рост — 2–3 см. Несмотря на крошечные размеры, мозг уже разделен на два полушария, а молочные зубы и вкусовые рецепторы начинают формироваться.
У малыша исчезает хвостик и перепонки между пальцами на руках, он начинает плавать в околоплодной жидкости и еще более активно шевелиться, хотя и все так же незаметно для мамы.
Именно в это время у ребенка появляются индивидуальные черты лица, а на голове начинают расти волосы.
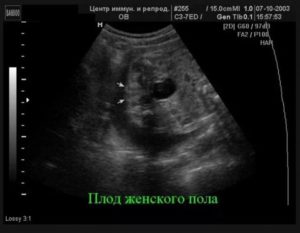
11–12-я неделя
На этом сроке у ребенка формируются половые органы, поэтому на УЗИ уже можно узнать его пол, хотя вероятность ошибки еще велика. Выглядит ребенок пока слегка инопланетно: у него большая голова и маленькое тело, однако лицо все больше похоже на взрослое.
Уши уже почти занимают нужное положение, появляются брови и ресницы. Хрящи, из которых состоит скелет, постепенно окостеневают, появляются новые кровеносные сосуды и начинается выработка гормонов. Кстати, малыш уже подрос до 6 см и весит около 20 граммов.
13–14-я неделя
Ребенок на 14-й неделе беременности.
Несмотря на то что голова ребенка составляет половину длины всего тела, лицо все больше напоминает взрослое, а в ротовой полости уже сформированы зачатки всех 20 молочных зубов.
Ребенок уже способен класть палец в рот, однако сосать научится немного позже.
Из-за активного формирования сосудов кожа малыша красная и очень тонкая, поэтому на теле появляются пушковые волосы — лануго, необходимые для сохранения специальной смазки, защищающей от переохлаждения.
15–16-я неделя
К 15-й неделе ребенок вырастает до 10 см и набирает вес — теперь он весит примерно 70 граммов. Несмотря на то что глаза еще расположены довольно низко, лицо уже вполне узнаваемо, более того, ребенок начинает «строить рожицы», поскольку лицевые мышцы хорошо развиты. К этому времени он уже умеет сосать палец, а сальные и потовые железы начинают свою работу.
17–18-я неделя
И вот наконец у ребенка формируются слуховые каналы, поэтому он начинает хорошо различать звуки и слышит голос матери, более того, он способен его узнавать.
В дополнение к молочным зубам появляются и зародыши коренных, кости окончательно формируются и начинают твердеть.
Кстати, кости черепа останутся подвижными до самого рождения — при прохождении родового канала они будут накладываться друг на друга, чтобы облегчить малышу появление на свет. А вот мама наконец-то начинает ощущать движения ребенка, который подрос до 14 см и 190 граммов.
19–20-я неделя
Ребенок на 20-й неделе беременности.
Несмотря на то что глазки ребенка еще закрыты, он уже хорошо ориентируется в окружающем пространстве.
Более того, теперь можно понять, будет ребенок правшой или левшой, ведь именно сейчас он начинает активнее использовать ведущую руку.
На пальчиках малыша появляются отпечатки пальцев — еще один уникальный признак каждого из нас. Кстати, ребенок уже начинает понемногу отличать день от ночи и проявляет активность в определенное время.
21–22-я неделя
21-я неделя — время, когда ребенок начинает набирать вес за счет формирования подкожного жира. Уже скоро на его ручках и ножках появятся складочки, которые есть у новорожденных. На 22-й неделе в мозге формируются те нейроны, которые будут с человеком всю жизнь. Совсем скоро ребенок откроет глаза, он уже пробует сделать это, а глазные яблоки двигаются почти как у взрослого.
23–24-я неделя
На 23-й неделе ребенок, возможно, начинает видеть сны, а лицо его настолько сформировано, что на УЗИ можно определить, чьи черты лица он унаследовал. Кожа его становится непрозрачной, глаза открываются, и ребенок уже может реагировать на свет, более того, яркие вспышки способны его напугать. К 24-й неделе ребенок вырастает почти до 30 см, а его вес достигает 0,5 кг.
25–26-я неделя
В это время вкусовые рецепторы ребенка окончательно формируются и, пробуя на вкус околоплодную жидкость, он может морщиться, если она ему не нравится. Кстати, пищевые привычки именно так и формируются — уже в утробе матери у нас появляются любимые и нелюбимые продукты. Совсем скоро ребенок научится моргать и уже может немного видеть, правда, пока очень и очень расплывчато.
27–28-я неделя
Ребенок на 27–28-й неделе беременности.
Если сделать УЗИ на этом сроке, можно увидеть, как ребенок улыбается и интенсивно сосет палец. В это время у малыша появляется первая «игрушка» — собственная пуповина, и он активно изучает свое тело. В конце 7-го месяца беременности у ребенка формируется индивидуальный обмен веществ, который будет у него всю жизнь. Малыш уже довольно большой — его вес достигает 1,2 кг, а рост — 35 см.
29–30-я неделя
© East News
Ребенок на 30-й неделе беременности.
Слой подкожного жира все увеличивается, и малыш становится все более пухлым и упитанным. Кроме того, он уже умеет плакать, кашлять и даже иногда икает — происходит это, скорее всего, тогда, когда он заглатывает слишком много околоплодной жидкости. К 30-й неделе мозг ребенка уже настолько развит, что он вполне способен запоминать и даже анализировать информацию.
31–32-я неделя
В это время у человека появляются все 5 чувств, а его режим дня все больше напоминает тот, которому он будет следовать после появления на свет.
Ребенок слышит работу всех органов матери, прекрасно знает ее голос, благодаря чему сразу же после рождения способен отличить ее от всех остальных людей.
Иммунная система малыша начинает вырабатывать антитела, которые защитят его от всевозможных инфекций, которые могут подстерегать в первые дни и месяцы после рождения.
33–34-я неделя
И вот наконец подкожный жир уже сформирован, и с тела плода исчезает лануго. К этому моменту малыш сильно подрос — длина его тела достигает 40 см, а вес вплотную приближается или даже превышает 2 кг. Нервная система младенца уже полностью сформирована, а вот легкие все еще продолжают развиваться.
35–36-я неделя
© East News
Ребенок зевает. 3D-УЗИ на 36-й неделе беременности.
В это время ребенок выглядит почти точно так же, как и тогда, когда появится на свет. Он еще довольно худенький, но слой подкожного жира увеличивается все интенсивнее. Однако и волосы, и ногти у него уже полностью сформированы, а он сам становится настолько большим, что ему почти не остается пространства для маневров, поэтому он может двигаться меньше, чем на более ранних стадиях.
37–38-я неделя
И вот наконец процесс формирования человека завершился окончательно — теперь он полностью готов к появлению на свет, а акушеры считают беременность доношенной.
Лануго окончательно исчезает с его тела и лишь иногда может оставаться на ручках и ножках.
Поскольку места в матке почти не осталось, матери может казаться, что ребенок стал шевелиться интенсивнее, на самом же деле увеличилась сила ударов, ведь мышцы ребенка уже окончательно сформировались и окрепли.
39–40-я неделя
© depositphotos.com
Первые минуты после появления на свет.
Легкие ребенка продолжают формироваться до самых родов, и только к моменту рождения они выделяют нужное количество сурфактанта — вещества, которое предотвращает слипание альвеол после первого самостоятельного вздоха. Уже совсем скоро малыш возвестит о своем появлении на свет первым криком и начнет свое долгое путешествие по большому и интересному миру.
Фото на превью East News, lunar caustic/wikimedia
Источник: https://www.adme.ru/zhizn-nauka/chem-zanimaetsya-rebenok-v-utrobe-materi-na-protyazhenii-9-mesyacev-beremennosti-1744565/
Врожденная косолапость, аномальная установка стоп плода на УЗИ
Увидев в заключении ультразвукового исследования диагноз возможной аномальной установки стоп плода, будущая мама сразу начинает паниковать.
Но насколько страшен диагноз врожденной косолапости, когда можно впервые заподозрить и что с этим делать?
Врожденная косолапость представляет собой деформацию стопы.
Заболевание стоит на первом месте среди врожденных патологий опорно-двигательного аппарата. Двусторонняя косолапость плода встречается чаще односторонней и реже у девочек.
В настоящее время с помощью УЗИ можно выявить косолапость на втором скрининге в 20-24 недели.
Причины аномальной установки стоп у плода могут быть разные:
- токсоплазмоз у матери;
- употребление определенных лекарственных средств, алкоголя, наркотических и других веществ, обладающих негативным влиянием на рост и развитие плода;
- давление на стопу тяжей амниона или пуповины, матки при маловодии, опухолью тела матки;
- многоплодная беременность, тазовое предлежание плода;
- нарушение иннервации мышц;
- генетическая предрасположенность.
Виды аномальной установки стоп у плода
Эквиноварусная косолапость может быть врожденной и приобретенной. Врожденная в свою очередь делится на идиопатическую и не идиопатическую, которая возникает в совокупности с другими аномалиями развития, что плохо поддается лечению.
Клинические формы включают в себя типичную и атипичную косолапость.
Типичная косолапость может быть легкой, средней и тяжелой степени. Проявляется следующими симптомами:
- варусной девиацией ступни (поворотом подошвенной поверхности кнутри с опусканием наружного края);
- эквинусом (подошвенным сгибанием стопы со смещением пятки кверху и ограничением подвижности в голеностопном суставе);
- аддукцией (приведением стопы в переднем отделе с увеличением ее свода);
- поворотом голени внутрь на уровне нижней трети;
При атипичной форме присутствуют выраженные признаки с наличием глубокой поперечной складки на подошве. Стопы более короткие, плюсневые кости согнуты, большой палец короче других.
Что делать, если у плода выявлена аномальная установка стоп?
Когда у плода заподозрили косолапость, то не спешите делать выводы. Сама по себе косолапость не является показанием к прерыванию беременности.
Женщине обязательно проведут не одно ультразвуковое исследование, но это все равно не дает возможность поставить окончательный диагноз и определить тяжесть заболевания. Беременную обязательно направят на консультацию к генетику и назначат дополнительное обследование, чтобы выявить возможные хромосомные аномалии.
[attention type=yellow]Главное — не терять время после рождения ребенка и сразу обратиться к врачу-ортопеду. Медицина развивается, лечение проходит легче и короче по длительности, а положительных результатов всё больше.
[/attention]Если не проходить лечение, то состояние ребенка только ухудшается. Малыш начинает поздно ходить, из-за аномальной установки обеих стоп внутрь появляется походка, при которой одна стопа переносится через другую. Мама замечает на наружном крае стопы более грубую кожу. Постепенно атрофируются икроножные мышцы голени. Со временем любой шаг приносит болевые ощущения.
Последствия и лечение врожденной косолапости
Лечение надо начинать как можно раньше, буквально после выписки с роддома. Мягкие ткани новорожденного легче растянуть и удержать в этом положении, что способствует правильному росту и развитию костей стопы.
С первых дней лечения назначают гимнастику по 3-5 минут 3-4 раза в день, чтобы исправить деформацию. В перерывах делают массаж мышц голени и стоп. Затем по специальной методике стопу фиксируют в правильном положении мягким бинтом.
Первую процедуру проводит врач-ортопед и обучает маму, как и что делать в домашних условиях. При легкой форме к 2-3-х месячному возрасту можно добиться положительных результатов.
Для лечения средней и тяжелой степени применяют разные методики.
Есть метод наложения этапных гипсовых повязок в виде «сапожка» с 3-х недельного возраста. Меняют такие повязки 1 раз в неделю в течение 6 месяцев.
Если удалось исправить деформацию, то в течение 3-4 месяцев используют ортезы, съемные устройства для фиксации и коррекции, позволяющие сохранять правильное положение.
Затем в ортезах ребенок спит, а ходить может в ботинках с пронатором по всей поверхности подошвы.
При неэффективности указанного выше лечения с 6-ти месяцев прибегают к операции на сухожильно-связочном аппарате. В дальнейшем на месяц накладывают гипс.
В последнее время многие врачи-ортопеды рекомендуют другую технику наложения этапных гипсовых повязок — по Понсети на первой неделе жизни.
Малыш находится в гипсе всего 6 недель, после чего проводят мини-операцию и наложение гипса на 3 недели. Затем в течение 3-х месяцев ребенок носит ортезы, а по окончании этого периода только во время сна.
Все это ведет к благоприятному исходу, и первые шаги можно делать уже в обычной обуви.
[attention type=red]Если у ребенка выраженная тяжелая форма, то в 3 года, а по показаниям после 12 лет, проводят операции по специальным методикам.
[/attention]Одновременно со всеми мероприятиями назначают лечебную физкультуру, физиотерапевтическое лечение, при необходимости ношение ортопедической обуви. Возможны рецидивы, поэтому рекомендуется диспансерное наблюдение у врача в течение нескольких лет.
Владлена Размерица, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/vrozhdennaya-kosolapost-na-uzi
Какие патологии плода может выявить УЗИ
УЗ-диагностику беременным женщинам проводят трижды. Но если возникает необходимость, врач может назначить дополнительное исследование для подтверждения или исключения диагноза.
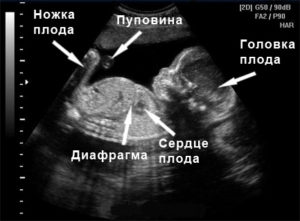
На каждом из плановых УЗИ доктор смотрит как выглядит плод. Соответствует ли голова, ноги, руки, живот, нос тому этапу развития, на котором находится малыш. На более поздних сроках врач выявляет какие органы развиты правильно: сердце, желудок, печень и пр.
Узи до 12 недель
УЗИ беременности на ранненем сроке
Иногда делают Узи до 12 недель. Показано это в следующих случаях:
- Отягощенный акушерский и гинекологический анамнез. То есть, если в прошлом были случаи выкидышей, невынашивания беременности, подозрение на «замершую» беременность и пр.
- Осложнения в ходе текущей беременности (кровотечения, острая боль в животе)
- Беременность, которая наступила после ЭКО
- Если в ходе предыдущей беременности были выявлены патологии плода (синдром Дауна или иные трисомии, гидроцефалия и пр.)
Также до 12 недель УЗИ могут делать женщинам с подозрением на гематому. Возникает гематома при воздействии вредных факторов на беременную матку (инфекции, гестоз). Гематома бывает:
- Ретрохориальной.
- Ретроплацентарной.
Различаются эти гематомы только моментом их образования. Если гематома образовалась еще без сформированной плаценты, то она называется ретрохориальной.
На ранних сроках беременности маленькая гематома, как правило, не вызывает болей в животе и выявляется на УЗИ. Но бывает, что и на ранних сроках гематома больших размеров, это опасно прерыванием беременности.
На поздних сроках гематома негативно влияет на плод – ведет к гипоксии, уменьшению плода в размерах. Раннее выявление и не большие размеры гематомы помогут излечится и родить здорового доношенного ребенка.
Лечение гематомы, в основном, требует помещения в стационар.
Что можно выявить в первом триместре?
Во время первого УЗИ можно определить риск развития синдрома Дауна и некоторых других хромосомных патологий. Самое главное, чтобы плод был определенного размера.
Измеряется КТР (копчиково-теменной размер), он должен быть не меньше 45 мм, но и не больше 84 мм.
Если плод будет слишком маленький или наоборот большой, то будет невозможно трактовать такой показатель как толщина воротникового пространства или зоны (ТВП).
На скрининге первого триместра можно выявить некоторые хромосомные заболевания плода
Толщина воротниковой зоны – это толщина всех тканей в области шеи. В норме этот показатель не превышает 2,7 мм, а среднее значение 1,6 мм. Если размер воротниковой зоны больше 3 мм, то вероятность наличия синдрома Дауна у плода очень большая.
Безусловно, один показатель не дает права выставить такой серьезный диагноз. Беременной женщине показано пройти еще ряд обследований, в том числе биохимическое исследование крови, амниоцентез. Важное значение в подтверждении наличия у плода болезни Дауна имеет возраст беременной.
Если женщина старше 35 лет, то риск рождения ребенка с синдромом Дауна заметно увеличивается.
При подозрении на синдром Дауна у плода проводят дополнительное измерение структур головного мозга (если толщина воротниковой зоны в норме, то эти измерения могут не производиться). Мозжечок при болезни Дауна уменьшен в размере, также как и лобная доля. Также, при данном синдроме УЗИ выявляет укорочение лобно-таламического расстояния.
Нос при синдроме Дауна уплощен и укорочен, также кость над носом имеет седловидную форму. Связано это с развитием костей носа. При данной патологии нос окостеневает с некоторым замедлением, в связи с этим на первых УЗИ сонолог может просто не увидеть нос. Конечно, при дальнейшем развитии нос появляется, но он уменьшается в размере и несколько деформируется.
[attention type=green]В фетометрию на сроке 12 недель входит измерение размеров отдельных органов и частей тела. Размер головы (бипариетальный размер) равен 21 мм, длина бедра примерно 8 мм. Кроме того, оценивают окружность живота и головы, длину плеча.
[/attention]Подозрение на пороки, которые нашли на УЗИ в 12 недель, не во всех случаях подтверждается при дальнейшем обследовании. Но если на этом сроке были подозрения на наличие синдрома Дауна, то при последующих УЗИ врач более детально и пристально будет изучать параметры плода.
Второе плановое УЗИ
Скрининг второго триместра беременности
Его проводят в сроке 20-22 недели беременности. К этому сроку структуры ребенка развиты и видны гораздо лучше. Уже можно оценить строение отдельных органов и выявить их патологию.
Сердце плода к этому сроку полностью сформировано, как и почки с лоханками. Наличие пороков сердца с одновременным расширением почечных лоханок должно натолкнуть на мысль о наличии синдрома Дауна.
В этом сроке опытный доктор заметит изменения носа, характерные для болезни Дауна. Нос расширен вместе с переносицей.
Жкт на узи
желудок малыша также более сформирован к этому сроку и обязательно должен иметь полость. иногда случается, что полость не визуализируется или наоборот наблюдается ее расширение. иногда это может быть только случайность – плод принял определенное положение, плохой уз-датчик, а иногда отсутствие или расширение полости в желудке может говорить о серьезных патологиях плода.
для начала специалисту нужно убедиться в том, что желудок есть. т.к. иногда возможно развитие такого порока, как диафрагмальная грыжа, при котором желудок перемещается из брюшной полости в грудную. если желудок на правильном месте, то нужно проследить его связь с пищеводом и кишкой.
при атрезии пищевода полость желудка не выявляют. если же возникает проблема в пилорическом отделе (отдел желудка перед тонкой кишкой), то полость может содержать гиперэхогенные включения и быть даже расширенной.
различного рода включения в желудке плода следует дифференцировать с опухолью. иногда плод внутриутробно может заглотить кровь, что на узи также будет заметно.
но подобные ситуации редко приводят к увеличению полости желудка, она все равно остается относительно маленькой.
стоит отметить, что нормальные размеры желудка достаточно вариабельны. вследствие этого заметить расширение полости, либо увеличение всего желудка определить проблематично. нужно оценить окружность живота и соотнести ее с другими параметрами.
тонкая кишка во втором триместре у плода также хорошо сформирована. она должна быть примерно одинакового диаметра и не содержать гиперэхогенных включений.
[attention type=yellow]если на узи выявлены включения высокой плотности – это может быть признаком некоторых патологий, которые позже подтвердятся у новорожденного.
[/attention]синдром мекониевого илеуса (гиперэхогенные включения в кишке) может быть признаком генетической патологии (муковисцидоз, синдром дауна, трисомия по 18 и 13 хромосоме).
исследование головного мозга
ультразвуковое исследование головного мозга плода
при втором скрининговом узи можно произвести оценку структур головного мозга уже более детально. к 22 неделям хорошо сформированы желудочки головного мозга. увеличение их размеров называется вентрикуломегалия.
многие специалисты изначально называют это гидроцефалией. но понятие гидроцефалия включает в себя еще и повышение внутричерепного давления и увеличенный размер головы. в норме при поперечном измерении боковых желудочков размер должен быть до 10 мм.
но в разных источниках размеры несколько варьируют.
гидроцефалию можно подозревать, если у плода выявлены генетические патологии (например, синдром дауна). также велика вероятность гидроцефалии у плода, если мать перенесла некоторые инфекции во время беременности. например, токсоплазмоз, вирус герпеса, краснухи вызывают множественные патологии плода, в том числе и гидроцефалию
если специалист выставил вентрикуломегалию на втором плановом узи, то в 30 недель можно говорить о гидроцефалии.
также на втором узи доктор может посмотреть лицо плода. в этом сроке оно полностью сформировано – нос и губы напоминают таковые у новорожденных. при наличии расщелины между носом и губой врач также ее разглядит. расщелины могут быть с одной стороны носа или с обеих. иногда такой порок сочетается с расщелиной верхнего неба. прочие патологии носа на узи в этом сроке не видны.
узи в 30 недель
На третьем плановом УЗИ возможно подтверждение или исключение ранее выставленных диагнозов. Так, например, можно проследить весь отел ЖКТ до прямой кишки. Иногда, содержимое толстой кишки содержит гиперэхогенные включения – это вариант нормы. Просвет тонкой кишки маленький по отношению к толстой кишке.
Голова не должна быть больше нормы, иначе это будет свидетельством гидроцефалии. Конечно, одного размера головы для постановки диагноза гидроцефалия недостаточно, еще должны быть увеличены желудочки. А если развилась наружная гидроцефалия, то увеличивается субарахноидальное пространство.
Диагностика гипоксии
При нормальном течении беременности УЗИ в 30 недель является последним перед родами. Третье УЗИ часто проводят с применением доплера. Это необходимо, чтобы провести оценку кровотока в плаценте и выявить гипоксию.
Кроме доплерометрии в выявлении гипоксии поможет общая картина на УЗИ – плод маленький и активно шевелится. Анализ КТГ также важен для диагностики гипоксии. При кислородном голодании сердце ребенка бьется слишком медленно (в движении до 130 ударов, в покое до 110).
При гипоксии ребенок пытается найти себе место и шевелится слишком интенсивно, что может привести к обвитию пуповиной.
Чем опасно обвитие пуповиной?
Достаточно часто на этом УЗИ врач обнаруживает обвитие пуповиной вокруг головы, а точнее шеи плода. В некоторых случаях к моменту родов малыш шевелится и еще несколько раз поворачивается внутриутробно и «распутывается».
Если пережатие пуповины отсутствует, и на ней нет узлов, то само обвитие не доставляет плоду дискомфорта, он развивается и растет хорошо.
И если в родах не возникло проблем (врач вовремя освободил голову от пуповины), то обвитие также не повод для беспокойства.
Волноваться стоит только если возникло тугое обвитие пуповиной. В этом случае нарушается кровоток между мамой и ребенком. Тугое обвитие пуповиной может быть изолированным, а может сочетаться с еще одним обвитием (одно вокруг шеи, второе вокруг головы, живота или иной части тела). При этом сама пуповина укорачивается и ограничивает подвижность плода.
Бывают случаи многократного обвития пуповиной вокруг шеи ребенка. Такой вариант не очень благоприятный, но если не вызывает гипоксии, то может завершиться рождением здорового малыша.
Самый же неблагоприятный исход при обвитии пуповиной и вызванной этим гипоксии – это ДЦП и прочие неврологические нарушения новорожденного.
Причины ДЦП
- Гипоксия до или во время родов.
- Вес недоношенного ребенка меньше 2000 г.
- Внутриутробные инфекции и прочие тератогены (лекарства).
Семейная пара планирует беременность
Предотвратить развитие ДЦП можно только профилактически – планирование беременности, отказ от приема вредных лекарств, отсутствие стрессовых ситуаций. В новых научных исследованиях все больше выявляют генетическую предрасположенность к ДЦП.
Следует отметить, что такой диагноз, как ДЦП выставляют только после 1 года. А до этого малыш живет с энцефалопатией новорожденного. ДЦП ставят после года, т.к. для этого диагноза нужны некоторые клинические проявления, которые нужно отследить в течение первых 12 месяцев жизни.
Для подтверждения ДЦП проводят еще ряд обследований: ЭЭГ, КТ головы и др. Родители ребенка должны внимательно следить за развитием малыша, чтобы увидеть признаки развития ДЦП или его отсутствия. Сколько времени после родов пройдет, чтобы развилась клиника доподлинно не известно.
Большинство патологий плода диагностируются на УЗИ. Именно поэтому УЗ-диагностика включена в скрининг.
Источник: https://diagnostinfo.ru/uzi/akusherstvo/patologii-ploda-pri-beremennosti.html