Причины развития, симптомы и лечение хронического панкреатита
Многие люди знают не понаслышке, что такое панкреатит хронический, симптомы и лечение которого может определить только квалифицированный врач.
Хроническая форма панкреатита является воспалительным процессом затяжного характера. Чаще всего болезнь развивается у пожилых людей или у людей среднего возраста. По статистике, в большинстве случаев болеют хроническим панкреатитом женщины.
Причины появления хронического панкреатита
Условно можно выделить первичное и вторичное проявление хронического панкреатита. При первичной форме заболевание распространяется самостоятельно. При вторичной форме панкреатит является только следствием ранее появившихся болезней.
Например, проблемы с поджелудочной железой могут быть связаны с энтеритом, гастритом, холециститом и прочими недугами. Острая форма заболевания может перейти в хроническую, если длится достаточно долго, а лечение не помогает или является несвоевременным.
Но чаще всего причина хронического панкреатита – это хронический холецистит.
Кроме того, провоцируют развитие этой болезни желчнокаменные заболевания. Если человек постоянно нерегулярно питался, а его рацион содержал вредные блюда (жирные, жареные, острые, пряные, очень соленые), то у него тоже начнутся проблемы с поджелудочной железой. Хроническая форма алкогольной зависимости тоже вредит поджелудочной железе.
[attention type=yellow]Факторами риска являются: нехватка белков и витаминов, которые должны поступать с продуктами питания, язвы желудка и двенадцатиперстной кишки, атеросклероз кровеносных сосудов, инфекционные болезни (например, вирусный гепатит, тиф, паротит).
[/attention]Спровоцировать заболевание могут гельминты, а также интоксикация такими вредными веществами, как мышьяк, ртуть, свинец и фосфор.
Причины хронического панкреатита связаны с патогенезом. В железе задерживается выработка липазы и трипсина. Эти вещества относятся к группе панкреатических ферментов. Они участвуют в аутолизе паренхимы органа.
Кроме того, соединительные ткани начинают активно разрастаться, а рубцовые соединения сморщиваются. В дальнейшем это приводит к склерозивному процессу в органе.
Кроме того, нарушается кровоток в железе, а это может привести к отмиранию различных тканей.
Если хроническая форма заболевания была вызвана активностью инфекции, то возбудитель болезни проникает в орган из двенадцатиперстной кишки. Например, это может быть спровоцировано дисбактериозом.
Кроме того, существуют и другие схемы заражения. Возбудитель заболевания может попасть в поджелудочную железу через протоки желчи восходящим передвижением.
Этому способствуют панкреатический рефлюкс и дискинезия желудочно-кишечного тракта.
[attention type=red]Провоцируют развитие хронической формы панкреатита различные спазмы, воспалительные процессы, стеноз и образование опухолей и наростов. Из-за этого панкреатическая жидкость не может полноценно вырабатываться и выделяться.
[/attention]Фактором риска является и недостаточность мышечного сфинктера Одди. Именно он отвечает за транспортировку жидкости в проходы железы.
Воспалительные процессы могут быть общими или распространяться только на хвосте и головке железы.
Симптомы заболевания
Если врач диагностирует панкреатит хронический, симптомы и лечение в этом случае он тщательно прорабатывает сам. Только квалифицированный специалист может точно определить проявления хронического панкреатита, симптомы которого могут доставлять множество хлопот и дискомфорт пациенту.
В первую очередь человек будет испытывать болезненные ощущения под ребрами с левой стороны. Боль будет распространяться и на эпигастральную зону. В большинстве случаев очагом боли является головка органа. Если воспалительный процесс распространился на тело всей железы, то боль будет ощущаться слева от эпигастральной зоны.
Если поражена только хвостовая часть железы, то пациент будет ощущать боль с левой стороны подреберья. Боль может переходить в спину или область сердца. Она имеет опоясывающий характер. При болях в сердце пациент может перепутать заболевание со стенокардией. Болезненные ощущения могут быть постоянными либо возникать в виде сильных приступов.
Они чаще всего появляются после того, как пациент покушал. Особенно сильно – после жареных, жирных или острых блюд.
Признаки хронического панкреатита могут быть разнообразными. В некоторых случаях наступает атрофия жировой клетчатки под кожей в зоне, где располагается поджелудочная железа. Развитие гиперестезии кожи связано с иннервацией 8 сегмента грудной клетки с левой стороны.
Кроме того, у пациента наблюдается диспепсия. Причем чаще всего она приобретает постоянный характер. Признаки болезни – это проблемы с перевариванием пищи. Например, у пациента часто будет понос. Он начнет худеть.
Кроме того, к заболеванию присоединяется еще и сахарный диабет. Теряется аппетит, особенно нет желания кушать жирную пищу. Но если развивается сахарная болезнь, то, наоборот, может появиться жажда или сильный голод. Усиливается выделение слюны.
[attention type=green]Может появляться отрыжка, тошнота, рвотные приступы, урчит в желудке и возникает метеоризм. В большинстве случае стул нормальный при легком развитии болезни, но если наступает обострение, то может возникать либо понос, либо его чередование с запором.
[/attention]В таком случае при поносе кал будет иметь кашеобразный вид с неприятным запахом и блеском.
Лечение заболевания
Лечение хронического панкреатита назначает гастроэнтеролог, если у заболевания нет осложнений. Терапия направлена на то, чтобы устранить болевые приступы. Одна из главных трудностей лечения пациента – это своевременность проведения диагностических процедур.
Благодаря этому можно предотвратить развитие осложнений. В таком случае не понадобится хирургическое вмешательство. Но чаще всего после консультации у врача пациенту назначается оперативное лечение в гастроэнтерологических отделениях.
Чем раньше начать лечить недуг, тем больше шансов на то, чтобы сохранить функциональность поджелудочной железы, что отразится на качестве жизни. Для диагностики заболевания понадобится выявление всех отклонений в паренхиме органа. Необходимо изучить систему протоков.
Для этого нужно обратиться в специализированную клинику. Существуют различные точные схемы диагностики этого заболевания.
Врач может назначить консервативный медикаментозный тип терапии для пациентов с панкреатитом в хронической форме. Но таких препаратов, которые помогут восстановить работу железы, сейчас разработано очень мало.
В таком случае пациентам с затяжным заболеванием требуется нормализовать работу пищеварительного тракта для лечения недуга. Единственное, что может сделать врач, – смягчить приступы боли.
Чтобы лечить поджелудочную железу, откорректировать ее недостаточность внутреннего и внешнего типа, необходимо использовать диету. Кроме того, можно полностью купировать очаги воспаления, которые располагаются в желчных протоках.
[attention type=yellow]Именно они и являются чаще всего причинами появления панкреатита. Обязательно нужно бороться с зависимостью от алкоголя, т. к. спиртные напитки относятся к факторам риска.
[/attention]Диетическое питание необходимо пациенту из-за того, что у него развивается авитаминоз, т.к. многие привычные продукты питания не могут перевариваться, а из-за этого возникает нехватка полезных веществ в организме человека. Кроме того, пациенты с хроническим панкреатитом начинают терять вес. К тому же диетотерапия считается одним из главных мероприятий по профилактике обострения болезни.
Дополнительное лечение
Если у пациента наблюдается усиленное газообразование, стеаторея, потеря веса, то это симптомы недостаточности железы внешнесекреторного типа. В таком случае необходимо провести терапию по замещению ферментов медикаментами.
Например, обязательно нужно пройти курс препаратов, которые имеют в своем составе большое количество липазы. Они помогут облегчить стеаторею и извлечь витамины из жирорастворимой группы. Пациентам подбирают препараты в специальных капсулах из микрогранулированной группы.
Они защищены особым покрытием, которое не даст липазе активироваться в среде желудка.
Препараты с ферментами и медикаменты из антисекреторной группы имеют противоболевые свойства, т. к. они помогают повысить количество протеазы в проходе кишечного отдела, а также помогают снижать интенсивность выработки панкреатических веществ. Кроме того, такие препараты предназначены для снижения давления на систему протоков и тканей железы.
Если у пациента появились осложнения при панкреатите, то обязательно необходимо провести хирургическую операцию. Чтобы устранить последствия болезни, врач осуществляет прямое влияние на железу. Существует множество вариантов проведения операции в зависимости от течения заболевания, его характера, вида осложнений и их интенсивности.
В целом все методики можно подразделить на 2 типа. К первому типу относятся все манипулирования с дренированием главного панкреатического прохода. Ко второму типу относятся манипуляции, направленные на резекцию тканей фиброзного типа в самом внутреннем органе.
Диета при хроническом панкреатите
Диетическое питание при хронической форме панкреатита является не только методом лечения, но и способом профилактики обострений.
Благодаря правильному питанию заболевание не будет прогрессировать.
В первые 3 суток после начала обострения болезни следует полностью отказаться от приема пищи. Запрещены все продукты питания. Так как организму необходима дополнительная подпитка, нужно вводить глюкозу через инъекции в вену. Кроме того, необходимо вводить таким методом натрий хлорид (раствор изотонический).
Если мучает жажда, то следует использовать пищевую соду (1%-ый раствор). После 4 дня с начала обострения разрешается постепенно увеличивать энергетическую ценность продуктов питания. В пище не должно быть много соли.
[attention type=red]Обязательно должна содержаться аскорбиновая кислота, много воды, витамины группы В и обычные простые углеводы. Питание должно быть дробным. Нужно кушать по 8 раз в сутки, но маленькими порциями.
[/attention]Постепенно разрешается вводить другие продукты, которые не запрещены диетическим питанием № 5П.
Вылечить хронический панкреатит полностью невозможно. Это заболевание всегда будет давать о себе знать. Но можно предотвратить развитие обострений и сильных приступов боли. Для этого необходимо постоянно наблюдаться у врача и выполнять все процедуры. Не только медикаментозное лечение поможет нормализовать работу поджелудочной железы.
Обязательно необходимо следить за питанием. В данном случае назначается диета № 5П. Кроме того, можно задействовать физиотерапевтические процедуры, лечебную гимнастику и фитотерапию.
Источник: https://MedLab.expert/pankreatit/prichiny-razvitiya-simptomy-i-lechenie-hronicheskogo-pankreatita
Геморрой при панкреатите — Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Из множества факторов, влияющих на работу железы, вырабатывающей инсулин и пищеварительные ферменты, специалисты выделяют наиболее существенные:
- злоупотребление спиртным — констатируется в большинстве случаев диагностирования болезни;
- желчнокаменная болезнь — вторая по важности причина, провоцирующая панкреатит;
- воспаление (особенно хроническое) 12-перстной кишки;
- травмы живота, абдоминальные операции на желудке и желчном пузыре;
- вирусные инфекции (гепатиты, паротит);
- кишечные паразиты;
- бесконтрольный прием лекарств (сульфаниламидов, мочегонных, эстрогенов);
- отягощенная наследственность и врожденные пороки развития протоков железы;
- гормональные сбои, влекущие обменные нарушения.
Симптомы панкреатита
Обычно панкреатит начинается остро. Реже наблюдается вялое течение, однако при этом пациенты не спешат обращаться к врачу, а заболевание переходит в стадию рубцового замещения железистой ткани. Первые признаки панкреатита:
- БольОбычно болезненность возникает спонтанно после еды (через 15 – 60 мин.), достаточно интенсивная, носит разлитой характер (распространяется на правое/левое подреберье, область эпигастрия, спину — опоясывающий характер). Пациент не может указать точное место, где болит. При этом от приема спазмолитиков (Но-шпы) и анальгетиков боли не купируются. Больной не находит себе места, корчится, принимая положение «зародыша» (группировка тела с согнутыми в коленях ногами). При лежании на спине болезненность только усиливается. Нередки случаи имитации панкреатитом приступа стенокардии с иррадиацией болей в сердце.
- ИнтоксикацияВыход в сосудистое русло пищевых ферментов провоцирует интоксикацию. Повышается температура, возникает одышка, озноб, потеря аппетита, общая слабость и головокружение. Кожа сначала становится бледной, черты лица заостряются, затем появляется синюшность в области пупка и поясницы.
- Нарушения со стороны ЖКТПриступ характеризуется вздутием живота. Нередки тошнота и рвота, жидкий стул с явными не переваренными фрагментами пищи. Количество кала сильно увеличивается, дефекация сопровождается зловонным запахом. Каловые массы серого цвета имеют жирный вид, трудно смываются.
Состояние при острой форме панкреатита достаточно тяжелое и требует срочной госпитализации. При хроническом течении (вне периода обострения) боли менее выражены. Признаки интоксикации организма носят постоянный характер:
- снижается вес;
- кожа становится сухой и шелушащейся;
- появляются признаки витаминной недостаточности («заеда» в уголках рта, ломкие ногти/волосы).
Значительное увеличение в размере поджелудочной железы может привести к механической желтухе (пожелтению кожи и склер) вследствие сдавления желчного протока.
Часто наблюдаются гормональные нарушения, в первую очередь со стороны выработки инсулина (стойкое снижение) вследствие формирования соединительно-тканных очагов и снижения функционала железы.
Обострения провоцируются приемом алкоголя, употреблением раздражающей пищи (жареного, кофе, газированных напитков, застолья с обильным поеданием различных блюд).
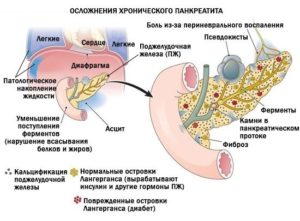
Осложнения панкреатита
Болезнь чревата серьезными последствиями, такими как:
- холецистит (распространение воспаления на желчный пузырь);
- присоединение инфекции, флегмона, некроз железистой ткани и развитие перитонита;
- формирование абсцесса/ложной кисты;
- асцит (скопление жидкости в брюшной полости);
- внутрибрюшное кровотечение, спровоцированное разрывом сосудов;
- сахарный диабет (при хронизации воспаления);
- онкология.
Диагностика
Обследование больного с подозрением при панкреатите (остром или хроническом) включает лабораторные и инструментальные исследования. Характерные для панкреатита диагностические показатели:
- общее клиническое исследование крови — признаки воспаления в организме (повышение СОЭ, лейкоцитоз);
- биохимия — превышение нормы ферментов (липазы, трипсина, амилазы);
- анализ на сахар — превышение нормы глюкозы в крови;
- исследование мочи — наличие амилазы говорит об острой форме;
- анализ кала (выявление непереваренного жира, анализы на кишечную инфекцию);
- функциональные тесты (ПАБК, тестирование Лунда и секретин-холецистокининовое);
- УЗИ — выявление изменений размеров и структуры железы, определение вовлеченности в патологический процесс соседних органов (12-перстной кишки, желчного пузыря);
- эндоскопическая гастродуоденоскопия — оценка 12-перстной кишки и выявление возможных ее изменений;
- ретроградная холангиопанкреатография (эндоскопическое исследование);
- рентген — при хроническом течении болезни выявляет рубцовые очаги, кальцификаты и камни;
- КТ.
Нередко пациенты задаются вопросом: какой врач лечит панкреатит? Как и с любыми нарушениями со стороны ЖКТ (болями в животе, жидким стулом и т. д.), при подозрении на панкреатит следует обратиться к гастроэнтерологу. Только квалифицированный узкопрофильный специалист назначит необходимое обследование и пропишет правильную лечебную схему.
Как лечить острый приступ панкреатита?
Тактика при острых опоясывающих болях:
- Холод.
- Голод.
- Покой.
- Вызов скорой помощи.
По приезду медики неотложной помощи проводят:
- в/в систему (для уменьшения интоксикации);
- противорвотное (Церукал) в/м или с капельницей;
- обезболивающее (Кеторолак);
- антисекреторное средство (Омепразол или Сандостатин).
Лечение панкреатита в стационаре:
- режим голода до 5 дней (разрешено пить теплую негазированную воду) и постепенный переход на диету №5п;
- в/в введение Реополиглюкина, физраствора;
- мочегонные для предотвращения отека железы (Лазикс в/в или Диакарб в таблетированной форме);
- Омепразол (Квамател) в/в (курс — 3 дня);
- спазмолитики (Но-шпа, Папаверин) и обезболивающие (Баралгин, Анальгин) в/м, в/в – в зависимости от интенсивности болей;
- в тяжелых случаях — капельница (Атропин, Эуфиллин, Баралгин, Новокаин, Димедрол, Магнезия) или Промедол в комбинации со спазмолитиками;
- противорвотное — Церукал в/м при сохранившейся рвоте;
- антибактериальные средства — фторхинолоны или цефалоспорины (3 – 4 поколение) при выявлении гнойного воспаления;
- ингибиторы ферментов — Контрикал (в острый период);
- блокатор выработки гормонов — Октреотид (только в стационарных условиях);
- ферменты — Фестал, Панкреатин (аналоги — Креон, Панзинорм, Мезим, Энзистал);
- блокаторы кислотности — Циметидин (обычно сочетается с приемом ферментативных средств);
- витамины группы В, С, кокарбоксилаза, липоевая кислота.
Чем лечить панкреатит (выбор препаратов, определение их дозировки, способа введения и длительности лечебного курса) определяет только лечащий гастроэнтеролог. Самолечение в данном случае может только усугубить воспалительный процесс и спровоцировать осложнения.
Оперативные методы лечения панкреатита
Хирургическая операция показана при тяжелом состоянии больного на фоне отсутствия результата консервативной терапии, наличии признака перитонита, шоковом состоянии и нестабильности кровообращения. Виды операций:
- эндоскопические — установка дренажей при сформировавшихся кистах, панкреатотомия (латеральная/дистальная);
- открытая лапароскопия (с широким рассечением брюшной стенки);
- операция Уиппла — резекция головки железы и 12-перстной кишки с формированием анастомоза между желудком, желчным протоком, оставшейся частью железы и тонким кишечником; это сложнейшая операция, требующая высокой квалификации хирурга и опыта проведения подобных вмешательств.
Полностью вылечить можно только острый панкреатит. При хронической форме проводится профилактическое лечение для предотвращения обострений и приостановки рубцового процесса в поджелудочной железе.
Важную роль в профилактике приступов панкреатита играет диета. Рекомендуется питаться маленькими порциями, перерыв между едой — 3 часа. Обязательно исключается алкоголь, кофе, газировка. Блюда должны быть простыми, не стоит одновременно употреблять разные виды жиров.
Особенно опасен обострением сочетанный прием различных белков, углеводов и жирной пищи (праздничные столы). Курящим желательно отказаться от вредной привычки. Также следует пролечить фоновые болезни пищеварительного тракта: холецистит, камни в желчном пузыре, язвенную болезнь, гепатит.
Диета для похудения при хроническом гастрите
Некоторые люди приобретают воспалительные заболевания ЖКТ из-за нездорового систематического переедания. Проблемы, связанные с ожирением, заставляют их всерьёз задуматься о коррекции фигуры.
Как похудеть при гастрите? Какая система питания оптимальна? Реально ли сидеть на диете без ущерба для ослабленной пищеварительной системы и здоровья в целом?
Оптимальное меню для худеющих с гастритом
Вот пара рекомендаций по существу.
- первое — не устраивайте резкую встряску для своего организма, он этого явно не одобрит;
- второе — приготовьтесь предельно строго следить за своим питанием в течение как минимум пяти-шести месяцев.
Остановимся на втором моменте поподробнее.
Какие продукты следует употреблять?
Выбирайте продукты из тех, что упомянуты в статье о лечебной диете.
Не отказывайтесь от каш — это источник ценных медленных углеводов. С перловкой, овсянкой, рисом можно готовить и супы.
Информация к размышлению касательно круп: самая низкокалорийная среди них – рис, самая калорийная – манка. Правда, надо иметь в виду, что рис — «запирающее» средство.
Овсяная каша богата клетчаткой, которая способствует разжижению каловых масс и ускорению их транзита по кишечнику.
Кушайте молочнокислые продукты — кефир, простоквашу, творог, различные натуральные йогурты, однако отказывайте себе в цельном молоке: оно не очень хорошо переваривается в оргнизме взрослого человека.
Также сократите употребление сытного и жирного сливочного масла, сливок, молочных сладостей вроде творожных сырков или взбитых коктейлей.
Нельзя полностью лишать себя мясных продуктов.
Ни о какой сырокопчёной колбасе речь, естественно, не идёт, зато стоит воздать должное отварному цыплёнку, паровым котлетам и пудингу из говяжьего фарша. Смело кушайте некрепкие бульоны, особенно овощные.
Включайте иногда в ваш рацион яйца, сваренные всмятку или приготовленные на водяной бане. Они богаты белками.
Из овощей ешьте меньше:
- картофеля;
- репы;
- фасоли;
- кабачков.
Налегайте на огурцы, помидоры, отварную морковь и свеклу — при отсутствии индивидуальных противопоказаний.
Чем побаловать себя?
Свободно балуйте себя легкоперевариваемыми фруктами и фруктовыми напитками (только напомним, что при повышенной секреции надо отказаться от цитрусовых, от винограда и клюквы).
Пусть главным вашим лакомством станут сладкие ягоды — клубника, малина, голубика.
Варите кисели, компоты.
Сокращайте потребление сахара – начните с того, чтобы класть в чай вдвое меньше песка, чем кладёте сейчас.
[attention type=green]Вообще не покупайте шоколада, конфет, пирожных. Если их не будет на вашей кухне, у вас не будет и соблазна.
[/attention]Чтобы у вас не возникало чувство ложного голода, ешьте обязательно за столом и не спеша. Помните также знакомое с детства мудрое правило — «Когда я ем, я глух и нем».
Будьте осторожны с модными методиками похудения!
Поскольку сбросить пару-тройку килограммов хотят очень многие, в Интернете то и дело появляются рекомендации по экстренной коррекции фигуры с помощью подручных средств.
В большинстве случаев они небезопасны — по крайней мере, для больного гастритом. Взять хотя бы популярный совет пить крепкие имбирные настои. Да, имбирь стимулирует обмен веществ, но одновременно ещё и раздражает слизистую. Даже один стакан его настойки может вызвать у вас обострение.
До добра явно не доведут попытки похудеть за счёт питья соды (особенно если у вас воспаление желудка с пониженной секрецией) или лошадиных доз активированного угля.
«Лечебные» голодания, так называемые разгрузочные дни, питание однородными продуктами и эксперименты с режимом употребления пищи при гастрите, гастродуодените и тем более язве недопустимы.
Просто не переедайте. Ну и — старайтесь больше двигаться.
Движение с пользой
Диета при гастрите окажется эффективной, если попутно вы займётесь ЛФК – конечно, по мере своих возможностей. Тем людям, которые не сделали ни одного приседания или наклона со времен последнего школьного урока физкультуры, не должны сразу же принуждать себя к серьёзным нагрузкам.
Для полных поначалу подойдут описанные на нашем сайте легкие упражнения при гастрите. Дополняя комплекс, отдавайте предпочтение не силовой тренировке, а растяжке. Старательно избегайте значительной нагрузки на пресс.
Расходуйте калории за счёт длительной ходьбы, катания на велосипеде или велотренажёре, плавания. Плавание — пожалуй, лучший вариант физкультурного хобби для худеющих. Оно обеспечивает и нагрузку, и лёгкий массаж, и температурное воздействие.
Примечание: представительницам прекрасного пола, которые мечтают подправить фигуру при среднем росте и весе в 50-55 кг., стоит серьёзно подумать.
Спросите себя ещё раз: есть ли они — пресловутые лишние килограммы?
Объективно оценить ситуацию вам поможет формула определения ИМТ (индекса массы тела):
I здесь — ИМТ, m — ваш вес в килограммах, h — рост в метрах. Согласно позиции Всемирной организации здравоохранения, говорить об избыточном весе уместно только если полученный индекс будет выше 25. Значения в диапазоне от 18,5 -24,99 считаются нормой.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
питание при гастрите
Источник: https://mygastrit.ru/pankreatit/gemorroj-pri-pankreatite/
Хронический панкреатит
В гастроэнтерологии хронический панкреатит считается достаточно распространенным заболеванием, которое нередко протекает без значительных клинических проявлений или вовсе маскируется под другие проблемы с пищеварительной системой, включая холецистит, дискинезию желчных протоков, язвенную болезнь и другие.
Болезнь представляет собой воспаление поджелудочной железы, которое приводит к необратимым изменениям паренхимы органа. Чаще всего этот процесс заканчивается стриктурами протоков, образованием в них и тканях железы камней, пролиферативным фиброзом. Более 30% больных с этой патологией не получают необходимого лечения из-за того, что болезнь диагностирована неверно.
Причины хронического панкреатита
Причины воспалительного процесса в поджелудочной железе могут быть различными.
По этиологии хронический панкреатит делится на следующие виды:
- алкогольный;
- лекарственный;
- метаболический;
- посттравматический;
- аутоиммунный;
- идиопатический (невыясненной этиологии).
Часто воспаление возникает по причине неправильного питания, злоупотребления пищей с высоким содержанием жиров и углеводов на фоне дефицита витаминов и минералов. Прогрессирует заболевание у пациентов, у которых имеются другие патологии:
- гепатит;
- язвенная болезнь желудка и 12-перстной кишки;
- желчнокаменная болезнь;
- гельминтоз;
- доброкачественные и злокачественные образования;
- стрессы.
Иногда хронический воспалительный процесс скрывается за клиническими проявлениями этих заболеваний, что затрудняет диагностику.
Если вовремя не выявить болезнь поджелудочной железы, больной рискует столкнуться с такими осложнениями, как абсцесс органа, панкреатический асцит, образование флегмон забрюшинного пространства или злокачественных и доброкачественных опухолей органа, возникновению портальной гипертензии.
Все эти патологии, при определенных условиях, приводят к серьезным последствиям и представляют угрозу жизни, и требуют более сложной терапии, чем хронический панкреатит.
Симптомы и признаки хронического панкреатита
При хроническом панкреатите симптомы не так ярко выражены, как при остром воспалении, хотя их перечень практически одинаков:
- Тошнота, которая возникает по причине нехватки пищеварительных ферментов. В кишечнике при этом начинаются бродильные и гнилостные процессы, возникает интоксикация. Возможно однократная рвота, после которой не наступает облегчение.
- Вздутие живота, нарушение стула (часто появляется жидкий стул). Признаки метеоризма нарастают постепенно, поэтому на них не сразу обращают внимание.
- Повышение температуры (субфебрилитет, при котором она не достигает 38 градусов), которое может сохраняться несколько часов или суток.
- Боли в животе вверху слева, которые отдают в спину или под лопатку, распространяются на диафрагму, могут быть опоясывающими. Возникают периодически, имеют ноющий характер.
- Механическая желтуха, которая часто возникает после обострения болей.
Кроме описанных явлений пациенты отмечают ухудшение состояния волос, кожи и ногтей. Обычно такие признаки, как расслоение и ломкость ногтевых пластин, сечение и выпадение волос, сухость и шелушение кожи появляются на фоне дефицита витаминов и минералов. Также пациентам приходится волноваться по поводу появления кровоподтеков на коже, возникающих при незначительных травмах.
Эти симптомы чаще всего свидетельствуют о появлении в поджелудочной железе некротических очагов, влияющих на свертывание крови.
Диагностика хронического панкреатита
Чтобы диагностировать хронический панкреатит, необходимо тщательное обследование у гастроэнтеролога.
Врач учитывает имеющиеся у пациента жалобы, а также фиксирует внешние изменения, свидетельствующие в пользу хронического воспаления поджелудочной железы.
Однако полученные в ходе физикального обследования сведения не всегда 100% точны, поэтому достоверно выявить дисфункции органа можно только с помощью лабораторной и инструментальной диагностики. При подозрении на заболевание пациентам назначают:
- лабораторные исследования крови и мочи на панкреатические ферменты (биохимический анализ);
- общий анализ крови и мочи;
- копрограмма;
- дуоденальное зондирование со стимуляцией секреции панкреатина;
- дуоденографию;
- ЭРХПГ (эндоскопическая ретроградная панкреатохолангиография);
- селективную ангиографию;
- УЗИ органов брюшной полости;
- компьютерную томографию.
При проведении обследования гастроэнтерологу необходимо исключить (или дифференцировать) такие заболевания, как язвенную болезнь желудка и язвенную болезнь 12-перстной кишки, воспалительные процессы в кишечнике, желчном пузыре и других органах пищеварения, абдоминальный ишемический синдром и онкологию. При необходимости пациентов направляют на консультацию к хирургу, онкологу и эндокринологу. Только после этого больным назначают комплексное лечение заболевания.
Как и чем лечить хронический панкреатит
Терапия хронической формы панкреатита начинается с нормализации питания. Диета соответствует лечебному столу № 5 (по Повзнеру). Правильное питание является основой терапии, однако без приема лекарств эффекта не будет.
Для восстановления пищеварения пациентам назначают ферментные препараты: Панкреатин, Пангрол, Креон и Мезим. При дисфункции желчных путей назначают комбинированные средства, которые содержат панкреатин и желчегонные компоненты: Энзистал, Дигестал или Фестал. При выраженной секреторной недостаточности поджелудочной железы назначают Панзинорм Форте.
При чрезмерной секреторной активности, когда синтезированные воспаленным органом панкреатин не выводится в кишечник, а «разъедает» поджелудочную железу, гастроэнтерологи назначают ингибиторы протеолитических ферментов:
- Пантрипин;
- Контрикал;
- Гордокс.
Наибольшую эффективность эти лекарства оказывают при назначении на ранних стадиях хронического воспалительного процесса. Их нередко используют при высоком риске панкреонекроза и его сдерживания.
Также лечение включает прием средств, облегчающих симптоматику:
- Спазмолитиков — Дротаверина, Но-шпы, Папаверина, Риабала и других;
- Селективных Н-холинолитиков — Гастала, Пирензипина;
- М-холинолитиков — Метацина, Платифиллина и других;
Антацидов — Маалокс, Алмагель А, Гастрацида и других.
Дополнительно врач может назначить антибиотики из группы цефалоспоринов в сочетании с аминогликозидами, фторхинолонами или пенициллинами. Для устранения неприятных симптомов используют анальгетики и спазмолитики.
Важно помнить — что принимать отдельно взятому пациенту, решает гастроэнтеролог на основании данных лабораторных и инструментальных исследований.
При низкой эффективности консервативной терапии применяют хирургическое лечение. Показано оперативное вмешательство при формировании абсцессов, кист на органе, при стенозе сфинктера Одди и обтурации желчных протоков. При этом используют несколько типов хирургического вмешательства:
- удаление поджелудочной железы или ее части (панкрэктомия);
- вскрытие и последующая санация гнойных очагов;
- сфинктеротомия и другие.
После операции больным назначают специальную диету, медикаменты для уменьшения боли и восстановления пищеварения.
Питание при хроническом панкреатите
Лечебная диета при хроническом панкреатите должна соблюдаться постоянно, даже если консервативная терапия и хирургическое лечение (если такое применялось) завершились успешно. Чтобы не спровоцировать новых приступов и не дать болезни шанс на прогрессирование, пациентам важно помнить, что принимать пищу нужно не реже, чем через каждые 4 часа. Ощущения голода возникать не должно.
Исключению из меню подлежат продукты, которые раздражают пищеварительный тракт и создают повышенную нагрузку на поджелудочную железу:
- напитки, содержащие много сахаров, кофеин и алкоголь;
- красное мясо и свинина, особенно если они жареные, соленые, вяленые и т.д.;
- наваристые жирные бульоны, даже если они приготовлены из рыбы;
- мясные, рыбные, овощные консервы и маринады;
- копчености;
- блюда, приправленные пряностями и специями.
Разрешены к использованию блюда из отварных и запеченных овощей, нежирной рыбы, круп, молока (обезжиренного), сладких фруктов. Желательно употреблять больше жидкости (не менее 2 литров в сутки). Это может быть зеленый чай, кисель, морсы и компоты. Положительно влияет на пищеварение минеральные воды Ессентуки (№4 и 17) и Нарзан.
Хронический панкреатит — опасное для жизни заболевание, которое в половине случаев обнаруживается на поздних стадиях. Если у вас появились симптомы этого заболевания, стоит срочно показаться гастроэнтерологу.
Отсутствие терапии при таком заболевании приводит к появлению угрожающих жизни состояний и заболеваний: флегмоне, абсцессам органа и перитониту, сахарному диабету и желудочно-кишечным кровотечениям, онкологии.
Источник: https://prokto.ru/gastroenterologiya/xronicheskij-pankreatit.htm
Капельницы при панкреатите: показания и противопоказания
Перейти к контенту
Капельницы при панкреатите назначаются, если у пациента диагностировали острую фазу заболевания или обострилась хроническая форма. В/в введение лекарств дает быстрый эффект, позволяет больному органу отдохнуть. Методику проводят для быстрого снятия воспаления, выведения токсинов. Позволяет защитить другие органы желудочно-кишечного тракта.
Панкреатит
Что такое панкреатит?
Панкреатитом называют воспаление поджелудочной железы. Ферменты пищеварения, не попадают в кишечник и начинают переваривать ткани железы — орган сам себя уничтожает. Панкреатит бывает острым и хроническим.
Причины
Панкреатит в 90 процентах случаев возникает из-за злоупотребления алкогольными напитками, болезней желчного пузыря. Может быть спровоцирован:
- болезнями 12-перстной кишки;
- повреждением брюшной полости;
- употреблением определенных лекарственных средств;
- инфекционными или вирусными болезнями;
- аскаридозом;
- анатомическими аномалиями протока поджелудочной железы;
- нарушенным метаболизмом;
- сосудистыми патологиями;
- генетической предрасположенностью;
- эндоскопическая ретроградная холангиопанкреатография.
Интересный факт! Почти у 29 процентов больных острым панкреатитом не удается определить причину развития.
Характерные проявления
Главный симптом острого панкреатита – очень сильная опоясывающая боль вверху живота. Спазмолитики, анальгетики не помогают снять боль. Больной страдает от рвоты, нарушенного стула, слабости. Биохимическое исследование крови показывает повышение альфа-амилазы в 10 раз. На УЗИ проявляется изменением формы, неровностью краев, кистами.
Хронический панкреатит сопровождается постоянными болями, возникающими в «подложечной» зоне, ощутимыми в спине. Боли бывают опоясывающими, усиливаются, если больной ложится на спину. Стихают, если немного наклоняется вперед. Дискомфорт быстро усиливается в течение часа после еды. Иногда боль можно перепутать со стенокардией.
Еще один неприятный симптом панкреатита – понос. Фекалии становятся кашицеобразными, может содержаться непереваренная пища. Количество фекалий увеличивается. Отличаются неприятным запахом, серым оттенком, жирным видом, тяжело смываются с поверхности унитазных стенок.
Обратите внимание! Параллельно больной может страдать от отрыжки, тошноты, эпизодической рвоты, метеоризма, отсутствия аппетита, вес стремительно уходит.
Какие капельницы ставят при панкреатите
Из-за панкреатита, железа начинает меньше вырабатывать ферментов, обеспечивающих правильное переваривание пищи. Пациент начинает страдать:
- приступами тошноты, рвотными позывами;
- жидким стулом;
- чувство тяжести;
- вздутие;
- метеоризм;
- боли различной интенсивности.
Постепенное накапливание токсинов, усиливает слабость, боли в голове, головокружение. Применение капельницы предполагает:
- купирование воспалительного процесса;
- снятие неблагоприятной симптоматики;
- обеспечение поджелудочной полноценным отдыхом;
- выведения из организма вредных, токсических накоплений;
- восстановление правильного функционирования.
Лечение болезни проводят в стационаре. Длительность использования капельниц зависит от организма пациента, самочувствия, возраста, состояния иммунитета.
Интересный факт! Для лечения панкреатита разработано три типа капельниц с разным принципом действия.
Капельница
Обезболивающая капельница
Если пациент испытывает сильную боль, нужно срочно вызывать врача. Самостоятельный прием обезболивающих средств запрещен, поскольку негативно отразиться на клинической картине. Когда врач осмотрит пациента, в/в введут обезболивающий препарат.
Пациент чувствует облегчение через пять минут. Если не вызвать врача, у пациента начнется болевой шок, который приведет к нарушению функциональности сердечно-сосудистой системы, снижению артериального давления. Вероятность летального исхода высока.
Противовоспалительная капельница
Из-за неправильной работы поджелудочной железы начинает продуцировать большое количество ферментов. В организме здорового человека начинают работать, попадая в толстый кишечник. У пациента с панкреатитом, ферменты начинают переваривать слизистую, приводя к развитию воспаления, неприятной симптоматики.
Лекарственные средства с противовоспалительным действием помогают:
- остановить воспаление;
- купировать болевой синдром;
- убрать отечность тканей;
- стабилизировать клеточное питание;
- снизить активность поджелудочной железой.
Сначала пациенту вводят максимальную дозу лекарственных средств, затем постепенно снижают. При диагностировании острого панкреатита вводят большую дозу, нежели при обострении хронического.
Попадая в кровь, действующие компоненты лекарственного средства разносятся по всему телу, и «оседают» в проблемных зонах. Лечебное действие проявляется быстро, воспаление проходит в течение нескольких дней. Но процедура может вызывать побочные эффекты. Самостоятельно ставить капельницу запрещено.
Поддерживающая капельница
Для лечения острого панкреатита используют голод — помогает снизить продуцирование ферментов, снизить нагрузку на весь желудочно-кишечный тракт. Организм начинает интенсивно заниматься восстановлением тканей.
Лечебное голодание назначают на 3-5 дней. Организм нужно обеспечивать водой, питательными веществами. Если этого не делать, голодание приведет к развитию неимоверной слабости.
У организма не будет ресурсов для борьбы с болезнью.
Существует несколько видов поддерживающих капельниц. С помощью глюкозы поддерживают энергетический потенциал организма, физраствор защищает от обезвоживания, витамины обогащают организм нужными микроэлементами. Самочувствие пациента медленно улучшается. После пятидневной голодовки ему можно понемногу употреблять пищу.
Сколько длится курс?
Продолжительность использования капельниц зависит от индивидуальных особенностей организма больного, его возраста, наличия осложнений/других болезней, общего состояния и стадии развития панкреатита. Если у пациента риск осложнения высокий, ему ставят капельницу раз в 1 или 2 дня в течение 1-6 месяцев. Эта группа больных представлена людьми:
- алкоголезависимыми;
- пожилого возраста;
- с риском возникновения сахарного диабета или онкологических патологий;
- с сопутствующими заболеваниями.
Если у пациента быстро улучшается самочувствие, капать лекарства прекращают спустя 7 дней после приступа. Чтобы закрепить положительный эффект, больному нужно некоторое время соблюдать строгую диету, затем можно плавно переходить на правильное питание.
Состав капельниц
То, что будут капать пациенту при панкреатите, зависит от его индивидуальных особенностей. Как правило, инфузионный раствор состоит из нескольких лекарственных средств с разным принципом действия.
- Чтобы купировать боль, применяют анальгетики. Быстро устранить болевой синдром можно с помощью «Ацетаминофена» и «Анальгина».
- Спазмы и напряжение мышц убирают спазмолитиками – «Но-Шпой», «Дротаверином», «Папаверином». Пациент чувствует облегчение в течение пяти минут.
- Пациентам с тяжелым состоянием, болевым синдромом или состоянием, близким к этому, ставят капельницы с «Новокаином».
- Для снятия воспаления, отечности, продуцирования ферментов и обезболивания используют противовоспалительное средство «Гордокс».
- Очистить организм и вывести токсины можно «Полидезом» и «Гемодезом». Они убирают симптоматику интоксикации и улучшают самочувствие.
- Если кроме панкреатита у пациента имеется инфекционная патология или сильное воспаление, ему капают фторхинолоны «Офлоксацин» и «Ципрофлоксацин».
- Чтобы поддержать организм, пациенту капают витамины и минералы. Для нормализации уровня моносахаридов и повышения энергетического потенциала добавляют глюкозу. Предотвратить обезвоживание помогает натрий хлорид.
- Снизить активность поджелудочной железы и уровень ферментов поможет «Контрикал».
Важно знать! Несмотря на доступность оборудования и лекарственных средств для капельниц, используемых для лечения поджелудочной железы при панкреатите, такую процедуру запрещено проводить в качестве самолечения из-за высоких рисков развития осложнений.
Возможные осложнения
Поставить систему и контролировать введение лекарств должен специалист. Иногда процедура может вызывать следующие осложнения:
- Аллергию на вводимое лекарство. Тогда лечение прекращают, состав раствора меняют.
- Гематому или синяк. Считается мелким побочным явлением и не требует никаких специальных действий. Чтобы защитить ткань от травмирования, сначала вводят вазофикс и оставляют ее до полного завершения терапевтического курса.
- Вздутие ткани. Возникает, если игла попала в мягкие ткани и туда же начало поступать лекарство. Это явление нужно срочно устранить.
- Воздушную эмболию. Возникает, если в вену попал воздух. Это происходит, если медработник вовремя не вытянул иглу с вены, когда закончилось лекарство.
- Сепсис. Это явление наблюдается очень редко. Возникает при несоблюдении асептических требований. Кровь и ткань заражаются через иглу.
- Некроз. Возникает из-за введения сильного препарата или увеличения допустимой дозы.
Некроз
Этих неприятных явлений можно избежать, если медперсонал качественно выполняет свою работу и капельница вставится в медучреждении.
Когда процедура противопоказана
Конкретно лечение панкреатита капельницами в стационаре не имеет противопоказаний. Запреты касаются вводимых лекарств. Главное противопоказание – непереносимость пациентом составляющих компонентов медикаментов, аллергия.
Специально для этого врач должен уточнить у пациента, какие вещества провоцируют у него аллергическую реакцию. Если ответ положительный, подбирают медикаменты с минимальной вероятностью развития аллергии.
Также в инфузионный раствор добавляют антигистаминные , чтобы предотвратить нестандартную реакцию.
Совет. Запрещено использовать капельницу для самолечения.
Эффективные капельницы для лечения панкреатита
Невозможно сказать, какая капельница покажет самый лучший результат. Он зависит от общего состояния больного. Также очень важна квалификация и опытность врача, который подбирает терапевтическую схему.
При остром панкреатите
Лечение предполагает устранение болевого синдрома с помощью анальгетиков, анестетиков и спазмолитиков. Затем снимают воспаление, уменьшают активность поджелудочной, выводят токсические накопления.
Используют комплексные системы с противовоспалительным действием, которые состоят из нескольких средств.
Когда интенсивная терапия завершена, пациенту ставят укрепляющую систему с целью улучшить его самочувствие, повысить энергетический запас и предотвратить обезвоживание.
При хроническом панкреатите
У этой формы панкреатита слабая клиническая картина и размытая симптоматика. Для лечения используют таблетки и суспензии, однако они не очень результативны.
Чтобы улучшить состояние пациента, нужно вывести из его организма токсины и повысить иммунитет. Достигнуть этого можно с помощью укрепляющих капельниц.
Их принято проводить в условиях стационара, иногда можно ставить и дома, но только под врачебным наблюдением.
Какие препараты используются
Средства для инфузионного раствора подбирает врач. Чаще всего этот перечень представлен такими названиями:
- «Ацетаминофен». Борется с болью, жаром и воспалением. Запрещен детям младше 12 лет возраста, при непереносимости компонентов, недостаточности почек и печени.
- «Анальгин». Действует так же, как «Ацетаминофен». Нельзя назначать пациентам с заболеваниями крови и индивидуальной непереносимостью.
- «Но-Шпа». Спазмолитик расслабляет гладкую мускулатуру ЖКТ, не влияет на кишечную перистальтику. Запрещен при нарушенной функциональности почек и печени.
- «Папаверин». Активный компонент, папаверина гидрохлорид, оказывает спазмолитическое действие. Медикамент может вызывать снижение артериального давления, головную боль, тошноту и слабость.
- «Новокаин». Основан на прокаине. Купирует боль, поэтому назначается при развитии болевого синдрома. Под его влиянием снижается чувствительность нервных окончаний и передача импульсов. Нельзя назначать пациентам с гиперчувствительностью к составу.
- «Гордокс». Положительно сказывается на кровообращении, увеличивает количество ферментов. Помогает вылечить острый панкреатит и внутреннее кровотечение.
- «Гемодез». Выводит с организма токсины и вредные вещества.
- «Офлоксацин». Этот антибиотик помогает устранить инфекции в желудочно-кишечном тракте.
- «Ципрофлоксацин». Эффективно борется с микробами.
- «Контрикал». Медикамент угнетает активность ферментов поджелудочной. Используют для лечения острого панкреатита.
Если пациент плохо переносит один из медикаментов, подбирают аналог.
«Гордокс»
Что говорят пациенты
Когда обостряется панкреатит, я самостоятельно ввожу себе лекарства в вену или в мышцу. Для этого смешиваю натрия хлорид, «Анальгин», «Папаверин» и «Спазиалгин». Основная цель – купировать боль. Получается почти 6 кубиков раствора. Колю в ягодицу или в вену. Эффект наступает в течение 10 минут.
Виктор, 43 года
Моя жена медик по образованию, поэтому обострение панкреатита лечит мне самостоятельно с помощью капельницы. Раствор делает такой же, как и в больнице. Результат всегда хороший. Кроме капельниц, я соблюдаю диету и стараюсь не нервничать.
Андрей, 56 лет
«Контрикал»
Итог
Несмотря на положительные отзывы потребителей, специалисты категорически запрещают лечить панкреатит самостоятельно. Отсутствие медицинской помощи может стать причиной развития болевого шока, низкого давления, высокой интоксикации, обезвоживания и остановки сердца. В случае сильных болей нужно срочно вызвать скорую помощь, и только в крайнем случае выпить «Дротаверин» или «Но-Шпу».
Adblock
detector
Источник: http://LechiGemor.ru/pankreatit/spisok-preparatov/9953-kapelnits-pri-pankreatite.html
Геморрагический панкреатит: причины заболевания, основные симптомы, лечение и профилактика
Представляет собой одну из самых тяжелых форм повреждения поджелудочной железы, обусловленную стремительным разрушением паренхимы этого органа и кровеносных сосудов собственными ферментами, в результате чего развивается некроз, кровоизлияния и перитонит.
Причины
Геморрагический панкреатит развивается на фоне воздействия факторов, иннициирующих чрезмерную активизацию ферментных систем железы.
Основными причинам патологии являются воспалительные поражения, сопровождающиеся нарушением оттока панкреатического сока, интоксикации этанолом и другими веществами, возникновение рефлюкса секретируемого сока в протоки железы при желчнокаменной болезни, ДВС-синдроме, действие высоких доз гамма-излучения, травматическом повреждении органа и аутоиммунных расстройствах.
[attention type=yellow]При геморрагическом панкреатите частичное либо полное повреждение органа возникает при достижении критической концентрации панкреатических ферментов, в следствии чего возникает аутоагрессия, обусловленная самоперевариванием паренхимы железы трипсином и химотрипсином, а также разрешения эластазой стенок кровеносных сосудов. В результате таких процессов ткань железы пропитывается кровью и происходит проникновение веществ с агрессивным действием в брюшную полость, что вызывает перитонит.
[/attention]В развитии геморрагического панкреатита важную роль играет нарушение гуморальных факторов регуляции выработки пищеварительных ферментов. Ингибирующее действие на секрецию ферментов оказывают соматостатин, глюкагон, кальцитонин и протеины-антитрипсины, а стимулирующее – секретин, панкреозимин, гастрин, инсулин и серотонин.
Симптомы
Геморрагический панкреатит – это тяжелая форма острого панкреатита, при которой тяжелая симптоматика возникает в течение нескольких часов. Основной признак недуга – выраженный болевой синдром. Боли могут носить опоясывающий характер, а также иррадиировать в поясницу или распространяться по всему животу.
Боли носят постоянный характер и несколько уменьшаются в положении с приведенными к животу ногами. В начале заболевания характерно несоответствие между субъективными болевыми ощущениями и относительно низкой болезненностью при проведении пальпации. Интенсивность болей соответствует степени повреждения поджелудочной железы.
В некоторых случаях может отмечаться развитие коллапса.
Вследствие повышения концентрации в крови вазоактивных веществ у больных, страдающих данной формой панкреатита может возникать гиперемия кожных покровов.
Иногда отмечается развитие желудочно-кишечных кровотечений, появление экссудативного плеврита, обусловленного появлением выпота в плевральную полость, который может иметь геморрагический характер. Также характерна сухость языка, нарушение функции почек, тахикардия и снижение артериального давления.
При нарастании симптомов токсемии значительно увеличивается частота сердечных сокращений на фоне нормальной или незначительно повышенной температуры тела. У больного может развиваться снижение диуреза вплоть до анурии.
В дальнейшем выявляются симптомы функциональной несостоятельности жизненно-важных органов, расстройства психики с дальнейшим возникновением делирия и комы.
На последнем этапе у больного выявляются постнекротические дистрофические и гнойные осложнения, обусловленные развитием апостематозного панкреатита, флегмон забрюшинной клетчатки и гнойного перитонита.
Диагностика
При диагностировании геморрагического панкреатита важную роль играют лабораторные и инструментальные методы. Для подтверждения диагноза больному назначается общий и биохимический анализы крови, ультразвуковое исследование поджелудочной железы.
Лечение
В се больные с подозрением на геморрагический панкреатит нуждаются в экстренной госпитализации. Лечение направлено на купирование болевого синдрома, снижение выраженности токсемии, остановку дальнейшего повреждения железы, профилактику гнойных осложнений.
Для этого больному назначают введение спазмолитиков, анальгетиков, глюкозо-новокаиновой смеси, антигистаминных средств. Пациенту проводится регионарная новокаиновая блокада, капельное введение солевого раствора с ингибиторами протеаз.
[attention type=red]Для коррекции панкреатогенной токсемии показано проведение антиферментной терапии, регуляции водно-электролитного баланса, гиповолемии. Высокой эффективностью обладает экстракорпоральная гемокоррекция.
[/attention]При недостаточной эффективности медикаментозной терапии показано хирургическое лечение геморрагического панкреатита, которое заключается во вскрытии капсулы железы, ее дренировании, удалении некротизированных участков.
Профилактика
Профилактика геморрагического панкреатита основана на отказе от употребления алкогольных напитков, правильном питании, своевременном выявлении и лечении заболеваний внутренних органов.
Источник: https://www.obozrevatel.com/health/bolezni/gemorragicheskij-pankreatit.htm