Гидронефроз почки у новорожденного: особенности оперативного вмешательства, реабилитация и последствия
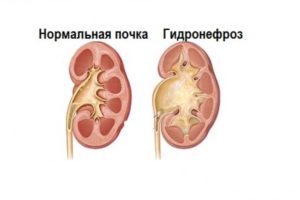
Гидронефротической трансформацией называют расширение полостных элементов почки, вызванное продолжительным повышением гидростатического давления мочи.
Болезнь начинает развиваться, когда при выходе мочеточника из парного органа формируется барьер для нормального тока жидкости. У новорожденных гидронефроз обнаруживается неонатологами и педиатрами в ходе первого ультразвукового исследования.
В 85% случаев диагностируют одностороннее поражение органа. Чаще всего в числе больных оказываются представители мужского пола.
Виды гидронефротической трансформации
Гидронефроз подразделяют на 3 степени развития.
- Первая стадия характеризуется увеличением объема лоханки, но функционирование и целостность органа при этом остается в норме.
- На второй стадии почка становится немного больше (лоханка увеличена, ее стенки истончены, работоспособность органа снижена на 40%).
- При развитии третьей стадии паренхима органа атрофируется, функционирование практически полностью прекращается, почка значительно увеличивается.
Гидронефроз 1 степени при своевременном диагностировании не наносит вреда органу мочевыделения. Исход при адекватном лечении положительный.
Заболевание также разделяется на одностороннее и двустороннее, приобретенный и врожденный гидронефроз у детей. У новорожденных в большинстве случаев выявляется первичная (врожденная) почечная болезнь, возникшая в результате аномалии развития органа или его сосудов.
Поражение сразу двух почек диагностируется лишь в 5-15 процентах случаев. Но такого вида патология нередко ведет к смерти ребенка.
Общие сведения о заболевании
Гидронефроз или гидронефротическая трансформация – патология, возникшая из-за повышенного давления урины на почечные структуры.
Происходит это потому, что по разным причинам почка не может фильтровать попадающую в нее жидкость. Следовательно, из организма ребенка выводятся не все токсические вещества и продукты обмена.
Гидронефроз, оставленный без медицинского контроля, приводит к почечной недостаточности, отклонениям в работе ЦНС.
[attention type=yellow]Если патологический процесс имеет длительное течение, сильные изменения затрагивают почечные чашечки и лоханки – они становятся больше и тоньше. Отток мочи еще сильнее затрудняется, а почечная атрофия становится более выраженной.
[/attention]Поражение левой почки встречается чаще. Обнаружение болезни усложняется тем, что симптомы на первых порах «сглажены», так как здоровая почка временно выполняет функции за себя и за больной орган. Двухстороннее поражение почечного аппарата сопровождается более выраженной клинической картиной.
Диагностика гидронефроза в детском возрасте
При подозрении на наличие подобного заболевания проводится УЗИ органов брюшной полости, в первую очередь – почек. Для того, чтобы наиболее точно определить степень заболевания, могут быть назначены следующие диагностические процедуры:
- рентгенография с использованием контрастных растворов,
- ангиография,
- КТ или МРТ,
- допплеровское картирование,
- радиоизотопная ренография (нефросцинтиграфия),
- уретроскопия, цистоскопия,
- бакпосев мочи,
- анализы урины по Зимницкому, Нечипоренко.
Если наличие гидронефроза подозревается у новорождённого малыша, этому сопутствуют некоторые проблемы, так как грудной ребёнок не может рассказать о симптомах, тревожащих его. Но благодаря проведению необходимой диагностики, описанной выше, возможно установление степени заболевания и назначение адекватного лечения.
Когда необходимо хирургическое вмешательство?
Какими бы ни были причины гидронефроза почек у новорожденных, оперативное вмешательство показано при следующих обстоятельствах:
- наблюдается нарушение оттока мочи;
- диагностирована почечная недостаточность;
- обнаруживается многократное развитие воспалительного процесса в почке, вызванное расширением структур органа;
- пациента беспокоят периодические боли;
- наблюдается нарушение функциональной способности почки.
Операция при гидронефрозе помогает сохранить пораженный орган и восстановить его основную функцию.
Диета
На первой стадии развития подобной патологии составляется специальная диета, главную роль в которой играют продукты с высокой питательной ценностью. Диетологи при этом стараются полностью ограничить количество солей, а также составляют режим питья, предусматривающий употребление больших объёмов жидкости.
На более поздних стадиях гидронефроза диета имеет специальное название – “стол №7 по Певзнеру”.
Соблюдение такой диеты является необходимостью на протяжении всего периода лечения, а её главными отличительными чертами также являются: минимизация количества соли и увеличение объёма употребляемой жидкости (минимум до 2 литров в сутки). Эта диета обуславливает эффективное снижение нагрузки на почки.
Способы установления диагноза
Диагноз гидронефроза специалисты научились ставить ещё до появления ребёнка на свет.
Стандартная процедура ультразвукового исследования при беременности может выявить отклонения в формировании почек плода.
После рождения этими детьми занимаются специалисты-урологи и детские хирурги. Врачи назначают ряд анализов и исследований, которые способны подтвердить диагноз и прояснить картину заболевания:
- у детей, особенно новорождённых и грудничков, специалист может прощупать увеличенную почку через переднюю стенку живота. Кроме того, врач установить повышенный уровень артериального давления;
- общий анализ крови — стандартное обследование при подозрении на почечное заболевание. Сам по себе гидронефроз может не вызывать никаких изменений. При воспалении в почке повышается уровень белых клеток крови — лейкоцитов, а также СОЭ (скорость оседания красных клеток крови на дно пробирки);
- определение некоторых химических соединений (биохимический анализ) прояснит способность почек очищать кровь. Уровень мочевины и креатинина — показатели, на которые врач в первую очередь обратит внимание. Отклонение от нормы в сторону увлечения — серьёзный признак того, что гидронефроз успел значительно навредить клубочкам и канальцам почки; Уровень мочевины — один из показателей работоспособности почек
- исследование некоторых свойств мочи и её осадка под микроскопом (общий анализ) выявляет ряд отклонений. Появление в моче лейкоцитов и белка говорит специалисту о наличии воспаления в почках, кристаллов солей — о мочекаменной болезни. Кроме того, для гидронефроза характерно содержание эритроцитов в моче (гематурия);
- более точно количество эритроцитов и лейкоцитов в моче определяют в анализах по методу Нечипоренко, Аддис-Каковского и Амбурже. В первом случае используется средняя порция утренней мочи, во втором материал собирает сутки, в третьем — за три часа;
- проба Зимницкого позволяет делать косвенные выводы о способности почек избавлять организм от шлаков и токсинов. Вся моча за сутки собирается в восемь ёмкостей, после чего лаборант в каждой порции определяет плотность. Низкие показатели, а также небольшой разброс цифр указывают на почечную недостаточность;
- посев мочи на питательную среду позволяет решить вопрос о её стерильности. В противном случае лаборатория даст ответ о наличии того или иного вида бактерий, а также их чувствительности к антибиотикам; Посев мочи позволяет вырастить и изучить бактерии
- ультразвук — обязательное обследование при подозрении на болезнь почек, которое безопасно для детей любого возраста и не требует специальной подготовки. Картина, полученная при помощи ультразвука, даёт врачу информацию о размерах почки, её лоханки, а также движении крови по сосудам. Кроме того, ультразвук — отличный способ выявления камней в мочеточнике и лоханке; Ультразвук — один из способов выявления гидронефроза
- исследование почек рентгеновскими лучами с предварительным введением в вену специального препарата (экскреторная урография) позволяет врачу сделать вывод о работоспособности почек, их размерах, наличии камней, сужений мочеточников и добавочных сосудах;
- ренография — исследование почек с помощью радиоактивного препарата. Рентгеновские снимки здесь не используются, картину составляет аппарат, реагирующий на радиоактивное излучение препарата;
- томография — наиболее точный метод установления диагноза гидронефроз. Серия снимков позволяет выяснить многие существенные детали болезни. Кроме того, использование рентгенконтрастного препарата позволяет получить ещё более достоверную информацию; Томография позволяет детально изучить почку
- микционная цистография — разновидность рентгеновского исследования. Перед проведением снимка мочевой пузырь заполняют жидкостью через катетер. На снимках при этом отчётливо виден заброс мочи из мочевого пузыря в мочеточник (рефлюкс). Микционная цистография позволяет увидеть мочевой пузырь, почки и мочеточники
Дифференциальная диагностика гидронефроза проводится со следующими заболеваниями:
- пиелонефритом (воспалением лоханки);
- гломерулонефритом (воспалением клубочков);
- поликистозом почки; Гидронефроз необходимо отличать от поликистоза почки
- доброкачественными и злокачественными опухолями почки;
- аномалиями строения почки.
Лечение гидронерфоза у детей
Лечение гидронефроза очень важно начать на ранней стадии. В этом случае врачи отмечают успешный результат без каких–либо последствий. Почки начинают полноценно функционировать.
При гидронефрозе почки у ребенка лечение может быть консервативным (с применением медикаментозных средств) и оперативным.
Многие дети, особенно недоношенные, в течение некоторого времени находятся под контролем врачей. Систематические обследования и контроль анализов помогают купировать заболевание естественным путем.
Консервативный метод используется только на первой стадии заболевания, при которой еще нет разрушения органа. Действия направлены на устранение застоя мочи. При гидронефрозе, который сопровожден инфекцией, назначаются антибиотики. Обязательно соблюдение диеты, обильное питье и постоянный контроль врача.
При гидронефрозе операция ребенку может быть выполнена несколькими способами:
- Лапароскопия. Благодаря этому методу риск осложнений сводится к минимуму и значительно сокращается реабилитационный период. Но такую операцию не делают недоношенным детям или малышам с дефицитом массы тела.
- Пиелопластика. Происходит удаление поврежденных тканей мочеточника и лоханки и установление между ними нового соединения. Данный метод позволяет вылечить гидронефроз при 90 % случаев.
- Резекция мочеточника.
- Нефростомия. Операция, при которой в почку вводится катетер для оттока мочи.
- Нефрэктомия. Если заболевание перешло в третью стадию и орган полностью разрушен, требуется удаление почки. Это выполняется только в крайнем случае и одностороннем гидронефрозе. Если сохранено хотя бы 10 % здоровых тканей, от такого метода отказываются и применяют другой, более щадящий, но эффективный.
- Если поражаются две почки, необходима трансплантация.
Дети после операции гидронефрозом не страдают и быстро идут на поправку.
Что можете сделать вы
В большинстве случаев гидронефроз является врождённым. Его трудно предотвратить, будущей маме стоит отказаться от вредных привычек ещё с момента планирования беременности.
В течение беременности следует проходить скрининговые УЗИ, которые могут сообщить о наличии заболевания.
В таком случае при прогрессировании заболевания возможно проведение операции даже во внутриутробном периоде и спустя несколько месяцев после родов.
Ни в коем случае не отказывайтесь от операции, это единственный эффективный вариант лечения гидронефроза второй и третьей степени.
Если заболевание было выявлено во время профилактического осмотра на первой стадии, то возможно применение консервативного лечения. При этом важно принимать препараты точно по назначению врача, с соблюдением дозировки, частоты и длительности курса.
Что делает врач
При появлении клинической картины детского гидронефроза необходимо провести дополнительные исследования. Анализ крови и мочи позволяет поставить диагноз только на последних стадиях заболевания.
При постановке диагноза важно изучить причины его появления, после этого специалист разрабатывает индивидуальную схему лечения.
Фармакотерапия возможна лишь на первой стадии заболевания. Врач может прописать курс антибиотиков и медикаментозных препаратов.
Источник: https://kcdc.ru/zabolevaniya/gidronefroz-pravoj-pochki-u-novorozhdennogo.html
Прививки при гидронефрозе почки
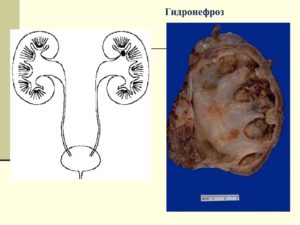
Гидронефроз – это расширение или растяжение области почек, где собирается моча, в результате препятствия или обструкции какого-либо сегмента мочевыводящих путей (чаще в верхнем и среднем сегменте), что препятствует оттоку мочи.
При нормальных условиях, поток мочи осуществляется из почек вниз по мочеточникам и в результате накапливается в мочевом пузыре.
Но, если существует блок (препятствие) на пути тока мочи, нарушается физиологический пассаж мочи в мочевой пузырь, происходит накопление мочи выше препятствия, тем самым происходит переполнение почек и в результате развивается гидронефроз.
Блок (препятствие, обструкция) может быть частичным, позволяя моче течь более медленными темпами и при повышенном давлении.
Еще одной причиной гидронефроза является пузырно-мочеточниковый рефлюкс, при котором нарушается физиологический ток мочи, когда осуществляется обратный ток мочи из мочевого пузыря в мочеточники и зачастую в почки.
Большинство больных с гидронефрозом уже рождаются с этим заболеванием, хотя данное заболевание может развиться в детстве.
Гидронефроз является наиболее распространенной аномалией мочевыводящих путей, и классифицируется по степени тяжести.
При легкой степени гидронефроза, лоханки (часть почки, собирающая мочу) расширяются едва заметно, при тяжелой степени поражения за счет выраженного увеличения лоханок почки занимают большую часть брюшной полости.
Что важно знать о гидронефрозе?
- гидронефроз встречается у мужчин в 4-5 раз чаще, чем у женщин
- гидронефроз может быть одной почки или двусторонний
- в большинстве случаев легкая и средняя степень тяжести гидронефроза могут разрешиться самостоятельно
- при тяжелой степени гидронефроза показано хирургическое вмешательство
Причины гидронефроза
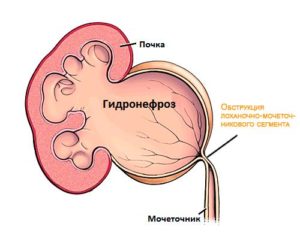
Есть много различных препятствий мочевыводящих путей, которые ведут к гидронефрозу, но наиболее распространенным месторасположением лоханочно-мочеточниковый сегмент (верхняя треть мочеточника), область соединения мочеточника с почкой. Блок в этом сегменте, как правило, вследствие сужения в верхней части мочеточника.
Вторым наиболее распространенным местом обструкции является пузырно-мочеточниковое соединение (место впадения мочеточника в мочевой пузырь). Другие виды блоков могут быть на стыке мочеточника с мочевым пузырем или в мочеиспускательном канале, впадающий в мочевой пузырь.
У некоторых детей пузырно-мочеточниковый рефлюкс, аналогично обструкции, может вызывать гидронефроз.
[attention type=red]В некоторых случаях, когда дети рождаются с аномалиями, развивается гидронефроз, при этом причины остаются неизвестными.
[/attention]Не все дети с гидронефрозом рождаются с ним. Гидронефроз в редких случаях может развиться в результате мочекаменной болезни, травмы мочеполовых путей или в результате проведенной ранее операции.
Симптомы гидронефроза
При легкой степени и иногда даже при средней степени тяжести гидронефроза клинические симптомы могут отсутствовать или при их существовании могут самостоятельно исчезнуть на первом году жизни.
В более тяжелых случаях, когда функция почек нарушена, у новорожденного или ребенка постарше могут присутствовать болевой синдром, кровотечение или инфекции.
Данные симптомы могут развиться только через несколько месяцев или даже лет после того, как впервые был выставлен диагноз гидронефроза.
Диагноз гидронефроза
Гидронефроз может быть впервые обнаружен при рутинном ультразвуковом исследовании беременной женщины.
Гидронефроз неспецифический диагноз, но диагностировать его возможно, обнаружив обструкцию или препятствие на каком-либо участке мочеполовой системы, чаше всего в мочеточниково-лоханочном сегменте.
При постановке диагноза гидронефроза, ваш доктор обследует вас для обнаружения локализации обструкции, и в зависимости от ее месторасположения подберет нужную тактику лечения.
В большинстве случаев, если гидронефроз обнаружен на пренатальном этапе при выполнении УЗИ, вас направят к детскому урологу для дальнейшей оценки и для выполнения более детализированного ультразвукового исследования, проведенного специалистом. Как правило, точный диагноз не может быть поставлен одномоментно.
Ваш доктор периодически будет обследовать ребенка для выявления любых изменений, происходящих с течением времени, для предоставления дополнительных доказательств и оценивания риска функционального поражения почек.
Находясь под наблюдением специалиста, ваш врач при ультразвуковом исследовании оценит состояние плода и его почек, уровень околоплодных вод.
Гидронефроз классифицируется, как легкий, умеренный, тяжелый односторонний (происходящий в одной почке) или двусторонний (в обеих почках) гидронефроз. Основной задачей вашего врача является определение причины гидронефроза.
Наиболее часто встречаемыми причинами гидронефроза являются:
- обструкция лоханочно-мочеточникового сегмента (обструкция в месте выхода мочеточника из почки) – признаки могут включать увеличение в объеме лоханки почки без увеличения мочеточника.
- пузырно-мочеточниковый рефлюкс (обратный ток мочи) — признаки включают разную степень гидронефроза, выявляемую при УЗИ.
- задние клапаны уретры (аномальные клапаны в мочеиспускательный канал) — при ультразвуковом исследовании отмечается растяжение мочевого пузыря, почек и двусторонняя дилатация мочеточника, в редких случаях, малое количество околоплодных вод (маловодие)
- эктопия мочеточника (аномальные клапаны в мочеиспускательном канале) — признаки гидронефроза и, как правило, в верхней части почки.
- уретероцеле (расширение мочеточника в мочевом пузыре, что обтурирует отверстие мочеточника и может привести к обструкции мочевого пузыря) — признаки включают кистозную структуры в мочевой пузыре, ассоциированную с гидронефрозом мочеточника и, как правило, с верхних отделом почки.
- Если диагноз гидронефроза не был выставлен к рождению ребенка, но при этом у ребенка развивается гидронефроз, ваш врач проведет ряд диагностических исследований для определения причины:
- цистоуретрогафия – использование рентгеновских лучей для изучения анатомического и функционального состояния мочеполовых путей. Мочевой катетер (полая трубка) устанавливается в мочеиспускательный канал (уретра), мочевой пузырь заполняют водорастворимым контрастным веществом. Рентгеновские изображения выполняются при полном и опорожненном мочевом пузыре. На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря. Данный вид исследования используется также для определения уровня обструкции в мочеиспускательном канале.
- ультразвуковое исследование почек – неинвазивный метод диагностики, при котором звуковые волны сканируют орган и передают изображение на экран. Данный метод позволяет определить размер и форму почек, уровень обструкции или аномалию, а также выявить наличие камней, кист в почках.
- внутривенная урография — выполнение рентгеновских снимков почек, мочеточников и мочевого пузыря, до и после введения контрастного вещества, которое позволяет визуализировать патологию. Внутривенная урография позволяет также определить функциональное состояние почек (секреторную, фильтрационную, выделительную функции).
- компьютерная томография почек — это метод высокочувствительный, который позволяет определить функциональное состояние почек. Наряду с внутривенной урографией, компьютерная томография позволяют выявить и оценить степень обструкции.
Лечение гидронефроза
Лечение зависит от тяжести и причин гидронефроза. Детям с легкой степенью гидронефроза, вызванного незначительной степенью обструкции, должны проводиться повторные ультразвуковые исследования и цистоуретрографии для контроля состояния почек, при этом лечение может не проводится, заболевание в некоторых случаях самопроизвольно разрешается.
Если врачи диагностируют среднюю или тяжелую степень гидронефроза, односторонний или двусторонний тяжелый гидронефроз в ходе ультразвукового исследования на пренатальном этапе (до родов), ваш ребенок с первых дней после рождения будет получать антибиотики.
От одного до трех месяцев, в зависимости от тяжести гидронефроза, вашему ребенку будут проводиться контрольные ультразвуковые исследования для выявления причины и определения дальнейшей тактики лечения (терапевтическое или хирургическое).
Хирургическое вмешательство применяется при тяжелой степени гидронефроза, в редких случаях при одностороннем гидронефрозе.
Хирургическое вмешательство также применяется при обструкции и пузырно-мочеточниковом рефлюксе. Оперативное вмешательство различается в зависимости от месторасположения обструкции: лоханочно-мочеточниковый сегмент, мочеточниково-пузырный сегмент, пузырно-мочеточниковый рефлюкс или аномальные клапаны уретры.
Оперативное вмешательство у плода
При очень тяжелой степени гидронефроза, когда жизнь плода находится под угрозой, ваш детский уролог может порекомендовать хирургическое вмешательство.
Жизнеугрожающими ситуациями для плода являются малое количество амниотической жидкости (маловодие) и обструкция мочеиспускательного канала, блокирующие дренирование мочевого пузыря и обеих почек.
Одной из причин такого рода обструкции являются аномальные задние клапаны мочеиспускательного канала. Очень редко встречается обструкция обоих мочеточников, хотя это случается.
Оперативные вмешательства у плода предполагает использование везико-амниотического шунта, при этом урологи с помощью ультразвукового исследования его помещают для его дренирования, обходя обструкцию в мочеиспускательном канале.
[attention type=green]Это позволяет моче дренироваться непосредственно в амниотическое пространство, где находится плод ребенка. Амниотический мешок в норме должен наполняться мочой от плода, но это не происходит при маловодии, причиной которого является обструкция нижних половых путей.
[/attention]Наиболее надежной техникой оперативного вмешательства у плода является амниоцентез. Шунт проводят через большое иглу, введенную в живот матери и стенку матки, непосредственно в расширенный мочевой пузырь плода.
Как и при всех операциях у плода, существует риск возникновения кровотечений, инфекций или преждевременных родов, и их необходимо обсудить с вашим врачом.
Не у всех детей с тяжелой степенью обструкции происходит улучшение, даже при успешном оперативном вмешательства у плода.
Это потому, что очень трудно иногда определить степень повреждения почек и легких плода (легкие необходимы для нормального развития почек) перед процедурой.
Таким образом, почти во всех случаях вам потребуется дальнейшее хирургическое лечение после рождения ребенка для восстановления дренирующей функции мочевого пузыря и защиты функционального состояния почек.
Статья носит информационный характер. При любых проблемах со здоровьем – не занимайтесь самодиагностикой и обратитесь к врачу!
В.А. Шадеркина — врач уролог, онколог, научный редактор Uroweb.ru. Председатель Ассоциации медицинских журналистов.
Источник: https://privit.feedjc.org/privivki-pri-gidronefroze-pochki/
Гидронефроз
Гидронефроз – одна из самых часто встречающихся патологий почек. Это заболевание, при котором расширяются почечные чашечки и лоханка, истончается почечная ткань, и нарушаются все функции почки.
Гидронефроз может протекать бессимптомно. Но если все-таки проявляется, то почечной коликой, причем болит с одинаковой интенсивностью в любое время суток и не зависит от того, на каком боку спит человек. Боль может отдавать в пах. Еще один характерный для гидронефроза симптом – гематурия. Часто только он и показывает, что в организме что-то не так.
В запущенных случаях при гидронефрозе развивается артериальная гипертензия.
Если к гидронефрозу присоединяется инфекция, что бывает довольно часто, у страдающего повышается температура, появляется слабость, снижается аппетит, а в моче появляется гной.
У беременных гидронефроз проявляется болью в пояснице, и ошибочно может быть принят за угрозу выкидыша.
В запущенных случаях гидронефроза удается прощупать увеличенную почку.
Описание
Гидронефроз может развиться в любом возрасте, но чаще всего им страдают в возрасте 25-35 лет. Причем среди людей в возрасте до 20 лет частота возникновения этого заболевания у мужчин и женщин одинаковая, среди 20-60-летних от гидронефроза женщины страдают в 1,5 раза чаще, а вот после 60 лет он встречается в основном у мужчин.
Возникает гидронефроз при нарушении оттока мочи из почки. Как известно, в почке кровь фильтруется и образуется моча. Происходит это в специфических структурах почки, нефронах, из которых моча попадает в почечные чашечки. Чашечки, сливаясь, образуют почечную лоханку. А лоханка, в свою очередь, переходит в мочеточник.
Так вот, если отток мочи из мочеточника нарушен, то чашечно-лоханочная система расширяется (надо же как-то справляться с накоплением мочи), и развивается гидронефроз. Однако это процесс медленный, лоханка расширяется постепенно.
[attention type=yellow]И давление в почке тоже медленно растет, а расширяющаяся лоханка отталкивает паренхиму почки, в которой находятся нефроны, к стенкам почки.
[/attention]В какой-то момент из-за повышенного давления почка не может больше нормально вырабатывать мочу, в почечной ткани нарушается кровообращение, почка атрофируется и превращается в тонкостенный мешочек, заполненный водой. И если в этот мешочек попадет инфекция, есть большая вероятность развития гнойного воспаления.
Врачи выделяют три стадии течения гидронефроза:
- первая стадия – расширение лоханки (пиелоэктазия);
- вторая стадия – расширяются почечные чашечки, начинается повреждение ткани почки, ее атрофия, почка увеличена на 15-20 %;
- третья стадия – почка полностью атрофируется, увеличена в 1,5-2 раза.
А причиной гидронефроза могут быть:
- врожденное сужение лоханочно-мочеточникового сегмента;
- наличие камней в просвете мочевых путей;
- аденома предстательной железы;
- опухоли мочеточника и мочевого пузыря;
- дополнительный сосуд, идущий к нижнему полюсу почки, перекрещивающийся с мочеточником, тем самым вызывающий его обструкцию;
- травматические повреждения мочеточника;
- аномалии положения мочеточника.
Соответственно, в зависимости от причины возникновения, гидронефроз может быть первичным (врожденным), если он вызван какими-либо врожденными патологиями, либо вторичным (приобретенным), если он развивается как осложнение какого-либо заболевания.
Если вовремя не начать лечение гидронефроза, возможны осложнения. Самое опасное из них – почечная недостаточность. Так как продукты обмена перестают выделяться с мочой и циркулируют в крови, может наступить смерть от интоксикации.
Если к гидронефрозу присоединится инфекция, может развиться пиелонефрит. Он может усугубить течение заболевания. Еще одно опасное осложнение гидронефроза – разрыв лоханки или чашечки. В этом случае вся невыведенная моча может излиться прямо в забрюшинное пространство.
Осложнить течение гидронефроза может и мочекаменная болезнь.
Диагностика
Так как симптомы гидронефроза неспецифичные, то для его диагностики необходимо провести полное обследование.
Один из основных методов обследования – рентгенография. По рентгенограмме можно определить размеры почки и убедиться в наличии/отсутствии камней. При внутривенной урографии можно определить степень заболевания. Ретроградная уретропиелография помогает определить причину заболевания, место локализации препятствия, степень расширения чашечек и лоханок почки.
С помощью УЗИ можно определить размеры лоханок и чашечек почки, степень их расширения.
Также обязательны анализы крови и мочи.
Гидронефроз нужно дифференцировать от почечнокаменной болезни, опухоли почки и поликистоза почек.
Лечение
Лечение должно быть направлено на устранение причины заболевания. Но и неприятные симптомы, если они есть, тоже нужно убирать. Медикаменты применяют обычно для снятия воспаления, болевого синдрома, для снижения артериального давления. А причину убирают хирургическим путем, причем предпочитают эндовидеоскопические методы.
Если функции почки восстановить невозможно или сохранять ее по каким-то причинам опасно, ее удаляют.
После операции пациенты остаются под наблюдением уролога. Уроантисептики пациент должен принимать еще 1,5-2 месяца после операции.
Исход болезни почти всегда зависит от стадии болезни.
Профилактика
Почки не любят переполненного мочевого пузыря, так как при этом часть мочи может забрасываться обратно в почки, а это для них вредно, так как растягивается лоханка.
Почки не любят избытка соли и сахара, так как нарушается водно-солевой баланс и, следовательно, фильтрация. Однако полный отказ от этих продуктов тоже нарушит этот баланс.
Почки не любят алкоголь. Любой, даже слабый алкоголь, например, пиво или коктейли, усиливает кровообращение, а значит и нагрузку на почки. Более того, сначала организм усиленно фильтрует кровь, она от этого густеет, и фильтровать ее почкам становится тяжелее.
[attention type=red]Почки не любят переохлаждения – оно может привести к воспалению. Правда, при жаре почкам тоже не сладко – если пот выделяется слишком интенсивно, то кровь густеет и фильтровать ее становится трудно.
[/attention]Почки не любят, когда белка в рационе слишком много. Дело в том, что при распаде белков в организме человека образуется мочевая кислота, которая выводится через почки. А если белков много, то и мочевой кислоты образуется много, а при избытке мочевой кислоты образуются камни, ураты, которые откладываются в суставах и почках, нарушая их работу.
Для почек полезен спорт, фрукты, овощи, свежая зелень, морская рыба и обильное питье.
© Доктор Питер
Источник: https://doctorpiter.ru/diseases/317/
Гидронефроз у детей
Рассказывает Зухра Сабирзянова,
детский уролог-андролог, к.м.н.
При гидронефрозе у детей неправильно формируется мочеточник. Это врожденное состояние, которое может проявляться на разных стадиях внутриутробного развития, начиная с первого триместра.
Виды гидронефроза у детей
Гидронефроз может быть необструктивным и не требовать хирургического лечения.
Так же часто встречается коррегированный гидронефроз. Это когда после пластики лоханочно-мочеточникового сегмента почка всё равно не сокращается, расширенные чашечки остаются достаточно широкими, но при этом отток мочи восстанавливается.
Часто это случается, когда оперируют почку с очень плохой функцией. Главное, за что мы боремся, — это не сужение лоханки, а восстановление оттока из почки. В таких случаях иногда необходимо бывает проведение повторной операции, когда ребенок вырастет.
[attention type=yellow] [/attention]Есть международная классификация по степеням гидронефроза – SFU (Society of fetal urology, Международное общество пренатальной урологии). Согласно этой классификации, существует 5 степеней гидронефроза (от 0 до 4).
Степени гидронефроза 2 и 3 по SFU у большинства детей самостоятельно разрешаются на первом году жизни в процессе роста. Это происходит, потому что грудной ребенок преимущественно лежит, у него слабая и неразвитая мышца лоханки. С ростом ребенка мочевые пути начинают «созревать».
Созревают гладкие мышцы кишечника, созревает скелет, мускулатура, то же самое происходит и с гладкими мышцами верхних мочевых путей. В вертикальном положении мочевым путям работать гораздо легче.
Именно поэтому гидронефроз у маленьких детей рекомендуется наблюдать в течение первого года (если сохранна функция почки, если нет воспалительного процесса, если это односторонний процесс).
Причины гидронефроза у детей
Причиной развития гидронефроза может стать внутриутробный порок: стриктура, стеноз лоханочно-мочеточного сегмента, добавочный сосуд, высокое отхождение мочеточника, камень, опухоль, наружная спайка.
Симптомы заболевания
Если гидронефроз не диагностировали внутриутробно, то он может не проявляться в течение длительного времени (если гидронефротическая трансформация не связана с острой обструкцией почек).
Именно поэтому в рамках диспансеризации детей первого года жизни обязательно выполняют УЗИ органов брюшной полости, включая органы мочевыделительной системы.
Это скрининговое УЗИ, которое позволит заподозрить порок развития мочевыделительной системы и выявить его до присоединения осложнений, например, острого воспалительного процесса из-за нарушения оттока мочи из почки.
Если это гидронефротическая трансформация без нарушения функции почки, заподозрить её практически невозможно. Поэтому мы настраиваем родителей на то, чтобы они не пренебрегали диспансеризацией детей и проводили ее в полном объеме. Т.е. сдавали анализы мочи и проводили ультразвуковые исследования.
Диагностические методы
С учетом возможностей пренатальной диагностики часто УЗИ плода позволяет установить диагноз еще до рождения.
Однако не всегда врачи выявляют эту патологию у плода при ультразвуковых исследованиях во время плановых скринингов на 20–22 и 31–33 неделях беременности. Но если нарушение выявляется, то называют его, как правило, не гидронефрозом, а внутриутробной пиелоэктазией – расширением лоханки.
Достаточно часто мы сталкиваемся с тем, что специалисты внутриутробной диагностики, видя односторонний процесс, небольшое расширение лоханки, говорят мамам, что ребенок родится, «прописается», и все пройдет. Возможно, это правильно с точки зрения сохранения спокойствия беременной.
[attention type=green]Но любая мама, которой во время беременности сообщили о неправильном формировании почки и мочевых путей плода, должна понимать, что на 5 — 7 сутки после рождения малыша необходимо провести ультразвуковой скрининг.
[/attention]Именно в 5-7 сутки, а не раньше, потому что в первые дни после родов через мочеточник ребенка ещё не проходит достаточного количества жидкости, почки выделяют мало мочи и ультразвуковая диагностика не будет столь информативной. Именно на 5 – 7 сутки после рождения у ребенка формируется диурез.
Поэтому если речь не идет о критическом состоянии ребенка, двустороннем процессе или плохих показателях биохимического анализа крови, ультразвуковой скрининг целесообразно проводить на 5 -7 сутки жизни ребенка.
УЗИ — это скрининговый метод, который позволяет заподозрить аномалию развития (неправильно развитую почку, расширенную лоханку, расширенные чашечки и т.д.). Но чтобы установить диагноз гидронефроз, этого исследования не достаточно.
Самое важное в диагностике гидронефротической трансформации — это определить функциональное состояние почки и верхних мочевых путей.
То есть важна сохранность функции почки (секреторной, отвечающей за формирование и накопление мочи и выделительной) и уродинамика верхних мочевых путей (показатель того, как быстро моча по верхним мочевым путям поступает в мочевой пузырь).
Экскреторная урография, принятая в нашей стране в большинстве клиник, даже выполненная на самом современном цифровом оборудовании, по своей методологии не позволит диагностировать гидронефроз, это исследование дает представление только об анатомическом состоянии почки.
Динамическая сцинтиграфия– это единственный метод, который позволяет оценить картину заболевания, понять, носит ли заболевание обструктивный характер и требует ли хирургической коррекции. В некоторых случаях помимо УЗИ и динамической сцинтиграфии мы проводим компьютерную томографию (КТ) для определения причины гидронефроза, анатомии почки и планирования хирургического вмешательства.
Лечение гидронефроза у детей
Медикаментозной терапии гидронефроза не существует. Но важно проводить профилактику воспалительных осложнений. Если к расширенной лоханке присоединяется инфекция, будет нарушен отток мочи из нее, может сформироваться воспалительный процесс — пиелонефрит.
После того, как диагноз установлен, когда врач увидел, что гидронефроз обструктивный, что действительно нарушен отток мочи из почки, он приступает к формированию плана лечения. Хирургическое лечение направлено на то, чтобы устранить зону сужения в мочеточнике и выполнить пластику между ним и лоханкой. Существуют различные виды вмешательств:
- классическая операция через «разрез» (люмботомия),
- лапароскопическая (операция через «проколы» в брюшной стенке),
- ретроперитонеоскопическая операция,
- робот-ассистированная пластика.
Мы оперируем не лоханку мочеточника, а ребенка. Поэтому метод хирургического лечения подбирается индивидуально. Хороший хирург-уролог должен владеть всеми техниками проведения операций, а клиника обладать всем необходимым оборудованием и инструментарием.
Безусловно, перед открытыми операциями лапароскопические методики имеют ряд преимуществ: более точный результат, сокращенный восстановительный период, отсутствие шрамов, меньшие риски послеоперационных осложнений.
Роботическая консоль позволяет хирургам с ювелирной точностью и минимальной травматизацией тканей создать анастомоз. Ширина анастомоза у ребенка составляет 1,5 — 2 см, а накладывается на эту область около 15 – 20 швов.
[attention type=yellow] [/attention]Но может получиться так, что робот-ассистированная технология не подходит для конкретного ребенка. Всё зависит от возраста, общего соматического состояния, антропометрических показателей, которые могут не позволить установить роботическую консоль. При планировании лапароскопического вмешательства важно, можно ли провести адекватную анестезию, потому что здесь тоже есть свои особенности.
https://www.youtube.com/watch?v=wqHeLt7WOB0
Таким образом, вид операции определяется не индивидуально хирургом, а командой, которая включает в себя анестезиолога, педиатра, хирурга с позиции того, что будет максимально эффективно и безопасно для конкретного ребенка.
Но не нужно бояться шрамов. Вопрос не в величине разреза, а в том, чтобы хирургическое лечение было произведено максимально эффективно и безопасно для конкретного пациента.
Особенности лечения двухстороннего гидронефроза
Двусторонний процесс – это более серьезная ситуация. Уже с выписки из роддома таких детишек берут под наблюдение детские урологи и планируют проведение оперативного вмешательства. Редко проводят операции сразу с двух сторон. Иногда ставится дренаж с одной стороны, а с другой производится пластика. Но это очень индивидуально.
Прогноз и возможные осложнения
Если говорить о классическом одностороннем гидронефрозе с сохранной функцией почки, прогноз очень хороший, и большинство наших пациентов к подростковому возрасту не имеют никаких ограничений.
Если гидронефроз не лечить, почка потеряет свои функции, и её придётся удалить.
Восстановление после операции
В течение 3-7 дней после любого реконструктивно-пластического вмешательства у пациента стоят дренажи, нефростома, стент. В это время пациента наблюдает уролог в условиях стационара полного дня, либо дневного стационара в зависимости от состояния пациента.
Когда ребенку не требуется инфузионная терапия, обезболивание и непрерывное наблюдение, мы выписываем его из стационара. Конечно, мы остаемся на связи с нашими пациентами и готовы круглосуточно проконсультировать и оказать помощь.
После применения робот-ассистированной техники у ребенка восстановительный период составляет всего 3 дня вместо 6-7 дней после лапароскопической операции.
В дальнейшем ребенку обязательно нужно проходить регулярные обследования, позволяющие оценить, как работает созданный анастомоз, почка, как растет мочеточник и т.д. Мы наблюдаем детей до 18-20 лет, чтобы быть уверенными в том, что прооперированный орган успевает расти вместе с ребенком.
Питание
По питанию нет ограничений. Но мы рекомендуем соблюдать питьевой режим для формирования правильной функции почки.
Физические нагрузки
Если ребенок занимается в спортивных секциях, ограничения по физическим нагрузкам после операции нужно соблюдать около 1 месяца. Если же оперировали маленького ребенка, то речи об ограничениях не идёт. Малыши уже на вторые сутки после операции ходят, бегают, прыгают и ведут себя как обычно.
Преимущества лечения в ЕМС
- ЕМС – единственная клиника в России, где хирурги-урологи проводят роботические операции при пороках верхних мочевых путей у детей, то есть для лечения гидронефроза и уретерогидронефроза, удвоения почек и любых аномалиях мочеточников и верхних мочевых путей.
Первую такую операцию по пластике мочеточника выполнил специалисты ЕМС двухлетнему ребенку в 2017 году. В настоящее время робот-ассистированные вмешательства детям выполняются в нашей клинике в плановом режиме.
- Мы проводим любые реконструктивно-пластические и робот-ассистированные операции детям всех возрастов.
- Детские урологи ЕМС прошли стажировки в лучших клиниках Европы и США.
- В ЕМС пациенты могут пройти диагностику и лечение в минимальные сроки.
- Мы используем только современные международные протоколы диагностики и лечения.
Источник: https://www.emcmos.ru/articles/gidronefroz-u-detey
Все о гидронефрозе почки у младенца: описание, исход заболевания, лечение
Под гидронефрозом понимают стойкое прогрессирующее увеличение размеров почечной лоханки, чашечек на фоне нарушения оттока мочи. Гидронефроз у новорожденных опасен тем, что приводит к постепенной атрофии почечной ткани и развитию почечной недостаточности. Лечение этого заболевания хирургическое.
Гидронефроз почек у малышей
Гидронефроз наблюдается примерно у 10% грудничков. По данным медицинской статистики, заболевание случается у мальчиков в несколько раз чаще. Из-за гидронефроза постепенно увеличиваются размеры почек. Вместе с этим происходит заметное истончение паренхимы (главной ткани почек, в которой образовывается моча). По мере развития гидронефроза почки перестают работать.
Обратите внимание! Наиболее опасным для малышей является двусторонний гидронефроз. Это тяжелейшее поражение способно спровоцировать смертельный исход. Он наступает в результате накопления в тканях организма токсичных продуктов обмена веществ.
Причины заболевания
Эта болезнь может быть врожденной и приобретенной. Гидронефроз почек у новорожденных с рождения возникает по таким причинам:
- аномальное расположение почечных артерий;
- сдавливание мочеточников;
- нарушение моторики мочевыводящих путей;
- ненормальное расположение мочеточника (когда он локализуется позади полой вены);
- врожденная закупорка мочевыводящих путей.
Частые причины приобретенного гидронефроза – это мочекаменная болезнь, пиелонефрит.
Развитие болезни
Гнойно септические заболевания новорожденных — описание, профилактика
Развитие гидронефроза происходит постепенно. Родители отмечают наличие его признаков тогда, когда почечная паренхима у ребенка уже поражена.
Когда развивается
При неправильном строении мочевыводящих путей заболевание начинает развиваться уже с первых недель жизни малыша. Когда имеются воспалительные патологии мочевыводящих путей, то первые признаки возможного прогрессирования гидронефроза можно заметить в 1-2 года.
Из-за чего появляется патология
Весьма частая причина появления патологии кроется в мочевом рефлюксе. При этом моча забрасывается обратно в мочеточник. У грудничка наблюдается утрудненное мочеиспускание.
Также гидронефроз часто появляется из-за нарушения проводимости нервных импульсов. Заболевание возникает иногда из-за неправильного формирования нервной системы во время внутриутробного развития.
У некоторых младенцев обнаруживается мегауретер, то есть увеличенный мочеточник. Такая особенность его строения отрицательно сказывается на процессах отделения мочи.
Признаки
Густая кровь у новорожденного — причины и последствия
Гидронефроз характеризуется следующими ярко выраженными симптомами. Они усиливаются по мере увеличения интенсивности болезненного процесса:
- Нарушение отделения урины. Из-за разрушения ткани почки ее количество уменьшается.
- Болезненность в животе.
- При прощупывании отмечается объемное образование в подреберной зоне.
- Появление в моче примесей крови.
Наличие крови в моче новорожденного
- Рост температуры тела. Она значительно повышается при присоединении инфекционного процесса.
Все эти симптомы сочетаются с отеками. Скопление жидкости в организме отрицательно сказывается на его работе.
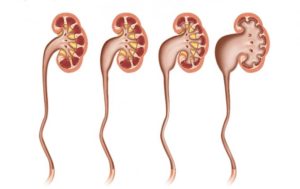
Стадии патологии
Мраморная кожа у ребенка младше года — причины и последствия
Специалисты выделяют 3 стадии развития гидронефроза:
- На первой стадии функция почек практически не страдает. Данные лабораторных исследований обнаруживают незначительные изменения в работе выделительной системы. Родители могут не подозревать, что в организме малыша происходят патологические процессы.
- На второй стадии обнаруживается незначительное увеличение размеров почечной лоханки. Параллельно с этим происходит истончение почечной ткани. Продуцирование почками урины снижается примерно на 40%.
Важно! На этой стадии работу почек еще можно восстановить. Однако при отсутствии необходимого лечения работа органа будет быстро ухудшаться.
- На третьей стадии развития гидронефроза почка увеличивается примерно в 2 раза (относительно нормы). Ее функциональность снижается на 4/5.
По тяжести эта патология делится на четыре степени:
- При гидронефрозе первой степени ткань почки не нарушена. Обнаружить это заболевание может квалифицированный специалист.
- При гидронефрозе 2 степени паренхима изменяется в незначительной степени, однако данные лабораторных анализов показывают характерные изменения в картине крови.
- При заболевании 3 степени наблюдается сильное поражение паренхимы почек. Именно в это время идут ярко выраженные клинические симптомы.
Изменение почки при гидронефрозе
- При гидронефрозе 4 степени почечная ткань практически полностью разрушена.
Оперативные мероприятия
Хирургическое вмешательство направлено на коррекцию диаметра мочеточника. Нередко для этого используется стентирование. При мегауретере происходит оперативное сужение мочеточника.
При гидронефрозе 3 или 4 степени требуется срочное оперативное вмешательство. Причем его выполняют даже в тех случаях, когда болезнью поражена только одна почка. Критерием успешно выполненной операции является восстановление оттока мочи.
Основные виды оперативных вмешательств при лечении гидронефроза такие:
- Пиелопластика. В ходе операции сначала удаляются пораженная заболеванием ткань, суженные участки мочеточников. Затем искусственно соединяются мочеточник и лоханка.
- Антевазальная пиелопластика проводится при наличии дополнительного сосуда. При этом поверх него формируется сообщение между мочеточником и почечной лоханкой.
- Лапароскопическая операция отличается минимальной травматичностью. Доступ к почке осуществляется только путем небольших проколов в брюшной стенке.
Операция на почках у новорожденного
Препараты
Медикаментозные препараты при гидронефрозе не назначаются. Это связано со спецификой заболевания. Вылечить больные почки можно только с помощью хирургического вмешательства.
Может ли пройти сам
Это заболевание не может пройти самостоятельно без соответствующего лечения. При отсутствии лечения возможно развитие таких осложнений:
- пиелонефрита;
- острой почечной недостаточности;
- атрофии почечной паренхимы.
Важно! При атрофии почечной паренхимы даже операция не сможет нормализовать нормальный отток мочи. Ребенку потребуется продолжительное лечение.
Послеоперационная реабилитация
При успешно проведенной операции восстановительный период длится недолго. Для этого достаточно всего двух недель. После этого ребенок остается на некоторое время под наблюдением детского врача и уролога. При наличии осложнений послеоперационная реабилитация может длиться дольше.