Гипоплазия матки: возможна ли беременность? | Проблемы мужского и женского бесплодия и методы их решения
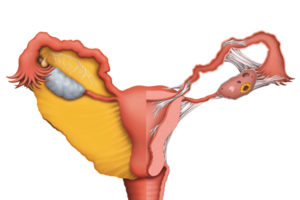
Генитальный инфантилизм – это патологическое состояние органов репродуктивной системы женщины, в частности матки, о котором пациентки могут и не подозревать, пока не решают забеременеть.
Гипоплазия матки часто встречается среди причин женского бесплодия, а также у пациенток с привычными выкидышами. Слово “гипоплазия” означает недоразвитие, орган имеет меньшие размеры по сравнению с возрастной и физиологической нормой, но строение его правильное.
В медицинской литературе можно встретить несколько терминов, которые обозначают недоразвитие (гипоплазию) матки – инфантильная или детская матка, генитальный или половой инфантилизм. Такой диагноз можно установить не ранее, чем на 15-16 году жизни девушки.
Если половой инфантилизм сочетается с общим, то диагноз можно выставить и в более раннем возрасте – примерно в 12-13 лет.
Суть патологии
Чтобы разобраться в том, является ли матка гипопластической, необходимо иметь представление о размерах нормального органа. В нерожавших взрослых женщин размер матки составляет 7 см, у тех, кто уже родил – 8 см, длина шейки матки составляет 2,5 см.
Различают 2 вида гипоплазии матки:
- первый протекает с недостаточностью функции яичников;
- второй не сопровождается овариальной дисфункцией.
Выделение этих видов гипоплазии важно в прогностическом плане. Так как в первом случае успешная беременность возможна при адекватном лечении, а во втором зачать ребенка без помощи вспомогательных репродуктивных технологий вряд ли получится, потому что нарушена функция яичников, что часто сопровождается аменореей и отсутствием овуляции.
По какой-то причине правильно сформированный орган перестает расти. Часто причиной такого состояния выступают нечувствительность матки к стимулирующему влиянию половых гормонов или снижение количества этих гормонов в организме при нарушении в работе системы гипоталамус-матка (дисгормональные нарушения).
Гипопластическая матка маленького размера, с удлиненной шейкой конической формы, которая превышает размеры тела, занимает анатомическое положение – гиперантифлексия (патологический перегиб матки кпереди).
Часто гипоплазия матки сочетается с присутствием удлиненных фаллопиевых труб, что еще больше усугубляет возможность зачатия и предрасполагает к развитию эктопической беременности. При недоразвитии матки, которая протекает вместе с гипогонадизмом, могут быть недоразвитыми и другие половые органы.
[/attention]Часто у пациенток с гипоплазией матки диагностируют сопутствующий синдром поликистозных яичников.
Причины полового инфантилизма
Существует большое количество причин, как врожденных, так и приобретенных, которые могут привести к гипоплазии матки. В основе патологии лежит нарушение нормального функционирования системы гипоталамус-матка в детском или подростковом периоде жизни, вследствие правильно сформированный орган перестает развиваться.
Факторы, которые способны спровоцировать половой инфантилизм:
- тяжелые инфекционные заболевания в детстве и в период полового развития;
- нарушения гормонального фона в организме и эндокринологические заболевания, например, патология щитовидной железы, надпочечников, гипофиза и пр.;
- несбалансированное питание, анорексия, гиповитаминозы;
- хронические интоксикации;
- очаги хронической инфекции в организме (кариозные зубы, хронический гайморит, тонзиллит и пр.);
- тяжелая соматическая патология (заболевания сердца, легких, печени, почек, ревматологическая патология);
- врожденные генетические или хромосомные болезни;
- оперативные вмешательства на органах брюшной полости и малого таза в анамнезе.
Также недоразвитие матки можно наблюдать у пациентов с нарушением полового развития (общий инфантилизм).
Такое состояние обусловлено врожденными генетическими и хромосомными аномалиями, мультифакториальными дефектами развития репродуктивных и эндокринных органов и, как правило, сопровождается гипогонадизмом, который выходит на первый план.
Например, гипофизарный гипогонадизм или синдром Шерешевского-Тернера сопровождаются гипоплазией матки, но в данном случае гипоплазия матки является одним из многих проявлений болезни. А в этой статье речь идет именно о недоразвитии матки как отдельной нозологической форме.
Степени недоразвития матки
В зависимости от величины недоразвитого органа, выделяют 3 степени гипоплазии матки – рудиментарную или зародышевую, инфантильную или детскую и гипопластическую или подростковую.
Гипоплазия матки 1 степени характеризируется размерами матки до 3 сантиметров, при этом ее полость часто отсутствует, шейка длиннее, нежели тело органа.
Такой вариант встречается очень редко и в большей степени отвечает критериям аномалий развития матки, нежели простой гипоплазии.
Вместе с рудиментарной маткой у таких пациенток присутствует стойкая гипоэстрогения, первичная аменорея, иногда может наблюдаться менструальноподобная реакция. Прогноз по поводу возобновления репродуктивной функции женского организма при такой патологии неблагополучный.
Гипоплазия матки 2 степени характеризируется размерами органа в пределах 3-5,5 сантиметров. Соотношение тела и шейки матки составляет 1 к 3, то есть такое же, как у девочки в периоде до начала полового развития. Матка расположена в состоянии гиперантифлексии, яичники расположены высоко, маточные трубы длинные и извитые.
Менструации бывают, но начинаются с опозданием (в 16-17 лет), сопровождаются гипоменструальным синдромом (редкие кровотечения – несколько раз в год) и выраженными болевыми ощущениями (альгодисменорея). Половой акт часто тоже является болезненным из-за патологического расположения матки.
Прогноз для возобновления репродуктивной функции относительно благоприятный при длительной, адекватной и специфической терапии.
Гипоплазия матки 3 степени характеризируется размерами органа от 5,5 до 7 сантиметров. Соотношение между длинной шейки и телом матки правильное – 1 к 3.
[attention type=red]Прогноз данной патологии благоприятной, часто гипоплазия даже исчезает самостоятельно после начала половой жизни и возникновения беременности.
[/attention]Именно данная форма встречается чаще всего, она обусловлена различными негативными влияниями на организм девочки в детском и пубертатном периоде.
Симптомы гипоплазии матки
Симптомы гипоплазии зависят от степени выраженности патологии. Очень часто подростковую матку диагностируют как случайную находку в ходе ультразвукового исследования при выяснении причин первичного или вторичного бесплодия.
Детская матка характеризируется поздним началом менструаций (16-17 лет) или первичной аменореей (отсутствием менструального кровотечения). После установления менструальной функции, месячные протекают по типу альгодисменореи, кровотечения редкие и скудные, нерегулярные.
Часто при гипоплазии матки можно наблюдать симптомы общего инфантилизма – невысокий рост, тонкие кости, равномерно суженный таз, грудная клетка узкая, молочные железы диспластические, внешние половые органы недоразвиты, вторичные половые признаки развиты плохо. Биологический возраст отстает от паспортного на 4-5 лет.
У взрослых женщин с половым инфантилизмом наблюдают снижение либидо, аноргазмию, бесплодие. Часто у таких пациентов можно наблюдать и признаки психологического инфантилизма – отсутствие способности принимать какие-то либо решения самостоятельно, в поведении просматриваются детские черты.
Последствия недоразвития матки
Пожалуй, самым тяжелым последствием гипоплазии матки является первичное или вторичное бесплодие.
Если инфантилизм сопровождается овариальной недостаточностью, то бесплодие связывают с отсутствием овуляции и аменореей, недостаточностью гормонов, необходимых для развития яйцеклетки и поддержки беременности.
Если даже овуляция присутствует и зачатие произошло, то часто бесплодие связано с изменениями в гистологическом строении эндометрия – он не способный трансформироваться под влиянием половых гормонов и оплодотворенная клетка не может имплантироваться в слизистую оболочку.
[attention type=green]Вторичное бесплодие связано с неспособностью недоразвитой матки выносить беременность. Часто у пациенток с привычными выкидышами и преждевременными родами диагностируют данную патологию.
[/attention]Все женщины с половым инфантилизмом должны стоять на диспансерном учете у гинеколога, так как гипоплазия матки повышает риск развития злокачественных опухолей половых органов.
Часто у женщин с инфантильной маткой случается внематочная беременность. Как уже упоминалось, фаллопиевы трубы очень длинные и извитые – это увеличивает период прохождения яйцеклетки к маточной полости, что значительно увеличивает риск трубной беременности.
Осложнением недоразвитой матки также являются частые инфекционные поражения внешних и внутренних половых органов (цервициты, эндометриты, кольпиты, аднекситы), что связано с низкой устойчивостью к инфекционным агентам.
Как установить диагноз
Заподозрить недоразвитие матки можно, выходя из данных анамнеза. Часто выявляют негативные влияния в антенатальном периоде развития, заболевания, инфекции и другие провоцирующие факторы в детском возрасте и пубертатном периоде. Обращает на себя внимание позднее менархе, менструации по типу олигоменореи, альгодисменореи, указание на самопроизвольные выкидыши и преждевременные роды.
При осмотре можно заметить признаки общего инфантилизма, недоразвитие внешних половых органов, вторичных половых признаков. При гинекологическом осмотре врач отмечает матку маленьких размеров, которая находится в гиперантифлексии.
Среди вспомогательных методов исследования установить диагноз помогут:
- ультразвуковое исследование органов малого таза (визуализация маленькой и недоразвитой матки);
- гистеросальпингография – рентгенологическое исследование матки и маточных труб с применением контрастного вещества, это позволяет врачу изучить форму маточной полости, анатомическое строение фаллопиевых труб (длинные, извитые);
- изучение гормонального статуса;
- диагностика овуляции;
- МРТ и КТ;
- определение биологического возраста женщины.
Принципы лечения
Лечение гипоплазии матки зависит от степени выраженности патологии и ее причины. Основные задания терапии следующие:
- возобновить чувствительность матки к половым гормонам;
- ликвидировать причину задержки развития матки;
- назначить адекватную заместительную гормональную терапию.
Чтобы повысить чувствительность матки к половым гормонам проводят неспецифическую терапию. Используют витамины Е, А, С, В1, В6, назначают метаболическую терапию, например, АТФ. Такое подготовительное лечение необходимо на протяжении 2-3 месяцев.
Потом приступают к заместительной гормональной терапии.
Используют двухкомпонентные гормональные препараты, которые содержат эстрогены и гестагены (микрофолин, эстрофем, утрожестан) на протяжении 4-5 циклов с последующей оценкой успешности терапии. При необходимости курс повторяют.
Схема дозирования препаратов зависит от конкретной клинической ситуации и выбранного гормонального препарата, который назначается только после детального обследования у гинеколога.
Важным моментом в лечении является применение физиотерапии:
- магнитотерапия;
- лечебная физкультура;
- гинекологический массаж;
- индуктотермия;
- лазеротерапия;
- грязевые ванны;
- бальнеотерапия;
- парафинолечение;
- озокеритные обертывания и пр.
Под действием указанных физпроцедур происходит стимуляция гипоталамуса и гипофиза, что способствует повышению синтеза гонадотропных гормонов и положительному влиянию на матку.
Как правило, лечение гипоплазии матки успешное, если речь не идет о рудиментарном органе. Если забеременеть все же не удается, то прибегают к лечению при помощи вспомогательных репродуктивных технологий.
Профилактика гипоплазии матки
Профилактика недоразвития матки неспецифическая. Чтобы избежать таких проблем, необходимо минимизировать влияние негативных факторов на организм девочки в период детства и полового созревания.
Нужно следить за полноценностью рациона питания ребенка, не позволять изнуряющих диет, избегать и своевременно лечить инфекционные и соматические заболевания, следить за психическим здоровьем ребенка, не допускать стрессовых ситуаций, вести здоровый и активный образ жизни.
Источник: http://narozhaem.ru/zhenskoe-besplodie/gipoplaziya-matki-vozmozhna-li-beremennost.html
Дисфункция яичников
Дисфункция яичников – заболевание, вызванное сбоем гормонообразующей функции яичников и приводящее к нарушению менструального цикла и отсутствию овуляции. Менструации задерживаются на срок более 35 дней либо, наоборот, менструальный цикл сокращается до менее чем 21 дня. Наблюдаются обильные кровотечения в течение длительного периода.
В медицине считается нормой менструальное кровотечение, продолжающееся 3-7 дней с кровопотерями 100-150 мл. Любые отклонения в длительности менструального цикла, его ритмичности и объеме кровопотерь считаются нарушением функционирования яичников.
Дисфункция яичников репродуктивного периода может спровоцировать развитие миомы матки, эндометриоза, рака молочных желез, мастопатии и бесплодия.
Причины дисфункции яичников
Деятельность яичников регулируется гормонами, вырабатываемыми передней долей гипофиза – пролактином, лютеинизирующим (ЛГ) и фолликулостимулирующим (ФСГ) гормонами. Для каждого этапа менструального цикла характерно определенное соотношение гормонов, чем обеспечивается нормальное протекание всех процессов, включая овуляцию.
Гормональный дисбаланс является причиной дисфункции яичников, приводит к нарушениям их функционирования и к отсутствию овуляции. Отсутствие фазы желтого тела и овуляции ведет к различным менструальным расстройствам, связанным с избытком эстрогенов и недостатком прогестерона.
Дисфункция яичников после замершей беременности, вызванная неправильной выработкой гормонов, при отсутствии должного лечения способна вызывать ряд серьезных осложнений.
Факторы, которые могут спровоцировать гормональный дисбаланс и развитие дисфункции яичников:
- протекающие воспалительные процессы в яичниках (оофорит), матке (цервицит и эндометрит) и придатках (аднексит и сальпингоофорит);
- заболевания матки и яичников (опухоли, эндометриоз, деномиоз, фибриома матки, рак тела и шейки матки);
- эндокринные заболевания (врожденные или приобретенные) – болезни надпочечников и щитовидной железы, ожирение, сахарный диабет;
- стрессы, психическое и физическое переутомление, нерациональный режим труда и отдыха;
- прерывание беременности, самопроизвольное или искусственное;
- неправильная постановка внутриматочной спирали в полости матки;
- влияние внешних факторов – резкая смена климата, прием лекарственных препаратов, лучевое поражение и пр.
Воспалительные процессы в матке и яичниках могут развиваться вследствие несоблюдения гигиены половых органов, простуды, заноса возбудителей из других органов с лимфой или кровотоком.
Симптомы дисфункции яичников
Характерными признаками дисфункции яичников являются:
При выявлении симптомов дисфункции яичников необходимо в кратчайшие сроки обратиться к врачу.
Дисфункция яичников репродуктивного периода – это риск развития бесплодия и неспособности организма к вынашиванию плода.
Современная медицина при своевременном обращении способна полностью восстанавливать женское здоровье. Симптомы и лечение дисфункции яичников в каждом конкретном случае могут различаться.
Дисфункция яичников может свидетельствовать о ряде неполадок:
С возрастом замедляются обменные процессы и возрастает риск гормональных нарушений, потому дисфункция яичников в пременопаузе будет иметь свои особенности.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
9.9 198 отзывов Гинеколог Акушер Гинеколог-эндокринолог Врач высшей категории Кадохова Вера Валерьевна Стаж 15 лет Кандидат медицинских наук 9.4 44 отзывов Гинеколог Врач высшей категории Насонова Нина Викторовна Стаж 30 лет 8.
[attention type=yellow]1 30 отзывов Гинеколог Акушер Врач высшей категории Агаян Лилит Генриевна Стаж 33 года 10 81 отзыва Гинеколог Акушер Гинеколог-эндокринолог Клочкова Елена Александровна Стаж 21 год Кандидат медицинских наук 8.9 76 отзывов Немировский Лев Лазаревич Стаж 27 лет 9.
[/attention]8 32 отзывов Акушер Гинеколог Врач высшей категории Бадина Наталья Петровна Стаж 42 года 9.8 40 отзывов Иванова Елена Томовна Стаж 22 года 9.8 191 отзыва Гинеколог Акушер Врач первой категории Сиськова Ирина Викторовна Стаж 27 лет 9.
6 22 отзывов Джиджоева Инна Давидовна Стаж 30 лет 10 196 отзывов Гинеколог Акушер Маммолог Гинеколог-эндокринолог Врач высшей категории Ощепкова Светлана Ростиславовна Стаж 24 года 8 (499) 519-39-16 8 (499) 519-39-98
Диагностика
Обследование пациентки и лечение дисфункции яичников проводится специалистом гинекологом-эндокринологом. При подозрении на дисфункцию яичников, в первую очередь, исключается хирургическая патология – внематочная беременность и опухолевые процессы. Проводится анализ менструального календаря, выслушиваются жалобы, проводится гинекологический осмотр и составляется план диагностики.
В комплекс диагностических процедур могут входить:
- УЗИ щитовидной железы, органов малого таза и надпочечников;
- микроскопия и бакпосев на флору секрета влагалища;
- ПЦР-диагностика в целях исключения половых инфекций (уреаплазмоза, кандидоза, микоплазмоза, трихомоноза, хламидиоза и т.п.);
- определение уровня половых гормонов (фолликулостимулирующего и лютеинизирующего гормонов, пролактина, прогестерона и эстрогенов) в крови и моче;
- анализ крови на уровень гормонов, выделяемых надпочечниками и щитовидной железой;
- рентгенографическое исследование черепа, КТ головного мозга и МРТ головного мозга для исключения поражений гипофиза;
- ЭЭГ головного мозга с целью исключения возможности протекания в нем патологических процессов;
- гистероскопия с прицельной биопсией шейки матки либо диагностическое выскабливание канала шейки и полости матки для гистологического исследования участков эндометрия.
Схема обследования составляется индивидуально на основании жалоб пациентки и осмотра. Как лечить дисфункцию яичников,врачом определяется с учетом клинической картины и особенностей организма пациентки.
Успех коррекции заболевания в большой степени определяется выраженностью расстройств, потому любые нарушения менструального цикла должны вызвать настороженность и побудить женщину к прохождению обследования независимо от ее возраста. Дисфункция яичников пременопаузального периода не менее опасна, чем репродуктивного возраста.
При диагностировании заболевания во избежание осложнений рекомендуется регулярное наблюдение у гинеколога-эндокринолога. Даже при отсутствии изменений в состоянии пациентки рекомендовано прохождение обследования 2-4 раза в год.
Климактерическая дисфункция яичников при отсутствии контроля со стороны врача повышает риск развития онкологических заболеваний.
Лечение дисфункции яичников
Женская репродуктивная система является зеркалом, в котором находит отражение общее состояние здоровья. Она первой страдает при возникновении патологических состояний в организме, нарушается менструальная и детородная функции.
Дисфункцию яичников необходимо лечить, даже если самочувствие остается в норме, поскольку ее последствиями могут стать тяжелые эндокринные поражения, злокачественные новообразования органов половой системы, миома матки, мастопатия и бесплодие.
Лечебные мероприятия, проводимые при выявлении дисфункции яичников,преследуют следующие цели:
- остановку кровотечения;
- устранение причин, вызвавших заболевание;
- нормализацию гормональной функции яичников и восстановление регулярного менструального цикла.
Лечение дисфункции яичников проводится амбулаторно (в случае легкого течения заболевания) или стационарно. На этапе остановки обильного кровотечения обычно проводится гемостатическая терапия. При неполучении желаемого эффекта назначается выскабливание слизистой полости матки и проведение исследований. Дальнейшее лечение назначается в зависимости от результатов гистологического анализа.
Терапия зависит от причин, в результате которых развилась дисфункция яичников. Лечебные препараты назначаются индивидуально. При наличии воспалительных процессов проводится лечение инфекций, их спровоцировавших. При эндокринных нарушениях осуществляется гормонотерапия.
Для поддержки иммунитета рекомендуется прием витаминных комплексов, БАДов и гомеопатических препаратов. При лечении дисфункции важное значение имеет нормализация питания, физической активности, режима труда и отдыха.
Может назначаться физиотерапия, рефлексотерапия и консультации психотерапевта.
[attention type=red]С целью восстановления менструального цикла и профилактики маточных кровотечений применяется прогестерон-терапия в период с 16 по 26 день цикла.
[/attention]В течение 7 дней после терапии начинается менструация, ее начало считается началом нового цикла. В дальнейшем для нормализации менструальных циклов назначаются комбинированные гормональные контрацептивы.
При дисфункции яичников, даже после удачно проведенного лечения, установка ВМС (внутриматочной спирали) противопоказана.
Дисфункция яичников и беременность
Можно ли забеременеть при дисфункции яичников,однозначно ответить нельзя, многое зависит от тяжести заболевания и вызвавших его причин.
При дисфункции яичников требуется контроль гинеколога-эндокринолога за подготовкой к беременности и ее течением.
С этой целью проводится лечебный курс, направленный на восстановление процесса овуляции, с использованием гормональных препаратов – кломифена, профази, пергонала и хумигона. Они применяются с 5 дня по 9 день цикла включительно.
В течение курса терапии степень и скорость созревания фолликула контролируется с помощью УЗИ. По достижении размера фолликула 18 мм и толщины эндометрия 8-10 мм вводится препарат, вызывающий овуляцию – хорионический гонадотропин человека.
Стимуляционная терапия обычно осуществляется в течение еще 3-4 последующих менструальных циклов. После в течение еще трех циклов используются препараты прогестерона – с 16 по 26 день. Контроль за наступлением овуляции осуществляется посредством измерения базальной (ректальной) температуры и проведением контрольных УЗИ.
[attention type=green]Современные методы лечения, используемые в гинекологии, в ряде случаев позволяют добиваться стабилизации менструального цикла и регулярной овуляции. Грамотное лечение дает возможность забеременеть и выносить ребенка. Ведение беременности у женщин с дисфункцией яичников ведется с раннего срока с повышенным вниманием.
[/attention] Если не интересоваться тем, как вылечить дисфункцию яичников, и не предпринимать никаких действий, это может привести к таким последствиям:В качестве профилактики дисфункции яичников медики рекомендуют избегать нервного перенапряжения и стрессовых ситуаций, придерживаться здорового образа жизни и не допускать беспорядочных половых связей. Для нормализации обменных процессов и гормонального фона необходимы здоровое полноценное питание, соблюдение санитарно-гигиенических норм и физическая активность.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник: https://illness.DocDoc.ru/disfunkcija_jaichnikov
Гипоплазия яичников
м. Проспект Вернадского,
119415, г. Москва,
ул. Лобачевского, д. 42, стр. 4 ООО МЦ «Петровские Ворота»
- Поликлиника
- Стационар
- Стоматология
- Пластическая хирургия
- ЭКО
м. Трубная, м. Цветной бульвар, м.
Тверская
127051, г. Москва,
1-й Колобовский пер, д.
4 В какой филиал Вы хотите обратиться?
Гипоплазия яичников – недостаточное развитие половых желез – отсутствие яйцеклеток в фолликулах либо прекращение их созревания и роста объясняет невозможность органа выполнять свои функции.
Заболевание не беспокоит женщину до тех пор, пока та не решает стать матерью, являясь причиной возможного бесплодия, гипоплазия также отмечается нестабильным течением менструального цикла вплоть до его периодического отсутствия, а также снижением либидо.
Гипоплазия яичников не приговаривает к 100% невозможности родить ребенка. Своевременное лечение патологии улучшает показатели репродуктивной системы и существенно повышает шансы на зачатие и рождение здорового ребенка.
Симптомы гипоплазии яичников
Нарушение цикла менструации — главный признак недоразвитости яичников у женщин, симптом может проявляться как
- Аменорея – отсутствие менструаций в течение нескольких циклов, первичная – отсутствие менархе у девочек до 14-16 лет, вторичная – отсутствие менструаций в течение 3-6 месяцев после нормального цикла.
- Ановуляторный цикл – отсутствие овуляции с сохранением регулярности маточных кровотечений.
- Гипоменструальный синдром – редкие и короткие менструации, малый объем теряемой крови.
Хотя яичники при патологии сложены по женскому типу, довольно ярко выражаются евнухоидные признаки:
- Непропорциональный скелет.
- Половые органы отстают в развитии.
- Первое менструальное кровотечение наступает поздно.
Вторичные половые признаки не выражаются ярко и характерно: на лобке отсутствует густой волосяной покров, уплощены молочные железы, ареолы и соски груди не выражены. Женщина не испытывает сексуального влечения. Нередко имеет место быть фригидность.
Гинекологическое обследование проливает свет на симптомы внутренние, что может обнаружить врач при осмотре: малые половые губы тонкие, лишены пигментации, влагалище узкое, прослеживается недоразвитость внешних гениталий.
Гипоплазия яичников и матки — часто встречающееся сочетание, патология характеризуется уменьшенным размером влагалища, увеличенной длиной маточных труб. Сопровождаются признаки пониженным уровнем эстрогена.
Причины
Гипоплазия яичников нередко является лишь частью полового генитального инфантилизма, что объясняет частое сочетание заболевания с другими патологиями, к примеру, аплазией влагалища или гипоплазией матки. Нарушение строения и функций яичников может быть связано с наличием хромосомной болезни Шерешевского-Тернера.
Гипоплазия яичников может быть приобретенной или врожденной.
Врожденная форма заболевания – результат нарушенной работы гипоталамуса и гипофиза. Развитие патологии в этом случае обусловлено влиянием внешних неблагоприятных факторов, действие которых было оказано еще при внутриутробном развитии.
Причины развития приобретенной формы гипоплазии яичников:
- Инфекционные заболевания, перенесенные в детском и раннем подростковом возрасте.
- Интоксикация организма.
- Облучение.
- Наличие гормональных болезней.
- Наличие опухолевых процессов мозговых областей, отвечающих за половую и эндокринную функции.
- Воспалительные процессы половых органов.
- Неправильное питание, результатом которого стал гиповитаминоз или анорексия.
Влияние неблагоприятных факторов провоцирует уменьшение яичников в размере, сокращение числа активных яйцеклеток в них, нарушение функций половой системы.
Диагностика
При подозрении на гипоплазию яичников рекомендуется пройти комплексную диагностику, обследование даст нашим специалистам полную информацию о наличии патологии и позволит подобрать максимально подходящие методы лечения и терапии.
Основа диагностики на предмет патологии яичников – внешний осмотр гениталий. Цель осмотра — выявление гипопластичности половых органов.
Дополнительные виды диагностики в медицинском центре «Клиника К+31» проводятся при помощи современного медицинского оборудования. Гипоплазию яичников помогают выявить мероприятия:
- Ультразвуковое исследование, гистеросальпингография.
- Исследование выделений из шейки матки.
- Анализ состава крови на уровень гормона эстрогена.
- Магнитно-резонансная томография мозга головы.
Комплекс мероприятий может быть дополнен биопсией яичников и лапароскопией в диагностических целях.
Лечение гипоплазии яичников
На основании диагностических показателей специалисты центра «Клиника К+31» назначают индивидуальную схему лечения. Восстановление полного функционирования гормональной системы и в последствии репродуктивной — главная цель терапии.
Основой лечения гипоплазии яичников выступает циклическая гормональная терапия. Первый этап лечения формирует оптимальный эстрогенный фон до появления реакции организма, схожей с обычной менструаций.
Далее врачи, проводящие лечение, направляют гормонотерапию на нормализацию циклических процессов, связывающих работу гипофиза и гипоталамуса с репродуктивными органами. Одновременно проводят фолликулометрию для отслеживания изменений в организме женщины.
Для поддержания организма проводятся вспомогательные процедуры: магнитотерапия, лазеротерапия, ультрафонофорез, бальнеопроцедуры.
Важно понимать, что чем раньше будет вылечена гипоплазия яичников, тем быстрее половые железы начнут правильно функционировать, увеличивая шансы на успех в зачатии ребенка.
Центр «Клиника К+31» предлагает эффективное лечение гипоплазии яичников, своим пациентам мы гарантируем качественные услуги, высокую квалификацию специалистов и новейшее медицинское оборудование.
Профилактика гипоплазии яичников
При условии эффективного лечения недоразвитости женских яичников положительный прогноз на возможность удачной беременности возрастает до 30-60%.
В профилактических целях женщинам с патологией яичников рекомендовано состоять на учете и у гинеколога, и у эндокринолога. Систематические осмотры позволят избежать гиперпластических нарушений половой системы и опухолей гипофиза и гипоталамуса.
* — Травмпункт работает в круглосуточном режиме только для взрослых.Для детей ведется прием детского травматолога в соответствие с расписанием.Расписание уточняйте у операторов в кол-центре
Обращаем ваше внимание, что вся информация, включая цены, предоставлена для ознакомления и не является публичной офертой (ст.435 ГК РФ, cт. 437 ГК РФ)
[attention type=yellow]Для получения более детальных консультаций по услугам и их стоимости обращайтесь в колл-центр по телефонам, указанным выше.
[/attention]Цены действительны для потребителей — физических лиц.
sdf
Источник: https://klinika.k31.ru/napravleniya/ginekologija/gipoplaziya-yaichnikov/
Гипоплазия яичников: симптомы и лечение
Гипоплазия яичников — гинекологическая патология, которая характеризуется анатомическими или функциональными нарушениями строения женских половых желез. Проявляется заболевание, как правило, снижением сексуального влечения, бесплодием, аменореей (отсутствием менструаций) и гипоменструальным синдромом.
Обычно гипоплазия яичников выступает проявлением генитального инфантилизма, потому нередко протекает в комплексе с аплазией влагалища (полное или частичное его отсутствие), гипоплазией матки и патологиями других органов. В некоторых случаях недоразвитие репродуктивных желез становится результатом синдрома Шерешевского-Тернера или других хромосомных аномалий.
Причины развития гипоплазии матки и яичников
Недоразвитие половых желез может быть спровоцировано врожденными (нарушение хромосомного набора, генетические аномалии, патологии функционирования гипофиза, гипоталамуса) и приобретенными факторами. Также на возникновение гипоплазии влияют неблагоприятные обстоятельства, оказывающие воздействие на женский организм еще в процессе внутриутробного развития.
- Приобретенная форма гипоплазии может быть вызвана следующими причинами:
- облучение;
- инфекции, перенесенные в подростковом или детском возрасте (свинка, корь, краснуха);
- интоксикация;
- гормональные патологии (воспаление или аденома гипофиза, гипотиреоз);
- неправильное питание, которое приводит к анорексии или гиповитаминозу;
- воспалительные процессы маточных труб, яичников;
- опухолевые новообразования гипоталамуса, гипофиза.
По мере развития болезни яичники уменьшаются в размерах, сокращается количество фолликулов, что провоцирует нарушение репродуктивной функции. В подобном случае большая часть паренхимы половых желез представлена соединительной тканью.
Как проявляется гипоплазия яичника у женщин
Независимо от типа поражения яичников и причин возникновения патологии (гипоплазия периферического, центрального или идиопатического происхождения), основной признак недоразвитости репродуктивных желез — нарушение менструальной функции.
Расстройства цикла менструации могут проявляться следующими патологическими отклонениями:
- аменорея (в зависимости от характера поражения желез отсутствие менструаций может быть первичным или вторичным);
- ановуляторный цикл (отсутствие овуляции);
- гипоменструальный синдром (сокращение продолжительности, урежение менструаций, уменьшение количества менструальных выделений).
Кроме того, у пациенток, которые страдающие гипоплазией яичников, наблюдается ряд евнухоидных проявлений:
- диспропорциональное строение скелета;
- отставание в формировании гениталий;
- позднее менархе (первые менструации);
- полное отсутствие или наличие слабовыраженных вторичных половых признаков.
В ходе гинекологического обследования врач может обнаружить следующие внутренние проявления гипоплазии яичников:
- узкость влагалища;
- тонкость малых половых губ;
- гипопластичность наружных гениталий;
- отсутствие пигментации на половых губах.
Если гипоплазия мультифолликулярных яичников протекает в сочетании с гипоплазией матки наблюдается снижение выработки эстрогенов (гипоэстрогения) и недоразвитость или нестандартное строение матки: маточные трубы удлинены, размер маточного тела уменьшенный. Также сочетание данных патологий сопровождается отсутствием увеличения слизи в шеечном канале перед овуляцией (отрицательный симптом «зрачка»).
Диагностика гипоплазии яичников
Для постановки точного диагноза пациентка направляется на консультацию к гинекологу, который после сбора анамнеза и жалоб разрабатывает тактику дальнейшей диагностики. При подозрениях на недоразвитость половых желез назначаются следующие клинические исследования:
- гинекологический осмотр для выявления нарушений строения наружных гениталий;
- ультразвуковое сканирование и гистеросальпингоскопия, которые позволяют обнаружить инфантилизм матки;
- гормональный скрининг для диагностики уровня эстрогенов;
- обследование маточной слизи;
- томография головного мозга (МРТ, КТ);
- рентгенография турецкого седла для исследования гипофиза.
При необходимости, может быть назначена диагностическая лапароскопия или биопсия яичников.
Лечение гипоплазии яичников
Основная методика лечения гипоплазии яичников — циклическая гормонотерапия, направленная на восстановление репродуктивной функции и обеспечение оптимальной гормональной регуляции.
Суть гормонального лечения заключается в имитации естественного цикла с доминированием эстрогенов в начале и прогестерона в конце цикла.
Правильно подобранное лечение позволяет достичь появления вторичных половых признаков и развития желез.
Циклическая гормонотерапия проводится в несколько этапов.
- Первый этап лечения заключается в формировании оптимального эстрогенного уровня, что позволяет достичь менструальноподобной реакции. Это кровотечение, которое не связано с овуляцией. У здоровых женщин подобное состояние считается патологией. Однако в случае с гипоплазией такое явление необходимо.
- Второй этап гормонотерапии направлен на нормализацию циклических процессов между гипофизом, яичниками, гипоталамусом и маткой. Параллельно проводится фолликулометрия (ультразвуковая диагностика функционирования репродуктивных желез), которая помогает отследить изменения, происходящие в женском организме после начала гормонального лечения.
Если проведенный цикл терапии не дал желаемых результатов (менструальноподобная реакция не наступила) делается десятидневный перерыв, после которого показано повторное лечение.
Для поддержания организма и достижения более эффективных результатов терапии проводятся физиотерапевтические процедуры:
- гинекологический массаж;
- ультрафонофорез;
- магнитолазеротерапия;
- лазеротерапия;
- магнитотерапия;
- бальнеопроцедуры.
На протяжении курса лечения рекомендуется придерживаться специальной диеты, с добавлением в суточное меню продуктов, насыщенных полезными микроэлементами и витаминами. Дополнительно может назначаться прием поливитаминных комплексов.
Прогнозы при гипоплазии яичников
Большинство женщин, которые страдают гипоплазией яичников, интересует вопрос вероятности зачатия после проведенной терапии. Согласно статистике, после своевременного и грамотно подобранного лечения, направленного на обеспечение двухфазного цикла менструации, беременность наступает в 30-60% случаях.
Поскольку в течение вынашивания будущая роженица может столкнуться с рядом проблем (невынашивание или преждевременное прерывание беременности, замершая беременность, отслоение плаценты) планирование зачатия должно осуществляться под контролем специалистов (эндокринолога, гинеколога).
В некоторых случаях пациентке могут порекомендовать применить вспомогательные репродуктивные технологии.
Профилактика гипоплазии яичников
Чтобы предупредить развитие гипоплазии приобретенного характера следует придерживаться ряда рекомендаций:
- полноценно и правильно питаться, добавляя в рацион блюда, богатые витаминами и питательными веществами;
- своевременно делать прививки от паротита, краснухи, кори и других инфекционных болезней;
- избегать переохлаждений;
- регулярно обследоваться у врача для своевременного обнаружения и терапии воспалительных и системных патологий.
В период вынашивания будущей роженице важно устранить воздействие неблагоприятных факторов, которые могут отразиться на внутриутробном формировании плода.
Если избежать развития гипоплазии яичников не удалось, при обнаружении первых признаков патологии следует обратиться к доктору. После проведения ряда исследований врач установит причину, тяжесть и характер патологического процесса, а также подберет индивидуальную программу терапевтического воздействия.
Количество прочтений:
Источник: https://ginekologi-msk.ru/info/zabolevaniya/gipoplaziya-yaichnikov/
Гипоплазия яичников: симптомы, лечение и прогноз
Недоразвитие половых органов – редкая патология в структуре гинекологических заболеваний, сочетающая обычно сразу несколько видов нарушений: гипоплазия яичников, гипо- или аплазия матки, структурные изменения молочных желез и фаллопиевых труб. Выявляет патологию гинеколог, эндокринолог.
Гипоплазия придатков проявляется структурной несовершенностью или снижением функции органа (обеднение фолликулярного аппарата). При этом размеры яичников уменьшаются, изменяется морфологическая структура.
Симптоматика касается не только половой сферы, но и функционирования всей эндокринной системы, ведь яичники – важное ее звено.
Симптомы
Проявления структурной или функциональной неполноты развития яичников зависят от формы патологии. Врожденная гипоплазия органа откладывает отпечаток не только на структуре гениталий, но и на форме скелета, телосложении, особенностях психического развития.
Для девушек с недоразвитыми яичниками характерен женский тип телосложения. Но при этом прослеживаются некоторые черты евнухоидизма:
- Уплощенные молочные железы с недоразвитыми сосками.
- Мужской тип оволосения.
- Узкий таз и широкий плечевой пояс.
- Слабовыраженные вторичные половые признаки.
При врожденной гипоплазии яичников один из важных симптомов функциональной недостаточности – первичная аменорея. То есть, в пубертатный, препубертатный период и после него, менструации у девушки не наступают. Наряду с этим, у них нет никакого полового влечения.
Строение внутренних органов может отличаться. Уменьшается в размерах матка, яичники. Фаллопиевы трубы тоньше и длиннее, что очевидно и при УЗ-исследовании.
Когда гипоплазия яичников сформировалась не внутриутробно, а в более позднем периоде, проявления могут манифестировать уже в репродуктивном возрасте. Поэтому первый симптом – бесплодие. Вторая важная жалоба – изменения менструального цикла. Это чаще всего вторичная аменорея, когда менструации ранее возникали вовремя, а сейчас прекратились.
Внимание! Любые изменения менструального цикла – повод немедленно обратиться к доктору.
Гипоплазия яичников, как и другие патологии репродуктивной сферы, носят прогрессирующий характер. Месячные могут быть при этом очень болезненными. Такое состояние называют альгодисменореей. Гипоменструальный синдром проявляется уменьшением объема выделяемой крови, снижением продолжительности месячных.
Прогноз
При своевременном выявлении патологии яичников, шансы на нормализацию гормонального фона и самостоятельное вынашивание ребенка высоки. Особенно, если терапию начать вовремя.
При безуспешности консервативных мер прибегают к экстракорпоральному оплодотворению.
Гипоплазия яичников – серьезная проблема для женщин в плане возможности продолжения рода. Не стоит откладывать полную диагностику, если доктор рекомендует провести необходимые обследования. Это будет важно для составления плана лечения. При своевременном и правильном подходе, прогноз относительно беременности и нормализации функции органа, благоприятный.
Источник: https://ginekola.ru/ginekologiya/yaichniki/gipoplaziya-yaichnikov-u-zhenshhin.html