Плацента
Плацента- провизорный орган с многочисленными функциями, за счет которых обеспечивается связь развивающегося плода с материнским организмом.
По строению плацента — сложное структурное образование, состоящее из генетически чужеродных тканей: с одной стороны, — это ворсинчатый хорион, состоящий из тканей, генетически идентичных тканям плода (плодная часть плаценты — pars fetalis), а с другой, — это ткани слизистой оболочки матки (материнская часть плаценты), генетически отличающиеся от тканей плода.
И те, и другие ткани вместе формируют плацентарный (гематохориальный) барьер, разделяющий кровоток матери и плода, вследствие чего их кровь не смешивается. Кроме того, этот барьер препятствует поступлению из крови матери в организм плода вредных веществ.
Развитие плаценты (плацентогенез) осуществляется в течение первого триместра беременности. Причем плодная часть плаценты — хорион у всех видов животных и человека развивается из трофэктодермы и внезародышевой мезенхимы (см.
выше) и имеет примерно одинаковое строение.
Она представлена ветвящейся хориальной пластинкой, ветви которой — ворсинки (стволовые, якорные, промежуточные, терминальные) состоят из соединительнотканной стромы, покрытой снаружи цито — и симпластотрофобластом (рис. 5).
Рис. 5. Строение плаценты гемохориального типа (По А. Виткусу с соавт.).
1 – амниотический ЭПителий; 2 – амнио-хориальное пространство; 3 – хоральная пластинка; 4 – строма ворсинки; 5 – цитотрофобласт; 6 – симпластотрофобласт; 7 — фетальный кровеносный сосуд; 8– материнський кровоносный сосуд; 9 – ковяные лакуны.
[attention type=yellow]В строме значительного большинства ворсин содержатся кровеносные сосуды, являющиеся ветвями пупочных артерий и вены. Структуры соединительнотканной стромы хориона представлены небольшим количеством коллагеновых волокон, межклеточным основным веществом, содержащим большое количество гликопротеинов и кислых ГАГ (хондроитинсульфатов, гиалуроновой кислоты).
Из клеточных элементов в строме содержатся фибробласты на разных этапах дифференцировки, миофибробласты с увеличенным содержанием цитоскелетных сократительных белков (актин, миозин, виментин, десмин) и макрофаги (круглые клетки Кащенко-Гофбауэра). Число последних на ранних этапах формирования плаценты довольно велико, а в последующем постепенно уменьшается.
По мере развития беременности трофобласт хориона истончается: в нем постепенно исчезает ЦТ, а местами — и СТ.
Ворсинки в гемохориальном типе плацент покрываются фибриноидом Лангханса, который является продуктом свертывания плазмы материнской крови и распада трофобласта.
В строме ворсинок изменяется качественный состав межклеточного вещества, а гемокапилляры существенно смещаются на их периферию, вследствие чего базальные мембраны эндотелия и трофобласта вступают в контакт между собой.
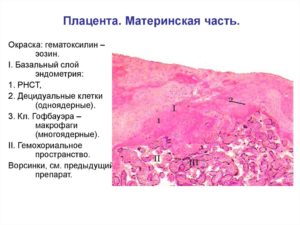
Материнская часть плаценты у всех видов животных и человека представлена структурами эндометрия, т. е. слизистой оболочки матки. В ней обнаруживаются крупные децидуальные клетки, которые отличаются повышенным содержанием гликогена, липидов, глюкозы, витамина С, железа. Они характеризуются высокой активностью ферментов сукцинатдегидрогеназы, лактатдегидрогеназы и неспецифической эстеразы.
В плацентах гемохориального типа на поверхности базальной пластинки содержатся отложения фибриноида Рора, которій вместе с фибриноидом Лангханса играет большое значение в поддержании иммунологического гомеостаза в системе мать-плод.
Классификации плацент
Морфологическая классификация Плацент
В зависимости от того, какие структуры эндометрия принимают участие в формировании плацент, различают следующие их морфологические типы, отличающиеся строением гематохориального барьера (рис. 6).
Эпителиохориальный тип плацент, Свойственный для свиней, тапиров, бегемотов, верблюдов, лошадей, китообразных, сумчатых, характеризуется тем, что ворсинки хориона погружаются в трубчатые железы слизистой оболочки матки, как пальцы в перчатки, не разрушая материнских тканей. Вследствие этого хорион контактирует с эпителиальной выстилкой желез, которые вырабатывают богатый питательными веществами секрет – эмбриотроф («маточное молочко»), необходимый для нормального развития
Зародыша. Эмбриотроф путем диффузии через структуры ворсинок хориона поступает в организм плода.
Десмохориальный (синдесмохориальный) тип плацент характерен для жвачных животных. Трофобласт хориона местами разрушает эпителиальный покров эндометрия, в результате чего ворсинки хориона контактируют с соединительнотканными структурами собственной пластинки слизистой оболочки матки.
Следует указать, что на сегодняшний день существование такого типа плацент некоторыми исследователями оспаривается, так как ультрамикроскопическое изучение позволило им обнаружить на поверхности эндометрия очень уплощенные эпителиоциты, которые на светооптическом уровне не выявляются.
Рис. 6. Схема строения плацент различных морфологических типов.
В центре — ворсинка хориона, состоящая из соединительнотканной стромы с фетальными кровеносным сосудами и двух слоёв трофобласта; по углам – структуры эндометрия с материнскими кровеносными сосудами в его собственной пластинке. I – Эпителиохориальный тип; II – Десмохориальный тип; III – Вазохориальный тип; IV – Гемохориальный тип (рисунок Н. П.Барсукова).
Вазохориальный, или эндотелиохориальный, тип плацент характерен для хищных животных. Ворсинки хориона вследствие протеолиза глубже внедряются в собственную пластинку эндометрия и вступают в непосредственный контакт с эндотелием материнских кровеносных сосудов.
У человека, приматов, некоторых грызунов и насекомоядных в процессе плацентогенеза трофобласт хориона разрушает стенку материнских сосудов эндометрия, вследствие чего кровь из них изливается в образующиеся кровеносные лакуны, в которые погружены ворсинки хориона. Ворсинки при этом омываются материнской кровью, в связи с чем такой Тип плацент называется гемохориальным.
Классификация плацент по характеру распределения ворсинок хориона на поверхности плодного пузыря
В эпителиохориальных плацентах ворсинки хориона распределяются равномерно по всей поверхности плодного пузыря, поэтому такой тип плацент имеет и другое название — Диффузные, или рассеянные, плаценты.
В десмохориальных плацентах ворсинки хориона располагаются по поверхности плодного пузыря в виде отдельных кустиков — котиледонов, которым со стороны материнской части плаценты соответствуют своеобразные утолщения — карункулы.
В результате взаимодействия контактирующих тканей плода и матери формируются комплексные образования котиледон-каранкул, которые называются плацентомами.
[attention type=red]Каждый плацентом представляет собой как бы отдельную маленькую плаценту, поэтому такие плаценты называются МножественнымиИли котиледонными.
[/attention]Для вазохориальных плацент характерно рассредоточение хориальных ворсинок по поверхности плодного пузыря в виде пояса (зоны). По данному признаку такие плаценты называются Поясными, или зональными.
Ворсинки хориона на поверхности плодного пузыря приматов и человека располагаются в виде диска, отсюда другое название гемохориальных плацент — Дискоидальные.
Функции плаценты
Плацента – многофункциональный орган. Основными её функциями являются:
1) защитная (барьерная); 2) дыхательная; 3) транспорт питательных веществ (трофическая), воды, электролитов, иммуноглобулинов; 4) экскреторная; 5) гомеостатическая — осуществление гуморальных и нервных связей между организмами матери и плода; 6) участие в регуляции сокращений миометрия; 7) обеспечение подготовки к лактации;  эндокринная; 9) иммунодепрессивная.
эндокринная; 9) иммунодепрессивная.
В данной лекции мы подробнее остановимся на характеристике эндокринной и иммунодепрессивной функций плаценты.
Эндокринная функция. Вырабатываемые в плаценте гормоны обусловливают приспособительные изменения в организме матери, которые необходимы для нормального развития и роста плода, а также обеспечивают подготовку к лактации, наступление и регуляцию родовой деятельности.
В плаценте синтезируются хорионический гонадотропин, плацентарный лактоген (хорионический лактосоматотропный гормон), прогестерон, прегнандиол, эстрогены, меланоцитостимулирующий гормон, адренокортикотропный гормон (АКТГ), соматостатин и др.
Хорионический гонадотропин (ХГТ) начинает синтезироваться в ЦТ раньше других гормонов еще в период формирования трофобласта и хориона. Максимальная концентрация ХГТ в крови матери и плода достигает в процессе плацентогенеза во время наиболее выраженной функциональной активности в яичнике желтого тела беременности.
ХГТ регулирует образование прогестерона в плаценте и стимулирует продукцию АКТГ в гипофизе, который в свою очередь усиливает синтез кортикостероидов в надпочечниках.
Гормоны же коркового вещества надпочечников (кортикостероиды) регулируют метаболизм белков, липидов и углеводов, обеспечивая тем самым адаптивные изменения в организмах матери и плода, а также обладают иммунодепрессивным действием, подавляя отторжение плода.
Плацентарный лактоген по физиологическому действию подобен пролактину и лютеотропному гормону аденогипофиза, а именно, он способствует развитию желтого тела беременности и функциональному становлению молочной железы.
Помимо этого, лактоген обладает также соматотропной активностью, регулирует основной обмен, особенно, во второй половине беременности, совместно с пролактином гипофиза стимулирует образование сурфактанта в легких плода, участвует в фетоплацентарной осморегуляции.
Прогестерон — гормон желтого тела яичника. С развитием плаценты в больших количествах синтезируется в ЦТ, СТ, а возможно и в децидуальных клетках.
[attention type=green]Он стимулирует пролиферативные процессы в молочных железах и в матке, тормозит сокращения миометрия, подавляет реакцию отторжения плода (Иммунодепрессивный эффект).
[/attention]О значимости прогестерона свидетельствует тот факт, что если разрушить желтое тело в начале беременности, то наступает ее прерывание. Около 1/3 прогестерона выводится с мочой беременных в виде метаболита прегнандиола.
Остальные 2/3 его поступают в надпочечники и печень плода, где превращаются в нейтральные стероиды, которые затем поступают в плаценту и в ней трансформируются через андростендиол и тестостерон в эстрогены (эстрон и эстрадиол). Процесс такого превращения усиливается к концу беременности.
Эстрогены (эстрон, эстриол, эстрадиол) вырабатываются в СТ. Они вызывают гиперплазию и гипертрофию матки, регулируют метаболические процессы.
Полагают, что эстрогены играют определённую роль в наступлении родов и регуляции родовой деятельности.
Об этом красноречиво свидетельствует тот факт, что к концу беременности концентрация эстрона и эстрадиола в моче матери увеличивается в 100, а эстриола — в 1000 раз (в сравнении с их экскрецией до беременности).
Меланоцитостимулирующий гормон, подобно меланотропному гормону гипофиза, вызывает усиление образования пигмента меланина пигментоцитами кожи.
Соматостатин является антогонистом плацентарного лактогена. Он угнетает продукцию соматотропного гормона гипофиза и гормонов периферических желез внутренней секреции, а также ферментов железами желудочно-кишечного тракта.
[attention type=yellow]Обнаруженные в плаценте полиамины (спермин, спермидин) усиливают синтез РНК в миоцитах миометрия и оксидаз, разрушающих амины.
[/attention]Такие аминооксидазы, как гистаминаза, моноаминооксидаза, участвуют в разрушении гистамина, серотонина, тирамина, в результате чего подавляется их стимулирующее воздействие на сократительную способность миометрия.
К концу беременности концентрация аминооксидаз падает. Если же этого не происходит, то наблюдается слабость родовой деятельности.
За счет гуморальных связей между организмом матери и плода обеспечивается поддержание иммунного гомеостаза в системе мать-плод. Через плаценту в организм плода поступают материнские иммуноглобулины G (IgG), которые создают пассивный иммунитет против различного рода бактериальных антигенов.
В то же время плацента препятствует прохождению к плоду цитостатических антител, а также антигенов, ослабляет гуморальную и клеточную «атаку» материнского организма против плода, предотвращая тем самім его отторжение. В период беременности уменьшается цитотоксичность материнских лимфоцитов.
В этом заключается Иммунодепрессивная функция плаценты, которая обеспечивается следующими факторами: 1) в СТ синтезируются белки, которые подавляют иммунный ответ организма матери; 2) ХГТ и плацентарный лактоген подавляют цитотоксичность материнских лимфоцитов; 3) фибриноиды Лангханса и Рора препятствуют поступлению в организм плода чужеродных белков, а также материнских лимфоцитов; 4) протеолитические ферменты, вырабатываемые в СТ, принимают участие в инактивации чужеродных белков, разрушая их.
Таким образом, плацента является полифункциональным органом, который наряду с другими внезародышевыми образованиями обеспечивает нормальное развитие плода в период его внутриутробной жизни.
У птиц, рептилий и Примитивных млекопитающих к внезародышевым органам относится Сероза, которая располагается между скорлупой яйца и амнионом.
Она состоит из эпителия, источником развития которого является внезародышевая эктодерма, и соединительнотканного слоя, производного париетального листка спланхнотома внезародышевой мезодермы.
Функции серозы: участие в газообмене и переносе ионов кальция из скорлупы к телу зародыша. Для эпителиоцитов серозы характерно наличие на свободной их поверхности микроворсинок, а в цитоплазме — большого количества митохондрий.
[attention type=red]Полагают, что эпителиоциты вырабатывают хлориды, преобразующиеся в соляную кислоту, которая способствует растворению солей кальция скорлупы для дальнейшего их транспорта к зародышу.
[/attention]Источник: https://veterinarua.ru/embriologiya/103-platsenta.html
Аномалии плаценты
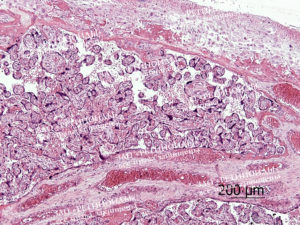
Аномалии плаценты – это нарушения нормальной локализации, прикрепления или формы последа. Могут протекать бессимптомно, характеризоваться признаками фетоплацентарной недостаточности со второго триместра беременности, проявляться угрозой преждевременных родов или кровотечением.
Диагностика проводится по данным УЗИ, фетометрии и кардиотокографии плода. Специфическое лечение не разработано. Терапия направлена на поддержание кровотока, устранение признаков гипоксии и пролонгирование беременности.
По показаниям после родов проводится ручное отделение плаценты, гистерэктомия.
Аномалии плаценты встречаются с различной частотой. Низкая плацентация, предлежание плаценты в третьем триместре наблюдается у 3% беременных.
Плотное прикрепление последа, приращение к миометрию чаще встречается у беременных с рубцами на матке, перенесших большое количество абортов и выскабливаний, с высоким паритетом родов.
За последние десятилетия отмечается увеличение количества приращений последа в 50 раз, что связывают с ростом показаний для кесарева сечения. Аномалии плаценты ведут к повышению частоты кровотечений в последовом и послеродовом периоде, осложнениям со стороны плода.
Аномалии плаценты
Аномалии плаценты возникают как результат компенсаторно-приспособительных реакций при патологических состояниях эндометрия и миометрия. Врастание, низкая плацентация и изменение формы происходят по одним и тем же причинам. Чаще всего развитие аномалии наблюдается при наличии следующих предрасполагающих факторов:
- Патология эндометрия. Воспалительные заболевания в анамнезе, частые аборты потенцируют дистрофические изменения слизистой оболочки, нарушение рецептивных свойств эндометрия. Бластоциста в поиске оптимального места имплантации может спуститься из дна матки в нижний сегмент, а плацента – плотно прикрепиться.
- Дистрофические изменения в матке. При миоме отмечаются нарушения кровотока, провоцирующие глубокое проникновение ворсин хориона. У женщин после кесарева сечения в месте рубца образуется неполноценный базальный слой слизистой, что приводит к глубокому врастанию плаценты. Если из-за недостатка питания происходит гибель части ворсин хориона, формируется двудолевой послед.
- Чрезмерная активность хориона. Глубокое врастание ворсин связывают с выделением зародышем большого количества хорионического гонадотропина. Повышение уровня гормона в первом триместре может быть связано с хромосомными аномалиями плода, в норме наблюдается при беременности двойней.
- Гормональные нарушения. Рост ворсин хориона сдерживается эстрогенами. При гормональной недостаточности происходит их врастание в мышечный слой матки и формирование приращения плаценты.
- Kiss1-ген. Открыт в 1999 году, выявляется во многих злокачественных опухолях, а также клетках синцитиотрофобласта. Ген стимулирует глубокую инвазию клеток синцитио- и цитотрофобласта в миометрий. Активность гена возрастает при использовании прогестагенов для сохранения беременности на ранних сроках.
Аномалии плаценты являются результатам патологий матки, возникших до наступления беременности. Воспалительные процессы и дистрофические изменения приводят к недостаточной васкуляризации отдельных участков децидуальной оболочки.
Это вызывает гибель некоторых ворсин хориона на раннем сроке вынашивания. Формируются участки истончения плаценты и различные дефекты. При полной гибели ворсинчатого хориона образуются очаги без плацентарной ткани (окончатая плацента).
При наличии уходящих в сторону сосудов выявляется добавочная долька, которая располагается на отдалении от края детского места.
В маточном дне кровоток усилен за счет ветвей яичниковой артерии.
Но в случаях, когда бластоциста имплантируется в нижнем сегменте, она испытывает дефицит кровоснабжения, что потенцирует глубокую инвазию ворсин хориона в миометрий, поэтому низкая плацентация может сопровождаться врастанием плаценты.
Иногда предлежание связано с чрезмерным увеличением размеров последа при многоплодной беременности. При гистологическом исследовании отмечаются преждевременные инволюционно-атрофические изменения, вызванные недостаточным кровотоком и перерастяжением нижнего сегмента.
Единая классификация аномалий последа не разработана. Патологию условно разделяют на три типа, которые связаны между собой патогенетически. Из-за общего механизма развития различные аномалии могут сочетаться, что ухудшает прогноз и течение беременности. Специалисты в сфере акушерства выделяют следующие варианты аномалий плаценты:
- Нарушения локализации. Включают низкую плацентацию и предлежание плаценты. Полное предлежание диагностируется в 12 недель, практически не устраняется самостоятельно. Низкая плацентация к 3 триместру может сменяться нормальным прикреплением из-за увеличения объема матки и миграции плаценты.
- Аномалии прикрепления. Различают плотное прикрепление и приращение плаценты. Редко наблюдается сквозное прорастание с инвазией хориона в соседние органы. Также оно может быть диффузным (от стенки матки не отделяется все плодное место) или очаговым (врастание происходит на определенном участке).
- Аномалии формы. Плацента, состоящая из двух частей, называется двудолевой. При избыточном истончении диагностируется пленчатый тип. Поясной вид характеризуется образованием по краю плодного места вала, который является участком круговой отслойки или воспаления с отложением гиалина.
Данное состояние не всегда сопровождается клиническими симптомами. При двудолевой и окончатой разновидности плодного места, а также добавочной дольке признаки патологии во время беременности отсутствуют, сложности возникают в родах.
Добавочная долька может отрываться и сохраняться в полости матки. Определяется гипотония, осложняющаяся кровотечением в раннем послеродовом периоде. Кровотечение в третьем периоде родов развивается при плотном прикреплении плаценты.
Признаки отделения последа отсутствуют, а приемы, ускоряющие этот процесс, оказываются неэффективными.
Низкая плацентация сопровождается симптомами угрозы прерывания. Женщина периодически ощущает тянущие боли внизу живота, повышается тонус матки.
При полном предлежании со 2 триместра наблюдаются периодические мажущие, иногда умеренные кровянистые выделения из влагалища.
Опасность представляет массивное кровотечение, которое быстро приводит к острой гипоксии плода и геморрагическому шоку у беременной.
[attention type=green]Патологии последа иногда провоцируют развитие плацентарной недостаточности и хроническую гипоксию плода. Ребенок отстает в росте, рождается с низким весом, хуже переносит период адаптации.
[/attention]Кровотечение при предлежании плаценты может начаться на любом сроке беременности. При несвоевременной помощи оно становится причиной внутриутробной гибели плода, а у матери возникает геморрагический шок и ДВС-синдром.
Иногда аномалии прикрепления становятся показанием для экстирпации матки.
Скрининговое УЗИ-обследование проводится в 11 недель беременности, методика позволяет выявить первые признаки аномалии. Результаты повторного обязательного исследования в 21 и 32-34 недели указывают на прогрессирование патологии или уменьшение ее проявлений. Диагностика состояния проводится акушером-гинекологом и базируется на данных следующих методов:
- Физикальный осмотр. При фетоплацентарной дисфункции может определяться несоответствие размера живота сроку гестации. На предлежание плаценты указывает мягкая губчатая ткань над цервиксом. При осмотре в зеркалах могут обнаруживаться сгустки крови или жидкие выделения, которые являются признаком кровотечения.
- УЗИ матки. Патологическое расположение диагностируется уже в конце 1 триместра, но подтверждается только при последнем исследовании в 3 триместре. На полное предлежание указывает расположение последа сразу над внутренним зевом шейки. Нарушения прикрепления определяются по аномальному лакунарному кровотоку в толще миометрия.
- Фетометрия плода. Исследуется размер частей тела плода при помощи УЗИ. Недостаточность фетоплацентарного комплекса проявляется в отставании длины бедренной кости, плеча, копчико-теменного размера и головы. Может уменьшаться окружность живота. Параметры могут уменьшаться равномерно (симметричный тип задержки развития) или неравномерно (асимметричный тип).
- Кардиотокография. Оценивается сердечный ритм плода, его изменения при шевелении, маточных сокращениях. При хронической гипоксии снижается базальный ритм, количество акцелераций, увеличивается число децелераций, становится низкой вариабельность. Тяжесть гипоксии оценивается по балльной системе.
Повлиять на аномалии локализации, формы или прикрепления медикаментозными или другими способами невозможно, поэтому лечение направлено на пролонгирование беременности, выбор оптимального срока и метода родоразрешения. Необходимо обеспечить улучшение питания плода и минимизировать последствия гипоксии. Аномалии прикрепления требуют экстренной хирургической помощи.
Консервативная терапия
При патологической локализации, выявленной на первом скрининговом УЗИ, применяются медикаментозные средства, улучшающие плацентарный кровоток.
При повышении тонуса матки проводится токолитическая терапия раствором магнезии, назначается курс витамина В6 в сочетании с магнием.
Мажущие выделения из половых путей при предлежании детского места являются показанием для экстренной госпитализации в отделение патологии беременных.
Консервативная терапия после родов может применяться при приращении последа, которое не удалось устранить ручным способом. Обязательным условием для медикаментозного лечения является отсутствие кровотечения.
Используют цитостатики из группы антиметаболитов и ингибиторов фолиевой кислоты. Лекарственные средства вызывают самостоятельную резорбцию последа и позволяют сохранить матку, но не влияют на показатели гемостаза.
Хирургическое лечение
Хирургическая помощь необходима при таких аномалиях, как кровотечение, вызванное предлежанием плаценты, плотное прикрепление или истинное приращение, гипотоническое кровотечение при добавочной дольке. Предлежание, сопровождающееся кровотечением, является показанием для экстренного кесарева сечения вне зависимости от срока гестации. В остальных случаях применяются следующие методы:
- Ручное отделение последа. Используется при отсутствии признаков самостоятельного отделения, а также при гипотонии матки и кровотечении в последнем периоде родов. Манипуляция проводится под общей анестезией в родовом зале в присутствии анестезиолога-реаниматолога.
- Оперативное удаление плаценты. После предварительного лигирования сосудов матки, эмболизации маточных артерий или наложения компрессионных швов на матку плацента отделяется от стенки. Деваскуляризация матки позволяет избежать массивного кровотечения.
- Гистерэктомия. При неудачных попытках отделения последа с аномалиями прикрепления и продолжающемся кровотечении решается вопрос об удалении матки с сохранением придатков. Вмешательство проводится под эндотрахеальным наркозом.
Аномалии формы детского места редко ухудшают прогноз течения беременности, иногда диагностируются случайно после родов. При аномалии прикрепления необходимо врачебное наблюдение для предупреждения осложнений.
Профилактика заключается в отказе от абортов или использовании медикаментозных способов прерывания беременности. Женщинам рекомендуется применять барьерные методы контрацепции для защиты от инфекций, своевременно лечить воспаление половых органов.
Кесарево сечение следует проводить строго по показаниям.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gynaecology/placental-malformation
Результаты гистологии после замершей беременности: расшифровка от гинеколога
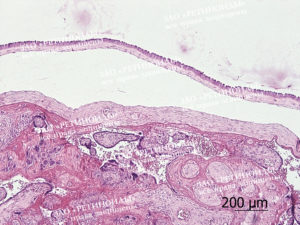
После чистки полости матки остаются образцы тканей, которые необходимо исследовать. Результаты гистологии после замершей беременности позволяют предположить причины прерывания и выстроить дальнейшую тактику, чтобы избежать последующих осложнений. Чаще всего при помощи гистологии определяют инфекционные причины, но иногда находят другие изменения в морфологическом строении тканей.
Гистология эмбриона после замершей беременности позволяет провести исследование тканей эндометрия, чтобы обнаружить в них изменения, характерные для различных патологических состояний:
- инфекция полости матки;
- хромосомные аномалии;
- гормональные нарушения, в том числе – сахарный диабет.
Аномалии анатомического развития матки определяются при помощи УЗИ или гистероскопии, гистологическое исследование дает понятие о строении клеток, расположении сосудов и слоях тканей.
В биопсии эндометрия можно увидеть признаки воспалительной реакции или изменения в строении отдельных тканей зародыша, по которым можно косвенно судить о хромосомных аномалиях эмбриона.
Но точно установить кариотип по гистологии невозможно, для этого проводится кариотипирование.
Гистология после замершей беременности: расшифровка результатов
По результатам гистологии после выскабливания замершей беременности врач может назначить дообследование или лечение. Чаще всего требуются дополнительные анализы, которые подтвердят биопсию. К ним относятся:
- исследование гормонального фона будущей мамы – анализы на эстрогены, прогестерон, тестостерон, ФСГ, ЛГ, кортизол, пролактин и другие гормоны;
- обследование на TORCH-инфекцию;
- спермограмма для супруга;
- иммунограмма для установления иммунного статуса.
Расшифровку результатов гистологии плода после замершей беременности может дать лечащий врач, самостоятельно разобраться в патологоанатомических терминах сложно.
Чтобы понять написанное в заключении патологоанатома, необходимо понять, как выглядит нормальный эндометрий во время беременности.
До имплантации эмбриона под действием прогестерона происходит разрастание спиральных артерий с толще эндометрия. Они необходимы для питания будущего зародыша. После имплантации в эндометрий плодного яйца, происходят морфологические изменения.
в соединительной ткани увеличиваются клетки-фибробласты, они приобретают способность синтезировать белок. Такие клетки называют децидуальными, а эпителий с ними в составе – децидуальной (или отпадающей) оболочкой.
В зависимости от локализации оболочки, выделяют несколько ее типов:
- базальная – между эмбрионом и миометрием;
- капсульная – между зародышем и просветом матки;
- париетальная, или пристеночная – остальной промежуток между первыми двумя.
Хорион – это зачаток плаценты, который соединяет зародыш с сосудами стенки матки и обеспечивает питание. В гистологии децидуальная ткань ворсины хориона означает участок оболочки, в котором должна была сформироваться плацента.
Трофобласт — это клетки, которые обеспечивают питание зародыша на ранних этапах развития.
Они выделяют протеолитические ферменты, которые помогают растворять ткани эндомтерия и имплантироваться зародышу.
[attention type=yellow]В гистологии измененная децидуальная ткань с клетками трофобласта говорит, что нарушение развития эмбриона произошло на ранних этапах, что не позволило ему нормально прикрепиться в полости матки.
[/attention]Спиральные артерии с гестационной перестройкой являются признаком начала формирования плаценты. Такое заключение характерно для беременности после 5 недели. Но характер изменений в сосудах может быть разным.
При неполной перестройке в соответствии со сроком это может стать причиной прерывания беременности. Исследования показали, что при сохранении такой беременности высок шанс развития гестоза в начале 2 триместра.
Ворсины хориона могут трансформироваться в пузырьки с жидкостью – цисты. Такое состояние в гистологии отображается как частичный простой пузырный занос. Его нельзя назвать полноценной беременностью.
Состояние характеризуется тяжелым токсикозом и риском массивного кровотечения. Плод погибает еще на ранних этапах, поэтому в матке развиваются только патологически измененные ткани трофобласта.
Причины патологии связаны с:
- хромосомными аномалиями;
- влиянием вирусов;
- гипоэстрогенией;
- многократными абортами;
- молодым возрастом будущей мамы;
- возрастом после 35 лет.
В этом состоянии также наблюдается нарушение созревания и дифференцировки ворсин хориона, что может быть косвенным признаком хромосомных отклонений в развитии зародыша.
Эндометрит в гистологии после чистки замершей беременности
Хронический эндометрит является одной из основных причин замершей беременности в малом сроке. При повторяющихся анэмбриониях с ним связано до 63% патологии беременности. Для тканей эндометрия характерны воспалительные изменения, которые затрагивают разные слои.
Очаговый продуктивный децидуит говорит о выраженной воспалительной реакции, которая затронула формирующуюся оболочку зародыша. В тканях эндометрия иногда заметно формирование микротромбов и выраженной воспалительной инфильтрации.
Основными морфологическими признаками эндометрита являются:
- диффузная лимфоцитарная инфильтрация с примесью нейтрофилов, полиморфноядерных клеток, гистиоцитов, плазматических клеток;
- продуктивный базальный децидуит, плазматические клетки в строме эндометрия;
- фиброз стромы в очаговой или диффузной форме;
- склеротические изменения в спиральных артериях;
- в хорионе нарушен рост сосудов, есть признаки дистрофии, фиброза;
- гипоплазия или некротические изменения в ворсинах хориона;
- децидуальная ткань с очаговой микроморфологической инфильтрацией;
- сладж-синдром эритроцитов в сосудах формирующегося межворсинчатого пространства.
Все эти изменения говорят в пользу хронического воспаления эндометрия, которое станет препятствием для последующего зачатия. Поэтому женщинам с подобным гистологическим заключением необходимо установить тип инфекции и подобрать соответствующее лечение. Это увеличит шансы успешного зачатия и снизит риски осложнений беременности на более поздних сроках.
Виллузит и интервиллузит плаценты в гистологии после замершей беременности
Исследование тканей, полученных после выскабливания, является обязательным этапом диагностики после потери плода. После замершей беременности в гистологи плаценты часто выявляется виллузит и интервиллузит. Что означают эти понятия?
Замершая беременность является следствием хромосомных аномалий плода или хронического эндометрита. Остальные причины невынашивания выявляются реже. Воспаление хориона, а в более позднем сроке – плаценты, может иметь разную локализацию.
- Ворсина хориона (лат. villus) может воспаляться изолированно, тогда выявляют виллузит.
- При воспалении межворсинчатого пространства в гистологии записывают интервиллузит плаценты.
- Поражение базальной пластинки описывается как базальный децидуит.
- Продуктивный хориодецидуит – это вовлечение хориальной пластинки.
Гистологические определения отличаются в зависимости от типа клеточной реакции, состояния сосудов. В заключении гистолога можно увидеть следующие описания материала:
- продуктивный интервиллузит – это значит, что между ворсинами хориона преобладают макрофаги, плазматические клетки, при поражении вирусами преобладают макрофаги, моноциты, при некрозе ворсин наблюдаются деструктивные изменения;
- субхориальный интервиллузит плаценты – воспалительная реакция, которая говорит о восходящем инфицировании, проявляется в виде большого скопления лейкоцитов (краевое стояние) в межворсинчатом пространстве;
- гнойный субхориальный интервиллузит – бактериальное поражение с присутствием большого количества полиморфноядерных лейкоцитов.
Патологические изменения могут проявляться в децидуальной мембране. Тогда говорят об очаговом экссудативном децидуите, сочетающемся с виллузитом. Экссудат может иметь разный характер:
- серозный;
- фибринозный;
- гнойный;
- гнилостный;
- геморрагический;
- катаральный;
- смешанный.
Иногда наблюдаются скопления эритроцитов, которые говорят о кровоизлиянии и очаговом серозном децидуите.
Причиной очагового продуктивного виллузита в плаценте является инфицирование. Возбудители проникают восходящим путем из влагалища или уже находятся в матке на момент зачатия при хроническом эндометрите. В зависимости от типа инфекции преобладают определенные клеточные реакции.
При интервиллузите париетальном и базальном децидуите выявляются микробные ассоциации с бактериями разного типа. Это может быть условно-патогенная неспецифическая флора:
- стафилококки;
- кишечная палочка;
- пневмококки;
- энтеробактер;
- стрептококки;
- клебсиелла;
- кандиды.
При крупноочаговом хроническом продуктивном интервиллузите воспаление наблюдается в большом количестве ворсин, для такого заключения гистолога необходимо, чтобы в реакцию было вовлечено более 10 ворсин. Причиной поражения в этом случае чаще выступают различные типы вирусов:
- цитомегаловирус;
- простой герпес;
- краснуха;
- варицелла зостер (тип герпесвируса).
Реже причиной становятся токсоплазмы и спирохеты (возбудитель сифилиса). При микотическом поражении хронический интервиллузит протекает без продуктивного виллузита. Аналогичные изменения появляются при инфицировании хламидиями, простейшими, риккетсиями, вирусом кори и Эпштейна-Барр.
При этом микроорганизмы проникают в полость матки не только восходящим, но и гематогенным путем. Хроническое воспаление, вызванное бактериями или вирусами, не позволит нормально развиваться эмбриону, его нужно лечить.
Может потребоваться дополнительное обследование (микробиологическое, ПЦР-диагностика), чтобы точно установить тип инфекции и подобрать соответствующие препараты.
[attention type=red]Гистологическая терминология часто тяжело расшифровывается, поэтому самостоятельно оценить результаты исследования невозможно. Чтобы исключить ошибки и выбрать правильную тактику для планирования следующей беременности, лечащий врач должен знать заключение патологоанатомов.
[/attention]Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/gistologiya-posle-zamershey-beremennosti
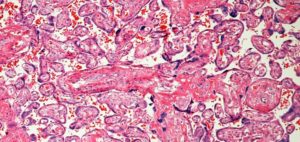
Плацента после родов: что делают с последом в роддоме и можно ли его забрать?
Большинство современных будущих мам очень тщательно изучают все особенности предстоящих родов. Они заранее подбирают роддом и врача-гинеколога, способ родоразрешения, выясняют необходимость стимуляции, обезболивания и возможность сохранения стволовых клеток. Особенно щепетильные мамочки интересуются вопросом о дальнейшей «судьбе» такого органа, как плацента.
Что такое плацента, как выглядит после родов?
Плацента – это временный орган, который формируется в организме женщины только в период вынашивания ребенка для его иммунологической защиты от внешних воздействий, выработки гормонов, обеспечения нормального развития, газообмена (дыхания), питания и устранения веществ, переработанных плодом. Ее еще иногда называют «детское место» из-за той важной роли, которую она играет в жизнеобеспечении будущего ребенка.
Внешне плацента представляет собой гладкую бордово-голубоватую лепешку размером в 15–30 сантиметров и весом в 500–600 грамм, состоящую из 8 слоев и вытянутых пустот, наполненных кровью, из-за чего она напоминает печень.
Плацента вместе с пуповиной и плодными оболочками самостоятельно изгоняется организмом роженицы через 5–40 минут после рождения малыша.
Врач-гинеколог и акушер наблюдают за этим процессом и в случае каких-либо затруднений вручную помогают женщине избавиться от детского места.
Зачем в роддоме забирают плаценту и что с ней делают?
После рождения здорового малыша части детского места уже не нужны ни ребенку, ни матери, поэтому в родильных домах врачи не обсуждают с роженицей вопрос о том, куда девают плаценту. Однако некоторые современные мамы придают большое значение роли детского места в дальнейшей жизни ребенка, поэтому интересуются тем, что и зачем с ним делают после извлечения из организма.
Осмотр последа
Плаценту тщательно осматривают, чтобы не допустить оставления ее частей в матке. Процедура происходит следующим образом: пуповина и оболочки выкладываются на металлический поднос и тщательно осматриваются на предмет отделения небольших кусочков или обрыва сосудов с обеих сторон (материнской и плодовой).
Гистология плаценты
Гистологическое исследование назначается врачом только в тех случаях, когда необходимо выяснить причину возникших проблем:
- мертворожденный ребенок;
- недоношенный или маловесный малыш;
- осложнения во время родов;
- патологии у малыша.
Плацента доставляется в лабораторию для гистологии в максимально краткие сроки без повреждения, заморозки и фиксации в формалине. Лаборант оценивает все части плаценты – ворсинки хориона (терминальные, промежуточные, стволовые), синцитио-капиллярные мембраны, узелки, фибриноид, пластины (хоральную и базальную) и соли кальция.
Утилизация детского места
В обычной практике родильных домов, где женщины не заявляют свое право на получение последа, проводится его утилизация в соответствии с правилами медицинского учреждения об отходах биоматериала.
Плацента, пуповина и другие оболочки сразу после родов складываются в пластиковый пакет и уничтожаются по той технологии, которая определена правилами конкретного роддома (кремация, захоронение на специальном полигоне).
Можно ли забрать плаценту после родов?
Роженица, которая планирует после родов забирать послед, должна заранее согласовать этот вопрос с врачом и узнать, предоставляет ли медицинское учреждение, выбранное для родоразрешения, такую возможность. Послед считается биологической тканью, принадлежащей женщине, однако медицинские работники могут отказать ей в получении плаценты, если это предполагают правила роддома.
Возможно ли продать послед?
Забрав детское место, женщина вправе решить каким образом с ним поступить. Существует несколько вариантов использования плаценты:
- съесть в соответствии с традициями древних народов, считавших, что это придает новоиспеченной матери дополнительные силы;
- закапсулировать или изготовить таблетки, обладающие иммуномодулирующим действием;
- закопать возле дома и посадить там дерево;
- засушить и оставить на память (из нее также делают предметы интерьера);
- отдать ее для забора стволовых клеток и их хранения на случай онкологического заболевания;
- продать фармакологической компании.
Плацента без патологий и инфекции обладает множеством веществ, полезных для здоровья – гаммаглобулин, гемоглобин, гонадотропин, интерфероны, окситоцин, простагландин и другие, поэтому существует мнение, что медицинские работники не утилизируют детское место, а продают в лаборатории, где изготавливают косметические средства и медицинские препараты. Однако такое мнение ошибочно, потому что существует множество более дешевых синтетических аналогов этих полезных веществ, а их выделение из детского места – весьма дорогостоящее мероприятие.
Мать может предположить, что продаст плаценту самостоятельно, но эта процедура связана со множеством нюансов, один из которых свежесть. Плацента пригодна для дальнейшего использования в течение 48 часов, поэтому только что родившая женщина вряд ли будет иметь возможность «торговать» детским местом. К тому же российское законодательство не поощряет торговлю человеческими органами и тканями.
Источник: https://www.OldLekar.ru/rody/posle/placenta-posle.html