9 этапов оплодотворения яйцеклетки
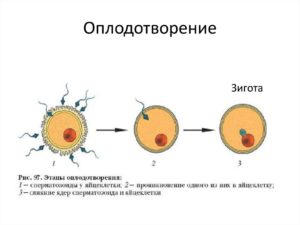
Оплодотворение яйцеклетки – удивительный процесс, который изучается специалистами всего мира уже долгие годы. Мы знаем все этапы, которые проходят половые клетки перед и после заветной встречи.
В момент оплодотворения из родительских клеток образуется нечто новое, соединяющее в себе генетическую информацию от матери и отца.
Этой микроскопической уникальной клетке в будущем суждено стать полноценным человеком.
Что нужно для оплодотворения
Успешность оплодотворения зависит от множества факторов. Этому процессу предшествуют сотни других, не менее важных. Зачатие не произойдет, если нарушен процесс созревания и перемещения половых клеток: сперматозоидов и яйцеклеток.
Продвижение сперматозоидов к яйцеклетке
С момента семяизвержения до встречи половых клеток проходит от 3 до 6 часов. Сперматозоиды постоянно двигаются, продвигаясь к месту контакта с яйцеклеткой.
Женский организм устроен так, что половые клетки мужчины встречают на этом пути много препятствий, задуманных природой в качестве защитного механизма.
Таким образом отсеиваются слабые сперматозоиды, которые потенциально опасны и не подходят для формирования новой жизни.
[attention type=yellow]Во время одного полового акта во влагалище попадает до 300 миллионов сперматозоидов, но только один достигнет цели. Миллионы мужских половых клеток погибают на пути к яйцеклетке и непосредственно рядом с ней.
[/attention]Большинство клеток почти сразу после семяизвержения вытекает вместе со спермой. Огромное количество сперматозоидов гибнет во влагалище и цервикальной слизи шейки матки.
Некоторое количество сперматозоидов застревает в складках шейки матки, однако они становятся резервом на тот случай, если первая группа клеток не достигнет ооцита.
Примечательно, что эти застрявшие сперматозоиды являются причиной беременности до овуляции. Всем известно, что оплодотворение становится возможным только после овуляции, но шансы забеременеть есть в любой день цикла.
Когда половой акт осуществляется до момента выхода яйцеклетки, эти застрявшие сперматозоиды дожидаются овуляции и продолжают путь к половой клетке.
Сперматозоиды могут оставаться «в живых» до 7 суток, поэтому риск забеременеть сохраняется до и после овуляции.
Поскольку сперматозоиды не знакомы иммунной системе женщины, она принимает их за чужеродные элементы и уничтожает. При излишней активности иммунитета женщины можно говорить об иммунологической несовместимости, что может стать причиной бесплодия у пары.
Выжившие после атаки иммунитета сперматозоиды продвигаются в маточные трубы. Контакт со слабощелочной слизью шеечного канала провоцирует повышение активности сперматозоидов, они начинают продвигаться быстрее.
[attention type=red]Мышечные сокращения помогают сперматозоидам передвигаться внутри матки. Одна часть попадает в фаллопиеву трубу, а другая – в маточную, где находится яйцеклетка.
[/attention]В трубе сперматозоиды должны противостоять току жидкости, а некоторые клетки задерживаются ворсинками слизистой.
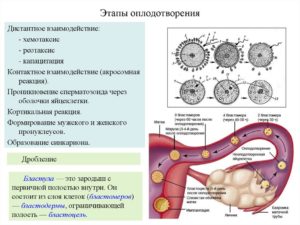
На этом этапе в верхних отделах тракта запускаются реакции, провоцирующие капацитацию (дозревание) сперматозоидов. За это ответственны определенные биохимические вещества. Вследствие капацитации мембрана головки спермия меняется, происходит подготовка к проникновению в яйцеклетку. Сперматозоиды становятся гиперактивными.
Созревание и продвижение яйцеклетки
Вне зависимости от длины цикла у конкретной женщины, за 14 дней до менструации происходит овуляция. При стандартном цикле длительностью 27-28 дней выход яйцеклетки из фолликула приходится на середину.
Примечательно, что длина цикла у разных женщин отличается и может достигать 45 и более дней. По этой причине специалисты рекомендуют подсчитывать день овуляции ориентируясь на предполагаемое начало менструации.
От этой даты нужно отсчитать две недели.
Сроки оплодотворения:
- За 14 дней до менструации яйцеклетка выходит из фолликула. Случается овуляция. В этот период риск забеременеть наиболее велик.
- В течение 12-24 часов после овуляции сперматозоид может оплодотворить яйцеклетку. Этот период называют окном фертильности.
Через сутки после овуляции яйцеклетка погибает, но это время может сокращаться в зависимости от многих факторов.
- Если половой акт произошел после выхода яйцеклетки из фолликула, для оплодотворения требуется всего 1-2 часа.
За это время сперматозоиды преодолевают 17-20 см от влагалища до маточных труб, учитывая все препятствия.
- Если соитие произошло до овуляции, оплодотворение возможно в течение недели.
Примечательно, что сперматозоиды с Y-хромосомой быстрее, но живут 1-2 дня, а клетки с X-хромосомой медленные, но могут противостоять негативному влиянию среды в течение недели. На этом факте основаны многие методики зачатия ребенка определенного пола.
Овуляция – маленький взрыв фолликула. Яйцеклетка и жидкость, в которой созревал ооцит, попадают в брюшную полость. «Бахрома» фаллопиевых труб включает реснитчатый эпителий, который однонаправленно продвигает яйцеклетку на выход из яичника. Эти реснички активизируются под воздействием эстрогенов – гормонов, выделяемых яичниками после овуляции.
В этот период яйцеклетка окружена кумулюсными клетками, которые формируют лучистый венец. Этот венец содержит фолликулярные клетки и является вторичной оболочкой яйцеклетки. Он становится препятствием для сперматозоида при непосредственном оплодотворении.
Слияние гамет
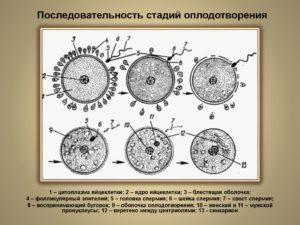
Непосредственное оплодотворение происходит в маточной трубе, ближе к яичнику. Этого этапа пути достигают десятки спермиев из сотен миллионов: самые сильные, выносливые и активные сперматозоиды. Оплодотворяет яйцеклетку только один, а остальные помогают ему проникнуть внутрь клетки и погибают.
Самые активные проникают через лучистый венец и крепятся к рецепторам на наружной – блестящей – оболочке яйцеклетки. Спермии выделяют протеолитические ферменты, растворяющие белковую оболочку. Это ослабляет защитный слой яйцеклетки, чтобы один спермий мог проникнуть внутрь.
Внешняя оболочка защищает внутреннюю мембрану. Сперматозоид, который первым достиг этой мембраны, крепится к ней, и половые клетки сливаются за считанные минуты.
«Поглощение» спермия яйцеклеткой запускает цепочку реакций, которые вызывают изменения в ее оболочке. Другие сперматозоиды больше не могут прикрепиться, дополнительно яйцеклетка выделяет вещества для их отталкивания.
Слившись с первым сперматозоидом, яйцеклетка становится непроницаема для других.
Едва сперматозоид проник в яйцеклетку, в организме женщины запускаются механизмы, оповещающие другие системы об оплодотворении. Работа органов перестраивается так, чтобы сохранять жизнедеятельность зародыша. Поскольку организм может начать принимать оплодотворенную яйцеклетку за инородное образование, иммунитет ослабевает и не может вызвать отторжение плода.
Формирование нового генома
В сперматозоиде генетическая информация упакована плотно. Она начинает раскрываться только внутри яйцеклетки, вокруг формируется пронуклеус – предшественник ядра зиготы. В пронуклеусе генетический материал перестраивается, образуя 23 хромосомы. Примечательно, что генетический материал от матери заканчивает формироваться только в процессе оплодотворения.
Микротрубочки сближают два пронуклеуса. Наборы хромосом объединяются, образуется уникальный генетический код. Он содержит информацию о сотне характеристик, которыми будет обладать будущий человек: от цвета глаз до черт характера. Эти характеристики во многом зависят от наследственной информации, передаваемой из поколения в поколение, но также создаются уникальные «блоки».
Оплодотворение яйцеклетки по этапам
- Сперматозоиды «нападают» на яйцеклетку. Они бьют ее хвостами, чтобы вызывать ее вращение.
- Внутрь яйцеклетки проникает сперматозоид.
- Слияние отцовской и материнской хромосом, формирование новой генетической программы. После этого оплодотворенную яйцеклетку называют зиготой.
- Спустя 30 часов после оплодотворения начинается дробление зиготы. Новые клетки называют бластомерами.
- В первые сутки после зигота делится надвое, затем разделяется на четыре бластомеры.
- На третьи сутки бластомеров становится восемь.
- Четвертый день знаменуется разделением зиготы на шестнадцать клеток.
С этого времени зародыш называют морулой.
- Дробление продолжается, но внутри морулы образуется жидкость. Формируется бластоциста – последняя стадия развития зародыша перед переходом в матку и имплантацией.
- На этом этапе процесс оплодотворения завершается, однако полноценная беременность еще не наступила.
Дальше зигота продвигается по фаллопиевым трубам в матку, имплантируется и начинает развиваться вплоть до родов.
После перехода плодного яйца в матку заканчивается процесс деления, начинается его внедрение в эндометрий.
Место прикрепления эмбриона определяет положение ребенка в животе: при имплантации по задней стенке у женщин живот маленький, а при имплантации по передней – больше.
Внедрение эмбриона в эндометрий запускает множество биохимических процессов, поэтому женщина может испытывать тошноту в этот период, поднимается температура и возникают головные боли. Специфический признак имплантации – кровянистые выделения, свидетельствующие о повреждении стенок матки.
С чего начинается беременность
Первую неделю после оплодотворения зигота находится в фаллопиевых трубах. На седьмой день она начинает опускаться в матку и выискивает место для прикрепления. У здоровой женщины на этом этапе утолщен эндометрий матки, поэтому зигота легко закрепляется без существенного риска отторжения. Недостаточность толщины эндометрия нередко становится причиной женского бесплодия.
В период перемещения из фаллопиевых труб в матку яйцеклетка берет питательные вещества из желтого тела, поэтому образ жизни будущей матери не играет важной роли на данном этапе.
Однако после прикрепления зиготы к эндометрию ситуация меняется: беременная должна пересмотреть образ жизни и питание, ведь теперь развитие плода всецело зависит от ее поведения.
Важно поддерживать нормальное душевное и физическое состояние.
[attention type=green]Зигота зарывается в эндометрий, начинается имплантация. Этот процесс занимает примерно 40 часов: делятся клетки, происходит их внедрение в слизистую и последующее разрастание.
[/attention]Активно образовываются кровеносные сосуды, которые в будущем превратятся в плаценту. Зародышевый узелок начинает формировать тело, а поверхностные клетки те части, которые нужны для развития плода (околоплодный пузырь, плацента, пуповина).
Завершение имплантации знаменует начало периода беременности, то есть вынашивания ребенка.
Амнион или околоплодный пузырь – мешочек с бесцветными околоплодными водами. Они нужны для защиты хрупкого плода от давления стенок матки, скачков температуры, шума и ударов извне. Помимо этого, околоплодные воды поддерживают обмен веществ.
Плацента является уникальным органом. Он обеспечивает плод всем необходимым для роста, развития и жизнедеятельности. На определенном этапе плацента выполняет функции легких, почек и пищеварения, а также образует гормоны и другие элементы, необходимые для полноценного развития ребенка.
Она транспортирует свежую материнскую кровь в пуповинную вену и выводит продукты метаболизма из артерий плода. Плацента – своеобразный фильтр, который защищает плод от вредоносных микроорганизмов и веществ. Пуповина соединяет плод и плаценту. По сосудам внутри нее туда и обратно течет кровь.
3 этапа беременности
Беременность делят на три этапа: формирование тела и органов, чтобы поддерживать жизнеобеспечение плода, настройка систем организма, подготовка к рождению. Несмотря на то, что беременность длится 9 месяцев, в медицине этот период отсчитывают по неделям.
От зарождения до появления новой жизни проходит примерно 40 недель, что равняется 10 лунным месяцам (из расчета 28 дней цикла). Поэтому календарь беременности состоит из 10 месяцев. Отслеживать изменения, происходящие в организме беременной, легче именно по такому календарю.
Беременная точно знает, на какой неделе ей нужно сдавать анализы и проходить УЗИ.
Как повысить шансы на успешное зачатие
Самый благоприятный период для зачатия – двое суток после овуляции. Однако если учитывать жизнеспособность сперматозоидов в течение 5 дней, активные занятия сексом нужно начинать за 3-4 дня до овуляции. Сперматозоиды уже будут «ждать» яйцеклетку в брюшной полости и маточных трубах.
Точно определить день овуляции можно по базальной температуре, но опираться на такой календарь нужно только после 6 месяцев регулярных измерений. В лабораторных условиях определить овуляцию могут по моче и слюне.
Если менструальный цикл женщины составляет стандартно 28 дней, для успешного зачатия нужно заниматься сексом в 10-18 дни цикла (желательно через день, когда первый день цикла – день менструации). Не стоит относиться к зачатию слишком педантично, в этом вопросе главное удовольствие и расслабленность.
Несмотря на то, что частые эякуляции сокращают объем семенной жидкости, регулярный секс является залогом хорошей подвижности сперматозоидов. Поэтому для успешного оплодотворения достаточно заниматься сексом через день. Ежедневные соития гарантируют зачатие на 25%, в то время как один половой акт в неделю снижает шансы до 10%.
Женщина способна повысить вероятность зачатия, если сразу после секса полежит на боку или поднимет таз.
Однако нужно учитывать особенности строения матки: при загибе лучше лежать на животе, чуть наклонившись, а при двурогой форме поднимать таз. Главное, чтобы сперма не вытекала из влагалища.
[attention type=yellow]После полового акта нельзя использовать средства гигиены и спринцеваться, поскольку это может изменить pH влагалища и повлиять на сперматозоиды.
[/attention]Если партнеры испытывают трудности с зачатием, можно обратиться в клинику и при помощи диагностической аппаратуры точно отследить созревание фолликула и время выхода яйцеклетки. Для этих целей подходит безвредная и безболезненная ультразвуковая диагностика.
Нужно понимать, что оплодотворение яйцеклетки – еще не беременность. Об успешном зачатии можно говорить лишь после того, как зародыш достигнет матки и углубится в эндометрий. От оплодотворения яйцеклетки до беременности проходит неделя. Это время нужно для того, чтобы запустились механизмы, не позволяющие имплантироваться зиготе с неправильным набором хромосом. Такое возможно, но чаще всего «поломанные» зиготы погибают до или сразу после имплантации. Они выходят вместе с менструальными выделениями, поэтому женщина даже не догадывается о том, какие процессы происходили в ее организме. Потерянной беременностью такие явления, как правило, не называют.
Источник: https://BornInVitro.ru/iskusstvennaya-inseminaciya/oplodotvorenie-yajcekletki/
Перекрестное оплодотворение. Вопрос гинекологу: можно ли забеременеть с одной трубой естественным путем?
Природой задумано так, что для зачатия необходимы маточные трубы.
Но что делать тем женщинам, которым по тем или иным причинам удалили или перевязали их? Многие пациентки задают вопрос гинекологу о том, можно ли забеременеть и родить столь желанного малыша с одной трубой или вовсе без них? К счастью, можно! Конечно, благоприятный исход зависит от многих факторов, и есть некоторые нюансы, о которых поговорим в статье. А еще узнаем, что такое перекрестное оплодотворение и насколько это реально.
Немного об овуляции
Все женщины знают, что менструальный цикл составляет 26-35 дней. Примерно в середине каждого цикла происходит овуляция — выход яйцеклетки из яичника с целью соединиться со сперматозоидом. Если встреча не происходит, женская клетка погибает и вновь начинаются менструации.
Если внимательно прислушаться к своему телу, можно уловить ощущения и признаки овуляции. Большинство женщин отмечают у себя повышение либидо, приподнятое настроение, улучшение состояния кожи, волос и ногтей в этот период.
Но даже если никаких ощущений нет, а вам нужно определить, функционируют ли яичники, вы всегда можете приобрести тест-полоску на овуляцию или воспользоваться методом измерения базальной температуры. На температурной кривой день овуляции обозначается самой низкой отметкой.
Роль фаллопиевых труб в зачатии
Маточные трубы — это своего рода коридоры, в которых после овуляции встречаются яйцеклетка и сперматозоиды. Именно тут в большинстве случаев происходит оплодотворение женской клетки. Расположены трубы по две стороны от матки и соединяются с яичниками. В среднем длина маточных труб не превышает 12 см, а в диаметре не более 5 мм.
Бахромки маточных труб покрывают яичник и буквально вылавливают яйцеклетку. Сначала женская клетка попадает в трубу из яичника и при помощи ворсинок, которые выстилают внутреннюю поверхность труб, перемещается по ней.
Слой эпителия активируется под действием гормона эстрогена, который синтезируется в это время яичниками. Тем самым женская половая клетка целенаправленно движется к выходу.
Навстречу к ней приближаются самые активные сперматозоиды.
После того как слияние прошло успешно, эти самые ворсинки проталкивают уже зиготу в полость матки. Помимо этого, маточные трубы защищают и питают будущий эмбрион на пути к матке.
Показания к удалению маточных труб
К сожалению, в некоторых случаях врачи вынуждены удалить маточные трубы. Исходя из клинической картины пациентки, фаллопиевы трубы могут быть удалены частично или полностью. Рассмотрим случаи, при которых доктор может назначить такую операцию:
Травмы или хирургические вмешательства, при которых трубы были повреждены.
Воспалительные процессы, например, аднексит.
Наличие в трубках спаек, которые невозможно устранить операционным путем.
Замершая беременность.
Естественно, женщины негативно настроены на удаление своих придатков, тем более когда в планах есть рождение ребенка. Но иногда удаление органа — единственно правильное решение для сохранения здоровья и даже жизни женщины.
К счастью, для успешного зачатия достаточно наличия одной трубы. Правда, при этом она должна быть хорошо проходимой и способной обеспечить движение зиготы к матке. Существует ошибочное мнение, что с потерей одного яйцевода шансы женщины забеременеть сокращаются на 50 %. Это в корне не верно, на самом деле, для большинства женщин вероятность стать матерью сокращается всего на 10-20 %.
Для того чтобы определить возможность зачатия, пациентке необходимо проконсультироваться с врачом и пройти соответствующие обследования. Гинеколог обязательно поинтересуется следующими факторами:
Общее состояние здоровья женщины.
Проходимость оставшейся трубки.
Наличие любых заболеваний мочеполовой системы.
Насколько точно соблюдались сроки и рекомендации после удаления маточной трубы.
Психологическая готовность пары стать родителями.
Как видите, забеременеть естественным путем даже в этом случае вполне возможно. Но перед тем, как забеременеть с одной трубой, важно пройти полное обследование и тщательно подготовиться к предстоящему процессу.
Перекрестное оплодотворение: что это такое?
Мы уже говорили, что зачать ребенка при наличии одной трубы можно, но в этом случае подразумевалось, что оба яичника функционируют исправно. Но что если, к примеру, у женщины здоров только левый яичник и имеется только правая маточная труба? Среди представительниц прекрасного пола, у которых в анамнезе удаление придатков, очень популярен термин «перекрестное оплодотворение».
На различных форумах можно встретить десятки отзывов женщин, которые уверяют, что им удалось забеременеть каким-то чудом, ведь яичник находится с одной стороны, а маточная трубка имеется только с другой стороны.
Участницы дискуссий во всех красках рассказывают менее удачливым читательницам о том, как происходит перекрестное оплодотворение, тем самым вселяя надежды на успешное зачатие даже в такой, казалось бы, безвыходной ситуации.
Мнения врачей
На самом деле, термин «перекрестное оплодотворение» не очень нравится гинекологам. Ведь доктора считают, что это выдуманное понятие и такое явление совершенно нормально для здоровой женщины.
То есть маточная труба вполне способна вылавливать яйцеклетку из другого яичника и даже из брюшной полости, вне зависимости от того, где она сама расположена.
Главное, чтобы яйцевод был здоров, а остальное решаемо.
Перекрестное оплодотворение с одной трубой, по мнению врачей, — не что иное, как самое обычное зачатие естественным способом с одной трубой. Не стоит акцентировать внимание на том, с какой стороны именно расположены органы, главное — это правильное функционирование.
Можно ли забеременеть, если трубы непроходимы?
Случается так, что женщина долгое время не может забеременеть, а по анализам и осмотрам видимых причин на то нет. Тогда врач направляет пациентку на ГСГ маточных труб для того, чтобы исключить трубный фактор бесплодия.
Если доктор обнаруживает в яйцеводе спайки или некие образования, то назначается соответствующая терапия или небольшая операция по восстановлению проходимости. Иногда прибегают к пластике, например, когда трубки очень тонкие и не могут пропустить яйцеклетку.
В случаях, когда спаечный процесс зашел далеко, и лечение не дает результата, к сожалению, единственными способами зачать и родить ребенка остаются лабораторные методы.
Не все потеряно
К сожалению, зачать ребенка естественным способом не удастся, если маточные трубы не функционируют или вовсе отсутствуют. Но на помощь желающим иметь детей в таком случае приходит современная медицина. Врачи могут предложить любящей паре ЭКО или ИКСИ.
Процедура ЭКО проводится в лабораторных условиях и может помочь даже тем парам, которым поставлен диагноз бесплодия, как со стороны женщины, так и со стороны мужчины. Расскажем коротко, что собой представляет процедура:
Сначала назначают гормональную поддержку для стимуляции созревания новых яйцеклеток в яичниках.
Созревшие женские половые клетки извлекаются из яичника. Отбираются самые здоровые сперматозоиды.
Половые клетки помещаются в специальный инкубатор, условия которого максимально схожи с маточными трубами.
На 5-6-е сутки эмбрион имплантируется в полость матки.
При благоприятном исходе такая беременность протекает без каких-либо отличий от естественной.
Что касается ИКСИ, процедура в целом во многом схожа с предыдущей, единственное отличие — в ИКСИ еще более тщательно отбирают семенной материал и несколько иная подготовка к слиянию с яйцеклеткой.
Итог
Шансы зачать с одной единственной трубкой и даже без них есть всегда. Как показывает практика, женщины успешно беременеют и рожают здоровых детишек, даже если один из яйцеводов удален или перевязан. Что касается «перекрестного оплодотворения», специалисты считают такое понятие вымышленным и рекомендуют не зацикливаться на том, с какой стороны именно расположены придатки.
Источник: https://FB.ru/article/448733/perekrestnoe-oplodotvorenie-vopros-ginekologu-mojno-li-zaberemenet-s-odnoy-truboy-estestvennyim-putem
Почему не оплодотворяется яйцеклетка?
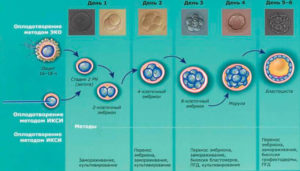
После оплодотворения яйцеклетки, начинается процесс формирования эмбриона. Сначала происходит деление яйцеклетки на 4, а затем на 8, после на 16 клеток и так далее.
Происходит формирование органов будущего малыша. Но не всегда все происходит гладко, бывает, что яйцеклетка не оплодотворяется даже при ЭКО. У многих возникают проблемы с оплодотворением по разным причинам.
О том почему это происходит и пойдет речь далее.
Как происходит оплодотворение?
Рассмотрим как оплодотворяется яйцеклетка. Оплодотворение происходит при попадании сперматозоида в яйцеклетку.
В этот момент начинается выработка специальных ферментов, которые не допустят в яйцеклетку других спермиев. Оплодотворение осуществляется в период овуляции, сам процесс длится около 2-х часов.
Но так как сперматозоиды живут достаточно длительный срок, зачатие может случиться и через несколько дней после полового акта.
Бывали случаи когда оплодотворение произошло на седьмой день после коитуса.
На первоначальном этапе никаких изменений в женском организме не происходит. Определить наступление беременности можно только через две недели, когда начнет меняться гормональный фон или менструация не начнется вовремя. Также при наступлении беременности иногда происходят выделения с кровяными сгустками, похожими на месячные. Это происходит из-за имплантации эмбриона в эпителий матки.
Если яйцеклетка не оплодотворяется за 24 часа после начала овуляции она погибает.
Обязательно посмотрите это интересное видео:
Возможные причины
Проблемы с зачатием случаются достаточно часто, и могут быть вызваны как проблемами с женским, так и с мужским организмом. Поэтому крайне важно понять, почему не происходит оплодотворение яйцеклетки и как этого можно избежать.
Иногда причиной может служить попадание 2-х сперматозоидов в яйцеклетку, в таком случае зачатие не произойдет. Если оплодотворение не произошло, в организме женщины начинается снижение уровня гомона беременности – прогестерона, это служит сигналом для старта менструации.
Другими причинами могут быть непроходимые маточные трубы, в них может скопиться шеечная слизь. Бывает, что в трубах слишком агрессивная среда и яйцеклетка погибает. Еще одной причиной может быть неправильное формирование ооцита. Яичники вообще могут не произвести яйцеклетку.
Некоторые возможные причины:
- Заболевания половых органов.
- Прерывание беременности (аборты).
- Патология яйцеклетки.
- Низкий уровень прогестерона серьезно влияет на оплодотворение.
- Толщина эндометрия не соответствует норме (10-13мм).
При проведении процедуры искусственного оплодотворения (ЭКО) также возможна ситуация при которой яйцеклетка не оплодотворяется. Этому может способствовать ряд факторов:
- генетические мутации, наследственность;
- вовремя не выявленные антиспермальные тела;
- сперматозоид не может сблизится с яйцеклеткой. Рецепторы на ее внешней стороне отсутствуют или их недостаточно;
- перезрелая яйцеклетка (ее оболочка слишком плотная и сперматозоид не может сквозь нее проникнуть внутрь).
Так происходит процесс оплодотворения.
Очень многих женщин интересует вопрос: «Куда девается не оплодотворенная яйцеклетка?». Если оплодотворение не произошло яйцеклетка направляется в матке, где растворяется. Нормализуется гормональный фон, начинается менструальное кровотечение.
Второстепенные причины
Врачи репродуктологи выделяют факторы которые косвенно могут препятствовать оплодотворению, вот некоторые из них:
- Нервное перенапряжение, стресс.
- Прием лекарственных препаратов, например антибиотиков. У мужчин это может привести к снижению качества спермы.
- Недостаточный или избыточный вес у женщин (меньше 42 или больше 89 кг.).
- Курение, злоупотребление алкогольными напитками снижает качество половых клеток.
- Чрезмерные физические нагрузки.
- Избыток витамина С в суточной дозе.
- Применение лубрикантов (смазки), повреждающих сперматозоиды.
- Чрезмерное употребление кофе и других напитков содержащих большие дозы кофеина.
Отторжение яйцеклетки
В ряде случаев бывает, что эмбрион воспринимается женским организмом как инородное тело. Это достаточно часто случается при искусственном оплодотворении, поэтому пациентке назначают прием гормональных препаратов для стимуляции беременности. Более подробно о том, почему матка отвергает оплодотворенную яйцеклетку рассказано здесь.
Также отторжение эмбриона может быть при:
- патологии яйцеклетки;
- проблемах с эндометрием матки.
На процесс зачатия влияет множество факторов. Поэтому при планировании беременности необходимо тщательно следить за своим здоровьем, правильно питаться и избегать нервных перегрузок, и конечно следовать рекомендациям лечащего врача.
Краткий итог
Нужно четко понимать какую цель вы преследуете. Если беременность не входит в ваши планы, во время овуляции от осуществления половых актов стоит отказаться. И наоборот, если вы хотите иметь детей, то половая жизнь должна быть активной и регулярной. Так как при длительном воздержании активность сперматозоидов падает.
Близость должна быть не чаще 2 раз в неделю, не реже. При таком графике сперматозоиды будут наиболее активны и жизнеспособны.
Это очень интересно:
Источник: https://ekobesplodie.ru/zachatie/pochemu-ne-oplodotvoryaetsya-yajtsekletka
Оценка качества ооцитов и эмбрионов
Все пациенты интересуются качеством полученных клеток, а в дальнейшем и качеством эмбрионов. Однако данный вопрос многофакторный и не имеет однозначного ответа. Начнем с начала. Первый вопрос, который задают пациенты, когда к ним в палату после процедуры забора ооцитов приходит эмбриолог, звучит всегда одинаково: «А клетки у меня хорошие?».
Хочется сразу заметить, что на этот вопрос очень сложно ответить на данном этапе программы ВРТ. Первичная оценка ооцита основана на непосредственном визуальном анализе морфологии ооцит-кумулюсного комплекса. При получении ооцитов эмбриолог смотрит на клетки через бинокулярный микроском с незначительным уровнем увеличения.
Выглядит это вот так:
В данной ситуации оценить детально качество ооцитов не представляется возможным. Эмбриолог может только делать предположения. Поэтому оценка ооцитов на этапе проведения трансвагинальной пункции яичников не проводится.
После забора ооцитов эмбриолог определяется с тем, каким методом проводить оплодотворение полученных клеток.
Метод оплодотворения выбирается на основании показателей мужского материала. Если показатели спермограммы снижены – выбирается метод ICSI.
Суть его заключается в том, что эмбриолог очищает ооциты от клеток кумулюса и с помощью специальных инструментов, работая на специальном микроскопе, вводит морофологически хороший, активно-подвижный сперматозоид внутрь клетки. Перед тем как ввести сперматозоид в клетку, его обездвиживают.
[attention type=red]Данный метод оплодотворения предлагается также парам с бесплодием неясного генеза и пациентам, планирующим проведение преимлантационной генетической диагностики. Помимого этого, ИКСИ может быть проведено по желанию пациента.
[/attention]При хороших показателях спермограммы проводится оплодотворение методом ЭКО. В чашке со специальной средой соединяют сперматозоиды и ооциты, а оплодотворение происходит естественным способом.
Итак, поговорим более подробно о зрелости и качестве ооцита.
Созревание ооцита до состояния, когда он способен к оплодотворению, происходит в процессе стимуляции суперовуляции, проводимой врачом гинекологом-репродуктологом. Не все ооциты в процессе стимуляции достигают зрелости.
- Способны оплодотворятся только ооциты, находящиеся в стадии метафазы 2 процесса мейоза. Их обозначают как М2.
Зрелый ооцит выглядит так
- Ооциты не достигшие зрелости имеют отличия от ооцита М2, которые эмбриолог способен увидеть только при выполнении оплодотворения методом ICSI. Незрелые ооциты имеют 2 вида: это клетка находящаяся в метафазе 1 мейоза (М1) и так называемый герминальный везикул (GV) ооциты в профазе I деления мейоза, определяемые по наличию зародышевого пузырька или ядерной оболочки в цитоплазме.
М1
GV
При оплодотворении методом ЭКО такую оценку не проводят. Возможность оценить клетки в данной ситуации возникает только утром следующего дня, а в это время не всегда возможно понять, какими клетки были в момент пункции, т.к. они имеют возможность пройти процесс дозревания в условиях инкубатора.
Что такое качество ооцита
Качество ооцита характеризует внешний вид цитоплазмы, вителлинового слоя, полярного тельца. Гомогенная цитоплазма с однородным цветом и отсутствием гранулярности характеризует хорошее качество ооцита. Вакуоли, темная окраска, всевозможные включения, деформация или гранулярность расцениваются при морфологической оценке качества ооцита как негативные признаки.
Ооцит плохого качества, с гранулированной цитоплазмой и вакуолью большого размера в центре.
Оценка оплодотворения
Оценка оплодотворения проводится утром следующего за пункцией дня. Этот день считается 1-м днем эмбрионального развития.
Возможность понять, произошло ли оплодотворение клетки, появляется через 18 часов после оплодотвоерния и характеризуется формированием пронуклеусов. Эмбрион первых суток развития называется зиготой.
На этот день эмбриолог оценивает «правильность» оплодотворения. Нормально оплодотворившийся ооцит содержит 2 пронуклеуса. Все остальные варианты считаются отклонением.
Триплоидный эмбрион (3pn)
Аномально оплодотворившиеся эмбрионы исключаются из культивирования.
Оценка качества эмбрионов 2-3 дня развития
Начиная со вторых суток эмбрионального развития начинается фаза дробления.
Дробление — это синхронное быстрое деление эмбриона на равные крупные клетки. Эти клетки называются бластомерами. Оценка качества эмбриона производится по равномерности бластомеров.
Чем более равномерные бластомеры содержит эмбрион, тем лучшим считается его качество.
Оценку эмбрионов данных суток развития осуществляют по количеству бластомеров (обозначается цифрой) и по дополнительным критериям, таким как равномерность бластомеров и наличие фрагментации (оценивается латинскими буквами a,b,c,d и их комбинацией).
Эмбрион хорошего качества выглядит так.
4-е сутки эмбрионального развития
На 4-е сутки развития эмбрион человека состоит уже, как правило, из 16-18 клеток, межклеточные контакты постепенно уплотняются, и поверхность эмбриона сглаживается. Этот процесс называется компактизацией.
Важно понимать, что до 3-х суток дробление эмбриона происходит механически, каждая клетка делится пополам, черпая энергию из запасов ооцита.
Начиная с 4 суток эмбрионального развития начинается дифференциация клеток эмбриона, часть из них сформируют зародыш, остальные будут обеспечивать возможность имплантации и формирования плаценты.
На данном этапе эмбрионы наиболее чувствительны к отрицательным воздействиям.
Качество бластоцисты, которая сформируется из морулы, оценить практически невозможно.
Оценка качества морулы проводится по характеристикам компактизации:
- А — эмбрион полностью компактизован. Клеточные мембраны видны нечетко.
- В — компактизовано более 75% бластомеров. Эмбрион сохраняет сферичную форму и гладкую поверхность.
- С — частичная компактизация (около 50% бластомеров).
- D — компактизация менее 50% бластомеров. Различимы фрагменты и некомпактизовавшиеся бластомеры.
Морулы отличного качества
Морула плохого качества
Далее внутри морулы начинает формироваться полость. Когда эта полость достигает достигает 20% от ее объема, эмбрион называется бластоцистой. В норме формирование бластоцисты допускается с конца 4-х по середину 6-х суток развития, но чаще это происходит на 5-е сутки. В редких случаях возможно формирование бластоцисты к 7-м суткам эмбрионального развития.
Бластоциста состоит из двух популяций клеток, таких как: трофэктодерма (однослойный эпителий, окружающий полость) и внутренняя клеточная масса (плотное образование из клеток внутри бластоцисты).
Из трофэктодермы сформируется в дальнейшем плацента и все зародошевые оболочки. Из внутренней клеточной массы будут формироваться все ткани и органы будущего ребенка.
На данном этапе развития эмбрион оценивают по 3 критериям:по размеру полости, качеству трофэктодермы и качеству внутриклеточной массы.
Размер полости оценивают цифрой от 1-ого до 4-х. Внутриклеточную массу и трофэктодерму оценивают буквами от А до С. Первая буква в оценке качества будет относится к внутриклеточной массе, вторая – к качеству трофэктодермы.
Если бластоциста успела совершить «хетчинг» (разрыв оболочки, окружающий эмбрион), такой бастоцисте присваивается цифра 5. Если же бластоциста успела полностью выбраться из оболочки после хетчинга, такую бластоцисту обозначат цифрой 6.
Размер полости имеет меньшее значение в определении качества эмбриона, чем буквенная классификация. Ввиду того, что эмбрионы имеют индивидуальные особенности, они могут развиваться неравномерно. Любой размер полости определяется как вариант нормы.
[attention type=green]Буквенные обозначения следует понимать так: наивысшее качество оценивается буквой А, наихудший вариант развития внутриклеточной массы и трофэктодермы обозначается буквой С.
[/attention]Важно понимать, что критерии оценки эмбрионов носят субъективный характер. Даже эмбрионы, оцененные по классификации как эбмрионы среднего и ниже среднего качества, могут дать полноценную беременность.
Бластоцисты хорошего качества
3АА
4АА
5АА
5АА
6АА
Бластоцисты среднего качества
1АВ
2ВВ
Бластоцисты плохого качества
2ВС
3ВС
2СС
Источник: https://nova-clinic.ru/otsenka-kachestva-ootsitov-i-embrionov/
Почему яйцеклетка не оплодотворяется при ЭКО?
Целый ряд различных заболеваний приводит к бесплодию, причем мужское бесплодие встречается так же часто, как и женское. Но есть небольшой процент пар, причины бесплодия у которых так и не выявлены. Почему яйцеклетка не оплодотворяется иногда выяснить очень сложно. Больным рекомендуют воспользоваться вспомогательными репродуктивными технологиями, сделать ЭКО.
Многим парам ЭКО помогло стать счастливыми родителями, но бывает и неудачное ЭКО. Одной из причин неудачи является то, что не оплодотворяется яйцеклетка при ЭКО.
Почему так происходит и как этого избежать?
Причины этого явления еще недостаточно изучены, и хотя почти в каждом протоколе бывают случаи, что не оплодотворилась яйцеклетка при ЭКО, часть оплодотворенных яйцеклеток обычно составляет 70%. Это считается хорошим показателем, но он может быть различным в разных клиниках, когда зависит от методики проведения, питательной среды или опыта эмбриолога.
Но даже в самых благоприятных условиях, у опытного эмбриолога бывает, что при ЭКО не оплодотворились яйцеклетки, или из 15—16 развивающихся фолликулов только 1—2 ооцита оплодотворяются.
Даже такие ооциты могут оказаться некачественными и не имплантироваться при переносе.
Чтобы понять, почему не оплодотворяется яйцеклетка при ЭКО, нужно поэтапно изучить процедуру созревания и извлечения ооцитов.
Для получения яйцеклеток женщине проводят контролируемую стимуляцию яичников. В зависимости от диагноза, гормонального фона используют короткий или длинный протокол, для их проведения применяют различные гормональные препараты.
Организм каждой женщины может по-разному отреагировать на тот или иной препарат.
Так, неправильно подобранное лекарственное средство, дозировка, могут привести к тому, что во время стимуляции разовьется мало фолликулов, или, наоборот, возникнет синдром гиперстимулированных яичников.
[attention type=yellow]За созреванием фолликулов наблюдают по УЗИ, и когда они достигают размера 18—20 мм, проводится пункция. Во время пункции не из всех фолликулов получают созревшие яйцеклетки.
[/attention]Некоторые из фолликулов не имеют яйценосного бугорка, с возрастом в яичниках женщины количество таких фолликулов увеличивается, поэтому количество фолликулов на УЗИ не всегда соответствует количеству полученных яйцеклеток.
Почему яйцеклетка не оплодотворяется. Гипотезы
Качество ооцитов также бывает различным. Фолликулы созревают неравномерно, и судить о том зрелая, недозрелая или перезрелая яйцеклетка находится в фолликуле только по его размеру, нельзя.
Незрелая яйцеклетка, причины ее незрелости могут быть связаны с видом протокола, препаратами, используемыми при нем, состоянием яичников, не выявленными генетическими мутациями не всегда оплодотворяется.
Есть разные гипотезы, почему яйцеклетка не оплодотворяется при ЭКО:
- недостаточное количество рецепторов на внешней оболочке ооцита, к которому должен прикрепиться сперматозоид для оплодотворения или их отсутствие;
- патологии блестящей оболочки, которые препятствуют проникновению сперматозоида, это может быть связано с наследственностью, мутациями;
- толстая внешняя оболочка ооцита, бывает у перезрелых яйцеклеток;
- другие факторы, которые не были учтены при подготовке к ЭКО, например, антиспермальные антитела у мужчины, не обнаруженные ранее, или технические накладки, когда ооциты извлекли, а сперму получили с опозданием.
Рекомендации врачей
Яйцеклетка в организме женщины жизнеспособна в течение 12—24 часов, а на питательных средах этот срок может сократиться.
Чаще всего точно узнать, почему не оплодотворилась яйцеклетка при ЭКО не удается, так как еще не разработаны методы, позволяющие определить зрелость яйцеклетки до процедуры.
Поэтому если не оплодотворилась яйцеклетка при ЭКО, то врачи рекомендуют в следующем протоколе делать ЭКО и ИМСИ. Конечно, можно пойти и другим путем, сделать следующее:
- пройти повторное обследование на антиспермальные антитела;
- сделать медико-генетические анализы;
- провести электронно микроскопическое исследование сперматозоида (ЭМИС);
- поменять протокол стимуляции, использовать для него другой препарат;
- исключить возможность технических проблем, сменить врача, клинику.
Конечно, все это сложно, многие анализы дорогостоящие и не всегда можно выявить истинную причину. А вот ИМСИ, это достаточно эффективный метод, с его помощью сразу исключается несколько причин, которые могли препятствовать оплодотворению, например, толстая внешняя оболочка ооцита, отсутствие рецепторов на ней. При проведении ИМСИ, вероятность оплодотворения возрастает и составляет 75—80%.
Так как во время ИМСИ генетический материал мужчины попадает непосредственно внутрь ооцита, остается только ждать, когда яйцеклетка начнет дробиться. К сожалению, даже ИМСИ не может быть гарантией получения эмбриона для подсадки. В некоторых случаях дробления не происходит и зигота погибает.
Если ЭКО с ИМСИ дает такой результат, то высока вероятность, что качество яйцеклеток у женщины низкое, есть какие-то патологии, которые еще не изучены специалистами. Единственный выход для таких пар, это использовать донорскую яйцеклетку.
Многие женщины не хотят вынашивать и растить чужого для нее ребенка, но им необходимо понять, что если ооциты плохо оплодотворяются, вероятность того, что эмбрион, полученный из них, может иметь какие-то патологии, а использование ооцита донора позволит родить здорового ребенка.
Источник: https://www.eko-blog.ru/articles/ne-oplodotvoryaetsya-yaycekletka/