Если недостаточный эндометрий: как нарастить полноценный
Стремясь осуществить мечту иметь ребенка, женщина использует различные способы чтобы подготовить организм к зачатию, полноценному вынашиванию плода и успешному родовому процессу.
Однако, часто все попытки не приносят желаемого результата и женщина остается бесплодной.
На женские репродуктивные функции могут оказывать влияние различные физиологические причины, такие как дисфункция яичников, недостаточно развитый слой эндометрия, гормональный сбой, поликистоз, период предменопауза, неполная овуляция или психологические факторы.
От большинства патологических проблем с долей вероятности можно избавиться при обращении к специалистам за своевременной помощью.
Одна из причин, наиболее часто приводящей к женскому бесплодию — недостаточно развитый тонкий слой эндометрия.
Как нарастить эндометрий? Чтобы выяснить, что вызвало подобную не активность роста эндометрия, необходимо совместно с медиками подробно разобраться в сложившейся ситуации.
Первые признаки и причины недостаточного эндометрия
Толщина эндометрия под влиянием полового гормона эстрогена зависит от менструального цикла, и достигает наибольшей величины во второй его половине.
Эстрогены образуются яичниками и стимулируют созревание фолликула, процесс овуляции и образование слизистой эндометрия, способного удержать оплодотворенную яйцеклетку и обеспечить дальнейшее развитие эмбриона.
В случаях, когда присутствует недостаточное количество эстрогенов, величина слоя эндометрия снижается и беременность не развивается. Даже в тех случаях, когда оплодотворенной яйцеклетке все же удастся закрепиться на тонком слое эндометрия, беременность с большей вероятностью заканчивается выкидышем.
Недостаточность эндометрия характеризуется следующими симптомами:
- нерегулярность менструаций;
- кратковременность цикла и его скудные проявления;
- бесплодие;
- привычные выкидыши.
Если нарушения в развитии эндометрия вызваны гормональными нарушениями с недостатком эстрогенов, симптомы патологии сходны с проявлениями менопаузы:
- бессонница, головная боль;
- перепады настроения, депрессивные состояния, упадок сил;
- понижение сексуального влечения;
- боли во время половой близости;
- скачки давления.
При подобной симптоматике возникает необходимость обращения за консультацией к гинекологу, лучше если вас обследует гинеколог — эндокринолог. Толщина эндометрия в разные стадии цикла определяется при помощи УЗИ, также необходимо исследование крови на наличие эстрогена.
Нелишним будет заметить, что недостаточную толщину эндометрия может вызвать его частое травмирование. Иногда случается, что даже проведение одного аборта может вызвать нарушения в строении слизистой и наращивание его до размеров, соответствующих норме, навсегда прекратилось.
Хронические заболевания внутренних половых органов тоже могут послужить причиной недостаточного эндометрия, особенно это относится к болезням передающимся половым путем, не получившие своевременного лечения.
[attention type=yellow]В этом случае, помимо перечисленных симптомов, женщины могут отмечать несвойственные выделения желтоватого или зеленоватого оттенка, имеющие неприятный запах, болезненность внизу живота.
[/attention]В этой ситуации возбудителя заболевания определяют в исследуемых мазках.
Способы лечения при тонком эндометрии
При определении причины бесплодия, заключающейся в тонком эндометрии, главной задачей врачей становится результативное лечение, итогом которого будет рождение малыша.
Для этого используются различные способы нарастить эндометрий до определенной толщины, с применением гормональных препаратов, псевдогормонов, народных методов на основе целебных трав.
Используя комплексное лечение, правильно совмещая эти методики, вполне можно оказать стимулирующее действие и тем самым спровоцировать наращивание эндометрия.
Механизм наращивания тонкого эндометрия
Наращивание эндометрия происходит под влиянием гормона эстрогена, вырабатываемого в яичниках, на начальной стадии цикла в соответствии с развитием фолликула, обладающего доминантным свойством.
В случаях, когда нарушен процесс образования фолликула, эстрогены не вырабатываются в количестве, необходимого для нарастания эндометрия до нормы.
Чтобы привести гормональные функции в соответствующие состояния и заставить яичники производить полноценные фолликулы, обладающие способностями к овуляции, необходимо постараться использовать все способы, предлагаемые современной медициной.
Применение трав, как способ нарастить достаточный эндометрий, не приносит быстрого результата, так как для наращивания эндометрия требуется использование курса лечения гормональными препаратами.
Применяя медикаментозные препараты в качестве способа нарастить слизистую эндометрия, предусматривается использование препарата Эстрадиола в виде инъекций.
В результате лечения этим препаратом, подтвердив увеличение эндометрия до нормы на УЗИ, рекомендуется прием Дюфастона, способствующего формированию эндометрия.
Так как влияние этого препарата не распространяется на овуляцию, принимать его необходимо только после ее прохождения, для образования полноценного эндометрия, способного к принятию яйцеклетки. Дюфастон относится к синтетическим прогестеронам, обладает свойствами, идентичными натуральному гормону и не оказывает побочных эффектов.
Часто, при выявлении способов нарастить недостаточную толщину слизистой матки, обнаруживается, что причиной послужило применение оральных контрацептивов. Отказ от них и прием препарата Регулон в течение двух- трех месяцев, может использоваться как способ нарастить слизистую эндометрия до необходимой толщины с положительным результатом.
Народные методы как нарастить эндометрий
Так как слизистая матки формируется под влиянием эстрогена, необходимо выяснить, какие травы могут содержать фитогормоны, близкие по гормональным свойствам к продуцируемым в яичниках.
К многочисленной группе, обладающей подобными свойствами, относятся трава донника, клевера, солодки, аира, борщевика, сурепки и любистока и такие растения, как липа, омела, хмель.
Народные целители считают, что отвары и препараты, приготовленные на основе этих трав, стимулируют выработку нужных гормонов в женском организме, и тем самым являются способом нарастить полноценный эндометрий.
[attention type=red]Хорошим способом нарастить полноценную слизистую матки является применение матки боровой, которая оказывает уникальное воздействие на женскую репродуктивную систему и все полезные свойства которой еще не до конца исследованы.
[/attention]Всем известные семена моркови, размельченные и принимаемые с медом, относятся к действенным способам нарастить слизистую оболочку матки.
Право выбора способа нарастить свой эндометрий при помощи трав или используя медицинские препараты, остается за женщиной, но необходимо не оставлять эту патологию без внимания и не откладывая заняться избавлением от возникшей проблемы.
Конечно, избавиться от нарушений в производстве гормонов, ответственных за функции репродуктивных органов или вести борьбу с помощью одних народных методов, получается не всегда. Эти способы нарастить эндометрий служат в качестве дополнения к основным терапевтическим методам лечения и физиопроцедурам, назначаемым и проводимым специалистами.
Методы нормализации слоя эпителия в матке
Частой причиной нарушения строения слизистой в последнее время становится снижение выработки гормонов из-за недостаточной массы тела вызванной ограничениями питания.
Стремясь обрести стройные формы и отказываясь от употребления жиров, женщины не подозревают, что для выработки гормонов организму необходимо некоторое количество холестерина.
Это вещество содержится в жировой ткани, принимающей активное участие в образовании гормонов, поэтому несбалансированное питание в комплексе с недостатком жира является причиной сбоя в работе репродуктивной системы.
Поэтому, чтобы найти способ нарастить слизистую эпителия, приходится использовать результаты некоторых дополнительных обследований и на основании сделанных выводов выбирать методы лечения. В некоторых случаях единственным способом нарастить полноценную слизистую, способную дать развитие эмбриону, является увеличение массы тела с одновременным приемом витаминов.
При выявлении скрытых инфекционных заболеваний возможную помощь может оказать прописанный врачом курс антибиотиков и различных средств, способствующих укреплению иммунитета.
Применение подобной терапии помогает увеличить толщину слизистой, но должны быть назначены врачом, учитывая индивидуальные характеристики возбудителей инфекции и способность заболевания противодействовать проведению лечения
Источник: https://zaberemenetkak.ru/zhenskoe-besplodie/kak-narastit-polnotsennyj-endometrij.html
Когда доминантного фолликула нет: почему и что делать
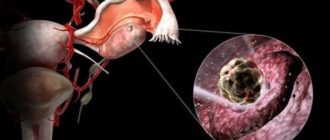
Если доминантного фолликула нет, то и зачатия не будет. Если зачатие не происходит более года регулярных попыток, впору говорить о бесплодии.
Бесплодием называют отсутствие на протяжении нескольких циклов лидирующего фолликула, внутри которого должна созревать яйцеклетка.
Почему не происходит развитие «доминанты», как правильно должен работать женский организм, и как избавиться от этой проблемы? Вопросов много. Но обо всем по порядку.
На фото показан доминантный фолликул. Бывает, что его просто нет, и он не производится от цикла к циклу.
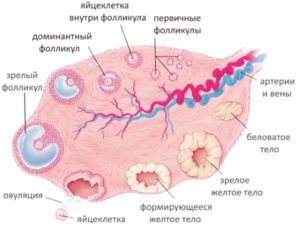
Стадии развития фолликула
Еще у находящейся в утробе матери девочки закладывается определенное количество яйцеклеток. До начала менструации они неактивны. Затем фолликулы начинают расти и отмирать каждый месяц. Их развитие происходит поэтапно.
Стадии созревания фолликулов:
- Первая фаза (начало цикла). В этот момент развиваются несколько одинакового размера фолликулов.
- Вторая фаза — появление «лидера». Это происходит примерно на 8-10 день цикла. Один из структурных компонентов яичника становится больше остальных. Он и является лидирующим. Остальные фолликулы уменьшаются, и начинается их отмирание.
- Наступление овуляции (12-14 день). «Доминанта» становится максимального размера. Происходит разрыв, из нее появляется созревшая яйцеклетка. Вместо лидирующего фолликула образуется желтое тело, снабжающее женский организм в случае зачатия важным для поддержания беременности гормоном — прогестероном.
Появление лидирующего фолликула возможно на любом и даже обоих яичниках одновременно. Однако, обычно он созревает на правом.
Появление «доминанты» на обоих яичниках — частое явление, когда овуляции дополнительно стимулируется, а также при ЭКО или искусственной инсеминации.
Кстати, если доминантный фолликул образовался в обоих яичниках, у девушки есть шанс забеременеть и родить двойняшек или даже тройняшек. Но если у женщины «доминанта» не развивается, соответственно, овуляция и зачатие не происходят.
Проблему с появлением доминирующего фолликула можно выявить при помощи ультразвуковой диагностики.
Какое обследование назначают
Отсутствие «доминанты» — не всегда признак болезни. У любой здоровой представительнице слабого пола случаются периоды, когда фолликул не формируется. Нормой считаются ановуляторные циклы 3-4 раза ежегодно. Яичники как бы «уходят в отпуск».
У женщин после 30 лет таких периодов с каждым годом становится больше. При раннем климаксе, наступившим раньше 45 лет, яйцеклетки «засыпают» чаще. Хотя большинство женщин этого возраста зачатие не планируют, специалисты рекомендуют не оставлять без внимания изменения в организме. Гинекологи нередко предлагают пациенткам избавиться от проблемы с помощью гормональной терапии.
Если у женщины детородного возраста имеются данные отклонения, это свидетельствует о патологии. В этом случае лечение обязательно. О причинах неразвивающегося доминирующего фолликула лечащий врач сможет рассказать только после проведения исследований.
Обследование состоит из:
- осмотра гинекологом;
- гормонального исследования крови. Оно поможет узнать уровень необходимых для правильной работы женского организма гормонов на разных этапах цикла;
- УЗИ-диагностики. Процедуру отслеживания работы фолликулов называется фолликулометрией. Диагност наблюдает за процессом работы яичников на протяжении всего менструального цикла. Процедура повторяется в течение ряда циклов.
Для гинеколога важно знать длину цикла. Если он чересчур длинный или, наоборот, слишком короткий, это может свидетельствовать о нарушении работы яичников. Отсутствие «доминанты» нередко связано с изменением уровня гормонов в организме женщины. Для правильного развития фолликулов необходим определенный уровень нескольких гормонов.
А именно:
- Лютеотропного.
- Фолликулостимулирующего.
- Эстрогена.
- Прогестерона.
Все они важны на определенных этапах созревания яйцеклетки. Когда этих гормонов в организме не хватает, либо они распределены неправильно, то «доминанта» не развивается.
Дли выявления причин отсутствия доминантного фолликула необходимо сдать кровь на определение количества гормонов.
Поведения фолликула при нарушениях в организме
Причин отсутствия либо неправильного развития «доминанты» несколько. Однако, исход один — овуляция не наступает. Патологическое изменение в организме может привести к тому, что фолликул будет вести себя «неправильно». О том, что может произойти при ненормальном его поведении — далее.
Возникновение персистирующего фолликула
Нехватка лютеинизирующего гормона или прогестерона может привести к развитию не доминантного фолликула, а персистирующего. Наблюдается его рост.
Однако, достигая максимального размера, «доминанта» не разрывается в нужный момент. Яйцеклетка остается внутри фолликула.
Один из признаков персистенции — «доминанту» видно на диагностики на протяжении всего периода менструации, а иногда даже после нее.
Другие характерные черты персистенции:
- нет желтого тела;
- повышенный уровень эстрогена в организме;
- показатель прогестерона, наоборот, снижен;
- отсутствие жидко за маточной полостью.
Существуют также другой вариант поведения фолликулов — отсутствие их роста вообще. Такой период для яичников называются «спящим».
Регресс роста фолликулов
Еще одна разновидность отклонения от нормы — медленное созревание и остановка роста фолликулов в определенный момент развития. Далее они начинают «портиться». Другой вариант ненормального поведения — доминирующий фолликул развивается, но не вырастает до необходимого размера к овуляции. При этом гормональное исследование крови отклонений от нормы не покажет.
Образование фолликулярной кисты
На картинке показана фолликулярная киста левого яичника.
Фолликулярная киста возникает в том случае, если «доминанта» продолжает рост, не выпускает яйцеклетку, соответственно, и овуляция не наступает. Причиной появления доброкачественного образования чаще всего является изменения количества гормонов в женском организме.
Но есть и другие факторы, влияющие на появление кисты.
Вот некоторые из них:
- Наличие хронических заболеваний;
- Отсутствие регулярной половой жизни;
- Частые аборты или выкидыши;
- Психические расстройства у женщины.
Повлиять на появление патологического изменения также могла хирургическая операция, проведенная на органах мочеполовой системы. Наличие фолликулярной кисты влияет на регулярность и длительность менструального цикла.
Киста может образоваться на желтом теле. Это происходит в том случае, если после разрыва фолликула образовалось слишком много жидкости (она образуется всегда, но не в большом количестве) или в ней содержится кровь.
При обнаружении фолликулярной кисты не стоит волноваться — специальное лечение не требуется. Образование исчезает самостоятельно через несколько циклов, а если наступила беременность — после первого триместра.
Лечение при отсутствии доминирующего фолликула
Не растущий доминантный фолликул наблюдается у пациенток с воспалительными заболеваниями органов мочеполовой системы.
Постоянные стрессы, депрессии, аборты — все это тоже может стать причиной неправильного развития или отсутствия вообще «доминанты».
Врач назначает препараты, чтобы восстановить нормальную работу яичников, только после проведения комплексной диагностики. Нередко проблема решается при помощи гормональной терапии.
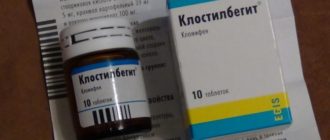
[attention type=green]Клостилбегит — препарат, часто назначающийся гинекологами женщинам, которые планируют завести малыша. Средство весьма популярно в России, но принимать его следует строго по указанию лечащего врача.
[/attention]Клостилбегит имеет множество противопоказаний и подходит не всем девушкам. Впрочем, любой гормональный препарат, принимающийся бесконтрольно, может навредить женскому организму, а не укрепить его.
Принимать любые гормональные препараты без назначения ни в коем случае нельзя!
Для улучшения работы репродуктивной системы также принимают фолиевую кислоту и поливитамины. Подбираются препараты индивидуально, как и их дозировка. Врач учитывает возраст пациентки и ее общее состояние здоровья.
Вопросы специалисту
На вопросы отвечает практикующий акушер-гинеколог Наталья Юрьевна.
- Пропила курс Циклодинона для регулирования слишком короткого менструального цикла. Он стал длиннее, но теперь после менструации испытываю сильное недомогание. Диагностика рост доминантного фолликула не показала. Что нужно сделать? Ответ: Необходимо углубленное обследование, в том числе и гормональное исследование крови в определенные дни цикла. Также необходима консультация эндокринолога.
- После четырех лет приема Регулона не могу забеременеть, хотя прекратила пить препарат более 6 месяцев назад. Доминантный фолликул не развивается, цикл чересчур длинный. Как быть? Ответ: Необходимо обратиться к гинекологу-эндокринологу и сдать анализы на гормоны. После исследования врач назначит лечение для восстановления работы яичников.
- Возможна ли беременность, если фолликул растет, а ближе к овуляции уменьшается в размере? Ответ: Это признак дисфункции яичников. Вам и вашему партнеру необходимо пройти обследование. Вам — на количество гормонов в крови (пролактина, инсулина, половых и щитовидной железы), партнеру — спермограмму. На основании результатов врач назначит лечение.
- Может ли прием Утрожестана в период с 16 по 25 день цикла быть причиной образования фолликулярной кисты? Подобная проблема возникала и раньше, и без лечения образование не исчезало. Ответ: На фоне приема препарата во 2 фазе цикла киста яичников не должна формироваться. При наличии кист любая стимуляция яичников запрещена. Обратитесь к лечащему врачу для назначения лечения. Необходимо наблюдение за патологическим изменением.
Не всегда назначение сильнодействующих препаратов при отсутствии доминантного фолликула обосновано. Следует помнить, что чем эффективнее средство, тем выше риск возникновения побочных эффектов.
Поэтому, прежде всего женщине с такой проблемой необходимо найти квалифицированного врача, который может аргументировать назначение тех или иных лекарственных средств. Залогом успеха будет адекватное определение причины нарушения овуляции.
Большинство пациенток отмечали положительную динамику после приема витаминов и фолиевой кислоты.
Краткий итог
Источник: https://ekobesplodie.ru/besplodie/kogda-dominantnogo-follikula-net-pochemu-i-chto-delat
В планах беременность, а эндометрий тонкий – что делать?
Эндометрий – внутренний слизистый слой матки, снабженный кровеносными сосудами. Он отвечает за создание благоприятных условий для закрепления оплодотворенной яйцеклетки.
Если беременность не наступает, функция эндометрия заключается в выведении из организма неоплодотворенной яйцеклетки вместе с менструальной кровью. Любые патологии слизистого слоя (утолщение, истончение) приводят к неудачам в вынашивании беременности.
В среднем его норма для беспрепятственного закрепления яйцеклетки составляет 0,7 см.
Тонкий слой эндометрия – одна из распространенных патологий, которую отмечают у женщин репродуктивного возраста. Зачастую такая проблема вызывает бесплодие.
Причины и признаки патологии
Толщина слизистого слоя может быть различна и зависит от дня менструального цикла. В первые дни она не превышает 0,5-0,9 см, а за несколько дней до начала месячных достигает 1,3 см. Если толщина ниже 0,5 см, речь идет о гипоплазии (истончении) эндометрия.
Почему эндометрий истонченный?
Среди предрасполагающих факторов выделяют:
- нарушения гормонального баланса;
- эндокринные заболевания;
- врожденные нарушения в кровоснабжении матки;
- хронические воспалительные процессы в половых органах;
- наличие синдрома поликистозных яичников;
- недоразвитие матки;
- частое использование средств экстренной контрацепции (Постинор).
Необходимо отметить негативное влияние хирургических манипуляций, которые были произведены на матке. Особенно опасны последствия выскабливания, проводимого при абортах. У некоторых женщин с тонким эндометрием отмечают недоразвитие молочных желез, узкий таз, низкий рост, позднее менархе.
У заболевания нет специфических признаков, поэтому многие женщины, не планирующие беременность, могут и не догадываться о наличии проблемы. Обычно диагноз гипоплазия устанавливают в процессе определения причины, по которой беременность либо не наступает, либо прерывается на ранних сроках.
Об истончении могут свидетельствовать скудные месячные, сбои менструального цикла. Насторожить должны также болезненные месячные, наличие больших сгустков в крови, выделения в середине менструального цикла. Иногда в репродуктивном возрасте могут возникать маточные кровотечения. Перечисленные симптомы должны стать основанием для визита к гинекологу.
Вероятность беременности при данной патологии
В большинстве случаев истончение слизистого слоя матки волнует женщин, планирующих зачатие или же тех, у которых наступила долгожданная беременность после предыдущих неудач. Что делать, если эндометрий тонкий и как это сказывается на развитии плода?
Прежде всего, у женщин снижается возможность забеременеть естественным путем, поскольку тонкий слизистый слой матки препятствует закреплению плодного яйца.
Можно ли забеременеть при тонком эндометрии?
Медицине известны случаи, когда зачатие происходило даже при толщине 0,4 см. Но, если беременность все же наступает, возрастает риск ее прерывания на раннем сроке, появления токсикоза, кровотечения, в дальнейшем слабости родовой деятельности и других осложнений при родах.
После того, как зачатие наступило, эндометрий продолжает увеличиваться. В первом триместре его толщина достигает 2 см и более.
Зачастую именно его значительное увеличение позволяет врачу определить беременность на УЗИ, поскольку само плодное яйцо еще может быть не заметно.
На ранних сроках беременности тонкий эндометрий требует повышенного внимания со стороны медиков и назначения незамедлительного лечения, поскольку в любой момент может наступить выкидыш.
Отдельно следует упомянуть о проведении процедуры ЭКО при диагностировании тонкого эндометрия. Данная процедура крайне нежелательна при такой патологии, поскольку шансы зародыша успешно имплантироваться в матку крайне малы. Вероятность наступления беременности при толщине ниже 0,7 см составляет не более 15 %. Поэтому пациентке советуют отложить процедуру и принять соответствующие меры.
Диагностика и лечение
После изучения общих симптомов пациентке назначают:
- УЗИ матки, которое проводят несколько раз на разных фазах цикла;
- общие анализы мочи и крови;
- анализ на определение уровня гормонов, отвечающих за наступление и успешное протекание беременности;
- УЗИ органов малого таза;
- взятие образцов маточной ткани для гистологического исследования;
- биопсия тела матки.
Данные исследования позволяют не только установить сам факт истончения эндометрия, но и определить причины патологии.
Лечение при тонком эндометрии зависит от причин, его вызвавших. В большинстве случаев – это дисбаланс гормональной системы. Поэтому беременным женщинам с данной патологией необходима гормональная терапия препаратами, содержащими прогестерон. Схемы лечения, дозировку, длительность терапии осуществляется исключительно лечащим врачом в индивидуальном порядке.
[attention type=yellow]Если гипоплазия вызвана хроническими воспалительными заболеваниями половых органов, медикаментозная терапия должна быть направлена на устранение очага воспаления. В ряде случаев могут быть показания к хирургическому лечению. Оно заключается в удалении внутреннего слоя и дальнейшей гормонотерапии. Эти методы способствуют обновлению слизистого слоя матки и нормализации его толщины.
[/attention]При нарушениях кровообращения показано лечение при помощи консервативных методов, среди них: массаж, физиолечение, гирудотерапия, иглоукалывание, лечебная гимнастика.
Медикаментозная терапия
Чтобы обеспечить нормальную беременность, необходимо нарастить тонкий эндометрий. Пациентке могут быть назначены комбинированные оральные контрацептивы, нормализующие уровень гормонов, курс лечения эстрадиолом, препараты, содержащие прогестерон (Утрожестан, Дюфастон).
Хотя данный препарат представляет собой искусственно синтезированный гормон, он успешно выполняет все задачи, которые присущи прогестерону.
Средство эффективно готовит матку к предстоящей беременности, снимает ее мышечный тонус, предотвращает отслойку эпителия.
Обычная схема приема препарата – с 11 по 25 день цикла, но принимать решение о приеме самостоятельно нельзя. Прием осуществляется только по рекомендации врача.
Плацентарный препарат Мэлсмон содержит в составе плаценту, взятую у женщин, роды которых протекали без осложнений. Он широко применяется в косметологии, но также используется для нормализации менструального цикла, снятия синдрома хронической усталости, устранения симптомов воспалений.
Препарат не используют во время беременности, при нарушениях в работе эндокринной системы, почечной или печеночной недостаточности, повышенном артериальном давлении.
Актовегин предназначен для максимального улучшения кровообращения в области половых органов. Усиление кровообращения является залогом успешного преодоления гипополазии.
[attention type=red]Стандартная схема приема предусматривает употребление 1-2 таблеток три раза в сутки. Обычно курс лечения длится 4-6 недель, определяется врачом в индивидуальном порядке.
[/attention]Возможен прием препарата и во время беременности, начиная с 16 недели, когда заканчивается формирование плаценты.
Данное средство принадлежит к гомеопатическим препаратам. Оно активизирует синтез эстрогенов. В его состав входят натуральные компоненты и спиртовая настойка.
Схема приема препарата следующая: 10 капель смешивают с половиной стакана воды и пьют смесь за полчаса-час до приема пищи три раза в сутки.
Длительность лечения может варьировать от одного до трех раз в месяц, в зависимости от полученных результатов.
Поскольку в состав препарата входит спирт, его нельзя принимать во время беременности. Противопоказаниями также являются травмы и болезни мозга, почечная недостаточность. Прием препарата должен быть завершен до этапа активного планирования беременности.
Стимуляция овуляции при тонком эндометрии должна проводиться только по предписанию врача и под его строгим контролем. Использование препарат Клостилбегит может привести к еще большему истончению, поэтому обычно его прием производят одновременно с эстрогенсодержащим средством Прогинова.
Физиотерапия
Физиопроцедуры, показанные при тонком эндометрии, обладают рядом преимуществ. Они оказывают щадящее лечебное воздействие, не вызывают побочных эффектов, снижают медикаментозную зависимость. Обычно их назначают в комплексной терапии.
В лечении используют магнитотерапию, ультразвук, ультрафиолет, массаж, грязевые ванны. Наиболее благоприятный период для лечения – первые дни после окончания менструации. Усилить эффект физиопроцедур можно, соблюдая правила питания, совершая прогулки на свежем воздухе, регулярно занимаясь лечебной гимнастикой.
Лечение народными средствами
Помимо использования медикаментозных препаратов, нарастить эндометрий можно при помощи народных средств.
- Настой шалфея. Чайную ложку измельченного растения заливают 200 мл кипятка и настаивают в течение нескольких часов. Полученный настой принимают на протяжении четырех месяцев в первой половине менструального цикла.
- Настой боровой матки. 2-3 чайные ложки растения или готовые пакетики, приобретенные в аптеке, заливают стаканом кипятка. После настаивания в течение четверти часа можно принимать ежедневно.
- Ананасы и тыква, которые разрешено есть в неограниченном количестве при условии отсутствия аллергии на эти продукты. Можно употреблять ананасовый и тыквенный соки.
- Чай из листьев малины. Подготовленные листья заливают кипятком и пьют чай в небольших количествах несколько раз в день.
- Комбинированный отвар, приготовленный из соцветий бузины, трав тысячелистника, мяты, ромашки, крапивы, буквицы лекарственной. Смесь компонентов, взятых в равных пропорциях, заливают 1 л кипятка, настаивают в течение часа и принимают за полчаса до еды 3-4 раза в сутки.
Регулярное лечение народными средствами дает положительные результаты уже через несколько месяцев. Однако, использование любых средства народной медицины должно подкрепляться медикаментозной терапией и проводиться по согласованию с лечащим врачом. Следует отметить, что некоторые травы имеют противопоказания к использованию при наличии у пациентки других заболеваний.
Рацион питания
Основа успешного лечения – правильное питание. Оно обязательно должно включать продукты, богатые витаминами А и Е, а также продукты с высоким уровнем салицилатов. В рацион нужно включать жирные сорта рыб, овощи (помидоры, сладкий перец, шпинат, огурцы, фасоль, капуста), фрукты и ягоды (виноград, яблоки, смородину, малину), сухофрукты, мед, красное вино.
Полезны разнообразные специи, такие как паприка, тимьян, корица, карри. В то же время женщине нужно ограничить прием жирных и сладких блюд, а также фастфуда, крепкого кофе и чая.
Для наращивания эндометрия большую роль играет активный образ жизни. Полезно заниматься спортом и танцами, посещать бассейн. Это стимулирует активное кровообращение, что положительно влияет на его состоянии.
Источник: https://ginekolog-i-ya.ru/tonkij-endometrij.html
Нет доминантного фолликула в яичниках: почему он не растет и не созревает
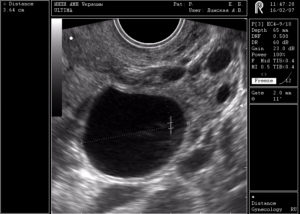
Зачатие происходит благодаря овуляции. Ее обеспечивает один лидирующий фолликул, в недрах которого созревает яйцеклетка. Если доминантного фолликула нет на протяжении нескольких циклов, это свидетельствует о бесплодии.
Как развивается «доминанта», почему в некоторых случаях ее нет, читайте в нашей статье.
Созревание фолликула: как это должно быть
В яичниках каждой девочки еще в период внутриутробного развития закладывается определенное количество яйцеклеток. До полового созревания они находятся в «спящем» состоянии, а с началом менструального цикла начинают свое функционирование.
Рост и отмирание фолликулов, в которых развивается яйцеклетка, происходит ежемесячно. При этом фолликулярное развитие проходит несколько этапов.
В начале цикла начинается рост нескольких фолликулов, которые имеют одинаковый размер.
[attention type=green]Однако примерно на 9 день цикла среди них начинает отчетливо выделяться лидер: фолликул, который значительно превышает другие по размерам (его еще называют граафов пузырек). Его диаметр может достигать 15 мм.
[/attention]С момента выделения доминанты остальные фолликулы начинают регрессировать, то есть уменьшаться в размерах и постепенно отмирать.
Овуляция
Примерно на 14 день цикла доминанта достигает своих максимальных размеров (от 18 до 24 мм) и разрывается, «выпуская» из себя созревшую яйцеклетку. Наступает овуляция.
На месте лопнувшего доминантного фолликула начинает образовываться желтое тело. Его задача – в случае удачного зачатия снабдить организм женщины необходимым для беременности гормоном – прогестероном.
Доминанта может развиваться на любом яичнике. Хотя чаще всего его наблюдают на правом. Нередки случаи развития доминантного фолликула и на обоих яичниках.
В основном это происходит после стимуляции овуляции или при искусственном оплодотворении. В этом случае велики шансы зачатия двойни или тройни.
Если же на УЗИ выявлено, что в яичниках женщины нет доминантного фолликула, овуляция, а следовательно и зачатие наступить не могут.
Дополнительные обследования
Ановуляторные циклы, когда доминанта не развивается, происходят несколько раз в год у каждой здоровой женщины. Подобное явление не является патологическим. В эти периоды яичники «отдыхают».
К тому же после 30 лет наблюдается медленное, но неуклонное увеличение ановуляторных циклов. Ранний климакс, наступивший до 45 лет, также гарантирует частые ановуляторные циклы. Несмотря на то, что женщины в этом возрасте редко планируют беременность, гинекологи считают, что данные отклонения нельзя оставлять без внимания и назначают соответствующую гормональную терапию.
[attention type=yellow]Если подобные нарушения фиксируются у молодых женщин детородного возраста ежемесячно, это свидетельствует о патологических изменениях, которые требуют обязательного лечения.
[/attention]Почему фолликул не растет или не в состоянии «выпустить» зрелую яйцеклетку к моменту овуляции, ответить сможет только лечащий врач после ряда исследований:
- Осмотр на гинекологическом кресле;
- Анализ крови для выявления уровня важных гормонов на разных этапах менструального цикла;
- Фолликулометрия – процедура УЗИ-диагностики, во время которой ежемесячно отслеживается весь процесс работы яичников в течение менструального цикла.
Гинеколог обращает внимание и на длину менструального цикла. Слишком большой или короткий цикл часто является свидетельством нарушения овуляции.
Чаще всего отсутствие доминанты связано с нарушением гормонального фона. На процесс правильного развития фолликулов влияет несколько гормонов: лютеотропный, фолликулостимулирующий, эстроген и прогестерон. Каждый из этих гормонов важен на определенном этапе созревания яйцеклетки. Их недостаточное количество или неправильное распределение приводит к проблемам с созреванием доминанты.
Как ведет себя фолликул
Причин, по которым доминирующего фолликула нет или его развитие патологически изменено, несколько. Но в любом случае при этих нарушениях овуляция не наступает. Рассмотрим, как именно может повести себя «неправильный» фолликул.
Персистенция
Если у женщины наблюдается нехватка ЛГ или прогестерона, вместо доминантного развивается персистирующий фолликул.
Развитие фолликула достигает нужного для овуляции размера, но он не может разорваться, выпустив яйцеклетку. Следовательно, она так и остается в его теле.
Характерной особенностью персистенции является способность доминанты сохраняться на яичнике в течение всего период менструального цикла. Более того, ее часто фиксируют даже после окончания менструации.
Признаки развития персистирующего фолликула:
- Желтое тело отсутствует;
- Количество эстрогенов повышено;
- Количество прогестерона понижено;
- Отсутствие жидкости за маточной полостью.
«Спящие» яичники
Фолликулы не созревают, они не растут вообще, поэтому овуляции не может быть.
Нарушение роста фолликулов
В этом случае они плохо созревают, и останавливаясь на определенной фазе развития, начинают регрессировать. Или же доминанта успешно развивается, однако не достигает нужных размеров к овуляционной фазе. Анализ крови на гормоны при этом будет соответствовать норме.
Киста яичника
Если доминантный фолликул продолжает расти, не выпуская яйцеклетку, он порождает фолликулярную кисту. Это доброкачественное образование появляется, если отсутствует овуляция. Причиной такого патологического изменения является гормональный сбой, который чаще всего происходит из-за дисфункции коры головного мозга. На появление фолликулярной кисты также влияют следующие факторы:
- Неполноценное питание;
- Заболевания в хронической форме;
- Нерегулярные интимные отношения;
- Расстройства психики;
- Частые прерывания беременности;
- Хирургическое вмешательство при заболеваниях мочеполовой сферы.
Фолликулярная киста способна влиять на регулярность и длительность менструального цикла.
Кистообразное изменение может появиться и на месте образования желтого тела. После лопнувшего фолликула всегда остается жидкость. Если ее количество превышает норму или содержит в себе кровь, на желтом теле появляется киста.
В большинстве случаев такие кистообразные изменения не нуждаются в специальном лечении. Они исчезают самостоятельно через 2-3 цикла, а в случае наступившего зачатия – к началу второго триместра.
Какое лечение назначают, если нет доминанты
Проблемы отсутствующих доминантных фолликулов чаще всего касаются женщин, у которых диагностированы воспалительные заболевания мочеполовой сферы. Длительные стрессы и депрессивные состояния, аборты также приводят к нарушениям созревания доминантного фолликула.
Что делать, чтобы восстановить правильную работу яичников, расскажет гинеколог после комплексной диагностики, о которой мы говорили выше. Чаще всего назначается терапия гормонами.
Гинекологи часто назначают клостилбегит при планировании беременности. Этот препарат популярен в России, однако использовать его нужно с большой осторожностью и только под контролем лечащего врача: медикаментозное средство имеет множество противопоказаний. К тому же некоторым пациенткам использовать его категорически запрещено.
Следует помнить, что любые сильнодействующие гормональные препараты при бесконтрольном приеме могут скорее навредить здоровью, чем помочь. Поэтому самолечение в данном случае недопустимо.
Для поддержания репродуктивной системы также назначают прием фолиевой кислоты и поливитаминов. При этом подбор препаратов и дозировка подбирается индивидуально, в зависимости от возраста и общего состояния здоровья женщины.
На консультации у гинеколога
На вопросы пациенток отвечает акушер-гинеколог Елена Артемьева.
— Мне 24 года. Не разу не была беременна. Менструации скудные, цикл 20 дней. Четыре месяца пила Циклодинон (назначил врач), цикл стал длиннее. Но теперь в конце цикла чувствую сильное недомогание. На УЗИ яичников не увидели доминантных фолликулов. Как это вылечить? Обязательно ли пить гормоны? Боюсь растолстеть на фоне гормонального лечения.
— Нужно пройти углубленное обследование. Вам придется дважды сдать кровь на гормоны: на пятый-седьмой и двадцатый-двадцать третий день цикла. На какие конкретно гормоны сдавать анализы, вам сообщит ваш гинеколог. Обязательно побывайте у эндокринолога, пройдите обследование, чтобы исключить патологию щитовидной железы и гипофиза. Возможно, придется сделать МРТ головного мозга.
В зависимости от результатов будет назначено лечение. Возможно, понадобится стимуляция гормональными препаратами для роста доминантных фолликулов и овуляции. В большинстве случаев они не вызывают резкого увеличения веса, не переживайте.
— Я четыре года пила Регулон, отменила полгода назад. Беременность не наступает. Цикл 34-36 дней. На УЗИ не увидели доминантного фолликула и желтого тела. Я смогу забеременеть?
— В норме после оральных контрацептивов овуляция восстанавливается в течение 2-4 месяцев. Ваш случай – не норма.
Нужно обратиться к эндокринологу или лучше к гинекологу-эндокринологу и исследовать гормональный профиль, в частности нужны анализы на инсулин, пролактин, ТТГ, а также «женские» гормоны. После обследования вам назначат лечение.
Сможете ли забеременеть? Почему нет, если восстановится овуляция и нормальный цикл? В большинстве случаев гормональные нарушения можно скорректировать.
— Два года не могу забеременеть. Может ли быть такое, что фолликул сначала вырос до 8 мм (на 7 день цикла), а потом, на 11 день цикла, стал меньше – 6 мм. Это результат моей фолликулометрии…
— Это признак дисфункции яичников. Сдайте анализы на гормоны (половые, щитовидной железы, инсулин, пролактин). В зависимости от результатов вам назначат лечение. Мужу тоже важно обследоваться (вообще обследование пары всегда начинают с подтверждения фертильности мужчины). Пусть он сделает спермограмму.
Источник: https://MyZachatie.ru/zhenskie-zabolevaniya/dominantnogo-follikula-net.html