Внутриматочная инсеминация — простой подход к сложной проблеме
| DepositPhotos.com |
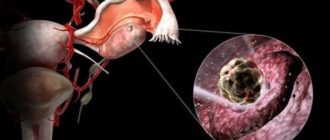
Внутриматочная инсеминация – это введение специально отобранного и обработанного эякулята донора (или мужа) женщине в матку с помощью специального катетера. Во многих случаях она является отличной альтернативой экстракорпоральному оплодотворению, к тому же, гораздо более дешевая. Основная проблема, решаемая с помощью внутриматочной инсеминации – бесплодие семейной пары.
Если причины бесплодия:
— значительное снижение количества сперматозоидов у мужа (вплоть до их полного отсутствия в семенной жидкости), которое плохо поддается лечению; — импотенция или значительные нарушения эякуляции со стороны мужа; — если муж является носителем заболеваний, передающимся генетически через половые хромосомы, но пара очень хочет иметь детей, то выход здесь может быть такой — внутриматочная инсеминация спермой донора.
Такие причины бесплодия, как:
— незначительное снижение количества или нарушение двигательной активности сперматозоидов у мужа, — а также не сильно выраженные нарушения эякуляторной функции. Все эти причины, при условии, что у женщины с фертильностью все в порядке, являются показанием к внутриматочной инсеминации спермой мужа. Узнать подробней о проведении процедуры можно на этой странице. Бывают случаи, когда женщина хочет забеременеть и родить ребенка, но при этом отношений с мужчиной иметь не хочет или не может (в случае вагинизма – крайне болезненной реакции на введение во влагалище каких-либо предметов, включая инструменты для гинекологического осмотра), то внутриматочная инсеминация спермой донора может дать ей шанс. Внутриматочная инсеминация дает 25% шанс наступления беременности за одну попытку. Некоторые специалисты рекомендуют ее проведение только после 2-х летних попыток пары забеременеть. Но это при условии, если нет вышеуказанных причин бесплодия, при которых нужно принимать решительные меры лечения.
Как проводится подготовка к инсеминации?
До того, как пара решится на инсеминацию, проводится исследование проходимости маточных труб – эхогидротубация, так как процедура невозможна, если обе трубы слиплись спайками вследствие воспаления или опухоли, или каких-то других причин.
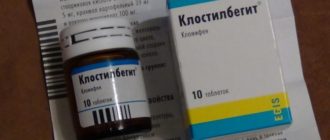
Кроме этого, проводится фолликулометрия, то есть врач получает информацию, как у данной женщины созревают яйцеклетки в яичниках. Непосредственно перед самой процедурой женщине назначаются препараты, способствующие росту фолликула. Это обычно Кломифен или Летрозол.
Когда фолликул созревает, вводятся лекарства на основе хорионического гонадотропина, а через полтора суток проводится сама инсеминация. Сперму донора или мужа тоже предварительно очищают от различных примесей, так как гормоноподобные вещества, содержащиеся в ней, могут вызвать сокращение матки, тогда вся процедура была бессмысленной.
Также сперма может содержать антитела против сперматозоидов или такие вещества, из-за которых половые клетки могут склеиваться (поэтому и беременность не наступала).
Как происходит процедура инсеминации?
Сперму в количестве до 1 мл с помощью специального тонкого катетера вводят прямо в полость матки во время вычисленного заранее дня овуляции (когда яйцеклетка выходит в полость матки). После этого нужно полежать 15-30 минут. Дальше женщина может возвращаться к привычному образу жизни.
Процессы, происходящие в полости матки, остаются покрыты тайной. Как и нельзя узнать качество яйцеклетки. Это возможно только в программе ЭКО. В результате полной гарантии того, что оплодотворение произойдет, никто не дает.
Повторная процедура может проводиться только через один менструальный цикл, после дообследования и лечения возможных причин неудачи. Мужчина – донор спермы также должен тщательно следовать правилам и рекомендациям.
Сюда входит исключение вредных воздействий в течение нескольких дней, препараты, которые мужчина принимает постоянно, также должны быть согласованы с врачом.
Причины неудачной инсеминации
1. Гормональные нарушения в организме женщины. 2. Недостаточная проходимость маточных труб. 3. Отсутствие или нарушение в структуре ферментов, отвечающих за внедрение (имплантацию) эмбриона в стенку матки. 4. Нарушение деления оплодотворенной яйцеклетки. Часто это бывает в случаях «перезревшей» яйцеклетки.
Нет смысла проводить инсеминацию в случаях если:
1. Количество сперматозоидов в эякуляте меньшее, чем 5-10 млн (тут спасение – только ЭКО). 2. У женщины заращение (часто по врожденной причине) шейки матки.
© Melochi-jizni.ru
Источник: https://melochi-jizni.ru/publ/106-1-0-1738
Имплантация после инсеминации: когда происходит оплодотворение
Практически все семьи хотят иметь детей. Зачатие происходит у многих естественным путем и быстро, поэтому проблема бесплодия их не волнует. Но есть и такие пары, у которых путь к счастью долог и тернист.
В некоторых случаях причиной бесплодия в семье может быть мужчина, а не женщина.
Если основная проблема именно в мужском факторе, и беременность не может наступить в результате плохого анализа спермограммы (субфертильная сперма), врач назначает вспомогательную процедуру — искусственную инсеминацию.
Подобная методика предполагается не только в случае мужского фактора, но и тогда, когда женская слизь шейки имеет плохое качество или по каким-либо причинам отсутствует совсем. Также эта методика рекомендуется для тех девушек, чья причина бесплодия остается не выясненной. Единственное условие – у женщины должна отсутствовать патология труб.
После инсеминации шансы забеременеть значительно увеличиваются, и в среднем статистика показывает рост возможностей на 20%.
Процедура
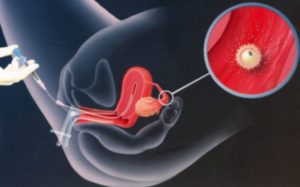
Перед началом проведения процедуры врач отслеживает цикл женщины на протяжении нескольких дней с помощью УЗИ. Это нужно чтобы установить, когда происходит овуляция.
Смысл процедуры искусственной инсеминации состоит в ведении очищенной спермы через шейку матки техническим способом специальным катетером.
Примерно на 3-й или 5-й день после начала месячных врач назначает гормоны для стимулирования работы яичников. На 8-й день гинеколог ежедневно, используя аппарат УЗИ, отслеживает размеры роста эстрадиола и фолликулов, а также следит за нормальным состоянием эндометрия.
[attention type=yellow]Через несколько дней после созревания фолликула лекарства для стимулирования отменяются. Женщина колет укол ХГЧ, который ускоряет процесс овуляции. Овуляция наступает примерно через сутки, максимум 40 часов, после стимулирования. Реакция каждого организма на подобную процедуру достаточно индивидуальна. На второй день после укола проводят процедуру ИИ (искусственную инсеминацию).
[/attention]Многие врачи для достижения максимального результата и положительной имплантации проводят введение спермы 2-3 раза с интервалом 1-2 дня. Введённые сперматозоиды, продвигаясь по маточным трубам, достигают яйцеклетки и оплодотворяют ее, после чего маточная труба в течение 4-5 суток доставляет эмбрион до полости матки, где и происходит имплантация.
Подготовка и проведение
В первую очередь и женщина и мужчина должны пройти обязательное обследование на отсутствие ЗППП, генетических заболеваний, мазок на флору, заключение уролога, бак.посев из цервикального канала, общий анализ мочи, крови, спермограмма и т.д.
Основные правила для удачной ИИ:
- половое воздержание супругов на протяжении 5-6 дней до сдачи спермы;
- перед тем как сдавать анализ, мужчине необходимо помочиться, ведь этот процесс прочищает уретру;
- необходимо вымыть руки.
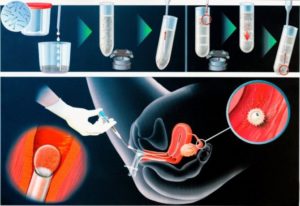
Способом мастурбации анализ спермы собирается в контейнер, и спустя полчаса после того как сперма разжижается, лаборанты подготавливают ее к самой инсеминации.
Полученные сперматозоиды методом специальной очистки проходят отбор — очищая от семенной жидкости, лаборатория оставляет лишь те сперматозоиды, которые являются самыми сильными и подвижными, более всего подходящие для оплодотворения и получения качественного эмбриона впоследствии.
Искусственную инсеминацию гинеколог проводит без анестезии и на стандартном гинекологическом кресле. Используя небольшой катетер, гинеколог вводит очищенную и подготовленную к процедуре сперму в матку, пропуская ее через шейку.
Процесс абсолютно безболезненный, поэтому женщину не обезболивают препаратами. После окончания введения спермы, женщина должна остаться в лежачем положении на кресле около получаса.
После этого она может отправляться домой, чтобы соблюдать все предписания врача и ожидать результата.
Естественно, пока эмбрион прикрепляется, свой режим дня и физические нагрузки надо поменять. В этот период следует забыть о переносе мебели, прыжках и спортивных тренировках.
[attention type=red]С занятиями любовью тоже лучше повременить несколько недель. Для улучшения прикрепления эмбриона, как правило, назначают вагинальное применение прогестерона.
[/attention]Возможно и оральное принятие, но этот способ вызывает чрезмерную сонливость, именно поэтому желательно выбирать вагинальные препараты.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Может ли процедура ЭКО спровоцировать рак
Через сколько дней после инсеминации происходит имплантация
Хоть при процедуре инсеминации сперматозоиды попадают в матку не способом полового акта, а, так сказать, технически, имплантация эмбриона к матке происходит тем же способом, как и в природном варианте.
После оплодотворения яйцеклетка около 6-7 дней движется по маточным трубам, где происходит деление клеток. В это время проходит три стадии формирования плодного яйца – зигота, морула, бластоциста.
Остальные 2-3 дня эмбрион плавает в полости матки, завершая процессы приготовления к имплантации. Поэтому обычно проходит 9-10 дней до имплантации эмбриона, считая вместе с днем овуляции.
На 10-12 день при наступлении имплантации эмбриона могут наблюдаться незначительные выделения, которые женщины могут принять за наступление месячных и, соответственно, пролет.
Ведь при неудачной попытке искусственной инсеминации менструальное кровотечение приходит примерно через 12 дней, но это необязательно, так как организмы у всех разные.
На какой день после инсеминации можно делать тест на беременность?
Женщина весь период стимулировалась гормонами для положительной имплантации, получала инъекции препаратов ХГЧ, поэтому, естественно, все тесты на беременность покажут две полоски.
При этой процедуре проведение тестов ни в коем случае нельзя считать правдивыми ранее, чем после 16 суток.
Многие женщины торопятся узнать результат, и в итоге оказываются обманутыми. Все анализы и тесты следует проводить лишь в те дни и сроки, которые предписывает врач-гинеколог, чтобы получать правдивый стопроцентный результат.
Часто задаваемые вопросы
После процесса инсеминации у многих женщин возникает много вопросов:
- После ИИ мне показалось, что у меня вытекла сперма, возможно ли это? При правильном проведении процедуры сперма не должна вытекать, скорее всего, это естественные выделения или остатки раствора.
- Результат после сдачи анализов ХГЧ отрицательный, что делать дальше? Отменять гормональную поддержку и спокойно ждать начала менструации.
- У меня который день держится небольшая температура, нормально ли это? Повышение после ИИ температуры до 37-37,3 считается нормальным и дополнительного лечения не требует.
- Почему мажется после процедуры? После ИИ в течение несколько дней может тянуть и болеть низ живота, немного кровить, так как организм адаптируется или при введении катетером немного повредили шейку матки. Советуем не нервничать и принимать но-шпу.
Вероятная имплантация эмбриона после проведения процедуры ИИ происходит в 15% случаев. Существует возможность (около 15%) получить многоплодную беременность (двойня) и около 3% — тройня.
В большинстве положительных случаев беременность проходит абсолютно нормально. Не стоит расстраиваться, если с первого раза беременность не случилась. После неудачной попытки, переждав месячные, следует пропустить еще один менструальный цикл, и лишь в следующем продолжить попытки.
Обычно проводят не более шести попыток искусственной инсеминации. Если после всех шести раз желаемая беременность не произошла, семейной паре, как правило, рекомендуют перейти к следующей ступени избавления от бесплодия — процедуре ЭКО.
Источник: https://EkoVsem.ru/vse-osnovnye-voprosy/strahi-vo-vremja-eko/na-kakoj-den-posle-inseminacii-proisxodit-implantaciya.html
Как вести себя после инсеминации
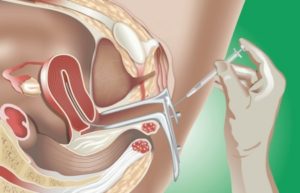
Для пар, столкнувшихся с бесплодием, вспомогательные репродуктивные технологии становятся шансом стать родителями.
Одним из простых и доступных методов вспомогательной репродукции является искусственная инсеминация. В чем суть процедуры? Как вести себя после инсеминации? Кому она показана и высоки ли шансы наступления беременности?
Искусственная инсеминация — что это?
Искусственную инсеминацию по праву можно считать одним из первых научных методов вспомогательной репродукции. В конце XVIII века итальянский врач Лазаро Спалацци впервые опробовал его на собаке, в результате появилось здоровое потомство в количестве трех щенков.
Через шесть лет, в 1790 году искусственная инсеминация (ИИ) впервые была апробирована на человеке: в Шотландии доктор Джон Хантер инсеминировал пациентку спермой ее супруга, страдавшим аномальным строением пениса. Сегодня процедура широко применяется во всем мире.
Искусственная (внутриматочная) инсеминация — это технология, представляющая собою введение мужской спермы в цервикальный канал либо матку женщины. Для этого используют катетер и шприц. День для проведения ИИ вычисляется с учетом менструального цикла пациентки.
Процедура искусственной инсеминации
Необходимо точно определить периовуляторный период, иначе процедура окажется бесполезной. Применяется технология как в естественном менструальном цикле, так и в гормонально простимулированном.
Сперму получают вне полового акта заблаговременно (и потом замораживают, размораживая в день ИИ) либо за несколько часов до проведения процедуры. Она может подвергаться обработке или вводиться в неизменном виде.
Насколько эффективна искусственная инсеминация? Результаты статистики немногообещающие: оплодотворение происходит только в 12% случаев.
Кому показана процедура?
Со стороны женщины показаниями к проведению вагинальной инсеминации являются:
- желание забеременеть «для себя», не имея полового партнера;
- бесплодие, вызванное цервикальными факторами (патологиями шейки матки);
- вагинизм.
Показания к инсеминации со стороны мужчины следующие:
- бесплодие;
- расстройства эякуляторно-сексуального характера;
- неблагоприятный прогноз относительно генетических заболеваний, передающихся по наследству;
- субфертильность спермы.
При этом в первых трех случаях применяется донорская сперма.
После процедуры: что чувствует женщина?
Для того чтобы пройти внутриматочную инсеминацию, женщине совсем не нужно ложиться в стационар. Процедуру проводят амбулаторно, и длится она всего несколько минут.
Что чувствует при этом пациентка? Практически, она испытывает ощущения, не отличающиеся от ощущений при обычном гинекологическом осмотре. Во влагалище вводится зеркало, и, пожалуй, самые неприятные впечатления связаны именно с этим. Почти сразу после искусственной инсеминации они проходят.
Тянущая боль внизу живота после инсеминации
[attention type=green]В течение непродолжительного времени могут отмечаться болезненные тянущие ощущения внизу живота, что вызвано раздражением матки. В редких случаях возможен анафилактический шок при введении неочищенной семенной жидкости.
[/attention]Во избежание аллергических реакций и для повышения качества спермы как раз и рекомендуется проводить ее очистку, даже если в качестве биоматериала используется семя супруга пациентки.
Как вести себя после завершения процедуры?
Гинеколог, проводящий процедуру, обязательно расскажет, как вести себя после инсеминации, предупредит о возможных последствиях, даст необходимые рекомендации. Непосредственно после введения спермы женщине потребуется сохранять положение лежа на спине полтора-два часа.
Под ягодицы следует подложить небольшую подушку — приподнятый таз способствует лучшему продвижению введенных сперматозоидов в фаллопиевые трубы. Это повышает шанс зачатия, ради чего, собственно, и проводилась искусственная инсеминация.
Поза лежа с подушкой под ягодицей после инсеминации
Статистика успеха процедуры зависит от возраста пациентки, состояния ее репродуктивного здоровья, качества применяемой спермы. Для повышения эффективности ИИ донорский материал подвергается обработке, в результате которой остаются только самые качественные сперматозоиды.
Чтобы потенциально оплодотворенная яйцеклетка могла полноценно развиваться и имплантация плодного яйца прошла успешно, назначается гормональная терапия прогестероном. Если три цикла подряд после искусственной инсеминации не произошло зачатия, подбираются иные методы вспомогательной репродукции.
Что можно и чего нельзя делать во время инсеминации?
Оплодотворение не происходит сразу же в момент введения спермы, для этого требуется несколько часов, вплоть до суток, после инсеминации. Что делать, чтобы повысить шанс наступления беременности?
Запрет на ванную в первые дни после инсеминации
В первые сутки необходимо отказаться:
- от принятия ванны, так как вода способствует вымыванию части сперматозоидов из влагалища;
- от спринцевания;
- от введения вагинальных препаратов.
А вот занятия сексом не входят в список того, что нельзя делать после инсеминации, некоторые специалисты даже видят в этом пользу: незащищенный половой контакт способствует лучшему продвижению в трубы введенных сперматозоидов.
Заключение
Соблюдая данные рекомендации после инсеминации, уже через неделю (а именно столько времени требуется оплодотворенной яйцеклетке для продвижения в полость матки и прикрепления там) можно провести анализ крови на ХГЧ.
Этот гормон — маркер беременности, он начинает вырабатываться сразу же после имплантации плодного яйца в матку. Домашний же экспресс-метод диагностики — тест на беременность — использовать ранее чем на 12-14 сутки нецелесообразно.
В моче концентрация ХГЧ достигается несколько позже, чем в крови.
: Внутриматочная инсеминация (ВМИ)
Источник: https://detieco.ru/encyclopedia/eko-iksi/kak-vesti-sebya-posle-inseminacii/
Осложнения после искусственной инсеминации
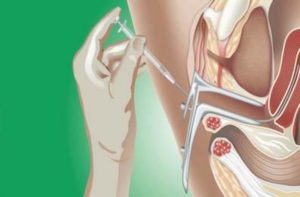
Искусственная инсеминация – это оплодотворение с помощью введения спермы партнера в полость матки партнерши. После искусственной инсеминации возможно развитие осложнений, связанных с применением препаратов для стимуляции, с применением нативной спермы, другими причинами.
Что представляет собой искусственная инсеминация
Искусственная инсеминация рекомендована при мужском бесплодии, при некоторых видах женского бесплодия, при аномальном развитии половых органов мужчины и женщины, при бесплодии неясного генеза и других нарушениях.
Искусственная инсеминация может проводиться с помощью стимуляции овуляции у женщин или ее проводят в естественном цикле. Также искусственная инсеминация может проводиться нативной спермой или очищенными от спермальной жидкости сперматозоидами.
Искусственная инсеминация – это процедура, во время которой специальным тонким катетером вводится сперма в полость матки женщины.
Искусственная инсеминация может проходить с использованием спермы партнера или спермы донора.
Искусственная инсеминация имеет более высокую эффективность при применении у женщин в возрасте до 35 лет, у женщин с небольшим периодом лечения бесплодия. Женщинам старше 35 лет, длительно лечившимся от бесплодия, рекомендуется применение экстракорпорального оплодотворения. Искусственная инсеминация рекомендуется женщинам, не имеющим проблемы с проходимостью маточных труб.
После искусственной инсеминации возможно развитие осложнений. Применение нативной (неочищенной) спермы может вызвать развитие анафилактического шока у женщины.
Проведение стимуляции овуляции перед инсеминацией может вызвать развитие синдрома поликистозных яичников, возможно развитие аллергической реакции на применяемые препараты.
В результате искусственной инсеминации может развиться многоплодная беременность, эктопическая (внематочная) беременность.
Синдром поликистозных яичников
Синдром поликистозных яичников развивается в результате нарушения функции яичников. Искусственная стимуляция овуляции перед проведением внутриматочной инсеминации может привести к осложнению в виде развития синдрома поликистозных яичников (синдрома Штейна-Левенталя).
При развитии такого нарушения происходит повышение секреции эстрогенов и андрогенов, повышается секреция инсулина, начинают вырабатываться в большом количестве андрогены в коре надпочечников, нарушается функция гипофиза и гипоталамуса.
Происходит сбой в работе эндокринной системы.
Первые симптомы развития нарушения проявляются в виде сильных болей в области живота и поясницы, припухлостью живота, общим недомоганием. К общим симптомам синдрома поликистозных яичников относятся:
- Развитие нарушений менструального цикла – аменорея, олигоменорея. Менструации становятся нерегулярными, могут быть скудными или очень обильными и болезненными. Менструации могут полностью отсутствовать.
- Нарушение функции яичников может проявляться в виде ожирения, когда основное расположение жировой ткани находится в области брюшной полости, нижней части живота.
- Анализ крови на половые гормоны показывает высокий уровень мужских гормонов, которые вызывают появление вторичных половых признаков у женщины – избыточный рост волос на лице, увеличение мышечной массы, грубый голос, облысение, увеличение клитора, прекращения менструации, повышение полового влечения, в некоторых случаях возможно видоизменение половых органов, которые становятся похожими на мужской половой орган, появляется угревая сыпь, повышенная жирность кожи, себорея, морщины, темные пигментные пятна на коже.
- Диагностируется бесплодие, которое является последствием развития таких нарушений, как прекращение овуляции (олигоовуляция) или ее нерегулярности.
- Появляются симптомы, которые беспокоят длительное время в виде: болей внизу живота, в молочных железах, в пояснице, постоянной смены настроения, отеков, набухания молочных желез.
- Может развиться депрессия, она сопровождается вялостью, головокружением, апатичным отношением к жизни, сонливостью.
- УЗИ диагностирует развитие многочисленных кист на яичниках, которые сформировались по всей ткани яичников. Яичники увеличиваются в размерах из-за многочисленных кист, утолщается наружная капсула яичников.
- С помощью УЗИ диагностируется утолщение эндометрия матки, его гиперплазия.
- Повышается уровень лютеинизирующего гормона, нормальное соотношение лютеинизирующего гормона к фолликулостимулирующему гормону нарушается.
- Развивается нарушение толерантности к глюкозе, повышается уровень инсулина в крови.
- Понижается уровень глобулина, который связывает половые гормоны.
В результате развития синдрома поликистозных яичников повышается риск: развития рака молочных желез, сахарного диабета, гипертонии, повышения свертываемости крови и развития нарушений, связанных с этим.
У женщин развивается ожирение, растет риск инфаркта, инсульта, заболеваний сосудов. Повышается риск невынашивания беременности, бесплодия. При появлении первых симптомов развития синдрома поликистозных яичников следует обратиться за помощью к специалисту.
Своевременное лечение помогает предотвратить развитие тяжелых осложнений.
Нативная сперма
Применение нативной (неочищенной) спермы для ВМИ не рекомендуется. Неочищенная сперма содержит множество чужеродных организму женщины веществ, которые способны вызвать сильную ответную реакцию организма при введении.
Сперма может быть инфицирована, она содержит чужеродные организму женщины белки.
Попадание нативной спермы после искусственной инсеминации в матку может вызвать воспалительный процесс, сильную аллергическую реакцию, анафилактический шок.
Когда оплодотворение происходит естественным образом, цервикальный канал играет роль фильтра для проходящих через него спермиев, очищая их от всего лишнего. При цервикальном факторе бесплодия, когда изменяется состав цервикальной слизи, сперматозоиды не могут попасть в полость матки из-за излишней густоты слизи. В этом случае назначается внутриматочная инсеминация.
Чтобы избежать развития аллергической реакции, анафилактического шока, воспалительных процессов, нативную сперму подвергают очистке. Сперму после забора проверяют на качество, затем подвергают инкубации при температуре 37 градусов в течении 30 минут. Сперму разводят с промывающим раствором и осаживают на центрифуге. Затем полученные очищенные сперматозоиды помещают в питательную среду.
Во время центрифугирования нативная сперма очищается от жидкой части эякулята, которая способна вызывать боль и аллергическую реакцию при попадании в матку, от незрелых половых клеток, иммунных и эпителиальных клеток, поврежденных, ослабленных, мертвых спермиев, от вирусов и различных микроорганизмов.
Многоплодная беременность
Предварительная стимуляция овуляции у женщины, которая подвергается искусственной инсеминации может вызвать созревание нескольких яйцеклеток. После искусственной инсеминации возможно развитие многоплодной беременности.
Многоплодная беременность – это беременность высокого риска, во время которой возможно более частое развитие осложнений, чем при одноплодной беременности.
В зависимости от состояния здоровья и желания женщины, врачи рекомендуют сохранение всех плодов или предлагают селективную редукцию одного или нескольких плодов, увеличив тем самым выживаемость оставшихся. Селективная редукция проводится на сроке от 10 до 12 недель.
Эктопическая беременность
Эктопическая или внематочная беременность после искусственной инсеминации развивается так же часто, как при естественном зачатии.
Для предотвращения развития внематочной беременности перед проведением процедуры следует пройти проверку проходимости маточных труб, исследования на инфекции, воспалительные процессы.
При первых симптомах развития беременности обратиться к врачу – наблюдение поможет на раннем этапе определить развитие внематочной беременности и вовремя принять меры.
«Центр ЭКО» города Калининграда предлагает лечение всех видов мужского и женского бесплодия. В клинике «Центр ЭКО» Калининграда вы сможете получить услугу ВМИ, ЭКО, ЭКО ИКСИ.
Запишитесь на прием по телефону
+7 (4012) 92-06-76
или
воспользуйтесь формой записи:
Записаться на прием
Источник: https://www.ivf39.ru/vse-uslugi/inseminatsiya/oslozhneniya-posle-iskusstvennoj-inseminatsii.html
Главные причины неудачной искусственной инсеминации
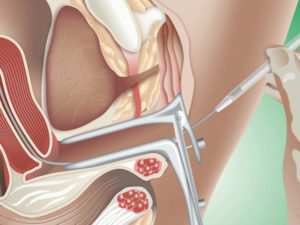
Бывают ситуации, когда семейным парам требуется помощь специалистов для зачатия ребенка. В арсенале современной медицины есть несколько способов преодоления и лечения бесплодия. Одним из таких способов является искусственная инсеминация. Но и у этого способа нет 100% гарантии результата. В этой статье мы рассмотрим основные причины неудач у такого способа оплодотворения.
Что из себя представляет эта процедура?
Инсеминация искусственным способом это вариант оплодотворения методом введения спермы в матку. Этот процесс повторяет схему естественного зачатия при половом акте.
Сперму, которую планируют ввести в матку, специальным образом подготавливают. В процессе подготовки непригодные сперматозоиды отсеиваются, повышая тем самым шансы на успешное оплодотворение.
Для искусственной инсеминации могут применять как сперму мужа, так и замороженную сперму донора.
Вот так происходит искусственная инсеминация.
Когда назначают инсеминацию?
Такую процедуру назначают, если мужчина страдает сексуальным расстройством или у него диагностирована слабая подвижность сперматозоидов. Еще ее могут назначить если у женщины обнаружен цервикальный фактор бесплодия или вагинизм.
Показания для ИИ спермой мужа.
Искусственную инсеминацию нужно назначать, когда после 2 лет регулярных половых отношений беременность не наступила. Так советуют поступить опытные врачи. Очень много зависит от правильной подготовки спермы и яичников.
Врачи советуют не оставлять попыток забеременеть самостоятельно. Такой способ зачатия будет успешен с вероятностью от 4% до 35%. Старайтесь и все получится.
Бывают ситуации, при которых нужно не тратить время на искусственную инсеминацию и сразу готовиться к ЭКО. Слишком низкая концентрация сперматозоидов, кровь в сперме, лейкоциты, тромбоциты будут серьезным образом препятствовать успешному зачатию методом искусственной инсеминации. Более подробно о качестве спермы и спермограмме читайте и смотрите здесь.
Показания для ИИ спермой донора.
Многих интересует вопрос: «Что нужно делать при неудачной инсеминации?». Если процедура прошла неудачно естественно наступает разочарование и апатия. Не нужно сразу ставить крест на процедуре. По статистике зачатие таким способом происходит только на 2-5 раз. Поэтому сделайте небольшой перерыв и пробуйте снова.
Как подготовиться?
По отзывам родителей, которые успешно прошли искусственную инсеминацию становится понятно, что нужно неукоснительно придерживаться и выполнять все предписания врача. Обязательно нужно пройти обследование маточных труб для проверки их на наличие или отсутствие спаек.
Обязательно перед инсеминацией нужно сделать фолликулометрию (УЗИ яичников). Так можно проверить готовность фолликулов к зачатию. Если они не готовы врач назначит курс препаратов для увеличения их роста.
Сильное волнение и стресс могут стать причиной неудачной инсеминации. Обычно это происходит после второй попытки, когда женщина, по понятным причинам, начинает переживать о результате.
[attention type=yellow]Чаще всего искусственная инсеминация неудачна по причине неправильной подготовки к ней.
[/attention]После 3-й неудачной попытки оплодотворения нужно сделать пазу в пару месяцев. Когда организм восстановится, процедуру можно повторить. Помните, бесплодие уже давно поддается лечению (либо преодолению).
Поэтому если инсеминация, проведенная искусственно, вам не помогла, не расстраивайтесь, в самом крайнем случае вам поможет ЭКО. Может до ЭКО дело и не дойдет, главное стараться и верить, что все получится.
В этом видео кандидат медицинских наук рассказывает о ИИ:
Источник: https://ekobesplodie.ru/zachatie/glavnye-prichiny-neudachnoj-iskusstvennoj-inseminatsii
Инсеминация: у кого получилось с первого раза? Искусственная инсеминация — вспомогательная репродуктивная технология
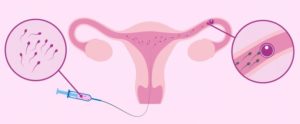
Все большее количество супружеских пар в последние годы нуждаются во вспомогательных репродуктивных технологиях. Еще несколько десятилетий назад при наличии некоторых проблем женщины и мужчины оставались бездетными. Сейчас медицина развивается очень быстрыми темпами.
Поэтому если вы не можете долгое время забеременеть, стоит воспользоваться таким методом, как инсеминация. У кого получилось с первого раза, расскажет вам представленная статья.
Вы узнаете о процедуре и способе ее проведения, а также сможете ознакомиться с отзывами пациенток, прошедших этот этап.
Вспомогательная репродуктивная технология: внутриматочная инсеминация
Искусственная инсеминация – это процесс введения в полость детородного органа женщины спермы ее партнера. Данный момент – единственное, что происходит искусственно. После этого все процессы осуществляются естественным путем.
Инсеминация может быть проведена спермой мужа или донора. Материал берется свежий или замороженный. Современная медицина и опыт врачей позволяют паре зачать ребенка даже в самых, казалось бы, безнадежных ситуациях.
Показания к проведению операции
Процедура инсеминации показана парам, которые не могут самостоятельно зачать ребенка в течение года, при этом у обоих партнеров нет никаких патологий. Обычно в таком случае говорят о бесплодии неясного генеза. Также показаниями к инсеминации будут такие ситуации:
- снижение качества спермы или подвижности сперматозоидов у мужчины;
- эректильные дисфункции;
- нерегулярная половая жизнь или сексуальные расстройства;
- шеечный фактор бесплодия (выработка антиспермальных телец в цервикальном канале партнерши);
- возрастной фактор (как мужчины, так и женщины);
- анатомические особенности строения половых органов;
- невозможность полового контакта без предохранения (при ВИЧ-инфекции у женщины);
- желание зачать ребенка без мужа и так далее.
Инсеминация спермой осуществляется обычно в частных клиниках, занимающихся вспомогательными репродуктивными технологиями. Процедура требует некоторой подготовки и имеет несколько этапов проведения. Рассмотрим их.
Предварительное обследование
Искусственная инсеминация предполагает диагностику обоих партнеров. Мужчине обязательно нужно сдать спермограмму, чтобы специалисты могли здраво оценивать состояние спермы. При получении неудовлетворительных результатов в процессе процедуры будут применены дополнительные манипуляции. Также партнер обследуется на наличие половых инфекций, сдает анализ крови и флюорографию.
Женщине предстоит большая диагностика, нежели у мужчины. Пациентка проходит ультразвуковую диагностику, сдает анализы для определения инфекций половых путей, предоставляет флюорографию. Также будущей маме необходимо исследовать гормональный фон, определить овулярный резерв. В зависимости от полученных результатов и выбирается дальнейшая тактика работы с парой.
Начальный этап: стимуляция или естественный цикл?
Перед инсеминацией некоторым женщинам назначают гормональные препараты. Принимать их нужно в строго установленной дозе.
Доктор обозначает дни, когда вводится лекарство. Оно может быть в виде таблеток или инъекций.
Гормональная стимуляция яичников нужна женщине с нарушением овуляции, а также тем пациенткам, у кого снижен овариальный резерв.
Уменьшение количества яйцеклеток может быть индивидуальной особенностью или же следствием резекций яичников. Также снижение овариального резерва наблюдается у женщин, приближающихся к 40 годам.
Как при стимуляции, так и в естественном цикле, пациентке назначается фолликулометрия. Женщина регулярно посещает специалиста ультразвуковой диагностики, который осуществляет замер фолликулов. Обращается внимание и на состояние эндометрия. Если слизистый слой растет плохо, то пациентке назначаются дополнительные медикаменты.
Важный момент
Когда обнаруживается, что фолликул достиг соответствующих размеров, наступает время действовать. В зависимости от того, когда будет овуляция, инсеминация назначается за несколько дней или через пару часов. Многое зависит от состояния спермы. Если используется свежий материал, то его введение может происходить не чаще, чем один раз в 3-5 дней. Поэтому паре предлагается два варианта:
- инсеминация за 3 дня до овуляции и через несколько часов после нее;
- введение материала один раз непосредственно во время разрыва фолликула.
Какой из способов лучше и эффективнее, до сих пор не определено. Многое зависит от здоровья партнеров и показаний, по которым проводится инсеминация. У кого получилось с первого раза при однократном введении, не советуют решаться на двойное. И наоборот. Иначе дело обстоит с замороженной спермой или донорским материалом.
Другой вариант
Инсеминация донором всегда предусматривает предварительную заморозку материала. Такая сперма после размораживания может быть введена несколькими порциями. Эффективность данного способа несколько выше, чем оплодотворение свежим материалом.
Заморозить сперму можно и партнеру в супружеской паре. Для этого не обязательно становиться донором. Обговорить этот вопрос нужно с репродуктологом. Во время криоконсервации спермы улучшается ее качество, отбираются только лучшие, быстрые и здоровые сперматозоиды. Патологические клетки удаляются из материала. В результате манипуляции получается так называемый концентрат.
Процесс введения материала
Занимает эта процедура не более получаса. Женщина располагается на гинекологическом кресле в привычной позиции. В цервикальный канал через влагалище вводится тонкий катетер. На другом конце трубочки закрепляется шприц с собранным материалом. Содержимое инъекции поставляется в матку. После этого катетер извлекается, а пациентке рекомендуют полежать еще минут 15.
В день инсеминации женщине запрещается напрягаться и поднимать тяжелые предметы. Рекомендуется отдых. На следующие сутки никаких ограничений в режиме нет. Однако нужно соблюдать личную гигиену, так как после инсеминации есть риск присоединения инфекции.
В первый и второй дни от переноса материала у женщины могут отмечаться тянущие болезненные ощущения в нижней части живота. Врачи не советуют принимать лекарственные препараты. Если боль кажется вам нестерпимой, то нужно обратиться за медицинской помощью.
[attention type=red]Также у некоторых пациенток могут быть незначительные кровянистые выделения. Они связаны с небольшим расширением цервикального канала и возможностью травматизации слизистой оболочки.
[/attention]Выделения проходят самостоятельно и не требуют использования дополнительных препаратов.
Диагностика беременности
После того как проведена инсеминация, беременность должна наступить в течение нескольких часов. По истечении данного времени яйцеклетка становится недееспособной. Но в этот момент женщина еще никак не может узнать о своем новом положении. Некоторым пациенткам назначается гормональная поддержка. Препараты всегда нужны в цикле со стимуляцией и иногда в естественном.
Тест после инсеминации покажет правильный результат спустя 10-14 дней. Если женщине проводили стимуляции и был делан укол хорионического гонадотропина, то положительный тест она может увидеть сразу после процедуры. Однако он не говорит о наступлении беременности. Реагент на полоске показывает лишь присутствие ХГЧ в организме.
Наиболее точно подтвердить или опровергнуть беременность способно УЗИ. Но это может быть не ранее, чем через 3-4 недели после процедуры. Некоторые современные устройства позволяют получить результат уже через 2 недели.
Инсеминация: у кого получилось с первого раза?
Существует статистика пар, которые проводили такую манипуляцию. Вероятность беременности колеблется от 2 до 30 процентов. Тогда как в естественном цикле, без вспомогательных репродуктивных методов, у здоровых супругов она составляет 60%.
Благоприятный исход с первой попытки обычно бывает при следующих условиях:
- возраст обоих партнеров находится в диапазоне от 20 до 30 лет;
- у женщины нет никаких гормональных заболеваний;
- в анамнезе у мужчины и женщины нет инфекций половых путей;
- партнеры ведут здоровый образ жизни и предпочитают правильное питание;
- продолжительность неудачных попыток зачать ребенка составляет менее пяти лет;
- ранее не проводилась стимуляция яичников и гинекологические операции.
Несмотря на указанные параметры, успех может быть и в других случаях.
Отзывы женщин
Почти все пациентки перед манипуляцией изучают отзывы, которые имеет инсеминация: у кого получилось с первого раза, как нужно себя вести, чего лучше не делать, и стоит ли вообще проводить стимуляцию.
Нужно сказать сразу, что если вы надеетесь на положительный исход, то нужно слушать только врача. Никакие советы подружек не помогут. Каждая ситуация индивидуальна.
Поэтому при инсеминации подбирается свой способ действий в каждом отдельном случае.
Представительницы слабого пола, которые имели шеечный фактор, в большинстве случаев получают положительный результат манипуляции. Сперматозоиды минуют цервикальный канал и не уничтожаются антиспермальными телами.
Если же речь идет о плохом качестве спермы, то тут все индивидуально. Во многом репродуктологи могут улучшить материал. Но это не дает надежной гарантии в положительном исходе.
Процедурой остаются удовлетворены примерно 30 процентов пар.
Сложнее обстоит дело в том случае, если патологии есть у женщины. Это могут быть такие заболевания, как эндометриоз, миома, полипы в матке и спайки. В таких ситуациях вероятность положительного исхода еще меньше. Примерно у 8-10 пар из ста наступала беременность.
Врачи обычно советуют проводить не более 3-4 попыток. Если в каждой из них проводилась стимуляция, то стоит задуматься о более сложных методах вспомогательных репродуктивных технологий – ЭКО. В том случае, если женщине позволяет возраст, и гормональные препараты не присутствуют в цикле инсеминации, повторять манипуляцию можно неограниченное количество раз.
Стоимость процедуры
Искусственная инсеминация может быть проведена в частных клиниках по приемлемой стоимости. Но многое зависит от состояния здоровья партнеров. Чем больше патологий выявлено, тем сложнее будет подготовка. При предварительной заморозке спермы стоимость процедуры возрастает, как и в случае ее долгого хранения.
Если осуществляется обычная инсеминация, цена ее составит примерно 10-20 тысяч рублей. При этом в стоимость уже могут входить консультации специалистов, анализы, фолликулометрия и наблюдение до подтверждения беременности. Другие клиники предлагают отдельную оплату за каждую услугу, снижая стоимость самой манипуляции. Что выбрать, решать только вам.
Небольшое заключение
Искусственная инсеминация, цена которой относительно невысокая по сравнению с методом экстракорпорального оплодотворения, дала парам новую надежду и шанс на зачатие ребенка. Далеко не каждые супруги могут сделать ЭКО самостоятельно, а квоты выделяются лишь по определенным показаниям. При инсеминации все значительно проще.
Если вы не можете зачать ребенка более одного года при регулярной половой жизни или имеете другие показания для инсеминации, то обратитесь к специалисту. В проведении манипуляции нет ничего страшного. Все процессы происходят естественным образом. Репродуктологи лишь помогают вам увеличить шанс на успешный исход. Хороших вам результатов!
Источник: https://FB.ru/article/253708/inseminatsiya-u-kogo-poluchilos-s-pervogo-raza-iskusstvennaya-inseminatsiya---vspomogatelnaya-reproduktivnaya-tehnologiya