Как планировать беременность — Обследования перед беременностью бесплатно

Последнее изменение 22.04.2017
Беременность— это ответственный период в жизни каждой женщины, когда ее организм подвержен колоссальным изменениям и к такой «встряске» он должен быть готов.
Поэтому планирование беременности крайне необходимо, ведь есть риск, что в организме «спят» скрытые заболевания и инфекции, которые раньше не беспокоили, но во время беременности они «просыпаются» под воздействием гормональной перестройки и, к сожалению, привносят в это чудесное беременное состояние свои коррективы.
Ниже я опишу максимум из того, что следует сделать, но каждая будущая мамочка может решать сама надо ли ей сдавать целую кучу анализов при планировании беременности или можно обойтись минимумом.
Бесплатные анализы в Женской Консультации (ЖК)
Стандартные анализы крови (клинический, биохимический) и общий анализ мочи Анализы сообщат врачу о состоянии вашего здоровья.
Группа крови и резус-фактор— данная информация необходима для ведения беременности и, если Вы еще не в курсе какая кровушка течет в Ваших венах, необходимо обязательно сдать.
Анализ крови на свертываемость или Коагулограмма. В ЖК берут не все показатели, а только самые основные, остальное можно сдать платно:
- Д-димер (количественный)
- Гомоцистеин
- МНО/ПТИ (международное нормализационное отношение/ протромбиновый индекс)
- Фибриноген
- АЧТВ (активированное частичное тромбопластиновое время)
- ТВ (тромбиновое время)
- Антитромбин
Анализ крови на ВИЧ, анализ крови на Сифилис, анализ крови на гепатит, анализ крови на гепатит С. Данные анализы у Вас будут брать сразу при постановке на учет по беременности и еще 2 раза во время беременности:
Анализ мазка из влагалища или бактериологического мазка, в простонародье, анализ на флору, т.е. анализ покажет все ли хорошо (нет ли ненужных микробов) во влагалище, в канале шейки матки и в мочеиспускательном канале.
Подготовки особой не требуется: отказаться от интимной жизни за 1-2 дня, не использовать антибиотиков и свечей, не спринцеваться.
Анализ мазка на цитологию, который знаком каждой женщине и без которого, например, в нашей поликлинике, нельзя попасть даже к стоматологу. Где здесь связь мне не понятно, но правила есть правила и сдавать приходится постоянно 1 раз в 6 месяцев. А нужен анализ для того, чтобы вовремя выявить предраковое состояние шейки матки.
[attention type=yellow]Кольпоскопия— исследование, которое проводится специальным прибором и помогает гинекологу диагностировать эрозию шейки матки, а также различные заболевания влагалища и наружных половых органов. Исследование не имеет противопоказаний.
[/attention]Узи органов малого таза— расскажет врачу о состоянии ваших яичников и матки, исключит наличие различных новообразований (кист, миом, полипов и тд), покажет хорошо ли растут фолликулы и эндометрий. Лучше пройти УЗИ в начале цикла (сразу после месячных) и в середине цикла.
Гормоны: ФСГ, ЛГ. Но их понадобится сделать намного больше, подробнее расскажет Ваш гинеколог, но дополнительные гормоны назначат уже платно и в зависимости от дня цикла.
Бесплатные анализы у терапевта
Флюорография легких— обязательно будут требовать для роддома, но в беременном состоянии ее делать категорически нельзя и придется бегать, собирая дополнительные анализы, а то и вовсе ехать лично в тубдиспансер для взятия справки. Лучше сделать заранее, оградив себя и своего малыша от лишних нервов и телодвижений.
Гормоны: ТТГ, Антитела к тиреопериоксидазе, Антитела к тиреоглобулину, Т4 (св),Т3 (св) – важные гормоны, которые покажут как работает щитовидная железа. Терапевты дают неохотно, может потребуется прием эндокринолога.
Бесплатные анализы в КВД
Анализ на скрытые инфекции методом ПЦР: на хламидии, микоплазму и уреаплазму, вирус простого герпеса 1,2, цитомегаловирус
Нужно взять направление из ЖК для себя и мужа
Список необходимых врачей при планировании беременности
- Стоматолог. Даже, если у Вас ничего не болит стоит сходить на профилактический осмотр, ведь беременность длится целых 9 месяцев, а лечить зубы с наркозом во время беременности не рекомендуется.
- Гематолог. По статистике 70% акушерских осложнений приходится на проблемы с гемостазом (свертывающей системой крови). Этого можно и не знать (как случилось у меня, но это уже другая долгая и печальная история), поэтому я бы порекомендовала не скупится на посещение данного специалиста и сдать тот минимум анализов, который позволит врачу сказать, что у Вас нет проблем и можете спать спокойно. Выше я уже писала об анализах на коагулограмму, еще Вам скорее всего назначат анализы на выявления или опровержения антифосфолипидного синдрома, это такие антитела, которые могут во время беременности стать причиной выкидыша и других акушерских осложнений. Вот эта четверка: Антитела к кардиолипину, антитела к аннексину V, антитела к Бета-2-гликопротеину (b2GpI) и волчановый антикоагулянт.
Еще гематологи назначают сдать гены системы гемостаза, но не всем и все, так как их огромное множество и врач сам решает, что именно нужно проверить у Вас.
- Эндокринолог. Тоже очень важный врач до и во время беременности. Обязательно следует сдать анализы на гормоны ТТГ (для планирования значение ТТГ должно быть меньше 2,5), Антитела к тиреопериоксидазе, Антитела к тиреоглобулину, Т4 (св),Т3 (св). Может потребоваться УЗИ щитовидной железы
- Отоларинголог (ЛОР). При посещение доктора следует попросить направление на сдачу мазка (бактериологическое исследование) из зева и носа. Обязательно следует сдать этот анализ до беременности, если выявят какой-нибудь стафилококк в большой степени во время беременности, то непременно будут пичкать антибиотиками, а это сами понимаете, малышу не к чему, лучше пролечить до беременности.
- Терапевт, Офтальмолог, мамолог и врачи по вашим заболеваниям.
Список обязательных платных анализов
Анализ на ТORCH-инфекции. Аббревиатура T.О.R.C.H. появилась из первых букв наиболее опасных для плода инфекций – Toxoplasma (токсоплазменная инфекция) — Rubella (краснуха) — Cytomegalovirus (цитомегаловирус)— Herpes (герпес).
Сдается 2 вида титра, IgG- показывает есть ли в организме иммунитет к инфекции (т.е. чем он выше, тем лучше) и IgM- есть ли заболевание в данный момент (т.е. титр должен быть 0, если вы сейчас не болеете). Самым важным при планирование является определение антител к вирусу краснухи, т.
е именно титр IgG к краснухе. Если в Вашем организме нет данных антител, то настоятельно рекомендуется привиться от данного заболевания, так как заражение этой инфекцией во время беременности приводят к ужасным порокам плода.
После прививки нельзя беременеть около 3-6 месяцев (зависит от вакцины) и лучше перед беременностью снова сдать анализ и проверить появились ли антитела.
Для будущей мамы
Платные независимые лаборатории: Санкт-Петербург:Ситилаб, Медлаб, Инвитро, Хеликс
Москва :Инвитро, Лабаротория ЭФИС, Лаборатория Гемотест
Какие анализы сдать мужчине
Главный анализ, который требуется сдать мужчине- это спермограмма (СГ), желательно с мар-тестом, а также анализ на скрытые инфекции.
[attention type=red]К сдаче СГ следует основательно подготовиться: во-первых, половое воздержание 2-6 дней (идеально «золотая» середина- 4 дня) во-вторых, следует полностью исключить алкоголь за неделю! в третьих, отказаться от саун, бань, жирной пищи и лекарств
[/attention]При пересдаче СГ требуется такое же половое воздержание как и при первичной сдаче, чтобы получить точную динамику.
Витамины при планировании беременности
Обязательным и самым важном витамином во время планирования беременности и на протяжении всей беременности является Фолиевая кислота (мужа это тоже касается).
Начинаем принимать за 3 месяца до предполагаемого зачатия (и будущая мама и будущий папа). Минимальная дозировка фолиевой кислоты- по 1 табл (1 мг) или 1000мкг. Данный витамин не имеет передозировки, не накапливается в организме, как, например, витамин Д.
Можно приобрести таблетки Фолацин (Фолио, Ангиовит, Фолибер) и принимать по 1 в день.
Для мамы при планировании можно использовать специальный комплекс витаминов для планирующих и беременных.
Очень хорошо себя зарекомендовали витамины- Фемибион (в аптеках указано, что это БАД, на самом деле сейчас все витаминные комплексы регистрируются как БАД, т.е. Фемибион просто не успел зацепиться на нашем рынке как «витамины», это чисто юридический вопрос не более того).
Самое важное, что я бы выделила в этом комплексе, это то, что в его состав входит Метафолин-активная форма фолиевой кислоты, которая усваивается!!!! А обычная фолиевая кислота может и не усваиваться и выходить из организма в первозданном виде.
Также плюсом для меня было сбалансированное количество витаминов, например, витамин А.
Девочки, следите за этим витамином А! В огромных количествах он приводит к порокам развития, а витамин Д вообще нельзя принимать в солнечное время года. Обращайте на это внимание при выборе комплекса витаминов не только при планирование, но и обязательно при беременности!
(Visited 1 207 times, 1 visits today)
Источник: https://mamahunter.ru/beremennost/planirovanie-beremenosti/
Генетический тест перед беременностью

Здоровье ребенка во многом зависит от здоровья родителей. Однако, оба родителя могут быть физически здоровы, но при этом носить в себе гены наследственных патологий. И эти дефектные гены потом унаследует ребенку, и они станут причиной трудноизлечимой патологии. Снизить риск подобных ситуаций поможет генетический тест, выполненный родителями еще при планировании беременности.
- В каких случаях требуется анализ на генетические заболевания при планировании беременности?
- Откуда берутся генные мутации?
- Нужен ли генетический скрининг при планировании зачатия?
- Современные методики выявления наследственных патологий
- Анализ кариотипа (цитогенетические исследования)
- Молекулярно-генетический тест перед беременностью
- Что предпринять, если у родителей выявлены хромосомные нарушения?
В КАКИХ СЛУЧАЯХ ТРЕБУЕТСЯ АНАЛИЗ НА ГЕНЕТИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПРИ ПЛАНИРОВАНИИ БЕРЕМЕННОСТИ?
Генетические исследования показаны планирующей зачатие паре, если ранее были диагностированы:
- рождение ребенка с генетическими нарушениями;
- неоднократное невынашивание;
- бесплодие;
- «замершая» беременность;
- наличие генетических заболеваний в роду мужчины или женщины.
Скрининг необходим обоим супругам, поскольку каждый из них может являться носителем мутировавшего гена.
ОТКУДА БЕРУТСЯ ГЕННЫЕ МУТАЦИИ?
Значительная часть мутаций проявляются через несколько поколений, т. е. дефектные гены можно унаследовать от родителей или более дальних родственников. Однако некоторые нарушения в геноме могут стать следствием непосредственных неблагоприятных воздействий на организм.
По мнению бельгийских генетиков ним относятся:
- злоупотребление спиртными напитками;
- никотиновая зависимость;
- заболевания инфекционного генеза;
- прием отдельных фармакологических средств;
- воздействие ионизирующего излучения;
- хронические интоксикации, связанные с трудовой деятельностью;
- электромагнитное излучение;
- общая загрязненность окружающей среды (более характерна для мегаполисов).
НУЖЕН ЛИ ГЕНЕТИЧЕСКИЙ СКРИНИНГ ПРИ ПЛАНИРОВАНИИ ЗАЧАТИЯ?
Даже если среди кровных родственников нет людей с генетическими патологиями, обязательно следует провести исследование на наличие распространенных мутаций. Если же определенные отклонения среди родственников присутствуют, то скрининг просто необходим.
Врачи клиник Бельгии рекомендуют пройти генетический тест перед зачатием на носительство следующих трудноизлечимых заболеваний:
- нейросенсорная тугоухость (снижение слуха или его отсутствие);
- спинальная миотрофия;
- фенилкетонурия;
- муковисцидоз;
- тромбофилия.
Важно:Генетический скрининг настоятельно рекомендуется пройти всем парам, возраст которых превышает 35 лет.
Уникальные молекулярно-генетические методики в настоящее время дают возможность с высокой степенью вероятности выявить повышенную предрасположенность к некоторым формам:
- онкологических заболеваний,
- сахарному диабету,
- ИБС,
- бронхиальной астме,
- остеопорозу,
- атеросклерозу и эссенциальной гипертензии.
Обратите внимание: Для проведения генетического теста перед беременностью достаточно сдать кровь в одной из сертифицированных лабораторий, имеющих международный стандарт качестваISO. Заключение генетиков будущие родители получат по почте.
СОВРЕМЕННЫЕ МЕТОДИКИ ВЫЯВЛЕНИЯ НАСЛЕДСТВЕННЫХ ПАТОЛОГИЙ
В бельгийских клиниках широко практикуется ряд способов, позволяющих диагностировать повышенную вероятность к развитию генетически обусловленных заболеваний.
Среди них отдельного внимания заслуживают:
- анализ кариотипа;
- способы молекулярно-генетической диагностики.
АНАЛИЗ КАРИОТИПА (ЦИТОГЕНЕТИЧЕСКИЕ ИССЛЕДОВАНИЯ)
Такой генетический тест перед беременностью дает возможность определить увеличение или уменьшения числа хромосом, а также их структурные изменения (разрывы, изменения формы и размеров).
С помощью этого способа, в частности, можно опровергнуть или подтвердить наличие синдрома Дауна (трисомии по 21-й паре).
Анализ кариотипа также показывает транслокацию и мозаицизм хромосом, характерные для синдромов Кляйнфельтера и Тернера.
Для анализа берут лейкоциты, которые 2 недели выращивают in vitro до наступления метафазы и замораживают с добавлением красителя. Хромосомы кровяных телец приобретают полосатую окраску, а затем это чередование полос сравнивают с эталонными хромосомами. Таким образом легко выявить малейшее отклонение от нормы.
Показания к генетическому тесту при планировании беременности:
- первичная аменорея (до 15 лет);
- ранняя менопауза;
- бесплодие;
- тяжелая олигоозоспермия (< 5 млн спермиев в 1 мл семенной жидкости);
- задержка полового развития;
- 2 и более выкидыша в I триместре.
МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИЙ ТЕСТ ПЕРЕД БЕРЕМЕННОСТЬЮ
Методы данной категории помогают выявить ряд особенностей структуры ДНК, приводящих к наследственным патологиям – синдрома Жильбера, миодистрофии Дюшенна-Беккера, фенилкетонурии, талассемии, нейросенсорной тугоухости, гемоглобинопатии и гемофилии.
ЧТО ПРЕДПРИНЯТЬ, ЕСЛИ У РОДИТЕЛЕЙ ВЫЯВЛЕНЫ ХРОМОСОМНЫЕ НАРУШЕНИЯ?
Один из возможных вариантов решения проблемы, когда генетический тест при планировании беременности показал наличие аномалий – это преимплантационная генетическая диагностика перед проведением экстракорпорального оплодотворения. Эмбрион подвергается прицельному исследованию до момента переноса в полость матки на предмет наличия полного комплекта хромосом или отклонений, ранее диагностированных у одного из родителей.
На ранних сроках беременности используется неинвазивный генетический анализ – пренатальный тест. У беременной женщины проводят забор крови из вены, выделяют из нее ДНК плода и проводят генетический анализ на предмет подтверждения или исключения наиболее распространенных патологий. Методика абсолютно безопасна для будущей матери и эмбриона.
Скрининговые и инвазивные методы диагностики беременности включают скрининг с ультразвуковым сканированием на I и II триместре, а также исследование биологического материала плода.
[attention type=green]Исследование околоплодной жидкости (амниоцентез) информативно на 15-16 неделе после зачатия. Изучение ворсин наружной оболочки зародыша (биопсия хориона) целесообразно проводить на 10-12 неделе гестации. После 18 недели по показаниям прибегают к исследованию пуповинной крови – кордоцентезу.
[/attention]Когда для процедуры ЭКО не удается подобрать совершенно здоровый эмбрион, есть смысл использовать донорский материал – яйцеклетку или семенную жидкость.
Источник: https://zen.yandex.ru/media/id/5aa431b39b403cc33a3ffc51/5ad46350a815f115486f8d4d
Анализы при планировании беременности — список для женщин

Предварительная проверка здоровья перед таким ответственным шагом, как зачатие, поможет женщине заранее подготовить организм к вынашиванию и деторождению. У гинеколога или в центре семейного планирования рекомендуется поподробнее ознакомиться, какие анализы нужно сдать при планировании беременности. Это снизит риск осложнений во время внутриутробного развития ребенка.
Стандартные гинекологические процедуры для женщин
Сначала проводится первичный осмотр у гинеколога и мазок влагалищного отделяемого.
Врачебный осмотр на гинекологическом кресле дает возможность визуально оценить:
- состояние маточного зева и шейки;
- характер слизистой влагалищной стенки (есть ли повреждения или признаки воспалительного процесса).
Во время осмотра врач берет мазок из влагалища, который направляют для лабораторного исследования. Влагалищное отделяемое позволяет определить:
- характер микрофлоры;
- наличие определенных возбудителей (гарднереллез; кандидоз).
Помимо оценки микрофлоры и раннего выявления возбудителей при помощи цитологического исследования определяют наличие атипичных клеток.
Первичный осмотр и мазок помогают выявить патологические изменения во внешних половых органах.
Лабораторная диагностика
В стандартный список: какие анализы нужно сдать перед планированием беременности, включены тесты на определение:
- токсоплазмы;
- краснухи;
- цитомегаловируса (герпес);
- половых инфекций.
Помимо определения инфекционных возбудителей, женщине необходимо провести:
- общее исследование урины и бакпосев;
- биохимия и определение формулы крови;
- выявление группы и резус-фактора;
- тестирование для проверки гормонального фона.
Токсоплазмоз
Паразитарная инфекция, вызываемая простейшими микроорганизмами. Для заболевания характерны симптомы:
- гипертермия;
- слабость;
- гепатосплиномегалия;
- признаки воспаления в органах.
При нормальном иммунитете токсоплазма у многих находится в неактивном состоянии, возбудитель активизируется только при ослаблении иммунных сил.
После зачатия происходит перестройка гормонального фона, что делает организм уязвимым для возбудителя. Развитие токсоплазмоза у беременных опасно для матери и плода.
Краснуха
Вирус краснухи способен проникать через гемоплацентарный барьер и поражать ткани ребенка, вызывая нарушения формирования органов.
На раннем сроке гестации возможно развитие выкидыша.
Цитомегаловирус
Герпесом болели почти все, и даже после устранения признаков болезни цитомегаловирус длительно сохраняется в клетках в неактивном состоянии. Обострение герпетической инфекции может быть спровоцировано гормональными изменениями во время подготовки организма к вынашиванию плода. Герпес нередко провоцирует:
- генетические отклонения;
- замирание беременности;
- самопроизвольный аборт.
Важно заранее пролечить герпетическую инфекции, чтобы снизить вероятность появления заболевания у беременной.
Половые инфекции
Анализы на инфекции, заражение которыми происходит при сексуальном контакте, проводятся 2 способами:
- Исследование крови. Этим способом определяют антитела в анализе крови на ВИЧ, сифилис и большинство других болезней.
- Проверка влагалищного отделяемого. При проверке мазка удается обнаружить возбудителя гонореи, хламидии, трихомонады и др. Мазок также покажет бледную трепонему во влагалище.
Проверка на скрытые инфекции токсоплазмы, краснухи, цитомегаловируса и половых болезней поможет устранить угрозу появления внутриутробных нарушений и предотвратит возможные осложнения для матери.
Проверка крови и урины
Для планирования беременности не только выявляют вирусные и половые инфекции, но и проверяют общее состояние женского организма. Девушкам назначают:
- Исследование урины и бакпосев. По составу мочи определяют работу почек и водно-солевой обмен. Бакпосев проводят для определения возможного развития патогенной микрофлоры в мочевыводящих путях.
- Общий и биохимический тесты крови. Общая проверка определяет соотношение кровяных телец и позволяет по возникшим отклонениям заподозрить скрытое воспаление или первые признаки анемии. Биохимия покажет состав основных элементов плазмы и сможет косвенно указать на возможное заболевание органов.
Назначается не только биохимия, общий анализ крови и мочи, дополнительно проверяют группу и резус-фактор, чтобы своевременно предотвратить возможный резус-конфликт. Резусная несовместимость нередко становится причиной самопроизвольного прерывания беременности или замирания развития.
Проверка гормонального фона
Нередко девушка, желающая иметь ребенка, сообщает врачу: «Я не могу забеременеть, хотя у меня нет отклонений в матке или яичниках». Причиной бесплодия или частых выкидышей нередко бывает гормональный дисбаланс. Женщине с целью выявления возможных нарушений при зачатии и вынашивании определяют:
- Гормоны щитовидной железы.
- Репродуктивный гормональный фон (соотношение прогестерона, пролактина, ФСГ и др.).
Анализы на гормоны помогают выявить дисбаланс и сделать коррекцию возникших нарушений.
Это обязательный список анализов при планировании беременности. Когда выявляется наличие антител или отклонения в составе биологических жидкостей, необходимы дополнительные исследования, которые подбираются индивидуально, с учетом возникших отклонений.
Нелабораторное обследование
Анализы перед планированием беременности дают общую информацию о женском здоровье. Помимо лабораторной диагностики, женщине нужно сделать:
- УЗИ. При помощи процедуры определяют состояние матки и маточных труб, диагностируют возможные отклонения в тканях внутренних репродуктивных органов.
- Флюорография. Снимок легких необходим для исключения воспалительных бронхо-легочных заболеваний, туберкулеза или опухолей. Патологии легких негативно сказываются на процессе вынашивания.
Но анализы для беременности и инструментальная диагностика, только часть необходимого обследования. После прохождения диагностических процедур проводится расшифровка полученных данных.
Посещение специалистов
При комплексном обследовании необходимо посетить:
- Окулиста. Консультация офтальмолога позволит избежать снижения зрения при беременности.
- Стоматолога. Больные зубы – источник инфекции, которая может обостриться при изменении гормонального фона у беременной.
- Терапевта. Врач проведет общий осмотр, ознакомится с данными обследований, даст рекомендации по поводу имеющихся хронических заболеваний.
Возможно обследование у других специалистов, например, у эндокринолога или ЛОРа.
Анализы при планировании беременности и добавочные обследования нужны не только для обеспечения зачатия и вынашивания здорового малыша. На этом этапе дополнительно идет подготовка к родам и восстановлению после родов. При беременности, протекающей без осложнений, женщина самостоятельно рожает ребенка и относительно быстро восстанавливается после процесса деторождения.
Генетическая консультация
Направление на генетику не входит в основные анализы при планировании беременности. Генетическая проверка нужна в следующих случаях:
- у близких родственников есть генетические отклонения;
- ранее беременности заканчивались мертворождением, выкидышем или рождением ребенка с нарушениями развития;
- постоянный прием будущей матерью препаратов для коррекции нарушений в организме (иммунодепрессанты, гормоны);
- молодой (до 18 лет) или зрелый (более 35) возраст родителей;
- супруги проживают в экологически неблагополучном районе или вынуждены работать с агрессивными химическими соединениями.
Рекомендуем: Норма СОЭ при беременности и причины отклонений
Анализы на генетику необходимо сдать для женщин и мужчин. Своевременное выявление возможных генных нарушений снизит риск рождения малыша с пороками развития.
Сдается биоматериал не только на цитогенетику, но и на хромосомную совместимость обоих родителей. Возможны случаи биологической несовместимости тканей и тогда у здоровых супругов возможно рождение малыша с генными отклонениями.
Проверка мужского здоровья
Теперь стоит рассмотреть, какие анализы нужно сдать мужчине при планировании беременности:
кровь на антитела к основным возбудителям (перечень включает ВИЧ, цитомегаловирус и другие инфекционные заболевания);спермограмму (определяется объем вырабатываемых сперматозоидов и их жизнеспособность).
Помимо сдачи анализов, будущему отцу необходимо пройти флюорографию для исключения туберкулеза.
При планировании беременности анализы для мужчины так же важны, как и оценка состояния женского организма. Будущему папе, желающему иметь здорового сына или дочку, рекомендовано сдавать необходимые биологические жидкости и не пренебрегать дополнительным посещением врачей.
Общие советы
Какие нужны анализы при планировании беременности, список можно уточнить у врача. Сдают биоматериал для проверки в специализированной клинике. В период прохождения обследования и несколько месяцев после получения результата супругам рекомендовано:
- вылечить выявленные патологические процессы;
- пройти курс поддерживающей терапии при наличии хронических болезней;
- отказаться от спиртного и курения;
- вести активный образ жизни и не пренебрегать прогулками на свежем воздухе;
- пропить курс витаминов для укрепления иммунной системы.
Зачатие ребенка рекомендуется проводить только после устранения всех заболеваний. 3 месяца – минимальный период для восстановления здоровья организма, некоторым парам может потребоваться больше времени.
Обследование при запланированной беременности обязательно перед зачатием малыша, оно снижает риск появления отклонений во время внутриутробного развития. Будущим родителям необходимо сдать анализы и посетить терапевта, а, при необходимости, и других врачей.
Анализы при планировании беременности — список для женщин Ссылка на основную публикацию
Источник: https://analiz-24.ru/beremennost/analizy-pri-planirovanii-beremennosti
Какие анализы сдать при планировании беременности? Чек-лист для тех, кто ответственно планирует детей
«Я хочу ребенка». Это решение меняет нашу жизнь, наполняет ее особым смыслом и новым чувством ответственности. Избежать осложнений и неприятных сюрпризов, поможет своевременная лабораторная диагностика. Рассмотрим подробнее, какие именно анализы необходимо сдать мужчине и женщине при тест полоска на беременность.
1. Анализ крови на определение группы крови и резус фактора (оба родителя)
Для предстоящей беременности имеет значение только сочетание резус-отрицательная женщина – резус-положительный мужчина. При такой ситуации возможен резус-конфликт, который угрожает беременности.
Если плод наследует резус-фактор отца, то материнский организм может реагировать на кровь выработкой защитных антител, которые уничтожают эритроциты плода. Резус-конфликт угрожающий здоровью ребенка, можно предотвратить, назначив антирезус-иммуноглобулин.
- ВИЧ-инфекция;
- сифилис;
- гепатит В и С;
- хламидии;
- микоплазма;
- уреаплазма;
- папилломавирус человека (ВПЧ);
- трихомонады;
- токсоплазмоз;
- краснуха;
- герпес;
- цитомегаловирус.
При обследовании определяются уровни иммуноглобулинов (антител) IgM и IgG в крови.
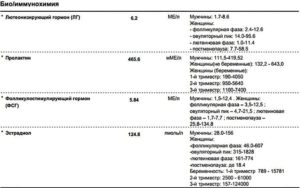
4. Анализ крови на половые гормоны (только женщина)
Данный анализ обязателен, если у женщины проблемы с зачатием (оценка качества овуляции), было раннее прерывание беременности, нерегулярный менструальный цикл. Анализ сдается строго в определенные дни менструального цикла: на 2-3 день цикла:
- фолликулостимулирующий гормон (ФСГ);
- лютеинизирующий гормон (ЛГ) (пик гормона в середине цикла говорит о наступлении овуляции);
- эстрадиол;
- пролактин (повышение гормона вызывает нарушение овуляции);
- тестостерон (повышение гормона вызывает ановуляторные циклы);
- ДГЭА.
На 20-22 день цикла: прогестерон (уменьшение гормона предупреждает об угрозе прерывания беременности или об изменении состояния плаценты)
При необходимости: кортизол и гормоны щитовидной железы (недостаток приводит к ановуляции и раннему прерыванию. Избыток к аномалиям развития у лода и преждевременным родам).
Нарушения гемостаза могут быть причиной бесплодия, самопроизвольных выкидышей и даже мертворождения. Гемостазиограмма — анализ, определяющий параметры свертываемости и вязкости крови (протромбин, фибриноген, индекс тромботического потенциала, уровень агрегации тромбоцитов, АЧТВ). При пониженной свертываемости крови у женщины может развиться кровотечение, при повышенной – тромбоз..
6. УЗИ мониторинг (фолликулометрия)
Это исследование позволяет определить как развивается доминантный фолликул, какой рост у эндометрия, установить, в какие сроки происходит овуляция.
Чтобы произошла овуляция доминантный фолликул, должен достигнуть 20 — 22 мм, а толщина эндометрия 10 — 12 мм. УЗИ мониторинг проводится несколько раз за цикл, сроки проведения зависят от продолжительности менструального цикла.
Если продолжительность цикла женщины 28 дней, то первое исследование следует провести на 6 — 8 день цикла.
7. Спермограмма
Статистика показывает, что 50% случаев причиной бесплодия являются мужские проблемы. Планируя отцовство, нужно обязательно посетить андролога или уролога. Определение качественных и количественных характеристик спермы помогает выявить проблему, которая мешает нормальному планированию беременности.
Нормальные показатели спермограммы:
- концентрация сперматозоидов – количество в 1 мл спермы должно превышать 20 млн;
- подвижность сперматозоидов. Категория А – сперматозоиды с быстрой подвижностью и категория В сперматозоиды с медленной подвижностью — их должно быть не менее 25% каждого вида. В норме сперматозоиды категории А+В составляют более 50% от общего числа. Категория С – сперматозоиды с непоступательными движениями – подвижность практически отсутствует. Категория D – неподвижные сперматозоиды. Количество сперматозоидов категории С+D не должно превышать 50%;
- морфология сперматозоидов. В норме более 30% должны иметь нормальное строение;
- объем эякулята должен быть 2 мл и более;
- степень агрегации и аглютинации сперматозоидов. Агглютинация сперматозоидов — это склеивание сперматозоидов между собой, которое препятствует их поступательному движению. В норме быть не должно.
- наличие лейкоцитов и эритроцитов. Лейкоциты имеются всегда 3 — 4 в поле зрения. Эритроцитов не должно быть.
После сдачи анализов возможен один из следующих диагнозов:
- нормозооспермия – параметры в пределах нормы;
- олигозооспермия – снижение количества сперматозоидов;
- астенозооспермия – снижение подвижности сперматозоидов;
- тератозооспермия – увеличение измененных сперматозоидов;
- азоспермия – отсутствие сперматозоидов в эякуляте;
- аспермия – отсутствие эякулята;
- некрозооспермия – наличие погибших сперматозоидов.
8. Гистеросальпингография (оценка проходимости маточных труб)
При данном исследовании в полость матки вводится рентгеноконтрастное вещество. Затем проводится серия рентгеновских снимков. В случае проходимости маточных труб рентгеноконтрастное вещество попадает в брюшную полость, это видно на снимках. Проводится в первую фазу цикла (до овуляции).
9. Анализ на иммунную совместимость
Иммунный конфликт выявляется на уровне шейки матки. Слизь, которая находится в канале шейки матки, способна задерживать продвижение сперматозоидов и беременность может не наступить.
В норме это связано с изменением характеристик слизи в разные периоды менструального цикла, при патологии – с выработкой антиспермальных антител (антител против сперматозоидов, снижающих их подвижность).
С целью выявления иммунологического конфликта проводится следующий список анализов.
Посткоитальный тест – определение количества и подвижности сперматозоидов в слизи через некоторое время после полового акта. В случае отрицательного результата рекомендуется повторное проведение анализа в следующем цикле, а также проведение пробы Курцрока-Миллера.
Проба Курцрока-Миллера – определение реакции спермы мужа и донора в слизи.
Определение антиспермальных антител в шеечной слизи. Антитела подавляют движение сперматозоидов через шеечный канал, мешают им прикрепиться и проникнуть в яйцеклетку, поэтому беременность не происходит.
10. Анализ крови на антитела к фосфолипидам и волчаночный антикоагулянт (по показаниям)
Данный анализ сдается при подозрении на антифосфолипидный синдром (АФС) – сложный комплекс симптомов, одним из проявления которого является невынашивание беременности.
Данное обследование проводится в случае невынашивания предыдущих беременностей, а так же при наличии в анамнезе женщины внутриутробной гибели плода во втором и третьем триместрах беременности, артериальных и венозных тромбозов.
11. Лапароскопия (оценка наличия спаечного процесса в полости малого таза и эндометриоза, по показаниям)
Планированию беременности может предшествовать лапароскопия – малоинвазивная операцию, во время которой через небольшие разрезы на передней брюшной стенке вводят специальные инструменты, оснащенные световой оптикой.
Эта операция позволяет увидеть внутренние органы малого таза (матку, маточные трубы, мочевой пузырь, яичники, кишечные петли и др.) и получить необходимый объем информации об их состоянии.
Главное преимущество лапароскопии – это возможность проведения одномоментного хирургического лечения ряда обнаруженных отклонений (спаек, очагов эндометриоза, миоматозных узлов и др.). Лапароскопию проводят в стационаре в первой фазе цикла под анестезией.
Входит ли пара в группу риска по генетическим заболеваниям? Ответ на этот вопрос дает кариотипирование – цитогенетический метод иссле дования крови обоих родителей. Анализ позволяет выявить отклонения в структуре и числе хромосом и определить степень риска нежелательной патологии.
Генетический риск до 5% считается низким. Риск от 6 до 20% — средним, более 20% — высоким. Если генетический риск высокий, это не означает, что ребенок родится с патологией. Просто в этом случае во время беременности обязательна пренатальная диагностика:
- на сроке 8-11 недель применяется биопсия хориона – клеток будущей плаценты. С помощью анализа можно выявить подавляющее большинство нарушений: синдром Дауна, муковисцидоз, фенилкетонурию, гемофилию и др.;
- начиная с 16 неделе беременности – амниоцентез (анализ околоплодных вод);
- после 17 недели можно проводить кордоцентез – забор крови плода из сосудов пуповины. Этот анализ позволяет диагностировать наследственные иммунодефицитные состояния, болезни крови, обменные нарушения, а также внутриутробное инфицирование плода.
Группа риска:
- возраст матери старше 35 лет, отца – старше 40 лет;
- кровнородственный брак;
- наличие у одного из родителей наследственного заболевания или порока развития;
- наличие наследственных заболеваний у родственников будущих родителей;
- самопроизвольные выкидыши в предыдущих беременностях, угроза прерывания на ранних сроках, мертворождение;
- воздействие неблагоприятных факторов на ранних сроках беременности.
Уточнить, какие анализы нужно сдать именно вам, можно у своего лечащего врача. Располагая информацией, какой анализ нужен, лучше не затягивать с диагностикой. Своевременная сдача анализов позволит выявить нежелательную проблему, грамотно подойти к планированию беременности и успешно родить здорового ребенка.
Источник: https://www.frautest.ru/articles/planirovanie-beremennosti/
Анализ на генетику при планировании беременности
Консультация генетика при планировании беременности
Генетический анализ, беременность, генетик, планирование семьи…для многих пар, которые хотят стать родителями это все не пустые слова.
Кто-то даже не думает о планировании беременности и возможных рисках, не проходит целый список анализов на инфекции при планировании беременности и рожает здорового ребенка, а кто-то только и занимается изучением всех этих перечисленных пунктов и все равно, раз за разом, обрекает себя на неудачи. Каждые родители хотят здорового ребенка. Но, к сожалению, случается так, что пара долго готовится к беременности, ведет здоровый образ жизни, следит за питанием и физической активностью, и это все же не гарантирует им рождение здорового малыша. В наши дни известно более 6,5 тысяч наследственных заболеваний. Примерно 2% рожденных малышей имеют генетические патологии или врожденные пороки развития той или иной степени тяжести.
Важным шагом, который может увеличить вероятность рождения генетически здорового ребенка является генетический анализ перед планированием беременности.
Многие будущие родители даже не подозревают, что являются носителями какого-либо наследственного заболевания, которое могут передать своему ребенку.
И если почти все беременные сейчас сдают анализы на инфекции при планировании беременности, список которых может предоставить любой врач акушер-гинеколог женской консультации, то про возможность генетической патологии упоминают и разъясняют далеко не все специалисты.
Каждый человек может быть носителем примерно 3-5 мутаций, которые могут привести к серьезным патологиям. Обычно они никак не проявляются, но если два таких человека встретятся и решат завести общего ребенка, и оба будут являться носителями одной и той же мутации – есть довольно высокий риск того, что родится больной ребенок.
Это нечасто можно предположить, основываясь на семейном анамнезе, да и не все задумываются об этом вообще.
Но такая проблема существует и актуальна для большого количества людей, которые сталкиваются с этой информацией лишь после того, как уже обожглись на рождении ребенка с генетическим заболеванием или осложненной беременностью, связанной с патологиями у плода.
Анализ на генетические заболевания
Если сдать анализ на генетические заболевания при планировании беременности, и определить носительство мутаций у обоих родителей, это поможет в определении дальнейшей тактики ведения такой пары.
Конечно же, медицина даже на современном этапе не может вылечить эти мутации, но благодаря возможностям вспомогательных репродуктивных технологий, можно значительно снизить вероятность рождения ребенка с патологией.
Медико-генетические центры, где можно сдать такие анализы, есть по всей стран. Сначала нужно посетить генетика, который в зависимости от индивидуальных особенностей молодой семьи назначит те или иные обследования.
[attention type=yellow]Перед посещением генетика каждому партнеру желательно поговорить со своей семьей и выяснить, какие в роду заболевания были и есть, может быть есть такие, которые наблюдались в каждом поколении или через поколение, или были только по мужской или только по женской линии.
[/attention]Каждая деталь важна – можно даже записать всю услышанную информацию, чтобы потом разобраться вместе с генетиком.
Также нужно узнать о случаях бесплодия в семье, рождения детей с заболеваниями или врожденными пороками, психическими и неврологическими заболеваниями, были ли у кого-то в семье многократные выкидыши, или возможно были случаи близкородственных браков. Всю эту информацию нужно будет рассказать генетику, который в зависимости от этих данных со стороны каждого из партнеров сделает выводы о целесообразности тех или иных обследований.
При планировании беременности у пар с многочисленными, или даже двукратными выкидышами в анамнезе, может быть предложен анализ на кариотипирование – это так называемый цитогенетический метод обследования, когда исследуют хромосомы. Но анализ на генетику при планировании беременности этим обычно не ограничивается.
Для начала уточним, кому нужно в первую очередь сдать генетический анализ при планировании беременности:
- Если возраст будущей матери старше 35 лет, а отца – 40 лет
- Если в течение минимум 1-2 лет не наступает беременность при отсутствии контрацепции
- Если в анамнезе есть выкидыши, замершие беременности на разных сроках
- Если в анамнезе есть мертворожденные дети, или дети, умершие вскоре после рождения
- Если уже есть дети с какими-то генетическими или хромосомными патологиями
- Если будущие родители – родственники, особенно близкие кровные
- Если в семье хотя бы у одного партнера есть наследственные заболевания
Какие генетические анализы при планировании беременности можно сдать?
Есть несколько специальных исследований, которые помогают установить, является ли человек носителем тех или иных генетических мутаций и заболеваний. Например, анализ под названием PrenaPlan.
Это один из новейших видов диагностики, который позволяет определить риски передачи потомству 18 разных генетических патологий. Это скрининговое исследование, которое направлено на поиск у партнеров тех мутаций генов, которые совместно могут увеличить риск генетического заболевания у планируемого ребенка.
При данном исследовании анализируются 109 мутаций, которые могут вызвать основные самые распространенные заболевания – болезнь Тея-Сакса, гемохроматоз, муковисцидоз, фенилкетонурию, адреногенитальный синдром, миастению, и другие заболевания, которые могут быть опасны не только для здоровья, но и для жизни ребенка.
[attention type=red]Для такого анализа нужно только сдать венозную кровь и подождать около 4 недель. Если получен отрицательный результат, это значит что из всего перечня заболеваний, которые охватывает это исследование, у пары нет носительства мутаций генов, ответственных за эти патологии.
[/attention]Если результат теста положительный – один из партнеров является носителем потенциально опасной мутации. Опаснее, когда оба родителя являются носителями одной и той же мутации.
Риск при этом возрастает до 25%, и в этом случае рекомендуется либо провести экстракорпоральное оплодотворение с предимплантационной генетической диагностикой эмбриона на это заболевание, или пренатальную диагностику на раннем сроке беременности.
Есть более расширенная версия анализа — PrenaPlan Plus, когда проводится исследование на расшифровку 48 генов. Эти гены отвечают за развитие основных часто встречающихся рецессивных моногенных заболеваний – галактоземия, муковисцидоз, фенилкетонурия и другие.
Анализ проводится следующим образом: у женщины берется кровь на исследование и определяется возможное носительство мутаций. Если такая находится, то муж обследуется на наличие этой же (или нескольких найденных) мутации. Важно именно наличие мутации одного гена у обоих родителей – только тогда есть риск развития заболевания у ребенка.
Если носитель лишь один из родителей – то и ребенок будет либо просто носителем заболевания, либо вообще здоровым.
Для пар, у которых были случаи замерших беременностей или самоаборты, актуальным может быть исследование на HLA-типирование партнеров. Совместимость партнеров по двум и более HLA-антигенам может быть причиной бесплодия неясного генеза.
При проблемах при зачатии со стороны супруга, например, при азооспермии, есть смысл обследоваться на определение целостности Y-хромосомы. Дело может быть в микроделециях Y-хромосомы, которые сказываются на фертильности мужчины. Если такая патология обнаружена, но беременность все же наступила, мальчикам будет передана эта же «поломка» хромосомы.
Важным моментом может быть определение синдрома ломкой Х-хромосомы. Коварство синдрома в том, что он является Х-сцепленным заболеванием с рецессивным типом наследования.
[attention type=green]Это значит, что симптомы (задержка умственного развития, нарушения речи, внимания, и прочие поведенческие особенности) проявляются у женщин только с обеими дефектными хромосомами, и у мужчин. Выраженность симптомов может быть незначительной, и какие-то особенности человека принимают за особенности характера.
[/attention]Есть случаи и вовсе бессимптомного носительства. Но при передаче ребенку этого заболевания от родителей-носителей – проявления у него будут более выраженными.
Таких заболеваний, которые могут быть переданы ребенку от абсолютно внешне здоровых родителей – масса. Поэтому всем парам, особенно находящимся в группе риска, необходимо посетить генетика еще на этапе планирования беременности.
Источник: https://analiz-na-genetiku-pri-beremennosti.ru/analiz-na-genetiku-pri-planirovanii-beremennosti.html