На белке глаза пузырек — что это и как лечить возникший симптом
Иногда появляется на белке глаза пузырек, что это, не совсем понятно, а в больницу за советом по лечению с такой малостью обращаться не спешат.
Между тем подобные наросты представляют достаточно распространенные новообразования, зарождение которых происходит на слизистой оболочке зрительного органа.
Появление пузырьков или других посторонних образований на области зрительных органов – повод для визита к офтальмологу. Самостоятельное лечение способно навредить состоянию глаз.
Пузырьковые образования
На слизистой глаза или на коже века могут появляться крохотные волдыри. При их размещении на слизистой оболочке может возникать серьезный дискомфорт, человек испытывает достаточно неприятные ощущения при таких образованиях. Причины их возникновения различаются и зависят от вида.
Каков причины появления пузырьков на органах зрения
Проблемы с глазами, выражающиеся в появлении образований на их поверхности, могут быть вызваны разнообразными причинами, среди которых:
- Человек длительное время проводит на улице, подвергая глаза воздействию лучей солнца;
- Почтенный возраст. У пожилых людей защитные механизмы ослабевают, замедляются процессы, происходящие в организме. Ухудшается обмен и усвоение питательных веществ, что провоцирует возрастание склонности к болезням;
- Особенности профессии, когда люди вынуждены длительно испытывать вредное влияние негативных сред. Повышенным считается риск для женщин и мужчин, много времени находящихся в цехах, в контакте с токсичными испарениями или с содержанием в воздухе мелких частиц, способных нанести механическую травму;
- Наследственный фактор. Такие заболевания подаются лечению весьма сложно, при удалении хирургическим путем не исключено их повторное образование;
- Проживание в условиях специфического климата, где постоянная температура воздуха характеризуется как высокая, часто происходят песчаные бури.
Конъюнктивиты аденовирусные
При воспалении слизистой глаз при фарингитах может возникнуть аденовирусный конъюнктивит. Он нередко сопровождается значительным повышением температуры. Одним из проявлений такого рода заболеваний является фолликулярный вид, при котором на слизистой оболочке глаз вырастают маленькие пузырьки с прозрачным содержимым.
Кисты конъюнктив
Появляющиеся на глазных яблоках или на слизистой оболочке прозрачные, полупрозрачные образования бывают кистами конъюнктивы. Они могут иметь как приобретенный характер, так и быть врожденными.
Нередко такие образования возникают после травмирования глаз, а также из-за различных воспалительных болезней. При небольшом размере кисты могут не приносить особенных неудобств.
[attention type=yellow]Симптомы при этом могут проявиться малозаметные – например, как ощущение песка в глазах или обильное течение слез.
При разрастании образованных кист в глазах может появиться болезненность, ощущение распирания. Зрение может утратить остроту. Лечить такую болезнь необходимо хирургическим способом.
Пингвекула
Формирующиеся на глазу образования могут быть по цвету бледно-желтыми или прозрачными. Они базируются на самом яблоке глаза в области конъюнктивы. Их появление происходит из-за избытка белков и жиров в человеческом организме. На медицинском языке такой нарост называют пингвекулой.
Возникновение пингвекулы не наносит вред здоровью и не ухудшает качество зрения. Однако игнорировать такое расстройство нельзя. При наличии эпителиальных наростов на поверхности глаза стоит задуматься о том, что с обменом веществ у этого человека начинаются большие проблемы. Пингвекула – признак того, что жирная пища и белки усваиваются очень плохо.
Наросты на поверхности глаза могут появиться при перерождении участка эпителия. Клетки изменяют свою структуру, при этом из них формируется уплотнение. Образование, являющееся доброкачественным, локализуется на глазной роговице или конъюнктиве. О том, как появилась та или иная пингвекула, можно судить по ее виду.
Офтальмогерпес
У этой болезни возбудитель становится активен при падении иммунитета. Признаки офтальмогерпеса – пузыри, которые появиться могут на роговице или на коже век. Их наполняет прозрачный секрет.
Если волдырь лопается, он может своим содержимым заразить и здоровые ткани. При этом заболевание отягощается – может появиться светобоязнь, слезотечение и гиперемия глазных яблок.
Если заболевание развивается до тяжелых форм, появляется блефароспазм, характеризующийся судорожным закрытием век.
Несвоевременно начатое лечение способно привести к глаукомам и катарактам. Иногда наступает слепота.
Аллергические явления
Косметика, различные средства бытового назначения и даже продукты питания способны стать причиной появления и развития аллергий.
Это часто вызывает высыпания различного характера, в том числе иногда появляется и пузырек на белке глаза, доставляющий дискомфорт. Признаки аллергии пропадают после того, как удается выявить и устранить причину неприятных проявлений.
Для улучшения результатов рекомендуется принять комплекс лекарств с антигистаминным действием.
Если болезнь запустить, проводить лечение некорректно или совсем не проводить, она может принять хроническую форму. Для такого течения при поражении глаз характерны сильный зуд, крапивная лихорадка, проявления дискомфорта.
Киста Молля
Причина болезни – проблемы с отводом образовавшегося в сальных железах секрета. Так может получиться при их закупорке. Спровоцировать появление кист могут аллергии, герпес, папилломавирус. Опасности для организма киста не представляет, но при отсутствии лечения ее размеры могут серьезно увеличиться. Тогда потребуется уже хирургическая операция.
Кисты могут рассасываться сами по себе. Но до конца они не исчезают, и в следующий раз, когда они проявятся заново, будут более серьезными и симптомы.
Папилломы
Заражение может произойти в случае контакта с носителями вируса папилломы.
Вирусы могут быть вызваны снижением человеческого иммунитета, разнообразными стрессами, если в течение длительного срока человек употреблял антибиотические препараты, это также может стать причиной активации вируса.
Чтобы вылечить папилломы, может быть назначено лечение с использованием лекарств в виде комплексной терапии и проведение операции.
Не допускается удаление папиллом на слизистых оболочках и на веках самостоятельно.
Какими должны быть действия при обнаружении пузырьков на глазу
Если на поверхности глаз появились непонятные образования, действовать надо следующим образом:
- Первым делом посетите окулиста. Чем раньше будет установлен диагноз, тем более качественным будет оказываемое лечение;
- Необходимо строгое соблюдение гигиенических норм. При умывании следует как можно бережнее обращаться с органами зрения. Для вытирания лица полотенце должно быть индивидуальным;
- Во избежание получения повреждений не надо сильно протирать глаза, самостоятельное удаление образований проводить нельзя. Это может усилить развитие заболевания;
- Следует исключить применение недоброкачественных косметических средств;
- Если отмечено наличие аллергий, необходимо исключить действие аллергенов на организм. Понадобится проработка системы питания, при необходимости – исключение контактов с домашними животными.
Возможно ли применение народных методик для избавления от неприятных симптомов
Существует несколько наиболее распространенных народных методик, которые могут применяться при подобных болезнях. Их действие состоит в том, что они способны в несколько раз снижать дискомфорт, унимать жжение и зуд, уменьшают отеки. Способы для избавления от неприятных ощущений можно перечислить такие:
- Чтобы уменьшить зуд, на веки накладывают примочки с растворами новокаина, ментола;
- Глаза трижды в день промывают с раствором борной кислоты;
- Применение чайных компрессов – наиболее известный способ, отличающийся хорошей эффективностью. Чай считают отличным антисептиком. Чтобы приготовить компресс, пару чайных ложек сухой заварки заливают стаканом крутого кипятка. Когда полученная жидкость остынет, в нем следует намочить ватные диски, которые на несколько минут накладывают на поверхность закрытых глаз;
- Точно так же, как и в предыдущем варианте, производят заваривание аптечной ромашки. Перед использованием настой процеживают;
- Водный однопроцентный раствор прополиса капают в пораженный болезнью глаз по две капли. В сутки надо провести такую процедуру восемь раз;
- Компрессы, контрастные по температуре – прикладывание к глазам куска чистой ткани, смоченного в холодной воде, затем то же самое, но воду берут горячую;
- Сок растений, таких, как алоэ или подорожник, разбавляют с водой в количестве 1:1. Применяйте полученный таким образом раствор для проведения компрессов.
Следует понимать, что, прибегая к лечению с использованием народных методик, вы можете спровоцировать не самые приятные для здоровья последствия. Нельзя проводить процедуры, не получив перед этим одобрения офтальмолога.
Запрещается применять мазевые лекарственные препараты с прижигающим действием, нельзя переохлаждаться и находиться подолгу на сквозняке. Те области, где на глазу на белке пузырек, надо защитить от попадания загрязнений и пыли.
Независимо от причины появления пузырьков почесывание и протирание их не допускается. Если будет нарушена их целостность, одновременно нарушается и естественно созданная защита от проникновения инфекции. Причин, по которым может возникнуть пузырек прозрачный на белке глаза, множество, постановкой диагноза и выбором лечения должен заниматься специалист.
Источник: https://zrenie.guru/na-belke-glaza-puzyrek-chto-ehto
Киста конъюнктивы: причины, дермоидная и ретенционная на глазном яблоке, лечение МКБ у взрослых и ребенка
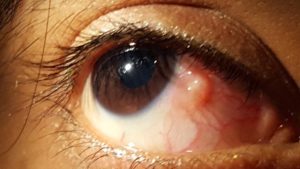
Конъюнктивой называют прозрачную пленку на поверхности глазного яблока. Именно она отвечает за слезную оболочку, которая не дает пересохнуть органам зрения. Иногда конъюнктива воспаляется или приобретает некоторые образования – дермоидные кисты. Они не опасны для функционирования глаз, но доставляют неудобства и могут привести к неприятным последствиям.
Что такое дермоидная киста конъюнктивы
Киста является образованием на конъюнктиве. Она ничем не заполнена и может исчезать самостоятельно. Часто заметна только по утрам. В общем случае кисты принято называть дермоидными (доброкачественными). По внешнему виду напоминает пузырек.
Виды: ретенционная, дермоидная
Виды кисты конъюнктивы:
- тератома (твердая, ретенционная, может переродиться в злокачественную);
- экссудативная (травматическая);
- пигментная (медикаментозная);
- врожденная (аномалия развития, имеет большую предрасположенность к росту).
Типологию кисты может определить только специалист.
При обнаружении любого странного образования на конъюнктиве необходимо обратиться к офтальмологу. Нельзя трогать глаза руками, тереть и пытаться самостоятельно удалить вероятную кисту.
Средство для увлажнения и защиты склеры – инструкция капель для глаз Иридина.
Часто кисты могут пройти самостоятельно, без медицинского вмешательства
Что это за заболевание иридоциклит читайте в статье.
Причины возникновения
Киста конъюнктивы может возникнуть вследствие:
- фиброза после конъюнктивита;
- травм глаза;
- оперативного вмешательства;
- склерита;
- генетических факторов.
Новообразование может появиться без видимых причин или от простого трения глаза.
Определение причины возникновения кисты важно для уcnановления ее вида и назначения дальнейшей терапии.
Умная коррекция – какие линзы для очков лучше выбрать.
Когда показано назначение глазных капель Катаракс узнайте тут.
Симптомы и диагностика
Заподозрить наличие кисты можно по следующим признакам:
- визуальное наличие вкрапления желтого или коричневого цвета на белке глаза;
- слезоточивость;
- резь в глазах;
- дискомфорт;
- покраснение белка;
- может возникать перемещение глазного яблока;
- иногда присутствует мутное пятно при зрительном восприятии.
Иногда киста никак себя не проявляет, кроме видимости на склере. Даже если другие симптомы не ощущаются необходимо обратиться к специалисту.
Когда незаметный враг создает заметные проблемы – демодекоз глаз симптомы и лечение.
Слезоточивость – один из первых признаков развития кисты
Диагностика образования не представляет сложности. Проводится с помощью применения:
- визуального осмотра;
- офтальмоскопии;
- визометрии;
- тонометрии;
- биомикроскопии;
- гистологии и биопсии материала (после удаления).
Исследование тканей после отделения кисты необходимо для определения атипичности образования.
https://www.youtube.com/watch?v=OerweTBHkZk
Как лечить дистрофию сетчатки глаза подробно описано в статье.
Перед началом лечения, внимательно читайте аннотации – инструкция по применению глазных капель Катахром.
Методы лечения дермоида на глазу
Выбор метода лечения дермоида зависит от:
- локализации образования;
- величины;
- степени распространения;
- причины возникновения.
Медикаментозное
Консервативное лечение включает:
- глазные капли;
- антибиотики;
- глюкокортикостероиды;
- уколы трихлорацетиловой кислоты.
В качестве глазных капель назначают:
- увлажняющие (Дефислез, Алкон Систейн, Слезин);
- противовоспалительные (Дексаметазон, Инндоколлир, Тобрадекс).
Во время лечения кисты конъюнктивы запрещено пользоваться контактными линзами во избежание занесения дополнительной инфекции.
Чтобы синдром “сухого глаза” не мешал жить и работать – Катионорм глазные капли.
Дифференциальная диагностика
Операции
При отсутствии эффекта от консервативных методов, пациенту может быть показана операция:
Хирургическое вмешательство:
- проводится при наличии объемного образования;
- перед операцией применяется местное обезболивание и введение контрастного вещества;
- окрашенная область удаляется и накладывается саморассасывающийся шов;
- в некоторых случаях проводится пластика.
Применение лазера:
- необходимо при небольших размерах образования;
- пораженный участок прижигается специальным лучем.
Искусственная слеза поможет снять дискомфорт
Преимущества лазерной операции:
- короткий реабилитационный период;
- отсутствие косметического дефекта;
- бактерицидный, противовоспалитеьный эффект;
- нет вероятности заражения;
- проходит практически всегда без осложнений.
Этот метод не применяется для больших образований из-за риска ожога конъюнктивы. Содержимое нагревается и может произойти разрыв кисты.
После любого вмешательства пациенту прописывается щадящий режим и противоспалительная терапия. Запрещено:
- поднимать тяжести;
- посещать бассейн и сауну;
- пользоваться косметикой;
- надевать контактные линзы.
В некоторых случаях лечение кисты пациенту не показано. Проводится регулярное амбулаторное наблюдение и контроль специалиста. Даже после удаления сохраняется риск возвращения патологии.
Возможно загноение новообразования. Осмотры необходимо проходить как можно чаще.
Что представляет собой диагностический метод кератометрия читайте здесь.
Нестероидный обезболивающий препарат
В чем опасность заболевания
Появление кисты конъюнктивы само по себе опасности не представляет. Запущенные формы могут повлечь:
- разрастание новообразования;
- нарушение зрительной функции;
- повышение внутриглазного давления;
- перерождение патологии в злокачественную форму.
Любое нестандартное образование на склере глаза необходимо показать специалисту.
Если есть необходимость или плохой семейный анамнез, лучше сразу удалить кисту во избежание последствий.
Осмотр поможет быстро и правильно установить диагноз
Опасное заболевание, которые нельзя не лечить, – кератопатия.
Прогноз и профилактика
Прогноз при обнаружении конъюнктивальной кисты благоприятен. Если вовремя обратиться к офтальмологу, можно избежать появления любых последствий. Профилактические мероприятия включают в себя:
- соблюдение гигиенических норм и правил (удаление макияжа, запрет на трение глаз руками и пр.);
- своевременные осмотры специалиста;
- регулярная замена контактных линз в случае использования этого метода коррекции зрения;
- проведение самомассажа.
Также рекомендуем ознакомиться с нашей статьёй которая подскажет как надевать линзы первый раз.
Если заболевание проявлено у родственников, пациенту необходимо обращаться за консультацией к офтальмологу не реже 2 раз в год.
После операции не рекомендуется купаться в бассейне
Отзывы о результатах лечения
Отзывы пациентов говорят о том, что выбор метода лечения кисты конъюнктивы сугубо индивидуален. Проведение оперативного вмешательства или медикаментозного лечения базируется на определении размеров образования и степени распространения.
- Марина, 34 года, г. Оленегорск: “Кисту конъюнктивы лечила дважды. Первый раз – с помощью капель. Она рассосалась достаточно быстро. Только вот непонятно: самопроизвольно или из-за воздействия лекарственного средства. Сейчас пришлось делать операцию, потому что патология вернулась. Прошло очень быстро. Уже ничего нет”.
- Владимир, 40 лет, г. Нижний Новгород: “Киста появилась не так давно. Разрослась очень быстро. Стало тяжело и больно смотреть. Врач принял решение о проведении хирургической операции. После нее глаз стал выглядеть ужасно. Пришлось прибегнуть к пластике. Сейчас все в порядке, надеюсь, рецидива не будет “.
- Светлана, 58 лет, г. Саранск: “У внука появилось небольшое образование на белке глаза. Показали его окулисту. Оказалось, что это киста. Врач рекомендовал ничего пока не применять. И оказался прав. Киста рассосалась самостоятельно буквально за пару недель”.
Смотрите на мир здоровыми глазами
Данное видео подробно расскажет Вам о дермоиодной кисте конъюктивы.
Киста конъюнктивы представляет собой дермоидное образование. Может возникать из-за различных причин: травмы, оперативные вмешательства или спонтанно. Сама патология не представляет угрозы в случае своевременного обращения к специалисту. В качестве лечения применяется медикаментозная терапия и оперативное вмешательство.
Источник: https://ProZrenie.online/zabolevaniya/redkie/dermoidnaya-kista-konyunktivy-prichiny-vozniknoveniya-i-effektivnost-lecheniya.html
Особенности склерита и его опасные последствия
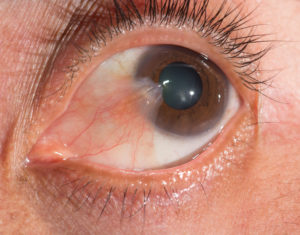
Склерит – воспалительный процесс в фиброзной оболочке глаза или склере. Наружная фиброзная оболочка является защитой глазного яблока. Она плотная, поэтому может фиксировать сосуды, нервны и мышцы. Также склера является каркасом для внутренних оболочек глаза.
Структура склеры
Склера состоит из внешней слизистой (конъюнктива), внутренней плотной теноновой оболочки и эписклеры.
Теноновая оболочка склеры состоит по большей части из коллагеновых волокон, поэтому склера окрашена в белый цвет. Под теноновым слоем располагается эписклера. Это рыхлый слой из кровеносных сосудов.
Под склерой есть еще бурая оболочка. Она плавно переходит в сосудистую оболочку глаза, имея рыхлую структуру.
Особенность склерита заключается в том, что воспаление охватывает все слои склеры. Болезнь опасна тем, что может быть слабо выраженной и постепенно приводить к разрушению структуры склеры. Это чревато полным расслаиванием наружной оболочки глазного яблока и поражением тканей, которые лежат глубже. Подобные нарушения могут привести к потере зрения.
Классификация нарушений
Выраженное, но ограниченное воспаление называют узелковым, а распространенный склерит считается диффузным. Иногда диагностируют некротизирующий склерит (перфорирующая склеромаляция).
Виды склерита:
- Передний, которые развивается в доступной для осмотра оболочке склеры.
- Задний, который развивается в недоступной для осмотра оболочке склеры.
Причины воспаления склеры
Чаще всего заболевание диагностируют у женщин 30-50 лет. У большинства пациентов также имеются болезни, связанные с соединительной тканью. При некротизирующем склерите болезни соединительной ткани бывают у 50% пациентов, а у больных узелковым и диффузным склеритом в 20% случаев. Чаще всего склерит поражает передние сегменты глаза.
Болезнь может развиваться по многим причинам. Ранее считалось, что самыми частыми причинами воспаления склеры являются саркоидоз, туберкулез и сифилис, но сейчас первое место занимают стрептококковые инфекции.
Часто болезнь является симптомом пневмококковой пневмонии, воспаления придаточных пазух, болезней обмена (подагра).
Эндофтальмит (скопление гноя в стекловидном теле) и панофтальмит (гнойное воспаление всего глаза) могут вызывать склерит, как вторичное нарушение.
[attention type=red]Главной причиной склерита считаются ревматологические нарушения. Нельзя отрицать связь между склеритом, ревматизмом и полиартритом.
[/attention]При инфекционном склерите причина кроется в бактериальной инфекции роговицы. Чаще всего воспаление является очагом активности опоясывающего герпеса, Pseudomonas aeruginosa, Staph. aureus, Strept. pneumonaiae. Такое заболевание сложно вылечить.
Иногда причиной воспаления склеры становится механическая или химическая травма. Воспаление может являться результатом удаления птеригиума (треугольный дефект глаза вблизи глазной щели, который состоит из пораженной ткани конъюнктивы). Также склерит могут диагностировать после лечения с применением бета-излучения ультрафиолета и митомицина С.
Основные причины склерита:
- В половине случаев воспаление склеры является признаком системной болезни.
- Реже диагностируют постхирургический склерит, причина которого до конца не изучена.
Полгода после операции у пациентов развивается очаг воспаления и некроза. Воспаление склеры после операции развивается только в области, вовлеченной в процесс.
- Инфекционный склерит является следствием распространения инфекции из язвы роговицы.
Воспаление склеры может быть симптомом таких заболеваний:
- гранулематоз Вегенера;
- системная красная волчанка;
- узелковый полиартериит;
- рецидивирующий артрит;
- болезнь Бехтерева;
- ревматоидный артрит.
При обнаружении склерита нужно проконсультироваться с ревматологом и иммунологом. Иногда заболевание развивается после хирургического вмешательства. Постхирургический склерит может сохраняться до полугода после операции.
Воспаление при склерите развивается так же, как и бактериальная аллергия. Считается, что воспаление склеры может иметь аутоиммунную подоплеку, поэтому очень часто рецидивирует.
Симптомы склерита
Симптомы склерита возникают постепенно. Обычно для этого нужно несколько дней. Практически всегда воспаление провоцирует сильные боли, которые распространяются на ближайшие области головы. Пациенты часто описывают болевые ощущения при склерите как глубокие и сверлящие. Интенсивность боли может нарушать сон и аппетит.
Симптоматика воспаления склеры:
- Для склерита характерны болевые ощущения. При слабом воспалении появляется дискомфорт, боль умеренная и непостоянная. При сильном разрушении склеры боль регулярная, интенсивная и стреляющая. Болевые ощущения при выраженном воспалении могут распространяться на висок, челюсть и бровь.
- При склерите наблюдается сильное покраснение глазного яблока. Покраснение имеет фиолетовый оттенок. Нередко покраснение обхватывают всю роговицу. Это обусловлено тем, что кровеносные сосуды расширяются. В зависимости от интенсивности воспалительного процесса покраснение может быть ограниченными или обширным.
- Воспаление нередко провоцирует слезотечение. Это происходит вследствие раздражения нервов. Слезотечение усиливается при резкой боли.
- Бледно-желтые пятна на склере являются признаком некроза или расслоения склеры. Нередко при скрытом склерите пятна являются единственным симптомом, но самым критическим.
- При склерите острота зрения снижается только при поражении центральной зоны сетчатки и при отслойке сетчатки. Также зрение ухудшается при распространении воспаления на глубже лежащие ткани и при расплавлении склеры.
- У некоторых пациентов развивается светобоязнь.
- Пятна гиперемии (переполнение кровью сосудов глаза) располагаются под конъюнктивой, имеют фиолетовый окраску (по этому критерию их отличают от пятен при эписклерите). Гиперемия может быть локальной и охватывать не больше одного квадранта глаза, либо обширной, вовлекать весь глаз. При обширном поражении иногда выявляют отечные узлы или некроз.
- При сильной инфильтрации (проникновение нехарактерных частиц в ткани) в пораженных участках начинается некроз и рубцевание, которые постепенно истончают склеру.
- После воспаления всегда остаются сероватые следы, которые обозначают места истончения склеры. Через эти очаги может просматриваться пигменты хориоидеи и цилиарного тела.
- Иногда происходит выпячивание очагов поражения на склере. Явление называют стафиломой. При выпячивании ухудшается зрение. Острота зрения также снижается при осложнении астигматизмом и другими изменениями в роговом и радужном слоях.
Склерит задней оболочки
Задний склерит – довольно редкое явление. Больной может жаловаться на боль в глазу и напряженность. Иногда возникает ограничение подвижности, отслойка сетчатки, отечность зрительного нерва.
При склерите заднего слоя никаких выраженных симптомов может и не быть. Воспаление будет незаметно даже при осмотре глаза. Опознать задний склерит можно по отечности века и сетчатки, нарушению функциональности глаза.
Выявить склерит задней стенки можно только при томографии и эхографии. Чаще всего заболевание является следствием туберкулеза, герпеса, ревматизма и сифилиса. Нередко осложняется кератитами, иридоциклитами, катарактой и хроническим повышением внутриглазного давления.
Некротизирующий склерит
При запущенном некротизирующем склерите наблюдается перфорация глаза. Если у пациента с некротизирующим склеритом имеется болезнь соединительной ткани, скорее всего причиной воспаления стал системный васкулит. Эта форма склерита редкая, но может протекать без воспаления. Тогда ее называют перфорирующим склеритом.
Если при некротизирующем склерите нет воспаления, стоит проверить пациента на ревматоидный артрит. Отсутствие симптомов приводит к затягиванию лечения, склера истончается и разрывается при любой травме.
Диагностика и лечение склерита
Чтобы распознать заболевание, врач должен проанализировать жалобы пациента и осмотреть глаза. При лечении воспаления склеры используют противовоспалительные препараты местного и общего действия. Если существует большая вероятность развития перфорации, рекомендована пересадка склеры.
При склерите первичная терапия включает глюкокортикостероиды. Если у пациента имеется снижение реакции на глюкокортикостероиды, диагностирован некротизирующий васкулит или болезнь соединительной ткани, требуются иммуносупрессивные препараты (азатиоприн, циклофосфамид). Назначать эти средств должен ревматолог.
Для местной терапии используют кортикостероиды (максидекс, дексазон, гидрокортизон-ПОС, офтан-дексаметазон) и нестероидные противовоспалительные (наклоф, диклофенак, индометацин). Также врачи назначат циклоспорин. Цитостатики отлично снимают симптомы воспалительного процесса.
Для лечения некротизирующего склерита, как симптома системной болезни, нужно использовать иммуносупрессоры (цитофосфамид, кортикостероиды, циклоспорин). При стихании воспаления могут назначаться физиопроцедуры: электрофорез, ультравысокочастотная терапия, ультразвуковая терапия. Так как склерит практически всегда является проявлением другой болезни, нужно провести лечение причины.
Операция при склерите
Хирургическое вмешательство при склерите показано в случае сильного осложнения состояния, когда происходит деформация глубоких слоев склеры, роговицы и радужки. Также операция необходима при абсцессе.
При сильном истончении требуется пересадка донорской склеры. Если также поражена роговица (со значительным снижением зрения), нужна и ее имплантация тоже.
Осложнения при воспалении склеры
Часто бывает, что воспаление склеры осложняется на роговицу, провоцируя склерозирующий кератит или воспаление радужки и цилиарного тела.
Эти осложнения характеризуются спайками между хрусталиком и зрачковым краем радужки. Также образуются преципитаты на задней стенке роговицы, наблюдается помутнение передней камеры глаза.
При склерите конъюнктива соединяется с пораженным участком склеры, возникает отечность.
Осложнения при склерите:
- кератит и ухудшение зрения при переходе на роговицу;
- иридоциклит при распространении воспаление на радужку и цилиарное тело;
- помутнение в стекловидном теле;
- истончение ткани склеры, образование выпячиваний и растяжений;
- рубцевание, деформация глазного яблока;
- астигматизм;
- вторичная глаукома при вовлечении шлеммова канала и цилиарного тела;
- абсцесс склеры;
- отечность;
- отслоение сетчатки;
- помутнение роговицы при нарушении питания;
- эндофтальмит (гнойное воспаление внутренней оболочки);
- панофтальмит (гнойное воспаление всего глаза).
Прогноз
При склерите у 14% больных происходят патологические изменения, провоцирующие сильное ухудшение зрения в первый год течения болезни. У 30% пациентов зрение падает в течение 3 лет. При некротизирующем склерите, обусловленном системным васкулитом, 50% больных гибнут в течение 10 лет, преимущественно от инфаркта.
Профилактика
Предотвратить воспаление склеры можно путем своевременного лечения инфекции любой локализации, диагностики аутоиммунных нарушений инфекционной природы и коррекции нарушений метаболизма.
- Линзы Acuvue 42%, 25982598 42%2598 — 42% из всех
- Линзы Air Optix 17%, 1063 голоса1063 голоса 17%1063 голоса — 17% из всех
- Линзы Optima 16%, 992 голоса992 голоса 16%992 голоса — 16% из всех
- Линзы Pure Vision 12%, 725725 12%725 — 12% из всех
- Линзы Biofinity 6%, 365365 6%365 — 6% из всех
- Линзы Biotrue 4%, 262 голоса262 голоса 4%262 голоса — 4% из всех
- Линзы Clariti 2%, 136136 2%136 — 2% из всех
Источник: https://BeregiZrenie.ru/vospaleniya/sklerit/
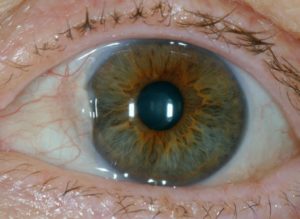
Пингвекула глаза: причины, симптомы и способы лечения. Доставка контактных линз и очков по Москве и России
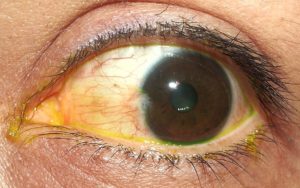
Пингвекула — доброкачественное новообразование, которое в большинстве случаев появляется после 45 лет на белковой оболочке глаза. Для патологии характерно бессимптомное протекание (лишь иногда появляется воспалительный процесс), но со временем нарост увеличивается, доставляя больному эстетический дискомфорт и физические неудобства.
Что такое пингвекула глаза?
Пингвекула — это эластичное уплотненное образование желтоватого цвета, появляющееся в назальной части конъюнктивной оболочки глаза (в зоне контакта с роговицей). Ошибочно связывать эту патологию с разного рода опухолями, так как лишь в редких, особенно запущенных случаях подобное изменение конъюнктивальной оболочки может приобрести злокачественный характер.
Пингвекулу классифицируют как доброкачественное заболевание, как правило, поражающее оба глаза, но не влияющее на остроту зрения.
В мире распространенность данной глазной патологии крайне высока. Врачи отмечают, что при пингвекуле глаза причины и лечение могут разниться. Как правило, болезнь проявляется в виде нароста беловатого или желтоватого цвета. Если новообразование возникает на белковой оболочке, его называют пингвекулой, но когда оно локализуется на роговице, образуя крыловидную структуру, — птеригиумом.
Фактически пингвекула представляет лишь незначительное изменение тканей глаз вследствие повышенного содержания в организме жиров и белков, поэтому зачастую нарост не затрагивает роговицу, не приносит болевых ощущений — заболевание протекает бессимптомно. Но нельзя сказать, что патология всецело безобидна — она приносит эстетические неудобства, поскольку заметна окружающим, а также часто служит причиной возникновения хронического раздражения органов зрения.
В целом заболевание неопасно. Нечасто оно вызывает нарушения функций зрительного аппарата и еще реже перерастает в злокачественную опухоль, но иногда лечить пингвекулу необходимо. В статье рассмотрим, в каких случаях и какую терапию назначают врачи.
Впервые сведения об описываемой патологии появились в 1550 году еще до н.э. Интересно, что с тех давних пор сохранились записи египтян, которые описывали пингвекулу как «специфические жировые отложения в глазу».
[attention type=green]Современные медики считают, что болезнь может развиваться на почве генетической предрасположенности или протекать в изолированной форме. В равной степени патологию диагностируют у женщин и мужчин.
[/attention]В зоне особого риска — люди, проживающие в странах с жарким и сухим климатом.
Пингвекула: требуется ли лечение?
В зависимости от характерных симптомов, врач, проведя анамнез, будет понимать, насколько серьезна стадия, которой достигла пингвекула. Лечение назначается индивидуально. Частое отсутствие показаний к удалению нароста объясняется тем, что в подавляющем большинстве случаев пингвекула — это эластичное образование доброкачественного типа.
Часто течение болезни не сопровождается выраженной симптоматикой, помимо самого образования на конъюнктиве. Однако иногда из-за пингвекулы появляется воспаление. Оно диагностируется в случаях:
- Синдрома «сухого глаза»;
- Присутствия инородного предмета в пораженном глазу;
- Царапания и раздражения (в особенности при моргании);
- Покраснения в месте локализации повреждения.
Причины появления заболевания
Об этиологии пингвекулы говорить достаточно трудно, поскольку до конца она не исследована. Болезнь в большинстве случаев развивается на фоне прогрессирующих дистрофических либо возрастных изменений, происходящих в конъюнктиве.
Поскольку процессы метаболизма в организме с возрастом замедляются, происходит снижение скорости обмена веществ, в том числе белков и жиров.
В совокупности это приводит к нежелательным накоплениям этих компонентов, что способствует развитию пингвекулы.
Специалисты выделяют в патогенезе этого заболевания глаз дегенерацию коллагеновых волокон, расположенных в стромальной части конъюнктивы, и истончение эпителия, как следствие.
На такого рода изменения могут влиять ультрафиолетовые излучения, которые, как известно, стимулируют выработку фибриллярного белка — эластина.
Он синтезируется фибробластами и, в свою очередь, негативно влияет на строение конъюнктивы, приводя к дистрофическим изменениям.
Пингвекулой часто болеют люди, длительное время находящиеся под палящими лучами солнца.
Пингвекула может стать следствием рецидивирующего раздражения конъюнктивы выхлопными газами, дымом, обычным ветром, всевозможными токсическими выбросами (в частности производственными), а также химическими веществами.
[attention type=yellow]Некоторые офтальмологи считают, что длительное ношение контактных линз также провоцирует зарождение новообразований на глазу. Но на эту тему был проведен ряд исследований, заключения которых не подтвердили достоверность данной теории.
[/attention]Кроме того, пингвекула образуется на фоне травм и рубцовых изменений в оболочке глаза, а также хронического воспаления (конъюнктивита). Примерно в 50% случаев болезнь в одинаковой форме развивается на обоих глазах, но она характеризуется относительно слабыми способностями к прогрессированию (т.е.
нарост едва заметно увеличивается в диаметре), а также доброкачественной природой. При малом размере пингвекула никоим образом не влияет на жизнедеятельность больного.
На начальном этапе развития для этой патологии характерно латентное (бессимптомное) течение, тогда как клиническое проявление констатируется уже при увеличении объема новообразования.
Пациенты также могут жаловаться на определенный дискомфорт, проявляющийся ощущением чрезмерной сухости в глазу.
В случаях, когда нарост увеличивается и причиняет неудобства больному, офтальмолог может посоветовать удаление пингвекулы глаза хирургическим путем.
При периодическом раздражении нароста может появиться гиперемия конъюнктивы — человек жалуется на постоянное ощущение инородного предмета в глазу, что приводит к повышенному слезотечению. Редко эта патология провоцирует помутнение роговицы.
Как лечить пингвекулу на глазах?
Диагностируют заболевание, опираясь на анамнестические данные, результаты внешнего осмотра зрительного аппарата и фернинг-теста, а также данные, полученные в ходе проведения биомикроскопии, флуоресцентной ангиографии или ОКТ (оптической когерентной томографии).
Проведя первичный наружный осмотр, врач обнаруживает образование округлой формы желтоватого оттенка. При биомикроскопии специалист может выявить полупрозрачное образование на ранней стадии, когда оно практически лишено трофики.
ОКТ предполагает определение степени внедрения нароста во внутренние структуры пораженного глаза, а также форму, диаметр и размер образования. Фернинг-тест поможет врачу исследовать зрительную систему на предмет присутствия в слезной пленке нехарактерных, аномальных компонентов.
Способ флуоресцентной ангиографии позволит визуально определить возможные нарушения процессов микроциркуляции в медиальном отделе конъюнктивы.
Существует несколько стадий этой патологии, различаемых по характеру и тяжести протекания.
В зависимости от причины появления, лечение этого заболевания может проводиться разными способами — консервативными или оперативными. Выбор в пользу того или другого метода определяется как лечащим врачом, так и исходя из особых пожеланий пациента.
Консервативная терапия помогает облегчить симптомы болезни (в основном она направлена на уменьшение выраженности раздражений глазного яблока).
Для этого часто назначаются специальные глазные капли или гелеобразные субстанции — препараты искусственной слезы, которые обеспечивают увлажнение слизистой на должном уровне, снижая выраженность соответствующей симптоматики. Облегчить состояние могут гормональные препараты.
[attention type=red]Реже офтальмолог выписывает пациенту антибиотики или нестероидные противовоспалительные средства. Исключить ощущения дискомфорта поможет отказ от ношения средств контактной коррекции зрения в период течения болезни. При развитии патологии специалисты не рекомендуют использовать народные методы.
[/attention]Если же больной желает полностью избавиться от новообразования в глазу, тогда лечение ему может быть предложено в виде оперативного хирургического вмешательства. Более безопасный и практически безболезненный метод терапии на фоне стандартной операции — лазерное удаление, при котором:
- Отсутствует кровотечение;
- Происходит быстрый период реабилитации;
- Нет рубцов.
Существует ли действенная профилактика пингвекулы?
Чтобы уменьшить риски образования пингвекулы, специалисты советуют не забывать носить качественные солнцезащитные очки в условиях открытого пространства и свободного воздействия УФ-лучей.
Правильный рацион способствует нормализации обменных процессов в организме, что тоже уменьшит вероятность развития патологии.
Если человек проживает в жарких и засушливых климатических условиях, необходимо позаботиться о дополнительном увлажнении глаз при помощи специальных капель, мазей или же других препаратов.
Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
На сайте Очков.Нет представлен широкий выбор контактных линз. Рекомендуем отдать предпочтение моделям с фильтром от ультрафиолетовых лучей, например, Acuvue Oasys with Hydraclear Plus или 1-Day Acuvue TruEye.
Источник: https://www.ochkov.net/informaciya/stati/pingvekula-glaza-prichiny-simptomy-i-sposoby-lecheniya.htm