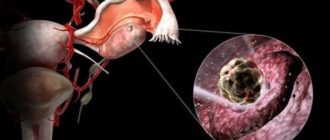
Лапароскопическая нефрэктомия
Лапароскопическая хирургия широко применяется в урологии, являясь малоинвазивной альтернативой классическим открытым операциям. Процент открытых операций стремительно снижется с каждым годом. Ниже будет изложена краткая информация о лапароскопической радикальной нефрэктомии, рассмотрены показания и противопоказания, преимущества и ход оперативного вмешательства.
Кому показана лапароскопическая нефрэктомия?
Принимая решение об объеме операции (полное удаление – радикальная нефрэктомия или удаление участка почки с опухолью – резекция почки) врач руководствуется многими факторами: размером опухоли, ее локализацией, наличием или отсутствием прорастания в близлежащие органы, состоянием пациента, функциональным состоянием противоположной почки.
Лапароскопическое удаление опухоли почки наиболее часто выполняется при больших опухолях, при отсутствии поражения ворот почки, почечной и нижней полой вен. Лапароскопическая нефрэктомия проводится, если резекция почки по каким-либо причинам технически выполнить невозможно. Большинство людей могут жить обычной жизнью с одной нормально функционирующей почкой без каких-либо ограничений.
Помимо онкологических заболеваний почек, нефрэктомия выполняется при других патологиях почек (вторично сморщенная почка, возникшая вследствие хронического воспаления, мочекаменной болезни, стеноза почечной артерии, гидронефроза и др.).
Какие имеются противопоказания к лапароскопической нефрэктомии?
Круг противопоказаний к лапароскопическим операциям с каждым годом сужается, и то, что несколько лет назад не позволяло выполнять операции такого характера, на сегодняшний день не является помехой для хирургов.
На данный момент лапароскопическая нефрэктомия противопоказана при:
- нарушении работы свертывающей системы крови,
- при инфекционных заболеваниях,
- на поздних сроках беременности,
- при острой глаукоме.
Острые воспалительные процессы в связи с большой вероятностью инфицирования брюшной полости, также являются противопоказанием к лапароскопической нефрэктомии.
Наличие рубцов в брюшинной полости от ранее выполненных операций, крайняя степень ожирения и другие состояния, которые вызывают значительные технические трудности при выделении почки из окружающих тканей и затрудняют лапароскопическое вмешательства, в настоящее время не являются противопоказаниями к операции.
Как подготовиться к операции?
Перед операцией Вас проконсультируют несколько специалистов – уролог, терапевт и анестезиолог. Лечащий врач в индивидуальном порядке даст рекомендации, которым вы должный строго следовать перед операцией.
Обязательно нужно сообщить об аллергиях на препараты, а также о том, какие Вы принимаете лекарства, во избежание осложнений во время операции (особенно это касается препаратов, разжижающих кровь, что может вызвать серьезное кровотечение как во время операции, так и после нее).
Перед операцией проводят тщательную подготовку кишечника, назначают антимикробные препараты широкого спектра действия для профилактики инфекционных осложнений в послеоперационном периоде.
Как выполняется лапароскопическая радикальная нефрэктомия?
Операция проводится под общим наркозом (происходит погружение в сон в течение всей операции).
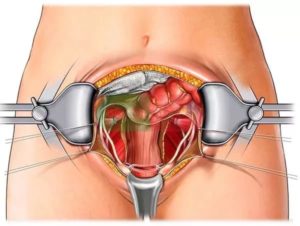
Доступ к почке осуществляется при помощи 3-4 маленьких отверстий около 0,5-1 см на передней брюшной стенке, через них вводится специальная камера (лапароскоп) и другие необходимые хирургические инструменты.
Одно из отверстий впоследствии немного продлевают, для того чтобы можно было достать почку с опухолью из брюшной полости.
[attention type=yellow]Лапароскоп в несколько раз увеличивает размер операционного поля, что позволяет хирургу работать точнее и аккуратнее. Для увеличения рабочего пространства в брюшной полости, в нее вводят углекислый газ (создают пневмоперитонеум), который полностью выводится в конце операции.
[/attention]После создания пневмоперитонеума вводится лапароскоп и осматривается брюшная полость. Далее хирург начинает выделять почку, для этого он рассекает ткани и отводит органы в стороны. Все сосуды, подходящие к почке, клипируются (накладывают специальные зажимы — клипсы), чтобы предотвратить кровопотерю, мочеточник также клипируется.
Далее хирург удаляет почку, жировую клетчатку, окружающую почку, а также видимые лимфатические узлы.
Иногда удаляется и надпочечник, если опухоль располагается в верхнем сегменте и нельзя исключить прорастание опухоли в надпочечник (лапароскопическая нефрадреналэктомия). Почка укалывается в специальный стерильный пакет и удаляется из брюшной полости. Далее хирург удостоверяется в отсутствии кровотечений, после чего извлекает все инструменты и зашивает разрезы.
В среднем длительность операции варьируется от 1,5 до 3 часов в зависимости от сложности операции.
Возможные осложнения во время и после операции
- кровотечение – обычно кровопотеря при нефрэктомии составляет около 100 мл или даже меньше и только 2% прооперированных пациентов требуется переливание крови;
- инфекция – для предотвращения возникновения инфекционных осложнений перед операцией и после вводится антибактериальный препарат широкого спектра действия, что сводит риск возникновения этого осложнения к минимуму;
- повреждение соседних органов – крайне редко встречающееся осложнение, избежать его помогает в несколько раз увеличенный обзор операционного поля;
- послеоперационная грыжа – также, как и повреждение органов, встречаются редко, в связи с тем, что отверстия после лапароскопических операций маленьких размеров;
- конверсия (переход в открытую операцию) — встречается при невозможности выполнить лапароскопическое вмешательство из-за спаечного процесса или кровотечения.
Что ожидать после операции?
После лапароскопической нефрэктомии пациента переводят в отделение реанимации и интенсивной терапии (ОРИТ) под присмотр врача анестезиолога-реаниматолога для контроля жизненно важных функций (контролируется артериальное давление, частота сердечных сокращений, дыхательная функция, количество выделяемой мочи).
Кроме этого оценивают отделяемое по дренажам (специальным трубкам, введенным в полость раны), температуру, цвет мочи и общее самочувствие больного. На следующее утро пациент переводится в палату, удаляются уретральный катетер и страховой дренаж.
В отличие от открытой нефрэктомии, пациент может вставать и ходить уже со следующего утра после операции.
Чаще всего в послеоперационном периоде возникают жалобы на:
- боли в области послеоперационной раны – большинство пациентов ощущают незначительные боли, которые зачастую не требуют медикаментозного обезболивания, что отличает от болей при открытых операциях, когда зачастую требуется анальгетическая терапия;
- тошнота — чаще всего является следствием введения различных препаратов необходимых для анестезии;
- наличие уретрального катетера – он необходим для контроля цвета и количества мочи, убирается уже на следующий день.
Что делать в послеоперационный период?
В среднем пациент приводит в больнице 3-4 дня после лапароскопической нефрэктомии. Пить, есть и ходить разрешают обычно на следующий день после операции. После операции, как и до нее, вводится антибактериальный препарат широкого спектра действия.
В послеоперационный период Вам будет рекомендовано:
- пить до 2 литров воды в день,
- не поднимать вес более 5 кг,
- не подвергаться тяжелой физической нагрузке.
Срочно следует обратиться к врачу, если у Вас:
- повысилась температура тела,
- возникли сильные боли в животе,
- появилась общая слабость, головокружение, снизилось артериальное давление.
После операции Ваш доктор назначит Вам даты консультаций для проведения контрольных осмотров, сдачи анализов крови и мочи, проведения ультразвукового исследования, компьютерной томографии, по результатам которых будут оцениваться эффективность лечения и отсутствие рецидива заболевания. Через 5 лет, при отсутствии данных о наличии опухолевой прогрессии пациента снимают учета.
Почему именно у нас?
Нашей клинике уже более 150 лет! Наше отделение специализируется на лечении онкоурологических пациентов. У нас богатейший опыт лечения опухоли почки, мочевого пузыря, рака предстательной железы, а также других урологических заболеваний (аденома простаты, мочекаменная болезнь и другие).
Ежедневно в нашей клинике выполняется 2-3 лапароскопические операции по поводу онкоурологических заболеваний.
Отличительной особенностью нашего подхода в лечении опухоли почки является то, что мы не только приверженцы минимально инвазивного метода лечения, но и при малейшей технической возможности стараемся сохранить почку, удалив саму опухоль.
Это возможно благодаря колоссальному опыту наших хирургов, наличию в клинике самого современного оборудования, а также использованию передовых методов диагностики заболевания, в том числе и 3D моделирования (в России используется только у нас!), позволяющих с ювелирной точностью спланировать каждый шаг оперативного вмешательства.
Для записи на консультацию по поводу удаления опухоли почки лапароскопическим способом (лапароскопическая нефрэктомия), Вам достаточно позвонить по телефону, указанному на нашем сайте.
Источник: https://urologia.ru/laparoskopicheskaja-nefrjektomija/
Особенности метода лапароскопической нефрэктомии
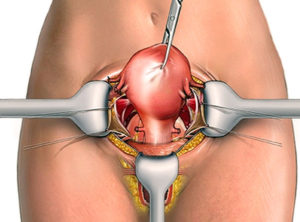
Нефрэктомия лапароскопическая – это удаление почки лапароскопическим методом, полностью или частично. Подобное вмешательство имеет много преимуществ перед радикальной операцией, включая меньший риск возникновения осложнений. Назначают процедуру при значительных нарушениях в деятельности органа, когда восстановить его функционирование иными методами невозможно.
Лапароскопическая нефроэктомия: характерные особенности
Современная медицина располагает множеством диагностических методик, которые позволяют точно определиться с размером, локализацией, особенностями развития опухолевидых новообразований в почках, уровнем функционирования органа. Если по результатам исследований подтвердилось тяжелое нарушение деятельности почки, а консервативные методы не приносят облегчения, врач может назначить лапароскопическую нефрэктомию.
Суть метода
Удаление почки или ее части лапароскопическим методом – сложный процесс. Большое значение имеет опытность хирурга, уровень его квалификации в данном вопросе. Второстепенная роль отведена оборудованию, используемому в ходе операции.
Если требуется удаление почки по причине развития онкологического заболевания, благодаря опыту и современным хирургическим приспособлениям можно исключить распространение злокачественных клеток в брюшную полость.
Лапароскопическая нефрэктомия может назначаться не только при опухоли тяжелого течения, но и при 1 стадии заболевания в ряде случаев.
Поводы и цели назначения
Если почки здоровы, они функционируют беспрерывно, обеспечивая фильтрацию крови. При нарушении деятельности одного из парного органа задачи берет на себя другой. Для сохранения нормальной работы почек и полноценной жизни человека могут назначить нефрэктомию, выполняемую лапароскопическим способом.
Основные показания для выполнения лапароскопии почки следующие:
- Присутствие в органе конкрементов, кист, имеющих большой размер, которые невозможно устранить консервативными методами.
- Наличие опухолевидного новообразования, имеющего злокачественный характер течения, размером более 7 см.
- Выявление опухолевидного новообразования, метастатические клетки которого распространились на почечную вену.
- Развитие почечной недостаточности.
- Проникновение в орган вторичной инфекции, которая вовлекла в поражение все почечные ткани.
- Травмирование почки, например, огнестрельной этиологии.
- Обширный поликистоз.
Перед тем как назначить такое оперативное вмешательство, хирург учитывает многие факторы. Он принимает во внимание размер опухолевидного новообразования, риск перехода метастаз на рядом расположенные органы. При распространении злокачественных клеток за пределы почки, требуется паллиативное вмешательство, которое способствует уменьшению кровотечения и уровня общей интоксикации.
Также к показаниям для проведения лапароскопической нефрэктомии относят развитие критического стеноза артерий органа на фоне острой недостаточности, гидронефроза, болезни под названием «сморщенная почка».
Удаление органа может понадобиться и по добровольному согласию здорового лица для пересадки почки болеющему человеку. В таком случае донор проходит специфическую подготовку.
Разновидности
Операция по удалению почки справа или слева разделяется на несколько видов. Критерием классификации является объем удаляемого органа.
- Радикальная (тотальная) нефрэктомия, предполагающая полное удаление почки и тканей, которые локализуются по ее окружности. Назначают такое вмешательство, если опухолевидное новообразование, расположенное в полости органа, имеет крупный размер.
- Простая нефрэктомия. Оперативная методика используется для удаления органа для дальнейшей пересадки больному человеку.
- Частичная (резекция). Удаление почки проводят не целиком. Иссекают лишь ее часть, в которой происходят патологические изменения.
Кроме лапароскопического метода нефрэктомии существует иной – открытый. Если первое вмешательство предполагает проведение небольших разрезов, в которые вводят камеру с зондом и хирургические инструменты, то при открытой операции осуществляют большой разрез на коже (до 12 см).
Совет! При раке почки новейшей методикой лечения выступает робот-ассистированная лапароскопическая нефрэктомия.
Основания для запрета процедуры
Удаление почки лапароскопией противопоказано в некоторых случаях. Ежегодно количество ограничений уменьшается, что можно объяснить внедрением более усовершенствованного оборудования и разработкой исследователями новых подходов к вмешательству.
На сегодняшний день существуют следующие противопоказания к операции:
- нарушенная свертывающая функция крови;
- протекающее инфекционное заболевание почки или иного органа;
- беременность во 2-3 триместре;
- острая глаукома;
- развитие острого воспалительного процесса;
- сахарный диабет в стадии декомпенсации.
Ранее к противопоказаниям относили и такие состояния, как ожирение тяжелой степени, рубцы в брюшном отделе. Несмотря на технические трудности, сегодня лапароскопическую нефрэктомию все же проводят при таких патологиях.
Возникающие осложнения
Какими могут быть осложнения, зависит от вида нефрэктомии. При открытом оперативном вмешательстве риск негативных последствий выше, чем при лапароскопическом. В первом случае возможно сильное кровотечение, развитие почечной и дыхательной недостаточности, кишечной непроходимости и других опасных состояний.
При лапароскопическом вмешательстве объем осложнений меньше:
- гематома, которая может образоваться во время нефрэктомии;
- грыжа или иное патологическое образование в области расположения троакара;
- инфекционные осложнения, например, пневмонию;
- паралич верхней конечности со стороны прооперированного органа, что возникает на фоне повреждения нервов;
- нарушение деятельности таких органов, как желудок и кишечник.
Чаще всего негативные последствия развиваются при удалении органа, что необходимо по причине развития опухолевидного новообразования. Для контроля состояния человека после операционного блока помещают в стационарные условия. Это позволит своевременно выявить осложнения и ликвидировать таковые.
Описание операции
Лапароскопическую нефрэктомию назначают для проведения через определенный срок, отведенный на подготовку к вмешательству. Именно от правильности выполнения таких мероприятий в какой-то мере зависит исход операции и продолжительность реабилитационного периода.
Подготовка пациента
Так как лапароскопический доступ и ход операции предполагают использование общего наркоза, больному требуется тщательное обследование. Это позволит снизить риск осложнений во время нефрэктомии.
К подготовительным мероприятиям относят:
- Выяснение состояния дыхательных органов. Важно, чтобы деятельность легких и бронхов не была патологически изменена, ведь действие общего наркоза вызывает угнетение их функций.
- Проведение урографии. Необходимы точные рентгеновские снимки каждого органа мочевыводящих путей. Это позволяет грамотно спланировать оперативное вмешательство.
- Исследование кретинина в крови на количественный показатель. Если его объем повышен, это сигнализирует о почечной недостаточности.
- Компьютерная и магнитно-резонансная томография. С помощью таких диагностических мероприятий исследуют состояние почки, определяют размер, локализацию конкрементов или других патологических включений, в том числе и опухоли.
- Компьютерная и магнитно-резонансная томография, ультразвуковое исследование сосудов брюшного отдела. Назначают процедуры для выявления венозного тромбоза в сплетениях, связанных с пораженным органом.
- Также предписывают анализ крови, исследование мочи, флюорографию, диагностику организма на половые инфекции.
Перед оперативным вмешательством человеку требуется очистительная клизма. Примерно за 12 часов (точнее определит врач) больному необходимо окончить последний прием пищи и сократить объем потребляемой жидкости.
Ход процедуры
Перед тем, как начать удалять почку (или ее часть), человеку вводят общий наркоз. Далее производят установку катетера с баллоном в мочеточник, который обеспечивает фиксацию просвета и определенную степень расширения лоханки почки.
Больного укладывают на спину, под нижние конечности устанавливают бобовидный валик для облегчения переворота оперируемого. Брюшной отдел заполняется газом. У пупочного отдела устанавливают троакар и трубку с видеокамерой на конце. Это позволяет следить за ходом операции на экране монитора. Человека переворачивают на бок путем сдувания бобовидной подушки. Туловище фиксируют.
Далее производят пережатие сосудов и мочеточника с помощью скобок (специальным лапароскопическим степлером). Через небольшие отверстия вводят хирургические инструменты, впоследствии используемые для удаления органа или его части.
После того, как удалили почку, ее образец подвергают гистологическому исследованию. Далее троакары извлекают, а раны и области с травмированием кожи зашивают саморассасывающимися нитями. Уже на следующие сутки разрешается кушать.
Период после операции
На протяжении первых суток послеоперационного периода запрещаются любые резкие движения и занятие положения лежа на спине. В противном случае можно вызвать соскальзывание швов с ножки удаленного органа. Ограничение снимают примерно на 3-4 сутки.
Чтобы снизить риск тромбообразования, человеку рекомендуют специальные дыхательные упражнения и легкие физические. После оперативного вмешательства разрешено проводить полоскание рта и употреблять небольшой объем жидкости. Принимают пищу лишь на 2 день.
На реабилитационное время может уйти, порой, до полутора лет. В данный период исключают повышенные физические нагрузки. На протяжении первого месяца показано ношение специального бандажа. Устанавливают режим питания в индивидуальном порядке.Общими рекомендациями в послеоперационный период выступают:
- повышение защитной функции организма путем закаливания, принятия контрастного душа;
- соблюдение личной гигиены мочевыводящих путей;
- правильное питание (приготовление пищи должно проходить только на пару);
- соблюдение режима труда и отдыха;
- прохождение контрольных обследований.
Вернуться к профессиональной деятельности можно спустя несколько месяцев после нефрэктомии, но только если отсутствуют осложнения.
Преимущества и недостатки метода
Как и любая операция, лапароскопическая нефрэктомия имеет свои преимущества. В первую очередь, это безопасность, которая обеспечивается надежным пересечением сосудов, приходящих к органу, что снижает риск обильного кровотечения. Во-вторых, ход процедуры можно контролировать на экране монитора за счет вводимого инструмента с видеокамерой на конце – эндоскопа.
Конечно же, «кусается» и цена. Стоимость операции не такая уж и низкая, и не по карману среднестатистическому человеку.
Прогнозы
Скорый летальный исход для лиц, выступающих в качестве доноров, сведен к нулю. При отсутствии осложнений, полном исключении сопутствующих заболеваний, продолжительность жизни после нефрэктомии может достигать 20-30 лет.
Заключение
Многочисленные отзывы подтверждают эффективность лапароскопической операции. Важность имеет следующее обстоятельство: насколько полно больной выполнял назначения и рекомендации врача в дооперационный и послеоперационный период. Только при правильной подготовке к вмешательству и контролю состояния после нефрэктомии можно надеяться на благоприятный прогноз.
Источник: https://UroMir.ru/nefrologija/operacija/nefrjektomija-laparoskopicheskaja.html
Осложнения после лапаротомии
За последние несколько лет в хирургии сделан необъятный прорыв в медицине. Теперь помимо основной цели: удаления, исправления – хирурги озадачены процессом скоростного и качественного (незаметного) рубцевания. Лапаротомия – изящное хирургическое вмешательство, практически не оставляет следов.
Лапаротомия – эксплоративная методика разреза покровов на животе для осмотра брюшной полости и органов малого таза.
Виды проведения лапаротомии
- Продольные.
- Косые.
- Поперечная, полостная.
- Угловые.
- Комбинированные.
Помимо угла отклонения по осям, определяют разделение видов по ориентации органов и костей:
- Лапаротомия по Черни – рассечение ткани между лобковой костью и пупком. Метод применяется при абортах, удалениях кист, новообразованиях в трубке яичников, спаечной болезни, кесарево сечение – когда нужен непосредственный доступ к матке и её составляющим. Способ удобен – в любой момент разрез расширяется, упрощая работу хирурга.
- Лапаротомия по Пфанненштилю, в отличие от вышеупомянутого способа «по Черни» разрез делается поперёк. Заживление шва происходит быстро и безболезненно, метод часто используют в гинекологии (необходимое чревосечение). Проведённая операция не оставит следа на теле представительниц прекрасного пола. Метод является преимущественным, потому что оказывает меньшее влияние на работу кишечника.
- Лапаротомия по Джоэл-Кохену. Врач с помощью скальпеля делает маленький надрез ниже середины отрезка (срединный отрезок) от пупка до лобковой кости. Используется в гинекологии для удаления кист, устранения беременности в маточных трубах, осложнении заболевания органов малого таза.
Кроме видов разреза предполагается классификация лапаротомии по основным областям проведения – цель запланированной операции.
- Конец пищеварительного тракта.
- Органы «депо крови», органы «фильтрации»: печень, селезёнка, поджелудочная железа.
- Мочевой пузырь, почки.
- Женские репродуктивные органы, органы малого, большого таза.
- Лимфатические узлы, аорта брюшной полости.
Подготовка и техника проведения лапаротомии
Перед операцией пациент проходит необходимую подготовку, включающую 5-6 процедур и посещения врачей не хирургической направленности.
В первых этапах диагностики проводится физический осмотр и разговор с обследующим хирургом о вредных привычках, наличии диеты, аллергии и других мелких нюансах жизни.
После посещения хирурга заболевший сдаёт анализы крови и мочи для качественного подбора анестезии. Потом в обязательном порядке проводится УЗИ области, нуждающейся в хирургическом вмешательстве.
Томография – нужное компьютерное обследование перед лапаротомией для фотографии с помощью рентгена внутренних органов.
[attention type=red]Со снимками хирургу легче и быстрее устранить симптомы и причины дискомфорта пациента.
[/attention]Часто используется МРТ для точного определения проблемы и причины её возникновения, корректируя область работы врача, помогая ускорить продуктивность трепанации, оперативный подход. Важной частью подготовки является прекращение применения противовоспалительных медикаментов, разжижителей крови.
Проведение операции простое. Хирург делает надрез брюшной полости (живот), осматривая нужный орган. Поперечный разрез делается аналогично резки лука, кожа разрезается по слоям, важна линия инцизии.
К краям полученного разреза прикрепляется специальный хирургический крючок (обычно до 12 штук), открывая обзор нужного органа. По возможности берутся важные дополнительные анализы прямиком через биопсию, исследуя на наличие болезни.
При необходимости совершается хирургическое вмешательство, упрощая дальнейшую работу с пациентом.
Даже если нужный орган в целости и сохранности, врач обязан осмотреть все органы, попадающие на глаза, чтобы убедиться в нормальной работе. После осмотра удаляется патология, удаляется орган, зависит от степени и характера заболевания.
Лапаротомия проводится от 1 часа до 4, в зависимости от сложности расположения интересующего органа у пациента и причины хирургического вмешательства. Операция завершается наложением швов и скоб для быстрого и качественного заживления раны.
При отсутствии патологий пациенту вводят общую анестезию. Спинная анестезия, обездвиживающая тело от грудины до пяток, вводится при короткой шее, аномалиях носоглотки, тяжёлых аллергических реакциях (время цветения; крапивница; нарушения гемодинамики; ларингоспазм; гемодинамические расстройства в виде аритмий; нарушения артериального давления, эмболии и тромбозов сосудов).
Послеоперационный период, рубцевание
Период реабилитации после «вскрытия» проходит быстро. В течение 7-10 дней после мероприятия пациент находится в реанимации или послеоперационной палате. В пределах недели кожа и внутренние органы стягиваются, создавая новые соединительные ткани.
Разрезы обычно не превышают 10 сантиметров в длину и 2-4 миллиметра в ширину. Пациент находится большую часть времени в скрюченном состоянии – ноги прижаты к груди, поза эмбриона.
Поза позволяет расслабить мышцы пресса, оставляя минимальную нагрузку на прооперированные органы, мышцы и кожу.
[attention type=green]Первые 2-3 дня пациенту дают обезболивающее, улучшающее состояние в послеоперационный синдром. Если операция проводилась с применением общего наркоза, обследуемый лежит на кушетке с приподнятой головой.
[/attention]Это позволяет упростить и ускорить процесс восстановления организма после наркоза. Часто после операции пациент не может ходить в туалет, потому что передвигаться стало сложно.
Тогда для вывода ненужных веществ в организм больного вставляется катетер, устраняя необходимость передвижения в сторону места общего пользования.
Врачи запрещают вставать с кровати после лапаротомии до 5-6 часов, чтобы не травмировать недавно наложенные швы из-за нагрузки.
Для раннего периода после операции (обычно с первого, второго дня до недели, 12 дней) хирург устанавливает диету, придерживаться режима – обязанность пациента.
- После проведения операции запрещается употреблять в пищу всё, кроме воды до 12 часов.
- Вода. Применение жидкости в превышающем меру количестве в первый день нельзя. Обычно употребление воды допускается после 4 часов с момента окончания операции. Это обуславливается тем, что вода имеет массу и заставляет работать кишечник и другие органы, которые ещё недавно находились под влиянием хирургических приборов.
- На следующий день после проведения хирургического вмешательства обследуемому разрешено кушать продукты в размельчённом, лучше в жидком виде: супы-пюре, каши. Лишняя работа органов пищеварительного тракта (размельчение, всасывание) замедляет восстановление организма. Важна реабилитация, чтобы шов не разошёлся.
- На 3 и 4 дни принимать продукты сложного приготовления менее опасно. Рацион больного расширяется до мяса, рыбы (всё на пару), творога, чая. Стоит исключить продукты с высоким содержанием сои, сахара, соли и других приправ: орегано; чили; соевый соус; базилик; жареные продукты, жирные. Больше съестного в натуральном виде: овощи, фрукты. Исключить цитрусовые.
Источник: https://UziMaster.ru/oslozhnenija-posle-laparotomii/
Лапароскопическая нефрэктомия: удаление почки и осложнения после лапароскопии, радикальный метод
Лапароскопическая нефрэктомия считается одним из безопасных и эффективных способов удаления больной или раковой почки. Принципы радикальной эктомии этого органа впервые описал в 1960 году американский хирург Робсон, в то время как первая операция, завершившаяся успешно, была проведена еще в 1869 году Симоном.
Сам же лапароскопический метод при выполнении нефрэктомии впервые использовал в 1990 году Клейман. Оперативное вмешательство с тех пор получило всеобщее признание как для доброкачественных, так и злокачественных опухолевых образований, а также для донорской трансплантации.
В зависимости от объема производимого удаления выделяют полную и частичную (резекцию) лапароскопическую нефрэктомию.
Показания
Существуют различные показания к проведению этой процедуры, например, карцинома почек, или же нарушение функционирования (что может привести к чрезмерному повышению кровяного давления) и врожденно малую почку (при этом она набухает, надавливает на нервы, что вызывает боль в несвязанных областях, например, спинного мозга).
При почечно-клеточной карциноме требуется обязательная диагностика (компьютерная и магнитно-резонансная томография для определения анатомической структуры брюшной полости пациента – справа или слева расположен деструктивный процесс), чтобы выбрать вариант полного или частичного удаления поврежденного органа.
Ход лапароскопии, выполняемой ребенку, также имеет свои нюансы. Первая или вторая стадия онкологии служит показанием к малоинвазивному вмешательству. В этом случае еще не происходит распространения опухолевых клеток на окружающие органы и ткани.
[attention type=yellow]На поздних стадиях, когда наблюдается метастазирование близлежащих лимфоузлов или тканевых структур, возможен лапароскопический метод удаления только с дополнительной или адъювантной терапией – химио-, лучевой, гормональной. Также процедура проводится с целью трансплантации донорского органа.
[/attention]Следует выделить еще нефроуретерэктомию – когда происходит удаление еще и мочеточника, а также небольшого сфинктера мочевого пузыря при уротелиальном раке, онкопроцессе в почечной лоханке или же мочеточнике.
Противопоказания
Основными показателями, при которых невозможна лапароскопическая нефрэктомия, являются:
- нарушение процесса свертываемости крови;
- выполненная до этого аналогичная процедура;
- деструктивные образования брюшной полости;
- сахарный диабет декомпенсационного типа;
- показания к применению препаратов, разжижающих кровь;
- патологические состояния сердечной мышцы, неспособность перенести общую анестезию.
Предоперационная подготовка
Важным этапом, оказывающим существенное влияние на исход лечения, является подготовка к операции.
Помимо обязательных манипуляций по снятию электрокардиограммы, рентгенографических исследований, требуется консультация врача-нефролога.
Финальные меры подготовки проводятся за день до операции – пациента клизмируют, сбривают волосы в предполагаемом месте разреза. В течение целого дня запрещено принимать пищу, пить минимальное количество жидкости.
Процесс операции
Лапароскопическая нефрэктомия проводится под общей анестезией: во время вмешательства пациент без сознания, дыхательная функция осуществляется с помощью интубационной трубки, применяется аппарат ИВЛ (искусственной вентиляции легких).
Операция проводится под общим наркозом
Врачом-анестезиологом согласно методике, с применением контролирующей аппаратуры производится мониторинг главных жизненно важных функций организма: сердцебиения, дыхания, давления. Обычно оперативное вмешательство проводится путем трансперитонеального доступа – то есть хирургом нарушается целостность брюшины.
Это связано с тем, что почка расположена в забрюшинном пространстве. Среднестатистическая продолжительность операции составляет 3–4 часа. Предварительно выполняются 3 небольших (1 см) разреза. В мочевой пузырь вводится катетер для оттока мочи.
Телескопическая система и маленькие инструменты вставляются в полость через отверстия, которые позволяют хирургу полностью освободиться и проводить рассечение тканей, не помещая руки в брюшную полость. После выделения поврежденного органа, происходит эктомия с соблюдением абластичности процесса.
Почечная вена и артерия перевязываются или клипируются с помощью специальных скоб. Следом хирург производит иссечение надпочечников, при необходимости (онкологическом показании) осуществляется резекция лимфоузлов, обнаружение метастазов.
Затем удаленный орган помещают в пластиковый мешок и расширяют один из участков разреза, через который и происходит удаление. Это характерно при онкологических показаниях.
В последнее время активно применяется так называемый усовершенствованный метод однопортовой лапароскопии, когда делается всего лишь один разрез в пупочной области пациента. После окончания оперативного вмешательства осуществляется отключение от аппарата искусственной вентиляции легких, анестезиолог проводит извлечение интубационной трубки. Катетер для оттока мочи остается на месте еще в течение 2 дней.
Послеоперационный период
После операции требуется тщательный контроль баланса электролитов и жидкости, который является основной функцией почек. Возможен вариант, когда оставшаяся почка не способна взять на себя всю функциональность или для этого необходимо время. Питание допускается только на второй день.
Пациент должен находиться в больнице как минимум 7 дней в зависимости от сложности процедуры, на 14 дней устанавливается режим диеты в совокупности с приемом антибактериальных препаратов.
Если рассматривать долгосрочную перспективу, человек с одной почкой более подвержен развитию хронических заболеваний, однако в абсолютном значении риск все же мал.
Потенциальные риски и осложнения
Несмотря на то что минимально инвазивная процедура кажется наиболее безопасной, при любом хирургическом вмешательстве существует вероятность возможных послеоперационных осложнений, однако показатели аналогичны по сравнению с открытой хирургией. К потенциальным рискам относятся:
Кровотечение
Кровопотери во время этой процедуры обычно незначительны (менее 100 см3), а переливание крови требуется лишь 5% пациентам.
Если должен быть аутологичный процесс гемотрансфузии (использование собственной крови для планируемого оперативного вмешательства) до выполнения нефрэктомии, пациенту необходимо сообщить об этом своему хирургу.
Кровь может быть собрана за 5 недель до процедуры. Данная методика снижает риск возникновения аллергической реакции или получения зараженной крови.
Инфекция
Всем пациентам по стандарту до операции внутривенно вводятся антибактериальные препараты, чтобы уменьшить вероятность инфицирования после лапароскопии.
Однако возможно возникновение каких-либо признаков или симптомов инфекции после операции (лихорадка, дренаж из разрезов, повышенная частота или дискомфорт при мочеиспускании, боль в органах брюшной полости.
В таких случаях пациенту необходимо срочно обратиться к врачу, который в такой ситуации выписывает антибиотические препараты.
Механическая травма органа или ткани
Хотя возможность травмы окружающих тканей и органов при минимально инвазивном вмешательстве очень низкая, все равно есть вероятность повреждения различных отделов кишечника, нарушение структуры сосудистых соединений, небольшие механические дефекты селезенки, печени, поджелудочной железы и желчного пузыря. Травма может произойти при позиционировании, возможно были задеты как близлежащие нервы, так и мышечные ткани. Также повреждение способно носить не механический характер, например, прижигание, или электрокоагуляция тканей при введении лапароскопической техники и медицинского инструмента.
Грыжа
Грыжи на участках разреза происходят очень редко, так как все отверстия для лапароскопии тщательно закрываются при завершении операции.
Переход малоинвазивного процесса в открытый хирургический
Хирургическая процедура может потребовать перехода в стандартную открытую операцию, при возникновении осложнений процесса лапароскопии.
Причиной могут быть ошибочные анатомические показания, недостаточно выявленные с помощью компьютерной или магнитно-резонансной томографии.
Это может привести к крупному стандартному открытому разрезу и, возможно, более длительному периоду рекуперации.
Частичная лапароскопическая нефрэктомия (ЧЛН)
Отдельно от радикальной нефрэктомии, основным показанием к которой является раковая опухоль, следует говорить о процессе частичного удаления или резекции.
Лапароскопическая частичная резекция обеспечивает пациентам безопасный и эффективный способ удаления небольшой опухоли почек, сохраняя при этом оставшуюся часть поврежденного органа. Этот процесс также относится к минимально инвазивной технике исполнения, пациенты испытывают меньший дискомфорт, однако результаты эквивалентны по сравнению с традиционной открытой хирургией.
Если опухолевый процесс располагается в определенной части или же удаление целого органа способно привести к почечной недостаточности и необходимости диализа, возможно лишь частичное устранение онкологического процесса.
[attention type=red]Главным медицинским показанием к ЧЛН является малая карцинома – размер опухоли меньше 4 см, или периферическое расположение – на верхнем или нижнем полюсе органа.
[/attention]По статистике, результаты частичной нефрэктомии менее удовлетворительны у пациентов с крупными карциномами почек, оставляя радикальное удаление почки основным стандартным подходом в оперативном вмешательстве. Это связано с тем, что центрально расположенные опухоли находятся близко к грудным сосудам.
Отличия операционного процесса от радикального удаления
Лапароскопическая частичная нефрэктомия также проходит под общей анестезией. Типичная длительность операции составляет 2–2,5 часа, она проводится через 4 маленьких (1 см) разреза, сделанных в брюшной полости.
Технология та же самая, что и при радикальном удалении — оптика и инструменты помещаются в брюшную полость через отверстия, затем хирург удаляет опухоль без необходимости помещения рук в полость. Место иссечения в почке сшивается с помощью швов и покрывается специальным герметиком.
После этого опухоль вкладывается в пластиковый мешок и удаляется при расширении одного из существующих разрезов.
Соответственно, показатели осложнений и рисков коррелируют с аналогичными как при полном удалении почки, так и при открытых хирургических вмешательствах. Возможные риски при частичной малоинвазивной нефрэктомии: кровотечение, инфекция, травматическое состояние, грыжа, трудности оперативного процесса, утечка мочи.
Показатели кровопотери при этой процедуре также незначительны, по статистике переливание проходит менее чем у 5% пациентов. За 5 недель до оперативного вмешательства возможен забор крови для аутологичной гемотрансфузии.
Повышение температуры, лихорадка, дренажный эффект из разрезов, дискомфорт или болевые ощущения при мочеиспускании — это возможные последствия инфицирования после проведения операции.
Повышение температуры тела
Травма кишечника, печени, сосудистых структур, селезенки, поджелудочной железы, желчного пузыря может возникнуть при повреждении нервной или мышечной ткани при позиционировании органа. Также возможно появление шрамовых образований в почках, процесс является показанием для необходимой дальнейшей хирургической помощи.
[attention type=green]Также при частичной лапароскопической нефрэктомии возможно возникновение трудностей, в таком случае рекомендуется перевести малоинвазивную хирургическую процедуру в стандартную открытую операцию. В этом случае увеличивается восстановительный период вследствие более крупного открытого разреза.
[/attention]Если для удаления опухоли почки требуется перерезать систему сбора мочеиспускательного канала, ее обычно закрывают швом. При этом возможен вариант, что моча просачивается из этого отверстия, тогда используется внутренняя дренажная трубка (стент), которая способна скрыть утечку. В редких случаях требуется дополнительная операция.
Преимущества
При рассмотрении операции на почках границы между урологией и общей хирургией размыты. Врачами выполняются донорские нефрэктомии для трансплантации, а также при травматическом состоянии.
В целом метод лапароскопии при проведении почечной эктомии — минимально инвазивный метод, который гарантирует пациентам меньший дискомфорт и эквивалентные результаты по сравнению с более крупным разрезом, необходимым при традиционной открытой хирургии.
В отличие от классического оперативного вмешательства сокращался размер рассечения тканей, снижалась раневая поверхность, осуществлялось обнажение поврежденного органа. Лапароскопическая нефрэктомия приводила к менее выраженному болевому синдрому после операции, соответственно сокращался срок нахождения пациента в больнице.
После малоинвазивного вмешательства люди раньше возвращались к нормальному образу жизни и работе, был более благоприятный косметический эффект. Показатели частоты появления рецидивов и осложнений были идентичными результатам классической хирургии.
Источник: https://dostami.ru/bolezni/laparoskopicheskaya-nefrektomiya/