Ретракционный синдром
Ретракционный синдром, или синдром Штиллинга-Тюрка-Дуэйна — относится к атипичным видам косоглазия, при которых движения глаз не поддаются законам моторики глазодвигательных мышц (законы Шеррингтона, Геринга, Головина), то есть не выполняются правила классического соотношения глазодвигателей, обусловленного естественными нейрофизиологическими явлениями синергизма и антагонизма.
Синдром носит врожденный характер и обусловливается или парадоксальной иннервацией наружной и внутренней прямых мышц, или анатомическими аномалиями: недоразвитием наружной прямой мышцы, укорочением фасциального влагалища, неправильным прикреплением и т.д.
Приобретенный ретракционный синдром может развиться в результате травм, воспалений в области орбиты, а также после форсированных резекций глазодвигательных мышц. Информативным в этих случаях является тракционный тест.
В 80% случаев синдром Дуэйна двустроронний. Согласно статистике чаще страдают девочки, чаще поражается левый глаз. Нередко этому синдрому сопутствуют различные другие глазные и системные аномалии, как например, аномалия Klippel-Fiel, синдром Goldenhar, глухота, аномалии мочевыводящего тракта и пороки сердца.
Первые два наблюдения описаны в 1887 и 1889 гг. и отнесены к разряду парадоксальных синкинезий; в 1905 г. сообщил о 5-ти случаях заболевания Дуэйн.
Клиническая картина
Комплекс характерных симптомов объединяет следующее: феномен ретракции глазного яблока — «затягивание» глаза вглубь орбиты с явлением суживания глазной щели при определенном направлении взора, ограничение подвижности пораженного глаза и наличие глазного тортиколлиса.
Адаптационное положение головы позволяет больному компенсировать косоглазие и достигать симметричного положения глаз, обеспечивающего фузию и бинокулярный характер зрения, поэтому дисбинокулярная амблиопия при этом виде косоглазия, как правило, не развивается.
В отличие от пареза отводящего нерва, при синдроме Дуэйна, как правило, происходит сенсорная адаптация, так что пациенты обычно не отмечают двоения. Это вызвано супрессией изображения одного глаза при движении в сторону пораженной мышцы.
[attention type=yellow]У большинства пациентов с синдромом Дуэйна имеется ортофория при взгляде прямо без заметного поворота головы. В таких случах лечение, как правило, не требуется.
В некоторых случах наблюдается компенсационный поворот головы, обеспечивающий максимальную бинокулярность зрения.
Патогенез парадоксальной иннервации
По закону Шеррингтона о взаимной иннервации нервный импульс, обуславливающий сокращение мышцы-агониста, равен импульсу, вызывающему расслабление мышцы-антагониста от ее исходного физиологического тонуса. Таким образом, процесс расслабления мышцы — процесс активный, сопровождающийся ее удлинением. Рассмотрим пример парадоксальной иннервации наружной прямой мышцы.
В норме согласно закону Шеррингтона при сокращении внутренней прямой происходит адекватное расслабление наружной прямой мышцы, что обеспечивает беспрепятственную экскурсию глаза в орбите в плоскости действия названных мышц.
Парадокс заключается в том, что наружная прямая мышца получает нервный импульс не от отводящего нерва, а от патологической ветви глазодвигательного.
Таким образом, при сокращении внутренней прямой мышцы вследствие общей иннервации такой же сигнал на сокращение получает и наружная прямая мышца, отчего глаз при движении кнутри как на вожжах затягивается в орбиту — возникает его ретракция.
При попытке повернуть глаз кнаружи, из-за отсутствия эфферентного раздражения отводящего нерва, сокращения наружной прямой мышцы не происходит.
Напротив, имея патологическую иннервацию от глазодвигательного нерва, наружная прямая в этот момент расслабляется и удлиняется так же, как и внутренняя прямая, которая получает адекватный импульс.
[attention type=red]Этот факт объясняет отсутствие движения глаза кнаружи и возникающее при попытке абдукции расширение глазной щели.
[/attention]Как показывают патогистологические данные, при синдроме Дуэйна латеральная прямая мышца частично или полностью иннервируется ветвями нижней ветви глазодвигательного нерва.
При этом имеется гипоплазия отводящего нерва и его ядра.
В одном описаном случае была сохранена ростральная часть ядра отводящего нерва, содержащая интернейроны, направляющиеся к подядру медиальной прямой мышцы противоположной стороны.
Классификация
Известны три типа ретракционного синдрома. Положение пораженного глаза в первичной позиции взора и характер нарушений его подвижности определяет тип синдрома.
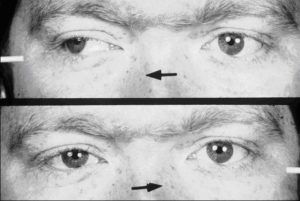
- Наиболее часто встречается I тип, известный в отечественной литературе как синдром Штиллинга-Тюрка-Дуэйна. Для него характерны эзотропия в прямой позиции взора, отсутствие движения глазного яблока кнаружи и расширение глазной щели при попытке его отведения. Подвижность глаза к носу сохранена, однако при аддукции глазная щель резко суживается, и возникает ретракция глазного яблока. Объяснение характерной картины нарушения подвижности и феномена ретракции глазного яблока при синдроме Дуэйна I типа следует из теории парадоксальной иннервации, рассмотренной выше. Для I типа синдрома характерно избирательное положение головы — поворот в сторону пораженного глаза. Нередко факт отсутствия движения глаза кнаружи является причиной диагностической ошибки, когда ставят диагноз паралича наружной прямой мышцы и проводят соответствующее паралитическому косоглазию хирургическое лечение, включающее резекцию наружной прямой с возможной пластикой по Гуммельсгейму. В результате получают отрицательный косметический эффект, так как глазная щель пораженного глаза еще более суживается, затягивание глазного яблока в орбиту при аддукции еще более усиливается.
- Для II типа синдрома Дуэйна также характерно избирательное положение головы, однако поворот происходит в сторону здорового глаза. В первичном положении взора возникает расходящееся косоглазие — экзотропия, ограничение приведения и ретракцией при приведении, вследствие одновременного сокращения медиальной и латеральной прямых мышц (по данным миографии). Отведение возможно, так как сокращение латеральной мышцы приводит к подавлению сокращения в медиальной мышце. Активность латеральной прямой мышцы может увеличиваться при поднятии или опускании глаза, что выражается расхождением A- V- или X-типа.
- III тип представляет собой сочетание I и II типов. Имеется умеренное ограничение как отведения, так и приведения. Приведение сопровождается ретркацией глазного яблока вследствие равной ко-иннервации латеральной и медиальной прямых мышц. Элекромиография выявляет одновременное сокращение этих мышц в первичном положении и при приведении, тогда как при отведении сокащение латеральной мышцы минимально. У пациентов с третьим типом синдрома Дуйна возможна ортофория, эзотропия и экзотропия.
Нередко в момент ретракции глазного яблока, независимо от типа синдрома, отмечается феномен «привязи», когда глаз отклоняется то кверху, то книзу, совершая так называемые движения «выстрел вверх» и «выстрел вниз» (up-, downshoot). Счтитается, что это вызвано «соскальзыванием» глазного яблока.
Лечение
Основными показаниями к операции являются наличие избирательного положения головы как причины развития асимметрии лицевого черепа и выраженная ретракция глазного яблока, сопровождающаяся значительным суживанием глазной щели, что является грубым косметическим дефектом.
Цель хирургического лечения — устранение вынужденного положения головы путем достижения симметричного положения глаз в первичной позиции взора с сохранением нормального бинокулярного зрения.
Производится рецессия (миопластика) внутренней прямой мышцы или мышц. Резекция наружной менее предпочтительна, так как может привести к сужению глазной щели, усилив косметический дефект; при необходимости можно переместить 1/3 волокон верхней и нижней прямых мышц к месту прикрепления наружной или на середину расстояния между ней и соответствующей из перемещаемых мышц.
При двустороннем синдроме операции производятся на обоих глазах. В некоторых случаях требуется вмешательство на мышцах вертикального действия.
Эффект зависит главным образом от степени выраженности синдрома и своевременности операции. Наряду с хирургическим лечением не следует забывать о воздействиях, направленных на предотвращение амблиопии и аномальной корреспонденции сетчаток.
Также вам будут интересны:
© 2013–2020, Eyes for me!
Источник: https://eyesfor.me/glossary-of-terms/r/duanes-syndrome.html
Парез отводящего глазного нерва: причины возникновения, код по МКБ-10, симптомы и лечение, реабилитация, прогноз
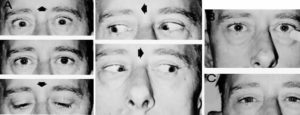
Парез отводящего глазного нерва — это синдром, причиной которого служит повреждение отводящего нерва, приводящее к ограниченной подвижности или полной невозможности движения глазного яблока кнаружи.
Для того чтобы лучше понять причину возникновения данной патологии, необходимо немного углубиться в анатомию.
Отводящий нерв регулирует подвижность глаза, отводя его к наружному краю века.
Нервные волокна данного типа управляют прямой латеральной, или говоря иначе — наружной, мышцей. Именно она позволяет двигать глазное яблоко к наружной стороне, перемещать его по сторонам, не поворачивая головы.
Латеральная прямая мышца глаза является антагонистом внутренней мышцы, которая сдвигает глаз в обратном направлении, к центру. Данные мышцы, при отсутствии повреждений, уравновешивают работу друг друга.
Поскольку волокна отводящего нерва расположены поверхностно, их достаточно просто можно повредить в результате травмы, вследствие чего они оказываются придавленными к основанию черепа и развивается парез.
Причины возникновения
Наиболее распространенными причинами развития пареза взора у взрослых являются:
- сахарный диабет
- артериальная гипертензия
- атеросклероз
- травма
- идиопатия.
Менее распространенные причины:
- повышение внутричерепного давления
- артериит гигантских клеток
- наличие опухолевых включений
- рассеянный склероз
- инсульт
- аномалия Киари
- гидроцефалия
- внутричерепная гипертензия
- перенесенный менингит.
Помимо прочего, парез может возникнуть и по причине перенесённых вирусных заболеваний, таких как дифтерия, сифилис, энцефалит или в результате возникновения осложнений после гриппа.
В ряде случаев спровоцировать появление патологии может и интоксикация этиловым спиртом, тяжелыми металлами или продуктами горения.
В детской практике наиболее распространенными причинами являются опухолевые заболевания, травмы и идиопатия.
Справка! У детей иногда наблюдается развитие доброкачественного и быстро восстанавливающегося изолированного пареза отводящего нерва, который в некоторых случаях является последствием перенесенных инфекций уха, горла или носа.
Код по МКБ-10
Согласно международной классификации болезни десятого пересмотра парез отводящего нерва имеет код Н49.2.
Симптомы
В норме у здорового человека край роговицы соприкасается с наружным краем соединения век. В случае же, когда этого не наблюдается, присутствует патология нерва.
Симптомами патологии являются:
- ограниченная подвижность глазного яблока
- вторичное отклонение глаза
- головокружение
- нарушение ориентации в пространстве
- неуверенная походка
- диплопия (раздвоение изображений одного объекта)
- вынужденное, непроизвольное положение головы.
При легкой форме пареза симптоматика мало выражена, и практически не причиняет никакого дискомфорта Эти признаки характерны как для правого, так и для левого глаза.
Медикаментозная терапия
Медикаментозным способом лечения является глазнично-затылочная методика введения лекарственного препарата. Чаще всего для этих целей используют нейромидин, так как его применение способствует как увеличению сократимости мышц, так и уменьшению дефектов соединительных мышц.
Справка! Дополнительно после проведения подобной процедуры необходимо полежать с закрытыми глазами около 15 минут.
Еще один вариант, применимый на начальном этапе терапии — использование ботулинического токсина. Его введение помогает предотвратить контрактуру медиальной прямой мышцы, и за счет уменьшения размера отклонения можно применить призматическую коррекцию на короткий срок в случаях, когда ее применение ранее было невозможно.
Большая часть патологий отводящего нерва связана с заболеваниями центральной нервной системы, исходя из чего назначается соответствующее лечение.
Если улучшение состояние после проведенной медикаментозной терапии не наблюдается, и поражение не проходит самостоятельно, применяется хирургическое вмешательство.
Реабилитация
К реабилитационным мероприятиям, ускоряющим избавление от пареза отводящего нерва, относятся разнообразные физиопроцедуры.
Воздействие на пораженный нерв происходит за счет использования импульсов низкочастотного электромагнитного поля или же благодаря ее стимуляции электрическим током.
Процедура обладает выраженным успокаивающим, противовоспалительным и анальгетическим эффектом.
Главным минусом данного способа является необходимость проводить длительные курсы процедур для наступления видимого эффекта, к тому же, в ряде случаев, он может отсутствовать вовсе.
Хороший результат в реабилитации патологии отводящего нерва имеет совместное применение электрофореза с 15% раствором нейромидина. По стандартной схеме, длительность одного сеанса составляет 15 минут. Процедура проводится ежедневно на протяжении двух недель.
Кроме физиопроцедур врачом назначается специальная гимнастика для глаз, проделывать которую следует также ежедневно.
При парезе отводящего нерва требуется дополнительное воздействие и на диплопию. Для этих целей используется призмы Френеля, представляющие собой тонкие и гибкие пластины, которые прикрепляются к очкам больного. За счет них происходит облегчение симптомов пареза и поддержка бинокулярности зрения.
Призмы существуют с разными углами и подбираются индивидуально.
[attention type=green]У пациентов с более серьезными формами отклонения толщина используемой призмы может крайне негативно повлиять на зрение, поэтому в этом случае чаще всего используют окклюзию — временно закрывают один глаз.
[/attention]Справка! Окклюзия практически никогда не применяется в детской практике при подобной патологии, так как это может привести к развитию синдрома «ленивого глаза».
Использование призмы Френеля или окклюзии требуют длительного периода наблюдения, обычно длящегося от 9 месяцев до 1 года. Это связано с тем, что некоторые виды парезов могут восстанавливаться и без хирургического вмешательства.
Чаще всего данные мероприятия проводят в комплексе с медикаментозной терапией, что позволяет в разы ускорить процесс выздоровления.
Предлагаем Вам ознакомиться с полезным видео по теме:
Прогноз на выздоровление
В большинстве случаев, парез отводящего нерва, в отличие от патологий ряда других глазных нервов, является обратимым состоянием.
Если причина возникновения пареза кроется в инфекции, то после ее полного излечивания работа нерва восстанавливается самостоятельно.
В ряде случаев, когда парез является следствием перенесенных серьезный травм черепа, неоперабельных опухолевых заболеваний или же возникает по причине тяжелого поражение самого нерва, наступает паралич отводящего глазного нерва и патология становится неизлечимой.
Заключение
Парез отводящего глазного нерва — обратимая патология, требующая длительного лечения с использованием средств медикаментозной терапии совместно с физиопроцедурами.
Коррекция патологии происходит за счет устранения всех возможный причин, вызвавших данное состояние, если это является возможным.
В крайнем случае, когда по истечении определенного промежутка времени парез нерва не прошел самостоятельно, проводится хирургическое вмешательство.
Источник: https://doktor-ok.com/zabolevaniya/nervno-myshechnye/dtsp/parez/otvodyashhego-nerva.html
Что такое парез аккомодации

Парез аккомодации — это ослабление способности различать мелкие детали видимых предметов вблизи из-за паралича ресничной мышцы.
Аккомодация означает фактически то же самое, что и адаптация. Глаз приспосабливается, чтобы ясно видеть разные объекты.
Парез — это ослабление, паралич — полная атрофия мышц. При отсутствии лечения, парез приводит к параличу. Изменения происходят в мышечной ткани глаза, из-за чего снижается острота зрительного восприятия.
Механизм аккомодации глаза
Аккомодация — это изменение преломляющей силы глаза, благодаря чему человек способен различать объекты, расположенные на разной дистанции. Изменение кривизны хрусталика обеспечивает сокращение и расслабление цилиарной мышцы.
Чтобы увидеть изображение вблизи, мышцы напрягаются, вдали — расслабляются. Это и называется аккомодацией глаза.
Причины пареза аккомодации
Причины данного процесса связывают с патологическими состояниями глаз. К ослаблению ресничной мышцы приводит передний увеит, глаукома и иридоциклит. Инфекции, способные вызвать парез:
- грипп;
- дифтерия;
- инфекционный мононуклеоз;
- туберкулез;
- менингит;
- энцефалит;
- сифилис;
- ботулинический токсин;
- споры грибков.
Также этиология обусловлена поражением глазодвигательного нерва (3-я пара черепных нервов) вследствие кровоизлияния или опухоли (глиома).
Причиной может выступать отек ДЗН (развивается в результате стойкого повышения внутричерепного давления), невралгия тройничного нерва, синдром Ади-Холмса (дисфункция цилиарной мышцы), аплазия цилиарного тела, частичный подвывих хрусталика, миотоническая дистрофия, опухоль шишковидной железы и синдром Гая-Верника.
Также причиной ослабления выступают некоторые лекарственные средства. Например, Атропин приводит к данному состоянию путем нарушения проводимости нервного импульса.
Причиной периферического ослабления выступают токсические, механические состояния и атрофия цилиарной мышцы.
Симптомы неполного паралича аккомодации
В школьном возрасте стойкий паралич развивается в возрасте 7–15 лет. Чаще вызван стрессовыми ситуациями дома или в школе.
Важным сопутствующим признаком является расширение зеницы. Чем хуже нарушение, тем сильнее расширен зрачок. Вместе с этим встречают признаки базального процесса.
Симптоматика сопровождается появлением астенопических жалоб, цефалгией и повышенной чувствительностью к свету. Парез аккомодации характеризуется стойким напряжением мышцы, которое сохраняется и в состоянии покоя.
Другие признаки:
- непроизвольное тоническое напряжение цилиарной мышцы;
- резкое снижение резервов относительной аккомодации;
- неустойчивое положение ближайшей или дальней точек ясного видения;
- покраснение глазных яблок;
- трудности с чтением;
- прищуривание при необходимости рассмотреть предметы, расположенные на дальнем расстоянии.
Заболевание возникает на обоих органах зрения одновременно.
Диагностика
Диагноз ставит невропатолог и офтальмолог. Также определить парез может оптометрист в салоне оптики. Обследование включает:
Дифференциальная диагностика с привлечением специалистов предназначена для выявления или исключения неврита зрительного нерва или его инфильтрации при глиоме и саркоидозе, тромбозе кавернозного синуса или синдроме Киари синдроме Фостера-Кеннеди, наркотической интоксикации, болезни Лайма (при повышенном внутричерепном давлении), медуллобластоме или лимфобластном лейкозе.
Специальные упражнения и физиотерапия
Гимнастика для глаз проводится в комплексе с упражнениями и массажем для других отделов спины, а также головы и висков. Она позволяет восстановить мышечный каркас.
Гимнастика для глаз укрепляет цилиарную мышцу, позволяет глазу быстрее приспосабливаться. Специальные упражнения помогают отрегулировать уровень кривизны хрусталика.
Физиотерапия проводится после купирования признаков и причин заболевания. Она позволяет лекарствам лучше проникать в ткани.
Глазные капли
Лекарственные препараты снимают спазм. Назначают:
В инновационном центре «Сколково» презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться… Читать полностью
Медикаменты расширяют зрачок. Иногда используется Ирифрин, который максимально расслабляет цилиарную мышцу.
Курс лечения и дозировку определяет врач-офтальмолог после комплексного обследования глаз пациента и выяснения причины. Иногда больному достаточно 1 недели применения глазных капель для получения положительного эффекта.
Лечение проводится комплексно с упражнениями и физиотерапией, поскольку глазные капли дают кратковременный результат.
Хирургическое вмешательство
Операцию проводят, если заболевание привело к близорукости, которую сложно корректировать очками или линзами и пациенту постоянно приходится использовать средства коррекции зрения.
Осложнения
В запущенном состоянии заболевание переходит в близорукость. Орган зрения может совсем потерять способность к расслаблению и напряжению.
Прогноз
Это неизбежный процесс для пожилых лиц старше 60 лет. У них способность к аккомодации равна нулю. Сегодня заболевание чаще диагностируется среди школьников и протекает практически бессимптомно, поэтому его замечают уже на последней стадии.
Без комплексного обследования терапия не принесет пользы. При своевременной диагностике заболевание полностью вылечивается, но могут возникнуть рецидивы, если не соблюдать профилактику.
Профилактика
Профилактические меры следует выполнять, чтобы предотвратить рецидив заболевания. Они не дадут патологии прогрессировать.
Профилактика заключается в следующем:
- ведение здорового образа жизни;
- сбалансированное питание с большим количеством витаминов;
- исключение препаратов, отрицательно влияющих на зрительное восприятие;
- частые прогулки;
- редкое использование гаджетов.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной?
Источник: https://proglazki.ru/bolezni/parez-akkomodatsii/
Чем паралич Белла может быт опасен?
В неврологии большое количество заболеваний неясного генеза (идиопатических), причины возникновения которых до конца не изучены. К таким болезням относят и паралич Белла. Что такое паралич Белла? Это заболевание, которое характеризуется ослаблением мышц лица с одной или с обеих сторон.
Общие сведения
О данном синдроме во врачебной практике известно довольно давно, впервые он был описан в 1821 анатомом из Шотландии Чарльзом Беллом (откуда и получил свое название).
Данное заболевание относится к периферической нервной системе и главным образом затрагивает лицевой нерв.
Поражает недуг людей любого возраста, однако, большинство заболевших все же перевалили за отметку 60 лет.
Это, скорее всего, связано с наличием больших проблем со здоровьем у данной категории лиц, нежели с генетическими предпочтениями болезни.
Заболевание является сравнительно редким. Если говорить о взрослых, то на 100 тысяч здоровых людей приходится 15–20 больных. В случае с детьми, на 10 тысяч приходится 5–7 человек, имеющими данный паралич.
Стоит отметить, что большее количество случаев встречается в холодное время года.
Причины
Как часто и бывает с идиопатическими видами болезней, точная причина возникновения недуга до конца неясна. Тем не менее благодаря накопленному опыту имеются свидетельствования, того, что данный недуг возникает на фоне вирусного поражения организма или ослабления иммунитета, особенно в период других болезней инфекционного характера.
Кроме того, причинами, которые могут спровоцировать болезнь, являются:
- травмы лица;
- переохлаждение организма;
- проблемы с артериальным кровообращением;
- атеросклероз сосудов головного мозга;
- гипертония;
- паротит;
- отит;
- воспаления головного мозга, вызванные различными факторами (энцефалит, менингит и т. п.).
Кроме того, в некоторых случаях данный синдром наблюдался после применения обезболивающих лекарств.
Что происходит с нервами при параличе
Таким образом, имеется четыре общих причины развития недуга:
- Инфекционная.
- Лимфогенная.
- Наследственная.
- Ишемическая (связанная с сосудами).
Разновидности патологии
Паралич Белла имеет стандартную классификацию. По наличию провоцирующих факторов болезнь различается, на:
- Первичная (возникает в качестве основного заболевания в результате переохлаждения, проблем с сосудами и т. п.).
- Вторичный (возникает на фоне имеющейся в организме инфекции, в качестве ее побочного эффекта).
По месту локализации заболевание может быть:
- Левосторонним.
- Правосторонним.
- Двухсторонним (в некоторых источниках имеет название полный паралич).
По характеру течения болезни недуг бывает:
- Острым (до 2 недель).
- Подострым (до 4 недель).
- Хроническим (более 4 недель).
Консервативное лечение
Консервативное лечение является основным из трех перечисленных вариантов и может в себя включать:
- лекарственную терапию;
- физиотерапию;
- массаж.
В том случае, если болезнь не проходит в течение определенного периода времени врач назначает больному лекарство или группу лекарств, которые будут способствовать скорейшему выздоровлению.
До и после леченияТак, лекарства, которые применяются в данной ситуации бывают:
- гормональные (неробил, метипред, преднизолон);
- спазмолитики (но-шпа);
- противоотечное (дибазол);
- препараты от головной боли (анальгин, аспирин, цитрамон);
- анальгетики (обезболивающие);
- комплекс витаминов;
- препараты для снижения сухости глаз.
В качестве массажа применяется массаж шейно-воротниковой зоны, так как в большинстве случаев воспаление именно в данной части тела провоцирует развитию недуга
Самостоятельно назначать себе лекарства, а тем более ребенку крайне неразумно, так как это может только навредить и в конце концов довести дело до оперативного вмешательства.
Хирургическая операция
Что касается хирургического вмешательства, оно назначается в том случае, если симптомы недуга не удается вылечить более месяца. Дело в том, что при длительном сохранении симптомов, существует вероятность осложнений в виде пожизненного сохранения симптоматики. При подобной угрозе необходимо быстро устранять проблему не медикаментозными препаратами, а оперативным вмешательством.
Операция представляет собой микроскопическую декомпрессию лицевого нерва.
Декомпрессия — устранения сдавливания
Зачастую для получения доступа к самому нерву необходимо произвести удаление кости, которая закрывает доступ к нему.
В случае если болезнь уже затянута, возможно проведение пластической операции.
Восстановление после оперативного вмешательства не занимает длительное время, однако, больному необходимо выполнять специальные упражнения для мышц лица и применять специальный электростимулятор.
Народная медицина
Лечить паралич Белла можно не только в условиях медицинского учреждения, но и народными методами. Самое главное, чтобы об этом факте знал лечащий врач и одобрил такой вариант лечения.
Основу домашних средств составляют успокоительные средства и настойки, к которым можно отнести:
Для приготовления успокоительной настойки понадобиться следующее:
50 мл настойки из плодов боярышника
50 мл настойки из цветов пиона
50 мл настойки календулы
50 мл пустырника
25 мл корвалола
1–2 ч. л. меда
Все ингредиенты перемешиваются и принимаются по 1 ч. л. на ночь в течение 3 месяцев.
- настойка из листьев малины;
Для приготовления понадобиться:
Несколько стеблей и листьев малины
200 гр водки
Сырье залить водкой и настаивать 9 дней. Перед употреблением процедить. Процедура приема, следующая:
Первые 10 дней по 20 капель 3 раза в день за 30 минут до еды
Следующие 10 дней по 30 капель
Следующие 10 дней по 50 капель
Далее, по 30 капель.
Курс составляет 3 месяца
Отличное средство для избавления от данного недуга — использование тепла. В плотный мешок помещает крупу или соль и нагревают их до терпимой температуры. Греть пораженное место необходимо не менее 10 минут.
Кроме того, можно лечиться облепиховым маслом. Данное масло наносят круговыми движениями в область поражения до полного втирания. Курс лечения не меньше месяца.
Возможные осложнения
Несмотря на легкость течения болезни, при отсутствии своевременного и правильного лечения есть вероятность развития осложнений.
Так, последствия при параличе Белла могут быть:
- необратимое повреждение лицевого нерва;
- частичная или полная потеря зрения;
- затрагивание второй половины лица (при односторонней форме недуга);
- сохранение симптомов болезни до конца жизни;
- неконтролируемое сокращение мышц (при улыбке у больного могут закрываться глаза).
Тем не менее прогноз довольно утешительный — примерно в 75% случаев происходит полное выздоровление.
Глазодвигательный паралич отводящего нерва у детей
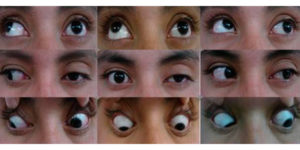
Человек способен двигать глазным яблоком благодаря 3 черепным нервным путям. Основную роль в этом процессе играет глазодвигательный нерв, которые идет под номером 3. Он отвечает за движения века и глаза, а также за его реакцию на воздействие света. Отводящий нерв руководит отведением глазного яблока, а блоковой поворачивает его наружу и вниз. Эти нервные пути идут под номером 6 и 4.
Любые нарушения в иннервации глазодвигательных мышц влияют на возможность полноценно видеть. Среди таких нарушений можно выделить парез глазных мышц у детей, так как у них, помимо основных причин, которые свойственны взрослым людям, часто проявляются врожденные аномалии. Лечение обычно проходит с помощью целого комплекса процедур, в особо тяжелых случаях используется оперативное вмешательство.
Оглавление
- 1 Причины и симптомы
- 2 Диагностика
- 3 Курс терапии
Причины и симптомы
Парез отводящего нерва проявляется как изолированный паралич. Человек при этом не может полноценно отводить глаз и у него проявляется двойная картинка одного объекта (диплопия).
Такое явление возникает из-за нарушения иннервации латеральной мышцы, за которую отвечает отводящий нерв.
Похожая симптоматика свойственна болезням глазницы, поэтому следует пройти детальную диагностику для постановки диагноза.
Повреждается отводящий нерв из-за следующих факторов:
- Аневризма;
- Повреждение сонной артерии;
- Черепно-мозговые травмы;
- Болезни инфекционного характера;
- Онкологические заболевания;
- Микроинфаркты и инсульты;
- Патологии нервной системы;
- Рассеянный склероз.
Отводящий нерв у детей также травмируется из-за перечисленных факторов. Однако для малышей свойственны и другие причины:
- Синдром Градениго;
- Синдром Мебиуса;
- Синдром Дуэйна.
Повреждение блокового нерва вызывает частичный паралич глаза и у человека раздваивается изображение в косой или вертикальной плоскости.
Такой симптом усиливается при опущении глаза вниз, поэтому люди, страдающие от такой патологии, часто ходят, наклонив голову в здоровую сторону, чтобы уменьшить проявление диплопии.
Во время диагностики следует исключить миастению (аутоиммунную патологию нервных и мышечных тканей) и заболевания глазницы.
[attention type=yellow]Повреждение блокового нерва происходит фактически так же, как и отводящего, но в этом случае основной причиной являются травмы и микроинсульты. Онкологические патологии редко касаются этого нервного пути.
[/attention]Парез глазодвигательного нерва обычно проявляется вместе со сбоями лицевого, отводящего и блокового нервного пути. Отдельная форма патологии проявляется крайне редко. Повреждается этот нерв преимущественно из-за аневризмы. Возникает она на задней соединительной артерии и постепенно сдавливает нервную ткань.
Повредить нерв может разрастающаяся опухоль, а также проявления инсульта и рассеянного склероза. В большинстве случаев такие факторы влияют на ядро нервного пути и задний продольный пучок.
Иногда невропатия глазодвигательного нерва, вызванная вышеперечисленными причинами, проявляется в виде двухстороннего опущения век (птоза). В более редких случаях наблюдается парез верхней прямой мышцы глаза.
Он локализуется на обратной стороне от основного места повреждения.
По статистике, повреждается глазодвигательный нерв часто из-за микроинфаркта. Он может возникнуть из-за сосудистых патологий, например, диабета и гипертонии.
Такие болезни обычно не сразу приводят к сбоям в мозговом кровообращении и должны находиться они преимущественно в запущенном состоянии. Неврит этого нерва при этом не влияет на реакцию зрачка на свет, но в редких случаях она незначительно ослаблена.
Возникает микроинфаркт рядом с пещеристым синусом или в области межножковой ямки. Восстанавливается глазодвигательный нерв после перенесенного нарушения около 3 месяцев.
Обратиться к врачу стоит при обнаружении нескольких симптомов свойственных парезу глазных мышц, особенно если дело касается детей. Среди общих проявлений нейропатии зрительных нервов можно выделить наиболее основные:
- Диплопия;
- Опущение века;
- Косоглазие;
- Снижение реакции зрачка на свет;
- Отсутствие возможности повернуть глазное яблоко вовнутрь;
- Потеря способности быстро разглядывать предметы, находящиеся на разном друг от друга расстоянии;
- Выпячивание глаза.
Курс терапии
Методы лечения пареза глазных мышц у детей особо не отличается от взрослых. Однако необходимо учитывать, что большинство врожденных аномалий устраняется с помощью хирургического вмешательства.
В случае успешно выполненной операции глазодвигательные мышцы частично или полностью восстанавливаются.
Если проблема заключается в сдавливании нервного пути, то основная задача заключается в устранении причины.
[attention type=red]После ликвидации фактора, влияющего на развитие пареза мышц, лечение корректируется в сторону восстановления кровотока и поврежденных нервных волокон.
[/attention]Для этой цели часто используются упражнения, укрепляющие глазодвигательную мускулатуру. Они служат основой лечения незначительных повреждений и являются хорошим профилактическим средством.
При тяжелом течении болезни лечебная гимнастика хорошо дополняет основной курс терапии.
В медикаментозную терапию при парезе могут входить такие средства:
- Витаминные комплексы;
- Препараты для укрепления глазодвигательных мышц и восстановления их иннервации;
- Глазные капли;
- Лекарства, улучшающие кровообращение;
- Корректирующие очки и повязки.
Лечить патологию медикаментами можно только по схеме, назначенной врачом, чтобы не усугубить ее течение и не ухудшить зрение, особенно если болен ребенок. Совмещать медикаментозную терапию рекомендуется и с другими методами, а именно:
- Стериокартинки. Благодаря их просмотру тренируются глазодвигательные мышцы и улучшается кровоток. Нервные ткани, которые иннервируют мускулатуру глаза во время процедуры крайне напряжены, за счет этого восстанавливается утраченная иннервация. Проводить процедуру необходимо под присмотром специалиста, чтобы не вызвать осложнений;
- Электрофарез. Такую физиотерапевтическую процедуру проводят с 1,5% раствором Нейромидина. Длительность одного сеанса электрофареза обычно не превышает 20 минут, а действует он непосредственно на синапсы (места соединения) мышечной и нервной ткани глазного яблока. После курса такой терапии у больного уменьшается степень выраженности пареза и улучшается иннервация мышц глаза.
Устранить некоторые причины пареза у детей, например, врожденные аномалии, без оперативного вмешательства невозможно. Их длительность и степень риска зависят от типа операции и фактора, повлиявшего на развитие патологии. В случае с тяжелым поражением зрительных нервов, полностью устранить проблему не получится, но появится шанс сохранить ребенку зрение.
Вследствие пареза глазодвигательных мышц развивается множество осложнений, таких как косоглазие, птоз и т. д. У детей этот патологический процесс часто является следствием врожденных аномалий. Проявиться он может не сразу, а лишь со временем. Именно поэтому важно наблюдаться у офтальмолога и у других врачей, особенно в первые годы жизни ребенка.
Источник: http://NashiNervy.ru/perifericheskaya-nervnaya-sistema/prichiny-pareza-glaznyh-myshts-u-detej.html