Парез отводящего нерва: симптомы и лечение повреждения
Отводящий нерв (vi пара черепных нервов) относится к группе волокон ЦНС, которые отвечают за подвижность глаза. При этом его функции носят сравнительно ограниченный характер. При нейропатии и парезе отводящего нерва наблюдаются внешние проявления расстройства (глаз перестает двигаться кнаружи).
Анатомия и функции
Ядро отводящего нерва находится в среднем мозге. Его волокна далее пролегают вдоль базальной поверхности и заходят в область продолговатого отдела. Часть отводящего нерва отходит в сторону пещеристого синуса и затрагивает внешнюю оболочку сонной артерии. После этого волокна вступают в верхнюю щель глаза и достигают задней поверхности органа зрения.
Такая анатомия призвана выполнять единственную функцию: иннервировать отводящим нервом прямую боковую мышцу, которая отвечает за движение глаза кнаружи.
[attention type=yellow]За счет подвижности мышц человек может смотреть в стороны, не поворачивая при этом головы. При нарушении этих функций развивается косоглазие.
Внутренняя прямая мышца, являющаяся антагонистом прямой боковой и иннервируемая другими нервами, отвечает за перемещение глаз в сторону носа. В зависимости от того, какие волокна повреждены, наблюдается сходящееся либо расходящееся косоглазие.
Причины
Причиной возникновения невропатии отводящего нерва могут стать осложнения гриппа, сифилиса, энцефалита или дифтерии. В некоторых случаях такие нарушения отмечаются из-за распространения гнойного процесса из носовых пазух или острой интоксикации организма, вызванной отравлением этиловым спиртом или тяжелыми металлами.
Паралич отводящего нерва у взрослых вызывают следующие причины:
- артериальная гипертензия;
- атеросклероз;
- травмы в области черепа;
- сахарный диабет.
При этом не всегда удается выяснить, почему возник парез отводящего нерва левого или правого глаза. В подобных случаях говорят об идиопатических причинах развития патологии. Реже это расстройство вызывают:
- повышенное внутричерепное давление либо артериальная гипертензия;
- менингит;
- рассеянный склероз;
- злокачественные опухолевые процессы в головном мозгу;
- гигантоклеточный артериит;
- инсульт;
- гидроцефалия (характерна для детей).
У детей парезы отводящего нерва отмечаются на фоне доброкачественных опухолей головного мозга, после травм или инфекционного заражения носа, ушей или глаз.
Причем у ребенка нарушения нередко развиваются быстро и со временем проходят, не провоцируя осложнений.
Симптомы болезни
При поражении отводящих нервов возникает паралич мышц. При этом характер симптоматики определяется локализацией патологического процесса. Как правило, проявляется в виде следующих симптомов:
- снижение подвижности глаз (или одного глаза);
- отклонение глаза в сторону;
- приступы головокружения;
- нарушение ориентации в пространстве;
- нарушение походки;
- раздвоение видимых объектов (диплопия).
Однако, если патологический процесс протекает внутри ствола головного мозга (это состояние известно как паралич Фовиля), возможно одновременное поражение отводящего и лицевого нервов. Тогда характер клинической картины меняется. Более того, при таком расстройстве отмечаются не только нарушение подвижности глазных яблок, но и паралич конечностей.
Кроме указанного случая возможны еще два варианта пареза данного типа: ядерный паралич и двустороннее косоглазие. Первый случай развивается на фоне поражения волокон головного мозга, вызванного тромбозом, аневризмой внутречерепной артерии или другими подобными нарушениями.
При двустороннем параличе отводящего нерва отмечается сходящееся косоглазие. К этому состоянию чаще приводит высокое внутричерепное давление, которое в ряде случаев провоцирует смещение головного мозга. Сходящее косоглазие возникает незадолго до либо уже после смерти пациента.
Диагностика
Диагностика пареза отводящего нерва не вызывает затруднений, так как еще на начальной стадии развития патологического процесса отмечается смещение глаза в сторону. Для того, чтобы подобрать оптимальное лечение, необходимо установить причину возникновения болезни. Для этого назначаются:
- ангиография сосудов глаза;
- МРТ и КТ головного мозга;
- офтальмоскопия.
Диагностикой проверяется степень подвижности и характер реакции на свет пораженных глаз. При необходимости комплекс указанных мероприятий дополняется другими исследованиями (общим и биохимическим анализом крови), которые позволяют выявить причинный фактор.
Методы лечения
Лечение подбирается с учетом особенностей провоцирующего фактора. Часто в терапии пареза применяется методика, предусматривающая введение «Нейромидина» непосредственно в пораженные ткани. Такой подход улучшает сократимость мышц и предупреждает развитие осложнений.
Второй вариант часто применяемого лечения пареза отводящего глазного нерва – введение ботулинического токсина. Это вещество помогает предотвратить снижение подвижности медиальной прямой мышцы. Такая процедура дополняется ношением призмы Френеля, которая крепится к очкам и помогает устранить диплопию, поддержать бинокулярное зрение.
В лечении пациентов с более серьезными поражениями призмы не применяются. В таких случаях на время закрывают пораженный глаз. Метод не применяется в лечении детей, так как способен вызвать синдром ленивого глаза.
Продолжительность ношения повязки или призм Френеля определяется тяжестью случая. Для полного восстановления левого либо правого глаза требуется в среднем 9-12 месяцев.
Общее лечение нейропатии отводящего нерва глаза дополняют воздействием импульсного низкочастотного тока либо электрофореза с 15-процентным раствором «Нейромидина». Хороший эффект демонстрирует и просмотр стереокартинок.
Этот способ применяется для укрепления глазодвигательных мышц, повышения нагрузки на пораженные нервы, восстановления кровообращения в проблемной зоне. Благодаря стереокартинкам удается нормализовать иннервацию органов зрения.
Терапию пареза часто сочетают с гимнастикой для глаз. Тип упражнений подбирается индивидуально исходя из особенностей конкретного случая.
В осложненных ситуациях вместо медикаментозной терапии применяется хирургическое вмешательство, в ходе которого врач перемещает пораженные мышцы, восстанавливая прежнюю подвижность глазного яблока.
[attention type=red]По окончании процедуры назначают глазные капли, тонизирующие кровеносные сосуды и нормализующие кровообращение.
[/attention]Вместе с этими препаратами рекомендуют принимать витаминные комплексы («Черника Форте», «Виталюкс плюс» и другие).
Прогноз
В большинстве случаев поражение отводящего нерва не вызывает необратимых последствий и хорошо поддается лечению. Если парез возник на фоне инфекционного заражения, после излечивания сопутствующей патологии функции глаз восстанавливаются в полном объеме.
Если нейропатия вызвана опухолевыми процессами в головном мозгу или тяжелыми травмами, то развивается паралич. В подобных ситуациях полностью восстановить глазодвигательные функции невозможно.
В целях профилактики подобных осложнений нужно ограничить воздействие внешних факторов на голову; избегать травм, а при повреждении черепа обязательно пройти осмотр у офтальмолога.
Аналогичную процедуру рекомендуют пациентам, имеющим сердечно-сосудистые патологии для предотвращения развития внутричерепной гипертензии и другим заболеваний, из-за которых снижается нервная проводимость.
Необходимо избегать стрессовых ситуаций, провоцирующих микроинсульты и, как следствие, парезы. А при заболеваниях хронического характера следует соблюдать рекомендации по профилактике рецидивов.
Источник: https://bereginerv.ru/patologii-nervov/parez-otvodyashhego-nerva.html
Отводящий нерв иннервирует, что такое отводящий нерв
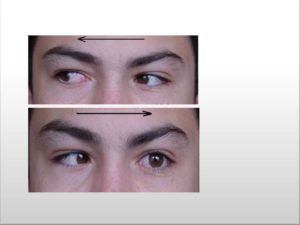
Подвижностью глаза управляют шесть двигательных мышц, которые получают нервные импульсы от трех парных нервов черепа:
- глазодвигательный нерв снабжает нервами внутреннюю, верхнюю, внедряется в прямую нижнюю и пронизывает косую нижнюю мышцы;
- нерв блоковый иннервирует верхнюю косую мышцу;
- отводящий нерв проникает своими волокнами в наружную прямую (латеральную) мышцу.
Что такое отводящий нерв
Отводящий нерв «поддерживает» глаз
Нерв, называемый отводящим, играет небольшую регулирующую роль в подвижности глаз, отводит его кнаружи. Данные нервные волокна входят в глазодвигательный аппарат органа и вместе с другими нервами управляют сложными движениями глаза.
Глаз может поворачиваться из стороны в сторону по горизонтали, делать круговые движения, двигаться в вертикальном направлении.
Функция отводящего нерва
Нерв берет свое начало в ядре, располагающееся в средней части мозгового вещества. Его волокнистая структура пересекает мост и головной мозговой центр, проходя его поверхность, называемой базальной. Потом путь волокон протекает по бороздке, расположенной в продолговатой части мозгового вещества.
Далее волокнистые нити нерва пересекают оболочку области мозга, проходят близко от сонной артерии, перемещаются в верхнюю часть глазничной щели и заканчивают свой путь в глазнице, крепко прикрепляясь к глазу.
Нервные волокна управляют прямой наружной (латеральной) мышцей, которая двигает глаз кнаружи, дает возможность перемещать глаза по сторонам, не поворачивая головы. Мышца является противоположностью внутренней мышечной ткани, перетягивающей глаз к центру. Они друг друга уравновешивают.
Если одна из двух мышц поражена, развивается косоглазие, так как другая мышца тянет на себя орган глаза, а пораженная не может держать равновесие. Проверить отводящий нерв невозможно изолированно, он обследуется совместно с остальными двумя нервами.
Патология нерва
Патология отводящего нерва
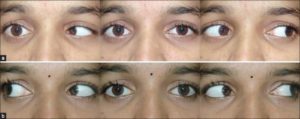
Волокна отводящего нерва располагаются поверхностно, поэтому легко при травмах могут быть придавлены к основанию черепа. Поражение нерва выражается в парезе – ограниченность движения глазного органа кнаружи или полным параличом.
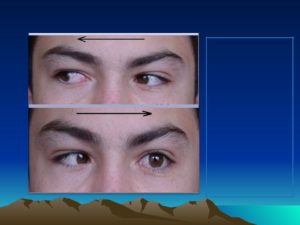
При нормальной функциональности отводящего нерва край роговицы должен касаться наружного края, соединения век. Если этого не наблюдается, значит, присутствует патология нерва. Она имеет такие признаки:
- движения глазного органа ограниченно;
- осматриваемые предметы раздваиваются;
- повторное отклонение глаза;
- вынужденное положение головы, которое бывает непроизвольным;
- головокружение, дезориентация в пространстве, шатающаяся походка.
Поражение нерва может быть вызвано инфекциями:
- заболевание энцефалитом;
- перенесенный сифилис;
- болезнь дифтерии;
- грипп, его осложнения.
В результате интоксикации:
- этиловым спиртом;
- токсичными металлами;
- продуктами горения;
- последствием ботулизма.
Парализация отводящего нерва наступает по причинам:
- перенесенного менингита;
- наличие опухолевых включений;
- наличие кровоизлияния, при скачках давления;
- тромбоза;
- гнойные заболевания носовых проходов;
- травматизма глазниц;
- ушибы виска;
- нарушение обмена веществ;
- рассеянный склероз;
- инсульт.
Поражение нерва различают по месту положения:
- Корковые и проводниковые – заболевания локализуется в мозговом веществе и стволе.
- Ядерное поражение.
- Корешковые поражения наблюдаются внутри ствола мозгового вещества. Это поражение носит название паралича Фовиля, когда, с одной стороны, имеется поражение отводящего и лицевого нервов, с другой стороны – поражение конечностей.
Периферический паралич делится:
- интрадуральный располагается внутри твердой мозговой оболочки;
- интракраниальный локализуется в полости черепа;
- орбитальный располагается по кругу.
Лечение пареза и паралича отводящего нервa
Отводящий нерв как составляющая нервной системы
Восстановление после паралича происходит длительное время в течение года. Известный способ лечения заключается в применении физиотерапии – воздействие импульсами низкочастотного электромагнитного поля, стимуляции электротоком.
Метод лечения является с анальгетическим, противовоспалительным, успокаивающим эффектом. Недостаток заключается в том, что восстановление идет очень медленно, а в некоторых случаях вовсе не наступает.
Применяют также глазо – затылочную методику введения лекарственного препарата (нейромидина) для увеличения сокращаемости мышц и влияния на дефекты соединительных мышц.
[attention type=green]Хорошо зарекомендовал себя метод применения электрофореза с раствором 15% нейромидина. Длительность сеансов составляет 15 минут ежедневно 15 дней. После завершения процедуры рекомендуется полежать с закрытыми глазами 10 минут.
[/attention]Если улучшение и восстановление работоспособности отводящего нерва не наблюдается после проведенного лечения, и поражение самостоятельно не проходит, применяют хирургическое вмешательство. Суть метода заключается в следующем: под конъюнктиву делается укол ультракаина, выполняется разрез на половину окружности.
Верхние наружные и нижние прямые нервы расщепляют на два пучка вдоль и сшивают нижние с верхними волокнами. Это позволяет поворачивать глазное яблоко больше чем на 15–20° уже через сутки после операции, у некоторых пациентов до 25°, бинокулярное зрение восстановилось у каждого четвертого оперированного.
Для облегчения состояния при нарушении бинокулярного зрения применяют призмы Френеля, которые присоединяются к очкам. Призмы имеют разные углы и подбираются индивидуально. Возможно, также закрытие одного глаза.
Большинство заболеваний нерва связано с нарушением центральной нервной системы, поэтому лечение назначается соответственное. После перенесенных инфекций и успешного лечения, нарушения нерва восстанавливается.
В редких случаях, когда неоперабельная опухоль, серьезные травмы черепа и самого нерва выздоровление, возможно, и не наступит.
Подробнее об отводящем нерве — в видеолекции:
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: https://glaza.online/anatomija/innerv/otvodyashhij-nerv.html
Парез отводящего глазного нерва: причины возникновения, код по МКБ-10, симптомы и лечение, реабилитация, прогноз
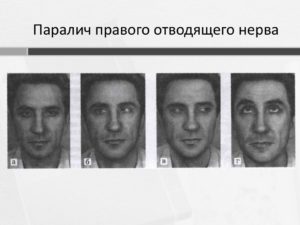
Парез отводящего глазного нерва — это синдром, причиной которого служит повреждение отводящего нерва, приводящее к ограниченной подвижности или полной невозможности движения глазного яблока кнаружи.
Для того чтобы лучше понять причину возникновения данной патологии, необходимо немного углубиться в анатомию.
Отводящий нерв регулирует подвижность глаза, отводя его к наружному краю века.
Нервные волокна данного типа управляют прямой латеральной, или говоря иначе — наружной, мышцей. Именно она позволяет двигать глазное яблоко к наружной стороне, перемещать его по сторонам, не поворачивая головы.
Латеральная прямая мышца глаза является антагонистом внутренней мышцы, которая сдвигает глаз в обратном направлении, к центру. Данные мышцы, при отсутствии повреждений, уравновешивают работу друг друга.
Поскольку волокна отводящего нерва расположены поверхностно, их достаточно просто можно повредить в результате травмы, вследствие чего они оказываются придавленными к основанию черепа и развивается парез.
Причины возникновения
Наиболее распространенными причинами развития пареза взора у взрослых являются:
- сахарный диабет
- артериальная гипертензия
- атеросклероз
- травма
- идиопатия.
Менее распространенные причины:
- повышение внутричерепного давления
- артериит гигантских клеток
- наличие опухолевых включений
- рассеянный склероз
- инсульт
- аномалия Киари
- гидроцефалия
- внутричерепная гипертензия
- перенесенный менингит.
Помимо прочего, парез может возникнуть и по причине перенесённых вирусных заболеваний, таких как дифтерия, сифилис, энцефалит или в результате возникновения осложнений после гриппа.
В ряде случаев спровоцировать появление патологии может и интоксикация этиловым спиртом, тяжелыми металлами или продуктами горения.
В детской практике наиболее распространенными причинами являются опухолевые заболевания, травмы и идиопатия.
Справка! У детей иногда наблюдается развитие доброкачественного и быстро восстанавливающегося изолированного пареза отводящего нерва, который в некоторых случаях является последствием перенесенных инфекций уха, горла или носа.
Код по МКБ-10
Согласно международной классификации болезни десятого пересмотра парез отводящего нерва имеет код Н49.2.
Симптомы
В норме у здорового человека край роговицы соприкасается с наружным краем соединения век. В случае же, когда этого не наблюдается, присутствует патология нерва.
Симптомами патологии являются:
- ограниченная подвижность глазного яблока
- вторичное отклонение глаза
- головокружение
- нарушение ориентации в пространстве
- неуверенная походка
- диплопия (раздвоение изображений одного объекта)
- вынужденное, непроизвольное положение головы.
При легкой форме пареза симптоматика мало выражена, и практически не причиняет никакого дискомфорта Эти признаки характерны как для правого, так и для левого глаза.
Медикаментозная терапия
Медикаментозным способом лечения является глазнично-затылочная методика введения лекарственного препарата. Чаще всего для этих целей используют нейромидин, так как его применение способствует как увеличению сократимости мышц, так и уменьшению дефектов соединительных мышц.
Справка! Дополнительно после проведения подобной процедуры необходимо полежать с закрытыми глазами около 15 минут.
Еще один вариант, применимый на начальном этапе терапии — использование ботулинического токсина. Его введение помогает предотвратить контрактуру медиальной прямой мышцы, и за счет уменьшения размера отклонения можно применить призматическую коррекцию на короткий срок в случаях, когда ее применение ранее было невозможно.
Большая часть патологий отводящего нерва связана с заболеваниями центральной нервной системы, исходя из чего назначается соответствующее лечение.
Если улучшение состояние после проведенной медикаментозной терапии не наблюдается, и поражение не проходит самостоятельно, применяется хирургическое вмешательство.
Реабилитация
К реабилитационным мероприятиям, ускоряющим избавление от пареза отводящего нерва, относятся разнообразные физиопроцедуры.
Воздействие на пораженный нерв происходит за счет использования импульсов низкочастотного электромагнитного поля или же благодаря ее стимуляции электрическим током.
Процедура обладает выраженным успокаивающим, противовоспалительным и анальгетическим эффектом.
[attention type=yellow]Главным минусом данного способа является необходимость проводить длительные курсы процедур для наступления видимого эффекта, к тому же, в ряде случаев, он может отсутствовать вовсе.
[/attention]Хороший результат в реабилитации патологии отводящего нерва имеет совместное применение электрофореза с 15% раствором нейромидина. По стандартной схеме, длительность одного сеанса составляет 15 минут. Процедура проводится ежедневно на протяжении двух недель.
Кроме физиопроцедур врачом назначается специальная гимнастика для глаз, проделывать которую следует также ежедневно.
При парезе отводящего нерва требуется дополнительное воздействие и на диплопию. Для этих целей используется призмы Френеля, представляющие собой тонкие и гибкие пластины, которые прикрепляются к очкам больного. За счет них происходит облегчение симптомов пареза и поддержка бинокулярности зрения.
Призмы существуют с разными углами и подбираются индивидуально.
У пациентов с более серьезными формами отклонения толщина используемой призмы может крайне негативно повлиять на зрение, поэтому в этом случае чаще всего используют окклюзию — временно закрывают один глаз.
Справка! Окклюзия практически никогда не применяется в детской практике при подобной патологии, так как это может привести к развитию синдрома «ленивого глаза».
Использование призмы Френеля или окклюзии требуют длительного периода наблюдения, обычно длящегося от 9 месяцев до 1 года. Это связано с тем, что некоторые виды парезов могут восстанавливаться и без хирургического вмешательства.
Чаще всего данные мероприятия проводят в комплексе с медикаментозной терапией, что позволяет в разы ускорить процесс выздоровления.
Предлагаем Вам ознакомиться с полезным видео по теме:
Прогноз на выздоровление
В большинстве случаев, парез отводящего нерва, в отличие от патологий ряда других глазных нервов, является обратимым состоянием.
Если причина возникновения пареза кроется в инфекции, то после ее полного излечивания работа нерва восстанавливается самостоятельно.
В ряде случаев, когда парез является следствием перенесенных серьезный травм черепа, неоперабельных опухолевых заболеваний или же возникает по причине тяжелого поражение самого нерва, наступает паралич отводящего глазного нерва и патология становится неизлечимой.
Заключение
Парез отводящего глазного нерва — обратимая патология, требующая длительного лечения с использованием средств медикаментозной терапии совместно с физиопроцедурами.
Коррекция патологии происходит за счет устранения всех возможный причин, вызвавших данное состояние, если это является возможным.
В крайнем случае, когда по истечении определенного промежутка времени парез нерва не прошел самостоятельно, проводится хирургическое вмешательство.
Источник: https://doktor-ok.com/zabolevaniya/nervno-myshechnye/dtsp/parez/otvodyashhego-nerva.html
Парез глазодвигательного нерва — причины, симптомы и лечение

Совокупность неврологических патологий зрительного аппарата представляет для человека большую опасность, поэтому важно следить не только за состоянием зрения, но и за здоровьем самого глаза.
Одним из наиболее серьезных заболеваний в данном отношении является парез глазодвигательного нерва, вызывающий паралич глазного яблока и иные осложнения. В свою очередь, проблема может быть лишь симптомом иных заболеваний.
Она трудно поддается лечению и купированию, поэтому при обнаружении первых признаков нарушения важно как можно скорей обращаться к врачу.
Описание патологии, механизм развития
Глазодвигательный нерв входит в III пару черепно-мозговых нервов и состоит из висцемоторных и соматомоторных (двигательных) волокон. Его основная функция – обеспечение двигательной способности глазному яблоку. Нерв управляет следующими системами:
- Ресничными мышцами;
- Сфинктером зрачка (обеспечивает его способность расширяться и сокращаться в зависимости от освещения);
- Оптико-кинетическим нистагмом (способность следить за двигающимися объектами);
- Мускулатурой для регуляции движения верхних век;
- Вестибулоочковым рефлексом (способностью зрачка двигаться за поворотом головы);
- Аккомодацией (изменение кривизны хрусталика глаза в зависимости от окружающих объектов и явлений).
Таким образом, повреждение глазного нерва всегда влечет за собой ограничение функциональности зрительного аппарата. Движение глаза и зрачка при этом ограничивается или утрачивается.
В свою очередь, поражение имеет собственные причины для возникновения или выступает в качестве признака другой болезни.
В группе риска находятся мужчины и женщины всех возрастов, однако статистика показывает, что параличом глазодвигательного нерва чаще страдают дети.
Симптоматика и признаки поражения
На ранних этапах пареза глазодвигательного нерва симптоматика практически отсутствует, что затрудняет его диагностику и дальнейшее лечение. При более длительном течении болезни постепенно начинают проявление следующие признаки:
- Опущение верхнего века (частичное или полное);
- Отсутствие реакции (сужение/расширение) зрачка;
- Диплопия (возникновение двоения в глазах из-за потери двигательной способности глаза);
- Расходящееся косоглазие (возникает вследствие отсутствия сопротивления верхних и нижних мышц глазного яблока);
- Потеря фокусировки и адаптации к изменению расстояния между глазом и предметом;
- Потеря двигательной способности;
- Выпячивание глаза.
При обширном поражении обездвиженность может стать лишь частью всей симптоматики болезни, если повреждены и иные черепно-мозговые нервы. Кроме того, сам по себе парез глазодвигательного нерва может стать симптомом более серьезного системного заболевания. Чаще всего поражение затрагивает только один глаз.
Разновидности патологии
В медицинской практике различают две основных формы заболевания:
- Врожденная. Возникает в результате внутриутробных нарушений развития мышц и нервов, а также при повреждении или поражении лицевых и глазодвигательного нерва в процессе развития;
- Приобретенная. Может иметь неврологические, механические (травматические повреждения, последствия хирургических операций), апоневротические предпосылки.
Парез также возникает в результате прогрессирования системных заболеваний. В таких случаях терапия должна быть направлена не только на устранение паралича, но и на купирование его причин.
Причины, предпосылки и факторы риска поражения
Системные патологии, способные стать причинами возникновения пареза и паралича:
- Сахарный диабет;
- Артериальная гипертензия, нестабильность артериального давления;
- Доброкачественные опухоли и онкология;
- Шейный остеохондроз и иные заболевания позвоночника;
- Аневризма;
- Длительный прием Амиодарона, противоопухолевых препаратов и медикаментов для лечения сердечно-сосудистых заболеваний;
- Гематомы;
- Травматические повреждения глаза, попадание инородного тела;
- Воспалительные заболевания головного мозга (энцефалит, менингит);
- Офтальмоплегическая мигрень;
- Грипп;
- Дифтерия;
- Сифилис;
- Кровоизлияние в мозг, инсульт;
- Васкулит;
- Инфаркт миокарда.
Наличие хотя бы одной из перечисленных болезней является поводом для систематического прохождения медицинского обследования с прохождением обязательного осмотра у невролога и офтальмолога.
Диагностика заболевания
Лечить парез глазодвигательного нерва достаточно сложно. Однако упростить процесс и увеличить шансы на выздоровление поможет своевременная диагностика и установление причины возникновения нарушения.
В первую очередь осмотр должен произвести врач-офтальмолог. В процессе диагностирования он обязан проверить:
- Наличие или отсутствие отклонения в положении глазного яблока;
- Отсутствие или наличие, силу реакции зрачка на световое воздействие;
- Наличие или отсутствие птоза (паралича верхнего века);
- Качество фокусировки глаза;
- Реакцию зрачка и глазного яблока на перемещение предмета в пространстве.
Таким образом, врач определяет вероятный участок поражения, точно определить который поможет далее магнитно-резонансная томография, суперпозиционное электромагнитное сканирование, рентгенологическое обследование. Обязательно также требуется сбор анамнеза и информации из истории болезни. Дополнительные исследования:
- Визометрия;
- Офтальмоскопия;
- Измерение внутриглазного давления;
- Исследование состояния глазного дна.
Часто дополнительно требуются консультации специалистов иных направлений: эндокринолога, невролога, хирурга, инфекциониста и т. д. В свою очередь, они могут назначить и дополнительные аппаратные и лабораторные исследования.
Методы терапевтического воздействия
Одной из наиболее важных мер в лечении пареза глазодвигательного нерва является постоянное наблюдение за пациентом. При этом обязательно терапевтическое воздействие на первопричину возникновения паралича. Если же вмешательство неизбежно, врач подбирает один из более радикальных методов.
Компьютерная программа
Основной задачей компьютерной программы является укрепление мышц глазного яблока во время трансляции специальных картинок. При просмотре у пациентов наблюдается повышенное напряжение нервов, за счет чего ресурсы организма мобилизуются и направляются на улучшение их работы. При систематическом проведении сеансов наблюдается положительная динамика лечения.
Электрофорез
Хорошие результаты терапии дает также электрофорез. Перед проведением сеанса пациенту накладывают электроды на закрытые глаза по периметру, а также к затылочной части головы. Курс лечения состоит из 15-20 сеансов, продолжительность которых составляет не более 20 минут.
Хирургическое вмешательство
Хирургическая операция как метод терапевтического воздействия при лечении пареза глазодвигательного нерва используется не всегда. Обычно такая мера требуется в двух случаях:
- При недостаточной эффективности консервативных терапевтических мер;
- При прогрессировании ухудшения качества зрения, снижении остроты.
Операцию, как правило, проводят под местным или общим наркозом (в зависимости от ситуации). После этого пациент обязательно проходит восстановительный период с уменьшением нагрузки на зрительный аппарат, а также введением особого режима отдыха, сна и физической активности. Дополнительно требуется использование упражнений и профилактических лекарственных средств.
Вспомогательная терапия
Медикаментозное лечение при купировании пареза малоэффективно. В то же время для улучшения состояния пациента могут быть использованы специальные глазные капли, улучшающие кровоснабжение и питание тканей, лечебная физкультура, витаминные комплексы. Также больным назначается ношение повязок, сеансы просмотра стереокартинок, полноценный отдых и питание.
Вероятные осложнения и последствия пареза
Как правило, устранить патологию удается в течение трех-шести месяцев при своевременной и правильной терапии. В первую очередь для этого применяют консервативные методы. Если же в течение указанного периода улучшений не наблюдается, дополнительно подключаются и иные терапевтические меры. Врожденные патологии, как правило, вылечить полностью не удается.
Профилактические меры
Для того, чтобы предотвратить врожденные аномалии зрительного аппарата, беременной женщине необходимо соблюдать предписанный режим и проходить плановые осмотры у лечащего врача, УЗИ-обследования. Для предупреждения приобретенных поражений, необходимо:
- Соблюдать технику безопасности на производстве;
- Избегать травмоопасных ситуаций;
- Не допускать осложнений при возникновении инфекционных заболеваний;
- Систематически проходить обследования у офтальмолога (не реже одного раза в год);
- Отслеживать и своевременно купировать системные заболевания.
При возникновении дискомфорта, болевых ощущений, ухудшения фокусировки необходимо как можно скорей обратиться к врачу. Положительный исход лечения возможен при обнаружении болезни только на ранних этапах ее развития.
Паралич отводящего нерва вследствие диагностических и лечебных вмешательств
Интратекальное введение (эндолюмбальное введение) обозначает доставку вещества в подоболочечное пространство (от лат. teka — оболочка), т.е.…
- [ читать] (или скачать) статью в формате PDF Дефиниция. Идиопатическая внутричерепная гипертензия (ИВГ) — состояние, которое характеризуется…
по материалам статьи «Парестезии при субарахноидальной и эпидуральной анестезии. Клинический и анатомический анализ» M.A. Reina, J. De Andres,…
Актуальность. По данным Всемирной организации здравоохранения (ВОЗ), деменция является третьей по частоте болезнь среди причин смертности…
Люмбальная пункция (ЛП) является одним из широко используемых методов в неврологии и нейрохирургии и заключается во введении иглы в…
Анестезиологам достаточно хорошо известен классический опыт с картофелиной, при введении в которую спинальная игла типа Квинке (Quincke) всегда…
- [ читать] (или скачать) статью в формате PDF Актуальность. Внутричерепная гипотензия является доброкачественным процессом, в большинстве…
laesus_de_liro
Перед чтением статьи рекомендую ознакомиться со строением межпозвонкового диска [читать].Позвоночный столб (ПС), как и все отделы костно-суставной системы энхондрального происхождения, проходит три стадии развития: мембранозную, хрящевую и костную.
Однако уникальность фило- и онтогенеза ПС, сложность его строения, многообразие функций определяет высокую вариабельность строения и частоту аномалий его развития. При этом наиболее высока частота аномалий развития поясничного отдела ПС, где это является скорее нормой, чем исключением.
Но исследования вариантов и аномалий развития ПС в основном касаются его костных структур: тел позвонков, дуг, отростков. Что касается вариантов строения межпозвонковых дисков (МПД) изучены недостаточно, а структура аномальных дисков практически не изучена.
Сак Н.Н., Сак А.Е.
(Харьковская государственная академия физической культуры, 2012) изучили варианты индивидуальной изменчивости поясничных МПД для выяснения структурных предпосылок разрыва фиброзного кольца и формирования грыж диска (на судебно-медицинских секциях были получены и изучены 84 образца поясничного отдела позвоночника человека в возрасте от 16 до 90 лет, при этом материал включал 410 поясничных МПД от L1-2 до L5 — S1 и два шестых поясничных МП дисков [случаи люмбализации первого крестцового позвонка]).
Результаты исследования. Особенностью поясничных МПД было наличие широкой полости, окруженной в материале от молодых мякотным пульпозным ядром, зрелых и пожилых − фиброзированной тканью на месте пульпозного ядра. Студенистое (син.
: пульпозное, желатинозное – Laesus De Liro) ядро (внутридисковый фрагмент дорсальной хорды) в исследованном материале макроскопически не обнаружено.
Полость (Лушка) была хорошо выражена во всех дисках, кроме склерзированного варианта, где щелевидную полость можно было обнаружить только под лупой. Величина полости, ее форма и положение в МПД различались и, особенно, на нижнепоясничном уровне (см. рис.).
[attention type=red]При этом дорсовентральное и дорсолатеральное положение полости сочетаются с аномалиями положения поясничного отдела позвоночного столба, чаще в виде нескольких боковых искривлений.
[/attention]Рис.: Некоторые варианты строения нижнепоясничных МП дисков человека (макроскопические препараты): 1 — «луковица» с четкой ориентацией пластинок фиброзного кольца вокруг пульпозного ядра и центродорсальным положением полости; 2 — «двойная луковица» с двойной ориентацией пластинок фиброзного кольца» и центральным положением полости; 3 — склерозированный вариант с плотной упаковкой фиброзных пластинок фиброзного кольца и пульпозного ядра; 4 — «рыхлый вариант» диска с вентральным смещением полости; 5 — центральное положение обширной полости диски; 6 — крайнее дорсальное положение полости; 7 — дорсовентральное положение полости; 8 — дорсолатеральное положение полости с многочисленными отрогами.Заключение. Варианты строения поясничных МПД и положения полости зависят от уровня положения диска в поясничном отделе позвоночника.
Наиболее часто (55,21%) встречались диски с центродорсальным положением полости, то есть с тенденцией к ее дорсальному смещению.
При этом достаточно развит и дорсальный отдел фиброзного кольца, этот вариант может расцениваться как наиболее оптимальный для поясничных МПД, притом, что такое положение полости соответствует центру вращения поясничных дисков вокруг вертикальной оси.
К структурным аномалиям диска следует отнести МПД с крайними вариантами положения полости и соответственно этому − аномальным строением фиброзного кольца. Есть основание полагать, что формирование аномальных дисков является следствием нарушения положения первичной центральной оси тела − дорсальной хорды − на ранних этапах развития позвоночника.
Крайне дорсальное смещение полости встречалось только в 10,44%. Этот вариант опасен в плане формирования дорсальных повреждений фиброзного кольца, так как дорсальный отдел фиброзного кольца истончен до 2 — 4 слоев фиброзных пластинок. Еще более прогностически неблагополучны МПД с боковыми смещениями полости.
Среди них наиболее часты дорсолатеральные смещения полости (22,57%). Эти варианты определяют асимметрию дисков, с истончение заднебокового отдела фиброзного кольца. Именно такие варианты могут создавать предпосылки для формирования дорсолатеральных грыж диска.Все представленные на фото варианты МПД выявлены в поясничных отделах ПС лиц, погибших после 30 лет.
Диски лиц в возрасте до 20 лет имели сходные принципы организации, но имели ряд особенностей в связи с возрастной спецификой строения диска и, особенно, его внутренних отделов. Это может быть предметом дальнейших исследований. В зрелых дисках уже нет студенистого ядра, а, следовательно, нет основного субстрата для формирования истинной грыжи диска.
Это исключается и в связи с возрастным фиброзом внутреннего коллагено-волокнистого хряща диска.
Есть основания полагать, что наличие варианта строения МП диска и положения его полости не являются абсолютным показателем протрузии или даже экструзии диска, но при крайнем положении полости, ее многократном ветвлении и локальным истончением фиброзного кольца − это всегда фактор риска, особенно при наличии значительного повреждающего фактора.
Выводы:
- ■ 1. Поясничным МПД человека свойственна высокая индивидуальная изменчивость строения и положения полости.
■ 2. Наиболее часто встречаются МПД с центродорсальным положением полости; эта структура может быть расценена как оптимальная для поясничного МПД.
■ 3. Морфологические предпосылки риска повреждения фиброзного кольца имеют место при дорсальном положении полости, определяющем истончение дорсального отдела фиброзного кольца. МПД такой структуры является аномальным. Аномальными являются также асимметричные МПД, формирующиеся в результате бокового смещения полости.
■ 4. Аномальные дорсолатеральные, а реже вентролатеральные положения полости, определяющие асимметрию диска, сочетаются с аномалиями положения поясничного отдела позвоночного столба, чаще в виде нескольких боковых искривлений.
источник: статья «Индивидуальные варианты и аномалии строения поясничных межпозвонковых дисков человека» Сак Н.Н., Сак А.Е, Харьковская государственная академия физической культуры (журнал «Український морфологічний альманах», 2012, Том 10, № 4) [читать]
doctorspb.ru
© Laesus De Liro
Page 3
?
|
laesus_de_liro
ФИЗИОТЕРАПИЯ В НЕВРОЛОГИИ
Транскраниальная электроанальгезия [ТКЭА] или электротранквализация является одним из видов (наряду с электросном) трансцеребральной физиотерапии (трансцеребральной импульсной электротерапии). В ТКЭА используют постоянный импульсный ток прямоугольной формы низкой (60 — 100 Гц) или высокой (150 — 2000 Гц) частоты. В основе его лечебного действия лежит активация антиноцицептивной системы, усиление выработки энгдогенных опиоидных пептидов, главным из которых является β-эндорфин. Наряду с активацией обмена эндогенных опиатов импульсный ток блокирует проведение афферентной импульсации от ноцицепторов в стволовые структуры головного мозга, что обеспечивает анальгезирующий эффект. ТКЭА также уменьшает активирующие влияния ретикулярной формации на корковые центры. Воздействие на сосудодвигательный центр способствует нормализации центральной регуляции системной гемодинамики, стабилизации артериального давления.
Подробнее о механизмах лечебного действия транскраниальной электростимуляции читайте в статье «Механизм действия транскраниальной электростимуляции при вертеброгенном болевом синдроме с позиций теории о функциональных системах» О.В. Протасова, Кировская государственная медицинская академия [читать].
Одним из вариантов ТКЭА является методика, разработанная в Институте физиологии им. И. П. Павлова проф. В.П. Лебедевым и его сотрудниками и названная ими транскраниальной электростимуляцией (ТКЭС). Она предполагает воздействие на структуры мозга прямоугольными импульсами частотой 77 Гц и обязательным лобно-мастоидальным расположением электродов.
Сравнение анальгетических эффектов при использовании этой и других методик показало, что даже при меньшей силе тока ТКЭС по методу В.П. Лебедева вызывает более выраженное обезболивание. Рядом экспериментальных исследований показано, что ТКЭС активирует структуры, входящие в антиноцицептивную систему (ядра гипоталамуса, околоводопроводное серое вещество).
[attention type=green]Благодаря влиянию на эндогенную опиоидную систему — одну из древнейших регуляторных систем — осуществляется многофакторное лечебное воздействие на организм.ТКЭС обладает анальгетическим, репаративным, седативным, иммуномодулирующим и другими свойствами и поэтому успешно применяется в лечении самых различных патологических состояний.
[/attention]Так, методика применяется как анестезиологическое пособие во время операции. Анальгетический эффект ТКЭС широко используется для купирования болевых синдромов различного происхождения. В частности, ТКЭС широко применяется в НЦН РАМН при лечении центральной постинсультной боли (ЦПИБ).
Как известно, ЦПИБ развивается при поражении в результате нарушения мозгового кровообращения в зоне сенсорных структур головного мозга на любом уровне, но чаще всего в области зрительного бугра. Болевой синдром в этих случаях имеет свои клинические особенности, связанные с локализацией инсульта.
В механизме его развития играют роль формирование очага (генератора) патологического возбуждения и недостаточность функционирования антиноцицептивной системы. Применение ТКЭС у пациентов с ЦПИБ способствует достоверному снижению выраженности болевых ощущений, улучшению биоэлектрической активности мозга, уменьшению депрессии и ипохондрических расстройств.
Получены положительные результаты при лечении больных с недостаточностью мозгового кровообращения в вертебрально-базилярной системе мозга. Методика способствует усилению процессов репарации в различных органах и тканях, ускоряет реиннервацию двигательных и чувствительных нервных волокон.
Для проведения процедур транскраниальной электроанальгезии используют аппараты «Этранс-1,2,3» и «Трансаир», генерирующие импульсы частотой 60 — 100 Гц. Импульсы более высокой частоты (150 — 2000 Гц) получают при помощи аппаратов «ЛЭ- НАР» и «Би-ЛЭНАР».
Также анальгетическим эффектом обладает ДЭНС-терапия (т.е. динамическая электронейростимуляция) — метод безболезненного воздействия на биологически активные точки и рефлексогенные зоны (на чувствительные и поверхностные двигательные нервные окончания кожи) короткоимпульсным высокоамплитудным, двухфазным электрическим током, который проникает в роговой слой на глубину не более 1 мм [читать].
doctorspb.ru
© Laesus De Liro
Уважаемые авторы научных материалов, которые я использую в своих сообщениях! Если Вы усматривайте в этом нарушение «Закона РФ об авторском праве» или желаете видеть изложение Вашего материала в ином виде (или в ином контексте), то в этом случае напишите мне (на почтовый адрес: laesus@mail.ru) и я немедленно устраню все нарушения и неточности.
Но поскольку мой блог не имеет никакой коммерческой цели (и основы) [лично для меня], а несет сугубо образовательную цель (и, как правило, всегда имеет активную ссылку на автора и его научный труд), поэтому я был бы благодарен Вам за шанс сделать некоторые исключения для моих сообщений (вопреки имеющимся правовым нормам). С уважением, Laesus De Liro.
Источник: https://laesus-de-liro.livejournal.com/235674.html