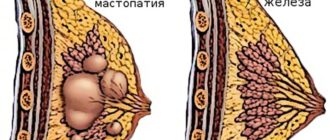
Сине-красное УЗИ или цветной Доплер
05.09.2018
Иногда для установления точного диагноза бывает недостаточно стандартного ультразвукового исследования (УЗИ), поскольку нарушается не сама структура органа, а кровообращение в нем.
Тогда на помощь приходит цветовое доплеровское картирование (ЦДК). Такое исследование, как УЗИ с ЦДК — это достоверный метод диагностики расстройств кровотока в органах.
Метод используется при подозрении на тромбоз, закупорку сосуда и нарушение функции сердца.
Суть метода
УЗИ с ЦДК основано на Эффекте Доплера — способности ультразвуковой волны изменять частоту по мере приближения или удаления от ультразвукового датчика.
Именно поэтому обследование актуально для оценки особенностей кровоснабжения органов и тканей. При этом объектами, приближение или удаление которых определяет ультразвук, являются эритроциты.
Сканер аппарата УЗИ одновременно генерирует и воспринимает ультразвуковые волны.
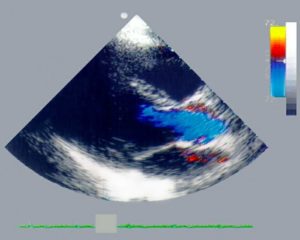
При проведении УЗИ в режиме цветного доплера на экран выводится красно-синее изображение. Красным цветом закодирован кровоток в сторону сканера, синим – от него. Отсюда и название метода – ЦДК.
[attention type=yellow]Стандартное УЗ-обследование показывает точное черно-белое изображение структуры органа.
Таким образом, обычное УЗИ в сочетании с цветовой доплерографией помогает получить полную информацию о тех процессах, которые происходят на интересующем участке организма.
Что смотрят и когда назначают
Режим ЦДК на аппарате УЗИ позволяет увидеть следующие изменения в сосудах:
- тромбы и инородные тела;
- атеросклеротические бляшки;
- неправильное направление движения крови;
- изменение скорости тока крови;
- сужение или расширение просвета сосудов (артерий и вен);
- аневризмы;
- нарушение кровообращения внутри полости сердца, неправильную работу клапанных структур;
- наличие или отсутствие кровотока в органах или новообразованиях.
Основные ситуации, когда назначают ЦДК-диагностику:
- болезненные и дискомфортные ощущения в конечностях, шее и голове, в области живота и груди;
- головные боли, головокружение, эпизоды потери сознания;
- отеки на ногах;
- визуальное расширение подкожных вен какой-либо области;
- судороги, тяжесть, боли в нижних конечностях;
- похолодание конечностей с изменением их цвета;
- длительно незаживающие раны, язвы на ногах;
- наличие объемного образования неуточненной природы любой локализации (органы малого таза и брюшной полости, мочеполовой системы, молочные железы, щитовидная железа);
- подозрение на нарушение кровотока в системе мать-плод при беременности.
Беременным женщинам УЗИ с ЦДК назначают в следующих случаях:
- наличие неблагоприятных фоновых заболеваний (сахарного диабета, нейроциркуляторной дистонии, гипертонической болезни);
- резус-конфликт;
- обвитие пуповиной;
- изменение свойств амниотической жидкости в полости матки;
- многоплодная беременность;
- неправильное предлежание плода;
- гестоз;
- задержка внутриутробного развития;
- крупный плод;
- аномалии развития ребенка;
- внезапное ухудшение состояния беременной женщины.
Возможны ли противопоказания
Абсолютных противопоказаний для проведения УЗИ с ЦДК нет. Этот метод исследования безопасен для здоровья, поэтому его нередко назначают несколько раз — в динамике — для коррекции проводимого лечения. Например, при тромбозах, сосудистых аневризмах, во время вынашивания ребенка.
Возможны ситуации, когда проведение УЗИ и доплерографического обследования затруднено. Это относительные противопоказания:
- кожные заболевания или механические повреждения, ожоги кожи в той области, исследование которой необходимо;
- общее тяжелое состояние пациента, если он находится в бессознательном состоянии, не может самостоятельно перемещаться, выполнять команды врача;
- недавно проведенная диагностическая ФГДС или колоноскопия, после которых в кишечнике скапливаются газы, затрудняющие визуализацию. Это является относительным противопоказанием для ЦДК при заболеваниях органов брюшной полости и малого таза.
УЗИ плода с ЦДК не делают до 23 недели беременности, поскольку на раннем сроке проведение процедуры все равно не даст необходимой информации.
Расшифровка и нормы
Расшифровка показателей ЦДК сложна и требует специального обучения специалиста, который владеет методикой обычной УЗИ-диагностики. Поэтому самостоятельно выявить какую-либо патологию, заглянув в протокол обследования УЗИ с ЦДК, вам не удастся. При проведении цветового доплера врач функциональной диагностики оценивает следующие параметры:
- линейная скорость тока крови;
- направление кровотока;
- сосудистую пульсацию;
- ширину просвета сосуда;
- наличие тромбообразования, инородных тел в просвете сосуда;
- индекс резистентности — плотность сосудистой стенки;
- наличие или отсутствие кровотока в заданной области;
- наличие аневризм, аномалий строения сосуда;
- кровообращение непосредственно внутри полости сердца.
Ускорение тока крови по ЦДК может быть признаком сужения сосуда. Замедление возможно при недостаточной сократимости стенки сосуда или сердца, которые не могут протолкнуть кровь с должной силой. Сужение сосуда наблюдается при атеросклерозе, тромбозе, сдавлении инородным телом; расширение – при варикозе, наличии препятствия кровотоку.
Определить направление тока крови по УЗИ с ЦДК особенно важно при пороках сердца, когда диагностируют, есть ли обратный заброс крови из одной камеры в другую (регургитация), есть ли смешение артериальной и венозной крови. В частности, так определяют показания для оперативного лечения.
Иногда важно определить, есть ли кровоток в органе вообще – резкое его снижение ведет к отмиранию участка ткани и развитию осложнений. Важно также понять, кровоснабжается ли объемное образование, особенно если планируется его хирургическое удаление. Так прогнозируют риск кровотечения.
Подготовка и проведение
Специальная подготовка к процедуре УЗИ с ЦДК требуется далеко не всегда. Например, если вам назначили обследование сосудов конечностей, шеи, щитовидной железы, плацентарного кровотока, то главная подготовка – не забыть положить с собой простыню и влажные салфетки для удаления геля, больше делать ничего не нужно.
Если же предстоит ЦДК органов брюшной полости, малого таза, почек, то важно следовать следующим инструкциям:
- За 3 дня до процедуры отказаться от продуктов, вызывающих метеоризм — например капусты, бобовых, выпечки.
- Не принимать никакую пищу около 8 часов до начала исследования, разрешается только пить негазированную воду.
- В некоторых случаях за 6-7 часов до УЗИ с ЦДК рекомендуют принять Эспумизан, активированный уголь или другие сорбенты, чтобы образовавшийся в кишечнике газ успел рассосаться.
Сама процедура обычно проводится в горизонтальном положении пациента, иногда врач просит запрокинуть голову, согнуть колени, повернуться набок и т. п.
Это необходимо для удобства установки датчика и получения доступа к глубоким сосудам, визуализация которых может быть затруднена.
На исследуемую область наносят гипоаллергенный прозрачный гель, чтобы устранить воздушную прослойку, уменьшающую четкость изображения.
На экране монитора будут отображаться в красном и синем цвете зоны кровоснабжения, цифры показывают все характеристики тока крови по сосудам.
Доктор заносит результаты ЦДК в протокол УЗИ, как правило, сразу по ходу обследования. Время проведения процедуры обычно варьирует от 15 до 30 минут в зависимости от исследуемой зоны.
После ее завершения не забудьте стереть гель с кожи и дождаться результата.
Где сделать и сколько стоит
Исследование проводится при наличии показаний бесплатно по полису ОМС во многих стационарах и городских поликлиниках при условии наличия необходимого оборудования и обученных специалистов.
При желании УЗИ с режимом ЦДК можно платно или по полису ДМС пройти в частных медицинских центрах, занимающихся функциональной диагностикой. Цена процедуры зависит от области исследования, от стоимости аппарата УЗИ, от квалификации врача.
Средняя цена на ЦДК составляет от 1000 до 4000 рублей.
Цветовое доплеровское картирование – информативная методика, позволяющая выявить проблемы с кровотоком в различных органах и тканях, а также в динамике посмотреть, насколько эффективно проводимое лечение. В сочетании с классическим ультразвуковым исследованием ЦДК позволяет получить полную информацию о состоянии органа и о том, как влияет нарушенное кровоснабжение на его работу.
Сине-красное УЗИ или цветной Доплер Ссылка на основную публикацию
Источник: https://diagme.ru/uzi/mozga-i-sosudov/cdk
Как и когда проводится диагностика фиброаденомы
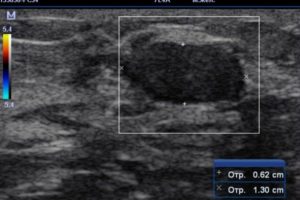
Фиброаденома — это одна из разновидностей доброкачественных образований молочной железы. Она представляет собой разрастание соединительной и железистой тканей. Определяется данная патология достаточно легко. Эта статья посвящена основным методам диагностики, применяемым при обследовании женщин на предмет фиброаденомы.
Когда какое назначают исследование
Если к маммологу обращается пациентка младше 35 лет, то ее направляют на ультразвуковое исследование грудных желез. Однако учитывают, что если размер образования находится в пределах от 8 мм до 1 см, то по результатам УЗИ будет достаточно сложно отличить фиброаденому от кисты. Для подтверждения диагноза женщине может быть показана пункционная биопсия.
Если пациентка старше 35 лет, то обследование начинается с проведения маммографии. А более молодым женщинам рентгенологическое исследование молочных желез выполняется только при явных признаках малигнизации. Пациенткам, пережившим операцию по удалению доброкачественной опухоли грудной железы, важно каждые 12 месяцев проходить УЗИ, чтобы избежать рецидивов фиброаденомы.
УЗИ
При проведении УЗИ оценивают структуру тканей груди и выявляют наличие кист и опухолей различной природы в ней. Кроме того, при заборе биоптата из подозрительных элементов, довольно часто УЗИ используется для контроля процесса. С целью постановки точного диагноза ультразвуковое исследование используют наряду с другими методами.
Во время ультразвукового сканирования пациентка занимает горизонтальное положение на специальной кушетке лицом вверх. Ее руки во время манипуляции должны находиться за головой или под шеей.
Датчик устанавливается перпендикулярно к кожному покрову обследуемой области.
Диагност без надавливания перемещает его во время исследования от наружных отделов груди к соскам или в противоположном направлении.
Перед походом на УЗИ женщина не нуждается в специальной подготовке. Однако отправляться на УЗИ молочных желез лучше до овуляции. Если средняя продолжительность цикла составляет 28 дней, то оптимально выбрать период с 5-го по 12-й день. А если менструальный цикл у женщины длиннее, то проходить ультразвуковое исследование целесообразно с 7-го по 14-й день.
[attention type=red]Важно. После расшифровки данных врач ультразвуковой диагностики составляет и подписывает заключение, которое должно быть передано маммологу с целью предоставления пациентке всех необходимых рекомендаций.
[/attention]Если после самостоятельного обследования груди женщина обнаружит у себя новообразование в молочных железах, то ей нужна медицинская помощь. Без дополнительной диагностики с уверенностью утверждать, что у нее фиброаденома не может ни она сама, ни даже маммолог. Когда женщина обращается с жалобами на наличие уплотнений или узелков в груди — УЗИ является обязательной процедурой.
Многие соглашаются на такую процедуру, поскольку она:
- безопасна в плане ионизирующего облучения;
- имеет высокую разрешающую способность;
- предоставляет изображения в режиме реального времени;
- безболезненна и не требует нарушения целостности железы.
УЗИ молочных желез относится к наиболее безопасным методам диагностики. Если имеются для этого основания, то проводить такое исследование можно много раз подряд за относительно короткий промежуток времени.
Чтобы вовремя обнаружить патологические изменения, женщинам от 20 до 30 лет нужно делать УЗИ грудной железы каждые 3 года. А пациенткам после 30 лет рекомендуется проходить такое обследование каждые 12 месяцев.
Как выглядит фиброаденома на УЗИ
Для фиброаденомы, выявляемой на УЗИ, присущи следующие характеристики:
- новообразование объемное и визуализируется, как округлое, овальное, дольчатое;
- гомогенное образование однородно по своей структуре;
- чередование участков различной эхогенности;
- присутствует тонкий эхогенный ободок с выраженным задним акустическим усилением.
Среди атипичных признаков также может отмечаться микродольчатость, неровные края и присутствие акустической тени. Тип фиброаденомы будет сказываться на виузализации новообразования:
- Периканаликулярная доброкачественная опухоль сформирована из фиброзной и железистой тканей однородной структуры. Она имеет разрастания соединительной ткани вокруг протоков молочной железы, соединяющих альвеолы с млечными синусами. Контуры у такого новообразования ровные и четкие.
- При интраканаликулярной фиброме соединительная ткань прорастает в полость млечных протоков или между ними. Для нее характерно дольчатое строение, размытые контуры и сниженная эхогенность.
- Фиброаденома с листовидной структурой имеет дольчатое строение из нескольких узловых сплетений, напоминающих листья. Они представляют собой полости из фиброзной и железистой тканей, заполненные желеобразной массой. Кроме того, на их стенках формируются полипы.
Перечисленные признаки вызывают у специалистов затруднения во время дифференциальной диагностики фиброаденом с раком молочной железы. Если возникают трудности в диагностике фиброаденомы на УЗИ, то дополнительно может проводиться допплеровское исследование.
При цветном допплеровском картировании удается получить дополнительную информацию о формировании новых кровеносных сосудов в грудной железе. Если фиброаденома не превышает в диаметре 1 см, кровеносные сосуды не визуализируются. А если опухоль достаточно крупная, то в ней обнаруживается несколько сосудов с минимальными показаниями скорости кровотока.
При оценке состояния грудной железы очень информативным методом является маммография. Пациентка подходит к рентгеновскому аппарату, где ей на несколько секунд сильно зажимают грудь специальными пластинами. Снимок делается в двух проекциях, чтобы можно было точно определить локализацию новообразования.
Маммографию рекомендуется делать в первой половине менструального цикла с 5-го по 12-й день. Этот период не только более информативен для маммолога, но и пациентке более комфортно проходить такую процедуру, поскольку грудные железы еще не напряжены и более мягкие. После проведения манипуляция, маммограммы описываются квалифицированным врачом рентгенологом.
Важно. Доза облучения, используемая в современных маммографах, очень низкая (в несколько раз ниже, чем при рентгенографии легких). Но это при условии, что пациентка будет проходить обследование на современном оборудовании.
Нужно ли делать
Если для этого нет специальных показаний, то профилактические обследования женщин до 40 лет осуществляются с помощью УЗИ, а не маммографии. Хотя данная процедура имеет низкую лучевую нагрузку, не способную спровоцировать развитие онкопатологии, но врачи все равно стараются не злоупотреблять этим видом исследования.
Если клинический случай требует в скором времени после первичной маммографии проходить повторное обследование, то большинство специалистов выберет ультразвуковое исследование. На повторную маммографию несколько раз за месяц пациентку отправляют крайне редко. Но если врач видит в этом необходимость, то женщине лучше не спорить и делать все так, как рекомендует специалист.
Для оценки молочных желез на маммографии применяется специальная шкала Bi-RADS, согласно которой рентгенолог при расшифровке результатов определяет категорию патологических изменений.
Если выявятся подозрительные элементы, то в заключении он сделает пометку Bi-RADS 3.
Дальше пациентка нуждается в консультации ряда специалистов (маммолог, онколог, хирург) и дополнительном обследовании (УЗИ, биопсия).
Фиброаденома на маммографии обычно выглядит, как объемное образование с неоднородной структурой, содержащей включения кальция. Дифференцировать простую кисту от фиброаденомы или от раковой опухоли возможно, но не всегда это легко сделать с помощью рентгена. В таком случае результат маммографии ставится под сомнение и требуется проведение дополнительной расширенной диагностики.
Во время маммографии фиброаденома диагностируется без проблем. Доброкачественная специфическая опухоль груди железистого происхождения может быть не видна на маммографии в таких случаях:
- незначительные размеры новообразований;
- отсутствие должной квалификации у рентгенолога;
- повышенный уровень половых гормонов;
- слишком плотная структура молочной железы у молодых пациенток.
Иногда опухолевые изменения могут не проявиться в толще нормальной ткани железы, поэтому маммография может оказаться неидеальным диагностическим методом. Обычно рентгенологическое исследование грудных желез у женщин после 35 лет является лишь первым этапам диагностики.
Основным способом проведения биопсии грудной железы является пункция. Она подразумевает прокол груди с целью забора клеточного материала или фрагмента ткани патологического новообразования для дальнейшего цитологического или гистологического исследования.
Важно. Маммологи отдают предпочтение тонкоигольной пункционной биопсии. Но при сомнениях во время постановки диагноза может быть применена толстоигольная биопсия или лечебно-диагностическая секторальная резекция молочной железы с интраоперационным гистологическим исследованием.
Шкала Bi-RADS в маммографии и УЗИ молочных желез
?
Category: Источник
Автор перевода: Вишняков В.Н., врач-рентгенолог
Шкала Bi-RADS предназначена для стандартизации описаний маммографических исследований и устранения разночтений при выявлении отклонений от нормы, ее использование облегчает сбор статистических данных, позволяет осуществлять мониторинг результатов и оценивать качество диагностики.
Для описания патологических изменений в повседневной практике используется специальный лексикон.
Стандартное описание маммографического исследованияПолное и качественное заполнение протокола предполагает: указание оснований (показаний) для маммографии; краткое описание проведенных ранее скрининговых исследований; краткое описание истории болезни; если ранее проводилось УЗИ молочных желез, необходимо указать, с какой целью – как скрининговое исследование или для визуализации какой-либо патологии.Далее следует оценить структуру молочной железы, указать тип строения (смотрите в тексте ниже).Затем необходимо зафиксировать все выявленные изменения, используя при их описании стандартную терминологию (лексикон Bi-RADS). Любые находки, обнаруженные при исследовании, можно описать с помощью следующих терминов: объемное образование, асимметрия, нарушение архитектоники, кальцинаты (кальцификаты). Разумеется, любое изменение можно охарактеризовать с помощью нескольких терминов, например, объемное образование зачастую может сочетаться с утолщением кожи, втяжением соска, наличием кальцинатов в структуре и т. д. При этом важно соотнести выявленные находки с данными клинических исследований, особенностями анамнеза, УЗИ либо МРТ, сделав после комплексного изучения данных пациента обобщенный вывод (заключение).Нужно оценить предыдущие исследования, если таковые имеют место, когда есть необходимость выявить какие-либо изменения в динамике или определить эффективность лечения.В заключение необходимо вынести категорию согласно шкале Bi-RADS, которой соответствуют находки, выявленные при анализе изображений, используя градацию от 0 до 6 либо условные выражения, соответствующие определенной категории. Если были проведены оба исследования (и маммография, и УЗИ), итоговая категория Bi-RADS должна быть выставлена на основании наиболее выраженных изменений в обеих молочных железах (имеющих наиболее высокий риск малигнизации). После определения категории необходимо дать рекомендации по дальнейшей диагностике и действиям пациента.Обо всех неожиданных находках необходимо оповещать лечащего врача, обсуждать их с ним. Устная информация, полученная от пациента или его врача, должна быть зафиксирована в отчете.
Терминология Bi-RADS
В следующей таблице сведены воедино все термины шкалы Bi-RADS, используемые при описании находок при маммографических и ультразвуковых исследованиях. В первой таблице подробно описаны термины, предназначенные для корректного описания строения молочных желез.
Отдельно вынесены термины УЗИ, которые хотя и частично совпадают с маммографическими, имеют множество особенностей.Таблица 1. Термины Bi-RADS для описания маммографических исследований
А. Преобладает жировая ткань.B. Рассеянные участки фиброзной и железистой ткани.C.
Железа неоднородной плотности с недифференцированными включениями.D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
- Форма Округлая – овальная – неправильная
- Края Четко очерченные – неправильные – фестончатые – размытые – лучистые (спикулообразные)
- Плотность Жировая – низкая – обычная – высокая
Асимметрия
Фокальная – тотальная – нарастающая в динамике
Нарушение архитектоники
Нарушенная структура ткани железы без признаков наличия объемных образований
- Морфология: Доброкачественные (обычные) — подозрительные (аморфные, крупные неоднородные, мелкие полиморфные, мелкие линейные, мелкие ветвящиеся
- Локализация: Диффузные – регионарные – сгруппированные (кластер) – сегментарные
Сопутствующие изменения
Втяжение кожи – втяжение соска – утолщение кожи – утолщение трабекул – подмышечная лимфаденопатия
Таблица 2. Термины Bi-RADS для описания УЗИ молочных желез
A. Однородная структура с преобладанием жираB. Однородная структура с преобладанием фиброзной и железистой тканиC. Неоднородная структура
- Форма: Округлая – овальная — неправильная
- Края: Четко очерченные или нечетко очерченные: размытые, с углами, фестончатые, лучистые (спикулообразные)
- Ориентация: Параллельны – не параллельны
- Структура: Анэхогенная – гиперэхогенная – кистовидная – солидная гипоэхогенная – изоэхогенная – гетерогенная
- Особенности: Без особенностей – ультразвуковая тень – комбинированный паттерн
Кальцинаты
Внутри образования – вне образования – внтурипротоковые Сопутствующие изменения
Нарушение архитектоники – изменения протоков – утолщение кожи – втяжение соска – отек – васкуляризация (отсутствует, присутствует внутри образования – присутствует по краю образования) — эластичность Особые случи (не требующие подробного описания)
Простая киста – скопление (кластер) микрокист – сложная киста – внутри- или накожное образование – инородные тела (в том числе импланты) – интрамаммарный лимфатический узел – артерио-венозная мальформация – болезнь Мондора (тромбоз поверхностных вен) – постоперационные изменения – жировой некроз
Оценка изменений по шкале Bi-RADS: категории
Таблица 3. Категории Bi-RADS
Категория 0 — Необходимы дополнительные изображения либо данные предыдущего исследования
Рекомендовано: Повторить исследование либо изучить предыдущее (если есть)
Вероятность злокачественности: Не определена
Категория 1 — Изменений не выявлено
Рекомендовано: Обычное скрининговое исследование
Вероятность злокачественности: 0%
Категория 2 — Доброкачественные изменения
Рекомендовано: Обычное скрининговое исследование
Вероятность злокачественности: 0%Категория 3 — Вероятные доброкачественные изменения
Рекомендовано: Повторное исследование через короткий промежуток времени (до 6 месяцев)
Вероятность злокачественности: 0-2%
Категория 4 — Подозрительные изменения
Рекомендовано: Биопсия и гистологическое исследование
Вероятность злокачественности:
- 4a. Мало подозрительные изменения (2-10%)
- 4b. Подозрительные изменения (10-50%)
- 4c. Крайне подозрительные изменения (50-95%)
Категория 5 — Практически достоверные злокачественные изменения
Рекомендовано: Биопсия и гистологическое исследование
Вероятность злокачественности: Выше 95% Категория 6 — Гистологически подтвержденная опухоль
Рекомендовано: Хирургическое лечение при соответствующих результатах тканевого исследования
Вероятность злокачественности: Определена
Носителям BRCA 1/2 — маммологический скрининг ежегодно с 30 лет МРТ + ММГ (1В) РМЖ
- Хапнула от жадности полный текст из The Lancet 29 августа 2019 Это большой метаанализ, который подтверждает, что любой вариант МГТ (за исключением…
Источник: https://medgyna.livejournal.com/154505.html
Ультразвуковое исследование при раке молочной железы (часть 2)
» УЗИ для женщин » 2018 » Май » 13 » Ультразвуковое исследование при раке молочной железы (часть 2)
| Слизистый, или коллоидный, рак — это не часто встречающаяся на УЗИ, медленно растущая опухоль, клетки которого вырабатывают слизистый секрет. Атипичный слизистый рак считается как протоковый со слизистым компонентом, а его прогрессирование и прогноз отвечает неспецифическому. Обычно он начинается в возрасте 50—60 лет имеет благоприятный прогноз.При УЗИ молочной железы форма опухоли в типичных случаях бывает округлой или овальной, границы — от хорошей дифференциации до размытых. Возможно определение кальцинатов, при этом вторичные изменения не характерны. Геморрагические проявления для внутренней структуры образования нетипичны. Полостной или внутриполостной рак является редкой формой злокачественной опухоли грудной железы. Гистологически это папиллярный рак, начинающийся из стенки кисты. На УЗИ картина может быть показана как сложная киста с утолщенными стенками или с солидными разрастаниями, вдающимися в полость кисты. Второй вариант полостной формы рака показывает изображение кисты, стенка которой деформирована снаружи за счет инфильтрации с края растущей близко опухоли. В обоих случаях кисты могут иметь эхогенное содержимое. Цитологическое изучение аспирата приносит значимый результат, когда его достают из области, содержащей солидный компонент, так как количество атипичных клеток в жидкостном компоненте может быть крайне малым. Полостная форма, как и солидная папиллярная карцинома, обычно обнаруживается у пожилых женщин.В типичном случае рак, как правило, характеризуется обнаружением гипоэхогенных образований, но находки на УЗИ могут лимитироваться обычными неоднородными изменениями архитектоники без явного образования. При эхографии эти опухоли нельзя хорошо дифференцировать с их доброкачественными аналогами. |
Инфильтративный, инвазивный рак грудной железы является наиболее частой злокачественной опухолью у женщин. В группах женщин, где не делался маммографический скрининг, смертность, вызванная инвазивным раком грудной железы, остается высокой, невзирая на проводимое лечение.
Инвазивный рак грудной железы является основной причиной смертности среди женщин в возрасте 39—58 лет.Раки, в виде звездчатого рисунка, независимо от формы (инфильтративный, протоковый, дольковый) имеют скиррозное строение. Наиболее часто в центре таких опухолей преобладают участки фиброзной, иногда гиалинизированной стромы.
По периферии опухоли располагаются комплексы опухолевых клеток эпителиальной природы. Нечасто имеется равномерное разделение паренхимы и стромы в узле опухоли.При инфильтративном росте опухоль обычно имеет аномальную форму, отмечается неровность ее контуров за счет вовлечения в патологический процесс многих структур молочной железы на УЗИ.
[attention type=green]Контуры опухоли делаются все более неровными при присоединении десмоплазии (вторичным фиброзом) окружающих тканей.
[/attention]Десмоплазия является ответной реакцией на процессы опухолевой инфильтрации окружающих тканей и характеризуется повышением эхогенности окружающей жировой клетчатки в виде неровного гиперэхогенного ободка вокруг опухоли, стягиванием фиброзных волокон и стромы. Границы опухоли при эхографии всегда нечеткие из-за выраженной ин-фильтрации окружающих тканей.
Звездчатость формы определяется выраженным давлением опухоли на связки Купера.Довольно долго дистальное ослабление считалось как наиболее постоянный признак злокачественности опухоли. Однако доказано, что возникновение акустических эффектов позади опухолей обусловливается наличием и количеством соединительной ткани.
Акустическая тень определяется в 30—65% случаев. Установлено, что преобладание соединительно-тканного компонента в опухоли способствует большему затуханию ультразвуковых волн, вследствие чего ухудшается визуализация тканей, расположенных позади опухоли. Для скиррозной формы раков характерно большое содержание (до 75%) соединительной ткани.
Акустическая тень один из часто встречаемых ультразвуковых признаков скиррозных формах рака.Позади злокачественной опухоли грудной железы дополнительных акустических эффектов может не быть либо может отмечаться дистальное усиление, как при медуллярной и муцинозной формах рака. Дистальное усиление может также наблюдаться позади злокачественных опухолей, растущих в полости кист, а также позади некоторых инфильтративных протоковых раков.
Выделяют еще один вид инвазивного, или инфильтрирующего, злокачественного процесса в грудных железах, которым является инфильтративный протоковый рак.
Он растет в области терминального протоково-долькового сегмента и не имеет специфической гистологической дифференцировки.
Рак может расти в паренхиме, образуя гнезда, аналогично внутрипротоковой карциноме, вдоль протоковых структур, проникая сквозь базальную мембрану. Иногда выявляется фиброзный компонент, в ткани может присутствовать компоненты карциномы in situ.
Инфильтративный протоковый рак на ультрасонографии
Инфильтративный протоковый рак имея обширное внутрипротоковое распространение, не всегда может быть определено во время операции и впоследствии может дать локальные рецидивы. В данной ситуации очень существенно, чтобы граница оперативного вмешательства проходила вне опухолевой инфильтрации.
Однако главным в нахождении опухолевой инфильтрации протоков является морфологическое заключение.Протоковый рак чаще всего имеет звездчатую и дольчатую структуру с неровными краями. При ультразвуковом исследовании диффузно растущий рак может не визуализироваться, поскольку раковые клетки прорастают через паренхиму или жировую ткань и не об разуют опухоль как таковой.
Диффузные опухоли становятся видимыми, когда имеются сопутствующие фиброзные изменения, приводящие к уплотнениям. В узловых формах фиброз наиболее выражен в центре. Цветовое допплеровское картирование может быть использовано для дифференциации сосудов от протоков, так как и те и другие имеют вид тубулярных гипоэхогенных структур.
[attention type=yellow]Микрокальцинаты нередко комбинируются с раками грудной железы в 42% и легко выявляются при рентгеновской маммографии. Рентгеновская маммография имеет хорошие прогностические возможности в определении распространенности внутрипротоковых опухолей.
[/attention]Рентгеновская дуктография ведущий метод диагностики внутрипротокового рака грудной железы, благодаря выявлению микрокальцинатов, которые являются подозрительными на злокачественность опухолевого процесса. Косвенными признаками непальпируемых раков являются микрокальцинаты, которые лучше выявляются при рентгеновской маммографии.
Поскольку микрокальцинаты являются одним из патогномоничных признаков злокачественности опухолевого процесса их обнаружение имеет существенную роль.
При применении высокоразрешающей ультразвуковой аппаратуры с правильно сфокусированными датчиками можно обнаружить крохотные эхогенные точки внутри образования, которые соответствуют маммографическому изображению кальцинатов. Почти всегда небольшие кальцинаты не дают акустической тени.
На УЗИ молочных желез микрокальцинаты сложно дифференцировать на фоне эхогенной железистой ткани или тканей со значительным количеством отражающих поверхностей.
Рак Педжета при ультразвуковом исследовании
Одним из вариантов локализации рака грудной железы является сосок и позадисосковая зона (ареола), который именуется еще раком Педжета. Клинически он проявляется воспалительной реакцией и изъязвлением. Рак Педжета может быть вызван инвазивной карциномой или карциномой in situ. Опухоль растет из субареолярных протоков и распространяется на сосок и ареолу.
Необходимо помнить, что он может локализоваться в различных отделах железы, а вовлечение соска вызвано распространением этой опухоли. Диагноз рака Педжета подтверждается цитологическим исследованием экземы соска или при открытой биопсии.
Эхографически объем опухоли может колебаться от нескольких миллиметров до крупных размеров в виде гипоэхогенного участка неправильной формы в соске или позадисосковой зоне. При небольших размерах он может обнаруживаться при сравнении обоих сосков с помощью высокочастотных датчиков.
[attention type=red]Раковый узел, расположенный в субареолярной зоне, при рентгеновской маммографии диагностируется лучше.Для оценки характера и степени кровоснабжения выявленных в грудной железе патологических образований на УЗИ часто применяют шкалу васкуляризации опухолей слюнных желез по Мартиноли.
[/attention]Согласно этой классификации, степень внутриопухолевой васкуляризации оценивалась визуально по четырем уровням: 0 — бессосудистые опухоли — цветные сосудистые сигналы не определяются ни в центре, ни по периферии очагового образования; I — слабо васкуляризированные опухоли — выявляются случайные пиксели цвета в паренхиме опухоли и/или виден одиночный питающий сосуд; II — патоло-гические образования со средней степенью васкуляризации — когда определяются множественные сосудистые ножки, входящие в опухоль и/или видны хорошо визуализируемые сосуды; III — патологические образования с высокой степенью васкуляризации, когда в опухоли легко определяются большие питающие сосуды и большое количество цветных сигналов.
Изучение качественных характеристик спектра допплеровского сдвига частот при исследовании кровотока в опухолевых сосудах молочной показало, что спектральная кривая в них бывает одного типа — монофазная, при этом на допплеровском спектре отчетливо выявляются пиковая систолическая и конечная диастолическая скорости.
Саркома молочной железы при ультрасонографии
Саркома грудной железы на УЗИ встречается редко и составляет лишь 1 % всех злокачественных образований этого органа.
Образуется образование чаще всего из мезенхимальных элементов доброкачественной опухоли, такой, как филлоидная фиброаденома, или из стромы грудной железы.
По данным литературы, липосаркома составляет от 0,001 до 0,03% случаев среди злокачественных опухолей грудной железы.
Различают различные гистологические типы сарком грудной железы:
- злокачественная гистиоцитома;
- фибросаркома;
- стромальная саркома;
- липосаркома;
- ангиосаркома;
- лейомиосаркома;
- рабдомиосаркома;
- остеохондросаркома и хондросаркома;
- постмастэктомическая ангиосаркома;
- саркома, индуцированная лучевой терапией.
Частота сарком зависит от гистологической классификации. Ангиосаркомы являются опухолями с формированием сосудов, характеризуется неблагоприятным прогнозом.
Большинство саркомы имеет узловую форму роста, форма их чаще округлая, овальная, с наличием псевдокапсулы, с четким неровным контуром. Эхоструктура чаще мелкодольчата, васкуляризация умеренная или выраженная.
На рентгеновской маммограмме саркома определяется как округло-овальной формы образования с ровным контуром.
Метастазы рака молочной железы на УЗИ
Метастазы грудной железы имеют место от 1 до 6% от всех злокачественных новообразований молочной железы. Первичный опухолевый очаг может образоваться в легких, желудочно-кишечном тракте, органах малого таза, мочевом пузыре или контрлатеральной грудной железе.
Метастатические опухоли в грудной железе могут быть единичными, но намного чаще множественными. Они могут пальпироваться или нет. Поражение может быть односторонним или двусторонним, с вовлечением лимфатических узлов или без него.
При ультразвуковой маммографии определяется образование неоднородной структуры, гипоэхогенное, округлой формы с довольно ровными и четкими контурами. Появление гиперэхогенной капсулы (участков десмоплазии) на УЗИ молочной железы нетипично.
Как правило метастазы, в отличие от первичных опухолей, зачастую располагаются в подкожной зоне. Метастазы могут быть основным ультразвуковым проявлением онкологического заболевания у пациентки без первично выявленного очага или регистируются в грудной железе на поздних стадиях заболевания.
В обоих случаях важно сделать аспирацинную биопсию для подтверждения заболевания, так как маммографические и эхографические находки не специфичны. Например, при рентгеновской маммографии определяются хорошо очерченные многочисленные округлые затемнения, которые плохо дифференцируются с кистами.
Источник: https://alfa-med.su/article/rak-molochnoj-zhelezy-na-uzi-chast-2
BI-RADS — как расшифровать результаты
70431
Что же такое BI-RADS? Это аббревиатура от Breast Imaging Reporting and Database System. По сути это шкала, которая делиться на несколько категорий (их 6), которые описывают результаты маммографии. Т.е.
после каждой маммографии женщина получит на руки результаты в виде BI-RADS «цифра». В случае выявления (или не выявления) отклонений от нормы, такой категоризацией устраняются разночтения и облегчается сбор статистики.
На сегодня маммография (а в особенности ее 3D вариация) является самым эффективным методом диагностики рака молочных желез, в особенности на ранних стадиях заболевания. Так же она показана в случае обнаружения пальпируемых узлов и новообразований, обнаруженных во время визита к маммологу.
Не смотря на то, что маммография не может в медицинском плане определить наличие рака груди, но эта диагностика может помочь обнаружить любые отклонения от нормы. И не все обнаруженные новообразования, в итоге после дальнейшего исследования, будут признаны злокачественными.
Категории BI-RADS как расшифровка маммографии
Как шкала BI-RADS работает. Врач, изучивший результаты маммографии, все обнаруженные (или не обнаруженные) отклонения от нормы разделяет на категории от 0 до 6.
Для большинства женщин в возрасте от 40 лет и старше врач ставит категорию от 0 до 2, что означает отсутствие отклонений либо найденные отклонения (новообразования) носят доброкачественный характер.
Все, что выше 3 категории требует обязательно дальнейшего исследования, в частности проведение биопсии новообразования, для вынесения решения о дальнейшем лечении или перевода результатов в «безопасный» диапазон.
Категория 0
В данную категорию попадают результаты неудачной диагностики, когда полученные с помощью маммографа изображения трудно прочесть или как то интерпретировать. Иногда врач сравнивает свежие результаты с предыдущими, чтобы увидеть возможную динамику. В любом случае, нулевая категория требует дополнительной диагностики.
Вам может быть интересно: Крошечный зонд поможет в диагностике заболеваний
Категория 1
Это означает, что маммография дала отрицательный результат, т.е. никаких отклонений от нормы обнаружено не было, молочная железа нормальной плотности, без новообразований. Но даже в этом случае необходимо проходить ежегодный регулярный скрининг.
Категория 2
BI-RADS категория 2 также означает, что результаты маммографии нормальные. Раковые клетки не выявлены, но есть небольшие новообразования (возможно кисты), которые будут подробно описаны в финальном отчете.
Не выбрасывайте и не теряйте результаты всех проведенных диагностик, т.к.
врачу радиологу и вашему маммологу будет легче видеть картину в динамике и, в случае каких либо отклонений от нормы в будущем, можно будет точнее и проще назначить правильное лечение.
Категория 3
В 3-ю категорию BI-RADS попадают результаты маммографии, которые с большой долей вероятности отрицательные, но есть небольшая 2% вероятность рака. В данном случае врач чаще всего назначает повторную диагностику через 6 месяцев для того, чтобы подтвердить или опровергнуть результаты.
Пока любые обнаруженные новообразования в груди не будут определены как доброкачественные, необходимо проходить регулярные осмотры и диагностику (маммографию и УЗИ).
Это поможет избежать необязательной на данном этапе биопсии и в случае положительного результата на рак, поймать «заразу» на самом раннем этапе ее развития.
Категория 4
В эту категорию попадают подозрительные новообразования, которые с 20-35% вероятностью являются злокачественными. В этом случае рекомендуется пройти биопсию, для изучения клеток этих новообразований.
Также категория № 4 делиться еще на 3 подкатегории, в зависимости от того, на сколько подозрительными для врача являются найденные отклонения от нормы:
- 4A — Низкая вероятность злокачественного новообразования;
- 4B — Средняя вероятность злокачественного новообразования;
- 4C — Высокая вероятность злокачественного новообразования;
Категория 5
5-ая категория BI-RADS означает высокую (95%) вероятность рака груди. Биопсия показана в обязательном порядке, для определения стратегии дальнейшего лечения.
Категория 6
В эту категорию попадают результаты уже после биопсии и после постановки диагноза «рак груди». Также сюда относят проводимую диагностику в процессе лечения, чтобы увидеть, как опухоль реагирует на химиотерапию, радиотерапию или хирургическое вмешательство.
Шкала BI-RADS и плотность молочной железы
BI-RADS также может классифицировать плотность тканей молочной железы. Чем плотнее железа, тем меньше в ней жировой ткани и тем выше вероятность развития в ней раковых клеток, в сравнении с менее плотной железой с большим количеством жировой ткани.
Существует четыре категории плотности тканей молочной железы:
- Преобладающая жировая ткань — Железа состоит в основном из жировой ткани с небольшими вкраплениями волокнистой и железистой ткани. Маммография легче определяет наличие каких либо отклонений при такой низкой плотности.
- Рассеянная плотность — Грудь в основном состоит из жировой ткани с несколькими областями волокнистой и железистой ткани.
- Однородная плотность — Грудь представляет собой равномерное распределение волокнистой и железистой тканей. В данном случае обнаружение мелких новообразований может быть затруднено.
- Повышенная плотность — Плотность тканей сильно повышена, что может заметно затруднить обнаружение каких либо новообразований. Все отклонения, в большинстве случаев, сливаются на изображении с нормальными тканями железы.
Заключение
Результаты BI-RADS помогают врачу понять, что же было выявлено при маммографии и, в случае необходимости, назначить правильное лечение. Но не забывайте, что сами по себе эти категории и вообще маммография не может быть расценена как окончательный диагноз.
Даже если ваши результаты попали в категории от 3 до 5, это еще не означает со 100% вероятностью наличие у вас в груди рака. Обратитесь за дополнительной консультацией к вашему маммологу или онкологу для уточнения диагноза и для получения соответствующего лечения.
Обнаружение рака на ранней стадии значительно повышает шансы на выживаемость и на полное излечение.
Дополнительная информация:
Источник: https://doktorlaser.ru/ginecologiya/bi-rads-kak-rasshifrovat-rezultaty.html