Лимфолейкоз: лечение, показатели анализа крови, симптомы, причины, стадии и продолжительность жизни
Лимфолейкоз – это злокачественная опухоль, поражающая клетки лимфоидной ткани, из которой состоят лимфоузлы и другие внутренние органы. Согласно международной классификации заболеваний присвоен код по МКБ-10 С91.
Находящиеся в крови клетки – лейкоциты призваны для защиты человеческого организма от заболеваний и формируют иммунитет. При лимфолейкозе анализ крови показывает, что лимфоцит мутировал и изменил строение.
Постепенно накопленные мутированные клетки начинают вытеснять здоровые и, когда превышают количество, отмечается снижение иммунитета.
На последней стадии болезни анализ крови включает 98% нетипичных клеток и 2% здоровых.
Признаки лимфолейкоза
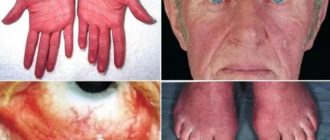
Проявления патологии отмечаются на последней стадии болезни. Но возникают тревожные признаки заболевания, на которые стоит обратить внимание. Симптомы лимфолейкоза:
- воспаление лимфоузлов, которое диагностируется при прощупывании;
- болезненные ощущения в селезенке и печени из-за увеличения размера;
- появление желтушного оттенка кожи;
- признаки анемии: предобморочные состояния, бледная кожа;
- ломота в суставах, слабость;
- частые простудные заболевания.
По статистике, заболеванию подвергаются дети возрастом от 5 лет, а также возможно возникновение у пожилых людей после 70 лет.
Кровь под микроскопом при лимфолейкозе
Медицина не может сказать, каковы причины возникновения патологии. Одна из главных версий – генетическая предрасположенность.
На генетическом уровне в хромосомах лимфоцитов происходит бесконтрольное деление и рост. Предрасположенность, передающаяся по наследству, зафиксирована при хроническом лимфолейкозе.
Ученые выяснили, что в семьях со случаями болезни риск заболевания родственников увеличивается в 6 раз.
Выделяют 2 формы лимфоидного лейкоза: острую и хроническую.
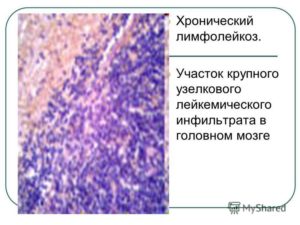
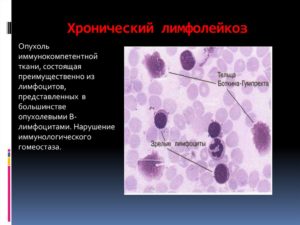
Хронический лимфолейкоз
Хронический лимфатический лейкоз – это процесс, при котором нарушается b-клеточный круговорот лимфоцитов. Изменённые лимфоциты воспроизводятся, не погибают и накапливаются в органах. Создаваемые антитела не выполняют защитную функцию.
Распространённость ХЛЛ составляет третью часть заболеваний. В 90% случаев болезнь развивается после 50 лет, при этом мужчины болеют чаще в 2 раза. Причины возникновения заболевания: наследственность, иммунитет, нарушения на генетическом уровне. Для хронического лимфолейкоза характерно развитие иммунодефицита, который повышает чувствительность к вирусам и порождает опухолевые клетки.
Виды и стадии заболевания
Классификация форм хронического типа:
- Доброкачественный лимфолейкоз характеризуется удовлетворительным состоянием пациента. Показатели лейкоцитов в крови растут медленно. Продолжительность жизни с момента констатирования болезни составляет 15-30 лет.
- Прогрессирующий лимфоидный лейкоз начинается так же, как и доброкачественный. Однако повышение лейкоцитов в крови наблюдается из месяца в месяц. Отмечается характерный симптом: увеличение лимфоузлов с мягкой консистенцией.
- Спленомегалическая форма характеризуется увеличением селезёнки и выраженными признаками анемии.
- Опухолевый вид ХХЛ характеризуется такой клинической картиной: лимфоузлы увеличены, с плотной консистенцией. Из-за поражения медиастинальных лимфоузлов происходит сдавливание органов. Показатель лейкоцитов в крови около 100 тыс.
- Т-клеточный лимфолейкоз может характеризоваться увеличением лимфоузлов, поражением кожи в виде бляшек, язв и опухоли.
Обследование лимфатических узлов
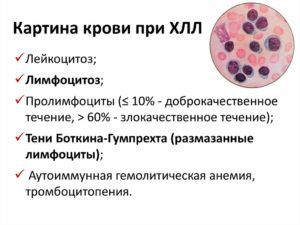
Выделяют стадии протекания болезни: начальную, развернутую и терминальную. При начальной стадии жалобы отсутствуют. Но с течением времени человек ощущает постоянную утомляемость, слабость, повышенную потливость. В крови количество лейкоцитов превышают 50 тыс., констатируется наличие клеток Боткина-Гумпрехта. Костный мозг характеризуется большим количеством лимфоцитов.
Развёрнутая стадия представляет генерализованное увеличение лимфоузлов, увеличение размеров печени и селезенки. Из характерных признаков: отек лица, анемия, шум в ушных раковинах. При хроническом лимфолейкозе терминальной стадии выражен интоксикационный синдром. Увеличенные лимфоузлы сдавливают ткани, на фоне этого возникает болевой синдром. Развивается бластный криз.
Инфекционные осложнения при ХЛЛ возникают на любой стадии, наиболее часто проявляются в виде лёгочных инфекций.
Помимо доброкачественного течения болезни, хронический лимфоцитарный лейкоз становится причиной развития таких патологий, как волосатоклеточный лейкоз (ВЛЛ) и болезнь Рихтера. ВВЛ – редкая опухоль, поражающая лимфоидные клетки костного мозга, селезенки и крови. Синдром Рихтера – заболевание, при котором происходит развитие крупноклеточного образования – лимфомы.
Лечение
Хронический лимфолейкоз обычно имеет доброкачественный характер. Начальные стадии отличаются отсутствием симптоматики. При большой скорости прогрессирования назначается химиотерапия.
Показаниями к терапии являются такие симптомы: увеличение лимфоузлов, провоцирующих сдавливание внутренних органов, потеря веса и анемические признаки. Выбор терапии основан на 3 факторах: характер болезни, возраст и состояние пациента, наличие сопутствующих осложнений.
[attention type=yellow]В зависимости от возрастной категории, в развитии патологии выделяют пациентов молодого, преклонного и старческого возраста.
[/attention]Используется также метод лучевой терапии. Он эффективен при лечении лимфоузлов, находящихся в локальной зоне.
Острый лимфолейкоз
Острый лимфолейкоз – злокачественный вид поражения кровеносной системы, характеризующийся увеличением количества лимфобластов. Для типичного течения болезни характерно наличие анемии, увеличения лимфоузлов, постоянная кровоточивость, расстройство дыхательной системы и поражение центральной нервной системы.
ОЛЛ – онкологическое образование, которое имеет распространение среди детей дошкольного возраста. У детей наблюдается первичное появление болезни, у взрослых выступает в виде осложнения после хронического лимфолейкоза. Прогнозы выздоровления у ребенка являются неоднозначными, так как патология характеризуется рецидивами.
Причины возникновения
Этиология болезни основана на предположениях ученых о возможных факторах риска. Болезнь возникает из-за образования быстроразмножающихся клеток. Генетические нарушения, вызывающие патологические изменения, возникают ещё в утробе матери.
В группу повышенного риска также попадают люди, подвергнутые воздействию радиационных лучей.
Лучевые воздействия от радиотерапии, которыми устранялась опухоль другого вида, или облучение рентгенологическим аппаратом тоже могут способствовать развитию патологии. Риск развития острого лейкоза повышается при контакте беременной женщины с некоторыми группами токсических веществ.
Симптомы
Болезнь характеризуется стремительным развитием и разнообразной симптоматикой. Наиболее часто начало болезни носит симптомы: повышенная и субфебрильная температура, слабость, признаки интоксикации, дискомфорт и ощущение распирания в животе, частые боли. А также кровотечения из носа, отёки ног, появление кожных высыпаний, ноющие суставы.
Группы симптомов формируют синдромы, приводящие к сбою работы внутренних органов:
- анемический синдром – характеризуется субфебрильной температурой, предобморочным состоянием, быстрой утомляемостью;
- гиперпластический – внутренние органы увеличиваются в размере;
- геморрагический – кровоизлияния на кожных участках проявляются в виде мелких точек и крупных бляшек;
- болевой синдром – из-за интоксикации организма ощущается боль и ломота в суставах.
Происходит повреждение костной системы, головного мозга, черепно-мозговых нервов, органов пищеварения, почек. Есть вероятность лейкозной инфильтрация яичников.
Рак может привести также к патологии под названием миелолейкоз, при которой поражаются стволовые клетки костного мозга.
Диагностика
Формулировка диагноза осуществляется с помощью результатов ОАМ и биохимического анализа крови. Обязательный метод исследования – миелограмма. С его помощью берут мазок из костного мозга для дальнейшего исследования.
В крови выявляется повышенное СОЭ, анемия и лейкоцитоз. Результат миелограммы говорит о наличии бластных клеток. Чтобы отследить онкологический процесс, назначается спинномозговая пункция.
С помощью этого метода отслеживается состояние нервной системы.
На основании результатов исследования пациенту присваивают группу риска и назначают лечение. УЗИ проводят с целью обследовать селезёнку и печень, отследить размеры и степень поражения. Рентген помогает выявить распространение метастазов.
Дополнительная диагностика осуществляется методом иммунофенотипирования. Он дает возможность определить иммунофенотип бластных клеток опухолевого образования костного мозга. Это помогает достоверно диагностировать патологию, разделить пациентов на группы риска и предупредить возможные рецидивы.
Проводится также дифференциальная диагностика, исключающая все возможные варианты болезней и помогающая поставить правильный диагноз.
Прогноз жизни
Хронический лимфолейкоз – заболевание, не поддающееся лечению, но имеющее удовлетворительный прогноз. Агрессивное течение болезни с возможным летальным исходом составляет 15%.
В других случаях продолжительность жизни составляет 15-20 лет с момента заболевания.
Пациент может жить полноценной жизнью, выполняя при этом клинические рекомендации – систематически обследоваться, соблюдать здоровый образ жизни, наладить питание и исключить алкоголь. Обязательным условием является постоянная диета.
Острый лимфолейкоз имеет большую вероятность неблагоприятных прогнозов. По статистике, дети лучше поддаются лечению. У 70% детей после лечения наступает 5-летний период ремиссии. Взрослые поддаются ремиссии в 40-45% случаев. Детям с диагнозом возможно оформить инвалидность и получать денежное пособие.
Если своевременно начать лечить заболевание у детей, есть вероятность полного выздоровления. Для взрослых вероятность подобного исхода достаточно низкая.
Источник: https://onko.guru/zlo/limfolejkoz.html
Симптомы, причины, диагностика и лечение ХЛЛ
Лейкоз – злокачественное образование клеток крови, белокровие. Для того чтобы развился лейкоз много не надо. Хватает одной клетки, которая стала злокачественной, за счет своего быстрого роста она делится и таких клеток уже становится очень много.
Причинами такого страшного заболевания являются канцерогены (они действуют на костный мозг, который вырабатывает кровяные тела, вследствие этого нормальные клетки не вырабатываются), радиационное облучение, наследственный фактор. Начинается лейкоз очень скрытно.
Пациент долгое время может не чувствовать болезни, а когда уже вся кроветворная система заражена этими злокачественными клетками, появляются симптомы. Изначально симптоматика может напоминать инфекционные заболевания, а по мере заражения развивается гемофилия.
Общее состояние больного ухудшается, появляется слабость, тахикардия, одышка, анемия. На коже появляются синяки. К смерти пациента приводит кровоизлияния в мозг, в желудочно-кишечный тракт.
Течение заболевания делят на:
- стрый лейкоз – выявить на ранних стадиях легко, в крови находится много несозревших клеток;
- хронический лейкоз отличается от острого своим скрытым течением, происходит это, потому что в крови есть еще нормальные клетки, и процесс течения болезни может маскироваться под симптоматикой других заболеваний. Выявить его непросто.
Хронический лимфоцитарный лейкоз – заболевание, которое возникает из существующих в одной форме В — лимфоцитов, которые присутствуют в периферийной крови. Больше половины пациенты мужского пола, которым за 60.
Хронический лимфоцитарный лейкоз часто встречается у мужчин, связывают появление заболевания также с возрастным изменением, генетикой. Те люди, которые поражены ревматическим заболеванием сердца, не входят в ряды заболевших.
Причины болезни
К появлению заболевания ведет увеличение количества лимфоцитов. Сначала злокачественные лимфоциты увеличиваются в лимфатических узлах. После этого попадая в кровь, они разносятся к печени и селезенке, увеличивая и их. Затем они попадают в костный мозг и убивают нормальные клетки.
А костный мозг начинает вырабатывать «неправильные» клетки, которые приводят к анемиям. За счет этого снижается иммунная система и начинает работать неправильно. Нормальные клетки она распознает как чужие и уничтожает их. Это приводит к сбою работы всего организма.
Есть В — клеточный (В — лимфоцитарный лейкоз) он встречается гораздо чаще и Т – клеточный – этот редкое заболевание.
Симптомы заболевания
Хронический лимфоцитарный лейкоз, в начале появления не проявляет практически себя, не считая увеличенных лимфоузлов. Может также ощущаться одышка, потеря аппетита, слабость.
Некоторые пациенты могут отмечать чувство полного живота, происходит это из-за увеличения селезенки и печени. На ранних стадиях возможно бледность кожных покровов и кровоизлияние под кожу. На поздних стадиях присоединяются грибковые инфекции, бактериальные и вирусные.
Бывают случаи, что болезнь находят совершенно случайно. В формуле крови повышенное количество лимфоцитов.
Диагностика лейкоза
Диагностика лейкоза
Диагноз устанавливают по анализу крови. При исследовании общего анализа крови видно, что уровень тромбоцитов и эритроцитов сниженный, а лимфоцитов, наоборот, много. Для постановки диагноза исследуют костный мозг. С помощью такого исследования можно поставить диагноз и выбрать эффективное лечение.
- Взятие спинномозговой жидкости позволит увидеть лейкозные клетки и начать лечение с помощью введения химических препаратов.
- Рентгенологическое исследование дадут возможность врачу увидеть пораженные лимфоузлы средостенья, кости и суставы.
- КТ проводят для осмотра лимфатических узлов грудной полости.
- МРТ применяют для осмотра спинного и головного мозга.
Лимфолейкоз понятие и виды
Лимфолейкоз (лимфоидный) – злокачественное поражение лимфатической ткани. Заболеванию характерно накапливание патологических лимфоцитов в лимфоузлах, костном мозге и периферической крови. Лимфоидный вид считался раньше детским заболеванием потому как поражал в основном их, на сегодняшний день болезнь чаще встречается у взрослых.
Лимфолейкоз имеет две формы по течению:
- острый (лимфобластный) лейкоз;
- хронический (лимфоцитарный лейкоз).
Острый лимфолейкоз (лимфобластный) ставится диагноз на основе анализа периферийной крови. В ней находят бласты, которые, и указывают на заболевание. В мазке крови имеются «провалы» то есть, есть только зрелые формы и бласты, промежуточных форм нет. В некоторых случаях заподозрить можно болезнь, но для постановления точного диагноза требуется исследовать костный мозг.
Симптомы лимфолейкоза
Острый лимфобластный лейкоз проявляется в виде общего недомогания, за счет снижения аппетита. Больной теряет в весе, повышается температура, кожные покровы бледные за счет развития анемии. Появляется одышка, кашель без выделения мокроты. Возникает боль в животе, рвота. Пациент теряет жидкость и наступает интоксикация организма.
Нарушаются жизненно важные функции организма из-за появления в нем токсинов от опухоли. Больной начинает страдать диареей, аритмией, нарушается функция центральной нервной системы. Боль в позвоночнике, конечностях. Пациент становится нервозным, раздражительным. Периферические лимфатические узлы увеличиваются, увеличение происходит и в брюшной полости и грудной.
Появляются мелкие кровоизлияние под кожу – петехии.
Причины и стадии лимфолейкоза
Острый лимфобластный лейкоз возникает из-за того что хромосомы начинают менять свою структуру.
Хронический лимфолейкоз заболевание, при котором характерным является накапливание патологических лимфоцитов у крови, которая находится на периферии. По названию можно определить, что хроническая форма, протекает медленнее, чем острая. Успех на выздоровления зависит от того, насколько поражен костный мозг и насколько далеко распространилось злокачественное заболевание.
По течению болезни, онкологи разделяют хронический лимфолейкоз на три стадии:
- Начальная стадия (А), увеличиваются лишь некоторые группы лимфатических узлов, изменений в крови нет. Пациент под присмотром врача. Анемии и тромбоцитопении нет.
- Развернутая (В) – начинаются изменения в крови в виде лейкоцитоза, увеличение лимфатических узлов усиливается, образуются рецидивы инфекции. В этой стадии надо активное и эффективное лечение. Анемии и тромбоцитопении нет.
- Терминальная (С) стадия. Происходит превращение злокачественно образования в хроническую форму. Тромбоцитопения и анемия присутствуют.
Лечение лимфолейкоза
Лечения проводится с помощью:
Лечение лимфолейкоза Химиотерапии. Этот метод состоит в ведении в организм сильнодействующих химических препаратов, которые останавливают рост онкоклеток и убивают их. При таком лечении можно использовать препараты, как в инъекционном виде, так и в виде таблетированных форм.
- Хирургическое вмешательство проводят с удалением пораженной части селезенки. Таким способом можно добиться уменьшение опухоли и улучшить содержание нормальных кровяных тел.
- Лечение с помощью моноклональных тел помогает иммунитету бороться с раковыми клетками. Эти лекарственные препараты вводят в вену или подкожно.
- Облучение проводится перед операцией или после ее проведения. Лучевая терапия уменьшает размеры опухоли.
Если костный мозг пораженный, то делают его трансплантацию, переливают кровь, назначают антибиотики и проводят симптоматическое лечение. Кстати трансплантация является единственным способом вылечить больного от хронической формы заболевания.
Если опухоль развивается очень быстро, то врач назначает препараты, которые некротизируют опухоль – цитостатики и гормоны.
Диагностика лимфолейкоза
Для постановления диагноза также понадобится:
- Цитогенетический анализ. Анализируют хромосомы, смотрят на их изменения. Некоторые хромосомы, которые имеют важное значения, могут отсутствовать. Видя это, врач подбирает наиболее эффективный метод лечения.
- Поточная цитометрия. Используют онкомаркеры, которые окрашивают онкоклетки в определенный цвет, таким способом можно узнать из каких именно клеток (Т или В – лимфоцитов) возникла опухоль.
- Проводят также биопсию лимфатических узлов. Врач осматривает кожу, находит воспаленный лимфоузел, обезболивают этот участок и путем надреза извлекают узел для исследования.
- Пункция костного мозга и кости. Берется забор биологических веществ из тазовой или грудной кости. Затем под микроскопом исследуют жидкости на наличие патологических клеток.
Прогноз на выздоровление
Пациентам стоит организовать правильно свой режим сна и отдыха, нельзя использовать процедуры в виде приема грязей, нельзя переутомляться. Надо составить свой день так, чтобы организм не уставал.
Запрещается вакцинация таким больным, потому как иммунная система очень ослаблена, а вакцины это живые возбудители болезни. Питание должно быть максимум полезным. Можно кушать мясо, печень.
Стоит употреблять продукты, в которых содержится много железа (крыжовник, чеснок, картошку, виноград, лук, гречку). Кушать свежие овощи шпинат, свеклу. Фрукты вишни, землянику, смородину и др.
[attention type=red]Так как течение заболевания медленное, то прогноз на выздоровления зависит от злокачественности болезни, ее стадии. Стадия определяется по анализу крови, наличии патологических клеток в костном мозге.
[/attention]Определяется по размеру селезенки, печени, по наличию анемии. Умирает пациент из – за того, что костный мозг не выполняет свою функцию.
Клетки, которые необходимы для перенесения кислорода (эритроциты) не вырабатываются, и клетки различных органов начинают отмирать. Иммунная система не в силе бороться с инфекцией.
Как и все остальные болезни, лимфолейкоз лучше поддается лечению когда он обнаружен на начальных стадиях, а для того чтобы его вовремя увидеть, нужно периодически сдавать хотя бы общий анализ крови. Не стоит избегать профилактических медицинских осмотров.
Так как точных причин возникновения болезни никто назвать не может, стоит внимательно прислушиваться к своему организму. Потому как считают, что болезнь вызывает специальные вирусы. Они проникают в организм, и находятся в нем.
Под воздействием негативных факторов для организма, эти вирусы начинают действовать. Снижают иммунитет, попадают к незрелым клеткам крови и изменяют их ДНК – структуру. Вследствие этого они начинают размножаться и расти. Получается не контролированный их рост.
Таким образом, они вытесняют нормальные клетки. И организм дает сбои, потому как иммунитет ослаблен и восприимчив к инфекционным и другим различным болезням.
Источник:
Хронический лимфолейкоз представляет собой злокачественную опухоль системы крови, которая разрастается и повреждает окружающие ткани. Состоит опухоль из лимфоцитов – особого вида лейкоцитов.
[attention type=green]Как показывает медицинская статистика, хроническим лимфолейкозом болеют пожилые люди в возрасте 60-70 лет, и только каждому 10-му пациенту не исполнилось 40 лет. Мужчины больше подвержены развитию тяжелого заболевания.
[/attention]Источник: https://dp3.ru/krov/simptomy-prichiny-diagnostika-i-lechenie-hll.html
Синдром Рихтера или трансформация — Рак — 2020
Синдром Рихтера (РС), также известный как трансформация Рихтера, относится к превращению одного конкретного типа рака крови в другой, более агрессивный тип.
РС относится к развитию высококачественная неходжкинская лимфома в человеке, который имеет хронический лимфолейкоз (ХЛЛ) / малая лимфоцитарная лимфома (ХЛЛ) , Известно также, что встречаются и другие варианты RS, такие как трансформация в лимфому Ходжкина. Объяснение этих терминов и их значение следующим образом.
обзор
РС развивается у кого-то, у кого уже есть рак белых кровяных клеток. Этот первый рак имеет два разных названия, в зависимости от того, где в организме обнаружен рак: он называется CLL, если рак в основном обнаруживается в крови и костном мозге, или SLL, если обнаруживается в основном в лимфатических узлах.
CLL используется для охвата обеих сущностей, о чем пойдет речь в этой статье.
Не у всех с ХЛЛ развивается синдром Рихтера
Развитие РС у людей с ХЛЛ относительно редко. Оценки, опубликованные в 2016 году, показывают, что трансформация Рихтера происходит только у 5 процентов пациентов с ХЛЛ.
Другие источники приводят диапазон от 2 до 10 процентов. Если RS случается с вами, очень необычно, что это произойдет в то же время, когда диагностируется CLL.
Люди, у которых развивается РС от ХЛЛ, обычно делают это через несколько лет после диагноза ХЛЛ.
Новый рак обычно ведет себя агрессивно
Новый рак возникает, когда у человека с ХЛЛ развивается так называемая трансформация, чаще всего с неходжкинской лимфомой высокого уровня (НХЛ). «Высокий уровень» означает, что рак имеет тенденцию расти быстрее и быть более агрессивным. Лимфома — это рак лейкоцитов лимфоцитов.
Согласно одному исследованию, около 90 процентов превращений из CLL в тип НХЛ, называемый диффузной крупной B-клеточной лимфомой (DLBCL), в то время как около 10 процентов превращаются в лимфому Ходжкина. В этом случае его на самом деле называют «вариант Ходжкина-синдрома Рихтера (HvRS)», и неясно, отличается ли прогноз от лимфомы Ходжкина. Другие преобразования из CLL также возможны.
Почему это называется синдром Рихтера?
Мужчина по имени Морис Н. Рихтер впервые описал синдром в 1928 году. Он написал о 46-летнем судоходном клерке, который был помещен в больницу и у него постепенно снижалось течение, ведущее к смерти.
[attention type=yellow]В ходе анализа вскрытия он определил, что ранее было одно злокачественное новообразование, но из него, по-видимому, возникло новое злокачественное новообразование, которое быстрее росло, покушалось и разрушило ткань, которая была старой ХЛЛ.
[/attention]Он предположил, что ХЛЛ существовал гораздо дольше, чем кто-либо знал об этом пациенте, также писал о двух раках или поражениях, заявляя: «Возможно, развитие одного из поражений зависело от существования другого. «.
Характеристики
У людей с РС развивается агрессивное заболевание с быстро увеличивающимися лимфатическими узлами, расширением селезенки и печени и повышенными уровнями маркера в крови, известного как сывороточная лактатдегидрогеназа, или ЛДГ.
Процент выживаемости
Как и во всех лимфомах, статистику выживания трудно интерпретировать. Индивидуальные пациенты различаются по общему состоянию здоровья и силе до постановки диагноза. Кроме того, даже два вида рака с одинаковым могут вести себя по-разному у разных людей. С РС, однако, новый рак более агрессивен.
Сообщалось, что у некоторых людей с РС выживаемость составляла в среднем менее 10 месяцев после постановки диагноза.
Тем не менее, некоторые исследования показали 17-месячную среднюю выживаемость, а другие люди с РС могут жить дольше; Трансплантация стволовых клеток может дать шанс для длительного выживания.
Признаки и симптомы
Если ваш CLL трансформировался в DLBCL, вы заметите явное ухудшение ваших симптомов. Характеристики РС включают быстрый рост опухоли с или без вовлечения экстранодальных органов, то есть новообразования могут быть ограничены лимфатическими узлами, или рак может включать органы, отличные от лимфатических узлов, такие как селезенка и печень.
Вы можете испытать:
- Быстро увеличивающиеся лимфатические узлы
- Дискомфорт в животе, связанный с увеличенной селезенкой и печенью, называемой гепатоспленомегалией
- Симптомы низкого количества эритроцитов (анемия), такие как чувство чрезмерной усталости, бледность кожи, одышка
- Симптомы низкого количества тромбоцитов (тромбоцитопения), такие как легкие кровоподтеки и необъяснимое кровотечение
- Признаки поражения экстранода, включая необычные участки, такие как мозг, кожа, желудочно-кишечная система, кожа и легкие
Факторы риска для трансформации
Риск развития RS от CLL не связан со стадией вашей лейкемии, как долго вы ее проходили, или типом ответа на терапию, которую вы получили. На самом деле ученые не до конца понимают, что на самом деле вызывает трансформацию.
Недавно некоторые исследования показали, что у пациентов, у которых в клетках CLL обнаружен специфический маркер под названием ZAP-70, может быть повышенный риск трансформации.
Другие маркеры, такие как пациенты с мутациями NOTCH1 при постановке диагноза, представляют интерес для исследований.
Тем не менее, другие исследования показали, что более молодые пациенты с ХЛЛ, то есть моложе 55 лет, также могут иметь повышенный риск.
Другая теория заключается в том, что трансформация вызывает продолжительный период времени с подавленной иммунной системой от ХЛЛ. У других типов пациентов, у которых длительное время снижалась иммунная функция, таких как вирус иммунодефицита человека (ВИЧ) или у людей, перенесших трансплантацию органов, также существует повышенный риск развития НХЛ.
Как бы то ни было, похоже, что вы ничего не можете сделать, чтобы вызвать или предотвратить преобразование вашего CLL.
Лечение и прогноз
Лечение RS обычно включает протоколы химиотерапии, которые обычно используются для НХЛ. Эти схемы обычно дают общий ответ около 30 процентов. К сожалению, средняя выживаемость при регулярной химиотерапии составляет менее шести месяцев после трансформации РС. Однако в клинических испытаниях постоянно пробуются новые методы лечения и их комбинации.
В последние годы в исследованиях изучалось использование протоколов химиотерапии флударабином, поскольку было показано, что они улучшают результаты у пациентов с осложненной ХЛЛ. Средняя выживаемость этого вида химиотерапии была увеличена до 17 месяцев в одном исследовании.
Еще одно направление — использование офатумамаба — полностью человеческого моноклонального антитела против CD20, которое нацелено на уникальную метку на В-лимфоцитах.
[attention type=red]Исследование CHOP-O оценивает безопасность, осуществимость и активность химиотерапии CHOP в сочетании с офатумумабом в индукции и последующем поддерживающем лечении для пациентов с недавно диагностированным РС.
[/attention]При промежуточном анализе более 7 из первых 25 участников достигли полного или частичного ответа после шести циклов CHOP-O.
В некоторых небольших исследованиях рассматривалось использование трансплантата стволовых клеток для лечения этой популяции. Большинство пациентов в этих исследованиях получало много предшествующей химиотерапии.
Из протестированных типов трансплантации стволовых клеток немиелоабляционный трансплантат обладал меньшей токсичностью, лучшим приживлением и возможностью ремиссии.
Необходимы дальнейшие исследования, чтобы увидеть, является ли это приемлемым вариантом для пациентов с РС.
Будущие исследования
Чтобы улучшить выживаемость пациентов с РС, ученым необходимо лучше понять, что вызывает трансформацию из ХЛЛ. Имея больше информации о РС на клеточном уровне, можно было бы разработать более целенаправленную терапию против этих специфических отклонений.
Тем не менее, эксперты предупреждают, что, поскольку существует ряд сложных молекулярных изменений, связанных с РС, никогда не может быть единого «универсального» целевого лечения, и что любое из этих лекарств, вероятно, необходимо будет сочетать с регулярной химиотерапией, чтобы получить их.
лучший эффект По мере того, как ученые раскрывают причины РС, они видят, что РС не является единым единообразным или последовательным процессом.
[attention type=green]В то же время пациентам, у которых была трансформирована ХЛЛ в РС, рекомендуется участвовать в клинических исследованиях в целях улучшения вариантов лечения и результатов из существующих стандартов.
[/attention]Источник: https://ru.diphealth.com/404-what-is-richters-syndrome-2252378-16
Особенности развития хронического лимфолейкоза (ХЛЛ)
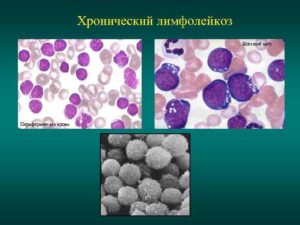
Хронический лимфолейкоз – онкологическое поражение крови, имеющий в начале развития доброкачественный характер.
Патологическое состояние зарождается в зрелых клетках костного мозга, готовых к выполнению функции лимфоцитов.
Через некоторое время мутировавшие кровяные тельца накапливаются в лимфатических узлах и периферической крови, вытесняя здоровые клетки и провоцируя значительные нарушения в функционировании иммунной системы.
Патофизиология развития заболевания в настоящее время установлена не полностью, но общие представления о зарождении и механизме развития патологического процесса у гематоонкологов имеются.
Нормальные клетки-предшественницы кровяных телец после получения в костном мозге дальнейшей программы развития по тромбоцитарному, лейкоцитарному или лимфоцитарному пути поступают в кровеносное русло и лимфатические узлы.
Здесь они на протяжении определённого времени выполняют заданные при зарождении функции, а затем отмирают.
Вмешательство патогенных факторов, нарушающее жизнедеятельность лимфоцитов, провоцирует возникновение опасных заболеваний. В зависимости от того, на каком этапе произошло поражение клеток-предшественниц В-лимфоцитов, у человека диагностируют острый лимфобластный, несущий серьёзную угрозу жизни, или хронический лимфоцитарный лейкоз.
Последний характеризуется более спокойным течением и следующими особенностями развития:
- Повреждение созревающих клеток-предшественников лимфоцитов запускает в них атипичную программу бесконтрольного деления (продуцирования многочисленных клонов) и в то же время вносит сбой в естественный процесс самоуничтожения.
- Мутировавшие В-лимфоциты начинают быстро делиться и в короткие сроки заполняют собой всю структуру кроветворных тканей костного мозга, лимфатических узлов и периферической крови.
- Патологический процесс приводит к сокращению до минимального уровня количества здоровых лимфоцитов. Одновременно с ними вытесняются тромбоциты и лейкоциты, вследствие чего у пострадавшего от этой болезни человека отмечается снижение иммунитета и патологии системы кровообращения.
Хронический лимфолейкоз менее опасен, чем острый лимфобластный, т. к. его развитие очень медленное, зачастую продолжающееся 10-15 лет, в течение которых не отмечается опухолевой прогрессии.
Также для этой формы патологии клеток крови не характерно наступление на последних стадиях бластного криза, всегда заканчивающегося быстрым летальным исходом. Ещё одной особенностью, которую имеет хронический лимфоцитарный лейкоз, является отсутствие выраженной морфологической атипии клеток, т. е.
все подвергнувшиеся такого рода мутации клеточные структуры имеют высокую или среднюю степень дифференцировки.
Классификация заболевания
Перед подбором терапевтических мероприятий хронический лимфолейкоз, как и другие заболевания, классифицируют в зависимости от результатов диагностического исследования. Классификация патологического состояния предусматривает выделение типов и форм болезни на основании выявленного характера её протекания и стадии развития.
Самой распространённой в мировой онкогематологической практике считается Rai-классификация, которая основывается на степенях риска хронического лимфолейкоза:
- Низкий. В эту группу включены 2 стадии заболевания: 0, предраковая, отмечается при выявлении изолированного лимфоцитоза периферической крови, а 1-я ставится, если лимфоцитоз протекает в сопровождении лимфаденопатии.
- Промежуточный. В эту группу риска также включены 2 стадии заболевания – II, характеризующаяся увеличением селезенки (спленомегалия) или печени (гепатомегалия) и III, при которой хронический лимфоцитарный лейкоз протекает в сопровождении выраженной анемии. Изменения, которыми характеризуется любая из стадий промежуточного риска, не имеют непосредственной связи с увеличением лимфатических узлов.
- Высокий. Он отмечается на IV, заключительной стадии. Она считается самой опасной, т. к. лимфоцитоз сопровождает тромбоцитопения, в большинстве случаев приводящая к смерти.
Читайте здесь: Что провоцирует онкологию?
Классификация хронического лимфолейкоза J. Binet предполагает разделение заболевания на 3 группы:
- А – патологическое состояние зарождается в костном мозге или периферической крови, с вовлечением одной или двух лимфатических областей и отсутствием сопутствующих патологий.
- В – онкология сопровождается поражением более чем трёх лимфатических областей, среди которых присутствуют селезенка и печень.
- С – одновременно с развитием лимфолейкоза пациентам ставят диагноз тромбоцитопения или анемия.
Но чаще всего для назначения лечения применяют классическое стадирование заболевания.
Хронический лимфоцитарный лейкоз подразделяют в клинической практике на следующие стадии:
- Начальная. Лимфоциты в периферической крови увеличены незначительно, размеры печени и селезенки практически не отличаются от нормы, а клиническая симптоматика отсутствует. Лечение болезни на этой стадии не требуется. Вся помощь пациенту заключается в проведении динамического наблюдения.
- Развернутая. Отмечается появление основных проявлений заболевания, которые по мере прогрессирования болезни принимают всё более выраженный характер. На этой стадии необходимо специфическое, достаточно агрессивное, лечение.
- Терминальная. Финальный этап болезни, во время которого происходит присоединение тромбоцитопении и анемии. Нередко, как осложнение, развивается лимфобластный лейкоз, острая форма заболевания, зарождающаяся из незрелых клеток крови.
Причины возникновения хронического лимфоцитарного лейкоза
Что может спровоцировать начало мутации в созревающих лимфоцитах, до сих пор неизвестно, но тот факт, что отсутствует связь хронического лимфолейкоза с ионизирующим излучением и канцерогенными факторами, имеет научное обоснование. Выясняя причины возникновения этой формы заболевания, учёные пришли к однозначному выводу, что для того, чтобы в кроветворных органах человека зародился хронический лимфолейкоз, необходима генетическая предрасположенность.
Из этого клиницисты сделали вывод, что в группу риска по развитию этой болезни входят люди, имеющие в семейном анамнезе онкологические поражения крови. Именно им рекомендуется проходить ежегодные скрининговые исследования, необходимые для своевременного выявления хронического лимфолейкоза.
Симптомы, позволяющие заподозрить развитие опасного недуга
Хронический лимфолейкоз – медленно прогрессирующая форма заболевания, поэтому начало болезни часто остаётся незамеченным. Основные признаки, сопровождающие зарождающийся хронический лимфолейкоз, свойственны многим другим, зачастую не имеющим злокачественной природы, недугам.
Чтобы не пропустить начало развития опасной болезни, специалисты рекомендуют обращать внимание на такие не совсем специфичные для онкологического поражения крови признаки, как:
- подверженность инфекционным поражениям;
- постоянная, зачастую необъяснимая, усталость;
- похудение при нормальном рационе питания;
- излишняя ночная потливость.
Читайте здесь: Исследование желудка при раке
Нередко на ранних этапах отмечается увеличение лимфоузлов, не сопровождающееся появлением болезненности. Размеры селезенки и печени остаются в норме. При отсутствия лечения болезнь начинает прогрессировать, вследствие чего сопровождающие её симптомы становятся более яркими.
В развёрнутой и терминальной стадии отмечается:
- значительное ухудшение общего самочувствия;
- поднятие температуры до критических отметок;
- повышение в крови уровня креатинина и мочевины;
- выраженные тромбоцитопения и геморрагический синдром.
О развитии лимфолейкоза могут сказать и такие признаки, как:
- рвота;
- сильные головные боли;
- менингеальные симптомы.
Появление этих признаков связано с проникновением мутировавших клеток в мягкие оболочки мозга, что всегда происходит на заключительных стадиях заболевания.
Диагностика онкологической патологии крови
Появление тревожных симптомов является основанием для посещения специалиста и проведения ряда специфических диагностических исследований, позволяющих подтвердить или опровергнуть предполагаемый диагноз.
Программа диагностического обследования пациентов с подозрением на хронический лимфолейкоз заключается в проведении следующих мероприятий:
- Общий анализ крови, позволяющий выявить патологические изменения её качественного и количественного состава.
- УЗИ брюшной полости, позволяющее выявить увеличение внутрибрюшинных лимфоузлов, а также селезенки и печени.
- Гистологическое исследование наружных (шейных, околоушных, подмышечных или паховых) лимфатических узлов.
- Рентгенография грудной клетки.
Важно! На ранних стадиях развития болезни, когда отсутствуют не только клинические проявления недуга, но и не выражены гистологические признаки, заподозрить появление болезни можно только случайно, при проведении анализа крови и выявлении изменений в её составе. Поставить правильный диагноз, т. е. уточнить, что у пациента развивается не лимфобластный тип патологического состояния, а хронический лимфолейкоз, врач сможет после пункции костного мозга.
Основные методы лечения, практикуемые при этом заболевании
Полностью избавит человека от такого заболевания, как хронический лимфолейкоз, достаточно сложно. Лечение недуга проводится с помощью разных методов, которые подбираются в зависимости от стадии.
Обычно основные терапевтические мероприятия начинаются после перехода болезни в развёрнутую, активно прогрессирующую фазу.
На этом этапе развития лечение хронического лимфолейкоза проводится с помощью медикаментозной терапии.
Химиотерапия при этом заболевании специфическая, и предусматривает применение препаратов из следующих лекарственных групп:
- Глюкокортикоиды. С помощью этих медикаментозных средств проводится монотерапия тяжело протекающих аутоиммунных осложнений. Такое лечение позволяет исключить развитие септического процесса, способного спровоцировать ранний летальный исход.
- Алкилирующие химиопрепараты (Циклофосфамид, Хлорамбуцил). Химиотерапия с их помощью допускается в случае диагностирования у больного полиморфоцитарной формы патологии (Волосатоклеточного лейкоза), которая диагностируется очень редко.
- Монотерапия Флударабином. Этот препарат имеет высокую эффективность и назначается самым тяжёлым больным, т.к. позволяет достигнуть ремиссии на запущенных стадиях патологического процесса.
- Полихимиотерапевтические схемы. Обычно назначается химиотерапия комбинацией препаратов по схеме СОР, в которую входят Преднизолон, Винкристин, Циклофосфамид.
Важно! Все медикаментозные препараты, предназначенные для избавления человека от хронического онкологического заболевания крови, должны назначаться только специалистом.
Самолечение при онкологических поражениях крови категорически запрещается, т. к. может привести к непоправимым для пациента последствиям.
Также не рекомендуется лечить опасный недуг с помощью народных средств.
Лучевая терапия назначается редко, т. к. воздействие радиации только на короткий срок облегчает состояние больного человека.
Основное воздействие ионизирующих лучей происходит на область лимфатических узлов, селезёнки и печени. Облучение всего тела назначается нечасто и только при наличии определённых медицинских показаний, т. к.
связанные с ним риски значительно превышают возможный положительный эффект.
Читайте здесь: Хирургическое лечение рака пищевода
При отсутствии результатов терапии пациентам может быть порекомендована пересадка костного мозга.
Это хирургическое вмешательство считается самым эффективным методом лечения, т. к. практически во всех случаях приводит к полному выздоровлению пациента.
Однако его проведение возможно не у всех больных с лимфолейкозом, к тому же большие сложности представляет поиск подходящего донора.
Возможные осложнения и последствия
Угрозу жизни человека несёт не сам хронический лимфолейкоз, а его осложнения.
Самыми частыми последствиями онкологического поражения крови такого типа бывают:
- Повышенная инфекциозность (подверженность инфекционным поражениям). Эта особенность, сопровождающая заболевание, отмечается у многих пациентов. Появление этого осложнения способствует тому, что у больных, которым диагностирован хронический лимфоцитарный лейкоз, может развиться септическое поражение, в большинстве случаев приводящее к заражению крови и летальному исходу.
- Развитие обширных внутренних и наружных кровотечений, которые в большинстве случаев невозможно остановить из-за плохой свёртываемости крови, что также приводит к несвоевременной смерти.
- Анемия тяжёлой формы. Это осложнение ухудшает функционирование сердечно-сосудистой системы и повышает шансы для развития инфарктов.
Но самую большую опасность несёт присоединившийся к лимфолейкозу острый лимфобластный лейкоз. При появлении такого осложнения у больного человека практически не остаётся шансов на дальнейшую жизнь.
Продолжительность жизни
Хронический лимфолейкоз относится к категории неизлечимых заболеваний онкологической природы. Но в то же время у этой патологии может быть достаточно благоприятный прогноз, что связано с длительным (10-15 лет) сроком его развития.
За это время, характеризующееся бессимптомным течением, в большинстве клинических случаев происходит случайная постановка диагноза, после чего становится возможным продуктивное лечение хронического лимфолейкоза, заканчивающееся наступлением длительной ремиссии.
Но в четверти случаев болезнь имеет агрессивный характер и склонна к быстрому прогрессированию, что делает прогноз полностью неблагоприятным, т. к. смерть может наступить в ближайшие месяцы после того, как диагностируют болезнь.
Статистика по классификации Rai показывает следующую продолжительность жизни при хроническом лимфолейкозе:
- 0–II стадии при адекватно подобранном лечении дают человеку шансы на продление жизненного срока до 5–20 лет.
- III–IV стадии, несмотря на проводимую терапию, сокращают жизненные сроки до 3–4 лет.
- При отягощении онкологии крови недостаточностью костного мозга смерть может наступить в течение 2-3 месяцев после постановки диагноза из-за развития вторичных онкопатологий, имеющих, как правило, более агрессивное течение.
Источник: https://znat.su/osobennosti-razvitiia-hronicheskogo-limfoleikoza-hll.html