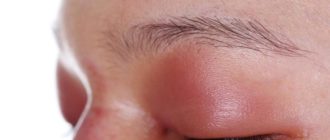
Непереносимость линз и очков

Астигматизм – изменение нормальной преломляющей силы прозрачных сред глаза, при котором может наблюдаться её усиление (миопический астигматизм), либо ослабление (гиперметропический астигматизм), а также выраженное нарушение сферичности.
Преломляющая сила при этом меньше в одних меридианах и больше в других. Астигматизм – одна из основных причин снижения зрения. При таком нарушении, в оптической системе глаза невозможно выбрать оптимальное расстояние до рассматриваемого объекта так, чтобы человек с астигматизмом четко увидел этот объект.
Материалы и стили очковых оправ
Материал, из которого изготовлена оправа, влияет не только на прочность и срок службы, но и на внешний вид и вес очков. Первые оправы изготавливались и из кожи, и из китового уса, и из черепахового панциря. Позднее появились очки из драгоценных металлов.
В настоящее время материалом для производства оправ служат различные виды пластмасс и металлов. Пластиковые оправы бывают самых разнообразных оттенков, они легкие, и, как правило, дешевле металлических.
Но со временем обесцвечиваются, особенно в местах соприкосновения с кожей. Надежными считаются оправы из карбона (углеволокно), по прочности они не уступают стали и могут быть рекомендованы для людей с активным образом жизни.
[attention type=yellow]Оправы из нейлона и пропионатов позиционируются как гипоаллергенные, так как редко вызывают аллергическую реакцию. Для изготовления металлических оправ, как правило, используют комбинации различных металлов.
[/attention]Например, сплав титана с никелем или никеля и меди, добавляются также алюминий, кобальт, хром. Гипоаллергенными считаются оправы из чистого титана или нержавеющей стали, а вот никель довольно часто может вызывать аллергические реакции.
Для детей производят оправы из мягкого пластика с эластичными заушниками и мостиком (переносицей). Такая оправа комфортна при ношении и прочно удерживается на лице, так как заушники точно повторяют форму уха ребенка, а мостик плотно прилегает к переносице. По мере роста ребенка необходимо менять оправу на более подходящую.
Очки уже давно не просто средство для коррекции зрения – это модный аксессуар. Огромный выбор оправ различных стилей удовлетворит любого, даже самого претенциозного покупателя. Оправа может быть простой и строгой, практически незаметной на лице, например, безободковой, когда заушники при помощи винтов крепятся непосредственно к очковым линзам.
Бывают оправы со сменными заушниками – в этом случае можно менять цвета заушниковили даже сочетать заушники разных цветов.Оправа может быть украшена драгоценными камнями, стразами, эмблемами и символами фирмы-производителя.
Причины астигматизма
В переводе с латыни слово «астигматизм» переводится, как «отсутствие фокусной точки». Астигматизм развивается вследствие неправильной формы роговицы (иногда хрусталика). Хрусталик и роговица здорового глаза обладают ровной сферичной поверхностью.
При астигматизме эта сферичность нарушается, как следствие формируется разная кривизна по разным направлениям. Соответственно, при этом состоянии разные меридианы поверхности роговицы имеют различную преломляющую силу, поэтому изображение какого-либо предмета в процессе прохождения лучей света через такую роговицу получается искаженным.
Некоторые части изображения фокусируются на сетчатке, другие – «перед» либо «за» ней, но бывают и более сложные ситуации. В результате человек видит не нормальное изображение, а искаженное, в котором часть линий четко просматривается, а другая часть размыта.
- Астигматизм смешанный (сочетание в разных меридианах миопии с гиперметропией).
- Астигматизм простой (нормальное зрение в одном меридиане и миопия либо гиперметропия во втором меридиане).
- Астигматизм сложный подразумевает, что в каждом из меридианов в разной степени присутствует нарушение рефракции одного характера (гиперметропия либо миопия).
- Слабая степень астигматизма (до 3D).
- Средняя степень астигматизма (от 3 до 6D).
- Высокая степень астигматизма (свыше 6D).
Как привыкнуть к астигматическим очкам
Астигматизм обусловлен неравномерной кривизной роговой оболочки или хрусталика глаза. Глаз в норме имеет сферическую форму, форма же глаза с астигматизмом более овальная. Это приводит к неправильной фокусировке световых лучей и вызывает искажение изображения.
Очки при астигматизме выбирает большинство пациентов, это самый распространенный и доступный способ коррекции.
Особенно важно как можно раньше выявить и начать лечение очками астигматизма у детей. Это связано с тем, что у ребенка активно формируются и развиваются функции глаза. Для их правильного формирования необходимо обеспечить фокусировку на сетчатке четкого изображения, что возможно только с помощью очков.
Если не носить очки, присутствует риск развития ряда сопутствующих заболеваний, таких как амблиопия и косоглазие. Кроме того, если не носить астигматические очки в детстве, во взрослом возрасте будет значительно труднее к ним привыкнуть.
При высокой степени астигматизма наблюдается плохая переносимость очков. Их ношение вызывает головную боль, боль в глазах, головокружение. Причем, чем старше пациент, тем астигматические очки переносятся труднее.
Астигматические очки, особенно с торическими линзами, очень сложно подобрать. Нередко пациенты сталкиваются с необходимостью менять их по несколько раз, прежде чем будет найден оптимальный вариант. Очки подбираются индивидуально в зависимости от данных обследования и только квалифицированным специалистом.
Чтобы быстрее привыкнуть к астигматическим очкам, надевайте их как только встаете с постели. Если вы регулярно используете контактные линзы, выберите день, когда будете носить только очки, это поможет определить, подходят ли вам новые линзы и оправа.
Если после нескольких дней ношения очков (4-7 дней) вы все еще видите расплывчатое изображение, необходимо обратиться в салон оптики, где вы их приобрели. Возможно, они не соответствуют рецепту окулиста или неправильно установлены стекла или требуется просто отрегулировать оправу.
- Чем больше степень астигматизма и возраст пациента, которому впервые назначают астигматические очки, тем переносимость такой коррекции может быть хуже;
- Самый долгий период адаптации к таким очкам необходим пациентам со сложным гиперметропическим астигматизмом;
- Для привыкания к цилиндрическим или сфероцилиндрическим линзам возможно постепенно увеличивать их силу;
- Иногда непереносимость очков при астигматизме вызывается меридиональной анизейконией. В этом случае в каждом глазу изображение одного и того же объекта имеет разную величину, что не дает возможности объединить эти два изображения в одно и получить четкий образ.
Предлагаем ознакомиться Мягкие контактные линзы при высокой миопии
В процессе ношения оправа может немного искривиться или погнуться. Эта деформация приводит к смещению оптических осей и, как следствие, к зрительному дискомфорту. Рекомендуется периодически регулировать очки у специалиста в оптике, где вы их приобрели.
Источник: https://doctor-glaz.ru/neperenosimost-linz-ochkov/
Очковая коррекция зрения в Рязани — клиника

При данном виде коррекции нарушения остроты зрения используется специальный оптический прибор — очки. Очки состоят из оправы и линз. Линзы — это оптическое прозрачное тело, обе поверхности которого обладают способностью преломлять лучи света.
Виды линз, использующиеся при изготовлении очков:
- сферические — обе поверхности линзы сферические или одна из них плоская. Сферические линзы делятся на собирательные или положительные (используются при гиперметропии — нарушении рефракции (процесса преломления лучей света в оптической системе глаза), при котором свет падает не на сетчатку, а за нее — человек расплывчато видит вблизи, хорошо — вдаль (при высокой степени гиперметропии пациент плохо видит и вблизи, и вдаль)) и вогнутые (рассеивающие или отрицательные) — используются при миопии — нарушении рефракции, когда свет фокусируется не на сетчатке (внутренней оболочке глаза), а перед ней — человек хорошо видит вблизи, расплывчато вдаль;
- цилиндрические линзы — используют при коррекции астигматизма — нарушение сферичности глаза — при этом нарушении рефракции свет фокусируется не в одном месте сетчатки, а в нескольких — астигматики имеют нарушения зрения и вблизи, и вдаль;
- призматические линзы — используют для коррекции гетерофории — скрытого косоглазия — состояния, при котором явного косоглазия еще нет, но глазные яблоки уже имеют тенденцию к отклонению от параллельных осей.
По материалам, из которых линзы изготавливают:
- минеральное стекло;
- пластмассы.
По светопропусканию:
- прозрачные;
- цветные (солнцезащитные);
- фотохромные (изменяющие свой цвет в зависимости от освещения).
По числу оптических зон в линзе:
- однофокальные;
- би- и трифокальные;
- прогрессивные или мультифокальные — изменяют свой фокус в зависимости от расстояния до рассматриваемого предмета.
Показания:
- миопия (близорукость) — нарушение рефракции (процесса преломления лучей света в оптической системе глаза), когда свет фокусируется не на сетчатке (внутренней оболочке глаза), а перед ней — человек хорошо видит вблизи, расплывчато вдаль;
- гиперметропия (дальнозоркость) — нарушение рефракции, при котором свет падает не на сетчатку, а за нее — человек расплывчато видит вблизи, хорошо — вдаль (при высокой степени гиперметропии пациент плохо видит и вблизи, и вдаль);
- астигматизм (нарушение сферичности глаза) — при этом нарушении рефракции свет фокусируется не в одном месте сетчатки, а в нескольких — астигматики имеют нарушения зрения и вблизи, и вдаль;
- пресбиопия — возрастное изменение зрения, связанное с помутнением хрусталика (прозрачной биологической линзы глаза), люди с пресбиопией расплывчато видят вблизи;
- детский возраст (до 13 лет);
- амблиопия (слабовидение, чаще одного глаза);
- анизометропия — состояние, когда на разных глазах разные виды и/или степени рефракции;
- гетерофория (скрытое косоглазие) — состояние, при котором явного косоглазия еще нет, но глазные яблоки уже имеют тенденцию к отклонению от параллельных осей;
- индивидуальная непереносимость контактных линз;
- невозможность провести хирургическую коррекцию нарушения зрения.
Противопоказания:
- младенческий возраст;
- некоторые психические заболевания;
- профессии, связанные с необходимостью широкого поля зрения и повышенной концентрации внимания (например, летчики, пожарные);
- анизометропия — если разница рефракции на глазах более, чем в 2 диоптрии (единицы измерения рефракции);
- индивидуальная непереносимость очков.
Плюсы:
- доступность (широкий диапазон ассортимента, как по дизайну, так и по ценовой категории);
- простота использования;
- обратимость эффекта;
- отсутствие альтернативы (возраст до 13 лет или индивидуальная непереносимость контактных линз).
Минусы:
- неполная коррекция зрения — как правило, очки подбирают так, что полной коррекции не происходит. Это делается для избежания развития синдрома ленивого глаза;
- инородный предмет на лице — очки пачкаются, запотевают, могут сползти или упасть, немаловажным является косметический эффект — изменение восприятия формы лица при ношении очков;
- травмоопасность — при занятиях активными видами спорта или, например, при падении, очки могут стать причиной травмы глаза;
- неправильно подобранные очки могут ухудшать самочувствие или способствовать дальнейшему ухудшению зрения.
Для подбора очков необходим осмотр офтальмолога или оптометриста
Очки позволяют при различных нарушениях зрения фокусировать лучи света на сетчатке (внутренней оболочке глаза, основная функция которой — превращение лучей света в нервные импульсы, с помощью которых головной мозг распознает окружающие предметы), позволяя получить четкое и ясное изображение окружающих предметов. Также очки могут защищать глаза от агрессивных воздействий окружающей среды — сильного ветра, пыли, солнечных лучей и т. д.
Очковая коррекция нарушения остроты зрения — одна из самых старых и доступных. Первые очки появились еще в 15 веке и приобрели широкое распространение из-за их простоты использования и хорошего результата коррекции нарушения зрения.
Большинство людей, имеющих нарушения остроты зрения, пользуются данным видом коррекции.
Источник: http://moyvzglyad-center.ru/services/ochkovaya-korrektsiya/
Почему болят глаза от очков и что делать?. Доставка контактных линз и очков по Москве и России

Очки до сих пор являются самыми популярными средствами коррекции дефектов рефракции. Однако у некоторых людей при ношении очковой оптики возникают болевые ощущения в глазах. С чем это может быть связано? Рассмотрим причины болей и узнаем, что делать в таких случаях.
Болят глаза от ношения очков: в чем причина болей?
Перечислим все возможные причины, из-за которых болят глаза от очков:
- очковая оптика подобрана неправильно;
- период привыкания к новым линзам;
- непереносимость данного типа средств коррекции;
- неудобная оправа;
- плохое качество оптики, в том числе солнцезащитных очков.
Неправильный подбор диоптрий
Основная причина болей в глазах при ношении очков — несоответствие оптической силы линз показателю зрения.
Это может быть следствием самостоятельного подбора оптики, ошибки врача, допущенной во время обследования, или изменения степени аномалии рефракции.
[attention type=red]Также у некоторых людей острота зрения на левом и правом глазах отличается. Этот фактор учитывается, когда линзы подбираются в кабинете офтальмолога.
[/attention]Носить неправильно подобранные очки не только сложно, но и опасно. Они вызывают головные и глазные боли, глаза быстро устают, что приводит к общему переутомлению. Более того, есть риск еще большего ухудшения зрения.
Некорректный подбор расстояния между центрами линз
Болят глаза от ношения очков и при слишком большом/маленьком расстоянии между оптическими центрами двух линз. Такое случается при покупке очков без рецепта, когда человек ориентируется только на свою остроту зрения.
Однако при подборе учитывается не только этот параметр. Комфорт и безопасность использования очковой оптики зависят также от других показателей. Из-за неправильной фокусировки повышается нагрузка на глазные мышцы.
Это и становится причиной болевых ощущений.
Как подобрать правильные очки?
Подбор очковой оптики может быть простым и сложным. В первом случае подбираются очки для коррекции близорукости и дальнозоркости, во втором — для исправления астигматизма и пресбиопии.
Независимо от вида очковой оптики, для ее подбора понадобится пройти несколько процедур:
- визометрию — определение остроты зрения;
- авторефрактометрию — оценку состояния роговицы и рефракции — способности глаза преломлять световые лучи;
- примерку очков.
Через две недели после подбора рекомендуется снова посетить клинику для контрольного осмотра.
Период привыкания к новым очкам
Новые очки могут вызвать различные неприятные симптомы: головные и глазные боли, головокружение, повышенную утомляемость. Некоторые жалуются на:
- увеличение или уменьшение объектов;
- изменение контуров видимых предметов;
- неправильную оценку расстояния.
Часто эти симптомы проходят через 7-10 дней. Необходимо дать глазам возможность адаптироваться к новой оптике. Период адаптации зависит от индивидуальных физиологических особенностей и вида очков. Так, астигматические линзы переносятся достаточно тяжело многими.
Привыкать к такой очковой оптике приходится дольше. Как ускорить процесс адаптации? Не носите очки долго в первые дни. Используйте их по 2-3 часа, ежедневно увеличивая время ношения на 1 час. При возникновении боли снимите оптику и дайте глазам отдохнуть.
Выполните несколько упражнений для расслабления глазных мышц.
Некомфортная оправа
Иногда причиной болевых ощущений в глазах является неправильно подобранная оправа. Она должна быть не только красивой, но и удобной. Если дужки слишком сильно сдавливают виски, начинает болеть голова, а также глаза, возникает головокружение. При очень узких стеклах пациенту приходится часто смотреть поверх линз, что приводит к перенапряжению глазных мышц.
Как подобрать удобные очки? Выбор оправ сегодня более чем разнообразный. Попробуйте оценить как можно больше моделей, пока не найдете идеальный вариант.
Обратитесь к специалисту, который поможет подобрать оправу по форме лица. Выбрав подходящую модель, примерьте ее. Протестируйте новые очки. Оставьте их на глазах минут на 15-20.
Убедитесь, что оправа не давит на виски и не сползает, а линзы обеспечивают качественную коррекцию.
Непереносимость очков
Некоторым пациентам так и не удается привыкнуть к очковой оптике. Чаще всего это бывает у людей с высокими степенями аномалий рефракции, а также при наличии астигматизма.
Если не удается адаптироваться к очкам, нужно найти альтернативный способ коррекции. Один из них — контактные линзы.
Большинство современных моделей изготавливается из мягких материалов на основе гидрогеля. Такие офтальмологические изделия практически не имеют противопоказаний и подходят почти всем, в том числе детям и пожилым людям. При отсутствии возможности носить не только очки, но и контактную оптику придется прибегнуть к лазерной коррекции зрения или хирургическому лечению патологии.
Что делать, если глаза болят от солнцезащитных очков?
Многие, к сожалению, воспринимают темные очки как модный аксессуар, а не способ защиты глаз от ультрафиолетовых лучей. Иными словами, покупатели ориентируются исключительно на внешний вид оправ и стекол, а не на их функциональные особенности. Ультрафиолет оказывает на глазные яблоки только отрицательное воздействие. Солнечный свет способен повредить сетчатку, роговицу и хрусталик.
Глаза от солнцезащитных очков болят в тех случаях, когда оправа подобрана неправильно или выбрана модель с некачественными линзами. Приобретать подобную оптику следует в специализированных магазинах.
Стекла не обязательно должны быть темными. Главное, чтобы они были оснащены фильтрами, блокирующими ультрафиолет. Идеальный вариант — серые или коричневые линзы. Синие и фиолетовые увеличивают нагрузку на глаза.
Длительное ношение таких очков может вызвать дискомфорт.
Также лучше выбирать модели со специальными покрытиями — поляризационным, антибликовым, гидрофобным. В таких солнцезащитных очках не будут беспокоить блики. Кроме того, они отражают почти 100% UV-лучей. Существуют стекла с фотохромным покрытием. Они изменяют свой цвет и степень пропускаемости света в зависимости от уровня освещения.
Что делать, если болят глаза в очках?
Итак, чтобы не допустить возникновения дискомфорта в глазах при ношении очков, подбирайте их вместе с окулистом.
Выбирайте подходящую оправу, ориентируясь не только на внешний ее вид, но и на функциональные свойства. Не носите очки, если из-за них болят глаза и появляются другие симптомы. Обратитесь к офтальмологу, который выявит причину их развития. Периодически проверяйте остроту зрения, чтобы вовремя скорректировать оптическую силу линз.
Источник: https://www.ochkov.net/informaciya/stati/chto-delat-esli-bolyat-glaza-ot-nosheniya-ochkov.htm
Светобоязнь — причины и способы лечения | Блог интернет-магазина

В каких случаях развивается светобоязнь? Может ли заболевание пройти само или нужно обратиться к специалисту? Какой врач проводит диагностику и лечение?
17201
13.12.2019
Светобоязнь или фотофобия — это повышенная чувствительность глаз к свету. Пациенты обычно жалуются на боли, резь в глазах, желание щуриться или закрыть глаза, а также на другие неприятные симптомы, возникающие при выходе на яркий свет. Но иногда заболевание дает о себе знать и при умеренном естественном или искусственном освещении.
Медицинские советы
медицина зрение
Щуриться от яркого солнца или закрывать глаза на несколько секунд при выходе из темного помещения на улицу — нормальная реакция организма. Как правило, достаточно нескольких минут, чтобы адаптироваться к другому освещению.
Но люди, страдающие светобоязнью, не привыкают к яркому свету даже спустя некоторое время.
Дискомфорт может им доставлять не только солнце, но и свет от флуоресцентных и других ламп, а также нормальное освещение, при котором глаза здорового человека чувствуют себя комфортно.
Чувствительность к свету может быть хронической, а может быть временной, связанной с каким-то явлением, например, травмой.
[attention type=green]Вопреки мнению многих пациентов, светобоязнь — не болезнь глаз как таковая, а сигнал о том, что у человека есть глазная патология или заболевания нервной системы.
[/attention]Часто вместе со светобоязнью могут возникать следующие симптомы:
- Резь, жжение, боль или другой дискомфорт в глазах.
- Слезотечение.
- Желание щуриться даже при неярком свете.
- Увеличение диаметра зрачков.
- Покраснение глаз.
- Снижение остроты зрения.
- Синдром сухого глаза.
- Усталость глаз.
- Вспышки, мушки, плавающие точки, пелена перед глазами.
Боязнь света также может сопровождаться и другими симптомами (они зависят от заболевания, спровоцировавшего фотофобию). Среди них:
- головная боль, мигрень, головокружение;
- отдышка;
- тошнота;
- давящая боль в груди;
- резкая смена настроения, раздражительность, депрессия, агрессивное поведение.
Независимо от количества симптомов мы рекомендуем обратиться к врачу. Только специалист может поставить правильный диагноз, найти причину фотофобии и назначить корректное лечение заболевания, которое ее спровоцировало.
Причины возникновения светобоязни
Боязнь света бывает вызвана как какой-либо патологией, так и внешними условиями. Выделяют следующие причины:
- Врожденные особенности глаз. Например, недостаток красящего пигмента радужной оболочки, который встречается при альбинизме.
- Прием медикаментов, например, лечение заболеваний глаз при помощи капель, расширяющих зрачки.
- Многочасовая работа за компьютером, особенно без перерывов. Среди дополнительных симптомов отмечается синдром сухого глаза, боли в глазах, снижение остроты зрения, слезотечение и др.
- Регулярная и/или продолжительная работа в помещении с недостаточным освещением.
- Травмы органов зрения. Чувствительность к свету после травмы развивается только на поврежденном глазу. Часто только этим симптомом ситуация не ограничивается, все зависит от вида травмы.
- Гелиофобия. Это паническая боязнь выходить на улицу, когда там светит солнце. Это психологическая проблема, при которой пациенты считают солнце причиной рака кожи, пожаров, ожогов и разных заболеваний, поэтому не выходят на солнце без шляпы, солнцезащитных очков, в одежде с коротким рукавом и др. Гелиофобия часто переходит в социофобию, так как пациенты могут выходить на улицу только в темное время суток и вынуждены долгое время находиться в одиночестве.
- Работа в помещении с кондиционером или просто с сухим воздухом. Как правило, пациенты отмечают в этих случаях не только светобоязнь, но и симптомы синдрома сухого глаза.
- Продолжительное напряжение глаз. Обычно это происходит, если работа связана с чтением, конструированием, необходимостью рассматривать мелкие детали.
- Кератит (воспаление роговицы), кератоконъюнктивит, воспаление радужной оболочки глаз и другие офтальмологические заболевания. Обычно боязнь света в этом случае сопровождает слезотечение, покраснение, резь и боль в глазах или другие характерные для каждого конкретного диагноза симптомы.
- Инфекционные заболевания: грипп, энтеровирус, энцефалит, менингит, корь и др. Эти инфекционные заболевания могут сопровождаться симптомами интоксикации организма: слезотечением, повышенной температурой тела, тошнотой, рвотой и др.
- Поражение нервной системы и различные заболевания ЦНС: депрессия, синдром хронической усталости, психоз, биполярное расстройство, панические атаки и др.
- Аномалии развития глазного яблока.
- Другие патологии: инсульт головного мозга, абсцесс и др. При подобной патологии, кроме фотофобии отмечается повышенная температура тела, головные боли, тошнота и др.
Светобоязнь можно устранить, просто убрав вызвавшую его причину, например, иногда достаточно начать пользоваться компьютерными очками, извлечь из глаза частичку пыли, песчинку или другое, которое контактирует с глазом, регулярно увлажнять воздух в помещении и др. Если же причина патологии более глубокая, то лечение боязни света напрямую связано с лечением вызвавшего ее заболевания.
Диагностика и лечение светобоязни
Нельзя лечить светобоязнь глаз, не выявив и не устранив ее причину. Офтальмологические специалисты не рекомендуют заниматься самодиагностикой и самолечением, так как источником фотофобии может быть серьезное заболевание, требующее вмешательства специалиста.
Диагностика боязни света
- Диагностическая беседа. Врач определяет, в какие моменты проявляется светобоязнь глаз, связано ли это поражение с воздействием солнечных лучей, реагируют ли глаза на искусственное освещение. Дополнительно окулист уточняет наличие сопутствующих заболеваний, выясняет, принимает ли пациент медикаменты, закапывает ли капли и др.
- Офтальмологические обследования. В зависимости от симптомов и общего состояния здоровья пациента, врач проводит биомикроскопию, офтальмоскопию, тонометрию, гониоскопию. Специалист может назначить дополнительные исследования: УЗИ глаз, посев на бактерии и др.
Благодаря тщательной диагностике он может обнаружить источник инфекции, оценить состояние переднего отрезка и глазного дна, проходимость сосудов сетчатки и др.
- Неврологические обследования.
Если светобоязнь не связана с офтальмологическими заболеваниями, пациенту рекомендуют посетить невролога, который может направить больного на МРТ, доплерографию или другое обследование.
Дополнительно окулист может рекомендовать больному пройти обследование у эндокринолога, фтизиатра или другого специалиста.
Лечение боязни света
Лечить светобоязнь можно сразу после постановки диагноза. Терапия обычно включает:
- Лечение основной болезни. Например, специалист может подобрать медикаменты для лечения мигрени, панических атак и др., выписать капли для борьбы с конъюнктивитом, склеритом, синдромом сухого глаза и др.
- Отказ от лекарств, спровоцировавших боязнь света, если это не нанесет вреда здоровью.
- Ношение солнцезащитных очков или фотохромных линз. Окулист может рекомендовать носить их до тех пор, пока лечение не даст результаты.
Как избежать боязни света?
Повышенная чувствительность может развиваться по ряду причин. Если вы хотите сократить риск возникновения светобоязни, то соблюдайте простые рекомендации:
- носите солнцезащитные очки, чтобы защитить глаза от яркого света, при этом выбор оптики доверяйте только офтальмологу и отдавайте предпочтение качественным линзам;
- носите шляпу с большими полями, она также поможет спрятать глаза от солнца;
- глазные капли помогут избежать синдрома сухого глаза;
- также пользуйтесь компьютерными очками и не забывайте делать перерывы при работе за компьютером;
- справиться со светобоязнью помогает и влажная уборка: отмечается, что если в доме мало пыли, то свет не рассеивается, сокращается вероятность развития аллергии и синдрома сухого глаза.
Источник: https://ochkarik.ru/svetoboyazn/
Два сюрприза с очками

Вот что будет, если ударить по стеклянным очкам молотком, но про это позже Чуть больше полугода назад меня вдруг пробило на хорошие очки. Я начал задавать одинаковые тупые вопросы и получать разные ответы.
Кого о чём не спросишь — их технология лучшая в мире. Правда, после слов «обоснуйте, пожалуйста», начинаются проблемы с пруфами. В итоге дорога приключений привела меня довольно далеко. Значит, два важных момента.
Первый: оказывается, надо делать полную коррекцию, частичная — в большинстве случаев зло. Доказательство «в Европе уже давно так не делают» меня не устроило, поэтому пришлось копать исследования.
Второй момент — долбанный светофильтр «для компьютера», отсекающий синий, всё же нужен. Но только, как мне кажется, не для компьютера. Тоже нашлись результаты, но на животных.
Полная или частичная коррекция
В нашей истории предполагалось, что если у вас -3, а носите вы очки -2,5, то глаза будут всеми силами стараться исправить миопию. И она как минимум не будет прогрессировать. Мнение очень распространённое — я последние 16 лет носил очки именно по этому принципу.
Если задать вопрос «а почему», то дальше вскрывается интересное. Оказывается, есть базовое исследование на землеройках и цыплятах. Его не проверяли на людях. И на основе него начали делать такие штуки с очками по всему миру. Цыплята — Schaeffel et al., 1988, F. Schaeffel, A. Glasser, H.C. Howland.
Чуть позже, аж в 2001 году дядька О’Лири задался вопросом, а работает ли это на людях. Вот его исследование, ставшее отправной точкой для других подобных. Колупаемся дальше, находим обзорный материал в New Scientist (с графиками), 2002.
В России его повторили в 2010-м, 62 школьника (до конца исследования дошли 48 школьников):
«Скорость прогрессии для двух экспериментальных групп, выраженная в диоптриях за год, составила 0,55 D/год для группы с полной коррекцией и 0,66 D/год для группы с недокоррекцией. Эти значения выше, чем результаты, полученные Chung, Mohidin и O’Leary (10), которые составили 0,38 D/год и 0,5 D/год для групп с полной коррекцией и недокоррекцией, соответственно»
«Наши результаты выявили тенденцию, подтверждающую уже установленный факт, что недокоррекция миопии на начальной стадии не является успешным терапевтическим методом профилактики миопии, и что для коррекции миопии следует применять полную коррекцию».
Точку пока поставил Минаев в «Вестнике оптометрии» в выпуске №1 за 2011-й год. Он сводит кучу исследований и показывает, что китайцы делали с разными новыми формами линз. Результат — недокоррекция не нужна. Рядом в том же номере Жан-Пьер Лагасье рассказывает примерно то же самое по результатам Канады. Меня снабдили ксерокопиями этих журналов — вопреки двадцать первому веку, подобные вещи ещё выходят в бумаге. Потому что кто-то из копирастов очень жадный и до сих пор жив. Но к делу. Главный вопрос — чем грозит недокоррекция. Мой источник, Ульяна Дядина, врач Никона, сказала, что долгая недокоррекция вызывает проблемы с аккомодацией. Вплоть до скрытого косоглазия. Поэтому дальше мы потратили почти полчаса на то, чтобы понять, насколько я пострадал. Оказалось, довольно неприятно. Результат — вместо очков с ровной коррекцией она предложила сделать хитрую версию прогрессивных — по центру полная коррекция, к краям она снижается, чтобы глаза аккомодировали. Предполагалось, что мне это поможет при работе с компьютером, раз уж он вблизи. Про результат расскажу чуть ниже. Он, зараза, противоречивый.
Из чего сделаны очки
Вообще-то одним из триггеров покупки было то, что я хотел поликарбонатные линзы. На мне однажды разрубили очки катаной, и часть стекла засыпалась в глаз. В итоге мне сделали нифига не поликарбонат, а другой пластик, название которого они не сдали даже после трёх запросов.
С очками дали две демо-линзы из того же пластика, и я провёл небольшой краш-тест. Сначала немного посверлил. Полезла сплавленная в кластеры стружка: похоже, я больше нагревал пластик и вычёрпывал его из дырки. Заусенца по центру дырки застыла и осталась стоять, оторвать её не удалось.
Вдарил молотком: Образовались крупные фрагменты, причём края у них тупые, можно смело водить пальцем, ничего не будет. Никаких мелких деталей (то, что видно на кадре — это стружка из предыдущего опыта).
Вот такой скол после первого удара: Следующим опытом пошли мои очки, которые мне делали в Астрахани сразу после одной из драк, в которой героически погибли предыдущие. Я понял, как хорошо, что мне сначала попали по скуле, и они слетели.
Потому что в опыте я стукнул по ним молотком и просто офигел от дождя стеклянного мелкого крошева. Хорошо хоть, ума хватило бить в пакете: Каждый фрагмент тут острый, а самих фрагментов после удара явно больше пары сотен. Кажется, теперь я доверяю пластику.
Методика подбора мягких контактных линз

Автор текста: Прокопчук Дмитрий Алексеевич
Провизор
Прежде всего хочу упомянуть, что подбор линз производится врачом — офтальмологом или оптометристом в условиях лаборатории или кабинета контактной коррекции, так как при подборе учитываются многие индивидуальные параметры глаза пациента, поэтому заочный подбор линз невозможен!
Показания к контактной коррекции:
- Медицинские: а) аномалии рефракции (аметропии, анизометропия, афакия, кератоконус) б) Терапевтическое применение
- Физиологические (непереносимость очков)
- Профессиональные (актёры, спортсмены, военнослужащие)
- Косметические (желание изменить цвет глаз, нежелание носить очки, косметическая коррекция дефектов или последствий травм глаза)
Противопоказания к ношению линз:
Абсолютные:
- Острые воспалительные заболевания переднего отрезка глаза и вспомогательного аппарата (конъюнктивит, блефарит, склерит, кератит, иридоциклит, дакриоцистит)
- Ревматизм, ревматоидный артрит
- Сухой кератоконъюнктивит
- Значительное снижение чувствительности роговицы
- Острые инфекционно-воспалительные заболевания организма с/без повышения температуры до периода выздоровления
- Злокачественные новообразования глаза
- Психосоматические заболевания в период обострения
- Анатомические дефекты века
- Некомпенсированная глаукома
Относительные:
- Аллергия
- Кахексия
- Сахарный диабет
- Единственный видящий глаз
- Авитаминоз
- Паркинсонизм
- Лучевая терапия, химиотерапия, до окончания лечения
- Нарушение состава слезы
Профессиональные:
- Работа на высоте
- Работа в условиях повышенной запыленности
- Работа на химическом предприятии по выпуску аэрозолей
Социальные:
- Недостаточная мотивация
- Неопрятность, несоблюдение гигиенических норм
- Несоблюдение инструкции по пользованию линзы
- Хроническое перенашивание линз, которое приводит к развитию осложнений
Перед обследованием врач проводит опрос, выясняя является ли человек подходящим кандидатом для контактной коррекции.
В ходе опроса врач устанавливает:
- Причина, по которой пациент хочет носить К.Л. (жалобы на ухудшение зрения, занятия спортом, особенности профессии, желание изменить имидж)
- Как часто пациент хочет носить К.Л. (постоянно, от случая к случаю, длительно непрерывно и т.д.)
- Предшествующая коррекция зрения (отсутствовала, очковая, К.Л.)
- Уточняются общие сведения о состоянии здоровья, наличии
аллергии и приёма лекарственных средств (некоторые препараты влияют на качество и количество слезной жидкости, как следствие ведут к быстрому образованию отложений на линзе)
После проведения опроса специалист определяет рефракцию (преломляющую способность глаза).
Субъективную рефракцию определяют методом проверки остроты зрения по таблице Сивцева (всем известные ШБ МНК ЫМБШ и т.д.) или используя проектор знаков. Остроту зрения определяют без коррекции и с коррекцией, монокулярно и бинокулярно.
https://www.youtube.com/watch?v=dAGw4J5idRc
Объективную рефракцию определяют методами авторефрактометрии, скиаскопии.
После рефрактометрии важно провести кератометрию, которая дает специалисту информацию обо всех индивидуальных параметрах глаза, например, радиус кривизны роговицы в максимальном и минимальном ее меридианах, выраженные в миллиметрах и диоптриях.
Далее, в ходе биомикроскопии (осмотр с помощью щелевой лампы) определяется диаметр роговицы по горизонтали, а также оценивается форма роговицы, которая в норме должна быть сферична, высота глазной щели по вертикали, состояние слёзной плёнки. Также при помощи щелевой лампы специалист может зафиксировать уже имеющиеся осложнения от ношения к.л.
Ещё необходимо выполнить тест Ширмера, который позволяет определить суммарную слезопродукцию.
Это необходимо, поскольку эпителий роговицы должен быть достаточно увлажнен, потому что даже локальное высыхание и повреждение может нарушить четкость зрения.
Учитывая все полученные параметры, специалист подбирает пробную линзу.
Например, диаметр пробной линзы подбирается в зависимости от диаметра роговицы, размера глазной щели; базовая кривизна (BC) линзы выбирается исходя из полученных значений в ходе кератометрии, преломляющую силу линзы выбирают исходя из данных рефрактометрии с учетом вертексной поправки — это расстояние на которое очковое стекло отстоит от роговицы, этот показатель очень важен для правильного подбора линз, так как к.л. в отличии от очков прилегает непосредственно к глазному яблоку.
Примерка линзы осуществляется совместно со специалистом, который должен оценить посадку линзы с помощью щелевой лампы, то есть смотрит, соответствует ли линза форме роговицы, ее центрация и подвижность.
После тщательной оценки посадки линзы на глазу при необходимости вносятся поправки в параметры линзы: базовая кривизна, оптическая сила, диаметр, толщина.
Если посадка правильная, то переходим к этапу пробного ношения линзы. Пациенту дается 20 минут для привыкания к линзам, в течение этого времени должно уменьшится слезотечение и дискомфорт. Если К.Л. не вызывает раздражения глаз, то оценивается острота зрения и повторно уточняется посадка к.л. на роговице и проводятся дополнительные зрительные тесты.
Последним этапом на приёме у врача будет заключительная беседа, в ходе которой освещаются вопросы гигиены рук, рекомендациями по режиму ношения и замены, системе ухода, графиком посещения врача и действиям пациента при возникновении неприятных ощущений в глазах и в конце врач выдает бланк с указанием параметров выбранных К.Л.
Режим ношения в период привыкания к контактным линзам
Рекомендуемое время ношения в первые три дня по 1-2 часа в сутки, следующие три дня – до 3 часов в сутки, в последующие дни время ношения увеличивается в соответствии с составленным врачом графиком.
Алгоритм действий при манипуляциях с линзами
Процедура надевания:
- Преодолеть страх манипуляций с глазами
- Причесать волосы так, чтобы они не попадали в глаза
- Коротко остричь ногти
- Тщательно вымыть руки с мылом
- Перед надеванием линзу проверить на чистоту и целостность, правильное положение (когда линза вывернута наружу, её края отклонены в стороны, если края ровные и линза похожа на чашу – линза в правильном положении)
- Вогнутой поверхностью вверх линза кладётся на кончик пальца
- Пальцами другой руки зафиксировать верхнее веко и оттянуть нижнее веко, смотря вверх, поместите линзу на глаз
- Медленно отпустить нижнее веко и моргнуть
- Можно слегка помассировать глазное яблоко через верхнее веко для лучшего расправления линзы
Процедура снятия:
Все манипуляции по снятию также выполняются после гигиенических процедур!
Способ 1: Пальцем прижмите линзу и медленно сдвиньте ее с роговицы.
Способ 2: Оттянув нижнее веко щипком возьмите линзу.
После снятия однодневной линзы выкиньте её. Если же к.л. плановой замены – выполните очистку и уход (как это сделать читайте ниже).
Отдельные нюансы:
- Макияж наносится после надевания линзы
- Снятие макияжа происходит после снятия линзы
- Использовать аэрозоли (лак для волос, дезодорант) строго ДО надевания линз
- При купании в бассейнах или водоемах пользуйтесь очками для плавания, если попадания воды не удалось избежать, снимите к.л., промойте их в растворе и наденьте обратно
- Не используйте слюну для очистки линз
Источник:
https://zen.yandex.ru/media/id/5d571025bd639600addde329/5d5bdd1641878200ad175515